Вагинит инфекция для мужчин
Обновлено: 22.04.2024
Статистика в гинекологии показывает, что кольпитом страдают 60% женщин. Вагинит, второе название заболевания, проявляется в виде воспаления слизистой оболочки с захватом вульвы. Имеет инфекционную и неинфекционную природу. Встречается в основном у женщин детородного возраста и в период после климакса. Иногда наблюдается у девочек и новорожденных детей.
Симптомы и признаки кольпита
В группе риска состоит прекрасная половина человечества в возрасте от 18 до 45 лет. Самая распространенная форма кольпита – молочница. В области влагалища начинается зуд и неприятные выделения. Вагинит сам по себе не проходит. Болезнь подлежит тщательному лечению.
- характерные выделения, зависящие от течения патологического процесса: творожные, водянистые, пенистые, гнойные;
- отечность и краснота вульвы;
- зуд и жжение в интимной зоне, нарастает по мере ходьбы;
- стойкий кисловатый запах;
- расстройства нервной системы: бессонница, раздражительность, тревожность;
- болевой синдром малого таза, особенно во время интимной близости;
- повышение температуры тела (встречается крайне редко);
- частые позывы к мочеиспусканию;
- недержание мочи.
Последствия кольпита не всегда самые плохие. В ряде случаев, симптоматика проходит и женщина успокаивается. Но это значит, что заболевание зашло глубоко внутрь. В какой-то период времени признаки вагинита вернутся. Своевременная проверка у специалиста позволит избежать последствий.
Причины кольпита
Интимная область требует постоянного ухода и тщательного осмотра.
- несоблюдение правил личной гигиены;
- последствия применения антибиотиков;
- инфекции, передающиеся от партнера;
- аллергические заболевания;
- травмы при родоразрешении и аборты;
- длительный прием гормональных препаратов;
- патологии щитовидной железы;
- гормональная перестройка: менструация, роды, кормление грудью;
- применение лучевой терапии при онкологии;
- синтетическое нижнее белье;
- переедание острой, жареной и жирной пищи;
- долгое нахождение в жарком помещении;
- снижение иммунитета;
- недостаток витаминов;
- стрептококки и стафилококки у детей.
Причинами чаще выступают условно-патогенные или инфекционные микроорганизмы: грибки, вирусы, бактерии.
Классификация кольпитов
Недуг начинает развиваться в самом влагалище. Сначала появляются водянистые выделения в сопровождении слабого запаха. Этот этап развития называют первичным кольпитом, который практически не беспокоит женщин. На втором этапе болезнь принимает острую форму. Представительницы прекрасного пола ощущают заметное ухудшение самочувствия. Начинается зуд, жжение, боли.
Бактериальный вагинит
В здоровом влагалище наблюдается баланс между нормальной и патогенной микрофлорой. Сдвиг в щелочную сторону способствует резкому снижению выработки молочной кислоты лактобактериями. Преобладание условно-патогенных микроорганизмов вызывает бактериальный вагинит.
Кандидоз (молочница)
Самая распространенная разновидность кольпита – кандидоз. Слизистая оболочка заражается дрожжеподобными грибками. Наблюдается у женщин репродуктивного возраста. Иногда встречается у девочек и даже у мужчин. Поражается крайняя плоть и головка полового члена. Представители сильного пола, как правило, являются переносчиками молочницы. Кандидоз сложно поддается лечению. Обладает устойчивостью к терапии.
Хронический вагинит
Если долгое время не лечить кольпит, он принимает хроническую форму. В большинстве своем это относится к молочнице. Грибок адаптируется во влагалище и перестает беспокоить женщину. Выделения становятся обычного цвета, запаха практически нет. При этом беспокоит зуд после интимной близости, пробежки, быстрой ходьбы. Впоследствии возникает склонность к рецидивам.
Специфический вагинит
Развитие кольпита происходит под влиянием бактерий трихомонадов: хламидиоз, гонорея, трихомониаз, сифилис. Микроорганизмы передаются половым путем. В редких случаях паразитов можно подхватить бытовым способом. Симптомы проявляются на третьи сутки. Начинаются гнойные выделения с неприятным запахом. Ощущаются боли внизу живота. Такие пациенты сразу идут в поликлинику на прием.
Аллергический вагинит
Данная форма кольпита развивается от соприкосновения интимных органов со средствами, имеющими аллерген в составе: мыло личной гигиены, презервативы, прокладки, тампоны, местные контрацептивы.
Атрофический вагинит
Дефицит эстрогена у женщин приводит к старению половых органов. Эпителий влагалища становится тонким. Наблюдается покраснение стенок и сухость слизистой. Ощущение боли, дискомфорта во время мочеиспускания и полового акта.
Вагинит при беременности
Для будущей мамы кольпит является особо опасным. Безобидные выделения могут инфицировать околоплодные воды, что приводит к серьезным последствиям. Беременная женщина не всегда справляется с вынашиванием малыша. Прогрессирование патологии пагубно скажется на развитии ребенка. В этом случае необходимо нейтрализовать вагинит. Помогут натуральные средства.
Диагностика кольпита
Обследование предусматривает поход к гинекологу. Доктор берет обычный мазок. Далее идет беседа на тему гигиены и близких отношений с партнером. Социальное благополучие в семье – один из способов быстро вылечить кольпит.
Полная диагностика происходит последовательно:
-
и биохимический анализ крови; ;
- оценка состояния шейки матки и слизистой влагалища;
- изучение взятых мазков; – оценка соскоба слизистой шейки матки;
- бактериологическое исследование – применяется у будущих мам, девочек и у пациентов, обратившихся повторно; – исследование органов с помощью увеличительного прибора;
- ПЦР – метод, с помощью которого выявляются сложные инфекции; – назначается в случае осложнения или запущенной формы вагинита.
Визуальный осмотр показывает, насколько изменился цвет шейки матки. Воспалительный процесс характеризуется ярко-алым цветом, выделениями различной консистенции, наличием гноя во влагалище.
Бактериологический посев
Данный способ предусматривает посев микрофлоры влагалища в специальных условиях. Далее определяется чувствительность микроорганизмов к антибиотикам. Выявленный возбудитель подсаживается в разные сектора, которые содержат препараты разных групп. Подготовка анализа происходит 7 дней.
Там, где антибиотик погиб, ставят минус. Там, где все без изменений, ставят плюс. Результатом метода является выявление бактерий следующих групп: энтерококки, гонококки, трихомонада, цитробактер, семигнойная палочка, стрептококки, стафилококки, гарднерелла, кишечная палочка, протей, лептотрикс.
Кольпоскопия
Прибор состоит из линз с освещением. Перед процедурой пьют таблетку ибупрофена для обезболивания. Пациентка ложится на кресло. Прибор располагается на 15-20 см от шейки матки. С помощью линз внутренняя часть просматривается в 40-кратном увеличении. Выявляется наиболее патогенная зона, из которой берется мазок.
Прохождение данной методики ограничено по следующим параметрам: менструация, период после родов, после аборта, 1-2 месяца после прижигания эрозии шейки матки или хирургического вмешательства. Перед процедурой проконсультируйтесь с врачом.
ПЦР – полимеразная цепная реакция
Метод основан на выявлении кровяных антител в соотношении с микроорганизмами и инфекцией, порождающих вагинит. Для анализа берут венозную кровь натощак или мазок. Анализы готовы через 2-3 дня. С помощью ЦПР определяют антитела к возбудителям кольпита: хламидии, вирус герпес, паппиломавирус, цитомегаловирус, ВИЧ, гарднереллы, микоплазма, уреаплазма. ЦПР – универсальная методика, не имеющая противопоказаний.
Лечение кольпита
Вылечить вагинит самостоятельно не представляется возможным. Лечение болезни лучше предоставить профессионалам. Врач проведет диагностические исследования, на основании которых назначит терапию. Лечение должно быть комплексным, а воздействие направлено на основного возбудителя воспаления: назначаются антибактериальные, противовирусные, гормональные препараты, антибиотики, иммуномодуляторы. Вопрос о сочетании нескольких видов лекарств решается в процессе обследования.
Инновационные лекарственные средства позволяют избавиться от кольпита и благотворно влияют на интимную сферу. Не нарушая деятельности хороших микроорганизмов слизистой, ведут борьбу с патогенной флорой. Препараты не всасываются в кровь. Нет противопоказаний для будущих мам.
Распространенные лекарственные средства против грибка:
- Йодоксид, Неотризол, Нистатин – вагинальные свечи. Курс терапии 2 недели.
- Кетоконазол – крем. Лечимся 5 дней.
- Дефлюкан – таблетки. Назначается для разового применения.
- Метронидазол – свечи либо таблетки. Курс – 10 дней.
- Ампициллин – применяем 10 дней. Выпускается в таблетированной форме.
- При вирусном вагините добавляют Валтрекс, Зовиракс, Ацикловир.
Вылечить кольпит возможно с одновременным применением местных препаратов. Назначают антисептические растворы и дезинфицирующие средства. Внутреннюю часть влагалища промывают растворами борной кислоты, перманганата калия, пищевой соды. Терапия длится до 2-х недель.
Лечение вагинита должно быть направлено на устранение сопутствующих болезней. В противном случае терапия будет не эффективной.
Что сопровождает кольпит?
Комплексная терапия предполагает избавление от заболеваний, которые сопровождают вагинит. По результатам анализов и проведенному осмотру, доктор направляет пациента к профильным специалистам. Если есть проблемы с лишним весом или повышен уровень сахара, то проверяется эндокринная система.
Назначаются препараты, поддерживающие баланс щитовидной железы и укрепляющие иммунитет: витамины, минералы, пробиотики, сорбенты, иммуностимуляторы и препараты, способствующие усвоению глюкозы в крови.
Если кольпит возникает по причине менопаузы, в первую очередь, лечат состояние климакса. Назначают гормональные лекарственные средства, витаминные и пищевые добавки. Рекомендуют заниматься спортом в прохладном помещении.
При неврозах используют нейролептики, успокоительные таблетки, снотворное. При аллергии – гипоаллергенные препараты. Нефролог и уролог назначат антибиотики и лекарства от почечной недостаточности. Дополнительное лечение возможно только под наблюдением врачей!
Возможные осложнения вагинита
Несвоевременное лечение грозит неблагоприятными последствиями для женского организма. Острое течение болезни переходит в хроническую вялотекущую форму. Такой кольпит сложно лечится. У женщин наблюдаются рецидивы. Качество жизни заметно снижается.
- уретрит и цистит – расстройство мочеполовой системы;
- воспаление внутреннего слоя шейки-матки: эрозия, цервицит, эндометрит;
- бесплодие, трудности зачатия и вынашивания младенца;
- внематочная беременность;
- различные инфекции, не связанные с вагинитом;
- риск возникновения синехии у девочек – сращивание половых губ между собой.
Появились симптомы – срочно обращайтесь к специалисту!
Народная медицина
На практике применяют народные средства, снимающие воспаление. Рекомендуется сначала проконсультироваться с лечащим врачом. Травы назначают преимущественно беременным женщинам. Ожидаемого терапевтического эффекта не будет, но уйдет зуд и воспаление.
- В крутой кипяток добавим по 15-20 г ромашки и календулы в сухом виде.
- Варим 15 минут и остужаем.
- Процеживаем и используем как средство личной гигиены.
- Готовим из свежей травы. Измельчаем и промываем по 25 г мать-и-мачехи и листьев ежевики.
- Заварим сырье кипятком и настаиваем под крышкой 1 час.
- Остужаем и используем для спринцевания и подмывания.
Альтернативные средства смягчают влагалище, создавая состояние комфорта.
Показания и противопоказания
Показателем выздоровления для пациентки служит диагностика. Пройдем обследование и убедимся, что кольпит отступил.
Что показано во время лечения:
- Терапевтический курс проходят оба партнера. Мужчины не болеют сами, зато являются переносчиками заболеваний. Пролечиться нужно обоим.
- Используем антисептики при гигиенических процедурах.
- Включаем в рацион больше кисломолочных продуктов.
- Девочек подмываем с антисептиками после каждого акта мочеиспускания и дефекации. Следим за личной гигиеной. Белье стираем и тщательно проглаживаем.
От чего стоит отказаться:
- Исключаем отношения интимной близости. Даже презервативы являются раздражающим фактором.
- Устраняем из рациона все источники воздействия на слизистую: соленую и острую пищу.
- Исключаем спиртосодержащие напитки.
После пройденного курса необходимо применять препараты, позволяющие полностью восстановить микрофлору влагалища. В этих целях назначают дополнительные лекарственные средства: Ацилак, Бификол, Лактобактерин.
Специалисты рекомендуют пройти санаторно-курортное лечение. Терапия в санаториях предусматривает различные ванны и грязи для улучшения состояния женских органов.
Профилактика
Контролировать состояние микрофлоры – значит периодически посещать доктора. Кольпит может возвращаться в виде рецидивов.
- раз в полугодие сдаем мазок на флору;
- полностью отказываемся от вредных привычек;
- соблюдаем диету – реже употребляем соленое и острое;
- принимаем витамины осенью и зимой – укрепляем иммунитет;
- дважды в день проводим гигиенические процедуры;
- принимаем душ, используя мыло для интимной гигиены с подходящим pH;
- по возможности отказ от ежедневных прокладок.
Женщинам рекомендуется покупать белье из хлопка. Если есть шелковые и трусики-танго в гардеробе, используйте их, но только по мере необходимости. Натуральные ткани позволяют телу дышать, что немаловажно в профилактике недуга.
Врачи, занимающиеся лечением этой болезни
Лечением кольпита занимается врач-гинеколог. На приеме специалист производит ряд действий:
- проводит беседу и собирает жалобы;
- производит гинекологический осмотр;
- берет мазок с помощью специального зеркала;
- дает направление на анализы;
- отправляет к другим врачам на доследование.
Вагинит нередко сопровождается заболеваниями мочеполовой системы. В консультировании больного принимают участие нефролог и уролог. Важно выявить очаг кольпита. И только после этого приступать к терапии.
Стоимость первичного приема, исследований, лечения
Консультация гинеколога
На первом приеме врач, используя современные технологии, быстро продиагностирует кольпит. Вы узнаете, к какой разновидности относится недуг. А по результатам комплексного обследования врач выявит сопутствующие болезни, провоцирующие вагинит. И найдет верное решение – лечение, подходящее именно вам!
Стоимость услуг
В таблице ниже приведена таблица, содержащая цены на первичный осмотр у специалиста, а также стоимость диагностических процедур, которые могут понадобиться для определения метода лечения. Поскольку к лечению каждого пациента необходимо подходить индивидуально, то и общая стоимость лечения будет варьироваться в зависимости от того, какова цена на каждую процедуру, требующуюся именно Вам.
В клинике проводят новые формы лечения: патология позвоночника, сна, памяти. Работают центры кардиохирургии, эндопротезирования, нейрореабилитации, офтальмохирургии, онкологии.
- индивидуальный подход к пациентам;
- инновационное оборудование;
- стремление к совершенству.
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 28 лет.
Над статьей доктора Долго-Сабурова Ю. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причины вульвовагинита
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки.
Факторы риска вульвовагинита:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вульвовагинита
Симптомы острого и хронического вульвовагинита
Острый вульвовагинит длится меньше двух месяцев, позже уже развивается хроническая форма болезни. Их симптомы похожи, но при хроническом вульвовагините чаще поражается кожа — появляется сухость, утолщение, уплотнение и т. п. Если обострения возникают не меньше четырёх раз в год, то хронический вульвовагинит считают рецидивирующим.
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах. Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
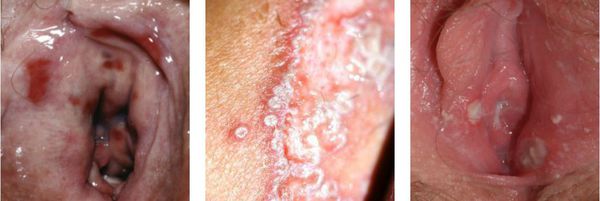
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают "творожистые" выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла "молочница". Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо "прислушаться" к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
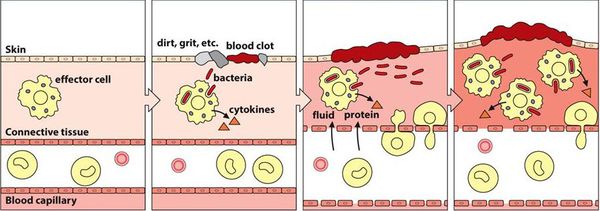
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
Причины воспаления бывают разными: инфекция (вульвовагинит при гельминтозах, бактериальный, кандидозный и вирусный вульвовагинит), воздействие физических и химических факторов (контактный и аллергический вульвовагинит).
Вульвовагинит может быть первичным и вторичным, т. е. самостоятельным заболеванием или симптомом и осложнением какой-то другой, более серьёзной болезни.

Вагинит (кольпит) — это воспалительное заболевание слизистой оболочки влагалища.
Острый вагинит доставляет женщине много неприятных ощущений, сопровождается зудом, болью и обильными выделениями из влагалища. Это заболевание ухудшает качество жизни и делает невозможным здоровый секс. Хронический вагинит может спровоцировать выкидыш или серьезные послеродовые осложнения, инфицировать мочевыводящие пути и даже стать причиной бактериемии (заражения крови).
В течение жизни это заболевание переносит каждая женщина. Вагинит — самая частая причина, с которой пациентки обращаются к гинекологу.
Воспаление может развиться под воздействием разных причин, однако в большинстве случаев заболеванию предшествует снижение иммунитета или нарушение микрофлоры влагалища. Часто вагинит возникает на фоне изменения гормонального фона.
Причины вагинита

Когда женщина здорова, ее организм самостоятельно поддерживает баланс флоры во влагалище. Лактобактерии, которые находятся на его слизистой оболочке, вырабатывают молочную кислоту, она подавляет излишнюю активность условно-патогенной микрофлоры. Ситуация меняется, когда защитные силы организма ослабевают.
Вагинит могут вызывать:
- инфекционные заболевания;
- инфекции, передающиеся половым путем;
- микротравмы слизистой оболочки влагалища. В том числе — во время родов;
- абортов, агрессивного полового акта, хирургических манипуляций;
- эндокринные патологии. Среди них – беременность, аборты, климакс, нарушение функции яичников;
- неправильная гигиена половых органов. Одинаково опасны чрезмерная чистоплотность, злоупотребление агрессивными моющими средствами и редкие нерегулярные гигиенические процедуры;
- бесконтрольный прием антибиотиков;
- незащищенный секс, половые акты со случайными половыми партнерами;
- нарушение обмена веществ;
- аллергические реакции на гигиенические тампоны, средства для контрацепции, интимные гели-смазки;
- стресс, напряженное психоэмоциональное состояние;
- заболевания желудочно-кишечного тракта;
- иммунодефицит.
Как возникает вагинит
Анатомически влагалище представляет собой мышечную трубку, защищенную изнутри эпителием — несколькими слоями прочно связанных между собой клеток. Верхний слой эпителия содержит запас гликогена — полимера глюкозы, который образует энергетический запас организма. Углеводами гликогена питается полезная микрофлора влагалища — молочнокислые бактерии.
Расщепляя гликоген, бактерии выделяют молочную кислоту, которая создает среду, губительную для патогенной микрофлоры. Кроме того, у здоровой женщины слой молочнокислых бактерий настолько плотно выстилает полость влагалища, что другим микроорганизмам попросту негде создать свою колонию.
Слизистая оболочка влагалища постоянно вырабатывает немного секрета, который стекает по стенкам вниз и выносит с собой отслуживший свой срок эпителий, погибшие бактерии и патогенные микроорганизмы.
Содержание гликогена во влагалище зависит от количества и состава половых гормонов в крови. Повышенный уровень эстрогена – залог того, что полимера глюкозы на слизистой оболочке будет много. Некоторые стероидные женские половые гормоны снижают содержание гликогена в эпителии.
Концентрация таких гормонов повышается перед менструацией, поэтому многие женщины в преддверии месячных ощущают зуд во влагалище. Так обостряется хронический вагинит или проявляется острая стадия заболевания.
Болезнетворные бактерии могут попасть во влагалище двумя путями:
Как только болезнетворные микроорганизмы попали на ослабленные ткани влагалища, воспаление развивается следующим образом:
- Инфекция разрушает клетки эпителия, на месте травмы организм выделяет биологически активные вещества.
- Кровеносные сосуды влагалища расширяются, это вызывает застой крови в его клетках.Через стенки сосудов в ткань проникают иммунные клетки – лейкоциты и плазма крови. Слизистая оболочка влагалища отекает, а в более тяжелых случаях в процесс вовлекаются мышцы, вульва и половые губы.
- Пораженные клетки распадаются, продукты распада раздражают нервные окончания в слизистой оболочке и это вызывает зуд. Ситуацию усугубляют отечные ткани, которые с каждым днем сильнее сдавливают влагалище.
- Чтобы удалить с поверхности инфекцию и отмершие клетки, эпителий активно вырабатывает слизь. Появляются обильные выделения из влагалища. Если при воспалении погибло много лейкоцитов — развивается гнойное воспаление и слизь содержит гной. Когда разрушены мелкие кровеносные сосуды слизистой оболочки, выделения кровянистые. При заболеваниях, передающихся половым путем, влагалищные выделения имеют характерный неприятный запах.
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Как проявляется вагинит
При вагините женщина чаще всего не испытывает лихорадки, у нее не появляется высокой температуры и общей слабости. Однако ощущение общего дискомфорта в промежности и зуда не прекращается на всем протяжении болезни.
Если температура все-таки поднимается, появляются симптомы общей интоксикации и выраженная боль во влагалище, значит воспалительный процесс зашел далеко. И речь идет об остром воспалительном процессе по всей высоте влагалища и жировой клетчатки, окружающей матку.
Бактериальный вагинит
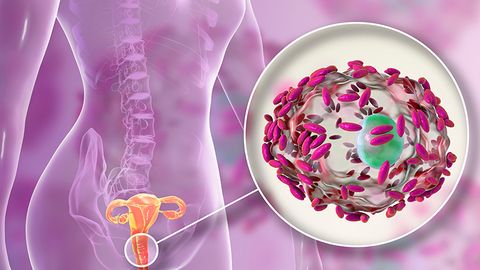
Бактериальный вагинит – это гнойное воспаление, оно сопровождается обильными выделениями желто-зеленого цвета.
Причиной бактериального вагинита может быть:
- несбалансированное питание;
- злоупотребление алкоголем;
- гормональные нарушения;
- частые простуды;
- травмы половых органов;
- частая смена половых партнеров;
- длительный прием антибиотиков;
- хроническая инфекция мочевыводящих путей.
Этот вид вагинита называют аэробным, ведь воспаление провоцирует условно-патогенная микрофлора, где немало аэробных бактерий. Чтобы развиваться, им необходим кислород, поэтому колонии обычно располагаются на поверхности кожи промежности. Когда защитные силы организма ослабевают, представители аэробов проникают во влагалище и размножаются на слизистой оболочке. Таким образом, бактериальный вагинит это не бактериальное поражение слизистой оболочки влагалища, а гибель его естественной микрофлоры.
При осмотре влагалища врач отметит очаги покраснения на слизистой оболочке влагалища. Сам орган отечный и покрыт гноем. При анализе мазков из влагалища будет обнаружена кислая реакция, эпителиальные клетки атакованы слоем аэробных бактерий. Молочнокислых бактерий мало, а иногда их вовсе не удается обнаружить.
Этот вид воспаления становится хроническим чаще, чем другие.При этом выделения из влагалища становятся умеренными, но сохраняют свою отличительную особенность – желто-зеленый цвет и неприятный запах.
Эта форма вагинита излечивается непросто, в результате системного лечения. Кроме местных лечебных средств будет необходимо принимать общеукрепляющие препараты.
Трихомонадный вагинит
Заболевание протекает тяжело. Воспаление развивается спустя 3 – 12 (а иногда до 30) дней с момента заражения — незащищенного секса с носителем инфекции. Это стадия инфекционного накопления, и женщину ничто не беспокоит, когда внезапно возникает острый вагинит.
Из влагалища отделяются пенистые выделения, которые сопровождаются резким неприятным запахом. Чаще всего они мутновато-белые или имеют желтый оттенок. Женщину мучают зуд промежности, неприятные ощущения локализуются в районе живота.
Трихомонада легко передвигается и из влагалища проникает в матку, маточные трубы, брюшину и окружающие ткани. На этой стадии заболевания у женщины температура поднимается до 39 градусов. Боли в области живота становятся сильнее, нерегулярно идут менструации.
Осматривая влагалище, врач констатирует равномерное покраснение стенок влагалища, отек слизистой оболочки, наличие пенистых выделений.
Однако, бывают случаи, когда трихомонозный кольпит протекает практически бессимптомно, не считая некоторого покраснения влагалища.
У мужчины чаще всего заболевание не проявляется, но лечить необходимо обоих партнеров, иначе в болезненный процесс будет вовлечена вся мочеполовая система.
Гонорейный вагинит
Эта инфекция передается исключительно половым путем. Ее признаки проявляются спустя 3-4 дня с момента заражения, когда женщина начинает испытывать дискомфорт, жжение, боль и зуд во влагалище. Выделения слизистые, гнойные, иногда в них можно заметить белые вкрапления — участки отмерших клеток слизистой оболочки.
Стенки влагалища отечны и перенаполнены застойной кровью, особенно выделяются набухшие сосочки красного оттенка. В запущенной стадии во влагалище образуются эрозии. Вначале они покрыты беловатым слоем погибших бактерий, затем появляются и начинают кровоточить язвы. Кровь появляется во влагалищных выделениях.
Дрожжевой вагинит
Молочницей или кандидозным вагинитом переболели многие женщины. При этом возбудитель инфекции вовсе не обязательно должен быть принесен половым партнером. Грибок кандида населяет влагалище 25% женщин. Он является представителем условно-патогенной микрофлоры, в обычном своем состоянии не доставляет женщине беспокойства.
Однако, если иммунитет носительницы дрожжеподобного грибка снижается, при стрессе или нарушении обмена веществ кандида начинает активно размножаться.
О том, что процесс начал развиваться, свидетельствует зуд в половых органах. Затем женщина ощущает сухость во влагалище. Если на больших половых губах появляется отек и выраженная болезненность, значит течение болезни осложняет вульвовагинит.
Через 1–2 дня с момента появления зуда из влагалища появляются белые творожистые выделения, обладающие кислым запахом. В редких случаях молочница может протекать без выделений.
Часто признаки грибковой инфекции появляются перед началом менструации, во время беременности или при использовании внутриматочных контрацептивов. Провоцирует появление молочницы и несбалансированный прием антибиотиков.
Это заболевание дает рекордное количество рецидивов.
Однако лечение дрожжевого вагинита проходит несложно, при помощи специальных кремов. И хотя, в силу строения половых органов, у мужчин кандидозного кольпита не бывает, сексуальный партнер женщины также должен пройти лечение.
Атрофический вагинит
Чаще всего возникает в период постменопаузы (климакса), когда уменьшается выработка эстрогена. Как следствие — истончается эпителий вагины, в эпидермальном слое становится меньше лактобактерий. Это приводит к изменению кислотности влагалища, что и запускает воспалительный процесс.
При атрофическом вагините зуд во влагалище особенно мучителен, тяжело женщины переносят и сухость вагины и нарушение ее эластичности. Еще один симптом атрофического вагинита — частые мочеиспускания.
При таком воспалении выделений почти нет, они не окрашены и не имеют запаха. Иногда появляются кровянистые выделения.
Врач при осмотре влагалища обнаружит, что слизистая оболочка бледно желтого цвета с геморрагическими пятнами (кровоподтеками). При атрофическом вагините влагалище сужается, на заднем своде образуются спайки.
При этом заболевании необходимо комплексное лечение, использование гормональных препаратов и местной терапии.
Хронический вагинит
Острый вагинит может перейти в хроническую форму, если женщина не обратилась к врачу за помощью или получила недостаточно эффективное лечение. Постепенно симптомы острого воспаления затихают, время от времени появляются влагалищные выделения, но не в такие обильные, как в стадии обострения. Женщины могут жить с уверенностью, что они выздоровели и узнать о своем диагнозе случайно.
Хроническое воспаление снижает эластичность стенок влагалища, они уплотняются, становятся шероховатыми. Во время полового акта могут возникнуть неприятные ощущения, воспалительный процесс захватывает матку и яичники, образуя там спайки. В результате женщине труднее забеременеть.
Далее воспаление переходит на мочевыводящую систему и органы малого таза.
Диагностика вагинита
Диагностикой заболевания занимается гинеколог.
Обследование будет проходить следующим образом:
- Сбор первичных данных. Необходимую информацию врач получает при разговоре с пациентом. Вам нужно вспомнить, когда и в связи с чем возникли неприятные ощущения, случалось ли что-то подобное раньше. Важно поставить в известность об имеющихся у вас эндокринных заболеваниях, общем состоянии здоровья и лекарствах, которые вы принимали незадолго до появления симптомов.
- Гинекологический осмотр при помощи специальных зеркал. Так он выявит отечность, гиперемию (покраснение), состояние стенок влагалища.
- Взятие мазка на состав микрофлоры. Проба берется из влагалища, мочеиспускательного канала и шейки матки. Также берется проба на чувствительность к антибиотикам.Чтобы определить половые инфекции, влагалищные выделения исследуют методом полимеразной цепной реакции.
Перед посещением гинеколога на сутки воздержитесь от секса. Не нужно пользоваться гигиеническими тампонами, спринцеваться — так вы сохраните состав микрофлоры. За два дня до осмотра перестаньте использовать интимными смазками, не используйте влагалищные свечи и не принимайте антибиотики — если это не противоречит рекомендациям врача.
Лечение вагинита
При условии, что женщина вовремя обратилась к врачу и намерена соблюдать все его рекомендации, вагинит успешно лечится амбулаторно. Ни госпитализация, ни оформление больничного не потребуется.
Если причина вагинита — инфекции, передающиеся половым путем, лечение должен пройти и сексуальный партнер.
На установленное врачом время придется воздерживаться от половых контактов. Во время секса слизистая оболочка может получить дополнительные микротравмы, это усугубит течение болезни, а возбудитель заболевания займет еще более надежные позиции.
Лечение каждого вида вагинита специфично и зависит от типа возбудителя. Как правило, в терапии используются антибиотики, противогрибковые и противомикробные средства. После окончания курса показано применение влагалищных свечей с лактобактериями.
Чтобы облегчить зуд, следует использовать специальные влагалищные свечи.
Дополнительно назначаются спринцевания с лекарственными препаратами.
В качестве поддерживающей терапии можно рекомендовать сидячие ванночки с отваром лекарственных трав.
Существуют препараты, которые не нарушают работы лактобактерий влагалища и не всасываются в кровь. Именно их врачи назначают беременным женщинам при вагините, для использования во втором и третьем триместре беременности.
Во время лечения необходимо:
- каждый день менять нижнее белье, подмываться после каждого посещения туалета;
- соблюдать специальную диету, включающую кисломолочные продукты с живыми бифидо - и лактобактериями, продукты с полинасыщенными кислотами, витаминами и минералами;
- использовать гигиенические прокладки без ароматизаторов.
Хронический вагинит вылечить сложнее. Помимо лекарственной терапии врач подключит физиотерапию — магнитотерапию, электрофорез, УВЧ. Нужно укреплять иммунитет, больше отдыхать, принимать иммуномодуляторы и витаминные комплексы.
Важно, чтобы сексуальный партнер женщины тоже обратился к врачу. Мужчине могут быть показаны препараты, отличающиеся от тех, что применяет женщина. А самостоятельно назначенное лечение может только навредить и отодвинуть время выздоровления обоих партнеров.
Профилактика вагинита
Главное условие успешной профилактики вагинита — секс с использованием барьерных контрацептивов или с постоянным надежным партнером.

Одна из самых распространенных причин обращения к гинекологу — кольпит. Кольпит или вагинит — это воспаление слизистой влагалища и вульвы. Заболевание может иметь инфекционное и неинфекционное происхождение и обнаруживается у девочек и женщин в любом возрасте.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Мазок — 350 руб. Консультация по результатам диагностики (по желанию) — 500 руб.
Причины кольпита
Если у малышей и подростков главная причина заболевания — факторы неинфекционного характера, то у взрослых женщин пусковой механизм кольпита — патогенные микроорганизмы, попавшие на слизистую оболочку влагалища, например, после незащищённого полового акта.

Но нельзя утверждать, что кольпит бывает только у женщин, вступающих в сексуальные отношения с мужчиной без презерватива, который защищает от вирусов, грибков и инфекций. Основная причина кольпита — это изменение состава влагалищной микрофлоры, где в норме должны преобладать молочнокислые микроорганизмы, защищающие от проникновения болезнетворных бактерий.
Флора может изменить биологический состав под влиянием следующих факторов:
- стресс и депрессия (они провоцируют снижение иммунитета);
- эндокринные нарушения (проблемы со щитовидкой, надпочечниками);
- неправильно подобранные антибиотики (или долгий курс лечения) — антибиотики уничтожают все без разбора;
- изменения в рационе питания (во время отдыха в экзотической стране);
- инфекции (стафилококки, пневмококки), ЗППП ( ИППП ), генитальный герпес, ВПЧ;
- травмы слизистой поверхности влагалища (во время гинекологического осмотра , использования секс-игрушек);
- смена климата (поездка зимой в жаркие страны);
- несоблюдение норм гигиены;
- беспорядочные половые контакты;
- менопауза;
- дисфункция яичников.
Какими бы ни были причины кольпита, заболевание причиняет массу неудобств женщине и дает серьезные осложнения, поэтому требует обязательного лечения.
Симптомы кольпита
Каждая вторая женщина, пришедшая на приём к гинекологу, сталкивалась хоть раз в жизни с проявлением кольпита. Для него характерны следующие симптомы:
- во влагалище ощущается жжение и зуд, жжение может быть и при мочеиспускании;
- возникают легкий или нестерпимый зуд; характеризуются гнойными вкраплениями, творожистой консистенцией;
- во время полового акта ощущается трение, жжение и боль в половых органах ;
- мочеиспускание проходит болезненно; .
Присутствовать могут все признаки кольпита одновременно или 2-3 симптома. Все зависит от степени развития заболевания.
При осмотре в гинекологическом кресле при кольпите врач отмечает следующее:
Иногда кольпит в лёгкой форме проходит сам собой в течение нескольких дней. Многие женщины не придают значения болезненным ощущениям во влагалище, жжению при мочеиспускании. Тем более, для кольпита не характерна высокая температура, даже в острой форме. В этом кроется опасность болезни — она легко перерастает в хроническую форму, создавая благоприятные условия для заражения патогенной микрофлорой и развитием серьёзного воспаления внутренних женских органов.

Виды кольпита
В зависимости от характера проявления и типа возбудителя кольпит делится на виды:
По интенсивности протекания: острый, подострый, хронический. В остром периоде кольпит может дать максимум проявлений — именно в этот период нужно немедленно обратиться к хорошему гинекологу . При хроническом кольпите симптомы смазаны и обостряются на короткое время.
Согласно типу возбудителя:
- Специфический . Он вызван патогенными возбудителями, которые не могут находиться на стенках влагалища здоровой женщины. Как раз этот тип кольпита возникает при заражении от полового партнера.
- Неспецифический . Его провоцируют условно-патогенные микроорганизмы, существующие в количестве не более 10% в организме здоровой женщины. Под влиянием неблагоприятных факторов (ослабление иммунитета, стресс) условно-патогенные бактерии становятся болезнетворными, провоцируя воспаление стенок влагалища.
Относительно возраста пациентки:
Возбудители кольпита
Специфический кольпит возникает на фоне заражения ИППП, один из симптомов которых — воспаление влагалищной стенки. Основные возбудители — гонококки, трихомонады , хламидии , бледная трепонема (возбудитель сифилиса), палочка Коха, микоплазма и уреаплазма . Не редкость, когда обнаруживается сразу несколько видов патогенных бактерий — сложное инфицирование половой системы , гарантированно приводящее к бесплодию.
Условные патогены моментально становятся опасными возбудителями под влиянием следующих факторов:
- Несоблюдение норм гигиены (особенно это характерно для девочек, которые из оздоровительных лагерей нередко приезжают с кольпитом);
- Ношение синтетического нижнего белья, облегающих брюк и леггинсов, не допускающего воздух к половым органам. Сырость, тепло и отсутствие кислорода — идеальная среда для развития кольпита;
- Пользование ежедневными прокладками (они имеют различные ароматизаторы, которые на самом деле агрессивно воздействуют на микрофлору и перекрывают доступ кислорода);
- Занесение кокков из анального отверстия во влагалище;
- Стресс, которые ослабевает естественные защитные силы организма, длительное лечение антибиотиками, частые простуды и ОРВИ, отравление продуктами питания, поносы, диеты, провоцирующие нехватку витаминов и клетчатки; , ослабляющие всю систему и резко меняющие гормональный фон;
- Сахарный диабет — при этом заболевании меняется метаболизм в клетках, снижается иммунитет, изменяется кислотность слизистых.
У зрелых женщин, достигших климакса, нередко встречается атрофический кольпит, вызванный возрастным истончением слизистой поверхности. Во время интимной близости у них не выделяется смазка, вследствие чего половой акт становится болезненным. Помочь ситуации сможет только гормонозамещающая терапия .
Чем опасен кольпит
Сам по себе кольпит не опасен, хотя доставляет массу неприятных ощущений, гораздо опаснее его осложнения, приводящие к серьёзным проблемам со здоровьем. Многие женщины ждут, что болезнь пройдёт сам собой, отказываясь от лечения, в итоге кольпит становится хроническим.
Среди возможных последствий кольпита следует выделить:
- Хроническая форма заболевания опасна рецидивами, которые значительно ухудшают качество жизни женщины. Постоянное жжение, боль при половом акте, молочница и другие сюрпризы становятся серьезной помехой в личной жизни.
- Кольпит при недостаточном лечении переходит в цистит и уретрит, эрозию шейки матки , эндометрит (воспаление верхнего слоя матки).
- Хронические кольпиты специфического характера приводят к женскому бесплодию или внематочной беременности .
- У маленьких девочек возникают синехии (сращивание половых губ).
- На стенках влагалища появляются ранки, через которые в организм попадает инфекция.
- Невозможность проводить операции на половых органах. При инфицировании, если не отложить операцию, возможно даже заражение крови.
Диагностика кольпита
Диагностика заключается в двух видах обследования:
- Визуальный осмотр . Врач осматривает наружные половые органы, исследует влагалище, определяет вид выделений. Также с помощью зеркал, расширителя и кольпоскопа исследуется внутренняя поверхность влагалища. Проводится взятие мазков на микрофлору .
- Лабораторно-клиническое исследование мазков. Под микроскопом проводится изучение микрофлоры с целью выявления болезнетворных бактерий, грибков и вирусов. Бактериологический посев помогает определить чувствительность микрофлоры к антибиотикам. Дополнительно берётся мазок на цитологию .
- Если есть подозрение на более серьёзное заболевание, пациент сдаёт анализ крови на RW, ВИЧ, а также посев на гонококк. В случае обнаружения ИППП женщина проходит кольпоскопию .
Как лечится кольпит
Лечение специфического и неспецифического кольпита отличается. При неспецифическом кольпите в первую очередь устраняют причины, провоцирующие болезнь. Женщине рекомендуют носить бельё из натуральных тканей, отказаться от спринцевания, принимать иммуностимуляторы. Когда причина кольпита будет установлена, устраняется сама болезнетворная микрофлора, провоцирующая воспаление. Для этого используются влагалищные антисептики Мирамистин, Диоксидин, Нитрофурал.
Читайте также:

