Васкулярный кератит недостаток витамина
Обновлено: 15.04.2024
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
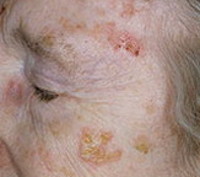
Актинический кератоз – это широко распространённое (особенно среди пожилых людей) заболевание с медленным, неуклонно прогрессирующим течением, возникновение которого спровоцировано воздействием на кожу прямых солнечных лучей. Первичным элементом является овальное шелушащееся пятно, локализующееся на открытых участках кожи, достаточно быстро трансформирующееся в кератоакантому – доброкачественное новообразование, расположенное в эпидермисе и верхних слоях дермы. Самочувствие пациентов не нарушено. Возможно как саморазрешение процесса, так и перерождение в рак. Диагностика строится на основании данных биопсии. Лечение аппаратно–косметическое или радикально-хирургическое.
МКБ-10
Общие сведения
Иногда первопричиной высыпаний становится приём антибиотиков, повышающий сенсибилизацию кожи, ношение тесной одежды, вызывающее трение на некоторых участках дермы, гормональная перестройка организма. По своей природе первичные элементы актинического кератоза - не что иное, как уплотнение рогового слоя эпидермиса. Возможность их перерождения в злокачественные формы рака кожи определяет актуальность знакомства с данным заболеванием.

Причины
Причина, вызывающая актинический кератоз, одна – это длительная гиперинсоляция, постоянное ультрафиолетовое облучение с определённой длиной волны солнечного спектра (от 280 до 320 нм). Но факторов, участвующих в возникновении и развитии заболевания, много. Прежде всего, климат. Люди, живущие высоко в горах, в экваториальном, субэкваториальном, тропическом поясе, где солнечных дней в году практически 365, а температура летом достигает >35°С, имеют самый большой индекс заболеваемости актиническим кератозом. Усугубляет риск возникновения патологии работа на открытом воздухе.
Патогенез
Классификация
Классифицируют актинический кератоз исключительно по патоморфологическим изменениям в слоях кожи. По локализации активного процесса в эпидермисе и дерме принято выделять типичные варианты заболевания:
По нестандартным первичным проявлениям различают атипичные формы актинического кератоза:
- Буллёзный актинический кератоз, в основе которого лежит инфильтрация дермы нейтрофилами с образованием мини-абсцессов в сосочковом слое.
- Педжетоидный актинический кератоз, когда в верхнем слое эпидермиса появляются атипичные педжетоидные (предмеланомные) клетки.
Симптомы актинического кератоза
Начинается заболевание неожиданно, с бессимптомного появления на открытых участках кожного покрова шелушащихся, чуть инфильтрированных красноватых пятен небольшой величины, до 1 см в диаметре, с чёткими границами. Чаще других в процесс вовлекается кожа спинки носа, где на фоне пятна можно увидеть телеангиоэктазии. Это - эритематозная форма болезни. Если процесс локализуется на лбу и верхнем веке, первичным элементом является бляшка с толстыми роговыми чешуйками (кожный рог), это – гипертрофический, или роговой вариант недуга. Диаметр таких бляшек до 4 см, при их снятии появляется мини-кровотечение и болезненность, а иногда обнажается эрозивная поверхность или островок атрофии.
Проявления зависят от формы актинического кератоза, связи первичного элемента с эпидермисом, дермой. При педжетоидной форме заболевания высыпания напоминают себорейную бородавку из-за формы и коричневой окраски. Так проявляется пигментная, или папилломатозная форма болезни. Актинический кератоз часто локализуется на нижней губе, где возникают трещины и эрозии – это актинический хейлит. От появления сыпи страдают также шея, плечи, кисти, предплечья, ушные раковины, щёки, волосистая часть кожи головы. Иногда высыпания локализуются на спине и верхней трети живота - в зависимости от открытых частей тела, наиболее часто подвергающихся загару.
Диагностика
Диагностируется актинический кератоз на основании клинических признаков и гистологического исследования. Дифференциальный диагноз подтверждается только с помощью биопсии. Необходимо отличать актинический кератоз от проявлений:
- себореи;
- доброкачественного лихена;
- сенильного лентиго;
- красной волчанки;
- веррукозного невуса;
- псориаза;
- красного плоского лишая;
- дерматофитии туловища;
- болезни Боуэна;
- хондродерматита;
- прокератоза;
- кератоакантомы;
- плоскоклеточного и базальноклеточного рака кожи;
- злокачественной меланомы;
- радиационного дерматита.
Лечение актинического кератоза
Способ лечения для каждого пациента с актиническим кератозом врач-дерматолог подбирает индивидуально на основании полного клинико-лабораторного обследования. При доброкачественном сенильном кератозе используют аппаратные методы удаления образований. Наиболее атравматична, безболезненна и результативна лазерная коагуляция, наиболее популярный и доступный по цене - метод криодеструкции. При намёке на перерождение показана консультация дерматоонколога и хирургическое вмешательство.
Профилактика
1. Особенности патогенеза, клинической картины и лечения актинического кератоза/ Васенова В.Ю., Бутов Ю.С., Иванова М.С.// Российский журнал кожных и венерических болезней. - 2017.
2. Распространенность различных форм актинического кератоза/ Курбанова Б.Ч.// Бюллетень науки и практики. - 2019.
3. Морфологические особенности актинического кератоза/ Хлебникова А.Н., Бобров М.А., Селезнева Е.В., Чанглян К.А.// Российский журнал кожных и венерических болезней. - 2012.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Круг аллергических реакций и болезней роговой оболочки пока очерчен менее четко, чем аллергия вспомогательного аппарата глаза. Положение осложнено тем, что роговая оболочка подвержена воздействию не только экзо- и эндоаллергенов, но также аллергенов из собственной ткани, возникающих при ее повреждении.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Причины аллергического кератита
Классическим примером аллергического процесса в роговице является феномен Вессели: развитие краевого кератита у животного, сенсибилизированного введением гетерогенной сыворотки в центр роговицы.
В клинике близкая по своему патогенезу к феномену Весселя реакция возникает в роговице при ее ожогах, хотя вызывается она аутоаллергенами. Наслоение аутоаллергии обусловливает расширение зоны повреждения за пределы участка роговицы, подвергшегося воздействию обжигающего вещества, чем усугубляется тяжесть ожога. Родственность антител, возникающих при ожогах роговицы и кожи, послужила основанием для создания эффективного метода лечения глазных ожогов сывороткой крови ожоговых реконвалепсцентов.
Наиболее высокой аутоиммунной органной специфичностью обладают эпителий и эндотелий роговой оболочки, повреждение которых при воспалении, травме, оперативном вмешательстве чревато образованием антител, а развивающиеся вслед за этим аллергические реакции ухудшают течение указанных процессов. Стремление к уменьшению этих неблагоприятных влияний служит одной из причин наблюдающейся в современной глазной хирургии тенденции максимально щадить, при операциях роговичный эндотелий. Многие офтальмохирурги, например из-за повреждений эндотелия роговицы ультразвуком, воздерживаются от факоэмульсификации катаракт.
Аллергические реакции роговой оболочки могут вызываться по существу любыми экзо- и эндоаллергенами, на какие только реагируют глаза и вспомогательный аппарат. Ил экзогенных аллергенов наибольшее значение имеют медикаменты. По наблюдениям ученых, они послужили причиной изменений роговой оболочки у 20,4% больных лекарственной аллергией глаза, причем местные аппликации вызывают в основном поражения эпителия (64,9%), а прием лекарств внутрь либо их парентеральное введение приводит к стромальному кератиту (13,4%).
Эпителиопатия роговицы, ее центральная эрозия, эпителиальный, нитчатый, стромальный и краевой кератиты, согласно классификации указанных авторов, представляют основные клинические формы лекарственной аллергии роговицы. С этой аллергией во многом сходны реакции роговой оболочки на другие аллергены, в частности пыльцу растений, косметические средства, химикалии и т. д. У таких больных нередко выявляются точечные субэпителиальные инфильтраты роговицы, ее эрозии, прилимбальные помутнения и изъязвления роговичной ткани. Даже при слабых проявлениях болезни гистологически обнаруживаются изменения и десквамация эпителия, местами отсутствуют боуменова мембрана и лимфоцитарная реакция ткани. Выявлению таких, часто слабо выраженных, изменений в клинике помогают окрашивание роговицы (флюоресцеин, фусцин) и биомикроскопия.

[11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Симптомы аллергического кератита
Наблюдаемые клинически аллергические реакции роговой оболочки на экзогенные аллергены ограничиваются обычно изменениями ее передних слоев: страдают эпителий, боуменова мембрана, поверхностные слои стромы. Чаще такие поражения представляют собой осложнения аллергических болезней век и конъюнктивы. Например, экзема роговой оболочки Пиллата начинается с выраженного серозного абактериального конъюнктивита, к которому присоединяются пузырчатый эпителиальный кератит, а затем более глубокие инфильтраты роговицы при наличии одновременно экземы кожи.
Повторные контакты роговицы с аллергеном не всегда ограничиваются бессосудистыми реакциями. У больных экземами возможно развитие кругового роговичного паннуса. С выраженным врастанием в роговицу сосудов протекает крайне редкий в настоящее время врожденный сифилитический паренхиматозный кератит, при котором образуются антитела к спирохетам, а антигенами служат измененные белки роговицы. Сосудистым является розацеа-кератит, в развитии которого теперь большое значение придается эндокринным аллергическим факторам, в частности тестостерону.
Что нужно обследовать?
Как обследовать?
Лечение аллергического кератита
Эффективная терапия выраженных проявлении аллергии глаза и его вспомогательного аппарата требует местного п общего комплексного воздействия па организм с учетом всего многообразия этиологических и патогенетических факторов, сложности патогенеза, нарушений эндокринной, центральной и вегетативной нервных систем. Самое действенное в лечении - предотвращение контакта с аллергеном, его элиминация, часто сама по себе приводящая к быстрому выздоровлению.
Однако своевременно выявить и выключить аллерген удается далеко не у каждого больного. В таких случаях, не прекращая поиски причины болезни, необходимо воздействовать на определенные звенья патогенетической цепи аллергического процесса с тем, чтобы затормозить образование, нейтрализовать антитела либо подавить патохимическую фазу аллергии. Нужны также средства, повышающие сопротивляемость организма и снижающие его аллергическую реактивность, нормализующие обмен веществ, проницаемость кровеносных сосудов, нервную и эндокринную регуляции.
Первая задача - торможение образования антител и реакции аллерген-антитело - решается назначением десенсибилизирующих препаратов, в первую очередь стероидных гормонов. Глюкокортикоиды снижают выработку антител, уменьшают проницаемость капилляров, задерживают распад сложных мукополисахаридов, оказывают выраженное противовоспалительное действие. Наиболее отчетливо их лечебный эффект проявляется при аллергических реакциях замедленного типа.
В глазной практике эти сильнодействующие, оказывающие серьезное побочное влияние препараты показаны больным, у которых аллергия глаза (будь то самостоятельный процесс или осложнение иной патологии) выражена сильно и плохо поддается другому лечению. Обычно это заболевания глазного яблока. При аллергических же поражениях вспомогательного аппарата глаз рекомендуется по возможности избегать применения стероидов.
Длительные курсы лечения (1,5-2 мес и больше) и более высокие дозы стероидных гормонов (до 60-70 мг преднизолона в сутки в начале лечения) назначают больным хроническими, рецидивирующими, чаще инфекционно-аллергическими заболеваниями глаз, а также при лечении симпатической офтальмии. В микродозах дексаметазон (0,001% водный раствор) Ю. Ф. Майчук (1971) рекомендует для лечения аллергической реакции при синдроме Съегрена, хронических конъюнктивитах неизвестной этиологии,. вирусных поражениях глаза и пр. Поскольку определенными иммунодепрессивными свойствами обладают салициловые и пиразолоновые препараты, их в средних дозах с успехом применяют при лечении аллергических болезней глаз, особенно при аллергии век и конъюнктивы, избегая назначения кортикостероидов. Сходство в механизмах противоаллергического действия обусловливает также возможность замены указанными препаратами стероидов у больных, которым таковые противопоказаны. Лечение проводят курсами длительностью 3-5 нед.
В последние годы с положительными результатами при аллергических страданиях глаз испытываются специальные иммунодепрессивные средства, в основном из арсенала химиотерапии опухолей.
Подавление патохимической фазы аллергической реакции в основном осуществляется антигистаминными препаратами, оказывающими наибольшее действие при аллергии немедленного типа. Количество этих препаратов велико. Чаще других офтальмологи используют димедрол (по 0,05 г 3 раза в сутки), супрастин (0,025 г 2-3 раза в сутки), дипразин (пипольфен по 0,025 г 2-3 раза в сутки), левомепромазин (венгерский тизерцин по 0,05-0,1 г 3- 4 раза в сутки), диазолин (по 0,1-0,2 г 2 раза в сутки), тавегил (по 0,001 г 2 раза в сутки), фенкарол (по 0,025-0,05 г 3-4 раза в сутки). Не обладающие снотворным действием три последних препарата пригодны для амбулаторного лечения. При выборе лекарств основное значение имеет их переносимость больными; при слабом действии одного средства показана его замена другим.
Для местной терапии из указанных медикаментов применяется: димедрол в каплях. В зависимости от реакции пациента назначают инстилляции его 0,2%, 0,5% и 1% растворов 2-3 раза в сутки. Капли полезны больным не только с выраженными, но и со слабыми проявлениями аллергии конъюнктивы и переднего отдела глазного яблока. Механизм действия антигистаминных препаратов изучен недостаточно. Полагают, что они блокируют гистамин на клетках-реципиентах, уменьшают проницаемость сосудов, сокращают капилляры, тормозят образование гиалуропидазы, которая способствует распространению гистамина. Важно также их заметное противовоспалительное действие.
Л. Д. Лдо различает три стадии действия антигистаминов при их длительном применении:
- терапевтическую стадию (максимальный эффект);
- стадию привыкания (эффекта пет или он слабый);
- стадию аллергических осложнений (появление повышенной чувствительности к применяемому препарату у части больных).
Такая динамика ограничивает курс лечения 3-4 нед и подтверждает целесообразность смены препаратов в связи с привыканием к ним.
Кроме указанных лекарств, инактивировать гистамин и уменьшить чувствительность к нему помогает гистоглобулин (смесь гамма-глобулина с гистамином). Его вводят подкожно по 1-3 мл 1 раз в 2-4 дня; всего на курс 4-10 инъекций. Значительное улучшение в ходе болезни наблюдается только через 1 - 2 мес. Не рекомендуется сочетание этого средства с кортикостероидами.
Из средств общего воздействия на организм с целью мобилизации его защитных механизмов для борьбы с аллергией в офтальмологии широко назначают хлорид кальция внутрь (5-10% раствор по 1 столовой ложке 3-4 раза в сутки после еды), реже внутривенно (10% раствор по 5-15 мл ежедневно) либо кальция глюконат внутрь (по 1-3 г 2-3 раза в сутки). В тех же целях А. Д. Адо и соавт. (1976) рекомендуют натрия тиосульфат (30% раствор по 5-10 мл внутривенно; на курс 7-10 инъекций). Все эти медикаменты хорошо сочетаются с антигистаминными средствами.
Больным с глазными проявлениями аллергии полезны также витамины С и В2 (рибофлавин), седативные средства. Строго обязательны санация очагов инфекции, лечение других общесоматических процессов, нормализация психического статуса, сна и пр. Предрасположение к аллергии, в том числе глаз, снижается при закаливании организма, занятиях физкультурой и спортом. В этом по существу состоит и профилактика аллергических заболеваний вообще и глазной аллергии в частности.
Очень трудной задачей является лечение глазных больных, страдающих поливалентной аллергией, которые нередко дают выраженную местную, а иногда и общую реакцию на местное применение почти любых лекарств. Аллергенами для них могут быть даже те самые глюкокортикоиды и антигистаминные препараты, которыми лечат аллергию. В таких случаях приходится отменять все медикаменты, кат; бы они ни были нужны для лечения основной болезни, а затем очень осторожно, лучше путем постановки предварительных проб, подбирать переносимые лекарства.
Подавляя тем или иным путем аллергические реакции, офтальмолог не имеет права забывать, что при этом страдает вся иммунная система организма, ухудшается его защита от инфекционных и иных агентов.
Эффективная, но трудная для осуществления в широкой практике специфическая десенсибилизация туберкулином, токсоплазмином и другими антигенами подробно освещена и работах А. Я. Самойлова, И. И. Шпак и др.
В зависимости от характера аллергической патологии глаза одновременно с противоаллергической терапией проводят, преимущественно местно, симптоматическое лечение подсушивающими, дезинфицирующими, вяжущими и другими лекарствами, назначают мидриатики или миотики и т. д.
В частности, при глазных проявлениях отека Квинке, если не удается выявить и элиминировать аллерген, то симптоматическое лечение проводят преимущественно антигистаминными средствами. Местно применяют димедрол; его же или другие гистаминные средства назначают внутрь. При выраженных симптомах болезни показаны амидопирин, бруфен, аминокапроновая кислота (от 0,5 до 2,5-5 г в зависимости от возраста, запивая подслащенной водой). Лечение осложнений обычное. Кортикостероиды, как правило, не показаны.
При выраженных аллергических дерматитах и экземах наряду с возможной элиминацией аллергена проводят симптоматическую терапию аналогично рекомендованной выше при отеке Квинке. Назначение антигистаминных препаратов в комплексе этой терапии показано, поскольку нельзя исключить смешанной аллергии замедленно-немедленного, а иногда только немедленного типа. Рекомендуются также препараты кальция, натрия тиосульфат или магния тиосульфат. Кортикостероиды назначают лишь больным с очень тяжелыми проявлениями болезни.
При лечении контактных аллергических конъюнктивитов и дерматоконъюнктивитов аптигистаминные препараты неэффективны, вазоконстрикторы не действуют. Таким больным показаны дезинфицирующие средства в каплях, мазях или пленках (ГЛН), кортикоиды, внутрь кальция хлорид или кальция глюконат, ацетилсалициловая кислота, амидопирин, при затянувшейся болезни - короткие курсы глюкокортикоидов в средних дозах.
При лечении весеннего катара, по данным исследований, наиболее эффективны глюкокортикоиды. Учитывая лучшую переносимость их в молодом возрасте, их назначают в каплях 2-3 раза в сутки в течение всего периода обострения болезни, а также используют для профилактики рецидивов перед наступлением теплого времени года. Тяжелые проявления болезни требуют дополнения местной кортикостероидной терапии общими прерывистыми курсами лечения этими препаратами в средних дозах. Эффективность лечения повышают криоаппликации разрастаний конъюнктивы и лимба, иногда их иссечение. Наряду со стероидами полезны кальция хлорид или кальция глюконат, рибофлавин, кромолии-натрий (интал). Для уменьшения зуда и разжижения секрета закапывают 3-5% натрия бикарбонат 3-5 раз в сутки, цинка сульфат с адреналином, временами 0,1-0,25% раствор дикаина и пр. В период ремиссии больные подлежат диспансерному наблюдению и противорецидивному лечению, при рецидивах лечатся амбулаторно или в глазных стационарах.
При введении лекарств или проведении тестирования окулист может наблюдать самое тяжелое общее проявление аллергии - анафилактический шок. Больного с подозрением на шок, тем более с явными признаками его, немедленно укладывают в строго горизонтальном положении. Внутримышечно вводят 0,5 мл 0,1% раствора адреналина, дексаметазон (4-20 мг) или преднизон (0,5- 1 мг на 1 кг массы тела), эуфиллин (1-2 мл 2,4% раствора) шик дипрофиллин (5 мл 10% раствора) и димедрол (5 мл 1% раствора) или другой антигистаминный препарат. При недостаточном действии эти и другие противошоковые средства вводят внутривенно).

Пожалуй, большинство пациентов на приеме у кардиолога составляют пациенты с повышенным артериальным давлением - артериальной гипертонией (АГ). У кого-то из них давление впервые повысилось на фоне стрессовой ситуации, кто-то давно принимает лекарственные препараты, но, как правило, мало кто имеет полное представление о своем заболевании, а главное, о том, как правильно с ним жить и эффективно лечиться.
У здорового человека артериальное давление меняется в течение суток в зависимости от уровня нагрузки (физической, психической и др.), но в целом эти колебания не превышают так называемую физиологическую норму, поддерживающую нормальную жизнедеятельность организма. Для взрослого человека нормальным считается артериальное давление не выше 140/90 мм рт. ст. А в ряде случаев, например, при наличии сахарного диабета, заболеваниях почек - давление должно быть еще ниже на уровне 130/80 - 120/70 мм рт. ст., что позволяет предупредить прогрессирование этих заболеваний и развитие осложнений. Важную роль в поддержании артериального давления в оптимальных пределах играет состояние нервной системы, сердца и сосудов. При АГ сердце работает с перегрузкой, перекачивая дополнительный объем крови. Со временем это приводит к повышению сопротивления со стороны сосудов, которые сужаются в условиях постоянной перегрузки. Стенки артерий утолщаются и уплотняются, теряют свою эластичность. При длительном существовании АГ нагрузка на сосуды становится непосильной, что может привести к дегенеративным изменениям в их стенке, с развитием сужения или патологического расширения, и даже может произойти разрыв сосуда. Если это осложнение происходит в жизненно важном органе (сердце, мозг), то оно может окончиться инфарктом миокарда или кровоизлиянием в мозг (инсультом). Но, несмотря на такую опасность, коварство АГ состоит в том, что оно долгое время может протекать совершенно бессимптомно.
Диагноз АГ обычно не ставится после однократного измерения давления, за исключением тех случаев, когда показатели слишком высоки, например, свыше 170-180/105-110 мм рт. ст. Обычно проводят серию измерений в течение определенного периода времени, чтобы полностью исключить случайные колебания и неточности. Необходимо также принимать во внимание и те обстоятельства, во время которых проводятся измерения артериального давления. Как правило, показатели давления увеличиваются под воздействием стресса, после крепкого кофе или выкуренной сигареты.
Примерно у 1/3 взрослого населения имеется стойкое повышение артериального давления выше 140/90 миллиметров ртутного столба. 2/3 из тех, кто страдает от гипертонии - не знают о своём заболевании, а те, кто знает, зачастую не придают этому должного значения (особенно, если цифры не так велики, порядка 160/100 мм рт.ст.), пока не присоединятся головные и сердечные боли, одышка, аритмия, отеки.
Интересен факт, что в кабинете врача при измерении давления показатели могут быть выше, чем в состоянии покоя, дома. Этот эффект называется "гипертонией белого халата" и вызван страхом пациента перед заболеванием или перед доктором. Кроме измерения артериального давления врач обычно проверяет изменения со стороны других органов, особенно если показатели давления находятся на уровне высоких цифр.
Если показатели давления у взрослого не превышают 140/90 мм. рт. ст., то повторное измерение обычно проводят не раньше, чем через год. У пациентов, чье давление находится в пределах от 140/90 до 160/100, проводят повторное измерение через небольшой промежуток времени для подтверждения диагноза.
Высокое диастолическое (нижнее) давление, например 110 или 115 мм.рт.ст., свидетельствует о необходимости немедленной терапии.
АГ является одним из наиболее распространенных заболеваний. В развитых странах повышенное давление имеют 10% взрослого населения и около 60% лиц старше 65 лет. К сожалению, не более 30% этих людей знают о своей болезни, регулярно получают терапию и выполняют рекомендации врача. В отличие от ряда заболеваний, которыми можно "переболеть", гипертония, как правило - это хроническое пожизненное состояние.
Артериальная гипертония чаще всего носит первичный характер и является симптомом гипертонической болезни. Реже повышенное артериальное давление вторично и является признаком заболеваний различных органов (почек, сосудов и др.). Каждое из этих заболеваний нуждается в специальном лечении, вот почему любое повышение артериального давления требует консультации врача-кардиолога.
У пожилых людей иногда встречается особый вид гипертонии, так называемая "изолированная систолическая гипертония". При этом показатели систолического давления равны или превышают 140 мм.рт.ст., а показатели диастолического давления остаются ниже 90 мм.рт.ст. Такой вид гипертонии является опасным фактором риска в развитии инсультов и сердечной недостаточности. Нередко пациенты обращаются за помощью лишь тогда, когда диастолическое давление по их мнению становиться слишком низким - 50-60 мм рт. ст. Иногда это может быть признаком порока сердца, но чаще - это связано с возрастными изменениями сосудистой стенки, и очень важно найти препараты, которые сократят разрыв между цифрами систолического и диастолического давления, что в свою очередь уменьшает риск развития инсульта и сердечной недостаточности.
В тех случаях, когда режимные и диетические мероприятия не позволяют адекватно контролировать артериальное давление дополнительно (а не вместо) назначаются лекарственные препараты. На сегодня их перечень достаточно внушителен. Часто, при обращении пациента за помощью с жалобами на наличие высокого давления несмотря на прием назначенных препаратов, можно видеть, что препараты выбраны грамотно, подходят пациенту для длительного приема, а вот дозы их неадекватны. В кардиологии существует понятие эффективной дозы - то есть такой, при которой можно рассчитывать на проявление нужного эффекта. А если принимать этот же препарат половинками или четверушками, да еще не 2, а один раз в сутки, а часто даже не каждый день - то ни о каком гипотензивном, а тем более лечебном действии препарата, говорить не приходится. Назначая один или несколько препаратов, кардиолог учитывает уровень артериального давления, тяжесть течения АГ, индивидуальный суточный профиль артериального давления, основные факторы риска или причины развития артериальной гипертензии, степень выраженности поражений органов мишеней, наличие сопутствующих заболеваний, взаимодействие препаратов между собой и с другими принимаемыми лекарствами, возможность развития побочных эффектов. Поэтому абсолютно недопустимо для пациента менять назначения врача, дозы препаратов, кратность приема, отменять самостоятельно тот или иной препарат. Если же при приеме назначенной комбинации гипотензивных препаратов пациент отмечает возникновение каких либо побочных эффектов, давление не снижается или, наоборот, снижается чрезмерно, необходимо обсудить это с лечащим врачом, который, разобравшись в причинах, скорректирует ваши назначения.
Роль пациента в лечении артериальной гипертензии нельзя недооценивать. От того, насколько он готов, в соответствии с рекомендациями врача, активно и последовательно бороться и, по возможности, устранять имеющиеся у него факторы риска, во многом зависит эффективность лечебных мероприятий. Бороться с факторами риска - это означает отказаться от курения, ограничить употребление алкоголя, регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, внося измерения в специальный дневник.
О эффективном контроле над артериальным давлением следует говорить в том случае, если в результате модификации стиля жизни, устранения факторов риска и вредных привычек или приема антигипертензивных препаратов удается поддерживать уровень давления ниже 140/90 мм рт. ст, а для пациентов с сахарным диабетом по возможности ниже 130/80 мм рт. ст. Достижение целевого уровня артериального давления способствует снижению относительного риска развития фатальных и нефатальных состояний / заболеваний, в сравнении с пациентами, которые не лечатся или принимают неэффективные комбинации. Каждому пациенту с гипертонией необходимо снизить избыточный вес, вести активный образ жизни, отказаться от курения, ограничить употребление алкоголя (10 - 20 г для женщин, 20 - 30 для мужчин в пересчете на чистый этанол), регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, вносить данные измерения артериального давления и иную необходимую врачу информацию в специальный дневник самоконтроля АД.
Если же значения артериального давления превышают указанный уровень, то следует обсудить с врачом возможные причины недостаточной эффективности проводимого лечения. Среди них:
- Не выявлена причина повышения артериального давления
- Несоблюдение рекомендаций по модификации образа жизни
- Нерегулярный прием гипотензивных препаратов
- Неадекватная гипотензивная терапия
Как показывает практика, при доверии пациента к своему лечащему врачу, при грамотном взаимодействии врача и пациента, в большинстве случаев удается контролировать это грозное заболевание.
А что, если Вы уже принимаете 3 или больше препаратов, а давление так и не стабилизировалось на целевом уровне? Подобная форма гипертонии относится к резистентной.
Резистентная АГ - это состояние, при котором показатели артериального давления остаются выше целевого уровня, несмотря на прием комбинации трех и более антигипертензивных препаратов. Неконтролируемая АГ не является синонимом резистентной АГ. Неконтролируемая АГ вызвана недостаточным вторичным контролем уровня АД в связи с несоблюдением режима лечения или истинной резистентностью к терапии. Критерием рефрактерности артериальной гипертонии является снижение систолического артериального давления менее чем на 15% и диастолического артериального давления менее чем на 10% от исходного уровня на фоне рациональной терапии с использованием адекватных доз трех и более антигипертензивных препаратов.
Выделяют следующие факторы, связанные с повышенным риском развития резистентной гипертонии - это: пожилой возраст, высокое начальное АД, ожирение, чрезмерное употребление поваренной соли, хронические заболевания почек, сахарный диабет , гипертрофия левого желудочка, женский пол. Причиной истинной рефрактерности при АГ бывает перегрузка объемом, связанная с неадекватным приемом мочегонных препаратов.
Каков же выход?
Обычно в случае резистентной (рефрактерной) гипертонии врачи продолжают увеличивать дозы принимаемых пациентом препаратов до максимально переносимых или добавляют последовательно четвертый, пятый, иногда и шестой препарат из других групп. Пациенты реагируют на это по-разному. Многие перестают доверять врачу, некоторые отказываются от приема препаратов совсем, потому что не отмечают никакой разницы между давлением на фоне приема горстей препаратов, и без них.
Конечно же, это решение ошибочно в корне. Для того чтобы избежать прогрессирующего поражения органов-мишеней и грозных осложнений в будущем, продолжать прием препаратов необходимо даже в случае, если достичь целевого уровня АД не удается. Но, никто не будет отрицать, использование многокомпонентной комбинации препаратов значительно увеличивает риск развития побочных эффектов и непредсказуемых реакций взаимодействия препаратов между собой.
Что современная медицина может предложить в этом случае? Оказывается, есть выход.
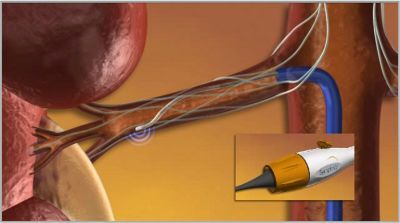
В скором времени в нашей клинике мы будем иметь возможность предложить нехирургический метод коррекции АД путем денервации почечных артерий. Новая процедура, катетерная почечная денервация почечных артерий, помогает контролировать высокое кровяное давление путем деструкции части нервных волокон, расположенных в стенке почечных артерий.
Как нередко бывает, идея денервации не нова, это хорошо забытое старое. Хирургам давно было известно, что иссечение симпатических нервных волокон, ответственных за поддержание артериального давления, приводило к снижению артериального давления. Но процедуру нельзя было применять для лечения АГ, так как она сопровождалась высокой операционной смертностью и такими долгосрочными осложнениями как тяжелая гипотония при переходе в вертикальное положение, вплоть до потерь сознания, нарушений функции кишечника и тазовых органов. Но так бывает потому, что полностью выключается симпатическая стимуляция почек и других органов, что приводит к дисбалансу нервной регуляции. Поскольку симпатические нервные волокна, иннервирующие почку, проходят непосредственно в стенке главной почечной артерии и прилежат к ней, то с помощью катетерной радиочастотной абляции (РЧА) прицельное разрушение волокон в почечных артериях не приведет к нарушению иннервации органов брюшной полости и нижних конечностей. Кроме того, разрушая лишь небольшую часть нервных окончаний в почечных артериях, почки не лишаются нервной регуляции. ПРИЧИНА РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ В ИЗБЫТОЧНОЙ СИМПАТИЧЕСКОЙ АКТИВНОСТИ ПОЧЕК. А катетерная РЧА позволяет устранить эту избыточную активность. ГИПЕРТОНИЯ СТАНОВИТЬСЯ УПРАВЛЯЕМОЙ.
Введение этой процедуры в нашу практику базируется на исследовании, опубликованном в знаменитом журнале Lancet, которое показало безопасность и эффективность методики, позволяющей достигнуть стойкого снижения артериального давления до 30 мм. рт. ст. от исходного уровня.
Для подобного лечения используется радиочастотный катетер фирмы Ардиан, который вводится через прокол в бедренной артерии. Далее катетер проводится под рентгеновским контролем в почечную артерию. Через кончик катетера радиочастотная энергия дозировано подается по окружности в 4-5 точках почечных артерий. Процедура занимает около 40 мин, после чего катетер удаляется. Длительность пребывания пациента в стационаре составляет 24 ч. Условием для проведения процедуры является нормальная функция почек. Но самое поразительное в процедуре то, что со временем лечебный эффект не только не уменьшается, а наоборот, артериальное давление у большинства плавно и стойко нормализуется.
В настоящее время почечную денервацию применяют только у пациентов с резистентной гипертензией. Это должно привести, примерно, к 50-процентному снижению числа осложнений и смертности, связанных с АГ. Это не означает, что препараты больше не нужны. Пациентам все равно, скорее всего, придется принимать лекарства от высокого давления, но количество препаратов для поддержания артериального давления на целевом уровне, значительно снизится.
Каковы побочные эффекты метода РЧА почечных артерий?
На сегодняшний день во всем мире не отмечено никаких серьезных осложнений катетерной почечной денервации. Процедура сопровождалась умеренной болью в животе, которая была купирована внутривенным введением анальгетиков и седативных средств. Только у одного больного отмечено повреждение почечной артерии катетером до РЧА, устраненная имплантацией стента. Наиболее распространенным осложнением у незначительного числа пациентов была болезненность и припухлость в области паха. Ухудшения функции почек не отмечено.
Кому необходимо проводить почечную денервацию?
- Продолжительность: 20-30 минут
- Госпитализация: 1 день в стационаре
Даннное вмешательство показано пациентам с резистентной АГ, т.е. при стойком повышении систолическоого (верхнего) артериального давления выше, чем 160 мм рт. ст., несмотря на применение 3 и более антигипертензивных препаратов, включая диуретик. Это особенно показано при плохой переносимости комбинации препаратов или при наличии побочных эффектов. При этом пациенты должны быть предварительно обследованы, у них должны быть надежно исключены возможные вторичные причины артериальной гипертензии (например, заболевания надпочечников). На предварительном этапе обязательно проведение компьютерной томографии почечных артерий для уточнения анатомических особенностей сосудов.
Если у вас повышено артериальное давление - обращайтесь к кардиологам нашего центра. Вам обязательно помогут.
Читайте также:

