Венерические заболевания мягкий шанкр презентация
Обновлено: 17.04.2024
Мягкий шанкр (шанкроид) — половая инфекция с острым течением. При этой болезни на коже и слизистых оболочках половых органов появляются язвы. Этим мягкий шанкр похож на сифилитический, но по другим признакам есть существенные различия. Подробно о шанкроиде, его особенностях, о том, как его диагностируют и лечат — в нашем материале.
Что такое мягкий шанкр?
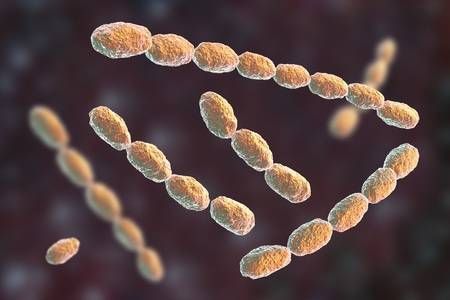
Мягкий шанкр или шанкроид — болезнь, которая почти всегда передаётся половым путём. На половых органах и других участках тела образуются многочисленные язвы, воспаляются регионарные лимфатические узлы. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Эти бактерии имеют палочкообразную форму, быстро формируют колонии, до нескольких часов остаются жизнеспособными в слизистых и гнойных выделениях, в крови.
Заболевание наиболее распространено в регионах с жарким климатом, но также встречается на территории Европы и России.
Мягкий шанкр отличается от сифилитического. Язвы при шанкроиде болезненные, а при сифилисе обычно болезненности нет. Края мягких шанкров — неуплотнённые (за что болезнь и получила свое название — мягкий шанкр), язвы образуют гнойный выпот. У сифилитических шанкров края твёрдые, а выделения отсутствуют.
Пути передачи
Чаще всего заражение происходит при половых контактах, когда выделения, содержащие стрептобациллы, попадают на кожу или слизистые. Заразиться можно во время вагинального, орального или анального секса. Использование презерватива уменьшает риск заражения, но не исключает его полностью. Если на коже или слизистой есть микротравмы, вероятность заражения намного возрастает.
Хоть это и маловероятно, но заразиться шанкроидом можно и контактно-бытовым путём — при использовании общего белья, полотенец, предметов гигиены, при тактильных контактах. Заражение может быть вторичным, если больной переносит возбудителей болезни на здоровые участки после того, как трогал поражённые области. Дети могут заражаться в случае контакта с больными, бытовым путём, но вероятность этого мала. При беременности шанкроид опасен преждевременными или осложнёнными родами.
Риск заражения увеличивается под влиянием следующих факторов:
- случайные половые связи;
- отказ от использования презервативов;
- воспаления или травмы кожи;
- наличие других венерических болезней.
При заражении стрептобациллы проникают в подкожный или подслизистый слой. Они быстро формируют микроколонии. Иммунный ответ оказывается неэффективным: лимфоциты и макрофаги окружают стрептобациллы, но не могут уничтожить их. На поражённом участке сначала начинается воспаление, потом образуется гранулематозный инфильтрат (в тканях скапливается жидкость, которая содержит частицы крови, лимфы, патогенов) и формируется пустула. Позже она превращается в язву.
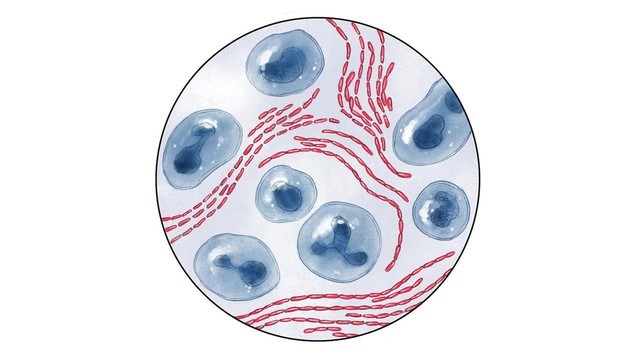
Рисунок 1. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Источник: cdn.std.uw.edu
Для женщин и мужчин опасность заразиться при контактах с носителями инфекции одинакова, но у женщин болезнь встречается реже. У мужчин, с обрезанием, риск заболеть ниже, так как крайняя плоть отсутствует, и возбудитель не задерживается под ней.
Симптомы
Сразу после заражения начинается инкубационный период, в течение которого симптомы отсутствуют. У мужчин он может продолжаться до 9 суток, у женщин — до 3 недель. Если на поражённом участке есть травмы, болезнь прогрессирует быстрее, и инкубационный период короче. Когда он заканчивается, образуется мягкий шанкр:
- на поражённом участке кожа или поверхность слизистой становится розовой, отекает;
- внутри покраснения формируется уплотнение, узелок;
- узелок за несколько суток превращается в пустулу, заполненную гноем;
- когда пустула вскрывается, на её месте остаётся язва.
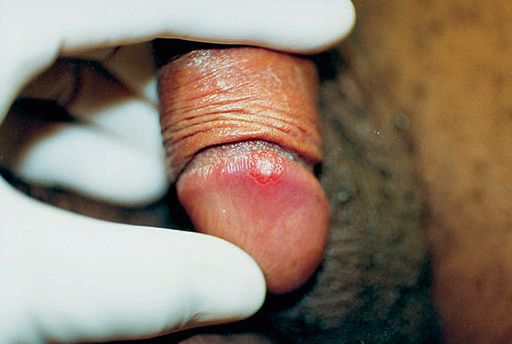
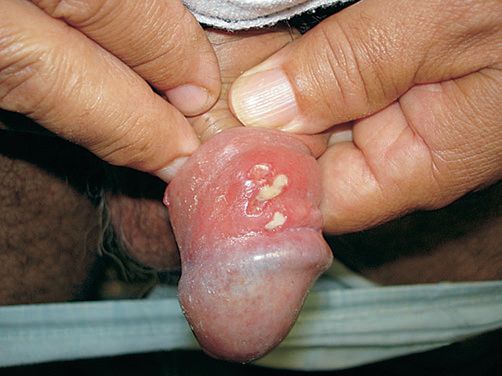
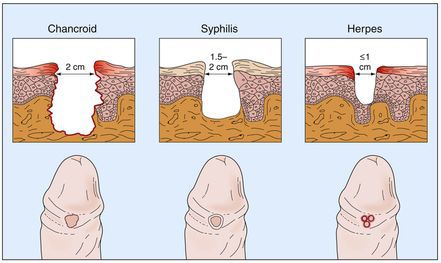
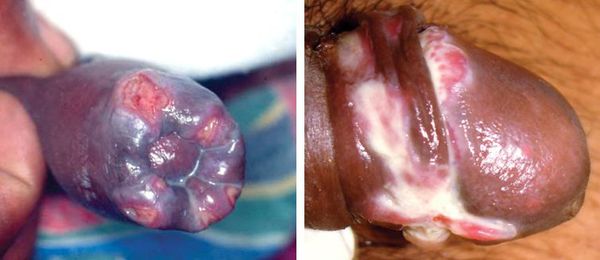
Формирование мягкого шанкра длится от двух до четырёх недель. Размер язвы — до двух сантиметров. Она имеет неровные, приподнятые края, внутри язвы виден гнойный налёт. При его попадании на кожу рядом с язвой начинается образование новых, более мелких шанкров. Мелкие и крупные язвы формируют группы или сливаются.
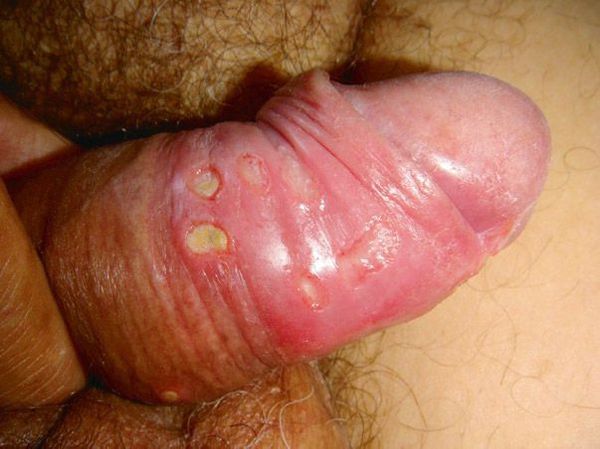
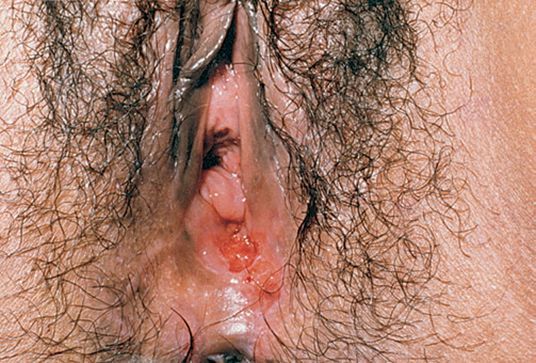
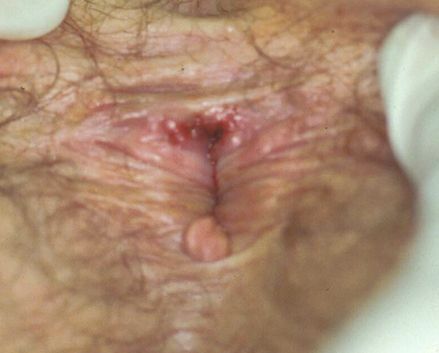
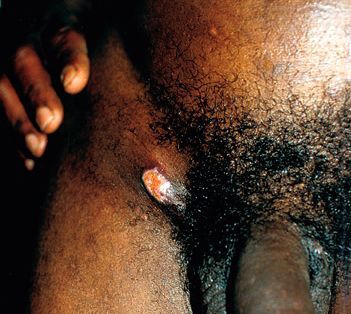
Язвы чаще всего образуются в области половых органов. У мужчин они могут формироваться на коже мошонки, слизистой крайней плоти, на уздечке полового члена. У женщин язвы образуются на стенках влагалища и шейке матки, на половых губах, слизистой клитора. При заражении шанкроидом после анального секса возможно появление язв в области заднего прохода. При вторичном заражении или заражении после орального секса может поражаться внутренняя поверхность щёк, губ. Также мягкий шанкр может появляться на эпителии уретры, коже лобка, ладоней, внутренней поверхности бёдер.
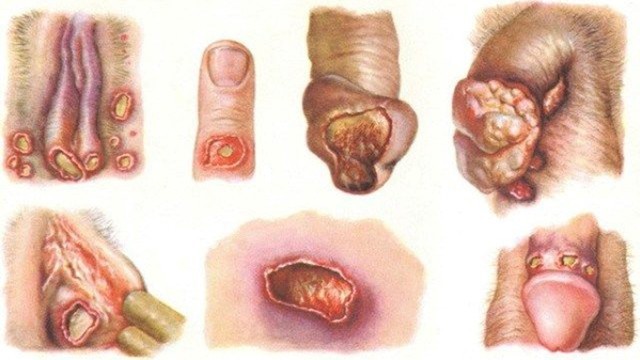
Рисунок 2. Локализация и вид язв. Источник: СС0 Public Domain
При ощупывании язвы могут выделять немного сукровицы, содержащей гной. Они очень болезненны — ещё одно отличие шанкроида от сифилитического шанкра. Боли могут возникать при мочеиспускании, дефекации, сексе. В области паха может появляться отёчность. Ближайшие к месту поражения лимфоузлы увеличиваются, воспаляются.
Важно! Шанкроид может протекать в скрытой форме, при которой у заболевания не будет никаких клинических проявлений. Чаще скрытыми носителями инфекции являются женщины. Скрытые носители заразны так же, как и те, у кого симптомы проявляются.
Есть несколько видов шанкроида по типу течения, клинической картине и локализации:
К атипичным формам мягкого шанкра относят:
- смешанную: развивается, если происходит одновременное заражение сифилисом и шанкроидом. При этом твёрдые шанкры начинают формироваться на 1-2 недели позже мягких шанкров (из-за разницы в инкубационном периоде);
- фолликулярную: развивается, если возбудитель попадает в волосяные фолликулы или сальные протоки кожи. При такой форме образуется большое количество пустул, которые вскрываются после созревания. На их месте остаются глубокие ранки;
- прогрессирующую, при которой мягкий шанкр быстро разрастается сразу во всех направлениях так, что поражённая область постоянно увеличивается. Требует срочного лечения.
Стадии развития болезни
Выделяют пять стадий болезни.
- Инкубационный период. Его средняя продолжительность у мужчин до полутора недель, у женщин до трёх недель. Он проходит быстрее при ослабленном иммунитете, при наличии травм, повреждений слизистых или кожных покровов в месте проникновения возбудителя.
- Формирование эритематозного пятна. Это — локальное покраснение и отёк кожи или слизистой оболочки. Через сутки на его месте образуется папула — небольшой плотный узелок.
- Образование пустулы. Формируется на месте папулы в результате образования внутри неё полости и её заполнения гноем. В течение 3 суток пустула вскрывается, образуется язва.
- Язвенная стадия. Продолжается до 3-4 недель. На коже сохраняется болезненная, плохо заживающая язва.
- Заживление и рубцевание. Начинается спустя 4 недели после появления первых симптомов, может продолжаться до нескольких недель. На коже остаётся плоский рубец.
Диагностика
При появлении симптомов шанкроида нужно обращаться к врачу как можно быстрее. Признаки заболевания — появление язв на коже и слизистых гениталий после незащищённого секса, увеличение ближайших к поражённой области лимфатических узлов. Диагностику и лечение проводит венеролог или дерматовенеролог. Врач опрашивает пациента, осматривает поражённые области. В некоторых случаях осмотра достаточно для постановки диагноза, но иногда нужно дополнительное обследование. Врач может назначить:
- бактериоскопическое исследование соскоба с границы язвы;
- бактериологический посев;
- ПЦР-диагностику.
Дополнительно может выполняться биопсия тканей для последующего исследования. Для дифференциации с сифилисом назначают серологический анализ, для дифференциации с половым герпесом выполняют посев на вирус простого герпеса. При подозрении на шанкроид рекомендована сдача анализов на сифилис, генитальный герпес и ВИЧ.
При постановке диагноза шанкроид отличают от первичного сифилиса, генитального герпеса, кожного туберкулёза и ряда других заболеваний.
Лечение мягкого шанкра
Для лечения мягкого шанкра применяют несколько методов: медикаментозную терапию, хирургию, местные препараты, иммунотерапию. В период лечения необходимо полностью отказаться от половых контактов, чаще менять постельное и нательное бельё, исключить употребление алкоголя (несовместим с назначаемыми препаратами). Желательна максимальная изоляция, отсутствие контактов с другими людьми, чтобы снизить риск распространения инфекции. По этой причине пациентам с шанкроидом рекомендована госпитализация в венерологический стационар.Локализация и тяжесть заболевания определяют выбор методов лечения.
Медикаментозная терапия
При лечении шанкроида назначают антибактериальную терапию. Препараты подбирает лечащий врач. Обычно применяют антибиотики широкого спектра действия, которые эффективны против стрептобацилл, а также бледной трепонемы (вызывающей сифилис). Это нужно потому, что у больных шанкроидом пациентов часто есть и сифилис тоже.
Важно! Применять антибиотики можно только по назначению врача, с соблюдением установленной дозировки и длительности курса лечения. Препараты антибактериальной терапии несовместимы с алкоголем, поэтому на период лечения необходимо исключить употребление спиртного.
При лечении шанкроида у беременных женщин назначают антибактериальные препараты, не вызывающие нарушений развития плода и не провоцирующие осложнений беременности.
Антибактериальную терапию назначают во всех случаях заражения шанкроидом для борьбы с возбудителем заболевания.
Хирургическое лечение
Применяют при образовании глубоких язв. Хирургическое вмешательство проводится в следующих случаях:
- при фагеденическом или гангренозном шанкроиде для вычищения воронок язв и удаления некрозов;
- при лимфадените для удаления гнойного содержимого из области воспаления лимфатических узлов;
- при фимозном, парафимозном отёке выполняют иссечение тканей для его разрешения.
При своевременном обращении к венерологу хирургическое лечение обычно не требуется.
Местное лечение
Применяют, чтобы уменьшить болезненность язв и ускорить их заживление. При использовании местных препаратов раны обеззараживают перекисью водорода, вымывая кровь и гной. После очистки рану высушивают салфеткой, обрабатывают антисептиком и делают аппликацию с мазью, содержащих антибиотики. Местные препараты для лечения мягкого шанкра должен назначать венеролог.
Даже завершив курс лечения, пациент должен продолжать наблюдаться у венеролога и периодически проходить обследование. Это важно, чтобы исключить рецидивы заболевания. Шанкроидом можно заразиться повторно, поэтому лечение должны пройти оба половых партнёра. Второй партнёр проходит обследование и профилактическую терапию даже в случае, если у него нет симптомов заражения. Обследование обязательно для всех, кто имел половые контакты с заболевшим человеком в течение двух недель до появления первых симптомов мягкого шанкра.
Что будет, если не лечить мягкий шанкр?
Без лечения шанкроид провоцирует целый ряд осложнений:
- лимфангит. Болезненное воспаление лимфатического сосуда. Вдоль воспалённого сосуда могут появляться шанкры Нисбета (уплотнения, из которых выделяется гной);
- лимфаденит. Воспаление лимфоузлов, кожа на участках над ними становится синевато-красной. При лимфадените появляется лихорадка, ухудшается общее самочувствие, держится высокая температура. Воспалённые лимфатические узлы могут вскрываться с образованием гнойных свищей;
- фимоз и парафимоз. Возникает у мужчин. Фимоз — отёк крайней плоти со скоплением гноя под ней. При парафимозе из-за отёка крайней плоти возникает сильное давление на головку пениса, её кровоснабжение нарушается. Без срочного лечения это может приводить к гангрене.
Шанкроид намного повышает риск заражения ВИЧ-инфекцией. При иммунном ответе на заражение стрептобациллой Петерсена — Дюкрея увеличивается количество CD4-клеток (лимфоцитов). Они содержатся в образующихся язвах. При заражении ВИЧ CD-4 клетки инфицируются первыми. Образующиеся при шанкроиде на коже и слизистых язвы становятся входными воротами для ВИЧ.
Шанкроид у беременных женщин может спровоцировать осложнения в течении беременности, преждевременные роды. Передача заболевания от матери к ребёнку возможна контактным путём.
Профилактика
Основные меры профилактики мягкого шанкра — это ограничение количества половых контактов и обязательное использование презервативов. Риск заражения снижается при соблюдении правил личной гигиены, при использовании только личных полотенец, нательного белья, банных принадлежностей. Также будет полезно поддерживать здоровый образ жизни и уровень иммунитета.
Заключение
Мягкий шанкр — опасная половая инфекция, которая требует своевременного лечения. Чтобы снизить риск заражения, важно не допускать случайные половые связи и обязательно пользоваться презервативами. Если заболевание уже появилось, нужно как можно быстрее обратиться к венерологу.

Помогите другим пользователям — будьте первым, кто поделится своим мнением об этой презентации.
Аннотация к презентации
Содержание

Мягкий шанкр
Проверял: Сагидолдина Л.К. Выполнял: Бугибаева У.Б. Группа: 601-2 С.Ж.Асфендияров атындағы Қазақ Ұлттық Медицина Университеті Кафедра: Резидентура мен интернатурабойыншаакушерия және гинекология кафедрасы.

Слайд 2
Мягкий шанкр (венерическая язва, шанкроид, третья венерическая болезнь) - это инфекционное заболевание, которое передается только половым путем и проявляется в виде множественных болезненных язвочек на половых органах, а также воспаления лимфатических узлов..

Слайд 3
Этиология
Возбудитель - бацилла Дюкрея-Унны-Петерсона (Haemophilusducreyi). Заболевание распространено в странах Африки, Юго-Восточной Азии, Центральной и Южной Америки

Слайд 4
Путь передачи только половым путем, так как другие пути передач не доказано!

Слайд 5
Патогенез
В I стадии Мягкий шанкр между эпидермисом и дермой наблюдаются скопления полинуклеарных лейкоцитов, лимфоцитов, моноцитов и стрептобактерий. По мере увеличения клеточной инфильтрации I развивается субэпидермальный абсцесс, в дерме отмечается расширение кровеносных и лимфатических, сосудов, вокруг которых образуется инфильтрат, состоящий из плазматических клеток, лимфоцитов и лейкоцитов. Во II стадии субэпидермальный абсцесс вскрывается и образуется язва, дно которой выстилают некротические массы с дистрофическими формами лейкоцитов; кровеносные и лимфатических, сосуды расширены, выражены околососудистые инфильтраты, содержащие стрептобациллы.

Слайд 6
В III стадии в дерме обнаруживают большое количество капилляров, окружённых плазматическими и веретенообразными клетками; стрептобактерии в этой стадии отсутствуют.

Слайд 7
Различают следующие формы мягкого шанкра:
Воронкообразный мягкий шанкр, при котором глубокая язва расположена в шейке головки полового член; Гангренозный – характеризуется гангренозным расплавлением тканей на головке полового члена связи с присоединением фузоспириллеза или анаэробной инфекции; Дифтероидный – при котором язвы покрыты зеленовато-серым фибринозным налетом; Импетигенозный – клинически сходно с импетиго; Серпингинозный– атипичная форма мягкого шанкра, при которой язва заживает рубцом с одного края и увеличивается с другого; Фолликулярный – атипичная форма, при которой возникают множественные маленькие язвы со слегка приподнятыми краями и глубоким уплотненным дном, что обусловлено проникновением возбудителя в протоки сальных желез или в волосяные фолликулы; Смешанный – наблюдается при одновременном заражении сифилисом и мягким шанкром, когда язва, характерная для мягкого шанкра, затем приобретает черты тведого шанкра.

Слайд 8
Клиническая картина
Клиническая картина. Инкубационный период — 3—5 дней. Условно выделяют три стадии заболевания. I стадия характеризуется появлением на месте внедрения возбудителей инфекции ярко-красного пятна, в центре которого через сутки развивается узелок, на вершине его образуется везикула, превращающаяся в глубокую пустулу.

Слайд 9
Во II стадии (распада) на месте пустулы образуется язва с неровными зубчатыми подрытыми краями и глубоким неровным покрытым гнойным отделяемым дном, окружённая островоспалительным венчиком. Вначале она имеет округлую форму, в дальнейшем — неправильную. Величина язв от нескольких миллиметров до нескольких сантиметров. Увеличение их размеров происходит в результате роста по периферии и вглубь, а также слияния язв, расположенных близко друг к другу. Язвы — мягкие на ощупь (поэтому получили название мягкого шанкра), резко болезненны, легко кровоточат при прикосновении. Диаметр их может варьировать от 2 – 3 мм до 3 – 4 см.

Слайд 10
При заживлении (III стадия) исчезают воспалительный венчик, болезненность, уменьшается гнойное отделяемое, по краям и на дне язв появляются грануляции, постепенно происходит рубцевание.

Слайд 11
Локализация
У женщин венерическая язва обнаруживается: - На половых губах; - В преддверии влагалища; - На клиторе; - На шейке матки; - На лобке. Мягкий шанкр у мужчин чаще всего локализуется: - Снаружи или внутри препуциального мешка; - В венечной борозде; - На головке или стволе полового члена

Слайд 12
Рис. 1. Половой член больного мягким шанкром: язвы на крайней плоти. Рис. 2. Наружные половые органы больной мягким шанкром: множественные язвы внутреннем листке на малых и больших половых губах.

Слайд 13
При ано- и орогенитальных половых контактах на фото видно, что венерическая язва поражает слизистую рта, губ, глотки, область ануса.

Слайд 14

Слайд 15
Диагностика

Слайд 16
Лечение
Используют антибиотики и сульфаниламидные препараты. Назначают азитромицин (азимед) по 1,0 г перорально однократно или цефтриаксон 250 мг в/м однократно, или эритромицин по 500 мг 4 раза в день в течение 7 дней, или ципрофлоксацин по 500 мг 2 раза в день в течение 3 дней. Успешное лечение шанкроида приводит к излечению, разрешению клинических симптомов и предупреждает передачу инфекции другим лицам. При обширных поражениях, несмотря на успешное лечение могут образовываться рубцы.

Слайд 17
Профилактика
наличие одного постоянного полового партнера; избегание случайных половых связей; при случайных половых контактах необходимо использование презерватива; медицинские работники должны всегда использовать перчатки при осмотре пациента и других медицинских манипуляциях; соблюдение правил личной гигиены; укрепление иммунитета.

Слайд 18
Что такое шанкр мягкий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Мягкий шанкр (венерическая язва, третья венерическая болезнь или шанкроид) — эпидемическое инфекционное заболевание, вызванное стрептобациллой Дюкрея — Петерсена (Haemophilus ducreyi) и передаваемое преимущественно половым путём.
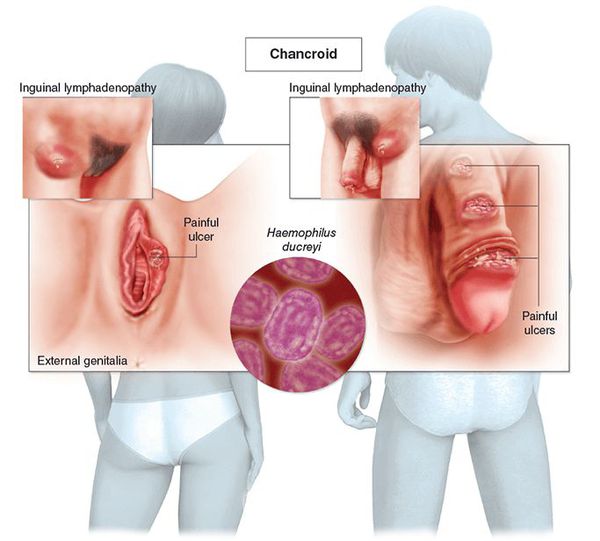
По оценкам ВОЗ (Всемирной организации здравоохранения), до 2001 года ежегодно регистрировалось более семи миллионов случаев мягкого шанкра [1] , однако из-за трудностей диагностики, вероятно, эти цифры были занижены. Наибольшая заболеваемость наблюдалась в странах Юго-Восточной Азии, Африки, Центральной и Южной Америки.
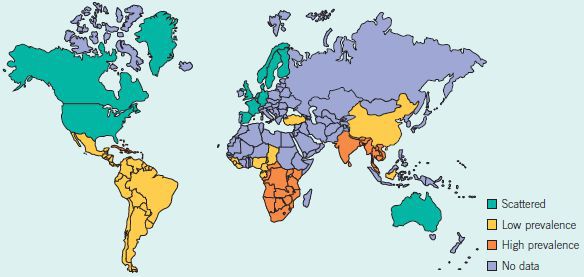
Спорадические (нерегулярные) случаи отмечались в странах Северной Америки, Европы и Австралии. Они были связаны с заражением туристов из указанных стран в эндемичных районах. Однако, после внедрения рекомендаций ВОЗ по синдромному лечению генитальных язв в 2001 году [2] заболеваемость мягким шанкром стала резко уменьшаться.
- случайные половые связи;
- незащищенный презервативом половой акт;
- длинная крайняя плоть; [6]
- воспалительные заболевания кожи, травмы, приём лекарственных препаратов, вызывающих аллергические реакции в области гениталий; [7]
- сопутствующие половые инфекции (ВИЧ, генитальный герпес, сифилис); [8]
- незащищённый контакт кожи с язвами. [9]
Группы риска составляют: [10]
- гомосексуалисты;
- коммерческий секс;
- дети;
- беременные;
- женщины после удаления матки.
Пути передачи инфекции:
- половой контакт, включая анальный [11] и оральный [12] секс;
- контактно-бытовой — сообщается о случаях внеполового заражения, проявляющегося кожными язвами на конечностях у детей [13] и взрослых [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы мягкого шанкра
Болезнь чаще встречается у мужчин, чем у женщин. В некоторых странах соотношение женщин и мужчин колеблется от 3:1 до 25:1. [3] Большинство женщин не имеют клинических симптомов и являются резервуаром инфекции. [15]
Мягкий шанкр
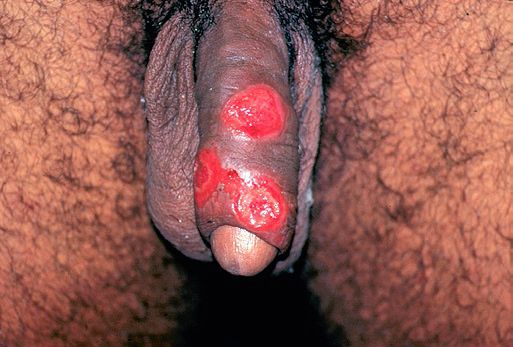
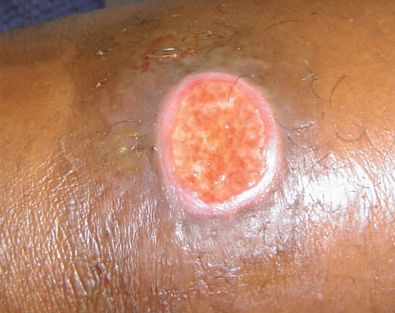
Основным симптомом является шанкр [16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.
Описан случай локализации шанкра во влагалище и шейке матки. [17]
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции. [16]
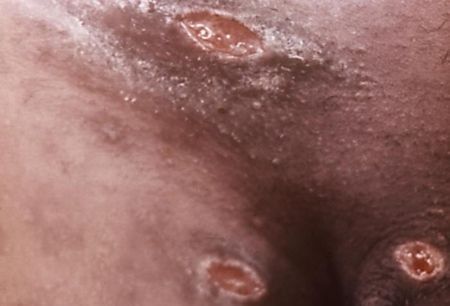
Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе. [16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.
Атипичные шанкры [18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.
Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.
Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.
Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.
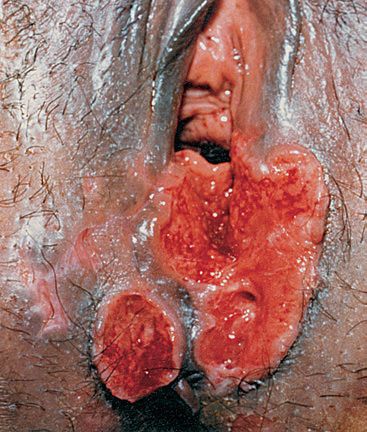
Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.
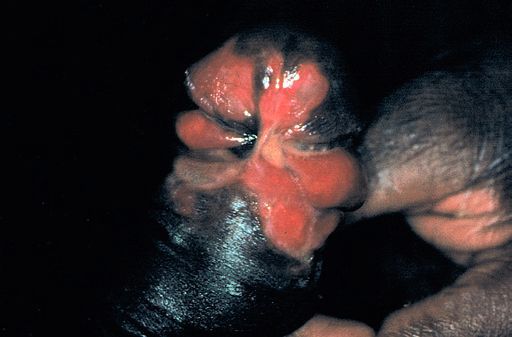
Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.
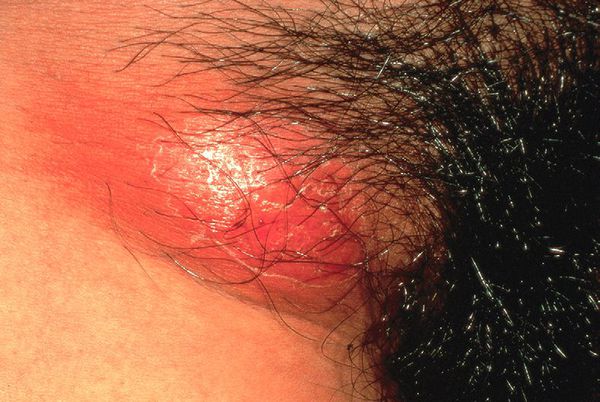
Паховый лимфаденит (бубон)
Развивается в течение 1-2 недель после появления первичной язвы примерно у 30-60% больных, чаще у мужчин.
Паховые лимфатические узлы увеличены с одной стороны и при пальпации болезненные. У четверти больных процесс прогрессирует с образованием гнойного абсцесса c последующим его вскрытием, а также с формированием свищей. [8]
Кожный (внеполовой) шанкроид
Недавние исследования выявили H. ducreyi как ранее непризнанную причину негенитальных кожных язв у детей и у взрослых в тропических районах. [19] Заражение происходит контактно-бытовым путём. Очаги поражения часто представляют одиночную язву в области голеней и бёдер, клинически не отличающуюся видом и течением процесса от классической половой язвы.
Другие поражения
Сообщается о нескольких казуистических (редких) случаях заболеваний, вызванных Haemophilus ducreyi — конъюнктивита [20] и поражения пищевода у ВИЧ-инфицированного пациента [21] .
Патогенез мягкого шанкра
H. ducreyi является строгим патогеном человека. Проникая в кожу или слизистые оболочки через микроповреждения в результате их травмирования, стрептобациллы образуют в тканях внеклеточные микроколонии в виде микропустул.
Лимфоциты и макрофаги быстро окружают возбудителя, но благодаря его вирулентным свойствам, он уклоняется от фагоцитоза (захвата и поглощения) и, следовательно, от уничтожения.
В процессе развития заболевания формируется гранулематозный инфильтрат, заполненный нейтрофилами и фибрином, трансформирующийся в язву [22] .
Исследованиями выявлены следующие вирулентные факторы H. ducreyi:
- адгезины LspA1 и LspA2 — белки, ингибирующие (подавляющие) фагоцитарную активность гранулоцитов и макрофагов; [23]
- белок DsrA — участвует в формировании резистентности (устойчивости) к сывороточному комплементу и связывается с кератиноцитами (основными клетками эпидермиса кожи) человека; [24]
- MOMP — основной белок наружной мембраны, который участвует в формировании резистентности к иммуноглобулинам сыворотки; [25]
- белок теплового шока GroEL — отвечает за присоединение H. ducreyi к углеводным рецепторам; [26]
- фимбриаподобный белок flp — участвует в прикреплении H. ducreyi к фибробластам крайней плоти человека; [27]
- лектин DltA — распознаёт гликозилированные рецепторы на клетках-хозяевах и играет роль в адгезии (прикрепления) H. ducreyi к тканям-хозяевам; [28]
- Липополигосахарид (LOS) — обеспечивает прилипание бактерий к кератиноцитам и фибробластам крайней плоти человека; [29]
- белки OmpP2A и OmpP2B — облегчают получение питательных веществ и обеспечивают стабильность мембраны возбудителя; [30]
- Ftp-гены — помогают в присоединении к клетке-хозяину и необходимы для образования микроколоний H. Ducreyi; [31]
- Cu, Zn-супероксиддисмутаза (Cu, Zn-SOD) — защищает возбудителя от супероксид-анионов; [32]
- цитолептический токсин (CDT) — индуцирует апоптоз (гибель) B-клеток и Т-клеток; [33]
- липопротеин , ассоциированный с пептидогликаном (PAL) — основной липопротеин H. ducreyi, который связывает внешнюю мембрану с пептидогликаном. [33]
Классификация и стадии развития мягкого шанкра
Международная классификация болезней 10-го пересмотра (МКБ-10) относит мягкий шанкр (шанкроид) к классу инфекций, передающихся преимущественно половым путём, и кодирует как A57.
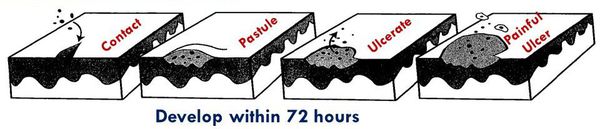
Клиническими наблюдениями и экспериментальной моделью на людях-добровольцах [34] были определены следующие стадии патологического процесса:
- инкубационный (скрытый) период — от 2 до 10 суток;
- эритематозно-папулёная стадия — болезнь начинается с эритематозного пятна, которое в течение 24 часов трансформируется в папулу;
- пустулёзная стадия — папула эволюционирует в пустулу, которая существует в течение 24-72 часов и вскрывается с образованием язвы;
- язвенная стадия — характеризуется существованием стойкого язвенного дефекта в течение 3-4 недель;
- стадия заживления и рубцевания — в среднем она наступает через четыре недели после начала заболевания и продолжается около нескольких недель с образованием плоского рубца.
Осложнения мягкого шанкра
ВИЧ-инфекция
Шанкроид является важным кофактором (необходимым компонентом) передачи ВИЧ-инфекции. В язве мягкого шанкра содержится повышенное количество CD4-позитивных лимфоцитов, вызванное клеточным иммунным ответом на H. ducreyi, которые являются первичными мишенями ВИЧ.
Фактически, шанкроид является распространённой инфекцией во всех 18 странах, где распространённость вируса иммунодефицита взрослого человека превышает 8% населения. Также известно, что нарушение целостности слизистой оболочки является входными воротами вируса, а H. ducreyi увеличивает экспрессию рецептора CCR-5 на макрофагах, тем самым повышая восприимчивость этих клеток к заражению ВИЧ. [35]
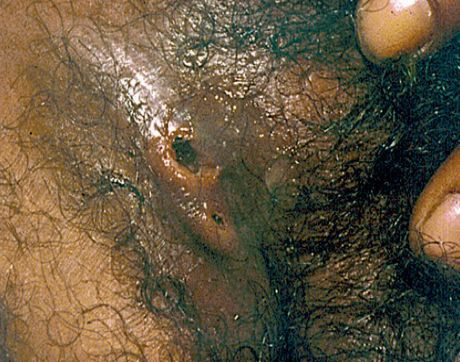
Фимоз и парафимоз
Наличие язв в области крайней плоти ведёт к образованию фимоза (сужению крайней плоти с невозможностью открыть головку полового члена) или к парафимозу (ущемлению головки полового члена кольцом суженной крайней плоти). [36]
Свищи
Такие осложнения образуются при вскрытии поражённых паховых лимфатических узлов.
Диагностика мягкого шанкра
Диагноз устанавливают на основании клинического осмотра, анамнеза и результатов лабораторных исследований. Центры по контролю за заболеваемостью (США) рекомендуют следующие критерии для постановки вероятного диагноза мягкого шанкра: [37]
- одна или несколько болезненных генитальных язв;
- болезненные паховые лимфатические узлы;
- отрицательный результат при исследовании экссудата из язвы в тёмном поле или теста амплификации нуклеиновой кислоты (ПЦР) на Treponema pallidum и отрицательный серологический тест на сифилис, проведённый по меньшей мере через семь дней после появления язв;
- отрицательный результат теста амплификации нуклеиновой кислоты (ПЦР) на вирус простого герпеса.
Для диагностики мягкого шанкра применяются следующие лабораторные исследования: [38]
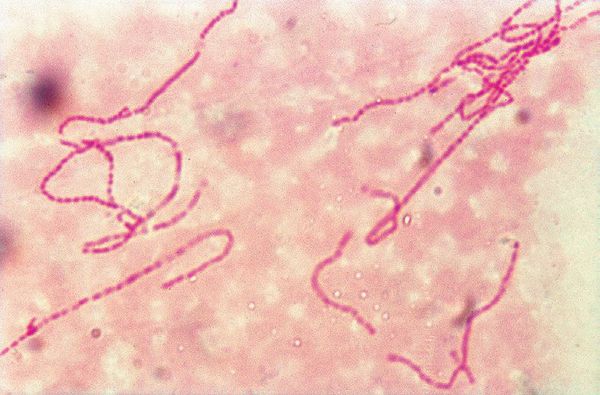
-
Бактериоскопический метод, при котором обнаруживаются грамотрицательных стрептобациллы в виде цепочек из 20-30 коротких палочек. Чувствительность колеблется от 5% до 63%, а специфичность — от 51% до 99%. [5]

При диагностике мягкого шанкра рекомендовано одновременное исследование на ВИЧ-инфекцию, сифилис и генитальный герпес. [40]
Дифференциальный диагноз мягкого шанкра проводят с:
- первичным сифилисом;
- генитальным герпесом;
- острой язвой вульвы Липшютца-Чапина;
- донованозом;
- кожным туберкулезом;
- синдромом Бехчета;
- болезнью Крона;
- многоформной экссудативной эритемой;
- плоскоклеточной карциномой.
Лечение мягкого шанкра
Всемирная организация здравоохранения рекомендует в случае наличия генитальных язв, при отсутствии возможностей для лабораторной диагностики, провести синдромное лечение [2] , заключающееся в однократном применении внутримышечного введения 2,4 млн ЕД бензатина бензилпенициллина + перорального приёма 1 г азитромицина.
Исходя из восприимчивости in vitro (в живой среде), наиболее активными препаратами против H. ducreyi являются азитромицин, цефтриаксон, ципрофлоксацин и эритромицин.
Международный союз борьбы с венерическими болезнями (IUSTI) [40] и Центры по контролю заболеваемости (CDC) [37] рекомендуют для лечения мягкого шанкра следующие схемы:
- Первая линия терапии:
- Цефтриаксон — однократная внутримышечная инъекция 250 мг, или
- Азитромицин — однократная пероральная доза 1 г. антибиотика
- Вторая линия терапии:
- Ципрофлоксацин — приём 500 мг перорально 2 раза в день в течение трех дней, или
- Эритромицин — приём 500 мг перорально 4 раза в день в течение семи дней.
Абсцедирующие лимфатические узлы аспирируют иглой или вскрывают с последующим дренированием. [37]
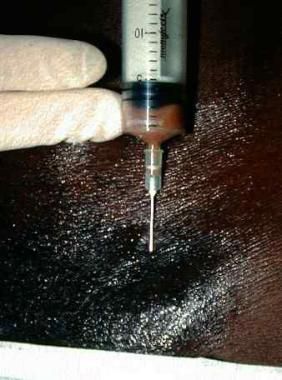
Цефтриаксон может применяется у детей и беременных. Ципрофлоксацин противопоказан беременным и кормящим женщинам, а также детям и подросткам младше 18 лет — в этих случаях следует применять схемы с эритромицином или цефтриаксоном.
При успешном лечении язвы обычно начинают заживать в течение первых трёх дней. Время, необходимое для полного выздоровления, зависит от размера язвы — для больших поражений может потребоваться более двух недель. Даже при вовремя начатом лечении возможно образование рубцов.
Пациенты должны воздерживаться от любого сексуального контакта, пока курс лечения не закончен. Какие-либо контрольные тесты для установления излеченности не требуются. Пациенты должны пройти повторный тест на сифилис и ВИЧ через три месяца после лечения, если ранние результаты тестов были отрицательными.
Сексуальные партнёры больных независимо от наличия симптомов заболевания подлежат обследованию и лечению, если они имели половой контакт с пациентом в течение 10 дней, предшествующих возникновению язв у пациента. [37]
Прогноз. Профилактика
При своевременном выявлении и вовремя начатой адекватной терапии прогноз благоприятный.
Самой эффективной мерой профилактики является использование презерватива при случайных половых контактах, включая оральный и анальный секс. Но следует помнить, что очаги поражения при шанкроиде могут находиться вне зоны защиты презерватива. Поэтому следует избегать любых половых контактов во время туристических поездок с жителями стран, эндемичных по мягкому шанкру.
Презентация на тему: " донованоз (паховая гранулема) венерическая лимфогранулёма мягкий шанкр Тропическими венерическими болезнями называют тройку половых инфекций, которые." — Транскрипт:
2 донованоз (паховая гранулема) венерическая лимфогранулёма мягкий шанкр Тропическими венерическими болезнями называют тройку половых инфекций, которые широко распространены в странах с жарким климатом:
3 Основной путь заражения: контактно-половой Риск заражения при половом акте без презерватива составляет, по разным данным, от 1 до 50 процентов.
7 Как выглядит венерическая гранулёма? ! Язва !
8 Симптомы донованоза Инкубационный период от 3-4 суток до 3 месяцев (в среднем около 2 недель) Узелки под кожей ( около 3 см), безболезненные, кожа над ними красная Язвы, безболезненные, с рыхлым и чистым дном, не заживают
9 Виды венерической гранулёмы гипертрофический тип при нем на поверхности и вокруг язв появляется множество разрастаний, похожих на сухие бородавки, сросшиеся в единое целое; некротический тип в этом случае в язвах происходит быстрый распад тканей, из-за чего появляется неприятный запах; склеротический тип самый редкий из всех; при нем на язвах нет никаких выделений, у них сухая поверхность, и язвы соединяются в обширные бляшки на коже.
10 Особенности паховой гранулёмы
12 Постановка диагноза и дифференциальная диагностика Микроскопическое исследования отделяемого язв ПЦР сифилис; мягкий шанкр; венерическая лимфогранулёма; туберкулезные поражения половых органов; амёбиаз
15 Где можно заразиться. Венерическая лимфогранулёма распространена на территории Африки, Юго-Восточной Азии и Южной Америки
16 Паховая лимфогранулёма возникает по вине хламидии трахоматис бактерии, которая вызывает хламидиоз.
17 Симптомы Инкубационный период от 3-7 суток до трех недель поражения половых органов при лимфогранулематозе поражение лимфатических узлов при лимфогранулематозе
18 Лимфогранулёма протекает неравномерно. У болезни выделяют три периода (стадии): первичный вторичный третичный Первичный период Первичный аффект при хламидийной лимфогранулёме
20 Третичный период Основной характерный признак пахового лимфогранулематоза в третичном периоде это аноректальный синдром. Это гнойное воспаление в мягких тканях таза: вокруг прямой кишки; мочеиспускательного канала; влагалища у женщин; яичек у мужчин.
21 Осложнения венерической лимфогранулёмы Первичные Вторичные Все осложнения при венерической лимфогранулёме требуют хирургического вмешательства, а результаты операции не всегда предсказуемы.
22 Дифференциальная диагностика венерической лимфогранулёмы Диагноз устанавливают на основании 3 составляющих: эпидемиологического анамнеза (данные о поездках в опасные регионы); характерных симптомов; хламидий, найденных в выделениях из ран и лимфоузлов.
23 Диагностика венерической лимфогранулёмы Chlamydia trachomatis сероваров L1,L3 – возбудитель венерической лимфогранулёмы под микроскопом бактериологические исследования анализы на ДНК возбудителя анализы на антитела к хламидиям
24 Лечение 1. Медикаментозное (антибактериальная терапия – макролиды, тетрациклины, фторхинолоны) 2. Хирургическое (вскрытие и дренирование воспаленных узлов) 3.Физиотерапия
26 Где можно заразиться. Мягкий шанкр встречается во Франции. Мягким шанкром заражаются в прибрежных районах Испании.
27 Haemophilus ducreyi – возбудитель мягкого шанкра под микроскопом Причина мягкого шанкра (шанкроида) бактерия, палочка Дюкрея-Унны, она же haemophilus ducreyi
28 Симптомы Инкубационный период 3-4 дня мягкий шанкр у мужчин мягкий шанкр у женщин
29 Мягкий шанкр проходит 3 последовательные стадии: 1. в месте, куда внедрилась инфекция, появляется пятно; в центре пятна по очереди меняют друг друга: узелок, пузырек и гнойничок; 2. гнойник вскрывается и возникает болезненная язва, из которой выделяется гной; 3. язва постепенно заживает и превращается в рубец. Симптомы
30 Варианты течения элевирующий типичный мягкий шанкр, который немного возвышается над кожей и напоминает первичную язву при сифилисе; фолликулярный множество мелких язв с приподнятыми краями; характерно для проникновения инфекции в сальные железы; дифтероидный дно язвы покрыто плёнчатым налетом; характерно для смешанной инфекции; гангренозный в зоне язвы развивается некроз (отмирание) тканей; за это отвечают другие бактерии, которые присоединяются к воспалению; смешанный когда вместе с палочкой Дюкрея в организм попадает бледная трепонема такой шанкр еще называют переходящим. Фолликулярный шанкроид
31 Осложнения мягкого шанкра Лимфангит Лимфаденит Фимоз и парафимоз
32 Дифференциальная диагностика 1. туберкулез кожи; 2.лимфогранулематоз; 3. воспаление лимфатических узлов, которое вызвано другим возбудителем. 4. твердый шанкр мягкий шанкр твердый шанкр
33 Диагностика Клиническая картина Микроскопия нативного (без обработки) или окрашенного мазка ПЦР
34 Принципы лечения шанкроида макролиды: азитромицин (сумамед) 1.0 г. внутрь однократно; фторхинолоны: ципрофлоксацин 0.5 г. внутрь каждые 12 часов 3 дня. Препараты второй линии тетрациклины и цефалоспорины
35 Как уберечься от тропических болезней . Презерватив не дает гарантии безопасности на 100%, но при правильном использовании всё же обеспечивает неплохую защиту.
Шанкроид – это инфекционная болезнь, передаваемая половым путем, реже ‒ при контактно-бытовых взаимодействиях. Патогномоничными симптомами считаются болезненные, мягкие генитальные либо экстрагенитальные язвы, а также поражение регионарных лимфатических узлов. Диагностическими методами обнаружения возбудителя являются бактериоскопические, культуральные, молекулярно-генетические исследования. Лечебные мероприятия при шанкроиде сводятся к назначению антибактериальных средств в качестве этиотропной терапии, патогенетическому и симптоматическому лечению.
МКБ-10

Общие сведения
Шанкроид (венерическая язва, мягкий шанкр, третья венерическая болезнь) является бактериальной инфекцией. Впервые описание заболевания в 1887 году сделал русский ученый О. Петерсон, более детальное описание мягкого шанкра принадлежит дерматологам А. Дюкрею и П. Унна (1889-1892 гг.). Широкое распространение инфекция получила в странах Азии, Африки, Латинской Америки; в Европе и США регистрируются завозные случаи. Преимущественно поражаются мужчины, женщины выступают, скорее, как бессимптомные носители. Доказано, что заражение шанкроидом увеличивает риск инфицирования ВИЧ.

Причины шанкроида
Возбудитель заболевания – бактерия Haemophilus ducreyi (палочка Дюкрея). Источником инфекционных агентов служит больной человек, либо носитель. Пути передачи – половой (все виды сексуальных контактов), контактно-бытовой, реализуемый обычно в неблагополучных условиях проживания. Дополнительно может происходить аутоинфицирование у лиц с бессимптомным течением при несоблюдении правил интимной гигиены, отказе от лечения.
Высокой вероятности заражения подвержены гомосексуалисты, коммерческие секс-работники, беременные, дети из неблагополучных семей. Основные факторы риска шанкроида:
- случайные половые контакты без использования барьерной контрацепции
- необрезанная крайняя плоть у мужчин
- сопутствующие симптомы инфекции гениталий
- аллергические реакции на коже или слизистых
- местный прием лекарственных средств, вызывающих раздражение покровов.
Патогенез
При попадании на кожу либо слизистую возбудитель проникает внутрь фибробластов и кератиноцитов, может образовывать внеклеточные колонии. Благодаря поверхностным белкам и вырабатываемым факторам патогенности бактерии привлекают в очаг В-, Т-лимфоциты, способствуя их апоптозу. Во время процесса развития образуется гранулематозный инфильтрат из возбудителей и лейкоцитарных масс, который со временем превращается в язвенный дефект.
Распространяясь лимфогенным путем, бактерии проникают в региональные лимфоузлы, обычно паховые. Развивается периаденит, лимфатические узлы спаиваются между собой. Основание язвы представлено некрозом с периваскулярным инфильтратом из полиморфно-ядерных лейкоцитов, эритроцитов, фибрина. Расположенный глубже инфильтрат состоит из плазматических клеток и вновь образованных кровеносных сосудов с пролиферацией эндотелия, микротромбами.
Симптомы шанкроида
Инкубационный период отличается среди полов: у мужчин занимает около 7-10 суток, у женщин – до трех недель. Сроки отсутствия симптомов могут сокращаться, если имеется иммунный дефицит любой природы, повреждение покровного аппарата. Чаще всего шанкр находится на половых органах, но может обнаруживаться в промежности, на внутренней поверхности бедер, анусе, перианальной области, конечностях, губах, груди и веках. Элементов может быть несколько.
Первым сигналом служит появление розоватого пятна и отека, небольшого увеличения и чувствительности регионарных лимфоузлов. Интоксикационные симптомы минимальны, лихорадка отсутствует. Через несколько дней на месте пятна появляется болезненный узелок, превращающийся в гнойный пузырек, после вскрытия которого образуется резко болезненная язва с высокими краями и гнойным отделяемым (мягкий шанкр). При пальпации образование резко болезненно.
В зависимости от локализации симптомы шанкроида могут включать боли при мочеиспускании, дефекации, половых контактах, отечность половых губ и мошонки. Нередкое гнойное воспаление паховых лимфоузлов сопровождается их увеличением, появлением спаянных конгломератов, синюшностью кожи и резкой болезненностью, ознобами, лихорадкой. Иногда возникает обширное разрушение тканей полового члена с высокой вероятностью самоампутации.
Осложнения
Частое осложнение шанкроида – симптомы гнойного воспаления лимфатических узлов (лимфаденит) или сосудов (лимфангиит). Нередко происходит образование свищей с выделением некротизированных масс. При сильном отеке крайней плоти у мужчин возникает фимоз, при котором невозможно освобождение головки пениса и излитие гноя. Сдавление головки отечной крайней плотью – парафимоз – при продолжительном течении вызывает гангрену.
Присоединение иной бактериальной флоры приводит к появлению симптомов уретрита, баланита, баланопостита. В случае длительного периода нелеченного шанкроида восходящее инфицирование палочкой Дюкрея совместно с другими патологическими агентами способно вызывать цистит и пиелонефрит. У беременных женщин возможно преждевременное начало родовой деятельности, если шанкр расположен во влагалище, на шейке матки.
Диагностика
Диагностика и лечение шанкроида преимущественно осуществляется дерматовенерологами. Врачи других специальностей привлекаются при наличии показаний. Обязательно обследование всех половых партнеров больного, особенно при имеющихся незащищенных сексуальных контактах, а также лиц, проживающих вместе с пациентом. Основные лабораторно-инструментальные и клинические данные патологии:
- Физикальное обследование. При объективном осмотре общее состояние обычно не изменено. Наиболее частой локализацией шанкра у мужчин являются крайняя плоть, мошонка, венечная борозда, ствол и головка полового члена, у женщин - преддверие влагалища, половые губы, клитор. Элемент представляет собой мягкую, болезненную язву округлой формы, с подрытыми мягкими краями, узким эритематозным ободком по периферии, дно - с некротическим зловонным экссудатом.
- Лабораторные исследования. Присоединение уретрита или гнойного лимфаденита демонстрирует лейкоцитоз, сдвиг формулы влево, ускорение СОЭ, лейкоцитурию и эритроцитурию в общеклинических пробах, рост концентрации СРБ при биохимическом тесте. При подозрении на шанкроид рекомендуется проведение анализа крови на наличие антител к ВИЧ, возбудителю сифилиса, а также ПЦР-исследования на вирус генитального герпеса.
- Выявление инфекционных агентов. Проводится бактериоскопический анализ язвенного содержимого, посев биологического субстрата на питательные среды. Наиболее точный и быстрый результат обнаруживается при ПЦР-диагностике. Серологические методы малоинформативны из-за возможных перекрестных реакций с другими бактериями семейства Haemophilus. Гистологическое исследование биоптата язвенных краев применяется редко.
- Инструментальные методы. С целью дифференциальной диагностики выполняется рентгенография, компьютерная или магнитно-резонансная томография органов грудной клетки. По показаниям назначается УЗИ мочевого пузыря, мошонки, почек, брюшной полости, малого таза, мягких тканей и лимфатических узлов. В некоторых случаях рекомендованы кольпоскопия, колоноскопия, биопсия пораженных тканей, ирригоскопия.
Дифференциальная диагностика
Дифференциальная диагностика шанкроида проводится со следующими патологиями:
- первичным сифилисом (твердый шанкр безболезненный);
- генитальным герпесом, при котором образуются пузырьки и эрозии;
- острой язвой вульвы Чапина-Липщюца, сопровождающейся выраженной лихорадкой, интоксикацией, множественными язвами на малых половых губах без увеличения лимфоузлов;
- туберкулезом кожи, где элементы безболезненны и могут находиться на лице, туловище, сопровождаться лимфаденопатией.
Лечение шанкроида
Лечение осуществляется в амбулаторных условиях, при осложнениях, требующих хирургического вмешательства, либо декомпенсации хронических болезней, показана госпитализация. Назначается общий режим, при выраженных болях – постельный. Диетические рекомендации сводятся к ограничению жирной, жареной пищи, алкоголя, увеличению водной нагрузки при отсутствии противопоказаний. Необходимо неукоснительное соблюдение правил гигиены.
Консервативная терапия
Лечение при шанкроиде обычно не превышает 3-7 дней. Поскольку нередко возникают одномоментное инфицирование другими заболеваниями, передающимися половым путем, в схему лечения входят препараты широкого спектра действия. Половые партнеры также получают терапевтические средства, если сексуальные контакты были менее чем за 10 дней до появления шанкра. Рекомендуется отказ от половой жизни на время лечения. Терапия представляет собой сочетание:
- Этиотропного лечения. Антибактериальными средствами, активными в отношении возбудителя шанкроида, считаются препараты группы цефалоспоринов и макролидов (первая линия), либо фторхинолоны. Однако эритромицин рекомендуется применять с осторожностью из-за токсических эффектов.
- Патогенетических мер. Дезинтоксикационные инфузионные растворы, глюкокортикостероиды применяются в случае выраженной интоксикации, отека. Могут назначаться аппликации с ферментосодержащими мазями, при длительном торпидном течении – провокация пирогенами.
- Симптоматической терапии. Сюда входят обезболивающие, седативные, десенсибилизирующие и другие средства. В случае присоединения грибкового или вирусного агента применяют соответствующие препараты, при обострении хронических патологий купируют их симптомы.
Местное лечение
Наружная терапия необходима для уменьшения болевых ощущений, также применение антибактериальных мазей ускоряет излечение. Чаще всего в виде примочек используются хлоргексидина биглюконат, низкоконцентрированный раствор димексида. В некоторых ситуациях разрешены теплые ванночки с калия перманганатом (1:5000), а также гелий-неоновый лазер для быстрого рассасывания инфильтрата, предупреждения грубого рубцевания.
Российские рекомендации иногда включают в себя методы физиотерапии, направленные в основном на улучшение местного кровотока, стимуляцию клеточного звена иммунитета. Лечение проводится при отсутствии лихорадки. К таким процедурам относятся микроволновая терапия, индуктотермия, лазеролечение. Применение иммуностимуляторов и адаптогенов в лечении симптомов шанкроида сомнительно и не имеет доказанной эффективности.
Хирургическое лечение
У 40-50% пациентов с шанкроидом в конце первого месяца болезни возникают симптомы гнойного лимфаденита. Абсцедирующие лимфоузлы вскрывают с последующей установкой дренажей либо аспирируют шприцом. При фимозе иссекают отечную крайнюю плоть с удалением гнойных масс. Некротизирующие поражения, вызванные возбудителем шанкроида, подвергаются некрэктомии, в запущенных случаях – ампутации.
Экспериментальное лечение
Исследования действия эфирных масел корицы, тимьяна и гвоздики на возбудителей шанкроида in vitro позволили выявить мощный бактерицидный эффект этих растений. Ученые считают масла перспективной альтернативой антибиотикам в связи с их низкой цитотоксичностью, отсутствием негативного действия на микрофлору, в частности, лактобациллы, растущей антибиотикорезистентностью микроорганизмов.
Прогноз и профилактика
При своевременном выявлении и лечении шанкроида прогноз заболевания благоприятный. Специфическая профилактика (вакцинация) находится в стадии активной разработки. Неспецифическими мерами защиты являются: наличие постоянного полового партнера, отказ от случайных половых связей, использование презерватива, соблюдение правил личной гигиены. Врачам следует пользоваться одноразовыми перчатками при осмотре пациентов с симптомами шанкроида.
3. 2017 European guideline for the management of chancroid / S. Lautenschlager, M. Kemp, J. J. Christensen, M. V. Mayans, H. Moi
4. Assessing the antibiotic potential of essential oils against Haemophilus ducreyi/ Z. Lindeman, M. Waggoner, A. Batdorff, T. L. Humphreys
Читайте также:

