Вич что такое эпид номер
Обновлено: 18.04.2024
ФЕДЕРАЛЬНЫЕ ТРЕБОВАНИЯ К МЕДИЦИНСКИХ РАБОТНИКАМ ИНФОРМИРОВАТЬ ОБ ИНФЕКЦИОННЫХ (ПАРАЗИТАРНЫХ) БОЛЕЗНЯХ
Медицинские работники в случае выявления у пациента инфекционной (паразитарной) болезни, носительства возбудителей инфекционной (паразитарной) болезни или подозрения на инфекционную (паразитарную) болезнь, а также в случае смерти от инфекционной (паразитарной) болезни, обязаны:
- в течение 2 часов сообщить о нем по телефону;
- затем в течение 12 часов представить экстренное извещение в учреждение, осуществляющее федеральный государственный санитарно-эпидемиологический надзор[1].
Таким образом, в случае постановки инфекционного диагноза или подозрения на заболевание медицинский работник обязан сделать запись о выявленном случае в Журнале учета инфекционных заболеваний (форма № 060/у), которая также утверждена Приказом № 1030, и информировать об этом учреждение, осуществляющее государственный санитарно-эпидемиологический надзор.
В дальнейшем полученная информация систематизируется, группируется по временному, территориальному, социально-возрастному признаку, проводится анализ данных, в том числе с применением статистического инструментария.
Обратите внимание!
Выявленные закономерности в характере течения эпидемического процесса учитываются в принятии управленческих решений, направленных на снижение рисков возникновения и распространения новых случаев инфекционных заболевания среди населения.
При больших объемах поступающей информации о случаях инфекционных и паразитарных заболеваний среди населения (например, среди жителей крупного мегаполиса) специалисты неизбежно сталкиваются с трудностями своевременной и корректной обработки полученных данных, сопряженных с ограничением времени и большими трудозатратами. Расскажем о том, как проводится такая работа в Москве.
ИНСТРУКЦИЯ О ПОРЯДКЕ РЕГИСТРАЦИИ СЛУЧАЕВ ИНФЕКЦИОННЫХ И ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ В МОСКВЕ
Москва — крупнейший город Европы, численность постоянного населения приближается к 13 млн чел.
В связи с этим в Москве регистрируется высокая заболеваемость инфекционными болезнями.
Порядок регистрации в Москве случаев инфекционных заболеваний определен Приказом Управления Роспотребнадзора по городу Москве от 16.03.2018 № 29.
Приказом утверждена Инструкция о порядке регистрации случаев инфекционных и паразитарных заболеваний в Москве ( далее — Инструкция).
Инструкция предназначена и обязательна к исполнению:
• для всех медицинских организаций;
• медицинских работников учреждений иного профиля, в том числе учреждений начального общего, основного общего, среднего (полного) общего образования, учреждений начального профессионального, среднего профессионального, высшего профессионального и послевузовского профессионального образования, специальных (коррекционных) для обучающихся, воспитанников с отклонениями в развитии, учреждений для детей-сирот и детей, оставшихся без попечения родителей, учреждений социальной защиты, других учреждений независимо от форм собственности и ведомственной принадлежности.
Рассмотрим общие положения Инструкции.
2. В каждой медицинской организации (филиале) приказом руководителя назначается лицо, ответственное за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений об инфекционном заболевании и ведение Журнала учета инфекционных и паразитарных заболеваний (ф. № 060/у).
Обратите внимание!
Приказом должен быть также определен сотрудник, заменяющий ответственное лицо на время его отсутствия. Приказ обновляется ежегодно, а также при смене ответственного лица.
3. В образовательных и других организациях ответственность за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений и ведение Журнала учета инфекционных и паразитарных заболеваний возлагается на медицинского работника, обслуживающего данное учреждение.
4. Журнал учета инфекционных заболеваний — основная учетная форма в организации, предназначенная для персонифицированной регистрации больных инфекционными заболеваниями и последующего контроля полноты и сроков передачи информации.
Обратите внимание!
Вести Журнал учета инфекционных заболеваний можно и в электронном виде.
Нумерация записей ведется с начала года раздельно по каждой нозологической форме. На каждое инфекционное заболевание (или носительство одного типа возбудителя) отводятся отдельные листы журнала. На массовые заболевания могут быть заведены отдельные Журналы.
Обратите внимание!
В медицинских учреждениях в Журнал должны быть внесены сведения не только о случаях заболевания, выявленных в самом учреждении, но и случаях заболевания у прикрепленного населения, выявленных в других учреждениях, в том числе в стационарах.
Все данные о больном, включая эпидемиологический анамнез и сведения о контактных, заносят в основную медицинскую документацию медицинской организации или иную медицинскую документацию, соответствующую специфике учреждения.
5. В Инструкции определен Порядок регистрации и оперативного оповещения о заболеваниях, подлежащих индивидуальной регистрации.
• инфекционного и паразитарного заболевания;
• подозрения на эти заболевания;
• носительства возбудителей инфекционных и паразитарных заболеваний, поствакцинальных осложнений;
• укусов, ослюнений и оцарапываний животными;
• укусов (присасываний) клеща;
• инфекций, связанных с оказанием медицинской помощи (далее — инфекционные заболевания).
Регистрации подлежит не только случай заболевания, но и подозрение на случай инфекционного заболевания. Инструкция регламентирует в ряде случаев передачу положительных результатов лабораторных исследований, но об этом далее.
Обратите внимание!
Информация передается вне зависимости от места проживания (регистрации, прописки) больного, т. е. регистрации подлежат в том числе случаи у иногородних, иностранцев, мигрантов, лиц без определенного места жительства и др.
Мы уже говорили о том, что в Москве регистрируется высокая заболеваемость инфекционными болезнями — ежегодно около 3 млн случаев, а число случаев персонифицированного учета — порядка 1500 в день.
При наличии столь многочисленного и постоянно растущего населения и как следствие — высокой заболеваемости основным направлением совершенствования обеспечения эпидемиологического надзора в мегаполисе является широкое внедрение информационных технологий в повседневную работу врача-эпидемиолога.
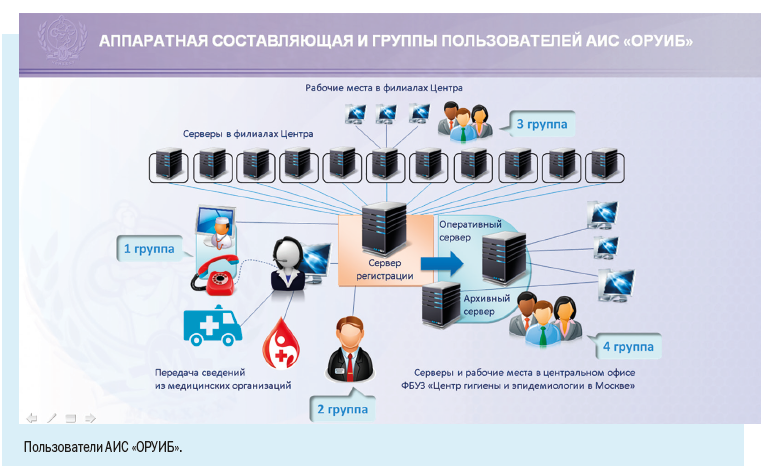
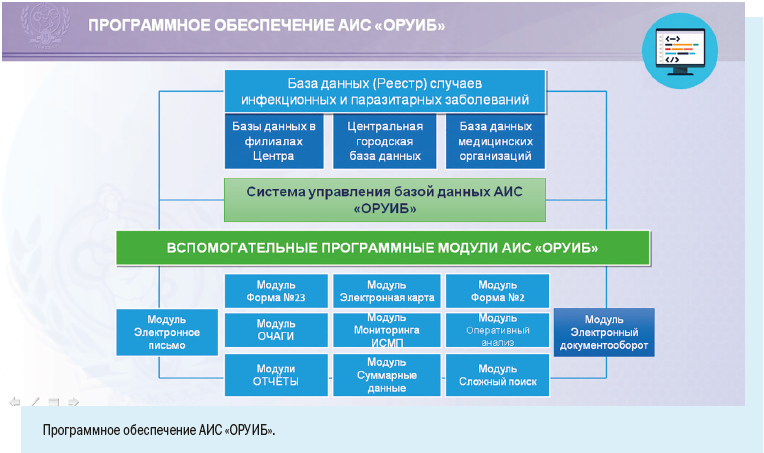
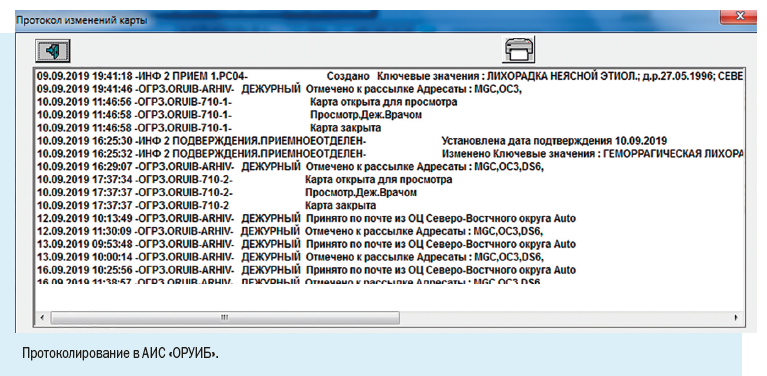
Установка рабочих мест информационной системы позволила ввести ряд полезных функций для самой медицинской организации: регистрировать случаи заболевания можно в круглосуточном режиме, что позволяет соблюдать регламентные жесткие сроки передачи информации, создавать собственный реестр больных, вести статическую обработку сведений и их анализ.
Суммарному (количественному) учету подлежат только острые респираторные вирусные инфекции, кроме госпитализированных случаев и случаев с летальным исходом — для них предусмотрена персонифицированная регистрация.
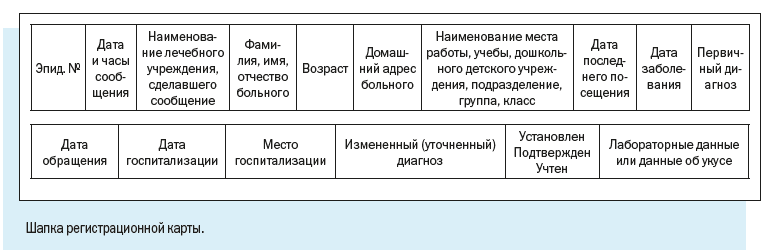
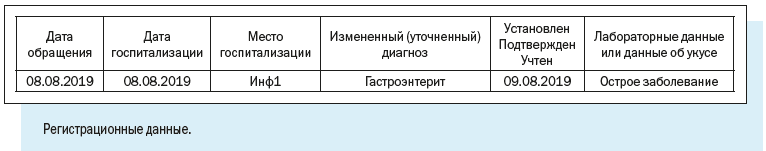
Персонифицированный учет болезней ведут с помощью специально разработанной Регистрационной карты инфекционного больного.
В отличие от Экстренного извещения Регистрационная карта предусматривает более широкий набор учитываемых признаков.
Как видим, в электронной регистрационной карте есть следующие регистрационные блоки:
1. Эпидемиологический номер — идентификатор, который в обязательном порядке присваивается регистрационной карте/случаю патологического состояния;
Эпидномер состоит из 8 цифр: первые две указывают на год регистрации случая, следующие 6 — порядковый номер случая в текущем году.
2. Имя текущего пользователя, дата и время работы с картой.
4. Диагноз — текущий и окончательный диагнозы, даты установления, характер течения и тяжести заболевания.
5. Информационный блок, содержащий сведения о пациенте, — паспортные данные, принадлежность к социально-возрастной, профессиональной группе, место работы или учебы больного, место жительства с указанием признака проживания.
Регистрационная карта содержит также блок ссылок на дополнительные окна, содержащие сведения о больном.
Например, при заболевании в медицинской организации, кроме даты госпитализации больного и наименования медицинской организации, регистрируются такие сведения, как диагноз при поступлении, наличие парентерального вмешательства и его суть, характер заражения, принятые меры.
В случае летального исхода учитываются данные медицинского свидетельства о смерти с подробными сведениями о результатах секции и патологоанатомических диагнозах.
Состав и объем регистрируемых данных зависит от конкретной инфекционной болезни, например:
• при регистрации острых кишечных инфекций в Карте фиксируется информация о подозрительных пищевых продуктах и месте их приобретения;
• при инфекциях, управляемых средствами специфической иммунопрофилактики, — данные прививочного анамнеза;
• при зоонозных инфекциях и укусах — сведения о животном и сырье;
• при поствакцинальном осложнении — подробные сведения о характере реакции, препарате и условиях его применения.
Таким образом, в основу перечня учитываемых показателей положена привязка оценки эпидемического процесса к конкретной группе инфекционной патологии, что определяет структуру эпидемиологического надзора.
Важно!
Все регистрируемые сведения носят официальный характер и должны быть основаны на первичной документации медицинских организаций.
1. В амбулаторно-поликлиническом учреждении.
Если больной госпитализируется с направлением от врача амбулаторно-поликлинического учреждения, случай заболевания регистрируется также сотрудниками амбулаторно-поликлинического учреждения.
2. В стационаре.
3. На вызове к больному бригадой скорой помощи.
4. В школе или ДДУ медицинским работником.
5. В оздоровительных учреждениях, а также в студенческих, строительных и иных коллективах медицинскими работниками.
Порядок подтверждения, изменения, отмены диагноза
Порядок регистрации и оперативного оповещения о случаях заболевания туберкулезом, заразными кожными инфекциями, венерическими заболеваниями, инфекцией, вызванной ВИЧ, имеет ряд особенностей, так как может быть установлен только врачом-специалистом, а также при регистрации и учете данных нозологий имеются дополнительные утвержденные регистрационные формы.
- персонала организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов;
- персонала центров, отделений гемодиализа, трансплантации органов, гематологии;
- персонала клинико-диагностических и биохимических лабораторий;
- персонала хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник (в том числе перевязочных, процедурных, прививочных);
- персонала диспансеров, перинатальных центров, станций и отделений скорой помощи, центров медицины катастроф, фельдшерско-акушерских пунктов, здравпунктов;
- персонала учреждений с круглосуточным пребыванием детей или взрослых;
- доноров крови (ее компонентов), костного мозга, органов и тканей, спермы;
- лиц, относящихся к группам риска (потребители инъекционных наркотиков).
Важным критерием отнесения инфекционного заболевания к ИСМП является срок его возникновения после пребывания в медицинской организации. Так, регистрация внутрибольничных гнойно-воспалительных заболеваний осуществляется в течение 30 дней после операционного вмешательства и 1 года после установления имплантата. Регистрации подлежат заболевания родильниц гнойно-воспалительными заболеваниями, связанными с родами, выявленные в период пребывания в акушерском стационаре и/или в течение 30 дней после родов. Регистрации подлежат заболевания новорожденных, выявленные в период пребывания в акушерском стационаре и/или в течение 7 дней после выписки, независимо от предполагаемого характера инфицирования (внутрибольничного, внутриутробного, интранатального). Генерализованные формы (сепсис, остеомиелит, менингит) подлежат регистрации, если заболевание выявлено в течение месяца после рождения.
Методическое письмо "Правила постановки диагноза ВИЧ-инфекции"
Настоящее методическое письмо подготовлено Министерством здравоохранения и социального развития Российской Федерации в соответствии с условиями Соглашения между Российской Федерацией и Международным банком реконструкции и развития о займе для финансирования проекта "Профилактика, диагностика, лечение туберкулеза и СПИДа" N 4687-RU в рамках подготовки нормативно-правовых актов и методических документов по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний (приказ Минздравсоцразвития России от 1 апреля 2006 года N 251 "О создании Рабочей группы по подготовке нормативных правовых актов и методических документов по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний") при участии ФГУ "Федеральный научно-методический центр по профилактике и борьбе со СПИДом Роспотребнадзора" (академик РАМН, д.м.н., профессор В.В.Покровский, д.м.н. О.Г.Юрин, к.м.н. Н.В.Козырина, Е.В.Буравцова).
Методическое письмо предназначено для специалистов лечебно-профилактических учреждений, осуществляющих диагностику и лечение больных ВИЧ-инфекцией, а также для врачей-интернов, клинических ординаторов, аспирантов по специальностям "инфекционные болезни", "кожные и венерические болезни", "акушерство и гинекология", "урология", "врач общей практики".
Список сокращений
ВИЧ - вирус иммунодефицита человека
ВИЧ-инфекция - заболевание, вызываемое ВИЧ
ВГВ - вирусный гепатит В
ВГС - вирусный гепатит С
ИБ - иммунный блоттинг
ИФА - иммуноферментный анализ
МКБ-10 - Международная классификация болезней, 10 пересмотр.
ПГЛ - персистирующая генерализованная лимфоаденопатия
ПЦР (PCR) - полимеразная цепная реакция
СПИД - синдром приобретенного иммунного дефицита
p24Ag - антиген ВИЧ - р24
Введение
ВИЧ-инфекция - длительно текущая инфекционная болезнь, развивающаяся в результате инфицирования вирусом иммунодефицита человека (ВИЧ). Важной особенностью ВИЧ является способность поражать и вызывать гибель некоторых клеток иммунной системы, в результате чего развивается и медленно прогрессирует иммунодефицитное состояние (откуда и название заболевания). Через несколько лет после заражения этот иммунодефицит приводит к появлению у больного заболеваний, вызванных условно-патогенными микроорганизмами. По мере прогрессирования иммунодефицита эти заболевания становятся все более тяжелыми и, при отсутствии лечения, приводят к гибели больного. Под термином СПИД (синдром приобретенного иммунодефицита) подразумеваются некоторые тяжелые оппортунистические заболевания (инфекционной, паразитарной или онкологической природы), развивающиеся у больных ВИЧ-инфекцией.
Своевременное применение препаратов, подавляющих размножение ВИЧ (антиретровирусная терапия), в сочетании с профилактикой и лечением оппортунистических заболеваний позволяет восстановить иммунную систему, предупредить развитие оппортунистических заболеваний (или привести к их исчезновению, если они уже появились), сохранить трудоспособность и улучшить качество жизни людей, зараженных ВИЧ.
Стандартизация методов диагностики и лечения ВИЧ-инфекции позволяет оптимизировать оказание медицинской помощи лицам, зараженным ВИЧ.
1. Постановка диагноза ВИЧ-инфекции
Согласно Федеральному закону от 30 марта 1995 года N 35-ФЗ* "О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)" государством гарантируется доступность медицинского освидетельствования для выявления ВИЧ-инфекции, в том числе и анонимного, с предварительным и последующим консультированием (статья 4).
Статья 7 того же Закона предусматривает, что: "Медицинское освидетельствование проводится в учреждениях государственной муниципальной и частной системы здравоохранения и включает в себя, в том числе, соответствующее лабораторное исследование, которое проводится на основании лицензии, предоставленной в порядке, установленном законодательством Российской Федерации"; "Выдача официального документа о наличии или об отсутствии ВИЧ-инфекции у освидетельствуемого лица осуществляется только учреждениями государственной или системы здравоохранения".
Выявление ВИЧ-инфекции, точнее, положительного результата исследования на антитела к ВИЧ, возможно как в результате скринингового обследования, так и в результате обращения пациента к врачу для обследования на ВИЧ или с клиническими проявлениями, подозрительными на ВИЧ-инфекцию.
Установление диагноза ВИЧ-инфекции осуществляется врачом клиницистом путем комплексной оценки эпидемиологических данных, результатов клинического обследования и лабораторных исследований.
Диагностика ВИЧ-инфекции включает в себя два последовательных этапа.
1. Установление собственно диагноза ВИЧ-инфекции, то есть определение состояния инфицирования ВИЧ.
2. Установление развернутого клинического диагноза, то есть определение стадии, характера течения ВИЧ-инфекции, наличия вторичных (развившихся вследствие ВИЧ-инфекции) и сопутствующих заболеваний, определение маркеров прогрессирования ВИЧ-инфекции (уровня CD4-клеток в крови и уровня РНК ВИЧ в крови).
1.1. Установление факта инфицирования ВИЧ
Эпидемиологические критерии диагноза ВИЧ-инфекции
Первым этапом диагностики ВИЧ-инфекции является сбор эпидемиологического анамнеза и других эпидемиологических данных об обследуемом пациенте.
При этом у пациента или из представленных им медицинских документов необходимо выяснить:
- Факторы, свидетельствующие об очень высоком риске заражения ВИЧ:
- переливание крови или ее препаратов, пересадка органов и тканей от ВИЧ-инфицированного лица;
- рождение обследуемой женщиной ребенка, инфицированного ВИЧ.
- Факторы, свидетельствующие о высоком риске заражения ВИЧ:
- рождение обследуемого лица от ВИЧ-инфицированной матери;
- регулярные незащищенные (без использования презерватива) половые контакты с больным ВИЧ-инфекцией или совместный с ним парентеральный прием психоактивных веществ;
- грудное вскармливание ВИЧ-инфицированного ребенка;
- грудное (путем приложения к груди или с использованием сцеженного молока) вскармливание ребенка ВИЧ-инфицированной женщиной.
- Факторы, свидетельствующие об определенном риске заражения ВИЧ:
- парентеральные вмешательства или повреждения, осуществлявшиеся инструментами, возможно контаминированными ВИЧ (то есть парентеральные вмешательства, которые проводились во внутрибольничных и подобных им очагах ВИЧ-инфекции с парентеральным путем передачи ВИЧ или на территориях с высоким уровнем распространения ВИЧ);
- повреждение кожных покровов или слизистых инструментом, контамини-рованным ВИЧ (например, при оказании медицинской помощи больному ВИЧ-инфекцией), попадание крови больного ВИЧ-инфекцией на слизистые или поврежденную кожу обследуемого;
- однократный половой контакт с больным ВИЧ-инфекцией или регулярные половые контакты с использованием презерватива;
- половые связи, парентеральный прием наркотиков на территориях, где ВИЧ значительно распространен среди той группы риска, к которой относится пациент;
- переливание крови, пересадка органов и тканей, парентеральные вмешательства на территориях с высоким (более 1%) уровнем распространения ВИЧ.
- Факторы, свидетельствующие о возможности заражения ВИЧ:
- половые связи, прием психоактивных веществ, парентеральные вмешательства на территориях с низким уровнем распространения ВИЧ.
Отсутствие факторов очень высокого, высокого или определенного, а тем более, и возможного, риска заражения ВИЧ может ставить под сомнение данные лабораторных исследований, которые в таких случаях рекомендуется повторить.
Клинические критерии диагностики ВИЧ-инфекции
Одним из наиболее характерных для ВИЧ-инфекции симптомов, встречаемых практически на всех стадиях заболевания, является так называемая персистирующая генерализованная лимфоаденопатия (ПГЛ). Под ней понимают увеличение не менее двух лимфоузлов не менее чем в двух не связанных между собой группах (у взрослых, не считая паховых) до размера более 1 см (у детей - более 0,5 см) в диаметре, сохраняющееся в течение не менее трех месяцев. Лимфатические узлы у больных ВИЧ-инфекцией обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена. Однако увеличение лимфоузлов у больных ВИЧ-инфекцией может и не отмечаться или отмечаться, но не соответствовать критериям ПГЛ.
Кроме того, о наличии ВИЧ-инфекции может свидетельствовать обнаружение у больного заболеваний, которые обычно не развиваются у людей с нормальным иммунитетом. Особенно это касается тяжелых форм этих заболеваний.
В частности, о высокой вероятности наличия ВИЧ-инфекции свидетельствует обнаружение у пациента хотя бы одного из следующих заболеваний (при отсутствии других причин для их развития):
1. Кандидоз трахеи, бронхов, легких, пищевода.
2. Кокцидиодомикоз (диссеминированный или внелегочный).
3. Криптококкоз внелегочный.
4. Криптоспоридиаз с диареей более 1 мес.
5. Цитомегаловирусная инфекция (поражение других органов кроме печени, селезенки, лимфатических узлов у больных старше 1 мес, цитомегаловирусный ретинит с потерей зрения).
6. Инфекция вирусом простого герпеса (хронические язвы, не заживающие более 1 месяца, или бронхит, пневмония, эзофагит).
7. Прогрессирующая деменция, приводящая к затруднению в повседневной деятельности.
8. Синдром истощения - потеря веса более 10% от исходного или диарея продолжительностью не менее 1 месяца или лихорадка более 1 месяца.
9. Гистоплазмоз (диссеминированный или внелегочный).
10. Изоспориаз кишечника, хронический (более 1 месяца).
11. Саркома Капоши.
12. Лимфома Беркита.
13. Иммунобластная саркома.
14. Лимфома мозга первичная.
15. Микобактериозы, вызванные M.Avium-intracellulare или М.Kansassii или другими атипичными микобактериями (диссеминированные или с поражениями вне легких, кожи, шейных или воротных лимфоузлов).
16. Туберкулез внелегочный.
17. Сальмонеллезная (но не тифо-паратифозная) возвратная септецемия.
18. Пневмоцистная пневмония.
19. Прогрессирующая многоочаговая лейкоэнцефалопатия.
20. Токсоплазмоз мозга у пациентов старше 1 мес.
Кроме того, у многих больных ВИЧ-инфекцией имеются признаки развивающихся на фоне иммунодефицита вторичных заболеваний, не перечисленных в этом списке (бактериальные поражения, кандидозные стоматиты, вульвовагиниты и т.д.). Несмотря на то, что они достаточно часто встречаются не только у больных ВИЧ-инфекцией, такие поражения можно рассматривать как свидетельствующие об определенной вероятности наличия ВИЧ-инфекции.
Несмотря на то, что иногда наблюдается бессимптомное течение ВИЧ-инфекции, отсутствие каких-либо ее клинических проявлений заставляет более критично относиться к данным лабораторных исследований и повторить их.
Лабораторное подтверждение диагноза ВИЧ-инфекции
Лабораторное обследование на ВИЧ производится при обязательном согласии пациента и ему должно предшествовать дотестовое консультирование пациента по вопросам ВИЧ-инфекции. После обследования, при любом его исходе, проводится послетестовое консультирование. Целью консультирования является информирование пациента по вопросам профилактики ВИЧ-инфекции, осознание им степени опасности своего поведения с точки зрения возможности заражения ВИЧ-инфекцией и мотивация изменения поведения в сторону более безопасного. Другой целью консультирования является психологическая подготовка пациента к адекватному восприятию возможного диагноза ВИЧ-инфекции и адаптация его к возможной перспективе жизни с ВИЧ-инфекцией. Консультирование проводится специально подготовленным специалистом, не обязательно медиком. В случае получения положительного результата обследования на ВИЧ или подтверждения диагноза ВИЧ-инфекции послетестовое консультирование проводится подготовленным специалистом с медицинским образованием.
Для лабораторной диагностики ВИЧ-инфекции используются различные методы обнаружения ВИЧ, антигенов и генного материала ВИЧ, а также методы обнаружения антител к ВИЧ.
Обнаружение антител к ВИЧ
В России в настоящее время стандартной процедурой лабораторной диагностики ВИЧ-инфекции является обнаружение антител к ВИЧ с последующим подтверждением их специфичности в реакции иммунного блоттинга.
Антитела к ВИЧ появляются у 90-95% зараженных в течение 3 месяцев после заражения, у 5-9% - через 6 месяцев от момента заражения, и у 0,5-1% - в более поздние сроки. Наиболее ранний срок обнаружения антител - 2 недели от момента заражения.
от 13 декабря 2005 года N 461-р
Федеральная служба по надзору
в сфере защиты прав потребителей и благополучия человека
ТЕРРИТОРИАЛЬНОЕ УПРАВЛЕНИЕ ПО ГОРОДУ САНКТ-ПЕТЕРБУРГ
от 16 декабря 2005 года N 19
О порядке учета и регистрации ВИЧ-позитивных лиц
и больных ВИЧ-инфекцией в Санкт-Петербурге
В Санкт-Петербурге за последние 5 лет выявлено более 25 тыс. больных ВИЧ-инфекцией, из которых только 40% обратились в Санкт-Петербургское государственное учреждение здравоохранения "Центр по профилактике и борьбе со СПИДом и инфекционными заболеваниями" (далее - Центр СПИД) для уточнения диагноза, постановки на диспансерный учет и получения медицинской и психолого-социальной помощи.
Низкий уровень обращаемости ВИЧ-позитивных в Центр СПИД объясняется неудовлетворительным проведением до- и послетестового консультирования врачом, выявившим ВИЧ-инфекцию, и отсутствием сведений о положительном тесте на антитела к ВИЧ у врача-инфекциониста районной поликлиники, обеспечивающего непрерывную помощь больным инфекционными заболеваниями, включая направление их в специализированные медицинские учреждения.
Отсутствие единой системы регистрации всех случаев выявления ВИЧ-позитивных и больных ВИЧ-инфекцией, исходов от нее, передачи сведений о таких больных в отделения инфекционных заболеваний поликлиник по месту жительства, приемственности их ведения привело к неполному охвату диспансерным наблюдением в Центре СПИД ВИЧ-инфицированных, росту числа случаев с продвинутой стадией ВИЧ-инфекции, несвоевременному назначению антиретровирусной терапии и неблагоприятному прогнозу течения болезни, а также к искажению статистических данных о заболеваемости ВИЧ/СПИД в городе.
2. Начальникам отделов здравоохранения администраций районов Санкт-Петербурга, главным врачам санкт-петербургских государственных учреждений здравоохранения (далее - СПб ГУЗ) и учреждений здравоохранения различных форм собственности и подчиненности:
2.1. Назначить ответственным за координацию работы лечебно-профилактических учреждений по проблеме ВИЧ/СПИД в районе районного инфекциониста (приложение N 4).
2.4. Обеспечить прием районными инфекционистами информации из Центра СПИД о выявленных ВИЧ-позитивных лицах с последующей ее передачей в кабинеты (отделения) инфекционных заболеваний поликлиник и в другие лечебно-профилактические учреждения района (приложение N 4) при необходимости.
2.5. В санкт-петербургских государственных учреждениях здравоохранения: кожно-венерологических, противотуберкулезных, психоневрологических диспансерах, женских консультациях, городских поликлиниках взрослой и детской сети, районных наркологических отделениях межрайонного наркологического диспансера N 1 и Городской наркологической больнице назначить ответственного врача для получения информации от районного инфекциониста о выявленных ВИЧ-позитивных лицах, состоящих на учете по основному заболеванию, для направления их в Центр СПИД.
2.6. Заслушивать не реже 2 раз в год главных врачей поликлиник и диспансеров об итогах работы по проблеме ВИЧ/СПИД и выполнении данного распоряжения на совещаниях в районах.
2.7. Обеспечить соблюдение строгой конфиденциальности при приеме и передаче сведений о ВИЧ-позитивных (инфицированных) лицах.
3. Начальникам санкт-петербургских государственных учреждений здравоохранения "Городское патолого-анатомическое бюро" и "Бюро судебно-медицинской экспертизы", главным врачам государственных учреждений здравоохранения, имеющим в своем составе патолого-анатомические отделения, обеспечить:
3.2. Ведение учета летальных исходов ВИЧ-позитивных (инфицированных) от СПИД и других причин в журнале "Учет инфекционных заболеваний", Ф-60.
- всех впервые выявленных ВИЧ-позитивных с указанием стадии и тяжести заболевания;
- при назначении антиретровирусной терапии (АРВТ);
- при летальных исходах ВИЧ-инфицированных от СПИД и других причин.
5. Главному врачу СПб ГУЗ "Центр по профилактике и борьбе со СПИД и инфекционными заболеваниями" обеспечить:
5.1. Прием и регистрацию всех случаев выявления ВИЧ-позитивных (инфицированных), больных СПИДом и летальных исходов у них из медицинских учреждений города (приложения N 1, 2, 3).
5.3. Формирование базы данных ВИЧ-позитивных (инфицированных), больных СПИДом и летальных исходов.
5.4. Установление диагноза, постановку на диспансерный учет и назначение антиретровирусной терапии по показаниям с учетом сформированной приверженности к лечению и диспансеризации.
5.5. Взаимодействие с районными инфекционистами по вопросам своевременности и полноты обращаемости пациентов в Центр СПИД, оказания помощи в проведении диспансеризации.
5.8. Подготовить проект распоряжения Комитета по здравоохранению о мерах по обеспечению лечения антиретровирусными препаратами больных ВИЧ/СПИДом к 15.12.2005.
6. Главным инфекционистам Комитета по здравоохранению профессору Рахмановой А.Г., профессору Тимченко В.Н. совместно с главным врачом Центра СПИД организовать и провести семинары для инфекционистов, специалистов общей лечебной сети, в т.ч. специализированных учреждений по вопросам диагностики, регистрации, консультирования и формирования приверженности диспансеризации и лечение ВИЧ-инфицированных в течение I квартала 2006 года.
7. Начальникам территориальных отделов Территориального управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по городу Санкт-Петербург осуществлять контроль за полнотой регистрации выявленных ВИЧ-позитивных случаев в медицинских учреждениях независимо от форм собственности и подчинения.
8. Просить начальника отдела медицинского обеспечения спецконтингента и сотрудников УИС ГУИН представлять ежемесячно в Центр СПИД сведения о новых выявленных случаях ВИЧ-позитивных (инфицированных) в подведомственных учреждениях (списком по имеющейся форме).
9. Контроль за исполнением настоящего распоряжения возложить на первого заместителя председателя Комитета по здравоохранению Правительства Санкт-Петербурга по вопросам организации медицинской и санаторно-курортной помощи населению Жолобова В.Е. и заместителя руководителя Территориального управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по городу Санкт-Петербург Мельцера А.В.
Председатель Комитета по здравоохранению
Правительства Санкт-Петербурга
Ю.А.Щербук
Руководитель Территориального
управления Федеральной службы
по надзору в сфере защиты
прав потребителей и благополучия
человека по городу Санкт-Петербург
И.А.Ракитин
Приложение 1
УТВЕРЖДЕНА
распоряжением Комитета по здравоохранению
Правительства Санкт-Петербурга и
Территориального управления Федеральной службы
по надзору в сфере защиты прав потребителей и
благополучия человека в городе Санкт-Петербург
от 13.12.2005 N 461-р/от 16.12.2005 N 19
Учетная регистрационная карта случая
ВИЧ-позитивности (ВИЧ-инфекции)
1. Дата регистрации
2. Эпидномер Центра СПИД
3. Наименование медицинского учреждения, регистрирующего случай
4. Ф.И.О., должность врача, регистрирующего случай
6. Дата рождения (число, месяц, год)
8. Адрес регистрации (по паспорту: район, улица, дом, корпус, кв., тел.)
9. Арес фактического проживания (район, улица, дом, корпус, кв., тел.)
10. Основной диагноз (при регистрации стационаром - N истории болезни, N отделения)
11. Состоит ли на диспансерном учете по какому-либо заболеванию, в каком учреждении
12. Причина обследования на а/т к ВИЧ (код обследования)
13. Дата получения результата:
14. Отношение к группам риска:
- в/в употребление наркотиков
- ЖКС, МСМ (женщины коммерческого секса ЖКС, гомосексуалисты МСМ)
- нахождение в местах лишения свободы
14*. Является донором ДА НЕТ последняя кроводача
* Нумерация соответствует оригиналу. - Примечание "КОДЕКС".
15. Беременность (в случае регистрации родовспомогательным учреждением)
16. Сопутствующие инфекции: ВГВ, ВГС, микст., вен. болезни, tbc и др.
17. Дата выписки больного из стационара, направлен в Центр СПИД (дата)
18. Фамилия принявшего информацию
Приложение 2
УТВЕРЖДЕНА
распоряжением Комитета по здравоохранению
Правительства Санкт-Петербурга и
Территориального управления Федеральной службы
по надзору в сфере защиты прав потребителей и
благополучия человека в городе Санкт-Петербург
от 13.12.2005 N 461-р/от 16.12.2005 N 19
3.1. Профилактика инфекционных болезней
ЭПИДЕМИОЛОГИЧЕСКИЙ НАДЗОР ЗА ВИЧ-ИНФЕКЦИЕЙ
1. РАЗРАБОТАНЫ: ФБУН ЦНИИ Эпидемиологии Роспотребнадзора, Федеральный научно-методический центр по профилактике и борьбе со СПИДом (В.В.Покровский, Н.Н.Ладная, О.Г.Юрин, Д.Е.Киреев, А.Э.Лопатухин); Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (Е.Б.Ежлова, Л.А.Дементьева, P.P.Айзатулина); ФБУЗ "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская); КГБУЗ "Алтайский краевой центр по профилактике и борьбе со СПИДом и инфекционными заболеваниями" (Э.Р.Демьяненко); ГАУЗ КО Калужский областной центр по профилактике и борьбе со СПИДом и ИЗ (Е.Н.Алешина); ГУЗ Липецкий областной центр по профилактике и борьбы со СПИДом и инфекционными заболеваниями (Л.Д.Кириллова); ГБУЗ "Свердловский областной центр по профилактике и борьбе со СПИД и ИЗ" (А.С.Подымова); Областным государственным бюджетным учреждением здравоохранения "Тамбовская инфекционная клиническая больница" (М.Н.Цыкина); ФБУН Ростовский НИИ микробиологии и паразитологии Роспотребнадзора, Южный окружной центр по профилактике и борьбе со СПИДом (С.Р.Саухат, Д.В.Воронцов).
2. УТВЕРЖДЕНЫ: Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека - Главным государственным санитарным врачом Российской Федерации А.Ю.Поповой "26" февраля 2016 года.
3. ВВЕДЕНЫ ВПЕРВЫЕ.
1. Область применения
1.1. В настоящих методических указаниях определены основные принципы организации и порядок осуществления эпидемиологического надзора за ВИЧ-инфекцией.
1.2. Настоящие методические указания предназначены для специалистов органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, специалистов Центров СПИД, организаторов здравоохранения, эпидемиологов, специалистов в области профилактической медицины, представителей общественности и неправительственных организаций, деятельность которых связана с организацией и проведением мероприятий по эпидемиологическому надзору и профилактике ВИЧ-инфекции, и носят рекомендательный характер.
2. Термины и сокращения
вирус иммунодефицита человека
Всемирная организация здравоохранения
оральная доконтактная профилактика
инфекции, передаваемые половым путем
инфекции, связанные с оказанием медицинской помощи
мониторинг и оценка
мужчины, имеющие сексуальные отношения с мужчинами
полимеразная цепная реакция
потребители инъекционных наркотиков
синдром приобретенного иммунодефицита
клетки, несущие на своей поверхности клеточный рецептор CD4
Центр по профилактике и борьбе со СПИДом
3. Общие положения
ВИЧ-инфекция - болезнь, вызываемая вирусом иммунодефицита человека (ВИЧ), хроническое заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к медленному ее разрушению вплоть до формирования синдрома приобретенного иммунодефицита (СПИД), приводящего инфицированного ВИЧ к быстрой гибели. Быстрое распространение ВИЧ среди молодого населения приводит к повышению смертности, сокращению рождаемости, уменьшению продолжительности жизни населения, сокращению численности работающего населения, увеличению затрат на здравоохранение, вызывает многофакторное деструктивное воздействие на социальную и экономическую жизнь общества.
Эпидемиологический надзор за ВИЧ-инфекцией - это система постоянного динамического и многофакторного слежения за проявлением эпидемиологических процессов, в т.ч. за динамикой, структурой, территориальной распространенностью заболевания с учетом различных социально-демографических процессов и поведенческих тенденций, наблюдающихся в социуме.
Целью государственного санитарно-эпидемиологического надзора за ВИЧ-инфекцией является оценка эпидемиологической ситуации, тенденций развития эпидемического процесса; слежение за охватом населения профилактикой, диспансерным наблюдением, лечением и поддержкой при ВИЧ-инфекции, эффективностью проводимых мероприятий для принятия управленческих решений и разработкой адекватных санитарно-противоэпидемических (профилактических) мероприятий, направленных на снижение заболеваемости ВИЧ-инфекцией; предупреждение формирования групповых заболеваний ВИЧ-инфекцией, тяжелых форм и летальных исходов.
3.1. Этиология
Возбудитель ВИЧ-инфекции - вирус иммунодефицита человека (ВИЧ) - относится к подсемейству лентивирусов семейства ретровирусов. Существует два типа вируса: ВИЧ-1 и ВИЧ-2. ВИЧ-1 является наиболее распространенным типом возбудителя с пандемическим потенциалом распространения, ВИЧ-2 встречается преимущественно в странах Западной Африки. ВИЧ-1 и ВИЧ-2 некогда приобретены человеком у двух разных видов обезьян, однако современные случаи заражения человека от обезьян не зафиксированы. Единственным источником ВИЧ считаются инфицированные люди. При несоблюдении требований биологической безопасности в лабораторных условиях возможно заражение ВИЧ. Случаи спонтанной санации от возбудителя не задокументированы. Передача вируса от человека возможна на любой стадии заболевания, в том числе в инкубационном периоде.
3.2. Механизм, факторы, пути передачи ВИЧ
ВИЧ-инфекция может передаваться при реализации как естественного, так и искусственного механизма передачи.
К естественным механизмам передачи ВИЧ относятся:
- Контактный, который реализуется преимущественно при половых контактах (как при гомо-, так и гетеросексуальных) и при контакте слизистой или раневой поверхности с кровью.
- Вертикальный (инфицирование ребенка от ВИЧ-инфицированной матери: во время беременности, в родах и при грудном вскармливании).
К искусственному механизму передачи относится:
- Артифициальный при немедицинских инвазивных процедурах, в том числе внутривенном введении наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов), нанесении татуировок, при проведении косметических, маникюрных и педикюрных процедур нестерильным инструментарием.
- Артифициальный при инвазивных вмешательствах в МО. Инфицирование ВИЧ может осуществляться при переливании крови, ее компонентов, пересадке органов и тканей, использования донорской спермы, донорского грудного молока от ВИЧ-инфицированного донора, а также через медицинский инструментарий для парентеральных вмешательств, изделия медицинского назначения, контаминированные ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
Основными факторами передачи возбудителя являются биологические жидкости человека (кровь, компоненты крови, сперма, вагинальное отделяемое, грудное молоко).
Передача ВИЧ при половых контактах. ВИЧ передается преимущественно при вагинальных и анальных половых контактах, передача при других видах половых сношений встречается редко. Факторами передачи ВИЧ являются: сперма (при этом ВИЧ находится не в сперматозоидах, а в семенной жидкости и клетках), выделения женских половых путей, а также кровь и другие патологические отделяемые половых путей (при наличии заболеваний). Травматизация органов при половых контактах также увеличивает риск передачи ВИЧ. Показано, что вероятность передачи ВИЧ при анальных контактах как более травматичных, выше, чем при вагинальных. Основными ко-факторами передачи ВИЧ-инфекции являются наличие на слизистых половых путей, как источника инфекции, так и незараженного партнера признаков воспалительных заболеваний (часто связанных с ИППП) или дисплозивных процессов, служащих воротами для проникновения инфекции. Вероятность передачи ВИЧ определяет высокий уровень вирусной нагрузки у источника инфекции, который наблюдается в ранней стадии заболевания (инкубационный период, период первичной клинической манифестации), снижается в период латентной инфекции и имеет тенденцию к повышению в поздних стадиях болезни.
Вертикальная передача ВИЧ. Ребенок ВИЧ-инфицированной женщины может получить ВИЧ во время беременности и в родах, а также в послеродовом периоде - при грудном вскармливании. Факторами передачи служит кровь, патологическое отделяемое и грудное молоко. Без проведения профилактических мероприятий суммарный риск инфицирования ребенка составляет от 25 до 50%, он возрастает в острой стадии ВИЧ-инфекции у матери (высокая вирусная нагрузка) и при наличии у нее сопутствующих заболеваний.
Передача ВИЧ при переливании компонентов крови и пересадке органов и тканей обусловлена прямым попаданием инфицированного материала в неинфицированный организм. Фактором передачи ВИЧ могут быть практически все ткани и органы инфицированного ВИЧ донора.
Передача ВИЧ при искусственном оплодотворении аналогична половой передаче ВИЧ. Факторами передачи являются сперма и другие донорские материалы.
В России отмечены случаи заражения женщин ВИЧ-инфекцией при проведении процедуры иммунизации донорскими лимфоцитами.
Передача ВИЧ при медицинских инвазивных процедурах возможна при использовании инструментария, контаминированного вирусом ВИЧ, не прошедшего регламентированную дезинфекционную и стерилизационную обработку.
Передача ВИЧ при немедицинских парентеральных вмешательствах: у потребителей психотропных веществ при внутривенном введении (использование несколькими потребителями наркотиков общих загрязненных кровью игл и шприцев, попадание крови зараженного ВИЧ в растворы наркотика, в жидкости, которыми промывают шприцы, на другие предметы, используемые при приготовлении и употреблении раствора наркотика).
Аналогичный путь передачи может наблюдаться при парентеральном введении анаболиков, иглоукалывании, нанесении татуировок, пирсинге и т.п. Зафиксированы единичные случаи передачи ВИЧ при попадании крови зараженного ВИЧ на поврежденную кожу и слизистые неинфицированного человека, например при оказании первой помощи и обработке раневой поверхности без использования перчаток, других барьерных средств.
Передача при тесном бытовом контакте с источником ВИЧ не выявлена.
3.3. Восприимчивость к ВИЧ. Особо уязвимые группы населения
Восприимчивость населения к вирусу ВИЧ - высокая.
Потенциально все население в той или иной мере уязвимо к заражению ВИЧ.
Потребители немедицинских наркотических препаратов (больные с подозрением или подтвержденным диагнозом "наркомания", употребляющие наркотики с вредными последствиями, потребители инъекционных наркотиков (ПИН). Представителей этой группы рекомендуется обследовать на ВИЧ при обращении за медицинской помощью.
Мужчины, имеющие секс с мужчинами (МСМ, гомо- и бисексуалисты).
В эпидемическом процессе могут играть роль мужчины, занимающиеся коммерческим сексом (МСМ-КСР), а также бисексуалы, имеющие половые контакты с женщинами и мужчинами, употребляющие наркотики. Отдельное эпидемиологическое значение могут иметь гомосексуальные отношения в изолированных мужских коллективах: среди заключенных, моряков и военнослужащих.
Лица, находящиеся в местах лишения свободы могут быть инфицированы ВИЧ до поступления в учреждения уголовно-исполнительной системы (чаще всего в результате употребления наркотиков), а также и в результате гетеросексуальных или гомосексуальных контактов.
Кроме того, при тестировании на ВИЧ секс-работницы предпочитают не сообщать о роде своих занятий в связи со стигмой и дискриминацией и возможностью негативных последствий со стороны органов внутренних дел. Поэтому единственным источником данных в отношении распространенности различных заболеваний и рискованного поведения среди КСР в России являются специальные выборочные исследования.
Больные ИППП являются репрезентативной группой, выявляемость ВИЧ-инфекции в которой отражает общие закономерности развития эпидемического процесса ВИЧ-инфекции в общей популяции населения в целом.
3.4. Клиника ВИЧ-инфекции
Жизнь с коронавирусом подарила россиянам немало новых слов и словечек: в наш лексикон вошли "ковидло" и "плато заболеваемости", "имунная атака" и "пандемия". Среди этих лексем оказался и совсем уж загадочный "эпидномер" – или же "эпидемиологический номер". Последние месяцы оно все чаще всплывало среди разговоров знакомых и пользователей соцсетей.
Многие о нем говорят, но мало кто понимает, что же означает "слово из девяти букв". В редакцию Piter.TV также поступило множество вопросов, относительно понятия "эпидемиологический номер" (эпидномер). Люди с подтвержденным коронавирусом жаловались, что не знают своего эпидномера, задавали вопросы о его прикладном значении, интересовались, могут ли отказывать в госпитализации пациентам без эпидномера. и многое другое! Мы собрали в одном месте основные вопросы и страхи относительно эпидномера, а также получили ответы (не на все вопросы) от представителей Роспотребнадзора, курирующего данное направление.

Загадка эпидномера: когда отсутствие информации реально пугает людей
Даже активный поиск в Google и Яндекс, а также мониторинг сайта Минздрава дает нам мало информации о том, что такое эпидномер в контексте коронавируса: кто и кому его выписывает, на что он влияет. Отсутствие сведений, как правило, рождает тревогу и непонимание. Тем более, когда в реальных случаях людям отказывают в лечении/осмотре из-за отсутствия этого самого эпидномера. Или когда врачи отказываются сообщать людям их ЭН. А такие случаи нам известны.
Например, один из наших читателей, контактировавший с COVID-позитивным родственником (получил положительный результат теста, но на тот момент не получил личный эпидномер) заявил, что врачи отказались приезжать к нему на осмотр, сославшись на отсутствие того самого эпидномера. Мол, это единственное доказательство контакта с заболевшим.
Еще одна петербурженка Екатерина Федорова написала в соцсетях, что ее мама, которая работала рентген-лаборантом, а с мая этого года – на флюорографической станции Невского района, умерла от коронавируса 27 июня. При этом им не сообщили эпидномер, который обещали дать после осмотра. Женщину этот факт смутил: за невыполнением обещания она увидела некоторую странность, в которой ей никто не помог разобраться.
Петербурженка Анна Терновская также написала, что 21 июня заболела, через 4 дня такие же симптомы появились у её младшего сына, еще 2 июля заболел старший сын. Врач из детской поликлиники не стал брать мазок на коронавирус.
Мазок она возьмет лишь когда я позвоню заведующей и назову свой эпидномер.
Анна Терновская
Жительница Петербурга Екатерина Авдеева также написала в соцсетях о том, что в поликлинике готовы делать тест на коронавирус только при подтвержденном контакте, когда есть эпидномер.
А вот уже в официальных СМИ, например, в "Фонтанке" реальные врачи жаловались, что для получения "президентских премий" за работу с COVID-19 им приходится обзванивать пациентов и узнавать их ЭН.
Чтобы доказать, что на самом деле работаем, мы обязаны сами обзванивать пациентов, уточнять диагноз и узнавать у них эпидномера. В начале эпидемии считалось, что врач контактировал с коронавирусным пациентом только в том случае, если у того был положительный тест и эпидномер,
– говорит один из медиков

Что такое эпидемиологический номер?
Эпидемиологический номер – это регистрационный номер (номер извещения), который выполняет функцию учета случая любого инфекционного или подозрительного на него заболевания, а также информирования органов и учреждений Роспотребнадзора о наличии данного случая на подведомственной территории и носит служебный характер.
Я получил положительный результат теста на коровирус в частной клинике. Как мне узнать эпидномер и как лечиться?
Как петербуржец, больной коронавирусом может узнать свой эпидномер? Обязаны ли его сообщить лечащие врачи, сотрудники эпидцентра?
Регистрационный номер случая (экстренного извещения) является служебной информацией, направленной для извещения Федеральной службы по надзору в сфере защиты прав и благополучия человека и не предназначен для использования третьими лицами. То есть этот эпидномер известен сотрудникам Роспотребнадзора (эпидбюро), пациенту его сообщать не обязаны.
Через какое время с момента получения положительного теста будет присвоен эпидномер?
Отличается ли лечение больных с присвоенным и неприсвоенным эпидномером?
В ФБУЗ "Центр гигиены и эпидемиологии в городе Санкт-Петербург" сделали еще раз акцент на том, что регистрационный номер случая (экстренного извещения) является служебной информацией, направленной для извещения Федеральной службы по надзору в сфере защиты прав и благополучия человека. Поэтому присвоение эпидномера никак не влияет на манипуляции с пациентом, показанные при определенном состоянии его здоровья.
На вопрос, каждый ли человек, заболевший коронавирусной инфекцией, становится обладателем эпидномера, в ФБУЗ "Центр гигиены и эпидемиологии в городе Санкт-Петербург" не смогли дать ответ.

Данные привезенных инфекционных пациентов должны направляться врачами медучреждения в "Центр гигиены эпидемиологии в городе Санкт-Петербург", где и присваивается эпидномер заболевания. В случае госпитализации с бригады скорой временно снимается обязанность регистрации инфекционного заболевания. Если же человек отказывается от больницы и хочет лечиться дома, данные в "Центр гигиены эпидемиологии в городе Санкт-Петербург" подает бригада скорой помощи.
Помимо этого, для врачей поликлиник (напоминаем, что эпидномер – это служебная информация) эпидбюро в конце мая выделило отдельный номер для получения эпидномеров для пациентов с подтвержденным коронавирусом с легкой формой, лечащихся на дому: 309-72-98. Поэтому, если эпидномер знать всё же необходимо, нужно связаться с вашим лечащим врачом, который имеет полномочия предоставить вам такую информацию.
Резюме. Неполное.
Автор: Анастасия Царёва
Читайте также: