Вич и его влияние на репродуктивное здоровье женщины
Обновлено: 24.04.2024
Инфекция в акушерстве и гинекологии занимает особое место. Увеличение числа больных инфекциями, передающимися половым путем (ИППП), влияние инфекции на репродуктивную функцию определяют не только медицинское, но и социальное значе
Инфекция в акушерстве и гинекологии занимает особое место. Увеличение числа больных инфекциями, передающимися половым путем (ИППП), влияние инфекции на репродуктивную функцию определяют не только медицинское, но и социальное значение заболеваний. Проблема инфекции объясняется сменой возбудителей и изменением реакции макроорганизма. Общеизвестна роль антибиотиков в формировании устойчивых штаммов микроорганизмов и развитии резистентности к лечению. Хроническая инфекция в гинекологии — эндометрит, сальпингит рассматриваются как аутоиммунный процесс, индуцированный инфекцией, но протекающий как самоподдерживающаяся реакция.
Среди ИППП в настоящее время хламидиоз является наиболее распространенным заболеванием. Хламидийная инфекция у женщин связана с серьезными нарушениями репродуктивной функции и инфекционными осложнениями, в виде воспалительных заболеваний органов малого таза, трубного бесплодия и внематочной беременности. Следует отметить, что у 70% женщин с хламидийным воспалением шейки матки наблюдается либо стертая клиническая картина, либо бессимптомное течение инфекции. Хламидии влияют на внутриутробное развитие плода, исход родов и течение послеродового периода. Дети, рожденные от матерей, страдающих урогенитальным хламидиозом, в 40–60% имеют клинические проявления хламидийной инфекции.
Хламидии являются облигатными внутриклеточными паразитами, обладающими тропностью к цилиндрическому эпителию. Однако они могут поражать и многослойный плоский эпителий, моноциты. Хламидии могут быть обнаружены в очагах поражения прямой и даже сигмовидной кишки. Кроме того, в последнее время у больных урогенитальными инфекциями выявлены закономерные нарушения кишечного биоценоза.
Жизненный цикл хламидий представлен двумя клеточными формами: высокоинфекционными, не проявляющими метаболической активности элементарными тельцами и репродуктивными внутриклеточными ретикулярными тельцами. Каждый цикл размножения хламидий длится 48–72 часа. Следует отметить, что лечение антибиотиками эффективно только во время репродуктивной фазы хламидийной инфекции, т. е. на стадии ретикулярных телец. В случае воздействия неадекватных доз антибиотиков хламидии могут трансформироваться в L-формы, обладающие очень слабой способностью к антигенному раздражению иммунокомпетентных клеток, и могут длительно находиться внутри клеток. При делении клетки они передаются дочерним клеткам. Это приводит к длительной персистенции возбудителя и хроническому течению процесса. L-формы хламидий не чувствительны к действию антибиотиков.
Источником инфекции при урогенитальном хламидиозе является человек, болеющий острой или хронической формой болезни с манифестным или бессимптомным течением процесса. Основной путь передачи инфекции — половой, контактно-бытовой (редко), вертикальный. При локализации воспалительного процесса в области шейки матки — заражение плода происходит в родах. При поражении труб, эндометрия, децидуальной оболочки, хориона и плодных оболочек — внутриутробно в результате аспирации или заглатывания плодом инфицированных околоплодных вод и попадания возбудителя на слизистые оболочки дыхательных путей, конъюнктивы, уретры, вульвы. Частота инфицирования беременных колеблется от 10% до 40%, а при осложненном гинекологическом анамнезе (сальпингоофорит, бесплодие, невынашивание) до 63%.
Ввиду общности путей передачи возбудителей при ИППП, хламидии часто встречаются в ассоциации с другими микроорганизмами, такими как гонококки, трихомонады, микоплазмы, уреаплазмы и др.
Наряду с острой инфекцией возможно развитие хронического заболевания хламидиозом. При этом хламидии поглощаются периферическими фагоцитами. Моноциты оседают длительно в тканях, превращаясь в тканевые макрофаги, а находящиеся в них хламидии становятся антигенным стимулятором. Тип развития заболевания зависит от состояния иммунитета человека, массивности инфицирования, патогенности и вирулентности инфекционного агента и многих других причин. Осложнения урогенитального хламидиоза чаще всего сочетаются с выраженными нарушениями иммунорегуляции, в частности, с угнетением уровня Т-лимфоцитов, Т-хелперов, снижением уровня интерферонного статуса больного.
Клинические проявления урогенитального хламидиоза достаточно широки: от выраженных воспалительных явлений до бессимптомного носительства, при котором вообще неуместно говорить о клинических проявлениях. Выделяют заболевания нижнего отдела урогенитального тракта (эндоцервицит, уретрит, парауретрит, бартолинит, кольпит) и восходящую инфекцию (эндометрит, сальпингит, сальпингоофорит, пельвиоперитонит, перигепатит).
Первичные кольпиты при хламидийной инфекции встречаются редко, но возможно их развитие при патологической гормональной активности, в частности, у девочек, беременных и женщин постменопаузального периода. Наиболее частым проявлением урогенитального хламидиоза у женщин является цервицит с необильными слизисто-гнойными выделениями, появлением воспалительного ореола вокруг цервикального зева с образованием фолликулов (фолликулярный цервицит) и легкой ранимостью в этой области. Выделения из цервикального канала мацерируют многослойный плоский эпителий влагалищной части шейки матки, вызывая его частичную десквамацию. Шейка матки становится отечной, образуется так называемая гипертрофическая эктопия шейки матки.
Уретриты встречаются у женщин значительно реже, чем у мужчин, и в силу анатомических особенностей сопровождаются менее выраженной симптоматикой, в том числе и незначительным лейкоцитозом при бактериоскопии. Взятие материала из уретры в дополнение к мазкам из цервикального канала при установлении этиологии процесса позволяет увеличить вероятность выявления хламидий. Распространению хламидий из очагов, расположенных в нижних отделах урогенитального тракта, способствуют искусственное прерывание беременности и другие операции.
Восходящая хламидийная инфекция чаще всего распространяется каналикулярно, т. е. через цервикальный канал, полость матки, маточные трубы на брюшину и органы брюшной полости, возможны лимфогенный и гематогенный пути, через зараженные сперматозоиды.
При заболевании женщин хламидиозом, в ранние сроки беременности могут сформироваться инфекционные эмбриопатии, которые проявляются врожденными пороками развития плода, первичной плацентарной недостаточностью, что нередко заканчивается самопроизвольным выкидышем, неразвивающейся беременностью. Для более поздних сроков беременности, осложненной хламидиозом, характерна угроза прерывания, развитие вторичной плацентарной недостаточности, нарушения продукции околоплодных вод, преждевременные роды. Трансплацентарное инфицирование плодов подтверждается и морфологическим исследованием умерших новорожденных, при котором было установлено поражение хламидиями мозговых оболочек, сосудистых сплетений головного мозга и легких. При гематогенном заражении у плода возникают комплексные патологические изменения в виде отечно-геморрагического синдрома, кровоизлияний в желудочки мозга, пневмопатии, печеночно-почечной и надпочечниковой недостаточности, которые могут быть непосредственной причиной внутриутробной или ранней постнатальной гибели плода.
В большинстве случаев инфекционный процесс ограничивается поражением последа с развитием компенсаторно-приспособительных реакций в нем. Далее по мере прогрессирования инфекционного процесса барьерная функция плаценты нарушается, что ведет к развитию плацентарной недостаточности. Уменьшение диффузии питательных веществ неизбежно приводит к хронической гипоксии и гипотрофии плода, которая является основной формой проявления антенатальной хламидийной инфекции в акушерской клинике.
Цервикальная хламидийная инфекция способствует преждевременным родам или преждевременному разрыву плодных оболочек. Значительное влияние оказывает и заражение околоплодных вод хламидиями. Аспирация или заглатывание инфицированных околоплодных вод ведет к инфицированию легких, пищеварительного тракта плода с развитием инфекционного процесса еще до рождения ребенка. Эти данные подтверждают возможность инфицирования плода при интактных оболочках, например, при рождении ребенка путем операции кесарева сечения. Заражение детей хламидиозом происходит и при контакте с инфицированными родовыми путями.
Таким образом, последствия хламидиоза проявляются в виде хронических воспалительных заболеваний урогенитального тракта, шейки матки, патологии беременности с возможным инфицированием плода. Внутриклеточное паразитирование хламидий обуславливает применение антибиотиков, способных проникать и накапливаться в пораженных клетках и блокировать внутриклеточный синтез белка. Данные свойства среди антибиотиков в наибольшей степени отмечаются у макролидов. Длительное время основными средствами в лечении хламидиоза являлись препараты тетрациклинового ряда. Однако они требуют довольно длительного приема, что повышает риск появления тяжких побочных явлений.
В современных условиях лечения хламидийной инфекции американские и европейские рекомендации сводятся к назначению следующих препаратов:
При этом в группу альтернативных препаратов рекомендованы:
Во время беременности перечень препаратов ограничен. Единственным антибиотиком, который нашел широкое применение для лечения урогенитального хламидиоза во время беременности, был эритромицин. Согласно многолетнему опыту эритромицин является доступным, достаточно эффективным и, с точки зрения перинатологии, безопасным препаратом. Но низкий индекс плацентарной проницаемости, а также противопоказание приема в первом триместре беременности являются существенным недостатком при использовании его для лечения внутриутробной инфекции.
Поэтому современными схемами по лечению инфекций, передающихся половым путем (Американские рекомендации, CDC, 2006) являются рекомендуемые препараты:
Лечение восходящего урогенитального хламидиоза является более длительным, не менее 10–14 дней, желательно с определением чувствительности хламидий к антибиотикам в культуре клеток.
Перспективным препаратом группы макролидов является Сумамед (азитромицин). Сумамед — высокоэффективный препарат для лечения неосложненных и осложненных инфекций мочеполового тракта, вызванных хламидиями и уреаплазмами, который может применяться в качестве монотерапии и в составе комплексного лечения ИППП. Рекомендуемая схема применения препарата Сумамед при неосложненном урогенитальном хламидиозе 1 г однократно, при осложненном хламидийном цервиците/уретрите по 1 г 3 раза с интервалом в 7 дней.
При определении тактики лечения необходимо учитывать, что после приема антибиотиков пенициллинового ряда, дробных доз других антибиотиков, хламидии принимают L-форму и становятся нечувствительными к любому виду терапии.
Установление излеченности от урогенитального хламидиоза с учетом метода диагностики, культуральное исследование, проведенное ранее 10–14 дней после окончания антибиотикотерапии, может дать ложноположительные результаты из-за возможного сохранения нежизнеспособных микроорганизмов или их остатков. Обнаружение хламидий после указанных сроков контроля требует назначения повторного курса противохламидийной терапии препаратами других групп, который не должен превышать 7–10 дней. Лечение хронического (рецидивирующего) хламидиоза короткими курсами с перерывами более физиологично, чем длительный непрерывный прием антибиотиков, заметно угнетающий иммунную реактивность организма, способствующий развитию дисбактериоза, кандидоза и других осложнений.
При наличии дисбактериоза кишечника инфекционный процесс приобретает затяжное течение, что требует повторных курсов антибиотикотерапии и усугубляет дисбактериоз. Поэтому необходимо проводить коррекцию дисбиоза кишечника. Профилактика дисбактериоза кишечника проводится Бифидумбактерином, Лактобактерином и другими эубиотиками во время антибиотикотерапии и в течение 10 дней после ее окончания. Во время курса этиотропного лечения необходимо проводить местное воздействие в виде обработки влагалища дезинфицирующими средствами. После окончания приема антибиотиков целесообразно провести коррекцию состояния микробиоценоза влагалища.
Одновременно с антибиотикотерапией возможно применение энзимотерапии, адаптогенов (настойки элеутерококка, лимонника и женьшеня), поливитаминов, антигистаминных препаратов.
Несостоятельность иммунной системы может объясняться комплексом причин, среди которых — нарушения биоценоза кишечника и влагалища, хроническая инфекция мочевыводящих путей, анемия и др. С одной стороны, хроническая инфекция свидетельствует об ослаблении иммунной системы, с другой стороны — ряд неблагоприятных факторов ослабляют возможности иммунной системы.
Совершенно понятно, чтобы улучшить защитные возможности организма, следует уменьшить влияние стрессовых факторов, провести ликвидацию гиповитаминоза и лечение анемии (применение препарата Ферро-Фольгамма по 1 капсуле 3 раза в день 3–4 недели).
Профилактика хламидийной инфекции существенно не отличается от профилактики других заболеваний, передающихся половым путем. Это прежде всего полное и своевременное излечение больных, ликвидация инфекции у бессимптомных носителей возбудителя, выявление и качественное обследование половых партнеров, проведение профилактического лечения, использование презервативов, санитарное просвещение населения.
Обследованию должны подвергаться в первую очередь лица с высоким риском заражения инфекцией, передающейся половым путем. Это мужчины с гомо- и бисексуальным поведением, женщины с многочисленными половыми партнерами, перенесшие или имеющие различные гинекологические заболевания. Наибольший процент пациентов с урогенитальным хламидиозом отмечается среди молодых женщин. Однако бессимптомное носительство хламидий может достигать 50% как у мужчин, так и у женщин, поэтому особое значение приобретает обследование половых партнеров, даже при отсутствии у них клинических проявлений заболевания, с использованием серодиагностики, которая, в ряде случаев, позволяет определить начало болезни. В случаях подтвержденного заболевания необходимо проводить лечение партнеров по эпидпоказаниям. В сомнительных случаях, при невозможности поставить окончательный диагноз, все профилактические и лечебные мероприятия следует проводить в случае выявлении урогенитального хламидиоза.
Таким образом, тактика врача акушера-гинеколога, основанная на применении комплекса мероприятий по лечению и профилактике ИППП, позволяет снизить частоту осложнений и улучшить репродуктивную функцию у женщин.
Литература
Козлова В. И., Пухнер А. Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий. М., 1997, 500 с.

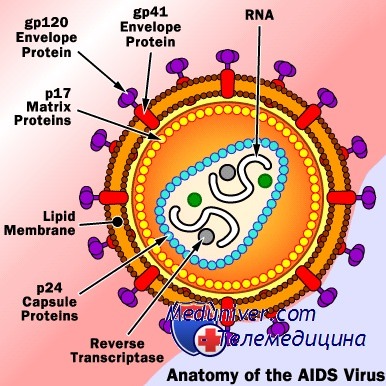
ВИЧ-инфе́кция — медленно прогрессирующее заболевание, вызываемое вирусом иммунодефицита человека (ВИЧ). Вирус поражает клетки иммунной системы. В результате работа иммунной системы угнетается, развивается синдром приобретённого иммунного дефицита (СПИД), организм больного теряет возможность защищаться от инфекций и опухолей, возникают вторичные оппортунистические заболевания, которые не характерны для людей с нормальным иммунным статусом.
Пути передачи ВИЧ
Половой контакт с ВИЧ-инфецированным
Заражение при попадании в организм здорового человека частиц крови или иной биологической жидкости, содержащей инфекционный агент
Вертикальным путем заражения называется передача инфекции от матери к ребенку в период вынашивания, в процессе родов или во время кормления грудью.
Иных способов заражения, не связанных с контактом крови, влагалищных выделений или семенной жидкости, не существует.
СПИД и ВИЧ – методы диагностики
Диагноз никогда не ставят на основе симптомов СПИДа или других стадий ВИЧ-инфекции. Однако заподозрить заболевание могут по следующим диагностическим признакам:
устойчивая к терапии диарея в течение 2-х и более месяцев;
длительная немотивированная лихорадка;
кожная сыпь в различных вариациях;
развитие саркомы Капоши в молодом возрасте;
снижение массы тела более, чем на 10%, без явных причин.
Подтверждение диагноза производится при использовании двух тестов: скрининг-теста и подтверждающего теста, оценивающего наличие вируса и вирусную нагрузку.
Репродуктивное здоровье
Состояние полного физического, умственного и социального благополучияв производстве потомства и психосексуальных отношениях в семье.
Для людей, живущих с ВИЧ, важным является соблюдение правил сексуального поведения, связанных с предупреждением инфицирования.
раскрытие ВИЧ-статуса сексуальному партнеру;
правильное и постоянное использование презервативов;
регулярное обследование на инфекции, передающиеся половым путем;
учет возможности передачи ВИЧ даже при получении ВААРТ (Высокоактивная антиретровирусная терапия); • равноправные отношения между партнерами, отсутствие принуждения
Для ВИЧ-инфицированных пациенток, желающих иметь ребенка, наибольший риск состоит в вертикальном заражении плода и заражении здорового партнера. Если женщина твердо придерживается данных ей рекомендаций, риск заражения плода становится достаточно низким Применение высокоактивной антиретровирусной терапии или комбинированного лечения может при оптимальном контроле над пациенткой уменьшить уровень заражения до 1-2%.
Если один из партнеров инфицирован, а другой здоров
Вероятность заражения ВИЧ без использования презервативов составляет 0,1-0,5% за один половой акт.
Если мужчина ВИЧ-отрицательный, а женщина ВИЧ-положительна, сперма может быть введена во влагалище методами, которые позволяют избежать полового контакта с незараженным мужчиной, например с помощью искусственного оплодотворения. Если мужчина ВИЧ-инфицирован, а женщина здорова, ситуация сильно усложняется. Вирус содержится в крови, а также в плазме и лейкоцитах семенной жидкости. Считают, что сперматозоиды не являются переносчиками вирусов.
Нами был проведен небольшой социологический опрос студентов по
следующим вопросам:
Знаете ли Вы что такое ВИЧ и СПИД ?
По Вашему мнению, ВИЧ и СПИД это одно и тоже ?
Какие пути передачи ВИЧ Вы знаете ?
Можно ли, по-вашему, заразиться ВИЧ бытовым путем ?
Как вы считаете, девушки с ВИЧ могут родить здорового ребенка ?

Цель исседования: Изучить уровень осведомленности студентов по теме СПИД и репродуктивное здоровье.
Актуальность исследования: СПИД и репродуктивное здоровье очень актуальна, так как на данный момент половой путь передачи ВИЧ инфекции вышел на первое место и затрагивает прежде всего женщин детородного возраста, как в СПб так и во всем мире. В России с каждым годом растет процент заражения ВИЧ-инфекцией.
Результаты социологического опроса студентов медицинского колледжа№1
Нами было опрошено110 человек студентов медицинского колледжа 1-2 курса. Мы узнали, что:
60% - не знают, чем отличается ВИЧ от СПИДа;
40% респондентов - не знают пути передачи ВИЧ;
60%- считают, что ВИЧ полностью излечим.
В ходе социологического анонимного опроса, выяснили, что студенты не знают, что такое репродуктивное здоровье и молодежь рано вступает в половую жизнь.
Вывод: Студенты плохо осведомлены в этой области и требуется уделить этой теме больше внимания.
Репродуктивное здоровье — состояние полного физического, умственного и социального благополучия в производстве потомства и психосексуальных отношениях в семье.
Факторы плохо влияющие на репродуктивное здоровье:
Раннее начало половой жизни
Большой процент заболеваний, которые передаются половым путем
Огромное количество молодых людей, которые употребляют алкоголь и курят.
Условия сохранения репродуктивного здоровья
Предохранение от нежелательной беременности
Заниматься активно профилактикой и лечением всех заболеваний половой сферы
Адекватное лечение всех инфекций, передаваемых половым путем
Любую беременность желательно планировать
Вести здоровый образ жизни
Соблюдать правила личной гигиены, причем это касается не только девушек, но и мужчин
Укреплять свой иммунитет
Стараться правильно питаться и не употреблять продукты, которые вредят
СПИД — это синдром приобретенного иммунного дефицита. Это значит, что болезнь приобретается человеком (она не передается с генами, хотя мать может передать ее ребенку в период его внутриутробного развития, во время родов или с грудным молоком).
Он относится к тем заболеваниям, которые убивают медленно, но верно. Возбудитель инфекции изменяет структуру ДНК здоровых клеток и может сохраняться в теле носителя более 3 лет. На протяжении всего этого срока он не теряет своей активности и постепенно становится неотъемлемым элементом в составе крови
Источником является человек, который становится заразным уже в инкубационный период (период с момента заражения до появления клинических симптомов), продолжение заразного периода идет и в лихорадочную стадию ВИЧ-инфекции, латентную, стадию вторичных заболеваний.
Наибольшее количество вируса пациент выделяет со всеми биологическими средами именно в стадию СПИД (терминальную стадию).
СПИД имеет бессимптомную и симптомную стадии.
Симптомная стадия:
Беспричинная и бессимптомная повышенная температур тела больного до 37,5-38 градусов, которая проходит так же внезапно, как и появляется.
Увеличенные лимфатические узлы в паху, в подмышках, на шее. Они не болят и на ощупь имеют уплотненную структуру.
Красные пятна по всему телу.
Периодическая лихорадка и ночная потливость.
Иногда возникающие неприятные ощущения в горле, боль при глотании.
Проблемы со стулом, диарея.
Легочная форма – развитие пневмоцистной пневмонии.
Кишечная – продолжительная диарея приводит к обезвоживанию организма и быстрой потере веса.
Поражение кожи – появление на теле язв, эрозий, которые постепенно прогрессируют.
Поражение нервной системы – приводит к ухудшению памяти, постоянной апатии, эпилептическим припадкам.
Пути передачи
Во время полового акта с инфицированным
При переливании зараженной крови или при ее попадании в организм каким-либо другим путем
В утробе матери, когда СПИД передается плоду непосредственно через плаценту
Рекомендации
Иметь только одного сексуального партнера
Избегать половых связей с малознакомыми и подозрительными людьми, проститутками, наркоманами
Не иметь групповых контактов
Не пользоваться чужими станками, бритвами, зубными щетками, использованными медицинскими приборами
Настаивать на одноразовых инструментах в кабинете стоматолога, гинеколога, косметолога и других специалистов
Профилактика ВИЧ – это самое действенное средство в борьбе со СПИДом
Наличие ВИЧ не является признаком сексуального нездоровья, а выступает особенностью партнера, к которой следует адаптироваться для достижения сексуальной гармонии, т. е. адаптировать свое сексуальное поведение к поведению партнера.
Для людей, живущих с ВИЧ, важным является соблюдение правил сексуального поведения, связанных с предупреждением инфицирования.
К таким правилам относят:
- раскрытие ВИЧ-статуса сексуальному партнеру;
- правильное и постоянное использование презервативов;
- регулярное обследование на инфекции, передающиеся половым путем;
- учет возможности передачи ВИЧ даже при получении ВААРТ;
- равноправные отношения между партнерами, отсутствие принуждения.
- непроникающий секс, включая мастурбацию, взаимную мастурбацию, поцелуи, массажи и другие формы прикосновений;
- верность партнеру;
- использование презервативов – единственный способ, который может гарантировать, что неинфицированный ВИЧ партнер останется неинфицированным. Применение презервативов предупреждает заражение другими штаммами ВИЧ, когда оба партнера инфицированы.
При незащищенных половых контактах в дискордантных парах (пары, в которых один из партнеров ВИЧ-положительный, а другой ВИЧ-отрицательный) может быть назначена ПКП (постконтактная профилактика) препаратами АРВ. ПКП назначается не всегда, назначение не является обыденной практикой. Решение о назначении ПКП принимает только подготовленный специалист согласно утвержденным Минздравом схемам Национальных протоколов АРТ. При принятии решения о применении ПКП значительное внимание уделяется оценке возможности развития медикаментозной резистентности к препаратам в основном лечении, оценке побочных эффектов принимаемой терапии. Для ВИЧ-отрицательного партнера осложнения ПКП в основном сводятся к побочным эффектам антиретровирусных средств. Чаще всего это желудочно-кишечные нарушения: тошнота, рвота или диарея. Возможны также изменения состава крови.
Зачатие ребенка
Для пар, живущих с ВИЧ, существуют следующие способы стать родителями:
- Зачатие ребенка при незащищенном половом акте.
- Использование различных методов искусственного оплодотворения.
- Инсеминация донорской спермой.
Парам, где один или оба партнера живут с ВИЧ, не рекомендуется зачатие ребенка в открытом половом акте. Стоит прибегнуть к вспомогательным репродуктивным технологиям.
Вариант 1 – дискордантная пара: ВИЧ(+) мужчина и ВИЧ(–) женщина (отмывание сперматозоидов + внутриматочная инсеминация).
Вариант 2 – дискордантная пара: ВИЧ(+) женщина и ВИЧ(–) мужчина (искусственное осеменение нативной спермой).
Вариант 3 – ВИЧ(+) оба партнера (см. вариант 1).
ЖЕНЩИНА(+)
Способ зачатия – внутриматочная инсеминация спермой мужа. Внутриматочная инсеминация позволяет свести к минимуму риск передачи ВИЧ-инфекции партнеру.
Современные методы профилактики передачи ВИЧ позволяют уменьшить риск передачи ВИЧ-инфекции ребенку от 40 % до 2 % .
Беременность и родоразрешение женщин, живущих с ВИЧ. Профилактика передачи ВИЧ от матери к ребенку
Беременность. Если мать ВИЧ-положительна, то без специальных мер профилактики риск передачи инфекции малышу во время беременности и родов составляет 20 – 45 %. Существующая профилактика антиретровирусной терапией, адекватное вирусной нагрузке родоразрешение и отказ от грудного вскармливания позволяют уменьшить риск передачи ВИЧ до 1–2 %.
Вероятность передачи ВИЧ-инфекции ребенку зависит от вирусной нагрузки матери. Если вовремя начат прием АРТ и вирусная нагрузка не определяется, вероятность передачи ВИЧ низка, но возможна.
Примерно в 75 % случаев передача ВИЧ ребенку происходит в последние недели перед родами или в родах. Около 10 % случаев происходят в первые два триместра беременности и 10–15 % – во время грудного вскармливания.
Беременность и бесплодие при ВИЧ и СПИДе
Поскольку эпидемическое распространение ВИЧ-инфекции/СПИДа захватывает все большее количество женщин, а современные методы лечения позволяют продлить жизнь и здоровье пациенток на гораздо больший период времени, возник вопрос о беременности и бесплодии при заболевании ВИЧ-инфекцией/СПИДом. Хотя некоторые данные противоречивы, пока не было доказательств влияния самого ВИЧ на репродуктивную функцию.
Важно еще до зачатия ребенка рассказывать женщинам о риске передачи инфекции и способах лечения, снижающих этот риск.
Для ВИЧ-инфицированных пациенток, желающих иметь ребенка, наибольший риск состоит в вертикальном заражении плода и заражении здорового партнера. Если женщина твердо придерживается данных ей рекомендаций, риск заражения плода становится достаточно низким. Это придает большую значимость лечения бесплодных ВИЧ-инфицированных женщин. Без врачебного вмешательства риск вертикального заражения составляет около 25%. При использовании зидовудина частота заражения снижается до 8,3%. Применение высокоактивной антиретровирусной терапии или комбинированного лечения может при оптимальном контроле над пациенткой уменьшить уровень заражения до 1-2%.
Если один из партнеров инфицирован, а другой здоров, еще одна из целей состоит в том, чтобы оградить его от возможности заражения. Вероятность заражения ВИЧ без использования презервативов составляет 0,1-0,5% за один половой акт. Если мужчина ВИЧ-отрицательный, а женщина ВИЧ-положительна, сперма может быть введена во влагалище методами, которые позволяют избежать полового контакта с незараженным мужчиной, например с помощью искусственного оплодотворения. Эту процедуру также лучше всего провести в тот момент, когда ВИЧ-инфекция у женщины оптимально контролируется, чтобы снизить вероятность заражения плода.
Если мужчина ВИЧ-инфицирован, а женщина здорова, ситуация сильно усложняется. Вирус содержится в крови, а также в плазме и лейкоцитах семенной жидкости. Хотя это не было точно установлено, считают, что сперматозоиды не являются переносчиками вирусов. Отмывание спермы выполняют путем отделения сперматозоидов от жидкой части спермы и лейкоцитов, оно оказывается эффективным в 90% порций. После отмывания сперму проверяют на отсутствие вирусов с помощью метода обратной транскрипции и гнездовой ПЦР.
По всему миру было проведено несколько тысяч курсов ВРТ с применением отмытой спермы без передачи инфекции, но все же пока еще слишком рано говорить с уверенностью, что это процедура совершенно безопасна. Для более точного определения риска заражения необходимо большее количество клинических испытаний.
Заключительный вопрос, касающийся всех передающихся с кровью вирусов и ВРТ, состоит в потенциальной возможности перекрестного заражения в лаборатории. Для достижения достаточной степени безопасности этой технологии, чтобы предложить ее больным с такими вирусами, вероятно, потребуется разделить лабораторию на хорошо защищенные сектора.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

