Вич и грудные мышцы
Обновлено: 24.04.2024
Лучевая анатомия (КТ, МРТ анатомия) грудной стенки
а) Анатомия грудной стенки:
• Кожа, подкожная жировая клетчатка
• Кровеносные сосуды, лимфатические сосуды, нервы
• Кости, хрящи
• Мышцы
• Внутригрудная фасция, фиброэластическая соединительная ткань между внутренней поверхностью грудной клетки и реберной плеврой
б) Функция:
• Скелетно-мышечный каркас (клетка): окружает сердечно-легочную систему; обеспечивает дыхательные движения путем расширения и сжатия в процессе вентиляции
в) Поверхностные ориентиры:
• Надгрудинная (яремная) вырезка: на верхней части рукоятки грудины; между грудинными концами ключиц
• Грудинный угол: является ориентиром для внутренней анатомии грудной клетки: спереди проецируется на уровне реберного хряща второго ребра
• Реберный край: нижние края нижних ребер и реберных хрящей
Костные структуры
а) Грудные позвонки:
• 12 позвонков (Т1-Т12); нормальный кифоз
• Суставные поверхности на позвонках для сочленения с ребрами и поперечные отростки (кроме Т11-Т12)
• Широкие пластинки дуг позвонков и остистые отростки (направлены книзу) перекрывают соответствующие структуры нижележащих позвонков
в) Грудина:
• Плоская широкая кость, которая формирует переднюю стенку грудной клетки, состоит из трех частей (рукоятка, тело, мечевидный отросток)
• Рукоятка: формирует верхнюю часть грудины
• Тело: сочленяется с рукояткой вверху и мечевидным отростком внизу, с обеих сторон от нее расположены хрящи 2-7 ребер
• Мечевидный отросток: вариабельные размеры, форма, степень оссификации; сверху сочленяется с телом грудины
г) Ключица:
• Узкая S-образная кость, соединяет грудину с лопаткой
д) Лопатка:
• Крупная плоская кость треугольной конфигурации; располагается параллельно верхнезадним отделам грудной клетки на уровне 2-7 ребер
• Суставная ямка плечевого сустава
КТ с контрастированием (мягкотканное окно), первое из шести аксиальных изображений: нормальные структуры грудной стенки. На первом срезе визуализируются мышцы грудной стенки в надключичной области. КТ с контрастированием, аксиальный срез через верхушки легких: визуализированные структуры включают нормальные подключичные и подмышечные сосуды. КТ с контрастированием, аксиальный срез через медиальные отделы ключиц: мышцы, прикрепляющиеся к лопатке. КТ с контрастированием, аксиальный срез на уровне ветвей дуги аорты. КТ с контрастированием, аксиальный срез на уровне дуги. КТ с контрастированием, аксиальный срез через субкаринальную область. На первом из шести аксиальных Т1-взвешенных МР-томограмм представлены нормальные структуры грудной стенки. Первый срез выполнен через надключичную область. МРТ, аксиальное Т1-ВИ через верхушки легких. МРТ, аксиальное Т1-ВИ на уровне дуги аорты. МРТ, аксиальное Т1-ВИ на уровне аортолегочного окна. МРТ, аксиальное Т1-ВИ через легочные артерии. МРТ, аксиальное Т1-ВИ через нижние доли легких и нижние легочные вены. КТ с контрастированием (костное окно), первое из шести корональных изображений спереди назад: мышцы грудной стенки в норме. Первый срез получен на уровне грудино-ключичных суставов. КТ с контрастированием, корональный срез на уровне легочных артерий. КТ с контрастированием, корональный срез на уровне киля трахеи. КТ с контрастированием, корональный срез на уровне нисходящего отдела грудной аорты. КТ с контрастированием, корональный срез на уровне грудного отдела позвоночного канала. КТ с контрастированием, корональный срез на уровне задних отрезков ребер и остистых отростков. Первая из шести корональных Т1-взвешенных МР-томограмм: нормальные структуры грудной стенки (спереди назад). Первый срез получен через медиальные отделы ключиц. МРТ, корональное Т1-ВИ на уровне подключичной вены. МРТ, корональное Т1-ВИ на уровне подключичных артерий и переднего отдела плечевого сплетения. МРТ, аксиальное Т1-ВИ через плечевое сплетение и превертебральные структуры. МРТ, аксиальное Т1-ВИ через грудной отдел позвоночного канала. МРТ, аксиальное Т1-ВИ через задние отрезки ребер. Рентгенограмма, фокусированный вид, заднепередняя проекция: частично визуализируемая рукоятка грудины, грудино-ключичные суставы, характерный ход первых ребер и их сочленения с латеральными краями рукоятки грудины. КТ с контрастированием (костное окно), сагиттальный срез: у мужчины 25 лет определяется нормальная анатомия грудины, визуализированы рукоятка, тело и мечевидный отросток.
Мышцы грудной стенки
а) Грудные:
• Большая грудная: наиболее крупная в грудной области; начинается от передней грудной стенки, грудины и ключицы; обеспечивает приведение, сгибание и медиальную ротацию верхней конечности
• Малая грудная: залегает глубже большой грудной мышцы; начинается от грудной стенки, крепится к клювовидному отростку лопатки; стабилизирует лопатку
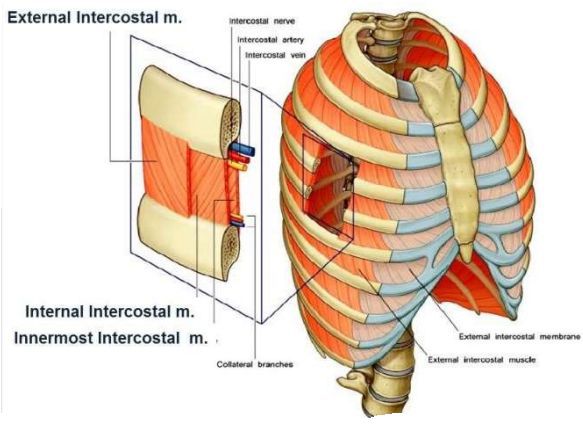
б) Межреберные мышцы:
• Наружные: находятся в 11-ти межреберных промежутках; начинаются от бугорков ребер и идут к реберно-хрящевым сочленениям
• Внутренние: средний слой; занимают 11 межреберных промежутков; начинаются от границы грудины и идут к углам ребер
• Самые внутренние: формируют внутренний мышечный слой грудной стенки вместе с подреберными мышцами и поперечной мышцей груди
г) Группа задних мышц:
• Поверхностные наружные мышцы (соединяют верхние конечности с туловищем, осуществляют движения конечностей); трапециевидная, широчайшая мышцы, мышца, поднимающая лопатку, ромбовидные мышцы
• Промежуточные наружные мышцы (поверхностные дыхательные мышцы); задняя зубчатая мышца
• Глубокие внутренние мышцы (позадипозвоночные мышцы; контролируют позу, осуществляют движения позвоночника и головы); ременная мышца, мышца, разгибающая позвоночник, глубокие поперечно-остистые мышцы
Сосуды грудной стенки
а) Артерии:
• Внутренняя грудная: ветвь подключичной артерии; спускается позади реберных хрящей с 1-6 ребер; снабжает верхнюю часть передней грудной стенки
• Снабжает передние межреберные артерии 1-6 межреберий Вены
• В непарную вену впадают задние межреберные вены, полунепарная и добавочная полунепарная вены
б) Лимфатические сосуды:
• От грудной клетки отток лимфы происходит через грудной проток (правая верхняя конечность, правые отделы лица и шеи дренируются правым лимфатическим протоком)
Мягкие ткани грудной стенки
а) Кожа и подкожные ткани:
• Сосок: расположен поверхностно на уровне 4-го межреберья (у мужчин и у женщин в препубертатном периоде)
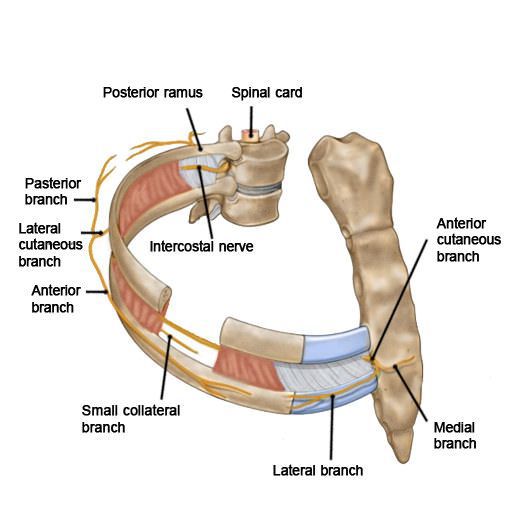
б) Нервы:
• Передние ветви грудных спинномозговых нервов (Т1—Т11) иннервируют кожу, ткани грудной стенки; формируют межреберные нервы
• Межреберные нервы проходят в борозде ребра между внутренними и самыми внутренними межреберными мышцами
• Плечевое сплетение: разветвляющаяся сеть нервных корешков, стволов, разделений, пучков и ветвей
• Спинномозговые корешки формируют три ствола; позади ключиц каждый ствол подразделяется на переднее и заднее разделения
Анатомические области грудной стенки
б) Выход из грудной клетки:
• Открывается книзу от нижнего края грудной клетки; в нем проходят структуры грудной клетки, выходящие из нее
• Граница образована телом Т12 позвонка, правым и левым ребрами 12-й пары, хрящами 7-12 ребер, симфизом мечевидного отростка грудины
в) Надключичная область:
• Надключичные лимфатические узлы располагаются внутри и кнаружи от сонного влагалища
• Лимфатический отток от молочной (грудной) железы осуществляется кверху в надключичные и нижние глубокие лимфатические узлы, латерально- в подмышечные лимфатические узлы, медиально - в окологрудинные (внутренние грудные) и средостенные лимфатические узлы, книзу - в диафрагмальные лимфатические узлы
г) Подмышечная область:
• Пространство пирамидальной формы между грудной клеткой латерально и верхней конечностью; граничите грудными мышцами (спереди), подлопаточной мышцей, широчайшей мышцей спины и большой круглой мышцей (сзади), схождением мышц подмышечной ямки (латерально) и ключицей, лопаткой и наружным краем первого ребра (на верхушке)
• Подмышечные лимфатические узлы дренируют молочную (грудную) железу, грудную и брюшную стенки вокруг пупка и верхнюю конечность
д) Молочная (грудная) железа и грудная область:
• Передняя и верхняя часть грудной клетки; мышцы и фасции принимают участие в движениях верхней конечности; молочные (грудные) железы
Визуализация грудной стенки
а) Рентгенография:
о Имеет ограниченные возможности; может позволить выявить врожденные деформации, мягкотканные изменения, деструктивные изменения костей
б) Компьютерная томография:
о Спиральная КТ и мультипланарные реформации оптимальны для визуализации костных и мягкотканных повреждений
в) Магнитно-резонансная томография:
о Возможность исследования в разных плоскостях; продвинутые импульсные последовательности для оценки опухолевого поражения структур грудной клетки
Особенности визуализации при патологических изменениях
На заднепередней рентгенограмме грудной клетки определяется выраженное просветление в левом гемитораксе. КТ с контрастированием (мягкотканное окно), аксиальный срез: у этого же пациента визуализируются нормальные правые большая и малая грудные мышцы, однако имеется врожденное отсутствие левых большой и малой грудных мышц, что соответствует синдрому Поланда. Рентгенограмма, заднепередняя проекция: у пациента с воронкообразной деформацией грудной клетки определяются неотчетливая правая граница сердца и чрезмерно вертикальный ход передних отрезков ребер. Рентгенограмма грудной клетки, боковая проекция: у этого же пациента определяется заднее смещение грудины с соответствующим уменьшением переднезаднего размера между грудиной и грудными позвонками. КТ с контрастированием (мягкотканное окно), аксиальный срез: у этого же пациента определяется смещение кзади нижней части грудины и вдавление передней стенки грудной клетки. КТ, сагиттальный срез (костное окно), другой пациент: воронкообразная грудная клетка со смещением кзади нижнего полюса грудины. Рентгенограмма, заднепередняя проекция: у пациента с килевидной деформацией грудной клетки грудная клетка выглядит нормальной. Рентгенограмма грудной клетки, боковая проекция: у этого же пациента определяется выпячивание грудины и смежных реберно-хрящевых элементов кнаружи. Также отмечается увеличение расстояния между верхней частью грудины и грудными позвонками. Рентгенограмма органов грудной клетки, заднепередняя проекция: у пациента с выраженным кифосколиозом определяются правосторонний сколиоз в сочетании с потерей объема полости левого гемиторакса на уровне вогнутого компонента деформации грудного отдела позвоночника, что проявляется элевацией левой половины диафрагмы. Рентгенограмма органов грудной клетки, боковая проекция: определяются выраженная кифотическая деформация грудного отдела позвоночника и элевация левой половиной диафрагмы. КТ с контрастированием (мягкотканное окно), аксиальный срез: у героинозависимого пациента 34 лет определяется инфекционное поражение правого грудино-ключичного сустава в виде деструкции кости и мягкотканного объемного образования, распространяющегося на окружающие ткани и смещающего правую подключичную вену кзади. При культуральном исследовании был выявлен Staphylococcus aureus. КТ с контрастированием (мягкотканное окно), аксиальный срез: у иммунокомпрометированного мужчины 53 лет с инфекционным поражением (Alcaligenes faecalis) левого легкого и левой плевральной полости определяется распространение процесса в левые передние и латеральные отделы грудной стенки, что проявляется отеком и набуханием подкожных тканей. КТ с контрастированием (мягкотканное окно), аксиальный срез: у мужчины 77 лет определяется крупное мягкотканное объемное образование с центральной зоной кальцификации, исходящее из передних левых отделов грудной стенки. При биопсии была выявлена хондросаркома. КТ с контрастированием (мягкотканное окно), аксиальный срез: у женщины 21 года с остеосаркомой визуализируется крупное мягкотканное объемное образование с внутренними очагами оссификации, исходящее из левых латеральных отделов грудной стенки и инфильтрирующее левый гемиторакс. Также отмечается плевральный выпот. КТ с контрастированием (костное окно), сагиттальный срез: у женщины 64 лет, страдающей раком молочной железы, определяется распространенное метастатическое поражение рукоятки и тела грудины, имеющее преимущественно склеротический характер. КТ с контрастированием (костное окно), аксиальный срез: у мужчины с раком предстательной железы визуализируются склеротические метастазы в нескольких ребрах справа с экспансивным характером роста. Также наблюдается утолщение смежной плевры. КТ с контрастированием (мягкотканное окно), аксиальный срез: в левых отделах грудной клетки визуализируется объемное образование, содержащее жировую ткань, представляющее собой липому. Также представлена единичная тонкая внутренняя перегородка. КТ с контрастированием (мягкотканное окно), аксиальный срез: у пациента, поступившего в лечебное учреждение с жалобами на боль в левой половине грудной стенки, в структуре левой грудной стенки определяется крупное объемное образование неоднородной структуры, содержащее мягкотканный и жировой компоненты. При биопсии была диагностирована липосаркома.
б) Воспалительные и инфекционные заболевания:
• Этиология:
о Первичные инфекции грудной стенки встречаются редко:
- Связаны с иммуносупрессией, сахарным диабетом
- Осложнение травмы, хирургического вмешательства
о Более часто встречается вторичное поражение:
- Инфекционное заболевание легких (туберкулез, грибковые заболевания)
- Эмпиема плевры (самопроизвольный прорыв гнойника за пределы париетальной плевры)
• Внутривенные потребители наркотических средств склонны к развитию септического артрита грудино-ключичного и грудино-хрящевых сочленений
• Другие возбудители:
- Актиномикозы (стоматологическая инфекция)
- Нокардиоз
- Легочный стрептококк
- После стернотомии
- Staphylococcus aureus, Streptococcus epidermidis, Pseudomonas aeruginosa
• Ключевые рентгенологические признаки:
о Консолидация легочной ткани с вовлечением грудной стенки
о Мягкотканное объемное образование
о Костная деструкция, периостит, остеомиелит
о Сопутствующие изменения
о Плевральный выпот, бронхоплевральный свищ, подкожная эмфизема
в) Новообразования:
• Доброкачественные:
о Липома: преимущественно состоит из жировой ткани; включает в себя минимальное количество мягкотканных компонентов
о Эрозия костной ткани вследствие давления с формированием гладких контуров отражает медленный рост опухоли (например, нейрофиброма)
• Злокачественные:
о Хондросаркома: ребра (11%), чаще поражаются передние отрезки ребер около реберно-хрящевого сочленения; имеет литический экспансивный характер роста, часто с толстым склеротическим краем; кальцификация хряща (60-75%)
о Остеосаркома: внутренняя оссификация
о Миелома: часто манифестирует реберной деструкцией в сочетании с мягкотканным объемным образованием
о Метастатическое поражение: деструкция ребер, грудных позвонков, лопаток, ключиц, грудины
о Липосаркома: содержит жировую ткань и выраженные мягкотканные компоненты; может иметь агрессивное течение
Что такое межреберная невралгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., невролога со стажем в 32 года.
Над статьей доктора Кричевцов В. Л. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Межреберная невралгия (МРН) — совокупность болевых симптомов, возникающая в результате повреждения межреберных нервов.
Межреберный нерв составляют вегетативные, чувствительные, двигательные волокна. Травматические, компрессионные, воспалительные воздействия оказывают на межреберный нерв раздражающее влияние, в итоге происходит болевой рефлекторный ответ по ходу межреберных промежутков. [1]
Сегодня в научной среде выделяется целый ряд причин межреберной невралгии:
- защемление нервов;
- травматическая или ятрогенная нейрома;
- постоянное раздражение нервов или опоясывающий лишай;
- дегенеративно-дистрофические заболевания позвоночника (остеохондроз, грыжи дисков, протрузии дисков, спондилолистез, травмы, остеопороз с коллапсом позвонков, артрит реберного сустава); [2]
- деформации позвоночника (сколиоз);
- локальное переохлаждение межреберных мышц или нервов;
- рассеянный склероз;
- опухоли;
- врожденные пороки развития, наследственные заболевания;
- токсические поражения;
- хронические воспаления легких, плевриты;
- ВИЧ-инфекция;
- тораколюмбарные периневральные кисты.
Существует и межреберная невралгия посттравматического характера, возникающая вследствие:
б) физической активности;
в) длительного, сильного кашля;
г) хирургических операций, которые фиксируют пациента в определенных положениях в течение длительных периодов времени;
е) травм грудной клетки и спины.
В некоторых случаях МРН возникает в результате медицинских манипуляций. Сообщается о случаях межреберной невралгии, возникающей как осложнение внутренностной радиочастотной абляции (RFA), из-за нарушения целостности изолирующей оболочки иглы RFA. [11]
Боль при МРН является результатом повреждения или воспаления межреберных нервов и локализуется в одном или нескольких местах межреберного пространства. Хотя зачастую заболевание возникает после торакотомии, сообщалось о межреберной невралгии у пациентов после грудной и абдоминальной хирургии, травм и инфекций. МРН из-за хирургического повреждения межреберного нерва традиционно трудно поддается лечению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы межреберной невралгии
Если по ходу нерва возникает гиперемия, бледность кожи или гипергидроз, парестезии, значит поражены вегетативные волокна, входящие в состав нерва. Описанная симптоматика нередко сопровождается паническими атаками.
Герпетическая инфекция при МРН провоцирует кожные высыпания, которые возникают на второй-четвертый день, локализуясь на коже между ребрами.
Патогенез межреберной невралгии
В классическом варианте механизм острой межреберной невралгии связан с активацией болевых рецепторов (периферических ноцицепторов) цитокинами, выделившимися из поврежденной ткани. В результате механического действия костных структур на нерв происходит массивный выброс медиаторов воспаления (цитокинов), которые провоцируют отек и воспалительный процесс в окружающих нерв тканях. Межпозвоночные и межреберные мышцы рефлекторно спазмируются по механизму биологической обратной связи и тем самым усиливают воспаление и боль.
Но при воздействии на нерв токсических веществ, физических факторов, вирусов и бактерий, опухолей, остеобластоме, [4] глиозе спинного мозга, ВИЧ-инфекции, лучевой болезни, плеврита или пневмонии возникают схожие симптомы.
Межреберная невралгия может быть проявлением функционального заболевания нервной системы, истерии, неврастении. В исключительных случаях может возникать как следствие оперативного вмешательства на грудной клетке. [5]
Основные проявления МРН — резкие интенсивные стреляющие боли, часто — жжение. Боль носит постоянный характер и может включать любой из межреберных нервов и нерв 12-го ребра. Болевые ощущения обычно начинаются у задней подмышечной линии и иррадируют вперед в область пораженного межреберья. Это обычно боль костно-мышечного происхождения (например, боль в суставах или перелом ребра). [1] [2] Глубокий вдох или движения грудной клетки усиливают болевые ощущения.
При МРН в грудной клетке ощущается сильная, острая, стреляющая боль, которая излучается спереди назад (или наоборот). Кожа может быть болезненной на ощупь, чувствительна к прикосновениям или наоборот — может иметь пониженную чувствительность.
Классификация и стадии развития межреберной невралгии
Специальной классификации межреберной невралгии не существует, различают отдельные формы в зависимости от причины заболевания, а также первичные и вторичные поражения.
В МКБ - 10 и выглядит как М79.2.
Осложнения межреберной невралгии
Когда говорят об осложнениях межреберной невралгии, как правило, упоминают о наиболее распространенном — постпроцедурной боли в результате интервенционного лечения. Местная боль возникает в течение нескольких дней после почти всех видов процедур. 20% пациентов, которые получали радиочастотную терапию, сообщили, что послепроцедурная боль продолжалось несколько недель. [10]
Основные осложнения межреберной блокады нерва — пневмоторакс и внутрисосудистые инъекции местных анестетиков. Для обнаружения этих осложнений необходим тщательный постпроцедурный мониторинг.
Другие редкие осложнения, связанные сблокадой межреберного нерва:
- инфекции;
- гемоторакс;
- кровохарканье;
- гематомы;
- некроз тканей;
- неврит;
- респираторная недостаточность;
- субарахноидальный блок;
- аллергическая реакция на местные анестетики. [11]
Диагностика межреберной невралгии
Физический осмотр обычно дает минимальные результаты, если только у пациента есть в анамнезе операции на грудной клетке (грудная или подреберная хирургия) или опоясывающий герпес. Предпочтительно проводить осмотр грудного отдела позвоночника с пациентом в сидячем положении и включать осмотр в покое и пальпацию позвонков и паравертебральных структур. Провокация боли путем проведения пассивных поворотов вперед, сгибание, обратное сгибание и боковые сгибания, в частности, могут указывать на то, что боль имеет спинальное происхождение. [9]
Как правило, на осмотре пациент наклоняет туловище в здоровую сторону, уменьшая таким образом давление на пораженный межреберный нерв. Если повреждено несколько нервов, невролог при осмотре может определить зону понижения или выпадения чувствительности определенных участков кожи туловища.
Если поражены нижние межреберные нервы, болевой синдром имеет сходства с заболеваниями желудочно-кишечного тракта (гастрит, язва желудка, острый панкреатит). Следует отметить, что при заболеваниях желудка боль обычно носит более длительный и менее интенсивный характер и, как правило, связана с приемом пищи. Панкреатит характеризуется опоясывающими болями двустороннего характера.
Чтобы исключить патологию органов ЖКТ, целесообразно провести дополнительные обследования: анализ панкреатических ферментов в крови, гастроскопия и пр. Если межреберная невралгия возникает как симптом грудного радикулита, то болевые пароксизмы протекают на фоне постоянных тупых болей в спине, уменьшающихся при разгрузке позвоночника в горизонтальном положении.
Для анализа состояния позвоночника проводится рентгенография грудного отдела, при подозрении на межпозвоночную грыжу — МРТ позвоночника.
МРН встречается при некоторых заболеваниях легких (атипичной пневмонии, плеврите, раке легкого).
При диагностике межреберной невралгии следует иметь в виду сирингомиелию, менингорадикулиты, интрадуральные опухоли, а также отраженные боли от внутренних органов – зоны Геда. [2]
Лечение межреберной невралгии
В остром периоде заболевания прежде всего необходимо исключить вирусную этиологию межреберной невралгии, если условия не позволяют выполнить подтверждающие исследования, противогерпетические препараты (ацикловир) следует назначить в профилактических целях.
Для купирования воспалительного процесса и боли назначают:
- глюкокортикоиды (преднизолон);
- нестероидные противовоспалительные средства (вольтарен);
- обезболивающие (прегабалин, карбамазепин);
- успокоительные (реланиум);
- витамины.
При дискогенной причине МРН показана мануальная терапия: новокаиновые блокады; физиотерапевтические процедуры.
Сама межреберная невралгия сегодня не вызывает трудностей при лечении. Проблемы случаются при герпетическом процессе, если противовирусная терапия не проводилась. В этом случае формируются поражение рецепторного аппарата кожи и вегетативных ганглиев, что дает каузалгические боли, для снятия которых применяют противосудорожные средства, [7] а в крайних случаях и наркотические.
Если межреберная невралгия не поддается лечению и носит стойкий характер, нужно пересмотреть ее происхождение и дополнительно обследовать пациента относительно наличия межпозвоночных грыж, опухолевых процессов и возможного оперативного вмешательства. [8]
Эпидуральная аналгезия рассматривается как золотой метод борьбы с болью после торакотомии. Криоанальгезия межреберного нерва может также приводить к удовлетворительным анальгетическим эффектам, но, как предполагается, увеличивает частоту хронической боли. [10] Если для межреберной блокады нерва применялись местные анестетики, то могут возникнуть осложнения: пневмоторакс, гемоторакс, кровохарканье, гематома, некроз тканей, респираторная недостаточность, субарахноидальный блок, аллергическая реакция на местные анестетики. [9]
Что такое гипомастия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Астахова М. А., уролога со стажем в 9 лет.
Над статьей доктора Астахова М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
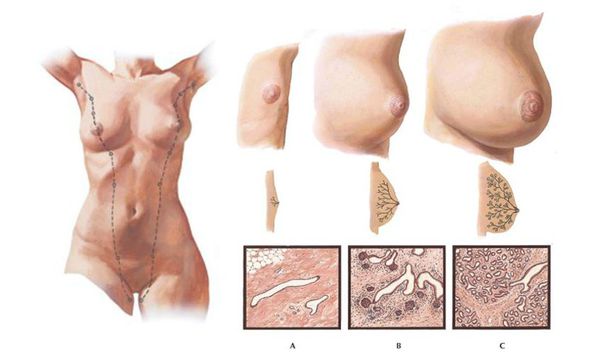
Гипомастия (микромастия или гипоплазия молочных желёз) — постпубертатное доброкачественное недоразвитие ткани молочной железы. Оно бывает врождённым и приобретённым, односторонним и двусторонним.
По строению недоразвившаяся железистая ткань состоит из фиброзной стромы и протоковых структур, которые соответствуют протокам препубертатной молочной железы и не имеют долевого развития. [3]
В большинстве случаев встречается идиопатическая гипомастия, т.е. недоразвитие молочных желёз, не зависимое от других заболеваний. Однако существуют и определённые причины развития данной патологии, среди которых:
- генетические аномалии (синдром Поланда и синдром Жёна);
- гормональный дисбаланс (нарушение функции яичников, недостаток женских половых гормонов — эстрогенов);
- облучение в препубертатном возрасте (перед началом полового созревания);
- недостаточная чувствительность рецепторов;
- торакотомия — оперативное вскрытие грудной клетки;
- иссечение доброкачественных и злокачественных опухолей молочных желёз в детстве; [4]
- ожоги передней стенки грудной клетки; [5]
- приём некоторых лекарственных препаратов; [6]
- наследственность;
- частые стрессовые ситуации в период роста молочных желёз; ;
- хронические заболевания тяжёлой формы;
- врождённая дисфункция надпочечников, недоразвитие яичников, гипогонадотропный гипогонадизм (снижение функции яичников и недостаток половых гормонов). [20]
Какая грудь считается "маленькой"
В настоящее время нет чёткого определения "нормального" размера женской груди, поэтому объективного определения гипомастии не существует. Субъективно недоразвитие молочной железы включает в себя несоответствие между внешним видом груди и её желаемым размером и формой.
Для определения размера груди пользуются следующей формулой: обхват по линии сосков (см) минус обхват под молочными железами (см).
Вирусные воспалительные миопатии. Синдром Рейе.
Острые и подострые воспалительные миопатии могут иметь вирусное происхождение. Наиболее часто встречается острый вирусный миозит, вызванный вирусами гриппа и коксаки. Вирусы также могут провоцировать развитие подострого полиомиозита при синдроме Рейе. Воспалительные миопатии могут наблюдаться при синдроме приобретенного иммунодефицита человека (СПИДе) и при его лечении зидовудином. А. Течение заболевания, прогноз и лечение
1. Миозит, вызванный вирусами гриппа, встречается как у детей, так и у взрослых. Вирусное заболевание имеет продромальный период и затем течет с высокой лихорадкой, миалгиями, слабостью, болью в горле и ринореей. Иногда отмечается рвота и миоглобинурия. Мышечная сила не снижена, но проверка ее затруднительна из-за выраженных болей в мышцах. Сходная клиническая картина характерна и для заболеваний, вызванных вирусами парагриппа, респираторным синцитиальным вирусом, вирусом простого герпеса и микоплазмой пневмонии. Большинство лабораторных показателей в пределах нормы, но уровень креатинкиназы может быть повышен.
Прогноз обычно благоприятный. Больному показан постельный режим, обильное питье и жаропонижающие средства, за исключением аспирина. У взрослых заболевание протекает более тяжело. Могут развиться осложнения со стороны сердечно-сосудистой системы, миоглобинурия и почечная недостаточность. Больным с миоглобинурией показана внутривенная гидратация для профилактики развития острой почечной недостаточности.

2. Вирусы коксаки В вызывают плевродинию — эпидемическую миалгию Борнгольма, которая сопровождается воспалительной миопатией. Заболевание развивается в летне-осеннее время и передается фекально-оральным путем. Больные жалуются на внезапно начавшиеся острые боли в нижней части грудной клетки или в животе, усиливающиеся при глубоком вдохе и кашле. Острая фаза длится около недели, но слабость и боли в мышцах могут сохраняться еще длительное время. Могут наблюдаться рецидивы. Данные лабораторных анализов не показывают отклонений от нормы. Лечение симптоматическое,
3. Синдром Рейе — это синдром, представленный острой энцефалопатией и жировой дегенерацией печени, развивающийся после вирусных инфекций, вызванных вирусами опоясывающего лишая и гриппа. Это очень редкое заболевание, поражающее как детей, так и взрослых. Оно манифестирует неукротимой рвотой, затем развиваются изменения личности, спутанность сознания, летаргия и кома. Смертность очень высока. В данных лабораторных исследований выявляются отклонения, указывающие на острое нарушение функции печени. Уровень креатинкиназы ММ, специфичной для скелетных мышц, может быть повышен в 300 и более раз по сравнений) с нормой.
Прогноз заболевания коррелирует с уровнем креатинкиназы в крови. Провоцирующим фактором в развитии синдрома может быть назначение салицилатов. Лечение поддерживающее.
4. ВИЧ может вызвать развитие подострой или хронической миопатии как на ранних, так и на поздних стадиях СПИДа. ВИЧ-миопатия наблюдается только у взрослых. Отмечается симметричная слабость и в части случаев атрофия проксимальных групп мышц верхних и нижних конечностей. Может одновременно наблюдаться миелопатия или периферическая нейропатия. Уровень креатинкиназы повышен в 10-15 раз по сравнению с нормой. Синдром проявляется практически так же, как полиомиозит. Поэтому всем больным полиомиозитом рекомендовано проведение лабораторных исследований на ВИЧ. Данные электрофизиологических исследований и биопсии мышц также не отличаются от таковых при полиомиозите.
- В период развернутой клинической картины СПИДа наблюдается синдром ВИЧ-атрофии, который характеризуется диссоциацией между выраженной потерей мышечной массы и слабостью, последняя может быть незначительна или вообще отсутствовать. Уровень креатинкиназы нормален. При биопсии выявляется атрофия мышечных волокон типа II — это частая, неспецифическая находка, типичная для больных, страдающих кахексией, обездвиженных лиц и при нарушении питания.
- Пиомиозит — это мышечный абсцесс, вызванный Staphylococcus aureus. Такой диагноз можно предположить у больных СПИДом, жалующихся на локализованную боль и отек мышц. Иногда повышается температура тела и нарастает уровень креатинкиназы в крови. Для подтверждения диагноза проводят ультразвуковое исследование мышц, МРТ или КТ с контрастом, часто в режиме гидрограммы. В лечебных целях назначают антибиотики и дренаж абсцесса. Провоцирующими факторами к развитию пиомиозита могут служить травма и гематогенное распространение бактериальной инфекции, даже если посев крови отрицателен.
- Прогноз и лечение. В связи с эпидемией СПИДа и улучшением диагностических возможностей этой патологии, выявляется большее число больных ВИЧ-миопатией. Лечение эмпирическое. Если миопатия умеренная, то можно применять нестероидные противовоспалительные средства. Если миопатия прогрессирует, то можно начать антиретровирусную терапию (зидовудин).
- Зидовудиновая (АЗТ) миопатия развивается при длительном приеме этого препарата в результате токсического воздействия зидовудина на митохондрии скелетных мышц. Больные жалуются на миалгии в нижних конечностях и проксимальную слабость. После физической нагрузки отмечается повышение уровня креатинкиназы в крови. Заболевание обычно начинается через год после начала лечения и, выраженность симптомов зависит от дозы и длительности приема зидовудина. После прекращения терапии симптомы частично регрессируют. Очень трудно провести дифференциальную диагностику зидовудиновой миопатии и ВИЧ-миопатии только на основании клинической картины. При проведении биопсии мышц видны беспорядочно расположенные мышечные волокна —- признак митохондриальной болезни, что характерно для зидовудиновой миопатии.
Лечение заключается в прекращении терапии зидовудином. Можно назначить нестероидные противовоспалительные средства. Обычно регресс симптомов наблюдается через несколько недель после прекращения лечения АЗТ, хотя мышечная слабость может сохраняться в течение нескольких месяцев.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
• Совокупность симптомов и инфекционных поражений, обусловленных повреждением иммунной системы человека при ВИЧ
б) Визуализация:
• Остеопения (46-67%):
о Ассоциированные остеопоротические переломы
• Инфекция:
о Остеомиелит
о Септический артрит
о Целлюлит: в пределах подкожно-жировой клетчатки
о Некротизирующий фасциит
о Пиомиозит
• Опухоль: может быть костной или мягкотканной:
о Наиболее часто саркома Капоши/неходжкинская лимфома
• ВИЧ-ассоциированный артрит:
о Группа включает ХРА, псориатический, РА или СКВ на фоне ВААРТ
• ВИЧ-ассоциированные изменения костного мозга:
о Репопуляция костного мозга, обусловленная анемией при хронических заболеваниях
о Серозная атрофия (истощение красного и желтого костного мозга)
• Воспалительная и невоспалительная миопатия
(Слева) МРТ Т1ВИ, сагиттальный срез: ИС от косного мозга ниже ожидаемой. Помните основное правило: при визуализации в режиме Т1 сигнал от костного мозга должен быть интенсивнее, чем сигнал от межпозвонкового диска. Такая низкая интенсивность сигнала говорит о репопуляции или инфильтрации костного мозга.
(Справа) MPT STIR, сагиттальный срез: у этого же пациента не определяется значительного ↑ ИС, что вызывает сомнения в отношении наличия опухоли или инфекции. Другое предположение - дисплазия с поражением одной из линий клеток крови (эритроидная дисплазия, обусловленная хронической анемией, встречается наиболее часто и поражает более 50% пациентов с ВИЧ). (Слева) МРТ, постконтрастное Т1ВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента не определяется значительного контрастирования тел позвонков, что также говорит об отсутствии инфекции и опухоли. У пациентов с ВИЧ такая картина костного мозга наблюдается нечасто.
(Справа) Рентгенография в ЗП проекции: определяется отек мягких тканей указательного пальца и сужение хряща ДМФС. Кроме того, наблюдается периостит, выраженный в средней фаланге. Такая картина характерна для ВИЧ-ассоциированного артрита и схожа с картиной при ХРА или псориатическом артрите.
в) Клинические особенности:
• Скелетно-мышечные проявления заболевания возникают на протяжении всего течения инфекции, вызванной ВИЧ; наиболее часто встречаются при развитии СПИД:
о у 72% пациентов с ВИЧ возникают неинфекционные симптомы со стороны ОД системы
• Артралгии и артрит: наиболее частая жалоба; несколько отдельных синдромов
г) Диагностическая памятка:
• Осложнения со стороны ОДС у пациентов с ВИЧ могут быть обусловлены:
о Иммунодефицитным состоянием, прямым или непрямым (осложнения терапии)
о Вторичной инфекцией
о Осложнениями терапии ВИЧ
Читайте также:

