Вич инфекция и неврологические проявления вич инфекции
Обновлено: 18.04.2024
Актуальность. Отмечается увеличение количества ВИЧ-инфицированных больных и доля пациентов с вовлечением в процесс центральной нервной системы (ЦНС). Особенности течения такой сочетанной патологии, лечебная тактика представляет ряд сложностей. Вариабельность и часто стертость симптомов нередко приводит к поздней постановке диагноза и тяжелым последствиям повреждения головного мозга.
Цель исследования: определить частоту и особенности поражения ЦНС у больных ВИЧ-инфекцией в зависимости от вирусной нагрузки.
Материал и методы. В обследование приняли участие 99 пациентов с подтвержденным диагнозом ВИЧ-инфекция. Возраст пациентов колебался от 23 до 49 лет (средний возраст составил 34,2 + 2,7 года), мужчин - 79 (79,8%), женщин - 20 (20,2%). Больным проводились оценка СD4-лимфоцитов и определение вирусной нагрузки в крови, иммунологические и инструментальные методы исследования.
В зависимости от клинической картины и полученных результатов пациенты были разделены на стадии болезни. В I и II стадиях заболевания не наблюдался ни один больной. Подавляющее большинство пациентов имели III стадию заболевания (75 человека). У 20 пациентов диагностирована IVА стадия инфекции. 3 исследуемых имели IVБ стадию ВИЧ-инфекции, и один мужчина наблюдался по поводу IVВ стадии.
Из коморбидной патологии выявлялись туберкулез (8%), гепатиты (гепатит С – 83,8%, гепатиты В и С – 4%), герпес (60,6%), хламидиоз (31,3%), ЦМВ-инфекция (21,2%), токсоплазмоз (12,1%). Кроме того, 76 исследуемых (76,8%) являлись потребителями инъекционных наркотиков. Показания к АРВТ имели 16 пациентов, 12 из них получали специфическое лечение, в 4 случаях имелся письменный отказ пациента от приема АРВТ.
Результаты и обсуждение. Доля поражений ЦНС у всех обследуемых составила 60,6%. Частой патологией явилась ВИЧ- обусловленная энцефалопатия (56,7%), проявляющаяся когнитивной патологией, рассеянной пирамидной недостаточностью, вестибуло-атактическим и акинетико-ригидным синдромами.
Васкулярные поражения головного мозга диагностированы у 11 пациентов (18,3%), У всех в анамнезе имелись указания на перенесенные ОНМК (инфаркты мозга – 5, ТИА - 4, геморрагический инсульт - 2 пациента). Цереброваскулярная патология зафиксирована на III стадии болезни.
Менингеальные знаки диагностированы у 8 ВИЧ- инфицированных. Анализ состава СМЖ показал у 3 пациентов умеренный цитоз до 50 клеток в 1мкл., в 4 случаях состав оказался нормальным. Подострый энцефалит отмечен у 6 больных (10%), в 5 случаях диагностирована II стадия, одному пациенту уставлена III стадия СПИД- деменции. В трех случаях подострого энцефалита у пациентов в сыворотке крови определялись повышенные титры IgM, IgG к цитомегаловирусной инфекции, что говорило о первичном заражении или реактивации коморбидной инфекции. У 18 обследованных с ЦМВИ преобладали IgG на фоне относительно низких титров IgМ (хроническая форма инфекции).
Среднее количество CD4-лимфоцитов у пациентов исследуемой группы составило 610 в мкл (минимально 133 клетки, максимально - 1769).
У всех пациентов с абсолютным уровнем клеток ниже 350 в мкл (26 человек) диагностирована различная патология ЦНС. У 9 – энцефалопатия, у 7 –васкулярная форма ВИЧ-обусловленной патологии ЦНС, 2 пациента с низким уровнем CD4-клеток наблюдались по поводу менингита, все инфицированные со СПИД-деменцией и пациент с проявлениями церебрального токсоплазмоза имели количество CD4-клеток от 133 до 274 в мкл.
Вовлечение ЦНС в патологический процесс у пациентов с уровнем СD4-лимфоцитов от 350 до 600 в мкл наблюдалось в 72,2% случаев (13 наблюдений). Из них 6 человек страдали ВИЧ-обусловленной энцефалопатией, 3 пациента в анамнезе имели указание на перенесенные ОНМК, и у 4 наблюдаемых выявлен менингеальный синдром.
Практически 1/3 лиц с нормальным содержание CD4-клеток (22,2% от всех исследуемых) также имели неврологические проявления заболевания. Чаще всего наблюдались с диагнозом энцефалопатия (19 случаев), два пациента имели ВИЧ-обусловленный менингит, в одном наблюдении нормальное содержание клеток отмечено у инфицированного с преходящими нарушениями мозгового кровообращения в анамнезе.
Средний уровень ВН ВИЧ в сыворотке составил 24453 коп/мл. Высокая вирусная нагрузка (более 100 000 коп/мл) была выявлена всего у 4 больных (у пациента с церебральным токсоплазмозом, у двух с васкулярной формой поражения головного мозга и у одного инфицированного с подострым энцефалитом).
ВН ВИЧ от 10000 до 100000 коп/мл диагностирована у 39 пациентов, из них 23 человека имели неврологические проявления ВИЧ-инфекции. Из них энцефалопатия диагностирована у 11 человек, церебральный васкулит – у 5, СПИД-деменция – у 4, менингит – у 3.
ВН от 500 до 10 000 коп/мл выявлена 29 человек (17 из них имеют тот или иной неврологический дефицит). В этой категории оказались 10 пациентов с энцефалопатией, 3 – с инфарктами мозга в анамнезе, еще 3 – с менингеальным синдромом и один – с подострым энцефалитом.
Малая ВН менее 500 коп/мл наблюдалась в 16 случаях неврологических проявлений ВИЧ-инфекции. Большинство из них имели диагноз энцефалопатия (13 человек), 2 наблюдения были по поводу наличия менингеальных знаков, у 1 пациента имелась ТИА в анамнезе.
Неврологические проявления ВИЧ-инфекции (нейроСПИД) — обобщенное клиническое понятие, включающее многообразные первичные и вторичные синдромы и заболевания нервной системы, обусловленные ВИЧ. Проявлениями нейроСПИДа могут выступать менингоэнцефалит, полиневропатия, энцефало- и миелопатия, оппортунистические нейроинфекции, опухоли ЦНС, церебральные сосудистые нарушения и т. п. Диагностируется нейроСПИД при сопоставлении результатов анализов на ВИЧ, данных неврологического осмотра, нейропсихологического тестирования, ликворологических и томографических исследований, ЭФИ нервно-мышечного аппарата. Лечение нейроСПИДа осуществляется в рамках терапии ВИЧ-инфекции с назначением специфической и симптоматической терапии имеющихся неврологических проявлений.
Общие сведения

Причины возникновения нейроСПИДа
Несмотря на общепризнанность нейротропности ВИЧ, конкретные патогенетические механизмы его воздействия на нервную систему (НС) до конца не ясны. Предполагается, что нейроСПИД обусловлен как прямым, так опосредованным воздействием вируса на НС. Прямое влияние связывают с тропностью ВИЧ к CD4-рецепторам, которые имеются не только в мембране лимфоцитов, но и в глиальных клетках мозговой ткани.
Опосредованное воздействие ВИЧ реализуется несколькими путями. Во-первых, это развитие оппортунистических инфекций и опухолевых процессов за счет резкого снижения иммунного статуса организма. Во-вторых, предполагают наличие аутоиммунных механизмов (например, в развитии асептического менингита и полиневропатии при нейроСПИДе), связанных с синтезом антител к нервным клеткам, имеющим встроенный ВИЧ-антиген. Существует также гипотеза о нейротоксическом действии продуцируемых ВИЧ химических веществ. Кроме того, развитие нейроСПИДа возможно вследствие повреждения эндотелия мозговых сосудов провоспалительными цитокинами, приводящего к расстройству микроциркуляции и гипоксии, обуславливающей гибель нейронов.
Следует отметить, что отсутствие полной ясности в этиопатогенезе ВИЧ-инфекции и нейроСПИДа в частности, наличие существенного количества ложноположительных реакций на ВИЧ при его лабораторной диагностике, а также сложности с выделением вируса привели к появлению среди медиков и специалистов в области иммунологии лиц, считающих неправомочным само понятие ВИЧ-инфекция. При этом сторонники ВИЧ-отрицания признают существование синдрома иммунодефицита как такового, но опасаются, что с введением понятий ВИЧ-инфекция и нейроСПИД под эти диагнозы массово попадают пациенты с различными другими заболеваниями.
Классификация нейроСПИДа
В соответствии с прямым или опосредованным воздействием ВИЧ на нервную систему принято различать первичный и вторичный нейроСПИД. К базовым клиническим формам, которые включает первичный нейроСПИД, относят: острый асептический менингит, ВИЧ-энцефалопатию (СПИД-деменцию), ВИЧ-миелопатию (вакуолярную миелопатию), васкулярный нейроСПИД, поражения периферической НС (дистальная симметричная невропатия, синдром Гийена-Барре, множественная мононевропатия, хроническая воспалительная демиелинизирующая полинейропатия, синдром конского хвоста), поражение мышц (миопатии).
Вторичный нейроСПИД включает оппортунистические нейроинфекции и опухоли. Первые отличаются большим многообразием: церебральный токсоплазмоз, криптококковый менингит, герпесвирусная нейроинфекция (опоясывающий герпес, цитомегаловирусный и герпесвирусный энцефалиты, цитомегаловирусная полирадикулопатия, герпесвирусный миелит и ганглионевриты), прогрессирующая мультифокальная лейкоэнцефалопатия, туберкулезные поражения НС, нейросифилис. Наиболее часто встречающимися опухолями центральной НС при нейроСПИДе являются: первичная лимфома головного мозга, лимфома Беркитта, глионейробластома, диссеминированная саркома Капоши.
Симптомы нейроСПИДа
Первичный нейроСПИД зачастую имеет бессимптомное субклиническое течение. В 10-20% случаев неврологические симптомы дебютируют в первые 2-6 недель от заражения ВИЧ (период сероконверсии). В этот период на фоне фебрилитета, лимфаденопатии и кожных высыпаний у части пациентов манифестируют признаки асептического менингита и острой радикулоневропатии. Другие клинические формы первичного нейроСПИДа (ВИЧ-энцефалопатия, ВИЧ-миелопатия) возникают преимущественно в развернутой стадии ВИЧ-инфекции на фоне системных проявлений и выраженной иммуносупрессии. Вторичный нейроСПИД развивается в фазе симптомной хронической ВИЧ-инфекции (стадия вторичных заболеваний), которая наступает в период от 2 до 15 лет с момента первых клинических проявлений. Отдельные неврологические симптомы (головная боль, полиневропатия, нарушения сна, астения, депрессия, миопатия) могут быть вызваны токсичной антиретровирусной терапией.
Острая радикулоневропатия связана с острой воспалительной демиелинизацией корешков спинномозговых и черепных нервов. Характерны вялый тетрапарез, полиневритический тип нарушений чувствительности, корешковый синдром, поражение лицевого (реже глазодвигательного) нервов, бульбарные расстройства. Фаза нарастания симптомов может длиться от нескольких дней до месяца, затем после 2-4 недель стабильного состояния начинается регресс симптоматики. У 70% пациентов с этой формой нейроСПИДа отмечается полное восстановление, у 15% - выраженные остаточные парезы.
ВИЧ-энцефалопатия является самым частым проявлением первичного нейроСПИДа. Включает когнитивные, поведенческие и двигательные расстройства. Последние бывают представлены мозжечковой атаксией, тремором, пирамидной недостаточностью, вторичным паркинсонизмом, гиперкинезами. Отдельные симптомы и умеренный когнитивный дефицит отмечаются примерно у 75% пациентов со СПИДом. У 3-5% больных энцефалопатия выступает начальным синдромом нейроСПИДа. Морфологическим субстратом является мультифокальный гигантоклеточный энцефалит с поражением преимущественно лобных и височных долей, подкорковых структур, моста и мозжечка.
ВИЧ-миелопатия проявляется нижним спастическим парапарезом и тазовыми расстройствами. Отличается медленным течением и вариативностью тяжести клинических симптомов от легкого пареза до грубой плегии с недержанием мочи и кала. Это проявление нейроСПИДа отмечается у 20% пациентов с ВИЧ. Морфологически выявляется вакуолизация белого спинномозгового вещества, наиболее выраженная в грудных сегментах. Однако на МРТ позвоночника изменения зачастую не фиксируются.
Васкулярный нейроСПИД обусловлен васкулитом церебральных сосудов и зачастую приводит к развитию ишемического инсульта, отличительной чертой которого является волнообразное течение и частая трансформация в геморрагический инсульт. Характерны предшествующие инсульту ТИА, а также повторные инсульты, вследствие мультифокального поражения сосудов.
Диагностика нейроСПИДа
Учитывая частую встречаемость нейроСПИДа, консультация невролога рекомендована всем больным ВИЧ-инфекцией. В связи с тем, что первыми симптомами ВИЧ-энцефалопатии зачастую выступают когнитивные нарушения, исследование неврологического статуса целесообразно дополнять нейропсихологическим обследованием. Среди практических неврологов должна существовать определенная настороженность в отношении впервые обратившихся пациентов из групп риска, поскольку неврологические проявления у них могут являться симптомами первичного нейроСПИДа. В таких случаях следует обращать внимание на наличие у больного признаков иммуносупрессии и системных симптомов (снижения массы тела, лимфаденопатии, выпадения волос и т. п.).
Наряду с обязательными в диагностике ВИЧ-инфекции исследованиями крови путем ИФА, иммуноблоттинга и определения вирусной нагрузки при помощи ПЦР, в диагностике нейроСПИДа широко используются электрофизиологические, томографические и ликворологические методы. При необходимости проводятся консультации психиатра, нейрохирурга и др. специалистов. Диагностика и анализ результатов лечения поражений периферической НС при нейроСПИДе осуществляются преимущественно с помощью ЭФИ нервно-мышечной системы (ЭМГ, ЭНМГ, исследование ВП).
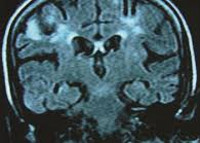
С целью диагностики поражений центральной НС при нейроСПИДе, для анализа их течения и эффективности проводимой терапии широко используются методы компьютерной томографии и магнитно-резонансной томографии. КТ головного мозга особенно информативна в диагностике вторичных объемных процессов церебральной локализации. МРТ головного мозга более эффективно визуализирует диффузные и мелкоочаговые изменения (участки атрофии и демиелинизации), расположенные в глубинных отделах мозга патологические очаги. Однако результаты аутопсии показывают, что современные методы нейровизуализации способны отображать не все морфологические изменения, происходящие в мозговой ткани при нейроСПИДе.
Немаловажное значение в диагностике нейроСПИДа имеет исследование цереброспинальной жидкости, полученной при люмбальной пункции. У серопозитивных пациентов даже при отсутствии неврологической симптоматики в ликворе зачастую наблюдается умеренный лимфоцитоз, повышение уровня белка и снижение концентрации глюкозы. При наличии неврологических проявлении эти изменения, наряду со снижением уровня CD4-лимфоцитов, говорят о возможном развитии нейроСПИДа. Иммунологические исследования ликвора, как правило, выявляют повышенное содержание IgG.
Лечение нейроСПИДа
Основу терапии и профилактики развития нейроСПИДа составляет лечение ВИЧ-инфекции. Эффективная антиретровирусная терапия (АРТ) фармпрепаратами, способными проходить через ГЭБ, позволяет блокировать репликацию ВИЧ, остановить нарастание иммунодефицита и таким образом уменьшить тяжесть клинических проявлений нейроСПИДа, снизить риск возникновения оппортунистических нейроинфекций и повысить эффективность их терапии. К наиболее апробированным средствам, применяемым при нейроСПИДе, относятся зидовудин, ставудин, абакавир. Учитывая токсичность большинства антиретровирусных препаратов, АРТ назначается по индивидуально подобранной схеме только при наличии показаний и с согласия пациента.
Параллельно с АРТ осуществляется специфическая и симптоматическая терапия возникшей клинической формы нейроСПИДа. Так, при ВИЧ-энцефалопатии применяют холина альфосцерат и мягкие ноотропы (мебикар, цитиколин, пирацетам, фенибут), при инсульте — антикоагулянты и пентоксифиллин, при полиневропатии — цитиколин, комбинированные препараты витаминов группы В, при острых психических нарушениях — антипсихотические средства (клозапин). При поражениях периферической НС отмечена эффективность плазмафереза. В лечении миопатий используют плазмаферез и кортикостероидную терапию.
При оппортунистических нейроинфекциях применяют этиотропные препараты: при криптококовых менингитах — фторцитозин с амфотерицином, токсоплазменных энцефалитах — кларитромицин, азитромицин, спирамицин, при герпетических поражениях — ацикловир, валацикловир, ганцикловир, абакавир, саквинавир. Лечение опухолей, возникающих как проявление вторичного нейроСПИДа, может потребовать хирургического вмешательства. Вопрос о необходимости операции рассматривается совместно с нейрохирургом.
По частоте поражения различных органов и систем при ВИЧ-инфекции нервная система стоит на втором месте после иммунной. При этом спектр неврологических расстройств очень широк, что часто создает диагностические сложности. В статье приведено описание трех клинических случаев, которые демонстрируют полиморфность, неспецифичность и вариабельность течения неврологических нарушений, обусловленных ВИЧ-инфекцией. В работе подчеркнута важность знания и определенной настороженности практического врача в отношении клинических проявлений поражения нервной системы, обусловленных ВИЧ-инфекцией.
Ключевые слова: ВИЧ-инфекция, ВИЧ-ассоциированные неврологические расстройства, нервная система.
Khoreva M.A. 1 , Afanasyeva A.I. 2 , Elchaninova E.Yu. 3 , Sorokina E.A. 4
1 ORCID: 0000-0002-9305-8679, MD, 2 ORCID: 0000-0002-7507-3963, Assistant of the Department of Psychiatry, 3 ORCID: 0000-0003-4500-4913, Postgraduate student, 4 ORCID: 0000-0001-9495-9500, Registrar,
Altai State Medical University
NEUROLOGIC MASKS OF HIV INFECTION
Abstract
According to the frequency of damages in various organs and systems in case of HIV infection, the nervous system takes the second place after the immune system. At the same time, the spectrum of neurological disorders is very wide, which often causes diagnostic difficulties. The paper describes three clinical cases that demonstrate the polymorphism, nonspecificity and variability of the course of neurological disorders caused by HIV infection. The work emphasizes the importance of knowledge and a certain vigilance of a practical physician regarding the clinical manifestations of nervous system damage caused by HIV infection.
Keywords: HIV infection, HIV-associated neurological disorders, nervous system.
В России регистрируются одни из самых высоких темпов роста заболеваемости, причем в ближайшие годы ожидается неблагоприятный прогноз развития эпидемии [1, С. 76], [2, С.13], [3, С. 126], [4, С. 131], [5, С. 118]. По частоте поражения различных органов и систем при ВИЧ-инфекции нервная система стоит на втором месте после иммунной. Это связано с тем, что ВИЧ тропен в первую очередь к клеткам, имеющим СD4-рецепторы: клетки иммунной, а также нервной системы (клетки микроглии, астро-, моно- олигодендроциты и нейроны), клеткам эндотелия сосудов [6, С. 5], [7, С. 13], [8, С. 89], [9, С. 699], [10, С. 578]. По данным аутопсий патоморфологические изменения нервной системы встречаются по данным разных авторов у 70-90% умерших от СПИДа [11, С. 20], [12, С. 41].
Спектр клинических проявлений поражения нервной системы при ВИЧ-инфекции очень широк, что создает большие диагностические сложности. У 40-60% пациентов имеются разнообразные неврологические, психические и когнитивные нарушения [1, С. 76], [8, С. 89], [13, С. 25]. В 30% случаев неврологические проявления являются первыми симптомами перехода от латентного вирусоносительства ВИЧ к стадии СПИДа. У многих пациентов ВИЧ-инфекция с самого начала протекает как нейроинфекция, то есть неврологические нарушения доминируют и являются непосредственной причиной смерти, тогда как другие проявления заболевания минимальны [6, С. 6], [10, С. 577], [11, С. 20]. Проблема поздней диагностики ВИЧ-обусловленных неврологических расстройств влечет за собой несвоевременное назначение высокоактивной антиретровирусной терапии и, соответственно, неблагоприятный прогноз.
Механизмы проникновения ВИЧ через гематоэнцефалический барьер, а также дальнейшие пути воздействия вируса на нервную систему очень сложны и требуют дальнейшего изучения. Согласно данным литературы [6, С. 7], [7, С. 14], [12, С. 43] к механизмам повреждения нервной системы при ВИЧ-инфекции относятся:
- Цитопатический эффект влияния вируса в результате лавинообразного синтеза компонентов вируса.
- Повреждающее действие ВИЧ на нейроны, а также глиальные клетки, связанное со стимуляцией апоптоза.
- Воздействие различных цитокинов и других токсинов на нейроны.
- Активная супрессия и повреждение клеток микроглии.
- Аутоиммунные процессы.
- Формирование вирус-индуцированных васкулитов головного мозга.
- Спонгиоформная трансформация белого вещества головного мозга.
- Оппортунистические инфекции вызывают специфические патоморфологические изменения.
- Поражение нервной системы в результате токсического действия специфических препаратов, используемых для лечения ВИЧ-инфекции.
Выделяют две группы неврологических нарушений, связанных с ВИЧ-инфекцией. Первая группа — следствие прямого поражения нервной системы ВИЧ. Вторая – патологические состояния, являющиеся следствием иммунодефицита на стадии СПИДа [8, С. 90], [11, С. 20].
В настоящее время выделяют следующие первичные поражения нервной системы при ВИЧ-инфекции:
- ВИЧ-ассоциированные нейрокогнитивные нарушения;
- ВИЧ-ассоциированная энцефалопатия (СПИД-деменция);
- ВИЧ-ассоциированная миелопатия;
- ВИЧ-ассоциированная полинейропатия;
- ВИЧ-ассоциированный асептический менингит (менингоэнцефалит).
Примерно у половины больных СПИДом центральная нервная система (ЦНС) — объект инфекционных и онкологических заболеваний. В структуре вторичных инфекций, поражающих ЦНС, первое место отводится цитомегаловирусной инфекции (ЦМВ), второе — туберкулезу, третье — токсоплазмозу. Вместе с другими поражениями (лимфома и сосудистые осложнения) они составляют от 80 до 90% очаговых неврологических синдромов при ВИЧ-инфекции. Часто наблюдается микст-инфекция несколькими возбудителями и сочетание оппортунистических инфекций с неопластическими заболеваниями [2, С. 13], [8, С. 93], [14, С. 59], [15, С. 66].
Вторичные ВИЧ-обусловленным неврологические расстройства:
- Прогрессирующая мультифокальная лейкоэнцефалопатия.
- Менингиты, менингоэнцефалиты (токсоплазмозные, криптококковые, ЦМВ, грибковые, герпетические, протозойные, туберкулезные и др.).
- Абсцессы мозга (криптококкомы, туберкулемы, токсоплазмоз и др.).
- Церебральные васкулиты с инфарктами мозга (токсоплазмоз, герпес, туберкулез).
- Менингомиелиты (герпетический, ЦМВ и др.).
- Периферические невропатии (симметричная преимущественно сенсорная дистальная полиневропатия; синдром Гийена—Барре; хроническая воспалительная демиелинизирующая полиневропатия; множественные невропатии; паралич Белла).
- Новообразования ЦНС (лимфомы мозга первичные и вторичные, саркома Капоши, недифференцированные опухоли).
Таким образом, ВИЧ-ассоциированные неврологические расстройства очень вариабельны. Они могут проявляться поражением центральной и/или периферической нервной системы; могут иметь острое, подострое либо медленно прогрессирующее течение. К сожалению, ВИЧ-инфекция среди возможных этиологических факторов выявленной неврологической патологии пока рассматривается редко. При этом поздняя диагностика приводит к несвоевременному началу специфической терапии, что ухудшает прогноз и способствует распространению инфекции в популяции.
Клинический случай 1. Пациентка Б., 25 лет, поступила в неврологическое отделение в январе 2017 г. с диагнозом: Энцефаломиелит неясной этиологии. Предъявляла жалобы на слабость в ногах, головокружение, шаткость при ходьбе, снижение памяти, частые позывы на мочеиспускание и невозможность длительно удерживать мочу, запоры; интенсивные ломящего, жгучего характера боли в стопах, икроножных мышцах, повышение температуры тела в пределах 37,0-38.6 градусов, холодные ночные поты, снижение веса на 10 кг за полгода.
Из анамнеза известно, что в течение последних 10 месяцев женщина стала отмечать перепады температуры тела от субфебрильных до фебрильных значений, нарушение мочеиспускания, интенсивные боли в стопах. За это время пациентка неоднократно обращалась к терапевту и неврологу по месту жительства, получала лечение по поводу ОРВИ, синдрома вегетативной дистонии, остеохондроза позвоночника. На фоне проводимых лечебных мероприятий наблюдалась отрицательная динамика – появилась слабость в ногах, головокружение, нарушилась походка, пациентка перестала самостоятельно передвигаться. В связи с чем была направлена в неврологическое отделение.
В соматическом статусе: удовлетворительного питания, на коже лица – мелкопапулезная сыпь розового цвета, язык густо обложен налетом молочно-белого цвета, грибковое поражение ногтевых пластин стоп. В остальном – без особенностей. Неврологический статус: в сознании, ориентирована во времени, пространстве и собственной личности, контактна. Снижение когнитивных функций по данным Монреальской шкалы оценки когнитивных функций – 23 балла. Тест рисования часов – 10 баллов. Со стороны черепных нервов: положительный симптом Маринеску-Радовичи, в остальном без патологии. Резкая болезненность при пальпации по ходу нервных стволов нижних конечностей. Болевая гиперестезия, аллодиния в стопах, голенях. Мышечно-суставное чувство сохранено. Тонус мышц в ногах умеренно повышен. Сила мышц в верхних и нижних конечностях – 3 балла. Сухожильные рефлексы на руках, коленные D>S, повышены; ахилловы угнетены. Брюшные рефлексы равномерно снижены. Кистевой аналог симптома Россолимо, симптом Бабинского, Оппенгейма с обеих сторон. В позе Ромберга покачивание, координаторные пробы выполняет удовлетворительно. Самостоятельное передвижение невозможно из-за болей и слабости в ногах.
По результатам общего анализа крови выявлено: эритропения до 3,36х10/л, тромбоцитопения до 198 х 10/л, гемоглобин 97 г/л, остальные показатели без патологических изменений. Лабораторные данные биохимического анализа крови и анализа мочи не показали значимых нарушений. МРТ головного мозга: умеренные арахноидальные изменения ликворокистозного характера, очаговых изменений вещества мозга не выявлено. При исследовании ликвора выявлен незначительный лимфоцитарный плеоцитоз (лимфоциты – 10, нейтрофилы – 3), белок – 0,32 г/л, реакция Панди ++, глюкоза 3,0 ммоль/л. Серологические реакции на сифилис отрицательные, микобактерии туберкулеза не обнаружены. ИФА крови и ликвора на ВИЧ – положительный результат. Осмотрена инфекционистом.
На основании полученных результатов обследования пациентке выставлен диагноз: ВИЧ-инфекция, стадия 4 Б-В, вторичные заболевания, хронический кандидоз полости рта. Волосатая лейкоплакия языка. ВИЧ-ассоциированный энцефаломиелит. Центральный тетрапарез. Мозжечковая атаксия. Нарушение функции тазовых органов по типу императивных позывов. Симметричная преимущественно сенсорная дистальная полинейропатия нижних конечностей, выраженный болевой синдром.
Клинический случай 2. Пациентка Е., 23 года, поступила в неврологическое отделение в сентябре 2017 г. с предварительным диагнозом: Лейкоэнцефалопатия неясного генеза. Деменция. Самостоятельно жалоб не предъявляла. Со слов матери у дочери наблюдались изменения поведения (сонливость, заторможенность, тревожность, страхи), а также снижение памяти на текущие и отдаленные события, сложности в самостоятельном выполнении простых бытовых задач (одеться, покушать и т.д.). Также отмечалось снижение веса на 20 кг за последние полгода, периодическое повышение температуры тела до 37,5 градусов.
Из анамнеза известно, что в феврале 2017 г. после перенесенного стресса пациентка стала постоянно тревожиться, появилась вялость, заторможенность, ухудшалась память. В связи с чем обращалась к психиатру, рекомендована седативная терапия. На фоне лечения нарушения памяти и поведения прогрессировали. При неоднократных обращениях к терапевту по поводу гипертермии, снижения веса получала лечение по поводу ОРВИ, синдрома вегетодистонии.
В апреле 2017 г. обратилась к неврологу. Из амбулаторной карты: критика к своему состоянию снижена, напряжена, трудность сосредотачиваться. Со стороны черепных нервов, рефлекторной, сенсорной и координаторной систем – без отклонений от нормы. Нейропсихологическое тестирование не проводилось. По результатам МСКТ выявлены признаки умеренной смешанной гидроцефалии, умеренное снижение плотности перивентрикулярного белого вещества вокруг передних и задних рогов боковых желудочков. При ультразвуковом исследовании БЦС: нарушение хода ВСА с обеих сторон. Неврологом выставлен диагноз: Синдром вегетодистонии. Назначено лечение сосудистыми, ноотропными препаратами. На фоне лечения состояние пациентки неуклонно ухудшалось – девушка перестала узнавать родственников, плохо ориентировалась в пространстве и времени, нарушались навыки самообслуживания.
При последующем обращении к неврологу в сентябре 2017 г. жалоб не предъявляла. Неврологический статус: снижение критики к собственному состоянию, ориентация в пространстве и времени нарушена (не помнит название города, в котором находится, с подсказкой вспоминает дату, свой возраст). Не выполнила тест рисования часов (не могла самостоятельно нарисовать циферблат), тест запоминания трех слов. Отмечалось равномерное оживление сухожильных рефлексов с верхних и нижних конечностей. Координаторные пробы выполнить не могла, т.к. не понимала поставленную задачу. Выполнение проб по подражанию также нарушено.
МРТ головного мозга: в белом веществе преимущественно лобных, теменных, височных, частично затылочных долях и ножках мозга, субкортикально и паравентрикулярно определялись выраженные диффузно-очаговые зоны патологического МР-сигнала, гиперинтенсивные по Т2 и FLAIR, изоинтенсивные по Т-1, с неотчетливыми контурами, сливного характера. Боковые и III желудочки мозга расширены. Субарахноидальные конвекситальные пространства и борозды расширены, с умеренно выраженными атрофическими изменениями вещества мозга.
Анализ результатов общего анализа крови пациентки за период февраль-сентябрь 2017 г.: прогрессирующая панцитемия (лейкоциты: от 8,4 до 3,6х10*9/л, эритроциты от 4,25 до 2,66х10*12/л, тромбоциты от 207 до 112х10*9/л), снижение гемоглобина от 116 до 86 г/л, повышение СОЭ до 43 мм/ч. Ликвор прозрачный, бесцветный, цитоз – 11/3 (лимфоциты – 7, нейтрофилы – 4), белок – 0,38 г/л, реакция Панди ++, глюкоза 2,4 ммоль/л. Атипичные клетки, микобактерии туберкулеза не обнаружены. ИФА крови, ликвора на ВИЧ показал положительный результат. Осмотрена инфекционистом. На основании полученных результатов выставлен заключительный диагноз: ВИЧ-инфекция, стадия 4 Б-В. ВИЧ-ассоциированная лейкоэнцефалопатия. Деменция.
Клинический случай 3. Пациент Щ., 28 лет, поступил в неврологическое отделение 09.10.17 г. по экстренным показаниям. Жалоб не предъявлял по тяжести состояния. Из анамнеза: заболел остро 02.10.17 г., когда появились признаки слабости мышц лица, глаз. 07.10.17 г. был госпитализирован в ЦРБ с диагнозом: Краниальная полиневропатия. Опухоль задней черепной ямки ? Синдром Миллера-Фишера ?
По данным СМЖ – без патологических изменений. Получал глюкокортикостероиды, противоотечную терапию. Состояние больного продолжало ухудшаться, нарастали симптомы поражения черепных нервов. Пациент был доставлен в ККБ. При поступлении проведена МСКТ головного мозга (без патологии), осмотрен нейрохирургом (данных за нейрохирургическую патологию нет); помещен в отделение анестезиологии и реанимации.
Неврологический статус: на ИВЛ, в сознании. Менингеальных симптомов нет. Тотальная офтальмоплегия, грубый периферический прозопарез, грубый бульбарный синдром. Со стороны конечностей силовых, рефлекторных нарушений нет. Болевая чувствительность сохранена. Результаты общеклинического исследования ликвора: без патологии. Серологическое исследование (ИФА) крови и спинномозговой жидкости на ВИЧ показало положительный результат. Несмотря на проводимую интенсивную терапию состояние больного прогрессивно ухудшалось. 12.10.17 г. при выраженной брадикардии наступила остановка сердечной деятельности; констатирована смерть. Диагноз: ВИЧ-инфекция, стадия 4 Б. ВИЧ-ассоциированная множественная краниальная невропатия. По результатам аутопсии имелось совпадение клинического и патолого-анатомического диагнозов.
Заключение. Представленные клинические наблюдения иллюстрируют сложность диагностического поиска у пациентов молодого возраста без установленного ранее ВИЧ-положительного статуса. Описанные наблюдения демонстрируют полиморфность, неспецифичность и вариабельность течения ВИЧ-обусловленных неврологических расстройств. Таким образом, ВИЧ-инфекция довольно часто скрывается под различными неврологическими масками: энцефалопатия, полиневропатия, демиелинизирующее заболевание, синдром вегетодистонии, краниальные невропатии, объемные образования, менингит, энцефалит, инсульт, миелопатия и другие. Установление первичного диагноза пациентам с необычным течением заболевания, плохо поддающегося принятой в неврологии терапии, требует от практического врача настороженности в отношении ВИЧ-инфекции. С этой целью необходим целенаправленный опрос об учащении простудных заболеваний, эпизодов гипертермии, наличии диареи, увеличения лимфатических узлов, снижении веса и других характерных для ВИЧ-инфекции клинических проявлений, а также осмотр кожных покровов и слизистых на предмет грибковых заболеваний, различных высыпаний, пальпация лимфоузлов. При подозрении на ВИЧ-этиологию заболевания необходимо провести тестирование на ВИЧ. Своевременная диагностика позволит не только назначить специфическую терапию и улучшить прогноз пациента, но и предотвратить распространение ВИЧ-инфекции в популяции.
Список литературы / References
Список литературы на английском языке / References in English
Научный руководитель: Шоломова Е.И
Рыженко А.А., Фарзалиева Н.А., Шоломова Е.И.
НЕВРОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ВИЧ-ИНФЕКЦИИ
Научный руководитель: Шоломова Е.И
Рыженко А.А., Фарзалиева Н.А., Шоломова Е.И.
Актуальность: В настоящее время ВИЧ-инфекция является глобальной проблемой современного человечества. Данное заболевание протекает с поражением различных органов и систем организма. Согласно литературным данным, до 70 % ВИЧ-инфицированных пациентов имеют различные неврологические симптомы, развивающиеся на всех стадиях заболевания.
Цель работы: Выявить структуру заболеваемости у ВИЧ-инфицированных пациентов, проходящих лечение в неврологическом отделении.
Материалы и методы: Были изучены медицинские карты стационарных больных, поступивших в неврологическое отделение ГУЗ "СГКБ №9" в течении года (с ноября 2016 по ноябрь 2017 года). Из этих карт были выделены истории болезни ВИЧ-инфицированных пациентов. Анализировались следующие данные обследуемых: пол, возраст, давность заболевания, структура диагноза при поступлении и при выписке.
Статистический анализ проводился с помощью программы OfficeExell.
Результаты: Доля ВИЧ-инфицированных пациентов от общего количества поступивших в неврологическое отделение составила 1,08%. Возраст ВИЧ-инфицированных пациентов колебался от 33 до 90 лет (медиана - 41±9,5 года). Мужчин было 20 человек, женщин - 6. Давность заболевания удалось установить не у всех поступивших. Длительность инфицирования варьировала от 1 года до 17 лет.
Большинство пациентов (69%) поступали с предварительным диагнозом ОНМК. Чуть меньше приходилось на долю дорсопатий и эпилепсии (по 11,5%). Редкими диагнозами при поступлении были вегетативная дисфункция и мононейропатии.
При проведении в стационаре диагностических мероприятий структура заболеваемости у ВИЧ-инфицированных пациентов несколько изменилась. Преобладали лица с окончательными диагнозами: энцефалопатия (42,3%) и инфаркт головного мозга (30,8%). Среди данных больных в основном были мужчины старше 42 лет. Средний возраст обследуемых с окончательным диагнозом энцефалопатия составил 42±5,9 года (из них мужчин - 72,7%, женщин - 27,3%). Инфаркт головного мозга диагностировался у лиц, средний возраст которых составил 55±13 лет(из них мужчин - 62,5%, женщин - 37,5%). Количество дорсопатий осталось на прежнем уровне и составило 11,5%. Единичными случаями явились нейропатия лицевого нерва, субарахноидальное кровоизлияние, соматоформная дисфункция вегетативной нервной системы (по 3,9% на каждый клинический случай).
Заключение: Доля ВИЧ-инфицированных пациентов, поступающих в неврологическое отделение за год, превышает 1%. Среди данной категории лиц преобладают мужчины младше 45 лет. Диагностические мероприятия, проводимые в стационаре, часто существенно меняют структуру диагноза, позволяя грамотно планировать тактику лечения пациента. Среди неврологических проявлений ВИЧ-инфекции чаще всего встречается энцефалопатия и инфаркт мозга.

Чаще всего встречаются когнитивные расстройства: нарушения памяти, внимания, речи. Также при ВИЧ-ассоциированных расстройствах возможно появление очаговых неврологических признаков в виде шаткости походки, замедленности движений, слабости, онемения, тремора. Встречаются и эмоциональные расстройства: апатия, депрессия. Если процесс запущен, то могут присоединяться расстройства мочеиспускания и проблемы с либидо. При появлении любых неврологических симптомов следует обратиться к врачу.
Что лечит невролог? А в каких случаях обращаться к психологу или психиатру?
Невролог прежде всего занимается патологией нервной системы — это головной, спинной мозг, и периферическая нервная система. Также невролог может заниматься некоторыми вопросами психического здоровья: в частности, тревожными расстройствами. Пограничные состояния между неврологией и психиатрией приводят к психосоматическим проявлениям, нарушениям работы нервной, сердечно-сосудистой, дыхательной систем, а также ЖКТ. Если невролог не справляется, он порекомендует консультацию психотерапевта, психиатра, которые могут назначить адекватную терапию.
Немедикаментозные способы улучшения когнитивных функций существуют. Это различные когнитивные тренинги, занятия, выполняемые самостоятельно или в кабинетах памяти, раньше такие были при поликлиниках. Сейчас возможны занятия с нейропсихологами в ПНД по месту жительства, с психотерапевтами, если нужно. Например пожилых с нейродегенеративными заболеваниями, которые сопровождаются когнитивными, эмоциональными проблемами - в Москве наблюдают в геронтологическом центре, где оказывается всевозможная помощь, включая социальную поддержку больных и их родственников.
Неврологические заболевания у ВИЧ-позитивных людей

ВИЧ проникает в структуры мозга на самых ранних этапах заражения, проходит через гематоэнцефалический барьер (специальный барьер, отделяющий нервную систему от крови), где он способен годами сохраняться, размножаться изолированно от вируса в крови, образуя отдельный резервуар, где возможно накопление своих мутаций вируса, отличных от крови. При иммунодефиците, когда организм не справляется с большим количеством вируса, начинаются проявления со стороны нервной системы: различные когнитивные, двигательные расстройства, на поздних стадиях вегетативные нарушения, расстройства либидо, тазовых функций. Вот почему важно раннее назначение АРВ-терапию, чтобы подавить вирусную нагрузку не только в крови, но и препятствовать размножению вируса в других резервуарах организма, в частности в мозге. При появлении неврологических жалоб, лучше обратиться к неврологу, чтобы определить причину расстройств и своевременно принять меры.
Иногда на ранних стадиях ВИЧ-инфекции могут наблюдаться неврологические проявления в виде асептического менингита, поражения периферической нервной системы: лицевого нерва или нервов нижних конечностей. Что-то проходит самостоятельно, что-то — после лечения. Человек может так и не узнать, что заразился ВИЧ-инфекцией, так как данные симптомы неспецифичны.
Какие признаки поражения периферической нервной системы?
Периферическая нервная система находится за пределами головного и спинного мозга. Она отвечает за иннервацию рук, ног, туловища, головы. Человек может жаловаться на онемение, покалывание в руках и ногах, слабость и судороги в конечностях. Доктор на основании осмотра и жалоб может разграничить поражения центральной и периферической нервных систем.
Побочные действия у эфавиренза связаны с тем, что он хорошо проникает в мозг и в полной мере проявляет там свои токсические свойства. Возможны нарушения сна, яркие, кошмарные сновидения, ощущение тревоги, нарушение равновесия, могут быть панические атаки. Возникать они могут далеко не у всех. Некоторым хватает одной таблетки, другие принимают его годами и никаких страданий не испытывают. В гораздо меньшей степени подобные побочные действия при лечении долутегравиром. Воздействие на ЦНС теоретически может быть и других препаратов группы ННИОТ (ненуклеозидные ингибиторы обратной транскриптазы) и в меньшей степени у ингибиторов интегразы.
Важно ли то, что препараты АРВТ по-разному проникают через гематоэнцефалический барьер?
Если схема эффективна, если вирус чувствителен к препаратам АРВТ, то, независимо от суммы баллов, может быть положительный ответ на терапию. Поэтому в настоящее время нет четких рекомендаций по подбору терапии с учетом способности проникновения в ЦНС. Чего следует избегать при лечении пациентов с ВИЧ-энцефалопатий, так это схем с эфавирензом.
Увеличивается ли риск возникновения СВИС (синдрома восстановления иммунной системы) из-за лучшего проникновения препарата в мозг?
Не ухудшаются ли когнитивные функции, если перейти с трехкомпонентной схемы на двухкомпонентную? Будет ли вирус размножаться в головном мозге?
Эксперты рекомендуют ориентироваться на показатели крови: если нагрузка в крови длительное время подавлена и нет прогрессирования заболевания, в том числе ВИЧ-энцефалопатии, то ухудшений когнитивных функций от перехода на двойную терапию быть не должно. Если ВИЧ все же будет размножаться в головном мозге, кроме когнитивных нарушений появятся другие неврологические признаки. В таком случае надо будет оптимизировать АРВТ. Иногда действительно бывает так, что в крови вирус подавлен, либо находится в минимальном количестве, но мы выявляем проблемы центральной нервной системой.
Всегда выясняются причины: например, вирус в центральной нервной системе находится за гематоэнцефалическим барьером, где он сам способен размножаться и вырабатывать резистентность к антиретровирусным препаратам, независимо от вируса в крови. Тогда мы можем, проведя люмбальную пункцию, сопоставить количество вируса в ликворе и в крови.
Обратимы ли нарушения ЦНС у пациентом со СПИДом: полинейропатия, ВИЧ-энцефалопатия?
Если процесс не сильно запущен и терапия начата своевременно, то нарушения ЦНС чаще всего обратимы. Улучшается клиническая картина и купируются изменения, выявленные на МРТ головного мозга. Если процесс прилично запущен, то восстановление может быть более медленным.
Иногда процессы становятся необратимыми. Пациент в энцефалопатии в некоторых случаях не может оценить себя адекватно: он не понимает, что болен, ему кажется, что у него всё прекрасно. Тут очень важна роль родных и близких, которые могут способствовать началу терапии. Когда врач, назначая адекватную терапию, выводит пациента из этого состояния, у человека появляется критика, наконец появляются жалобы: на снижение памяти, рассеянность, шаткость походки. Хотя по факту это улучшение клинического состояния, что заметно и родным пациента и лечащему врачу. Улучшаются данные нейровизуализации, пациент приходит в себя, как-будто из долгого сна.
Расскажите про влияние на мозг оппортунистов: токсоплазма, цитомегаловирус. Происходит ли восстановление после них?
Все оппортунисты, как правило, возникают на фоне иммунодефицита. Если своевременно начать лечение и если не произошли необратимые структурные изменения, тогда последствия будут минимальны или их не будет совсем. При больших дефектах частичное восстановление также возможно. Это как восстановление после инсульта: чем быстрее ты начинаешь лечение и реабилитацию, тем эффективнее восстановление.
Повреждения мозга при ВИЧ разделяются на повреждения вследствие оппортунистов и вследствие действия ВИЧ?
Да, плюс повреждения, вызванные онкологией и другими причинами. Если человек принимал АРВТ и у него на фоне полного благополучия появляются проблемы со стороны центральной нервной системы, то надо разбираться в причинах. Надо обратиться к неврологу, он назначит обследование по показаниям. Без иммунодефицита, при успешной терапии, это вряд ли будут оппортунистические инфекции. Важно своевременно начать лечиться и быть абсолютно приверженным, чтобы препятствовать размножению вируса не только в крови, но и в других резервуарах.
Влияет ли ВИЧ или АРВТ на память?
Опосредованно влияет, если вызывает тревожные, депрессивные расстройства. В начале могут быть псевдокогнитивные расстройства, а не истинные проблемы с памятью и вниманием. В последующем, при нелеченной тревоге и депрессии, эти псевдокогнитивные расстройства могут перейти в истинные когнитивные нарушения. При депрессии формируется атрофия структур мозга, ответственных за когнитивные функции. Важно своевременно это скорректировать, чтобы снизить риски деменции в будущем.
Какими бывают головные боли и как с ними бороться

Давайте поговорим о головных болях
Головные боли бывают очень разные, их разделяют на первичные и вторичные. Головные боли бывают разные. Любая головная боль должна иметь своё название. Их разделяют на 2 большие группы, это первичные и вторичные головные боли. Первичные - это те, которые возникают без каких-либо причин, свойственны конкретному пациенту, данные дополнительного обследования соответствуют норме. Диагноз можно установить по жалобам пациента, при соблюдении критериев диагноза и исключении вторичного характера боли. К первичным болям относят мигрень, головную боль напряжения, тригеминальные вегетативные боли и другие.
Вторичные боли - вызванные чем-то, например воспалительным или объемным внутричерепным процессом, например на фоне менингита, энцефалита, опухоли головного мозга, синуситов. Вторичная боль может быть вызвана приемом каких-либо лекарственных препаратов, например приемом нитроглицерина или у некоторых в ответ на приём зидовудина. Гипертония редко приводит к головной боли, скорее наоборот — давление повышается в ответ на интенсивную головную боль, в причинах которой надо разбираться. Наличие первичных болей очень часто не подразумевает никакого дообследования. Все исследования покажут норму.
Как понять что у тебя мигрень и как с ней бороться?
Есть критерии мигрени, по которым можно поставить диагноз. Это, как правило, интенсивная головная боль в одной половине головы или с двух сторон, которая может сопровождаться свето- и звукобоязнью, тошнотой, может усиливаться при физической нагрузке. Такие боли могут быть с детства. Частота приступов разная. Когда приступы редкие, их нужно правильно купировать и предупреждать.
Учащается мигрень на фоне стресса, недосыпания, пересыпания, недоедания, после приема определенных продуктов, употребления алкоголя. Купировать можно нестероидными противовоспалительными средствами или препаратами из группы триптанов. Но желательно не делать это часто, иначе может развиться медикаментозно индуцированная головная боль.
Если приступы частые, то это показание к профилактической терапии — к приему тех же антидепрессантов, антиконвульсантов, препаратов, относящихся к антигипертензивным средствам, ботулинотерапия. Нужно вести дневник головной боли, чтобы отслеживать частоту и характеристики боли. Препараты подбираются индивидуально, если у человека язвенная болезнь, то ему не назначаются НПВС (нестероидные противовоспалительные препараты), если у него ишемическая болезнь сердца (ИБС), то не рекомендуются триптаны. Также индивидуально подбирается профилактическая терапия.
Можно попробовать принимать препарат натощак, чтобы уменьшить его всасывание и побочные эффекты. Это никак не повлияет на эффективность схемы, но побочные эффекты, которые проявляются нарушением сна и настроения, будут меньше. Если всё-таки сохраняются проблемы, вызванные долутегравиром, тогда стоит рассмотреть другой антиретровирусный препарат, подобрать который поможет опытный специалист H-Clinic.
Есть разные причины нарушения сна и они довольно индивидуальны. Если человек страдает депрессией, ему не дают заснуть переживания, мысли, тревога, то надо лечить эти расстройства для нормализации сна. Начальные рекомендации при бессоннице — нормализовать гигиену сна.
Давайте поговорим о гигиене сна
Гигиена сна — комплекс мероприятий для полноценного, качественного сна. Если нарушен ночной сон, то желательно не спать днем. Допустимы перерывы на кратковременный дневной сон у пожилых и у больных людей.
Что ещё входит в гигиену сна? Правильно организованный день. В течение дня необходима достаточная физическая нагрузка. Спать желательно часов 6–8, чтобы организм успевал отдыхать и восстанавливаться. Перед сном можно использовать ритуалы, чтобы организм понимал, что ты отходишь ко сну: прогулки перед сном, теплый душ. Желательно убирать телефоны, выключать телевизор и источники света. Днём, наоборот, важно хорошее освещение, чтобы организм вырабатывал мелатонин.
Депрессия и панические атаки

Каковы самые распространенные симптомы депрессии?
Это уже на грани психиатрии. Существуют критерии оценки депрессивных расстройств, специальные тесты, опросники, которые помогают доктору в ее диагностике. Основное — это нарушение эмоционального фона (сниженное настроение, тоскливость, возможна раздражительность). Второй момент — это двигательная заторможенность, замедленность действий, слабость, утомляемость, отсутствие сил. Третье — когнитивные жалобы (рассеянность, снижение концентрации внимания, памяти). Кроме того, могут быть нарушения пищевого поведения, нарушения сна.
Нужно ли обращаться к специалисту, когда чувствуешь симптомы, но не знаешь, депрессия это или нет?
Когда болит зуб — идешь к стоматологу, когда болит душа — иди к психологу.
По поводу того, к кому стоит обращаться: если человек не готов сразу обращаться к психиатру, то можно сходить к психологу, желательно медицинскому или врачу психотерапевту.
Вы как невролог назначаете приём антидепрессантов?
Сколько нужно принимать антидепрессанты?
В инструкции к антидепрессантам обычно пишут, что должно пройти как минимум полгода хорошего самочувствия, чтобы антидепрессант отменить. То есть человек начинает их принимать и как только он почувствовал облегчение, надо ещё полгода пролечиться для стабилизации состояния, но всё индивидуально. Надо учитывать предшествующий фон, сопутствующие расстройства, консультироваться с доктором.
Как пить антидепрессанты? Если пропустить прием раз в неделю, эффективность снижается?
Лучше без пропусков — это вопросы приверженности и эффективности терапии. Откатов при редких пропусках быть не должно.
Как еще можно повлиять на мозг?
Эффективно всё, что будет развивать мозг и это далеко не только фармакотерапия. Лечебная физкультура, физическая нагрузка, спорт, правильное питание, отказ от вредных привычек, разнообразные когнитивные нагрузки, изучение нового — всё это благоприятно сказывается на образовании новых нейронов, образовании новых связей между клетками. Мозг для нормального функционирования должен быть постоянно в работе.
Что такое паническая атака?
Если паническая атака переходит в бесконтрольное состояние, то как человеку с этим бороться?
В самолете выдают специальные бумажные мешки при приступах затрудненного дыхания во время панических атак. При дыхании в мешок кровь насыщается углекислым газом и это позволяет прервать гипервентиляцию, чувство затрудненного дыхания.
Если приступы повторяются, нужно знать, что это не страшно, что это не приведёт к смерти. И постараться помочь себе тем, что есть из подручных средств. Если есть феназепам, принять его, есть корвалол — накапать себе несколько капель корвалола или валокордина. Если приступ сопровождается тахикардией — применить b-адреноблокатор. Самое главное — знать, что это не страшно, что ты не умираешь.
Как лечить панические атаки?
Паническая атака является разновидностью тревожного расстройства, то есть это тревога. Можно начинать лечение с анксиолитиков (транквилизаторов), при необходимости, подключать антидепрессанты. В большинстве случаев на антидепрессантах приступы проходят, будет отлично, если человек будет одновременно посещать психотерапевта. Альтернатива антидепрессантам - психотерапия.
Автор: врач-невролог Университетской клиники H-Clinic Ирина Владимировна Васильцова
Медицинский редактор: руководитель Университетской клиники H-Clinic, к.м.н., врач-инфекционист Данила Сергеевич Коннов.
Читайте также:

