Вич синдром раздраженного кишечника
Обновлено: 19.04.2024
Синдром раздраженного кишечника (СРК) - функциональное нарушение, при котором боль и дискомфорт в животе сопряжены с поносами, запорами, качественными и количественными изменениями стула [1].
Римские критерии - залог точной диагностики
Познание механизма развития СРК - путь к эффективной терапии
Обоснованием для отнесения СРК к функциональным заболеваниям служит отсутствие морфологического подтверждения клинических симптомов. Однако такой подход нельзя считать бесспорным. Во-первых, чисто функциональной патологии не может быть в принципе, т.к. нарушение функции органа всегда является отражением его структурных изменений [11]. Возможности их выявления определяются развитием соответствующих технологий. Во-вторых, имеются работы, выполненные в том числе и в ЦНИИГ, в которых описаны изменения структуры слизистой оболочки толстой кишки у больных СРК [12]. На полутонких срезах обнаружена дистрофия колоноцитов. В эпителии восходящей ободочной кишки это проявлялось десквамацией, что приводило к образованию микроэрозий. Базальная мембрана эпителия в местах отслойки выглядит неравномерно утолщенной. От нее в глубину отходят тонкие тяжи из коллагеновых фибрилл, переходящие в около-сосудистую соединительную ткань и базальную мембрану кровеносных сосудов. Изменение эпителиальных клеток часто совпадало с нарушением в соответствующих участках толщины и плотности базальной мембраны, ее фрагментацией или разрушением на некотором протяжении. В более дистальных отделах кишки дистрофические изменения наблюдались и в глубине крипт, в которых эпителий был представлен почти исключительно бокаловидными клетками с признаками дистрофии. Дистрофические изменения в эпителии и мембранах колоноцитов косвенно могут служить объяснением нарушений барьерной функции кишечника, обнаруженных нами у больных СРК [13,14].
Большие успехи достигнуты в изучении влияния на формирование СРК генетических факторов риска, окружающей среды, психосоциальной сферы, сенсорных нарушений и инфекции.
Генетическую предрасположенность подтверждают искаженный ответ слизистой оболочки толстой кишки больных СРК на воздействие нейротрансмиттера 5-HT [15], a2-адренорецепторов [16] и неадекватная реакция гипоталамо-адреналовой системы на стрессы [17].
Влияние окружающей среды подтверждает более частая подверженность СРК детей, родители которых страдают этим заболеванием. Они чаще обращаются к врачам, чем дети родителей, не считающих себя больными [18]. Cистематическое психическое напряжение способствует появлению и прогрессированию CРК [19].
Особенностью больных СРК является повышение двигательной и сенсорной реакции, появление боли в животе в ответ на стрессы и нейрохимические посредники типа кортикотропина [20]. Интенсивность боли, поносов, запоров и других клинических симптомов при заболеваниях кишечника во многом зависит от степени чувствительности механорецепторов его мышечного аппарата [21]. У больных СРК висцеральная чувствительность значительно выше, чем у здоровых людей, болевой порог при растяжении прямой кишки баллоном у них снижен [22]. На величину этого порога, помимо указанных ранее факторов, могут влиять травмы живота, в том числе хирургические. Поэтому СРК чаще развивается у лиц, перенесших хирургические операции на органах брюшной полости. СРК в 2-3 раза чаще возникает после проведения аппендэктомии и холецистэктомии и на 50% чаще - у женщин, перенесших гистерэктомию [23].
Следующей причиной висцеральной гиперчувствительности слизистой оболочки толстой кишки могут служить острые кишечные инфекции (ОКИ). Воспаление вызывает дегрануляцию тучных клеток вблизи от энтериновых сплетений, увеличенную продукцию серотонина [24] и провоспалительных цитокинов [25]. Этим объясняется развитие СРК-подобного синдрома у 25-30% лиц, перенесших ОКИ [26,27]. В патогенезе формирования постинфекционного СРК имеет значение высокое бактериальное обсеменение тонкой кишки и повреждение энтериновой нервной системы антигенами ОКИ и снижение напряженности иммунитета [28,28].
Точная диагностика - путь нозологического поиска
Согласно Римскому консенсусу диагностика основана на предпосылке, что симптомы СРК отличаются особенностями моторной и сенсорной дисфункции. Диарея и запор объясняются нарушениями моторики кишечника. Боль в значительной мере определяется степенью нарушения висцеральной чувствительности, объясняемой дисфункцией ЦНС. Сложность заключается в том, что не существует надежных инструментальных способов оценки функции. Поэтому применяют клинические критерии, подобные тем, какие используются в психиатрии. Благодаря совершенствованию клинических критериев диагностики СРК и других функциональных нарушений можно предотвратить грубые ошибки диагностики и уменьшить число ненужных диагностических исследований. Так, клиническим критериям СРК соответствует дискомфорт в животе или боль, которые имеют не менее двух из трех следующих характеристик: а) уменьшение после дефекации; б) связь с изменением частоты стула; в) с изменением формы стула.
Согласно Римским критериям III симптомы должны продолжаться не менее 6 месяцев, из них 3 месяца - непрерывно. При этом психоэмоциональные нарушения могут отсутствовать.
Для объективной диагностики СРК предложен метод определения висцеральной чувствительности с помощью ректального баллона [35], но он не получил распространения, и диагноз по сей день основывается на Римских диагностических критериях и нормальных результатах обычных клинических исследований. Существующие подтипы СРК имеют клиническое значение, т.к. лечебная тактика зависит от преобладания диареи или запора.
Строгое следование требованиям Римских критериев дает возможность практикующему врачу поставить диагноз СРК только на основании клинических данных. Но непременным условием является соблюдение правила: не относить к больным СРК лиц, у которых имеются тревожные симптомы, часто встречающиеся при воспалительных, сосудистых и опухолевых заболеваниях кишечника. К ним относятся кровотечения, снижение веса тела, хроническая диарея, анемия, лихорадка, начало болезни у лиц старше 50 лет, рак и воспалительные заболевания кишечника у родственников и появление болей и нарушений стула в ночное время (ночная симптоматика). Соблюдение этих условий позволяет с большой долей вероятности установить СРК и другие функциональные заболевания, исключив болезни, при которых нарушения функции вызываются воспалительными, анатомическими, метаболическими и неопластическими процессами.
Тем не менее нельзя исключить существования тревожных симптомов и у больных СРК. Так, по нашим данным, у 93 (32,3%) из 288 больных с характерной клинической картиной СРК выявлены один или более тревожных симптомов, исключающих, по условиям Римских критериев, СРК. Проведенное обследование подтвердило необходимость обязательного выяснения причин этих симптомов. В результате у 70 из них установлены другие заболевания кишечника. И только у 20 больных установлен СРК при наличии тревожных симптомов [36].
Поэтому ни в коей мере не следует преуменьшать значения тревожных симптомов, каждый из которых требует проведения дополнительного лабораторно-инструментального исследования, направленного на поиск более определенной нозологической формы заболевания кишечника. И только в случаях отсутствия этой связи допустимо подтвердить у больного диагноз СРК. Но это возможно только при условии хорошего результата лечения. Следовательно, к тревожным симптомам следует относить и отсутствие эффекта от оптимального лечения.
Путь к выздоровлению - нормализация висцеральной чувствительности
Результаты лечения больного СРК во многом зависят от степени тяжести психоэмоциональных нарушений. Эти особенности патогенеза учтены в Римских критериях III. Согласно условиям этого консенсуса различают три степени тяжести СРК: легкую, среднюю и тяжелую [1].
Пациенты с легкой степенью функциональных нарушений не отягощены психоэмоциональными проблемами. Они обычно отмечают хотя и временный, но положительный результат от назначенного лечения.
Больные со средней степенью тяжести в той или иной мере неустойчивы в психологическом отношении и требуют специального лечения.
Тяжелая степень функциональных нарушений отличается связью с психосоциальными трудностями, сопутствующими психоэмоциональными нарушениями в форме тревоги, депрессии и др. Эти пациенты стремятся часто общаться с гастроэнтерологом, хотя и не верят в возможность выздоровления.
Больные со средней и тяжелой степенью тяжести СРК нуждаются в лечении у психотерапевта. Им необходимо обеспечить регулярную психологическую поддержку и использовать трициклические антидепрессанты, ингибиторы рецепторов серотонина и адреналина не только для уменьшения немотивированной тревоги и связанной с ней депрессии, но и для устранения болей в животе. Плохие результаты чаще объясняются недостаточной дозой, неудачным распределением ее в течение суток или побочными эффектами. Лечение должно продолжаться не менее 3-4 недель. При достаточно отчетливом эффекте лечение можно продолжать до года и лишь затем постепенно снижать дозу.
Энтерокинетики. Стратегия лечения СРК в настоящее время направлена на регуляцию функций с помощью нейротрансмиттеров. Именно на такой подход к лечению рассчитано применение антагонистов рецепторов серотонина-3. Рецепторы 5-гидрокситриптамина-3 (5-HT3) находятся в энтериновой сенсорной системе. Серотонин (5-гидрокситриптамин) продуцируют клетки гастроинтестинальной эндокринной системы. Он стимулирует перистальтику, связываясь с рецепторами серотонина-3 и серотонина-4, расположенными в энтериновой системе. Активированные рецепторы 5-HT3 улучшают кишечную моторику, секрецию и чувствительность. Антагонисты этих рецепторов замедляют транзит по толстой кишке, тормозят гастроцекальный рефлекс и уменьшают чувствительность рецепторов кишки к растяжению [37].
При СРК с преобладанием диареи хороший эффект оказывает алосетрон - антагонист рецепторов 5-HT3. Алосетрон снижает чувствительность к растяжению толстой кишки воздухом, усиливает тонус, увеличивает время продвижения кишечного содержимого. В результате прекращается тошнота, рвота, диарея и императивные позывы к дефекации. Алосетрон назначают по 1 мг 2 раза в сутки.
При СРК с преобладанием запора применяют тегасерод - агонист рецепторов серотонина-4 (5-HT4). Тегасерод уменьшает время транзита кишечного содержимого. Препарат назначают по 2 мг 2-3 раза в сутки.
Наиболее сильным энтерокинетическим эффектом обладает прукалоприд - селективный агонист рецепторов (5-HT4) [37]. Прукалоприд назначают по 1 мг 2 раза в сутки.
К регуляторам моторики относится также тримебутин. Эффект тримебутина обусловлен влиянием на опиоидные рецепторы энтериновой системы ЖКТ. Он снижает висцеральную гиперчувствительность слизистой оболочки кишечника, восстанавливает нормальную физиологическую активность его мускулатуры при повышенной и сниженной скорости транзита. Поэтому тримебутин показан при всех подтипах СРК. Препарат назначают по 0,2 г 3 раза в сутки перед едой, продолжительность лечения - до 3 мес.
Спазмолитики. К традиционным антихолинергическим и спазмолитическим препаратам относятся атропин, дротаверин, папаверина гидрохлорид, платифиллина гидротартрат и метацин (0,002 г х 2 раза в сутки), а также гиасцина бутилбромид, назначаемый по 0,01 г 3 раза в день, блокатор м1-холинорецепторов пирензепин (0,05 г х 2-3 раза в сутки), м-холиноблокатор дицикловерин - вводят в/м по 0,02 г.
В настоящее время чаще применяют блокаторы натриевых и кальциевых каналов. Представителями последнего поколения подобных препаратов являются гидрохлорида мебеверин (Дюспаталин), пинавериума бромид (Дицетел) и альверина цитрат.
Дюспаталин блокирует натриевые каналы, что ограничивает приток калия и предотвращает таким образом мышечный спазм. Препарат избирательно действует на кишечник и билиарный тракт. Назначают его по 0,2 г (1 капсула) 2 раза в сутки, за 15-20 мин до еды.
Дицетел представляет собой спазмолитик миотропного действия. Препарат избирательно блокирует потенциал-зависимые кальциевые каналы L-типа гладкой мускулатуры кишечника и препятствует избыточному поступлению кальция внутрь клетки.
Дицетел в качестве лекарственного средства эффективно используется для устранения боли, дискомфорта и нарушения моторики при различных нозологиях, в том числе и при СРК. Дицетел, являясь миотропным спазмолитиком, селективно влияющим на тонус гладких мышц ЖКТ, с успехом применяется при лечении абдоминальной боли у больных СРК. Наиболее целесообразно является включение Дицетела в общий комплекс лечебных мероприятий, но в ряде случаев при умеренно выраженном болевом синдроме он может быть эффективен и в виде монотерапии СРК. Кроме того, в ряде случаев отмечена нормализация стула без дополнительного приема слабительных на фоне Дицетела у больных СРК.
Препарат не обладает антихолинергическим, вазодилататорным и антиаритмическим действием. Его назначают по 0,05 г 3 раза в сутки, до еды.
Метеоспазмил содержит миотропный спазмолитик цитрат альверина и пеногаситель симетикон. Альверин обладает модулирующим действием на моторику, а симетикон снижает газообразование в кишечнике. Препарат назначают по 1 капсуле 3 раза в сутки перед едой.
Согласно сложившимся представлениям СРК относят к функциональным заболеваниям на том основании, что не удается обнаружить морфологических изменений, которыми можно было бы объяснить боли, нарушения стула и другие клинические симптомы. Однако в настоящее время такое объяснение не выдерживает критики. Имеется достаточно работ, в которых показано наличие патогистологических изменений слизистой оболочки кишечника при СРК, которыми можно объяснить нарушения моторики и других функций кишечника.
По мере совершенствования клинических критериев СРК этот диагноз уступает место более точным нозологическим формам патологии кишечника. Тем не менее строгое следование Римским критериям предупреждает от грубых диагностических ошибок. Поэтому их следует обязательно использовать в повседневной поликлинической и общетерапевтической практике.
В лечении больных постинфекционным СРК патогенетически обосновано применение кишечных антисептиков и пробиотиков, при тяжелом течении СРК ведущая роль принадлежит психотропным агентам. Трициклические антидепрессанты, ингибиторы рецепторов серотонина и адреналина не только уменьшают немотивированную тревогу и связанную с ней депрессию, но и, воздействуя на центры аналгезии, уменьшают висцеральную гиперчувствительность толстой кишки. При достаточно отчетливом эффекте лечение можно продолжать до года и лишь затем постепенно снижать дозу. Поэтому лечение подобных больных должно осуществляться совместно с психиатром.
В устранении нарушений моторики кишечника важнейшее значение приобретают нейротрансмиттеры, влияющие на висцеральную чувствительность. Наиболее перспективными являются антагонисты рецепторов 5-HT3 и 5-HT4.
В клинической практике самыми известными остаются блокаторы натриевых и кальциевых каналов - гидрохлорида мебеверин (Дюспаталин), пинавериума бромид (Дицетел) и альверина цитрат.
Кишечные инфекции при ВИЧ (СПИД)
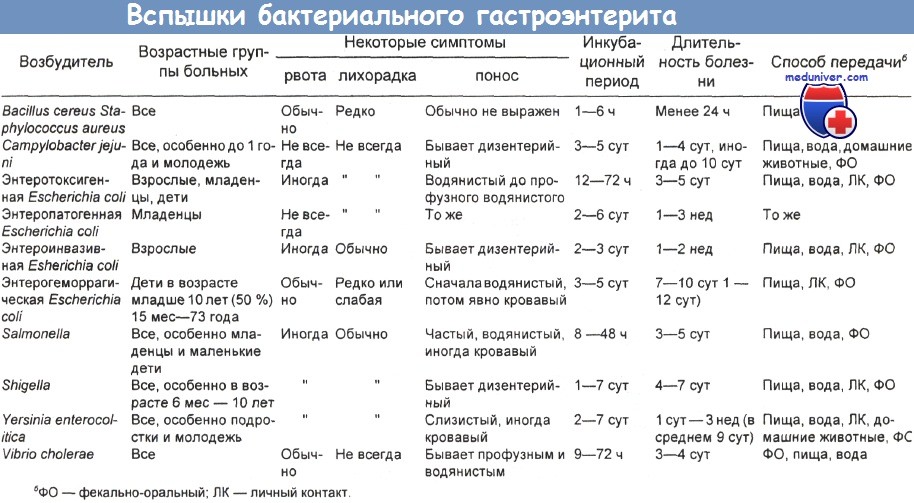
У ВИЧ-инфицированных больных диарея бывает одним из клинических проявлений СПИДа и его опасным для жизни осложнением. Она может сопровождаться лихорадкой, недомоганием и заметным снижением массы тела, приводя в ряде случаев к тяжелой инвалидизации. Такая диарея бывает у ВИЧ-инфицированных пациентов даже без прочих клинических признаков СПИДа. Инфекцию зачастую так трудно лечить, что она приводит к летальному исходу. Этиологическими агентами являются:
(а) цитомегаловирус, Entamoeba histolytica и Cryptosporidium в одной серии наблюдений;
(б) Campylobacter spp., вирус простого герпеса и Neisseria gonorrhoeae в другом исследовании; (в) Campylobacter jejuni, выделенный в серии из четырех пациентов;
(г) Campylobacter jejuni, Salmonella и Listeria monocytogenes (в порядке убывания частоты) — особенно характерны для страдающих диареей больных СПИДом.
В последней группе отмечены пониженное число ОКТ4-клеток и повышенная распространенность кишечных патогенов и внекишечных оппортунистических инфекций. Возможно, одной из причин диареи является непосредственная ВИЧ-инфекция эпителиальных клеток слизистой оболочки. У ВИЧ-положительных пациентов часто обнаруживают более одного патогена.
а) Лечение кишечной инфекции у ВИЧ инфицированных. Пациентам может потребоваться продолжительная антимикробная терапия. Однако даже специфичное лечение с точки зрения облегчения диареи бывает не более эффективным, чем симптоматическое — дифеноксилата гидрохлоридом. Снижение массы тела и мальабсорбция могут сохраняться и даже прогрессировать, несмотря на уничтожение потенциально патогенных микроорганизмов.
Поскольку диарея у больных СПИДом бывает первым симптомом иммунодефицита, нормализация иммунной функции, по-видимому, позволила бы устранить это расстройство. Пока такое решение проблемы невозможно, самым рациональным представляется симптоматическое лечение, причиняющее пациенту минимум дополнительных страданий.
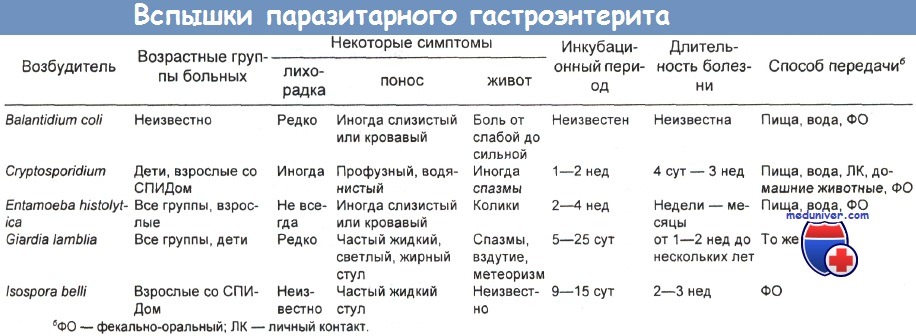
б) СПИД (ВИЧ) энтеропатия. СПИД-энтеропатия представляет собой хроническую стойкую диарею (длительностью более 1 мес) у пациентов с прогрессирующей ВИЧ-инфекцией, при которой самое тщательное обследование, включая дуоденальную биопсию и электронное микроскопирование тонкой кишки, не позволяет выявить этиологический агент.
в) Цианобактериеподобные тельца (ЦБПТ). Цианобактериеподобные тельца (ЦБПТ) обнаруживаются у иммунодефицитных пациентов и путешественников по тропическим странам после потребления ими грязной воды. К симптомам заражения относятся утомляемость, недомогание и небольшая лихорадка, за которыми следует внезапный и сильный водянистый понос. Лечение поддерживающее. Диарея обычно проходит даже у больных СПИДом.
г) Anaerobiospirillum spp.. Эти организмы, относящиеся к одному из родов спиральных бактерий с биполярными пучками жгутиков, могут вызывать у человека хроническую диарею. Отмечено заражение ими от домашних животных. Эти бактерии можно выращивать в анаэробных условиях. Они обладают определенным инвазивным и патогенным потенциалом, особенно у иммунодефицитных пациентов.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром раздраженного кишечника (СРК) - причины, признаки, лечение
Патофизиология: нарушение взаимодействия между головным мозгом и кишечником приводит к ненормальному формированию физиологических раздражителей, вызывающих изменения сократительной способности, усиление сократимости, спазмы и висцеральную гиперчувствительность/гиперальгезию в сочетании со снижением порога толерантности к объему кишечного содержимого.
Ввиду отсутствия каких-либо специфических тестов или маркеров диагноз СРК устанавливается методом исключения (термином СРК часто злоупотребляют!) => Римские критерии III применяются как стандартизированные диагностические критерии.
Важно отличать синдром раздраженного кишечника (СРК) от соответствующих симптомов других доброкачественных/ злокачественных заболеваний. Нередко отмечается частичное совпадение с некоторыми функциональными нарушениями и изменениями личности. Высокая вероятность возникновения фрустрации у больного (качество жизни) и врача (боязнь отсутствия улучшений), значительные финансовые затраты на здравоохранение.
б) Симптомы синдрома раздраженного кишечника (СРК):
• Абдоминальные симптомы: боль/дискомфорт с облегчением состояния после стула, вздутие живота, отрыжка, ГЭРБ, тошнота, рвота.
• Изменение стула: запоры, поносы, смешанные симптомы; императивные позывы, отхождение слизи и крови, чувство неполной эвакуации, натуживание.
• Часто связанные, но недиагностированные симптомы: фибромиалгия, головная боль, боль в спине, симптомы со стороны половых органов и мочевой системы.
• Психосоциальные симптомы: тревожность, панические атаки, изменения настроения, расстройства сна и т.д.

в) Дифференциальный диагноз:
• Другие доброкачественные/злокачественные причины болей или дискомфорта в животе, например, частичное нарушение проходимости (спайки), дивертикулярная болезнь и т.д.
• Другие доброкачественные/злокачественные причины запоров/обструкции.
• Другие причины функциональных запоров, например, медленнотранзитный запор, дисфункция тазового дна и т.д.
• Сочетание СРК с любой из вышеперечисленных причин.
г) Патоморфология. Первичные патологические изменения толстой кишки отсутствуют.
д) Обследование при синдроме раздраженного кишечника (СРК):


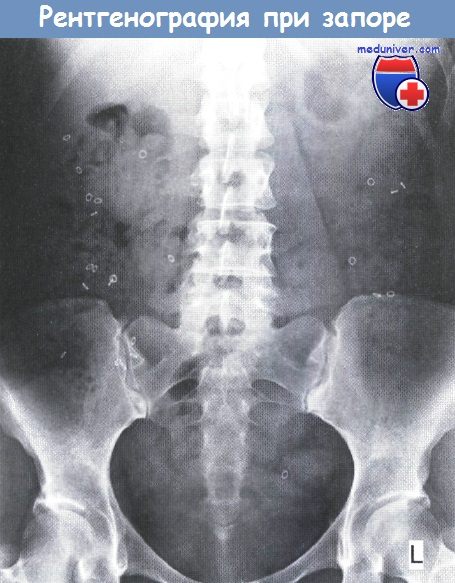
Исследование с рентгеноконтрастными метками при медленнотранзитном запоре (инертная толстая кишка).
е) Классификация синдрома раздраженного кишечника (СРК):
• СРК с запорами => твердый/комковатый стул >25%, жидкий/водянистый стул < 25%.
• СРК с диареей => жидкий/водянистый стул > 25%, твердый/комковатый - < 25%.
• СРК со смешанными симптомами => твердый/ комковатый стул >25%, жидкий/ водянистый стул >25%.
• Недифференцированный СРК с запорами => отсутствие значимых изменений консистенции стула.
• СРК с изменяющейся симптоматикой => изменения симптомов во времени.
ж) Лечение без операции синдрома раздраженного кишечника (СРК):
1. Общее. Даже при рефрактерном к терапии СРК => первичное лечение - неоперативное:
• Подбадривание, консультация, обучение.
• Изменение диеты: устранение пусковых механизмов, увеличение приема жидкости (> 1,5-2 л/день).
• Регуляция стула: > 20-30 г клетчатки, увеличивающей объем, но возникает риск увеличения метеоризма!
• Психосоциальная гигиена, психологическая поддержка.
• Акупунктура?
• Пробиотики?
2. Боль:
• Преимущества назначения гладкомышечных спазмолитиков для купирования боли неясны.
• Возможно назначение антидепрессантов в небольших дозах.
4. Диарея:
• Медикаментозная терапия: лоперамид, дифеноксилат/атропин, холестирамин, алосетрон (селективный агонист серотониновых 5-НТЗ рецепторов, риск инте-стинальной ишемии).
з) Операция при синдроме разраженного кишечника (СРК)
Показания:
• Почти никогда не показано за исключением случаев, когда высоко вероятно функциональное улучшение (внимание: ненужные операции!).
• Резекционные варианты хирургического лечения при запорах без нарушения проходимости (например, субтотальная резекция/колэктомия), связанные с высокой вероятностью неудовлетворительных результатов (неудовлетворенность больного, низкое качество жизни, рецидивы толстокишечной обструкции, диарея).
Хирургический подход - не применим.
и) Результаты лечения синдрома раздраженного кишечника (СРК). Персистирующие или рецидивные симптомы ожидаемы, но при ведении и поддержке => большинство больных могут находиться в хорошем функциональном состоянии.
к) Наблюдение и дальнейшее лечение. Повторные функциональные исследования (боль, запоры/диарея, качество жизни, пусковые факторы) с регулярной периодичностью.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром раздражения кишечника – нарушение функций кишечника, обусловленное расстройствами нервной регуляции и психоэмоциональными расстройствами. Сопровождается дискомфортом и постоянной ноющей или резкой болью в животе, проходящей после дефекации, чувством неполного опорожнения кишечника. Характерны императивные позывы к дефекации, возможно выделение слизи с калом, изменение частоты стула, консистенции кала. Лабораторная и инструментальная диагностика направлена на исключение органической патологии пищеварительного тракта. Лечение синдрома включает диетотерапию, психотерапию, прием медикаментозных средств.
МКБ-10


Общие сведения
Синдром раздраженного кишечника – функциональное расстройство работы толстого кишечника, симптомокомплекс, характеризующийся продолжительным (до полугода) и регулярным (более трех дней ежемесячно) появлением боли в животе и нарушения стула (запоры или поносы). СРК – функциональное заболевание, связано с расстройством кишечной перистальтики и переваривания пищи. Это подтверждают нерегулярность жалоб, волнообразное течение без прогрессирования симптоматики. Рецидивы заболевания нередко провоцируются стрессовыми ситуациями. Потерь в весе не отмечается.
Среди населения развитых стран синдром раздраженного кишечника встречается у 5-11% граждан, женщины страдают им в два раза чаще мужчин. Наиболее характерен для возрастной группы 20-45 лет. При выявлении симптоматики СРК после 60 лет необходимо проводить тщательное обследование на предмет органических патологий (дивертикулез, полипоз, рак толстого кишечника). Синдром раздраженного кишечника в этой возрастной группе встречается более чем в полтора раза реже.

Причины СРК
В настоящее время причины возникновения и механизмы развития синдрома раздраженного кишечника изучены недостаточно. Выявлено несколько факторов, оказывающих влияние на функциональное состояние толстого кишечника и способствующие его раздражению. Наиболее явно прослеживается зависимость клинического течения синдрома раздраженного кишечника от психологических факторов, что позволяет предположить психо-нейрогенные механизмы развития заболевания. Отмечено, что в 32-44% случаев возникновению патологии предшествовало сильное психоэмоциональное потрясение, у многих больных СРК отмечаются депрессии, ипохондрия, бессонница, различные фобии и другие невротические расстройства.
Факторы риска
К факторам, способствующим возникновению заболевания, специалисты в области современной проктологии относят:
- физические травмы;
- инфекционные поражения кишечника (дизентерия, эшерихиозы, сальмонеллез и др.) в анамнезе;
- висцеральную гипералгезию (гиперчувствительность кишечника);
- гормональный статус (женщины склонны к возникновению приступов раздраженного кишечника в период менструации);
- генетическая предрасположенность (СРК чаще отмечается у обоих близнецов в однояйцевых парах, чем в двухяйцевых).
Классификация
Клиническая классификация синдрома раздраженного кишечника основывается на преобладании тех или иных нарушений дефекации: СРК с преобладанием запора, поноса, смешанный и неклассифицируемый.
Симптомы СРК
Основные клинические проявления синдрома раздраженного кишечника: боль и нарушения стула (запоры, диарея, их чередование). Боль в животе при СРК обычно локализуется в нижней части живота, имеет тупой, ноющий характер, но может проявляться и острыми схваткообразными приступами. Болезненность усиливается после приема пищи, после дефекации ослабляются, у женщин приступы часто возникают непосредственно перед и во время менструации. Ночные боли, мешающие сну, нехарактерны.
Изменение характера дефекации может быть как в сторону запоров (стул реже одного раза в 3 дня), так и в виде диареи (частый и жидкий стул). Диарея обычно возникает утром и редко бывает чаще 2-5 раз в день, по ночам обычно не беспокоит. Зачастую имеет место чередование периодов запора с поносами. Кроме того, больные могут отмечать учащение позывов к дефекации, повышенное газообразование. При синдроме раздраженного кишечника общая масса выделяемого за сутки кала обычно не увеличивается.
Среди внекишечных проявлений СРК могут отмечаться тошнота, отрыжка, рвота, боль в правом подреберье, дизурия, головные боли, слабость, зябкость пальцев. Иногда отмечаются нарушения сна, затруднения дыхания, невозможность лежать на левом боку. У многих пациентов синдром раздраженного кишечника сопровождается психоневрологическими расстройствами, сексуальной дисфункцией.
Критерии, указывающие на органический характер проблемы, включают: пожилой возраст пациентов, онкологически осложненный семейный анамнез, лихорадку, изменения внутренних органов при физикальном обследовании (гепато- и спленомегалия), выявление патологических маркеров при лабораторных исследованиях, ничем не обоснованную потерю массы тела, клинические проявления по ночам. Если отмечаются данные признаки, то необходимо заподозрить какое-либо органическое заболевание толстого кишечника и провести всестороннее обследование для его исключения.
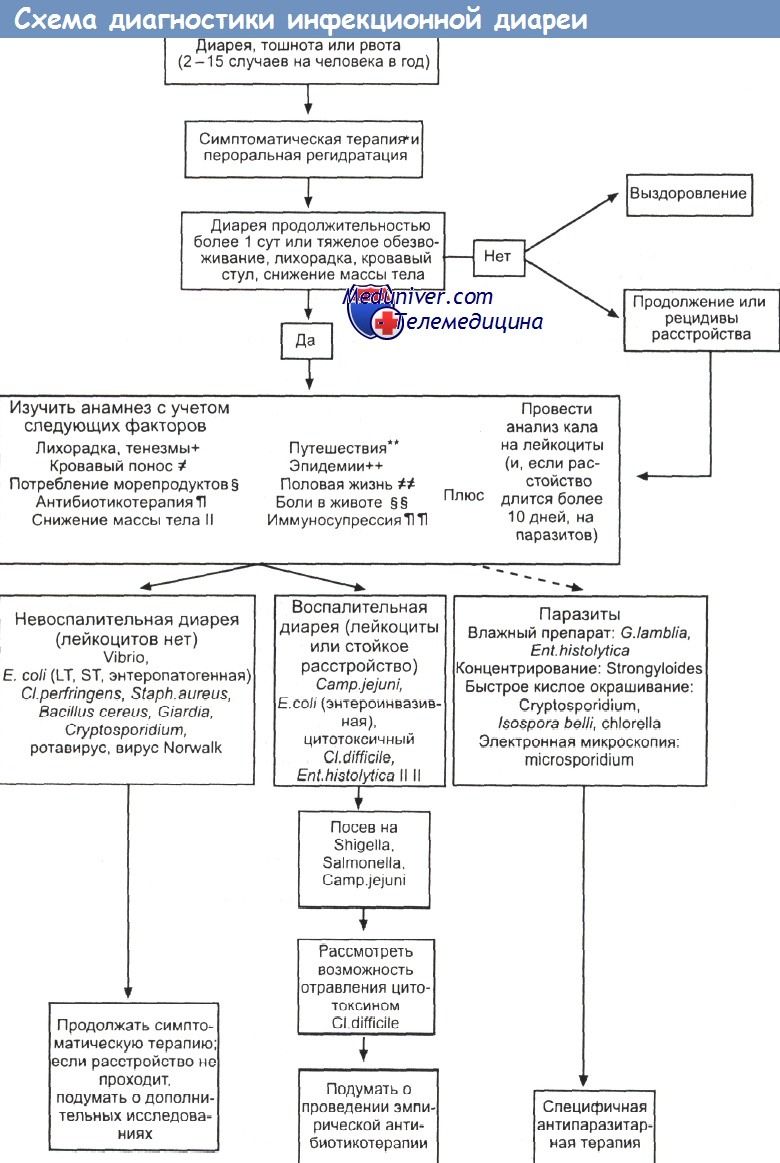
Диагностика

Обследование осуществляется специалистом-проктологом. Наряду с клинической симптоматикой и данными физикального обследования, в качестве диагностических мер при подозрении на синдром раздраженного кишечника применяются лабораторные и инструментальные исследования, направленные в первую очередь на исключение или выявления других хронических органических патологий пищеварительного тракта, которые могут проявляться сходной симптоматикой.
Лабораторные методы исследования представлены общим и биохимическим анализом крови, анализом кала на скрытую кровь, стеаторею, копрограммой, бакпосевом кала. Изменения нормальных показателей при лабораторной диагностике говорят об органическом характере патологического процесса, при СРК результаты анализов в норме.
К инструментальным методам диагностики, применимым при синдроме раздраженного кишечника, относятся УЗИ брюшной полости, КТ кишечника, рентгенографические обследования (ирригоскопия, рентгенография кишечника), эндоскопические исследования (колоноскопия, ректороманоскопия). Данные этих исследований также исключают органические поражение кишечника, подтверждая функциональный характер расстройства. Помимо обследования пищеварительного тракта, женщинам показана консультация гинеколога. Пациентам с СРК необходимо проконсультироваться с психотерапевтом.
Лечение СРК
Лечение пациентов с синдромом раздраженного кишечника затруднено в связи с недостаточно изученными механизмами его возникновения и развития. На сегодняшний день единой эффективной схемы лечения не выработано. Стоит отметить высокий процент эффективности плацебо при лечении этой патологии, что говорит о значительной зависимости ее течения от психологических установок. Значительная роль психо-эмоционального фактора подразумевает участие в лечении психотерапевта.
В комплекс терапевтических методик при лечении синдрома раздраженного кишечника входят диетическое питание, активный образ жизни, влияние на эмоциональное состояние пациента и при необходимости лекарственная терапия для облегчения клинической симптоматики. Рекомендации по диетическому питанию различаются в зависимости от преобладания в клинике запоров и поносов, но всем больным с СРК необходимо отказаться от продуктов, раздражающих слизистую оболочку кишечника, способствующих избыточному продуцированию желудочного сока и желчи, а также грубой пищи, способной механически повредить кишечную стенку. При диареях из рациона также удаляются продукты, содержащие растительную клетчатку, рекомендованы вяжущие средства, в то время как при преобладании запоров в рацион вводятся злаки, овощи, хлеб с отрубями и исключаются продукты, затрудняющие прохождение пищевого сока.
Больным с синдромом раздраженного кишечника рекомендована физическая активность, прогулки, аэробика. Нередко назначаются курсы лечебной физкультуры. Кроме того, желательно нормализовать режим дня, отказаться от деятельности, богатой стрессовыми ситуациями, стараться избегать эмоциональных нагрузок и переживания. Рекомендованы психотерапевтические методики.
Для восстановления и нормализации естественной кишечной флоры больным с синдромом раздраженного кишечника прописаны препараты кишечных бактерий. Помимо этого, лекарственные средства могут применяться для облегчения боли (спазмолитические препараты), купирования диареи (лоперамид) и разрешения запора (слабительные средства растительного происхождения - лактулоза). В случае выраженных неврологических симптомах могут назначаться успокоительные средства (валериана, пустырник и др.), легкие снотворные. Показана рефлексотерапия, нейроседативный массаж, электросон, релаксирующие ароматические ванны и фитованны с валерианой. Транквилизаторы, антидепрессанты, нейролептики назначаются только по показаниям после консультации с психиатром.
Прогноз и профилактика
В качестве профилактических мер для синдрома раздраженного кишечника стоит отметить нормализацию питания и образа жизни (сбалансированная диета, регулярные приемы пищи, избегание гиподинамии, злоупотребления алкоголем, кофе, газированными напитками, острыми и жирными продуктами), поддержание положительной эмоциональной обстановки, прием лекарственных средств строго по показаниям.
Синдром раздраженного кишечника не относится к прогрессирующим заболеваниям, несмотря на продолжительное течение, он не склонен к осложнениям. В 30% случаев имеет место излечение. Иногда проходит самостоятельно в связи с изменением психологической обстановки и её нормализацией. Прогноз благоприятный, излечение во многом зависит от коррекции сопутствующих нервно-психических проявлений.
1. Клинические рекомендации Российской гастроэнтерологической ассоциации, Ассоциации колопроктологов России по диагностике и лечению больных с синдромом раздраженного кишечника / Ивашкин В.Т., Шелыгин Ю.А., Баранская Е.К. и др. - 2014
2. Синдром раздраженного кишечника: от патогенеза и диагностики к лечению / Соловьева Г.А. // Внутренняя медицина - 2007 - №2
3. Синдром раздраженного кишечника: Глобальная перспектива / Практические Рекомендации Всемирной Гастроэнтерологической Организации - 2015
Что такое СПИД (синдром приобретённого иммунного дефицита) -
Синдром приобретённого иммунного дефицита (СПИД, синдром приобретенного иммунодефицита, англ. AIDS) - состояние, развивающееся на фоне ВИЧ-инфекции (англ. Human immunodeficiency virus, HIV) и характеризующееся падением числа CD4+ лимфоцитов, множественными оппортунистическими инфекциями и неинфекционными заболеваниями. По сути является терминальной стадией ВИЧ-инфекции.
Что провоцирует / Причины СПИДа (синдрома приобретённого иммунного дефицита):
СПИД вызывается вирусом иммунодефицита человека, относящимся к семейству ретровирусов, роду лентивирусов.
Как и все ретровирусы, ВИЧ имеет особенность репликации, называемую обратной транскрипцией, и свойство поражать клетки крови человека, имеющие на своей поверхности CD4-рецепторы (CD4+ Т-лимфоциты, макрофаги).
Оболочка вируса состоит из двуслойной липидной мембраны, на поверхности которой имеется ряд белков, таких как:
gp41 - трансмембранный гликопротеин, TM (англ. Transmembrane glycoprotein) и
gp120 - поверхностный гликопротеин SU (англ. Surface glycoprotein).
Патогенез (что происходит?) во время СПИДа (синдрома приобретённого иммунного дефицита):
С помощью gp120 (поверхностного гликопротеина) ВИЧ присоединяется к антиген-CD4 рецептору и ко-рецептору, находящихся на поверхностной мембране клеток. Для Т-лимфоцитов ко-рецептором является CXCR-4, а для макрофагов - CCR-5.
Клеточные мембраны клетки и вируса сливаются, вирус проникает внутрь клетки, где высвобождается вирусная РНК из капсида и начинается с помощью обратной транскриптазы, копирование двух нитей ДНК на вирусной РНК (обратная транскрипция).
Произведённая ДНК проникает внутрь ядра клетки-хозяина и интегрируется с помощью энзима интегразы в хромосому хозяина. С помощью РНК-полимеразы начинается синтез вирусного генома и информационной РНК вирусных белков (англ. RNA-messenger). С информационной РНК на рибосомах клетки считываются вирусные энзимы и структурные белки.
Синтезированные РНК выходят из ядра клетки в цитоплазму, где начинается образование нового вируса. Вирусный геном упорядочивает фермент - протеаза, а с помощью gp41 и gp120 формируется новая оболочка вируса. Новые вирусные частицы отпочковываются от поверхности клетка, захватывая часть её мембраны, и вирусы выходят в кровяное русло, а CD4+ лимфоцит хозяина погибает.
В период острой фазы ВИЧ-инфекции отсутствие специфического иммунного ответа позволяет вирусу активно реплицироваться и достигать высоких концентраций в крови. Вирус заселяет различные ткани, в первую очередь органы лимфатической системы, и разрушает CD4 лимфоциты.
В лимфоидной ткани ВИЧ размножается в течение всей ВИЧ-инфекции, поражая макрофаги, активированные и покоящиеся CD4 лимфоциты, фолликулярные дендритные клетки. Количество клеток, содержащих провирусную ДНК, в лимфоидной ткани в 5-10 раз выше, чем среди клеток крови, а репликация ВИЧ в лимфоидной ткани на 1-2 раза выше, чем в крови. Таким образом, основным резервуаром ВИЧ служат лимфатические узлы.
Кроме того в дендритных клетках лимфатических узлов вирус сохраняется длительное время после периода острой виремии и также является резервуаром инфекции.
Для активации лимфоцитов CD8 и образования антигенспецифических цитотоксических T-лимфоцитов необходимо представление пептидного антигена в комплексе с человеческим лейкоцитарным антигеном класса I (англ. en:Human leukocyte antigen). Дендритные клетки необходимы для начала первичных антигенспецифичных реакций. Они захватывают антигены, перерабатывают и переносят их на свою поверхность, где, в комплексе с дополнительными стимулирующими молекулами, они активируют T-лимфоциты. Зараженные клетки часто не выделяют дополнительных стимулирующих молекул и поэтому не способны вызвать образование достаточного числа клеток ответа (B- и T-лимфоцитов), функция которых зависит от дендритных клеток.
После завершения обратной транскрипции в CD4 лимфоците, вирусный геном представлен провирусной невстроенной ДНК. Для встраивания провирусной ДНК в геном клетки-хозяина, и для образования новых вирусов необходима активация T-лимфоцитов. Контакт лимфоцитов CD4 и антигенпредставляющих клеток в лимфоидной ткани, наличие вирусов на поверхности фолликулярных дендритных клеток и присутствие провоспалительных цитокинов (ИЛ-1, ИЛ-6 и ФНОα) способствует и поддерживает размножению ВИЧ в инфицированных клетках. Поэтому лимфоидная ткань служит самой благоприятной средой для репликации ВИЧ.
Генетические факторы
Некоторые генетические факторы могут предохранять от заражения ВИЧ. Так например: Люди имеющие мутации в CCR5 (корецептор М-тропных штаммов вируса) мало или совсем не восприимчивы к М-тропным штаммам ВИЧ-1, но заражаются Т-тропными штаммами.
Гомозиготность по HLA-Bw4 является предохраняющим фактором от прогрессирования болезни. У гетерозигот по локусам HLA класса I иммунодефицит развивается медленнее, чем у гомозигот.
Исследования показали, что у носителей HLA-B14, B27, B51, B57 и C8 инфекция прогрессирует медленнее, а у носителей HLA-A23, B37 и B49 иммунодефицит развивается быстро. У всех ВИЧ-инфицированных с HLA-B35 СПИД развивался не ранее, чем через 8 лет после заражения.
Исследования также показали: у половых партнеров, несовместимых по HLA класса I, риск заражения ВИЧ при гетеросексуальных контактах ниже.
Иммунитет при СПИДе
В острой фазе ВИЧ-инфекции, в стадии виремии, происходит резкое снижение CD4+ T-лимфоцитов за счёт прямого лизирующего действия вируса и нарастание числа копий вирусной РНК в крови.
После этого отмечается стабилизация процесса с некоторым увеличением числа CD4 клеток не достигающим, однако, нормальных величин.
Положительная динамика обусловлена увеличением числа цитотоксических CD8+ Т-лимфоцитов. Эти лимфоциты способны уничтожать ВИЧ-инфицированные клетки напрямую путем цитолиза без ограничения по человеческому лейкоцитарному антигену класса I (англ. Human leukocyte antigen-HLA).
Кроме того они секретируют подавляющие факторы (хемокины), такие как RANTES, MIP-1alpha, MIP-1beta, MDC, препятствующие размножению вируса путём блокировки корецепторов.
ВИЧ специфичные CD8+ лимфоциты играют главную роль в контроле острой фазы ВИЧ-инфекции, однако при хроническом течении инфекции не коррелируется с виремией, так как:
• Пролиферация и активация лимфоцитов CD8+ зависит от антиген-специфичных T-хелперов CD4.
• Лимфоциты CD8+ также могут заражаться ВИЧ, что может вести к снижению их числа.
Синдром приобретённого иммунодефицита является терминальной стадией ВИЧ-инфекции, развивается, у большинства больных, при падении числа CD4+ Т-лимфоцитов, крови ниже 200 клеток/мл (норма CD4+ T-лимфоцитов 1200 клеток/мл).
Депрессию CD4+ клеток при ВИЧ-инфекции объясняют следующими теориями:
• Гибель CD4+ T-лимфоцитов в результате прямого цитопатического действия ВИЧ
• ВИЧ поражает в первую очередь активированные лимфоциты CD4, а поскольку специфичные к ВИЧ лимфоциты входят в число первых клеток, активируемых в ходе ВИЧ-инфекции, они страдают одними из первых.
• Изменение вирусом клеточной мембраны CD4+ T-лимфоцитов, что ведёт их к слиянию между собой с образованием гигантских синцитиев, которое регулируется LFA-1 (англ. Lymphocyte function-associated antigen 1)
• Катастрофа CD4 клеток антителами, как результат антител-зависимого цитотоксического действия (англ. ADCC-antibody-dependent cellular cytotoxicity).
• Активация естественных клеток-киллеров[49][50].
• Аутоиммунная катастрофа
• Связывание белка вируса gp120 с CD4-рецептором (маскировка CD4-рецептора) и как результат - невозможность опознания антигена, невозможность взаимодействия CD4 с HLA класса II.
• Запрограммированной клеточной смертью.
• Анергия иммунного ответа (греч. Ανεργία - праздность, безделье, англ. Anergy).
B-лимфоциты при ВИЧ-инфекции подвергаются поликлональной активации и выделяют большое количество иммуноглобулинов, ФНОα, интерлейкин-6 и лектин DC-SIGN, который способствует проникновению ВИЧ в T-лимфоциты.
Кроме того наблюдается значительное снижение интерлейкина-2, вырабатываемого CD4-хелперами 1 типа и имеющего критическое значение в активации цитотоксических Т-лимфоцитов (CD8+, CTL) и подавление вирусом секреции макрофагами интерлейкина-12 - ключевого цитокина в образовании и активации T-хелперов 1 типа и NK-лимфоцитов (англ. Natural killer cells).
Антитела к ВИЧ
По одним данным, у 99 % инфицированных, антитела обнаруживаются в течение первых 12 недель (6 - 12 недели) после первичного контакта с вирусом. По другим данным: у 90-95 % в течение 3-х месяцев после заражения, у 5-9 % - через 6 месяцев, 0,5-1 % - в более поздние сроки).
Другая группа анти-gp120 антител, участвующая в антител-зависимом цитотоксическом действии (англ. ADCC) и уничтожении инфицированных ВИЧ CD4+ клеток, может уничтожать и неинфицированные клетки, рецепторы которых связаны свободным gp120, циркулирующим в крови - эффект названный: Innocent bystanders (Bystander killing).
Симптомы СПИДа (синдрома приобретённого иммунного дефицита):
Клинические стадии ВОЗ для взрослых и подростков ≥ 15 лет.
• Острая ВИЧ-инфекция
o Асимптоматическая
o Острый ретровирусный синдром
• Клиническая стадия 1
o Асимптоматическая
o Персистирующая генерализованная лимфаденопатия (ПГЛ)
• Клиническая стадия 2
o Себорейный дерматит
o Ангулярный хейлит
o Рецидивирующие язвы полости рта (два или более эпизода в течение 6 месяцев)
o Опоясывающий лишай (распространённый лишай)
o Рецидивирующие инфекции дыхательных путей - синусит, средний отит, фарингит, бронхит, трахеит, (два или более эпизода в течение 6 месяцев)
o Грибковые поражения ногтей
o Папулёзный зудящий дерматит
• Клиническая стадия 3
o Волосатая лейкоплакия полости рта
o Необъяснимая хроническая диарея продолжительностью более 1 месяца
o Рецидивирующий кандидоз полости рта (два или более эпизода в течение 6 месяцев)
o Тяжёлая бактериальная инфекция (пневмония, эмпиема, гнойный миозит, инфекции костей или суставов, менингит, бактеримия)
o Острый язвенно-некротический стоматит, гингивит или периодонтит
• Клиническая стадия 4 (*)
o Легочной туберкулёз
o Внелегочной туберкулёз (исключая лимфаденопатию)
o Необъяснимая потеря веса (более 10 % в течение 6 месяцев)
o ВИЧ истощающий синдром
o Пневмоцистная пневмония
o Тяжёлая или подтверждённая рентгенологически пневмония (два или более эпизода в течение 6 месяцев)
o Цитомегаловирусный ретинит (с или без колита)
o вирус простого герпеса (англ. HSV) (хронический или персистирующий более 1 месяца)
o Энцефалопатия
o Прогрессирующая мультифокальная лейкоэнцефалопатия
o Саркома Капоши и другие ВИЧ-обусловленные злокачественные новообразования
o Токсоплазмоз
o Диссеминированная грибковая инфекция (кандидоз, гистоплазмоз, кокцидиоидомикоз)
o Криптоспоридиоз
o Криптококковый менингит
o Инфекция вызванная нетуберкулёзными микобактериями, диссеминированная микобактеримия (англ. MOTT)
(*) Если подкрепляются достаточными доказательствами могут быть включены: карцинома заднепроходного отверстия и лимфома (Т-клеточная Ходжкинская лимфома)
Клиническая классификация ВИЧ-инфекции
1. Стадия инкубации
2. Стадия первичных проявлений Варианты течения:
• А. Бессимптомное
• Б. Острая инфекция без вторичных заболеваний
• В. Острая инфекция с вторичными заболеваниями
3. Субклиническая стадия
4. Стадия вторичных заболеваний
• 4А. Потеря массы тела менее 10 %, грибковые, вирусные, бактериальные поражения кожи и слизистых, повторные фарингиты, синуситы, опоясывающий лишай.
• Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
• 4Б. Потеря массы тела более 10 %, необъяснимая диарея или лихорадка более месяца, повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов, локализованная саркома Капоши, повторный или диссеминированный опоясывающий лишай.
• Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
• 4В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы.
• Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
5. Терминальная стадия
Разрушение CD4+ лимфоцитов является главной причиной прогрессивного ослабления иммунной системы при ВИЧ инфекции, которая приводит, в конечном счёте, к синдрому приобретенного иммунодефицита, СПИД.
СПИД - это стадия ВИЧ-инфекции, при которой развиваются бактериальные, грибковые, вирусные, протозойные инфекции (оппортунистические инфекции) и неинфекционные заболевания, как проявление катастрофы иммунной системы в результате падения числа CD4+ лимфоцитов ниже определённого уровня. По классификации CDC диагноз СПИДа может выставляться при положительных тестах на ВИЧ и количестве CD4+ лимфоцитов ниже 200 клеток/мл. - категории А3, В3 и определённых патологических состояниях включённых в категорию С.
Критериями СПИДа, для взрослых и подростков, согласно протоколам ВОЗ 2006 г. и классификации CDC будут:
Бактериальные инфекции
• Легочной и внелегочной туберкулёз
• Тяжёлые бактериальные или рецидивирующие пневмонии (два или более эпизода в течение 6 месяцев)
• Инфекция вызванная атипичными микобактериями (Mycobacterium avium), диссеминированная микобактеримия
• Сальмонеллезная септицемия
Грибковые инфекции
• Кандидозный эзофагит
• Криптококкоз, внелегочной, криптококковый менингит
• Гистоплазмоз, внелегочной, диссеминированный
• Пневмоцистная пневмония вызываемая Pneumocystis jirovecii (Видовое название возбудителя Pneumocystis carinii было изменено на Pneumocystis jiroveci.)
• Кокцидиоидомикоз, внелегочной
Вирусные инфекции
• Инфекция вирусом простого герпеса (англ. Herpes simplex virus, HSV): хронический или персистирующий более 1 месяца, хронические язвы на коже и слизистых или бронхит, пневмонит, эзофагит
• Цитомегаловирусная инфекция, с поражением любого органа, кроме печени, селезенки и лимфоузлов. Цитомегаловирусный ретинит.
• Инфекция вирусом герпеса человека 8 типа (англ. Kaposhi Sarkoma Herpes Virus, KSHV)
• Инфекция папилломавирусом человека (англ. Human papillomavirus, HPV), в том числе рак шейки матки.
• Прогрессирующая мультифокальная лейкоэнцефалопатия
Протозойные инфекции
• Токсоплазмоз
• Криптоспоридиоз с диареей, продолжающейся более месяца
• Микроспоридиоз
• Изоспороз, с диареей более 1 мес
Другие заболевания
• Саркома Капоши
• Рак шейки матки, инвазивный
• Неходжкинская лимфома
• ВИЧ-энцефалопатия, ВИЧ-деменция
• ВИЧ истощающий синдром
• Вакуолярная миелопатия
Прогноз
Современные методы терапии обеспечивают высокий уровень выживаемости среди больных ВИЧ/СПИД. По данным на 2008 год выживаемость при современной терапии ВИЧ/СПИД составляет от 85,1 % до 99,3 %), в зависимости от того, насколько своевременно диагностировано заболевание и начато лечение.
На сегодняшний день говорить о времени развития СПИДа у ВИЧ-положительных пациентов, находящихся на современной терапии, некорректно. Поскольку современные схемы лечения разработаны в конце девяностых годов, и постоянно дополняются новыми разрабатываемыми классами препаратов. Считается, что ВИЧ-инфицированный находящийся на терапии, может прожить несколько десятилетий или всю жизнь. Однако большое влияние на качество и продолжительность жизни оказывают различные побочные эффекты от препаратов, применяемых при лечении ВИЧ. Прогрессирование ВИЧ зависит от многих факторов, в том числе: от количества CD4 лимфоцитов и числа копий вирусной РНК на момент начала лечения, возраста пациента, уровня доступной медицинской помощи, приверженности больного лечению и появления резистентных штаммов вируса.
Профилактика СПИДа (синдрома приобретённого иммунного дефицита):
Специфическая иммунопрофилактика ВИЧ-инфекции не разработана.
К медицинским профилактическим мероприятиям относятся:
1. Обследование доноров крови, лиц из групп риска.
2. Обследование на антитела к ВИЧ всех беременных.
3. Контроль деторождения у инфицированных женщин и отказ от грудного вскармливания их детей.
4. Пропаганда безопасного секса (то есть использования презервативов).
Профилактика инфицирования в медицинских учреждениях.
Наибольшую опасность распространения ВИЧ представляет кровь. Необходимо тщательно избегать случайных повреждений кожных покровов острыми инструментами. Все манипуляции с больными, а также работу с биологическими материалами от больного медицинские работники проводят в резиновых перчатках и масках. Кроме того, необходимо соблюдать все меры предосторожности, предусмотренные при работе с больными вирусным гепатитом В. Если все же произошёл контакт слизистой оболочки или поврежденной кожи медицинского работника с биологической жидкостью, потенциально содержащей ВИЧ, следует незамедлительно (желательно в первые три часа) начать курс постконтактной профилактики антиретровирусными препаратами, что позволит в несколько раз снизить вероятность инфицирования.
Обязательно тщательное мытье рук после снятия перчаток и индивидуальной одежды перед тем, как покинуть помещение, где проводится работа с потенциально инфицированным материалом.
Госпитализация больных СПИД и ВИЧ-инфицированных должна осуществляться так, чтобы предотвратить распространение инфекции, а также с учетом требований по содержанию больных с измененным поведением при поражении центральной нервной системы.
При лечении больных с ВИЧ-инфекцией необходимо применять инструментарий и шприцы только одноразового использования.
При загрязнении предметов обихода, постельных принадлежностей, окружающей среды выделениями больного необходимо проводить обработку дезинфицирующими средствами (0,2%-ный раствор гипохлорита натрия, этиловый спирт).
При соблюдении элементарных правил предосторожности общение с больными является полностью безопасным.
К каким докторам следует обращаться если у Вас СПИД (синдром приобретённого иммунного дефицита):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о СПИДа (синдрома приобретённого иммунного дефицита), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

