Витамин д при дисбактериозе у детей
Обновлено: 24.04.2024
Рассмотрены особенности диагностики и лечения лямблиоза у детей. Определена роль диетотерапии и возможности применения энтеросорбентов в комплексном лечении пациентов с лямблиозом и сопутствующим дисбактериозом кишечника.
Peculiarities of diagnostics and treatment of lambliosis with children were considered. The meaning of dietary therapy and the possibilities of interosorbents use in complex therapy of patients with lambliosis and satellite intestine dysbacteriosis were specified.
Лямблиоз является одним из самых распространенных и часто встречающихся протозоозов, протекающим как в виде латентного паразитоносительства, так и в виде манифестных форм с преимущественным поражением тонкого кишечника. Основным источником инвазии является зараженный человек. Механизм передачи заболевания фекально-оральный. Пути распространения — водный, контактный, пищевой.
Воздействие лямблий на организм хозяина многообразно. Вегетативные формы, фиксируясь на поверхности энтероцитов, не только перекрывают всасывательную поверхность кишки и потребляют готовые питательные вещества, но и вызывают механическое и токсическое повреждение поверхности кишечника, запуская целый ряд патологических механизмов: сенсибилизацию организма продуктами распада лямблий и формирование аллергодерматозов, нарушение синтеза ферментов и развитие вторичного синдрома мальабсорбции, формирование абдоминального синдрома, нарушение функции печени, снижение синтеза иммуноглобулинов, формирование дисбиотических нарушений в кишечнике [1, 3–5].
Полиморфизм клинических признаков лямблиоза зачастую затрудняет диагностику данного заболевания [1, 12]. Согласно классификации ВОЗ нами ежегодно регистрируются: лямблиоз без клинических проявлений (латентный) в 2% случаев, лямблиоз с клиническими проявлениями (манифестный) в 98% случаев. Из манифестных форм кишечную форму заболевания мы наблюдаем в 15% случаев, билиарно-панкреатическую форму — в 9%, форму с внекишечными проявлениями — в 30%, смешанную форму — в 44% случаев соответственно.
Наши исследования показали, что в целом кишечный синдром при различных формах лямблиоза проявляется: болью в животе у 30% больных, диареей у 57%, запорами у 29%, тошнотой и анорексией у 70% пациентов соответственно. У 20–40% детей в зависимости от формы заболевания имеет место лактазная недостаточность. Дисбактериоз кишечника при лямблиозе мы регистрируем у всех детей и подростков — 100% [6].
Под дисбактериозом кишечника понимают клинико-лабораторный синдром, связанный с изменением качественного и/или количественного состава микрофлоры кишечника с последующим развитием метаболических и иммунологических нарушений и возможным развитием желудочно-кишечных расстройств [9]. Многими исследователями доказано, что дисбактериоз кишечника является не только сопутствующим клинико-лабораторным синдромом основной соматической патологии желудочно-кишечного тракта, но и может самостоятельно являться дебютом многих патологических состояний, особенно у детей раннего возраста.
Терапия лямблиоза преследует цель полной эрадикации лямблий из кишечника, поэтому ее успешность во многом зависит от комплексного подхода к лечению, включающего назначение: противолямблиозных средств, энтеросорбентов, препаратов, восстанавливающих функцию желчного пузыря, пробиотиков, пребиотиков, при необходимости антигистаминных средств, гепатопротекторов и иммунокорректоров [4, 5]. Очень важно при лечении лямблиоза правильно назначить диету, соответствующую возрасту ребенка, форме заболевания, сопутствующей патологии. Хорошо себя зарекомендовала диета, богатая мягкими пищевыми волокнами-энтеросорбентами, а также поддерживающая фитотерапия, оказывающая противовоспалительное, обволакивающее, регенерирующее действие на слизистую желудочно-кишечного тракта [3].
В настоящее время в медицинской практике используется большое количество энтеросорбентов, различающихся по лекарственной форме, по химической структуре, по механизму сорбции, селективности. Диапазон клинических эффектов энтеросорбции достаточно широк. Наиболее значимыми являются: дезинтоксикационный, антидиарейный, противовоспалительный, метаболический, цитопротекторный эффекты. Помимо этого энтеросорбенты (особенно пищевые волокна) обладают способностью поддерживать микробиоценоз кишечника [13].
Ввиду неоднородности кишечного синдрома при лямблиозе энтеросорбенты специалистами назначаются индивидуально: при запорах предпочтительны препараты, содержащие лигнин с лактулозой, при диарейном синдроме — препараты, содержащие смектит. Но, к сожалению, практика показывает, что не всегда наши пациенты при назначении энтеросорбентов чувствуют себя комфортно: в одних случаях усиливается газообразование и боль в животе, в других — происходит резкая смена диареи на запор, в-третьих — не всегда возможен длительный курс выбранного сорбента. Поиск альтернативных методов лечения привел к изучению клинико-лабораторной эффективности препарата Мукофальк у детей с лямблиозом и сопутствующим дисбактериозом кишечника.
1) оценить переносимость Мукофалька у детей;
2) изучить клиническую и лабораторную эффективность Мукофалька при лямблиозе у детей с диарейным синдромом и синдромом запора;
3) изучить лабораторную эффективность Мукофалька при сопутствующем дисбактериозе кишечника у детей.
В литературе имеются данные об успешном использовании Мукофалька в лечении пациентов с различными синдромами в гастроэнтерологической и гепатологической практике [2, 11, 15], при инфекционных болезнях: иерсиниозе, эшерихиозе и сальмонеллезной инфекции. Исследователями доказано, что Мукофальк не только адсорбирует бактерии, снижает эозинофильно-клеточную инфильтрацию слизистой, но и приводит к выраженному сдвигу рH в кислую сторону, ингибируя рост патогенных энтеробактерий [7, 8, 14].
Материалы и методы
Основная группа: 30 детей 3–14 лет с лямблиозом и сопутствующим дисбактериозом кишечника, получающие Мукофальк в комплексном лечении. Кишечный синдром проявлялся болями в животе, метеоризмом, 15 из 30 детей страдали синдромом диареи, 15 детей — запорами.
Контрольная группа: 60 детей 3–14 лет с лямблиозом и сопутствующим дисбактериозом кишечника, не получающие Мукофальк: 30 детей с синдромом диареи получали сорбенты, содержащие лигнин или смектит, 30 детей с запорами получали кремний- или лактулозосодержащие препараты.
По клиническому анализу крови анемия I–II степени выявлена у 30% наблюдаемых детей, повышенное СОЭ у 6,6%, увеличение в лейкоформуле эозинофилов у 30%, моноцитов — у 40% детей соответственно.
При копрологическом исследовании фекалий слизь наблюдали у 40% всех пациентов, количество лейкоцитов до 5–15 в поле зрения — у 26,6%, нейтральный жир — у 30%, жирные кислоты — у 20%, крахмал — у 43,3%, дрожжевые клетки — у 66,6% пациентов. В ряде случаев определяли повышенное содержание углеводов в кале.
Дефицит облигатной микрофлоры наблюдали у 60% детей основной и 58,3% детей контрольной групп. У детей 3–6 лет дисбактериоз кишечника был обусловлен условно-патогенными бактериями преимущественно одного-двух, редко трех видов, у детей старше 6 лет и подростков регистрировали в основном дефицитный дисбактериоз кишечника. Но во всех возрастных группах наблюдали тенденцию к росту клебсиелл, стафилококка, гемолитических эшерихий и грибов рода Candida (табл. 1).
Способ применения и дозы: дети 3–6 лет получали Мукофальк в дозе 1/4 пакета 2–3 раза в день, 6–12 лет 1/2 пакета 2–3 раза в день, старше 12 лет 1 пакет 2–3 раза в день. При запорах препарат рекомендовался предпочтительно между приемами пищи с достаточным количеством жидкости, при диарейном синдроме — предпочтительно с приемом пищи. После купирования кишечного синдрома Мукофальк был рекомендован 1 раз в день с пребиотической целью в течение 2–4 недель параллельно со следующими этапами лечения лямблиоза.
Критериями оценки эффективности были:
1) клиническая эффективность при кишечном синдроме;
2) лабораторная эффективность: клинические анализы (крови, мочи, исследование кала на копрограмму, простейшие), бактериологические анализы кала на дисбактериоз.
Результаты исследования
На фоне терапии Мукофальком ни у одного ребенка не было аллергических реакций и побочных явлений в виде усиления метеоризма, запоров или диареи. При неэффективности Мукофалька при запорах у детей назначение было увеличено на одну рекомендуемую нами дозу (1 прием).
После проведенного курса лечения у детей с диарейным синдромом основной и контрольной групп жалобы на жидкий стул, боли в животе и метеоризм купированы: в основной группе, получающей Мукофальк, у 13 из 15 больных (86,6%), в контрольной группе — у 22 из 30 больных (73,3%).
У детей же с синдромом запора после лечения жалобы на задержку стула, плотные каловые массы, боли в животе и метеоризм купированы в основной группе, получающей Мукофальк, у 14 из 15 детей, что составило 93,3% наблюдений и было достоверно выше (р < 0,05), чем в контрольной группе — у 19 из 30 детей (63,3%). Данные представлены в табл. 2.
Клинические показатели крови и мочи у детей после лечения были в пределах нормы у 28 детей основной (93,3%) и 54 детей контрольной группы (90%). Копрологические показатели нормализовались у 27 детей основной (90%) и 49 детей контрольной группы (81,6%).
Контроль эффективности лечения лямблиоза по рекомендациям разных авторов проводится через 5–6, 10–14 дней после лечения. Существует мнение, что при выделении лямблий в срок до трех недель после химиотерапии можно говорить о рецидиве заболевания, а в более поздние сроки — о реинфекции [12], хотя в некоторых источниках отмечено, что рецидивы лямблиоза могут возникать спустя 7 недель после окончания лечения [10].
По результатам паразитологических исследований пациентов через 10 дней после лечения санация кишечника от лямблий отмечена у 90% больных основной (27 детей) и 86,6% детей контрольной группы (52 ребенка). Через 20 дней в основной группе, продолжающей получать Мукофальк в пребиотической дозе, показатели не изменились (90%), в контрольной группе — несколько ухудшились, санация кишечника отмечена у 80% больных (48 детей).
По результатам собственных исследований и литературным данным эффективность первого курса комплексного лечения лямблиоза составляет 70–96,8% [1, 5, 6] и зависит от многих факторов: интенсивности инвазии, реактивности организма, выбранных препаратов для лечения, развивающейся резистентности лямблий к специфическим противолямблиозным средствам.
Всем наблюдаемым пациентам с рецидивом заболевания был назначен второй курс лечения, включающий противолямблиозные препараты, симптоматическую и патогенетическую терапию. Энтеросорбенты были рекомендованы соответственно поставленным целям исследования: основная группа получала Мукофальк в рекомендуемых дозировках, контрольная — сорбенты, содержащие лигнин или смектит в зависимости от кишечного синдрома. Через 4 недели после второго курса лечения в основной группе санация от лямблий была отмечена у 100% детей (30 человек), что было достоверно выше (р < 0,05), чем в контрольной группе — у 85% детей (51 ребенок). Результаты наблюдений представлены в табл. 3.
У детей основной группы, продолжающих получать Мукофальк после основных этапов эрадикации лямблий из кишечника в качестве пребиотика параллельно с пробиотиками, было отмечено улучшение бактериологических показателей каловых масс: повышение роста бифидумбактерий у 90% детей, лактобактерий — у 75% детей, кишечной палочки — у 75% детей. Максимальный санирующий эффект наблюдался при эшерихиозном дисбактериозе кишечника (обусловленном гем+ E. coli) — в 100%, кандидозном — в 91%, клебсиеллезном — в 90%, стафилококковом дисбактериозе кишечника — в 87,5% случаев соответственно. Результаты исследований представлены в табл. 4.
Исследования показали, что в основной группе пациентов после курса лечения сравнительно чаще, чем в контрольной, в кишечнике регистрировали рост бифидумбактерий (р < 0,05) и снижение роста гемолизирующей кишечной палочки (р < 0,05) и грибов рода Candida (р < 0,05).
Выводы
- При условии индивидуального терапевтического подхода переносимость препарата Мукофальк у детей начиная с 3-летнего возраста была хорошей. Отмечены приятные вкусовые качества, отсутствие аллергических реакций, удобство в применении.
- Главный критерий эффективности — клинический эффект по исследуемому кишечному синдрому наблюдался в целом у 90% пациентов (86,6% — при диарейном синдроме, 93,3% — при синдроме запора).
- Изучение микробного пейзажа фекалий после курса лечения выявило: повышение роста бифидумбактерий у 90% детей, лактобактерий — у 75% детей, кишечной палочки — у 75% детей, санацию желудочно-кишечного тракта от гемолизирующей кишечной палочки — в 100%, грибов рода Candida — в 91%, клебсиелл — в 90%, золотистого стафилококка — в 87,5% случаев. В основной группе пациентов после курса лечения сравнительно чаще, чем в контрольной, в кишечнике регистрировали рост бифидумбактерий (р < 0,05) и снижение роста гемолизирующей кишечной палочки (р < 0,05) и грибов рода Candida (р < 0,05).
- После окончательного курса лечения в основной группе пациентов санация от лямблий была отмечена у 100% детей, в контрольной группе — у 85% детей.
Заключение
Литература
Е. Е. Хасанова, кандидат медицинских наук
ГАУЗ РКИБ им. проф. А. Ф. Агафонова Минздрава Республики Татарстан, Казань

Какая мама согласится во время болезни своего малыша на то, чтобы ему антимикробные препараты кололи внутримышечно, а не просто давали бы микстуру или таблетку? Далеко не каждая. Абсолютно точно. А почему?
Дисбактериоз. О нем и стоит поговорить в виду множественных эпидемий различных заболеваний, а также в связи с огромным ростом фармацевтической промышленности.
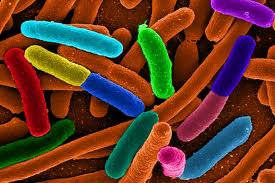
Облигатные микроорганизмы – это главная, постоянная микрофлора. Она начинает формироваться с первого в жизни кормления малыша и стабилизируется к 2 месяцам.
Далее в течение жизни происходит постепенное заселение кишечника условно-патогенной микрофлорой. Ее необходимость до конца не доказана. Одни врачи считают, что при наличии их в кишечнике снижается риск общей заболеваемости кишечными инфекциями, повышается иммунитет. Другие считают наоборот, что это вызывает большую заболеваемость. В любом случае – условно-патогенные микроорганизмы есть, есть всегда.
И третья, наиболее опасная группа микроорганизмов – это патогенные, т.е. болезнетворные.
Патогенная флора в организме человека не существует постоянно. А, поступая из вне, вызывает заболевание либо путем разрушения нормальной микрофлоры, либо очень быстрой персистенцией (размножением и заселением). Почти сразу или на фоне сниженного иммунитета и угнетенных защитных сил организма.
Таким образом, первые две группы существовать в кишечнике могут и существуют. Появление же представителей третьей группы микроорганизмов вызывает разбалансировку, дисбаланс всей микрофлоры. Облигаты погибают, что усиливает рост патогенных штаммов. появляются клинические признаки этого дисбаланса. Это и называется дисбактериозом.
Факторы, влияющие на состав микрофлоры кишечника

Так как речь пойдет о нарушении самой микрофлоры у ранее здорового малыша, рассматривать случаи попадания патогенных микроорганизмов извне мы не будем.
Итак, причины такого нарушения, дисбаланса микрофлоры можно разделить на внешние и внутренние.
Внешние причины:
- экология, а также связанные с ней географические и климатические условия проживания людей (сюда можно отнести и загрязнение окружающей среды от заводов и фабрик, радиационные воздействия, загрязнения выхлопными газами и т.д.). Перечислять вредности на сегодняшний день можно бесконечно. К сожалению;
- далее важную роль играют и вредности профессиональные, начиная от вибрации и заканчивая различными вредными производствами в силу своего действия на организм в целом;
- санитарно-гигиенические – это все наши условия жизни вместе взятые. Начиная от тех же условий работы и заканчивая подъездами наших домов.
Внутренние причины:
- к ним в первую очередь нужно отнести различные инфекционные заболевания. Так как речь идет о дисбактериозе именно кишечника, то на первом плане болезни кишечника – сальмонеллезы, клебсиеллезы, вирусные диареи и т.д. Все потому, что они сопровождаются воспалением слизистой оболочки того или иного отдела желудочно-кишечного тракта. Даже катаральный синдром при ОРВИ будет проявляться и в кишечнике;
- алиментарные причины, т.е. вызванные несбалансированным питанием, у детей особенно часто (неправильно введенные прикормы на первом году жизни, а также увлечение различными диетами у девушек-подростков, а у юношей – бодибилдингом и культуризмом);
- немаловажную роль играют стрессовые состояния. Здесь больше зависимость гормонального статуса;
- иммунодефициты;
- у детей важную роль играют аллергические состояния, атопический дерматит, диатезы. Ведь высыпания на коже – лишь малый показатель того, что происходит в организме. Очень много остается внутри, и особенно важна пищевая сенсибилизация, т.е. аллергия на какую-либо пищу.
- врожденные дисфункции желудочно-кишечного тракта и его ферментов (например, синдром мальабсорбции);
- соматические заболевания. И к ним, конечно же, относятся заболевания желудочно- кишечного тракта. Такие как гастриты, гастродуодениты, атонии кишечника и различные парезы, колиты, заболевания печени и желчного пузыря. Здесь же будут и различные послеоперационные состояния (резекция желудка, желчного пузыря);
- и последняя группа – это воздействие различных лекарственных препаратов. В первую очередь, это антимикробные и наркотические препараты, а также средства, оказывающие влияние на моторику желудка, на секрецию ферментов, обволакивающие средства.
Итак, разобравшись с основными большими группами причин возникновения дисбактериоза, можно попытаться распознать дисбактериоз.
Как понять, что нужна помощь?

Конечно, в таких случаях дети нуждаются в госпитализации и срочной коррекции состояния. Мы же поговорим о нетяжелых вариантах дисбактериоза кишечника после, например, приема антибиотиков.
Лечение дисбактериоза

Ключевым моментом в лечении дисбактериоза является коррекция питания Первым и ключевым моментом в лечении дисбактериоза является коррекция питания. Итак, обращаю внимание читателей на продукты, которые следует исключить из рациона во избежание раздражения слизистой оболочки желудочно-кишечного тракта и усиления перистальтики. Это делается с целью сохранить воду в организме.
А именно, прекращаем употреблять в пищу сырые овощи, фрукты, за исключением бананов и печеных яблок. Из мясного допускается нежирная курица, кролик, крупы – рисовая, манная (если нет аллергии), пшенная. Причем все каши употребляем в протертом виде. Хорошо пить просто рисовый отвар. Из овощей оставляем только картошку. Молочные продукты исключаем полностью. Из напитков позволительны чай крепкий, сладкий, вода, компот из сухофруктов (причем только сам компот без ягод), отвар ромашки, кисели. Соки и газированные напитки – категорически нельзя.
Часто для лечения дисбактериозов у детей применяют бактериофаги. Это вирусы бактерий, которые избирательно убивают причину возникновения дисбактериоза. Но их применение возможно лишь после доподлинно известного возбудителя.
Пребиотики являются стимуляторами пробиотиков. Ну а симбиотики – это комплексные препараты, включающие в себя как пре-, так и пробиотики. Рассмотрим наиболее часто применяемые из них:
Аципол обладает многофакторным действием, высокоактивен, а также повышает иммунологическую резистентность организма.
Применяют: у детей до 6 месяцев 5 доз в сутки, старше 6 месяцев 10-15 доз в сутки в 2-3 приема за 30-40 минут до еды. Препарат растворяют в воде комнатной температуры из расчета одна чайная ложка на одну дозу препарата.
Линекс стабилизирует мембраны клеток кишечного эпителия и регулирует всасывание электролитов.
Применяют: у детей до 2 лет по 1 капсуле 3 раза в сутки; старше 2 лет по 1-2 капсуле 3 раза в сутки. Детям раннего возраста капсулу вскрывают и смешивают с небольшим количеством жидкости. Курс 5-7 дней.
Энтерол, активным компонентом которого являются лечебные дрожжи, устойчивые ко всем видам антибиотиков.
Применяют: у детей до года по пол пакетика 2 раза в сутки, у детей от 1 до 3 лет по 1 капсуле или 1 пакетику 1-2 раза в сутки, старше 3 лет по 2 капсулы или 2 пакетика 1-2 раза в сутки за 30 минут до еды.
Бифидумбактерин восстанавливает активность ЖКТ, подавляет рост патогенной микрофлоры, повышает иммунный статус.
Применяют: у детей до 6 месяцев по 5-10 доз в сутки; с 6 месяцев до 3 лет – по 1-15 доз в сутки; старше 3 лет – по 15-20 доз в сутки на 2-3 приема за 30 минут до еды.
Бифилин имеет более широкий спектр ферментативной активности по сравнению с бифидумбактерином.
Применяют: у детей старше 3 лет по 10-12 доз в сутки в 2-3 приема за 30 минут до еды. Для растворения препарата используют кипяченую воду из расчета 1 доза препарата на 1 чайную ложку.
Бифиформ Малыш содержит помимо лакто- и бифидобактерий витамины В1 и В6.
Применяют: у детей от 1 года до 3 лет по 1 порошку 2-3 раза в сутки, таблетки жевательные детям 2-3 лет по 1 таблетке, с 3 лет по 2 таблетке 2-3 раза в сутки независимо от приема пищи. Курс 5 дней.
Бифиформ выпускается в капсулах, которые устойчивы к желудочному соку, благодаря которым бактерии доходят до кишечника в неизмененном виде.
Применяют: у детей старше 2 лет по 1-2 капсуле 2 раза в сутки независимо от приема пищи. Курс 10-14 дней.
В настоящее время широко используются продукты, содержащие бифидо- и лактобактерии. Наиболее широко используются: Бифидок, Бифилин, кисломолочный бифидумбактерин, Биолакт обогащенный, Имунеле, Активиа, Актимель и т.д.
Единственный их минус – сроки хранения некоторых продуктов напрямую зависят от содержания полезных бактерий. То есть чем больше срок их хранения, тем меньшее количество бактерий в них содержится.
Дисбактериоз кишечника у детей - нарушение качественного и количественного состава кишечной микрофлоры, при котором в ней начинают преобладать условно-патогенные микроорганизмы. Дисбактериоз у детей раннего возраста проявляется срыгиваниями, низкими темпами прибавки массы тела, нарушением стула; у детей старшего возраста – отрыжкой, снижением аппетита, неустойчивым стулом, кишечными коликами. Подтверждение дисбактериоза у детей проводится с помощью бактериологического исследования испражнений, анализа копрограммы. Лечение дисбактериоза у детей включает соблюдение диеты, фаготерапию или антибактериальную терапию, прием пробиотиков и пребиотиков, иммунорегуляторов, витаминов.

Общие сведения
Дисбактериоз (дисбиоз) у детей характеризуется стойким нарушением микробиоценоза кишечника, изменением соотношения облигатной и факультативной микрофлоры кишечника в пользу последней. Проблема дисбактериоза у детей – наиболее актуальная в педиатрии, поскольку по данным современных исследований, нарушение биоценоза кишечника выявляется у 25-50% здоровых детей грудного возраста. Среди детей, больных соматическими и инфекционными заболеваниями (кишечными инфекциями, энтеритами, колитами, аллергическим дерматитом и др.), дисбактериоз кишечника различной степени тяжести обнаруживается практически в 100% случаев.
Рождение ребенка сопряжено с его переходом из стерильной внутриутробной среды в окружающий мир, заселенный многообразием различных микроорганизмов. Практически сразу организм новорожденного подвергается микробной колонизации. Основную часть облигатной микрофлоры ребенок получает от матери (во время продвижения по родовым путям, при грудном вскармливании), что является определяющим для его последующего здоровья. Иммунные факторы, присутствующие в молозиве и грудном молоке (секреторный IgA, лизоцим, лактоферрин, макрофаги, бифидус-фактор и др.), блокируют колонизацию кишечника условно-патогенной флорой. Поэтому для профилактики дисбактериоза у ребенка чрезвычайно важно его раннее прикладывание к груди матери (в первые 30 минут, но не позднее 2-х часов после рождения).
В течение первых 3-5 дней жизни микробный пейзаж кишечника становится более разнообразным, и в нем, наряду с полезными бактериям, в большом количестве поселяются условно-патогенные микроорганизмы. В результате этого на первой неделе у новорожденных детей развивается транзиторный дисбактериоз кишечника, проявляющийся срыгиваниями, неустойчивым водянистым стулом с примесью слизи, спастическими болями. Транзиторный дисбактериоз у детей обычно завершается на второй неделе жизни, по мере того, как бифидо- и лактобактерии вытесняют других представителей микробиоценоза кишечника. Однако при наличии отягощающих факторов нормальная микрофлора не формируется, и транзиторный дисбактериоз у детей переходит в истинный.

Причины у детей
Всех представителей кишечной микрофлоры в гастроэнтерологии принято разделять на 4 группы: облигатную, факультативную (условно-патогенную), транзиторную и патогенную флору. Транзиторная флора, не является типичной для организма человека, и носит временный, случайный характер. Представителями патогенной кишечной флоры являются возбудители инфекционных заболеваний (дизентерии, сальмонеллеза и др.), в норме не присутствующие в кишечнике.
Облигатная флора (бифидобактерии, лактобактерии, кишечная палочка) регулирует иммунитет; участвует в процессе пищеварения, обмене веществ, синтезе витаминов и ферментов; стимулирует моторику ЖКТ. Факультативная флора (золотистый и эпидермальный стафилококк, энтеробактер, протей, клебсиелла, клостридии, дрожжевых грибы рода кандида) в норме составляет не более 0,6% от общего количества микроорганизмов и при нормальном состоянии иммунной системы не вызывает заболеваний. Однако при снижении резистентности организма, изменении видового и количественного соотношения облигатной и факультативной микрофлоры у детей развивается дисбактериоз.
Причины, приводящие к дисбактериозу у детей, многообразны и начинают действовать уже во внутриутробном периоде или вскоре после рождения ребенка. Нарушение бактериального гомеостаза кишечника может быть связано с осложненным течением беременности и родов, поздним прикладыванием к груди, недоношенностью ребенка, наличием бактериального вагиноза у матери.
Развитие дисбактериоза у детей грудного возраста может быть обусловлено плохим питанием кормящей матери, возникновением у нее мастита, ранним переводом ребенка на искусственное вскармливание, частыми ОРВИ, диатезом.
У детей раннего, дошкольного и школьного возраста факторами развития дисбактериоза выступают нерациональное питание с преобладанием в рационе ребенка избытка углеводов и животного белка, загрязнение окружающей среды, длительное лечение антибактериальными и гормональными препаратами, стрессы. Изменению микробного равновесия ЖКТ способствуют кишечные инфекции, заболевания органов пищеварения (лактазная недостаточность, гастрит, панкреатит, энтероколит, запор), паразитарные инвазии (аскаридоз, лямблиоз), наличие несанированных очагов хронической инфекции (кариеса, тонзиллита), заболевания, протекающие со снижением иммунитета (сахарный диабет, онкопатология, цирроз печени, ВИЧ и др.).
Классификация
В зависимости от преобладающей условно-патогенной флоры различают протейную, стафилококковую, кандидозную, ассоциированную формы дисбактериоза кишечника у детей; по клиническому течению – латентный, локальный и генерализованный варианты.
Степень тяжести дисбактериоза у детей определяется видовым и количественным составом микрофлоры:
- I степень - преобладает анаэробная микрофлора; количество бифидобактерий не менее 107—108 ; условно-патогенные микроорганизмы не более двух видов, 102—104 КОЕ на 1 г фекалий.
- II степень - равное количество анаэробной и аэробной флоры; условно-патогенные микроорганизмы 106—107 КОЕ на 1 г фекалий; обычная кишечная палочка вытеснена гемолизирующей и лактозонегативной.
- III степень – преобладает аэробная флора, вплоть до полного подавления бифидо- и лактобактерий; количество условно-патогенных микроорганизмов значительно увеличено.
- IV степень – ассоциированный дисбактериоз у детей; абсолютное преобладание условно-патогенной микрофлоры, резистентной к антибиотикам.
Согласно клинико-бактериологическим критериям выделяют компенсированный, субкомпенсированный и декомпенсированный дисбактериоз у детей.
Компенсированный дисбактериоз у детей протекает в латентном варианте и соответствует I-II степени тяжести. Клинически ребенок остается здоровым, нормально развивается и прибавляет в массе; аппетит и стул в норме.
Субкомпенсированный дисбактериоз у детей соответствует локальному варианту, II-III степени тяжести. Отмечаются умеренно-выраженные клинические симптомы: вялость, плохой аппетит, плохая прибавка в массе, диспепсические расстройства.
Декомпенсированный дисбактериоз у детей может иметь локальное или генерализованное течение, III-IV степень тяжести. Значительно ухудшается общее состояние ребенка за счет рвоты, частого жидкого стула, интоксикации. На этом фоне легко возникают острые кишечные инфекции, энтероколиты, бактериемия и сепсис.
В клинической картине дисбактериоза у детей могут доминировать один или несколько характерных синдромов: диарейный, дискинетический, нарушения пищеварения и всасывания (мальдигестии и мальабсорбции), интоксикации, астеноневротический, дермоинтестинальный.
Симптомы дисбактериоза у детей
У новорожденных и грудных детей дисбактериоз сопровождается срыгиваниями, рвотой, метеоризмом, урчанием и спазмами по ходу кишечника. Ребенок недостаточно набирает массу тела, беспокойно ведет себя, плохо спит. Стул у ребенка с дисбактериозом обычно жидкий или кашицеобразный, обильный, пенистый с примесью комочков или слизи, необычного цвета (белого, зеленоватого), с гнилостным или кислым запахом.
При синдроме мальабсорбции развивается диарея, стеаторея, гипотрофия, полигиповитаминоз. Эндогенная интоксикация при дисбактериозе у детей сопровождается полидефицитной анемией, задержкой физического развития, снижением аппетита. Процессы брожения и гниения в кишечнике вызывают аутоаллергизацию и развитие дермоинтестинального синдрома (крапивницы, атопического дерматита). Проявлениями астеноневротического синдрома служат раздражительность, слабость, нарушение сна.
В более старшем возрасте дисбактериоз у детей может протекать с запорами, поносами или их чередованием; кишечными коликами, отрыжкой, неприятным запахом изо рта, чувством распирания желудка после еды. Вторичными внекишечными проявлениями дисбактериоза у детей, связанными с гиповитаминозом, нарушением обмена веществ, снижением иммунитета могут стать заеды в уголках рта, стоматит, фурункулез, угревая сыпь, ломкость волос и ногтей и др.
Генерализованный дисбактериоз обычно развивается у детей с иммунодефицитным состоянием и протекает по типу кандидамикоза с явлениями молочницы, глоссита, хейлита, поражением гладкой кожи, вульвита или баланопостита, висцерального кандидоза.
Диагностика
Установлению диагноза дисбактериоза предшествует обследование ребенка педиатром и детским гастроэнтерологом, проведение лабораторных анализов и дополнительных инструментальных исследований. С помощью физикального обследования детей оценивается состояние кожи и слизистых; пальпация живота выявляет болезненность по ходу кишечника.
Лабораторная диагностика обычно включает бактериологическое или биохимическое исследование кала на дисбактериоз. Микробиологическими критериями дисбактериоза у детей служат уменьшение количества бифидо- и лактобактерий, снижение или увеличение числа нормальных кишечных палочек, а также появление их измененных штаммов, обнаружение грамотрицательных палочек, увеличение количества кокков, грибов, клостридий. Биохимический анализ основан на определении уровня метаболитов летучих жирных кислот (пропионовой, уксусной, масляной), продуцируемых микроорганизмами, живущими в ЖКТ.
Для выяснения причины дисбактериоза у детей могут назначаться УЗИ органов брюшной полости, гастроскопия, биохимические пробы печени, анализ кала на лямблии и яйца гельминтов. Исследование копрограммы позволяет выявить степень нарушения расщепления и всасывания пищи.
При подозрении на дисбактериоз у детей важно исключить неспецифический язвенный колит, ОКИ, синдром мальабсорбции.
Лечение дисбактериоза у детей
Терапия дисбактериоза у детей начинается с подбора индивидуальной диетотерапии. В рацион детей, находящихся на смешанном вскармливании, вводятся кисломолочные продукты. В питании детей старшего возраста ограничиваются сахара, углеводы, животные белки; для восстановления нормальной кишечной микрофлоры рекомендуются молочнокислые продукты, обогащенные биокультурами, пищевые волокна.
При дисбактериозе кишечника у детей назначаются пробиотики – препараты, содержащие монокультуры или комбинации полезных бактерий; пребиотики, способствующие росту и размножению микробов нормальной флоры кишечника; симбиотики - комбинированные препараты.
С целью селективной деконтаминации кишечника при дисбактериозе у детей применяются бактериофаги, лизирующие патогенные бактерии, а при неэффективности – антибиотики (макролиды, цефалоспорины). Лечение кандидозного дисбактериоза у детей проводится противогрибковыми препаратами (нистатин, флуконазол).
В случае выраженных нарушений пищеварения назначаются ферменты, при интоксикации показан прием сорбентов. Часто болеющим детям рекомендуется иммуномодулирующая терапия адаптогенами, витаминотерапия.
Профилактика
Залогом формирования нормальной микрофлоры кишечника у ребенка является забота о своем здоровье будущей мамы: планирование беременности, сбалансированное питание во время беременности, лечение бактериального вагиноза, соблюдение режима дня и отдыха, исключение нервных потрясений.
Самыми первыми мерами по профилактике дисбактериоза должно быть раннее прикладывание ребенка к груди в родзале и сохранение грудного вскармливания детей на протяжении не менее полугода, постепенное введение прикормов. Необходимо лечение хронических заболеваний органов пищеварения, предупреждение кишечных инфекций. Для недопущения развития дисбактериоза антибиотикотерапия у детей должна проводиться под прикрытием пробиотиков или пребиотиков.
В желудочно-кишечном тракте здорового человека находится микрофлора, которая играет важную роль в функционировании организма. В ЖКТ ребенка находятся анаэробные и грамположительные бактерии. Максимум микрофлоры находится в толстом кишечнике.
Чтобы поддерживать постоянство в желудочно-кишечном тракте, там работают механизмы антимикробной защиты. Кишечная флора принимает участие колонизационной резистентности, стимулирует перистальтику кишечника, принимает участие в пищеварении. Также микрофлора ЖКТ влияет на иммунитет ребенка. Любые воздействия на организм отражаются на количестве и качестве бактерий здоровой микрофлоры, которые находятся в ЖКТ человека.
Дисбактериоз – синдром, который характеризуется изменением качественного и/или количественного состава нормальной микрофлоры, симптомами поражения кишечника, ростом микрофлоры выше нормы, транслокацией различных видов микрофлоры в несвойственные биотопы.
Согласно докторам-исследователям И.Б. Куваевой и К.С. Ладодо, дисбактериоз бывает различной степени – от 1 до 4. Первая стадия отражает наиболее незначительные нарушения, а четвертая стадия дисбактериоза у детей говорит о значительном уменьшении количества лактобактерий и кишечной палочки и об отсутствии бифидобактерий в ЖКТ.
Дисбактериоз проявляется различными синдромами:
- кишечной диспепсии (проявляется урчанием в животе, метеоризмом (газообразованием), чувством тяжести и дискомфорта, вздутием живота, неустойчивым стулом, абдоминальной болью);
- нарушения пищеварения (проявляется нарушением всасывания жирорастворимых витаминов и водно-электролитного баланса, а также стеатореей);
Что провоцирует / Причины Дисбактериоза у детей:
Дисбактериоз не возникает сам по себе. Он является последствием или осложнением како-либо патологии. Потому при лечении важно найти и устранить причину.
Причиной дисбактериоза у детей могут быть стрессы, нарушения иммунитета. Также на появление данного заболевания влияют климатогеографические, физические, химические, санитарно-гигиенические факторы.
Дисбактериоз может быть следствием соматических болезней, таких как патологии жёлчного пузыря и желчевыводящих путей, кишечника, поджелудочной железы, печени. Причиной может быть язвенная болезнь желудка, атрофический гастрит, язва двенадцатиперстной кишки. Дисбактериоз может возникнуть после резекции желудка, в ходе или после инфекционных заболеваний, как следствие заболеваний соединительной ткани и ревматических болезней.
Причинами дисбактериоза у детей также являются нерациональное питание или голодание, сахарный диабет, прием медикаментов (нестероидных противовоспалительных средств, антибиотиков, обволакивающих, местноанестезирующих, наркотических, адсорбирующих средств, сульфаниламидов).
Патогенез (что происходит?) во время Дисбактериоза у детей:
Дисбактериоз развивается, когда полезную микрофлору ЖКТ заменяют вредные бактерии (патогенные). Они заселяют ниши, что освободились вследствие гибели природной микрофлоры желудочно-кишечного тракта, и наносят разрушительные удары по здоровью.
Симптомы Дисбактериоза у детей:

Дисбактериоз изначально проявляется такими симптомами:
- неравномерная окраска стула
- чередование запоров и поносов.
Груднички становятся легко возбудимыми и беспокойными. Так проходит первая стадия дисбактериоза. На второй стадии появляется всё больше симптомов. Тогда дисбактериоз можно спутать с другими заболеваниями ЖКТ у детей.
На второй стадии у грудничков проявляются:
- через 1,5-2 часа после еды ребенок проявляет беспокойство
- отсутствие нормальной прибавки в весе.
У более старших детей вероятны такие симптомы:
- тошнота и рвота
- отрыжка
- периодические боли в верзней части живота
- запоры
- излишнее газообразование
Дисбактериоз может быть похож на энтерит. В таких случаях он проявляется ниже перечисленными симптомами:
- вздутие живота
- частые поносы
- боли в животе
- метеоризм
- раздражительность
- вялость и слабость
- быстрая усталость
- стул жидкий, имеет кислый запах, есть включения слизи и зелени
Дисбактериоз у детей может напоминать энтероколит:
- заторможенный рост ребенка
- прибавка в весе сверх нормы
- боли в животе (имеют схваткообразный характер)
- газы скапливаются и трудно отходят
- частые запоры или частые поносы (неустойчивость стула)
- отказ от любимых продуктов
- плохой аппетит
- еда слишком быстро переваривается
- вялость
Дисбактериоз по симптомам может быть похож на колит:
- неустойчивый стул (чередование поносов и запоров)
- синдром неполного опорожнения кишечника
При тяжелом дисбактериозе могут проявляться такие симптомы:
1. Повышенная температура (не все время, периодами)
2. Иногда случается лихорадка, озноб
3. Частые головные боли
4. Во второй половине дня начинаются схваткообразные боли в животе
Дисбактериоз у детей часто проявляется и на коже. Такую сыпь врачи могут принять за аллергическую и назначить соответствующее лечение. Но лечение не окажет результатов. В таких случаях нужна проверка на дисбактериоз у ребенка.
Диагностика Дисбактериоза у детей:
Состав микрофлоры тонкой и толстой кишки проверяют прямыми и косвенными методами. Прямой метод – посев дуоденального и еюнального содержимого, полученного с помощью стерильного зонда. Если количество бактерий свыше 10 5 КОЕ/мл или нормальная микрофлора избыточно увеличивается, тогда это говорит о дисбактериозе.
Косвенные методы диагностики дисбактериоза у детей:
1. Бактериологическое исследование кала
Проводят посев материала на определенные питательные среды, чтобы обнаружить условно-патогенную микрофлору, диагностировать снижение количества нормальных симбионтов.
2. Дыхательный водородный тест
Позволяет определить концентрацию водорода в воздухе, который выдыхает больной ребенок. Это метод экспресс-диагностики. Его преимущество – в экономии времени, которое затрачивается на диагностику заболевания.
3. Метод газово-жидкостной хроматографии
Применяется для уточнения видовой принадлежности штаммов обнаруженных анаэробов.
Лечение Дисбактериоза у детей:
Для лечения дисбактериоза у детей нужно провести коррекцию микроэкологии кишечника.
1. Следует скорректировать питание.
2. Ввести пищевые добавки и субстраты, которые способствуют заселению кишечника благотворно влияющей микрофлорой.
4. Принимать препараты, в составе которых содержится нормальная микрофлора.
5. Отрегулировать скорость пассажа кишечного содержимого.
Диета должна быть полноценной: содержать достаточную энергетическую ценность, основные полезные вещества. В рацион включают в основном продукты, которые стимулируют рост нормальной кишечной микрофлоры:
- изделия из кукурузы, гречихи, ржи
- неконсервированные соки и свежие фрукты
Масса пищевых волокон в рационе ребенка должна быть не менее 15—30 грамм в сутки. В выше описанных действия заключается первый этап коррекции. На второй применяют бактериофаги. Это современные антимикробные препараты для регулировки микроэкологических нарушений различных открытых биологических систем организма.
На третьем этапе начинают прием пробиотиков. Это препараты живых микроорганизмов, благоприятно влияющие на физиологические функции, нормализирующие микрофлору.
Виды пробиотиков:
- с одним видом бактерий
- с ассоциацией штаммов
- комбинированные
К первому виду относят бификол сухой, бифидумбактерин, лактобактерин, бифидумбактерин форте, ацилакт, аципол и пр. Ко кторому виду относят линекс, биоспорин, бифацид, бифиформ. К третьей группе приписывают хилак форте. Пробиотики при дисбактериозе принимают от 10 до 14 суток.
На четвертом этапе коррекции микроэкологии кишечника проводят ферментотерапию, иммуностимуляцию, принимают пребиотики (разновидность углеводов, которые не расщепляются в верхних отделах желудочно-кишечного тракта).
Для лечения дисбактериоза у детей врачи часто назначают препараты лизоцима, курс приема от 1 до 3 недель. Иммуностимулирующее действие оказывает комплексный иммуноглобулиновый препарат в дозе 300 мг за 30 минут до приема пищи (курс 5 суток).
Профилактика Дисбактериоза у детей:
1. Улучшить экологические условия проживания.
2. Обеспечить рациональное питание, полноценную диету.
3. Применять антибиотики и другие лекарственные средства только по назначению врача.
4. Избегать длительного приема каких-либо лекарственных средств.
5. Своевременно лечить заболевания органов ЖКТ.
К каким докторам следует обращаться если у Вас Дисбактериоз у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Дисбактериоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
Нормальная микробная флора кишечника
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические особенности дисбактериоза
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
Лечение
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Читайте также:

