Влияет ли отравление на спермограмму в
Обновлено: 19.04.2024
Качество спермы – один из важнейших факторов, определяющих мужскую фертильность. Чтобы оценить качество спермы, необходимо выяснить следующие показатели:
- Количество сперматозоидов. Норма – 20 миллионов на 1 миллилитр спермы.
- Строение и жизнеспособность. Живых сперматозоидов должно быть не менее 58 %, а с нормальным строением (с длинным хвостом, овальной головкой) – не менее 4 %.
- Подвижность. Это один из самых главных показателей, он учитывает не только способность двигаться, но и тип движения, и скорость: быстро или медленно, по прямой (поступательное движение) или вокруг своей оси. Норма – минимум 40 % подвижных сперматозоидов в семенной жидкости, а сперматозоидов с поступательным движением должно быть не меньше 32 %.
Чтобы узнать эти характеристики, сдается спермограмма. Сдавать ее желательно всем будущим отцам, так как никакие другие анализы не позволяют оценить вероятность зачатия, а многие мужчины даже не догадываются, что имеют низкую фертильность, пока не сталкиваются с тем, что у их партнерши не наступает беременность. Дело в том, что на качество спермы влияет множество факторов из обычной повседневной жизни, на которые мы не обращаем внимания.
Вредные привычки
Курение, даже пассивное, и регулярное употребление алкоголя или наркотических веществ снижает активность сперматозоидов и их концентрацию. Кроме того, курение и алкоголь – причина деформации сперматозоидов и повреждения генетического материала, который в них заложен. Многолетние вредные привычки могут даже стать причиной бесплодия.
Заболевания
Венерические болезни, хронические заболевания мочеполовой системы (например, простатит), перенесенные в детстве инфекции (паротит), сахарный диабет – все это накладывает отпечаток на качество спермы.
Неправильное питание
На качестве спермы плохо сказывается обилие жареной и жирной пищи – она угнетает синтез тестостерона, отвечающего за рост сперматозоидов. Усилители вкуса и другие искусственные добавки (ароматизаторы, красители) увеличивают количество сперматозоидов неправильной формы. Обилие быстрых углеводов снижает подвижность сперматозоидов. И это лишь несколько примеров влияния рациона на качество спермы.
Медицинские препараты, стероиды
Негативное влияние на сперму оказывают такие препараты, как противовоспалительные средства, антибиотики, антидепрессанты. Не стоит увлекаться и модными анаболическими стероидами, которые мужчины принимают для ускорения роста мышц, т. к. они подавляют созревание сперматозоидов.
Перегрев
Нагревание половых органов до температуры 39 градусов в буквальном смысле губительно для сперматозоидов. Поэтому, если вы любите баню, ограничьтесь 1-2 посещениями в месяц.
Также не подвергайтесь менее очевидному перегреву – например, когда одеваетесь не по погоде, носите слишком плотное и узкое белье или постоянно держите на коленях ноутбук.
Чрезмерная физическая активность
При изнуряющих тренировках уровень тестостерона в крови снижается. Однако бросать занятия не стоит – достаточно сократить их количество и интенсивность: умеренная нагрузка способствует повышению концентрации сперматозоидов.
Стрессы
Сильные эмоциональные потрясения угнетают работу репродуктивной системы. Стресс влияет не только на потенцию, но и на все процессы, в том числе и на сперматогенез.
Избыточный вес
Избыток массы тела сопряжен с активным превращением тестостерона в эстроген и выработкой жировой тканью эстрогенов. Как следствие, угнетается работа мужской половой системы. Из-за нарушения гормонального баланса в организме снижается концентрация жизнеспособных сперматозоидов.
Как видим, негативные факторы действуют и на процессы образования роста сперматозоидов, и на уже зрелые сперматозоиды. В обоих случаях качество спермы будет снижаться и может даже стать причиной бесплодия.
Если мужчина планирует стать отцом, к зачатию стоит подготовиться заранее.
Можно ли улучшить качество спермы?
Сперматозоиды созревают в среднем 72 дня. Поэтому если создать правильные условия для их роста и развития, то с высокой долей вероятности через три месяца качество спермы будет намного лучше.

Медицинская статистика гласит, что 40% бесплодных пар не могут зачать ребенка из-за проблем с мужским здоровьем.
В частности, это жизнеспособность, подвижность, активность мужских семенных клеток. Поэтому если пара бесплодна, медики обязательно советуют обследоваться мужчине. Основным методом диагностики является спермограмма, иначе – анализ спермы.
Сперматозоиды – мужские половые клетки, которые сильно подвержены воздействию негативных факторов. На качество спермограммы могут повлиять как заболевания, так и характер питания, образ жизни и т.п.
Факторы, влияющие на качество спермограммы
Мужской фактор бесплодия играет роль в 40-48% случаев. Поэтому для постановки точного диагноза и выяснения причины патологии необходима обязательная проверка качества спермограммы, так как результаты будут оказывать непосредственное влияние на методы и эффективность лечения.
Качество спермограммы зависит от множества внутренних и внешних факторов, на некоторые можно повлиять самостоятельно, другие можно устранить только при помощи квалифицированных специалистов.
- Стресс;
- Ожирение: патология вызывает гормональные расстройства и снижает фертильность;
- Вредные привычки;
- Перегревание яичек (тесное белье, горячие процедуры и т.п.): научно доказано, что высокая температура негативно сказывается на сперматогенезе и параметрах клеток;
- Лекарственные препараты;
- Частота половой жизни: частые половые контакты и длительное воздержание негативно отражается на качестве спермограммы и фертильности спермы.
- Аутоиммунные процессы;
- Патология мочеполовой системы (простатит, ИППП, гепатит, свинка и другие): качество спермограммы может значительно снизиться при различных инфекционно-воспалительных процессах;
- Травмы;
- Патология семявыводящих путей.
Подготовка к сдаче спермограммы
Сегодня сдать спермограмму не считается чем-то из ряда вон выходящим, хотя мужчина не всегда легко решается на такую процедуру. Подсознательно он опасается, что результаты спермограммы выявят какие-либо проблемы в интимной сфере. А к этому мужчины относятся очень трепетно. Однако желание иметь в семье детей пересиливает все психологические комплексы.
Исследование можно сделать по направлению врача либо по собственному желанию, обратившись в специальный центр. Мужчина должен подготовиться к анализу следующим образом:
- воздерживаться от половых отношений;
- не употреблять алкоголь;
- снизить потребление чая, кофе, табака;
- избегать принятия лекарств;
- не перегреваться, не посещать баню, сауну, горячую ванну.
Все правила надо соблюдать в течение 3-7 дней перед тем, как сдавать анализ под названием спермограмма. Хорошая подготовка – залог правильного исследования.
Во время самой процедуры мужчина собирает семенную жидкость в специальный контейнер и передает специалисту медицинского учреждения, который отправляет семя на анализ.
Норма и отклонения спермограммы
Время исследования занимает не больше часа. Поэтому в ближайшие сутки мужчина получает результат. Теперь можно сравнить показатели спермограммы с нормами. Хорошо, если помощь окажет квалифицированный специалист, то есть медицинский работник. Однако это можно сделать и самому. Когда пройдена спермограмма, нормы несложно найти в интернете в виде специальных таблиц.
Как понять, плохая спермограмма или хорошая? В нормативных таблицах указаны обычно:
1. Физические параметры спермы:
2. Микроскопические параметры спермы:
- количество семенных клеток;
- содержание других клеток и еще ряд параметров.
Судя по итогам спермограммы, можно сделать вывод, почему не получается зачать ребенка. О проблемах со стороны мужчины могут свидетельствовать такие показатели:
- низкая подвижность сперматозоидов;
- недостаточное их количество;
Однако это не значит, что теперь бесплодие становится приговором мужчине.
Оценка качества спермограммы и ее параметры
Объем эякулята – важная характеристика. Семенная жидкость необходима для защиты сперматозоидов от разрушения (она защелачивает среду влагалища), а для успешного оплодотворения активные сперматозоиды должны успеть проникнуть в полость матки. В норме объем эякулята должен составлять 3-5 мл. Если показатель меньше 2 мл (олигоспермия), то это может говорить о гипофункции яичек и половых желез и стать причиной мужского бесплодия.
Время разжижения эякулята – это параметр изучается путем определения вязкости спермы. В норме эякулят разжижается за 10-40 минут, если процесс затягивается, то это может свидетельствовать о патологии простаты.
Кислотность спермы может указывать на начальные нарушения репродуктивной и половой функции. В норме уровень pH равен 7,2-8,0.
Количество сперматозоидов – этот параметр оказывает непосредственное влияние на качество спермограммы. В норме должно содержаться примерно 20-120 млн/мл.
Подвижность спермиев не менее важна, чем их концентрация. Половые гаметы делятся на 4 категории: А – быстрое прямолинейное движение, В – медленное прямолинейное движение, С – круговое движение, D – полная неподвижность. В норме в эякуляте присутствуют спермии всех категорий, при высоком качестве спермограммы А+В должно быть более 50%, либо А более 25%.
Спермагглютинация (склеивание сперматозоидов) – это признак нарушения иммунной системы, влияющий на фертильность спермы.
Агрегация спермиев – склеивание за счет компонентов эякулята, на фертильность не влияет.
Антиспермальные антитела – антитела, выработанные против сперматозоидов. Они обездвиживают их, препятствуют оплодотворению. Эти антитела могут образовываться как в мужском, так и в женском организме.
Все параметры спермограммы меняются с течением времени, поэтому на качество спермограммы можно воздействовать различными способами. К тому же для увеличения объективности полученных данных рекомендуется двукратная сдача анализа с интервалом 2 недели.
Улучшить спермограмму возможно
Вопрос, которым должен задаться человек, если у него плохая спермограмма: что делать? Улучшить качество спермограммы можно только после получения адекватной расшифровки результатов анализа. Не все параметры спермограммы влияют на фертильность, хотя большое число негативных данных может в целом отрицательно отразиться на возможности оплодотворения. Перед тем, как приступить к улучшению качества спермограммы, необходимо определить причину развития патологии, а также степень повреждений. В некоторых случаях улучшить качество спермограммы можно самостоятельно, соблюдая ряд рекомендаций. Но в других ситуациях необходимо обратиться за квалифицированной помощью специалиста для назначения терапевтических мероприятий.
Существуют определенные правила, которые помогут улучшить показатели такого исследования как спермограмма. Лечение зачастую даже может не понадобиться, достаточно наладить нормальный образ жизни.
- избегать алкоголя: крепкие спиртные напитки и пиво увеличивают уровень женских гормонов эстрогенов, что снижает качество спермы;
- меньше курить либо совсем распрощаться с этой привычкой, ухудшающей состояние семенной жидкости;
- наладить правильное питание: медики уверены, что добиться улучшения спермограммы можно порой только этим изменением, снизив количество вредных жиров и углеводов, обогатив рацион белком, овощами и фруктами, рыбой, молочными продуктами;
- снизить употребление продуктов с эстрогенной активностью – бобовые, различные виды капусты;
- нормализация веса также ведет за собой улучшение качества спермограммы.
Понятно, что очень многое зависит от супруги мужчины, которому была назначена спермограмма. Как улучшить качество спермограммы – этот вопрос женщину волнует обычно не меньше, чем мужчину. Поэтому наладить питание, двигательную активность, жизнь без стрессов супруги могут общими усилиями. Тем более что от женщины чаще всего в большей степени зависит и рацион питания в семье.
Продукты питания для улучшения качества спермограммы:
- Чеснок: содержит витамин В6, селен, аллицин – положительно влияет на кровоток половой системы, защищает сперматозоиды от повреждений, повышает либидо, укрепляет иммунитет, нормализует гормональный фон;
- Орехи: включают цинк, влияющий на концентрацию тестостерона;
- Бананы: состоят из витаминов А, В1, С, магния и белков, все эти компоненты стимулируют формирование спермы и регулируют гормональную активность;
- Авокадо: вит. Е, фолиевая кислота, В6 – увеличивают подвижность спермиев, регулируют функцию половых желез, повышают либидо;
- Спаржа: включает витамин С, повышает жизнеспособность и активность сперматозоидов, увеличивает объем спермы;
- Помидоры: содержат ликопен, влияющий на многие параметры спермограммы;
- Яблоки: улучшают качество спермограммы и повышают количество спермы;
- Тыквенные семечки: содержат цинк, омега -3 жирные кислоты – влияют на сексуальную функцию, количество спермы, уровень тестостерона;
- Устрицы: источник цинка;
- Гранат: увеличивает либидо, количество спермы.
Специальные вещества для улучшения качества спермограммы
Однако нередко только улучшением образа жизни проблемы не решить. Помогут специальные препараты.
Проверенным средством для улучшения качества спермы является маточное молочко. Специалисты советуют из всех видов выбрать именно трутневое. Употребляют препарат по половине чайной ложки по утрам натощак, рассасывая под языком. Хранится в холодном месте.
Цинк и другие микроэлементы, улучшающие семенную жидкость мужчин, содержатся в семечках тыквы, фасоли, хлебе грубого помола. Безусловно полезен мед. Из зелени хорошо влияют на решение данной проблемы петрушка, сельдерей, кинза.
Специальные препараты для улучшения спермограммы после получения результатов назначит врач. По назначению медика мужчина может получать гормональную терапию. Это увеличит выработку мужских гормонов и нормализует сперму.
Хорошо также провести курс приема биологически активных добавок, содержащих цинк и витамин Е. Все это способствует улучшению спермограммы и достижению поставленной цели – зачатию ребенка.

Мужское бесплодие в значительной степени зависит от качества спермы, а именно от количества сперматозоидов и их подвижности.
Поэтому, если на протяжении года супружеская пара не может зачать ребенка, необходимо исследовать здоровье как женщины, так и мужчины. Одним из важных анализов для мужчин является спермограмма, которая позволяет специалисту поставить диагноз и определить направление дальнейших действий. При получении плохих результатов мужчине необходимо знать, какие действия предпринять для улучшения спермограммы.
Как правильно сдавать спермограмму
Для получения максимально объективных результатов мужчина должен соблюдать определенные рекомендации перед сдачей анализа. Прежде всего, следует отказаться от половых контактов в течение нескольких дней, чтобы накопилось достаточное количество материала. Также не следует принимать лекарственные средства, следует отказаться от вредных привычек.
Чтобы понять, как мужчине улучшить спермограмму, нужно знать факторы, влияющие на ее качество:
- частый прием алкоголя, курение;
- прием наркотических средств, которые делают сперму стерильной;
- малоподвижный образ жизни;
- чрезмерные нагрузки;
- частые стрессовые ситуации;
- частое пребывание в местах с повышенными температурами (в сауне, бане);
- использование тесного белья;
- низкое качество продуктов питания;
- наличие заболеваний, передающихся при половом контакте;
- заболевания половой системы.
Методы улучшения спермограммы через исключение негативных факторов
Данные факторы негативно влияют на качество спермы. Поэтому первый шаг, направленный на улучшение спермограммы, должен начаться со сведения к минимуму негативных воздействий.
Одним из главных врагов в данной ситуации является стресс. В условиях современной жизни сложно избежать его, однако необходимо постараться избегать конфликтных ситуаций и больше времени посвятить отдыху и релаксации.
Исследования ученых показывают, что на качество сперматозоидов влияет употребление алкоголя, кофе и курение. Некоторым мужчинам может быть сложно отказаться от данных привычек, однако именно они могут сделать улучшение спермограммы невозможным.
Каждый мужчина, часто посещающий сауну или баню, должен знать, что при высоких температурах перегреваются яички. Ведь именно в них содержится сперма, качество которой при этом заметно ухудшается. Причина перегрева может заключаться и в ношении неправильного белья. Поэтому пересмотрите свой гардероб и постарайтесь исключить из него плотное нижнее белье из ненатуральных материалов.
Мужчины, работа которых связана с сидячим образом, обязательно должны находить время для перерыва, на протяжении которого можно встать, размяться. При длительном нахождении в сидячем положении яички сжимаются и перегреваются. Возможно, именно кратковременные перерывы повлияют на улучшение качества спермограммы.
Как улучшить спермограмму с помощью правильного питания
Плохое питание и избыточный вес негативно отражаются на качестве и количестве сперматозоидов. Поэтому для достижения высоких результатов важно отказаться от употребления калорийных блюд, которые практически не представляют питательную ценность.
Важно знать, что улучшение спермограммы возможно при употреблении некоторых продуктов, которые обладают чудесными свойствами:
- Чеснок содержит витамин В6 и селен в больших количествах. Именно последнее вещество является антиоксидантом и защищает сперматозоиды от повреждений и деформаций.
- Орехи богаты цинком. Поэтому мужчины, нацеленные на улучшение показателей спермограммы, должны их употреблять в качестве закуски для повышения количества спермы и уровня тестостерона.
- Бананы являются фруктом, который богат витаминами А, В1, С, а также магнием и белком. Благодаря поступлению в организм данных веществ увеличивается производство спермы.
- Устрицы также являются продуктом с высоким содержанием цинка. В день достаточно употреблять около 15 г продукта для улучшения качества материала.
Такие фрукты и овощи, как яблоки, гранаты, авокадо, помидоры, спаржа и семечки тыквы также помогают в улучшении спермограммы за счет содержания в них ряда полезных веществ. Поэтому мужчине, решившему избавиться от бесплодия, важно следить за своим рационом.
Как влияют физические нагрузки на улучшение спермограммы
Как малоподвижный образ жизни негативно влияет на качество спермы, так и слишком частые и тяжелые нагрузки на организм могут привести к негативным последствиям. Поэтому профессиональные спортсмены часто сталкиваются с проблемой бесплодия. В данном случае нужно сократить интенсивность нагрузок или полностью исключить их.
Однако мужчинам, которые мало двигаются и практически не занимаются спортом, специалисты рекомендуют чаще посещать бассейн, тренажерный зал или заняться игрой в футбол. Такие занятия принесут не только моральное удовлетворение, но и окажут положительное влияние на улучшение спермограммы, а как следствие, у семейной пары возрастут шансы на зачатие ребенка.
Препараты для улучшения спермограммы
Однако на практике не всегда удается улучшить качество материала при помощи исключения вредных воздействий. В этом случае необходим комплексный подход, который будет включать в себя не только соблюдение режима дня, питания, но и будет подразумевать употребление специальных препаратов. Специалистам известно, как улучшить качество спермограммы с использованием специальных средств.
Наиболее заметный эффект достигается за счет использования гомеопатических составов, лекарственных препаратов, содержащих природные вещества, а также за счет биологически активных добавок к пище. Именно эти средства при их правильном употреблении дают результаты в улучшении спермограммы.
Существуют средства, которые заслужили положительные отзывы от людей, использовавших их и получивших улучшение спермограммы: спермаплант, верона, спеман, виардо, геримакс и другие. Однако назначать их для лечения может только специалист, который подберет необходимую дозировку с учетом индивидуальных особенностей и полученных результатов.
Также можно встретить множество народных методов и рецептов, которые могут влиять на качество спермы. Если вы заинтересовались, как улучшить результаты спермограммы с их помощью, то не стоит использовать их самостоятельно, не проконсультировавшись со специалистом. Ведь они могут оказаться не только неэффективными, но и нанести вред организму.
ФГУ Эндокринологический научный центр, Москва
ФГУ Эндокринологический научный центр, Москва
Стимуляция сперматогенеза гонадотропинами и антиэстрогеном при патоспермии и бесплодии мужчин
Журнал: Проблемы эндокринологии. 2016;62(2): 37‑41
Цель исследования — изучить эффективность подходов к увеличению количества сперматозоидов в эякуляте. Материалы и методы. Использовались хорионический гонадотропин человека (ХГЧ), антиэстрогены (кломифен), рекомбинантный ФСГ (рФСГ) и сочетания указанных препаратов. Результаты. Наименьшая эффективность (10%) отмечалась при монотерапии ХГЧ. Эффективность монотерапии кломифеном составила 20% в отношении зачатия и 63% в отношении олиготератозооспермии. Эффективность сочетания ХГЧ с рФСГ достигала 40% в отношении зачатия и 87% в отношении олиготератозооспермии. Заключение. Наибольшей эффективностью обладает сочетание ХГЧ с рФСГ. Все исследованные виды стимулирующей терапии не приводят к развитию побочных эффектов.
ФГУ Эндокринологический научный центр, Москва
ФГУ Эндокринологический научный центр, Москва
В течение последних 50 лет концентрация сперматозоидов в эякуляте здоровых мужчин, проживающих в технологически развитых странах, постоянно снижалась; мужское бесплодие в большинстве случаев связано со снижением количества и качества сперматозоидов [1]. В связи с этим актуально изучение эффективности методов лечения, направленных на увеличение количества сперматозоидов в эякуляте, в том числе гормональной стимулирующей терапии. Для такой терапии в настоящее время применяют хорионический гонадотропин человека (ХГЧ), антиэстрогены, рекомбинантные препараты фолликулостимулирующего гормона (рФСГ), а также комбинации этих средств [2].
Цель исследования — исследование эффективности и безопасности разных видов стимулирующей терапии у пациентов с патоспермией и бесплодием на фоне нормальной или сниженной секреци гонадотропинов.
Материал и методы
В проспективное когортное исследование были включены 80 бесплодных мужчин с олигоастенотератозооспермией на фоне нормальных или сниженных уровней ЛГ и ФСГ. Все участники добровольно подписали информированное согласие; протокол исследования утвержден локальным этическим комитетом ФГУ ЭНЦ МЗ РФ 22.09.09 (протокол № 19). Критериями исключения являлись травмы или хирургические вмешательства на половых органах в анамнезе, криптозооспермия, азооспермия, любые формы обструктивного бесплодия, гипергонадотропный гипогонадизм, гипотиреоз, гиперпролактинемия, гиперкортицизм, нарушения кариотипа, делеции AZF, опухоли яичек, опухоли гипофиза, варикоцеле, урогенитальные инфекции, воспалительные заболевания половых желез, бактериоспермия, лейкоспермия, носительство антиспермальных антител. Проводилась стратифицированная рандомизация пациентов в группы (табл. 1).

Таблица 1. Распределение пациентов по группам [n=80]
Мы не планировали формирование контрольной группы, так как неэтично было бы отказывать мужчинам в репродуктивной реабилитации. Однако такую группу все же удалось сформировать из 10 пациентов, отказавшихся от предложенных терапевтических рекомендаций.
Эффективность лечения оценивали через 3 мес, понимая под эффективностью возможность зачатия и/или устранение олиготератозооспермии. Мужчины, от которых зачатие на фоне лечения в этот срок не наступило, но устранялась олиготератозооспермия, продолжили получать терапию еще 3 мес с последующей оценкой ее эффективности.
Результаты
Как и следовало ожидать, в контрольной группе в период исследования ни один из показателей статистически значимо не изменился (табл. 2).

Таблица 2. Динамика показателей в контрольной группе
Всем пациентам контрольной группы было настоятельно рекомендовано приступить к репродуктивной реабилитации, в том числе с использованием методов вспомогательных репродуктивных технологий (ВРТ).
Проводимая терапия оказывала разный эффект в зависимости от выбранного препарата. Худшая эффективность отмечалась при использовании монотерапии ХГЧ (табл. 3).

Таблица 3. Эффективность стимулирующей терапии ХГЧ
Терапия ХГЧ, наряду с повышением уровня Т, увеличивала лишь число сперматозоидов в 1 мл эякулята, не влияя на другие параметры. ХГЧ устранял олигозооспермию у 60% пациентов (n=6), но тератозооспермия купировалась только у одного. До лечения процент морофологически нормальных форм у этого пациента составлял 3%, а через 3 мес — 4% (нижняя граница нормы). От этого мужчины на 3-м месяце лечения наступило зачатие. Беременность окончилась естественными родами здорового ребенка мужского пола. Следует отметить, что у этого пациента в анамнезе имеется здоровый ребенок женского пола от другой партнерши.
Таким образом, эффективность монотерапии ХГЧ в нашем исследовании составила 10% (1 человек). Мы не отмечали побочных эффектов такой терапии, кроме нерезких тянущих болей в области яичек, на которые жаловались 3 пациента. Боли отмечались в начале лечения, купировались самостоятельно, не требовали отмены препарата и были связаны с увеличением объема яичек.
Монотерапия кломифеном оказалась более эффективной (табл. 4).

Таблица 4. Эффективность стимулирующей терапии кломифеном
Наряду с увеличением уровня тестостерона, гонадотропинов и ингибина В такая терапия не только увеличивала число сперматозоидов в 1 мл эякулята, но и улучшала их морфологию. При этом отмечалась тенденция к улучшению подвижности, хотя и не достигшая статистической значимости. Кломифен устранял олиготератозооспермию у 22 (73%) пациентов. От 2 мужчин этой группы на 3-м месяце лечения наступило зачатие. Беременность окончилась естественными родами здоровых детей женского пола. Следует отметить, что у этих пациентов в анамнезе имелись здоровые дети женского и мужского пола от других партнерш. Остальные пациенты (n=20), у которых отмечалось устранение олиготератозооспермии, продолжили терапию кломифеном в прежнем режиме. В табл. 5 приведены результаты их обследования еще через 3 мес.

Таблица 5. Эффективность стимулирующей терапии ХГЧ+рФСГ
На фоне продолжающейся терапии кломифена цитратом было выявлено дальнейшее увеличение уровней гонадотропинов и ингибина В и тенденция к повышению уровня Т, что сопровождалось улучшением подвижности сперматозоидов без значимых дальнейших изменений их концентрации или морфологии. Тем не менее на фоне 6-месячного лечения кломифеном зачатие наступило еще от 4 пациентов. Беременности окончилась естественными родами здоровых детей. Следует отметить, что у 3 из этих пациентов в анамнезе имелись здоровые дети от других партнерш.
Из 13 пациентов, у которых была устранена олиготератозооспермия, зачатия достигнуто не было; у 4 из них в анамнезе имелись дети. Таким образом, суммарная эффективность терапии кломифеном составила 20% (6 человек) в отношении зачатия, и 63% (19 человек) в отношении устранения олиготератозооспермии. Пациентам с устраненной олиготератозооспермией, но не достигшим зачатия, было рекомендовано использование ВРТ. При терапии кломифеном нами не было выявлено побочных эффектов, однако у 3 пациентов на фоне продолжающейся терапии отмечалось ухудшение достигнутых ранее показателей. Этим пациентам была рекомендована криоконсервация эякулята и использование методов ВРТ.
Хорошие результаты лечения также отмечались при комбинированной терапии ХГЧ с рФСГ (табл. 5).
Комбинированная терапия гонадотропинами, наряду с увеличением уровня Т и ингибина В, увеличивала как число сперматозоидов в 1 мл эякулята, так и их морфологию. На подвижность сперматозоидов лечение не повлияло. Олиготератозооспермия была устранена у 70% пациентов (n=21). От 3 из них на 3-м месяце лечения наступило зачатие. Беременности окончились естественными родами здоровых детей мужского пола. В анамнезе у одного из пациентов детей не было, а у 2 — здоровые дети женского пола. Пациенты с ненаступившим зачатием продолжили терапию гонадотропинами в прежнем режиме и были повторно обследованы еще через 3 мес (см. табл. 5).
На фоне продолжающейся комбинированной терапии гонадотропинами от 9 мужчин наступило зачатие, закончившееся рождением здоровых детей (5 женского и 4 мужского пола); у 6 из этих мужчин в анамнезе имелись дети. Еще у 5 мужчин было отмечено устранение олиготератозооспермии, но зачатия не наступило (у 3 из них в анамнезе также имелись дети). У 4 пациентов олиготератозооспермия сохранялась. Таким образом, суммарная эффективность комбинированной терапии гонадотропинами составила 40% (12 человек) в отношении зачатия и 87% (26 человек) в отношении олиготератозооспермии. Пациентам, не достигшим зачатия, было рекомендовано использование ВРТ.
При комбинированной терапии гонадотропинами нами не было выявлено побочных эффектов, кроме нерезких тянущих болей в области яичек, на которые жаловались 4 пациента. Боли отмечались в начале лечения, купировались самостоятельно, не требовали отмены препаратов и были связаны с увеличением объема яичек.
При использовании монотерапии ХГЧ для стимуляции сперматогенеза были получены результаты, сходные с продемонстрированными в данном исследовании. Так, L. Yang и соавт. [3] показали, что, несмотря на возможность наступления спонтанной беременности на фоне монотерапии ХГЧ, для полноценной стимуляции сперматогенеза необходима комбинированная терапия в сочетании с ФСГ [3]. М. Amirzargar и соавт. [4] нашли, что комбинированная терапия ХГЧ с ФСГ приводит к большему числу беременностей (57%), чем монотерапия ХГЧ (32%). К подобному выводу пришли и также А. Sinisi и соавт. [5], показавшие, что у пациентов с гипогонадотропным гипогонадизмом, получающим ХГЧ, добавление рФСГ способствует лучшей индукции сперматогенеза.
Метаанализ результатов использования антиэстрогенов для стимуляции сперматогенеза [6] показал, что эти препараты значимо повышают частоту наступления беременности, увеличивают концентрацию сперматозоидов и их подвижность на фоне возрастания уровней ФСГ и Т в сыворотке при низком риске легких побочных эффектов.
Заключение
Все исследованные виды стимулирующей терапии повышают уровни Т и ингибина В в сыворотке, а также увеличивают концентрацию сперматозоидов в эякуляте. Однако в отношении устранения олиготератозооспермии и достижения спонтанного зачатия эффективны только терапия кломифена цитратом и комбинированная терапия ХГЧ с рФСГ. Длительность лечения должна составлять 3—6 мес. Комбинированная терапия гонадотропинами наиболее эффективна. Все исследованные виды стимулирующей терапии являются безопасными и не приводят к развитию побочных эффектов.
Информация о финансировании и конфликте интересов
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов: концепция и дизайн исследования — Н.С. Кравцова, Р.В. Роживанов; сбор и обработка материала, статистическая обработка данных, написание текста — Н.С. Кравцова; редактирование рукописи — Р.В. Роживанов, Д.Г. Курбатов.
Многие считают, что беременность наступает после первого же эпизода незащищенного секса. Однако только у 10% пар зачатие происходит с первой попытки. По мнению специалистов, у здоровых партнеров беременность должна наступить в течение года после отказа от средств контрацепции. Если по истечении 12 месяцев беременность не наступила, нужно проконсультироваться со специалистом. При этом посетить врача необходимо обоим партнерам.

Если женщины, как правило, спокойно реагируют на посещение гинеколога, то для мужчины обращение к врачу зачастую оборачивается стрессом. Одни мужчины стесняются проблем в половой сфере, а другие не знают, к какому врачу нужно идти. Тем не менее отказаться от консультации специалиста не получится, ведь зачатие зависит не только от женщины, но и от мужчины. А для оценки фертильности мужчины необходимо сдать спермограмму: она покажет количество подвижных сперматозоидов, их состояние и другие характеристики, которые говорят о качестве спермы.
Как правильно сдать спермограмму: подготовительный период
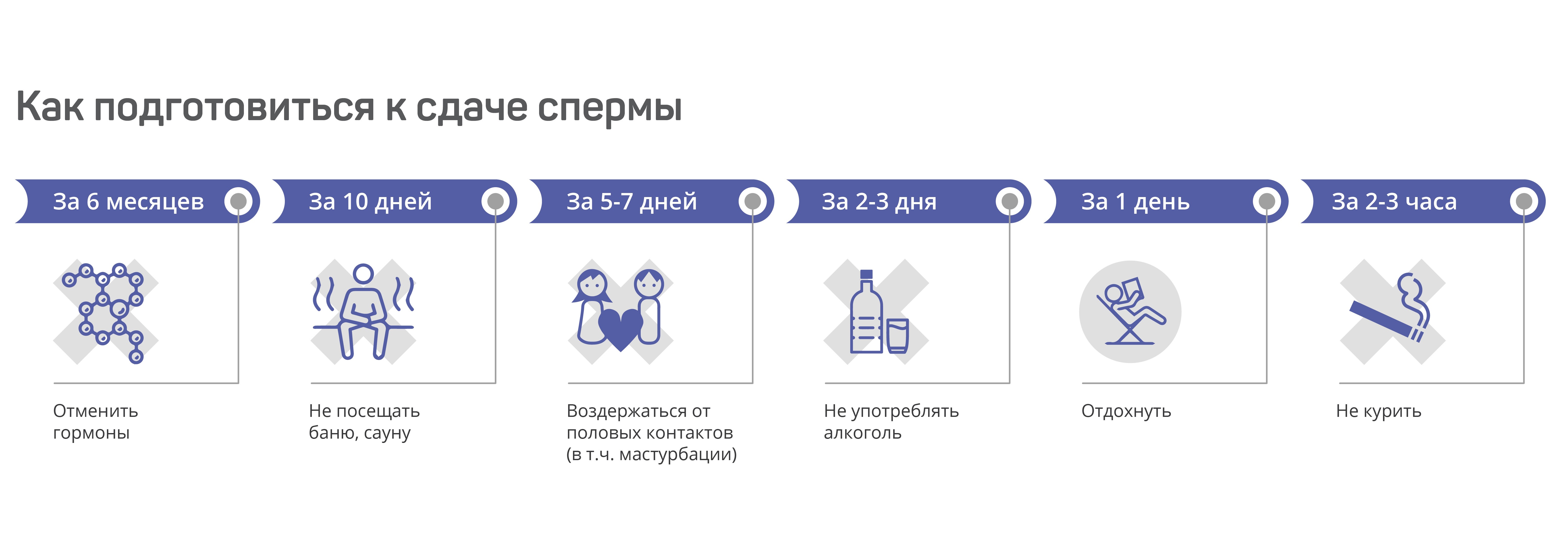
Спермограмма – важный анализ, который позволит понять, может ли мужчина стать отцом. Поэтому к подготовке к сдаче анализа спермограммы нужно подойти ответственно. Мужчине необходимо соблюдать все рекомендации на протяжении определенного времени. Учтите, что если вы принимаете гормональные препараты, то сдавать спермограмму следует не ранее, чем через 6 месяцев после их отмены. В остальных случаях для подготовки к сдаче спермограммы достаточно 10 дней.
Чтобы не пропустить день сдачи анализа, дату можно отметить в календаре. Сама подготовка к сдаче анализа спермограммы у мужчин включает несколько этапов:
- За 6 месяцев до анализа нужно отменить гормональные препараты.
- За 10 дней следует отказаться от посещения сауны, бани, пляжа, где возможен перегрев половых органов.
- За 5–7 дней необходимо прекратить половые контакты, отказаться от мастурбации.
- За 2–3 дня откажитесь от употребления алкогольных напитков. Кроме того, нужно исключить контакт с токсическими веществами. Если на работе мужчина контактирует с красками, лаками, химикатами, то сдать анализ следует после выходных.
- За 1 день до исследования нужно отдохнуть. В это время стоит избегать стрессов, физических нагрузок.
- За 2–3 часа до анализа нельзя курить.
Подготовка к сдаче спермограммы мужчиной не накладывает никаких ограничений на прием пищи. Однако накануне исследования не стоит переедать. Также учтите, что во время подготовки лучше придерживаться правильного питания, в том числе исключить жирные, копченые, жареные блюда, специи, кофе, крепкий чай.
Если накануне анализа повысилась температура тела, самочувствие ухудшается, от спермограммы следует отказаться. Сдать анализ можно спустя неделю после выздоровления.
Как сдается спермограмма?
Главная цель исследования – изучить сперму. Так как интимная близость перед анализом исключена, получить сперму можно только при мастурбации. Учтите, что материал, полученный в результате полового контакта с партнершей, не даст правильного результата, поскольку в образце будет содержаться микрофлора женщины.
Такой способ получения спермы для многих мужчин некомфортен с психологической точки зрения. Поэтому собрать образец можно не только в клинике, но и дома. Правда, во втором случае следует учесть, что доставить сперму в клинику нужно не позднее 40 минут после сбора. Иначе результаты не будут достоверными.
Правила сбора материала
При сборе образца следует выполнить ряд рекомендаций:
- Опорожните кишечник и мочевой пузырь, посетите душ. Это позволит получить чистый материал.
- Соберите весь полученный эякулят. Это важно, поскольку объем эякулята также оценивается в ходе исследования.
- При мастурбации откажитесь от использования слюны, смазок и кремов – любые примеси в образце исказят результат.
- Собирайте сперму в правильную емкость. Это может быть стеклянная баночка с большим горлышком. Перед сбором ее нужно тщательно вымыть, а также прокипятить.
- Если вы собирали материал дома, то по пути в клинику обращайте внимание на то, чтобы образец не перегревался и не переохлаждался. Температура собранного материала должна быть такой же, как и температура тела.
Как улучшить спермограмму?
При проведении спермограммы специалисты изучают различные показатели. Если один или несколько показателей отклонились от нормы, то можно говорить о проблемах с зачатием. Однако улучшить качество спермы и, как следствие, повысить вероятность наступления беременности у партнерши можно. Потребуется от 3 до 6 месяцев: за это время произойдет 1–2 полных цикла созревания сперматозоидов.
Читайте также:

