Влияет ли прием гормонов на результаты вич
Обновлено: 24.04.2024
Исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1 – 2 дня.
За 1 час до взятия крови необходимо воздержаться от курения.
Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур.
Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться.
Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов или продуктами их метаболизма. Назначение и отмена любого лекарственного препарата сопровождается изменением лабораторных показателей. Поэтому перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию. Рекомендуется отказаться от приема лекарственных препаратов перед сдачей крови на исследование, то есть забор крови производится до приема лекарственных препаратов.
Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время.
В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка результатов обследования была корректной и была приемлемость результатов, желательно проводить исследования в одной и той же лаборатории, в одно и тоже время.
Прием воды на показатели крови влияние не оказывает, поэтому воду пить можно.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
Очень важно точно следовать указанным ниже рекомендациям, так как только в этом случае будут получены достоверные результаты исследований.
Особенности подготовки
к отдельным лабораторным тестам
Анализ крови клинический
Правильная подготовка к клиническому анализу крови:
- кровь сдается в утренние часы натощак, спустя 4-5 часов после последнего приема пищи)
- За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров
Исследование холестерина и липидного спектра
Для определения холестерина и липидного спектра забор крови производится строго после 12 – 14 часового голодания. За 2 недели необходимо отменить препараты, понижающие уровень липидов в крови, если не ставиться цель определить гиполипидемический эффект терапии этими препаратами.
Мочевина
За 1-2 дня до исследования необходимо соблюдать диету: отказаться от употребления богатой пуринами пищи - печени, почек, а также максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки.
Мочевая кислота
Необходимо в предшествующие исследованию дни соблюдать диету – отказаться от употребления богатой пуринами пищи: печени, почек, максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки. Обязательна отмена таких лекарственных препаратов, как кофеин, теобромин, теофиллин, салицилаты, аскорбиновая кислота, антибиотики, сульфаниламиды, производные тиазола.
Альфа-2-макроглобулин
В течение трех дней перед исследованием необходимо воздержание от мясной пищи.
Антимюллеров гормон
Ингибин B
Женщинам исследование проводят на 3-5 день менструального цикла. За 3 дня до взятия крови исключить интенсивные спортивные тренировки. Исследование не следует проводить во время любых острых заболеваний. За 1 час до взятия крови не курить.
АКТГ
Кортизол
Накануне исследования исключить прием таких препаратов как: глюкокортикоиды, эстрогены, пероральные контрацептивы. Также необходимо исключить прием алкоголя, физические упражнения, курение. В связи с тем, что АКТГ и кортизол являются гормонами стресса, перед процедурой сдачи крови необходимо в течение 20 минут успокоиться и расслабиться. Любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя. Уровень этих гормонов циклически изменяется в течение суток, поэтому наиболее информативны результаты исследований, проведенных не позднее 2-х часов после сна и до 10 часов утра.
Билирубин
Не рекомендуется накануне принимать аскорбиновую кислоту, лекарства или продукты, вызывающие искусственную окраску сыворотки.
Половые гормоны
Исследования на половые гормоны у женщин проводятся только в соответствующие дни менструального цикла конкретного пациента, которые указал врач.
У женщин репродуктивного возраста на результаты гормональных исследований влияют физиологические факторы, cвязанные с фазой менструального цикла. Во время обследования на половые гормоны указать фазу менструального цикла.
Гормоны репродуктивной системы необходимо сдавать строго по дням цикла:
ЛГ, ФСГ- 3-5 день цикла;
Эстрадиол - 5-7 или 21-23 день цикла;
Прогестерон - 21-23 день цикла;
17-ОН- прогестерон - 7-9 день;
ДГА - сульфат, тестостерон - 7-9 день.
Простатспецифический антиген (ПСА)
Забор крови должен быть произведен до пальпаторного исследования и массажа предстательной железы (ПЖ), лазерной терапии, рентгенографии, цистоскопии, колоноскопии. Эти лечебно – диагностические мероприятия могут вызвать более или менее выраженный и длительный подъем уровня ПСА в крови. Так как степень таких изменений непредсказуема, забор крови необходимо проводить или до или спустя неделю после проведенных манипуляций.
Пролактин
Забор крови производится утром, не ранее, чем через 3 часа после пробуждения. Учитывая, что уровень пролактина может повышаться в результате физического или эмоционального стресса, после половых актов, после пребывания в сауне, приема алкоголя, необходимо перед исследованием исключить указанные факторы. Перед исследованием исключить пальпацию молочных желез, ультразвуковое исследование молочных желез.
Диагностики инфекционных заболеваний
(в том числе урогенитальные инфекции)
Забор крови для диагностики производится до начала приема антибактериальных и химиотерапевтических препаратов или не ранее, чем через 10 – 14 дней после их отмены. При выполнении исследований на наличие инфекций следует учитывать, что в зависимости от периода инфицирования и состояния иммунной системы у любого пациента может быть ложноотрицательный результат. Но, тем не менее, отрицательный результат не исключает полностью наличие инфекции и в сомнительных случаях необходимо провести повторный анализ.
Иммунограмма
Анализ крови сдается строго натощак, после 12-часового голодания и обязательно до начала приема антибактериальных, противовоспалительных и гормональных препаратов или не ранее чем через 2 недели после их отмены. Если накануне исследования было повышение температуры, какое либо острое или обострение хронического заболевания, то лучше перенести срок сдачи анализа.
Аллергологические исследования
(Иммуноглобулин Е, Аллергены)
Основные правила подготовки к проведению аллергологического исследования:
● Минимум за двое суток отказаться от употребления алкоголя, биологически активных добавок, витаминов, аспирина, лекарственных препаратов (кроме жизненно необходимых; необходимо согласовать с лечащим врачом).
● Не рекомендуется проведение исследований на фоне иммуносупрессивной терапии (цитостатики, глюкокортикоиды, лучевая терапия, химиотерапия) вследствие угнетения синтеза иммуноглобулинов.
● Для исключения ложноотрицательных результатов необходимо воздержаться от приема противоаллергенных препаратов за 5 – 7 дней до сдачи анализа крови.
● Кровь сдается натощак. Утром нельзя пить кофе, чай, соки.
Противопоказаниями для проведения исследования являются:
● менструальный цикл (сдать анализ можно за 3 дня до или через 5 дней после менструации);
● острая фаза какой-либо инфекции (ОРВИ, грипп, лихорадка и другие);
● прием антибиотиков (через 7 -10 дней после отмены).
Исследование на тиреоидные гормоны
За 2 – 3 дня до проведения исследования исключается прием йодсодержащих препаратов, за 1 месяц – тиреоидных гормонов (чтобы получить истинные базальные уровни), если нет специальных указаний врача- эндокринолога. Однако, если целью исследования является контроль за дозой препаратов тиреоидных гормонов, забор крови производится на фоне приема обычной дозы. Следует иметь ввиду, что прием левотироксина вызывает транзиторное значимо повышенное содержание общего и свободного тироксина в крови примерно в течение 9 часов (на 15 – 20 %).
Тиреоглобулин
Исследование целесообразно проводить спустя как минимум 6 недель после тиреоэктомии, либо проведенного лечения. Если назначены такие диагностические процедуры, как биопсия или сканирование ЩЖ, то исследование уровня ТГ в крови нужно строго проводить до процедур.
Креатинин
Употребление большого количества белковой пищи в предшествующие взятию крови несколько дней может привести к повышению уровня креатинина в крови. Уровень креатинина в крови может повышаться вследствие интенсивных физических нагрузок.
Сывороточное железо
Забор крови должен быть произведён до начала приёма железосодержащих пищевых добавок и лекарственных препаратов или не ранее, чем через 2 недели после окончания приёма.
Время кровотечения
Необходимо прекратить прием аспирина и других антиагрегантов за 5-7 дней до обследования, поскольку они удлиняют время кровотечения.
Система гемостаза
(АЧТВ, Д-димер, коагулограмма, волчаночный антикоагулянт,
протромбиновый индекс, тромбиновое время, фибриноген)
Необходимо прекратить прием гормонов, гепарина, противозачаточных средств, аспирина, антиагрегантов за 5-7 дней до обследования.
СА-15-3
Забор крови должен производиться до или не ранее чем через 2 недели после биопсии, хирургических вмешательств и массажа молочной железы.
СА-125
UBC (антиген рака мочевого пузыря)
Сбор мочи следует осуществлять до или спустя 10 дней после инвазивных процедур, а также до начала специфического лечения. Собирается утренняя порция мочи, а если это не возможно, то собирают мочу, находящуюся в мочевом пузыре не менее 3 часов.
Холестерин и липидный спектр
Для определения холестерина и липидного спектра забор крови производится строго после 12 – 14 часового голодания (после приема жирной пищи уровень триглицеридов существенно повышается и остается высоким несколько часов
Перед взятием крови пациент в течение 2 недель должен придерживаться своей обычной диеты.
В течение трех суток исключить прием алкоголя (присутствие алкоголя в крови является распространенной причиной выявления гипертриглицеридемии, даже у голодавших пациентов).
За 2 недели необходимо отменить препараты, понижающие уровень липидов в крови, если не ставиться цель определить гиполипидемический эффект терапии этими препаратами.
Кальций
В течение 3-х дней исключить прием лекарственных препаратов, содержащих кальций.
Пренатальный скрининг
Проводится в строго очерченные сроки беременности. Вне этих сроков диагностическая значимость этих показателей невелика.
Гастрин
H. Pylori IgG
За сутки до взятия крови необходимо исключить приём алкоголя и кофе, за 1 час до взятия крови - курение. Кровь лучше сдавать утром, после ночного периода голодания. Исследование проводится натощак (через 12 часов после последнего приёма пищи),
Перед проведением исследования пациент не должен принимать лекарственные средства, влияющие на желудочную секрецию:
За одну неделю до исследования отменить: Атропин, Метацин, Платифиллин, Гастроцепин, Пепсидин, Ранитидин (зантак, ранисан), Омез (омепразол), Гастрозол, фамотидин (квамател, ульфамид), Лансопразол, Рабепразол (париет), Эзомепразол (нексиум).
За 2-3 день до исследования отменить медикаменты, нейтрализующие соляную кислоту: Гевискон, Фосфолюгель, Альмагель, Гастал, Маалокс, Мегалак и другие.
Пациент должен заранее обсудить со своим лечащим врачом возможность прекращения приема данных лекарственных препаратов.
Оптимальным является исследование уровня гастрина до начала лечения медикаментозными средствами или после его окончания.
Сдавайте анализы постоянно в одной и той же лаборатории – и вашему врачу будут примерно известны Ваши личные показатели нормы и любое отклонение от нормы будет сразу им замечено.
У каждого есть ВИЧ-статус, только у одних он положительный, а у других — отрицательный. Однако знать его необходимо, особенно в российских реалиях, когда в стране эпидемия, и уже более одного процента населения живет с вирусом.
Для диагностики вируса иммунодефицита человека существует несколько видов тестов, причем их классификация сложна лишь на первый взгляд, на самом деле она весьма логична. Главное — помнить, что, несмотря на высокую точность анализов, ни один тест не найдет вирус сразу после заражения.
Скрининговые (поисковые) тесты
Они помогают заподозрить инфекцию, но их результаты надо подтверждать другими анализами. Для скрининга используют тесты либо на антитела, либо на антигены/антитела.
ИФА (иммуноферментый анализ).
Этот метод служит не для обнаружения самого вируса, а антител, которые наша иммунная система вырабатывает для борьбы с ним.
Существует несколько поколений ИФА:
- В первом поколении тестов использовался сам вирус, обработанный ультразвуком, при этом определялись антитела только ВИЧ-1. Анализ обладал невысокой чувствительностью и специфичностью.
- ИФА второго поколения научили определять антитела как к ВИЧ-1, так и к ВИЧ-2. Материалом служили синтезированные белки, аналогичные настоящим антигенам вируса. Впрочем, тесты первого и второго поколения давно не используются.
- Следом появились тесты третьего поколения, которые позволяют диагностировать длительно текущую (хроническую) ВИЧ-инфекцию с чувствительностью и специфичностью около 100 %. Однако при острой ВИЧ-инфекции (когда антител мало или совсем нет) их точность считается недостаточной.
За счет своей простоты и дешевизны этот метод используется чаще всего, в том числе на его основе работают экспресс-тесты.
Подтверждающие тесты
Как следует из названия, они позволяют наверняка убедиться в наличии или отсутствии вируса иммунодефицита у человека. Их минус в сложности и дороговизне.
Иммуноблоттинг помогает проверить результаты скрининговых анализов и уточнить, каким видом вируса инфицирован человек: ВИЧ-1, ВИЧ-2 или обоими. Этот метод обладает высокой точностью, чувствительностью, но дорог и сложен в исполнении. Он является комбинацией ИФА и электрофореза, что позволяет определить антитела к специфическим антигенам ВИЧ-1 (gp160, gp120, gp41).
ПЦР (полимеразная цепная реакция). Тест способен находить генетический материал ВИЧ (ДНК/РНК), то есть проверяет, есть ли непосредственно вирус в крови. Нуклеиновые кислоты могут обнаруживаться уже на 7-й день после инфицирования (по данным CDC — c 10 по 33 день).
Кроме того, ПЦР бывает качественным и количественным. В последнем случае можно отслеживать вирусную нагрузку (концентрацию вируса в крови и других биологических жидкостях) у людей с ВИЧ, оценивая эффект терапии.
А я могу сдать сразу иммуноблот или ПЦР, чтобы узнать свой ВИЧ-статус?
Иммуноблот используют специальные лаборатории центров по борьбе со СПИДом. Пробы крови направляются туда для перепроверки уже положительных первичных скрининговых анализов. Сразу сдать его не получится, даже в платных клиниках.
ПЦР, наоборот, можно сдать в любой момент, но только обратившись в коммерческую лабораторию. В СПИД-центрах его делают также для перепроверки ранее положительного теста. Да, ПЦР позволяет максимально быстро (в течение 7—10 дней после инфицирования) обнаружить ВИЧ, но и у него есть недостатки:
- высокая стоимость;
- может обнаружить только ВИЧ-1;
- в редких случаях выявление низких уровней РНК ВИЧ (например,
Этот тест имеет смысл делать если:
- у человека есть подозрение на острую ВИЧ-инфекцию (высокий риск инфицирования) или в период серологического окна;
- донорам крови;
- новорожденным от ВИЧ-положительных матерей
Как тогда правильно проверяться на ВИЧ?
Нужно ли повторно тестироваться, если результат анализа отрицательный?
Универсальной рекомендации, увы, нет. Повторные тесты нужны чтобы застраховаться от попадания в период окна, когда в крови еще нет антител и антигенов ВИЧ, а вирус уже проник в организм.
То же самое и с частотой тестирования — она зависит от разных факторов: количества рисков, приема доконтактной (PrEP) и постконтактной (PEP) профилактики, нахождения в группах риска (инъекционные наркопотребители, секс-работники, мужчины, практикующие секс с мужчинами). Однако эксперты рекомендуют проверяться каждые 6—12 месяцев.
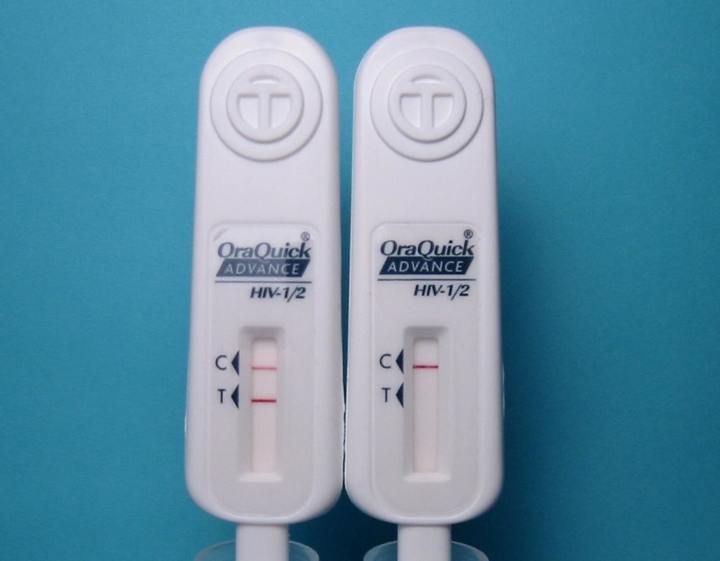
Что может влиять на результат теста на ВИЧ?
Анализ на ВИЧ может дать неправильные результаты в следующих случаях:
- при наличии системных аутоиммунных заболеваний (коллагенозов, васкулитов) и злокачественных опухолей;
- при тестировании в период серологического окна — когда в крови еще не появились антитела к ВИЧ;
- из-за ошибки при проведении теста в лаборатории;
- после вакцинации от гриппа.
У детей, рожденных от ВИЧ-положительных матерей, до восемнадцатимесячного возраста в крови могут сохраняться материнские антитела, что может приводить к ложноположительным результатам.
Кроме того, прием PrEP и PEP могут влиять на точность анализов, так как антиретровирусные препараты уменьшают количество вируса в крови и антител к нему.
В случае с PEP после окончания курса рекомендуется посоветоваться с врачом и подобрать оптимальные сроки проведения анализов. Первый тест обычно проводят через 4—6 недель после контакта с ВИЧ, затем через 3 месяца, при необходимости — через 6 месяцев.
Считается, что крайне важно сдать анализ на ВИЧ перед началом приема PrEP и затем проверяться каждые 3 месяца, уже находясь на PrEP.
На результаты теста не влияют прием пищи и алкоголя или курение. Специальной подготовки перед сдачей анализов на ВИЧ не требуется.
А что с экспресс-тестами?
Они позволяют провериться на ВИЧ, не посещая лабораторию или поликлинику. По сути, это тесты ИФА третьего поколения, которые определяют антитела к ВИЧ-1 и ВИЧ-2 в слюне, моче или крови.
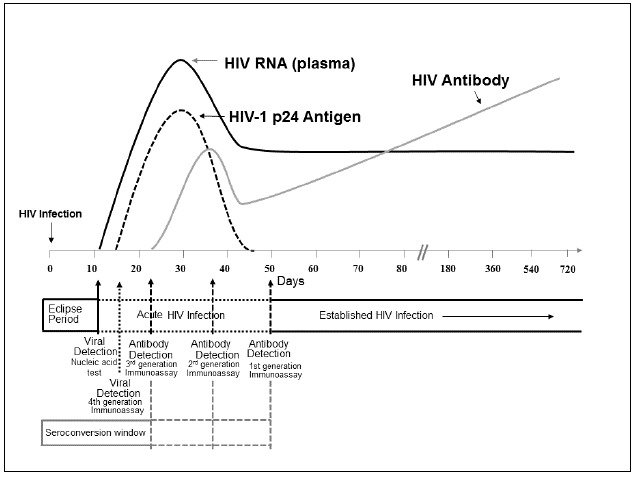
На рисунке показано, как быстро в крови появляются сам вирус (его генетический материал РНК) антитела и антигены, а также какие системы тестирования можно применить.
Точность большинства экспресс-тестов при хронической (длительно текущей) ВИЧ-инфекции достаточно высока (> 99 % чувствительности и специфичности), но все равно чуть ниже лабораторных анализов.
Сегодня среди них наиболее популярны тесты слюны (или околодесневой жидкости) и крови. Их можно либо купить самому, либо получить бесплатно в ВИЧ-сервисных организациях.
Важно помнить! Если такой тест оказался положительным, результат необходимо как можно быстрее перепроверить более точным методом.
Где я могу сделать тест на ВИЧ анонимно и бесплатно?
Анализ на ВИЧ бесплатный и анонимный, прикрепление к поликлинике и регистрация не требуются. После сдачи теста выдается идентификационный номер, по которому можно будет узнать результат.
1. Мой тест на ВИЧ положительный. Могло ли это быть ошибкой?
Хотя ложноположительный результат встречается нечасто, для проверки полученных результатов необходимо провести контрольный тест, то есть повторить анализ. Вероятность получения двух ложноположительных результатов теста крайне низка. Если первый тест проводился в домашних условиях, для выполнения повторного анализа обратитесь к врачу или в медицинскую лабораторию.
2. Если у моего партнера отрицательный результат теста на ВИЧ, то он не инфицирован?
3. Как я мог получить ВИЧ?
4. Это моя вина?
5. Но я думал, что активные партнеры не могут заразиться ВИЧ?
Действительно, вероятность инфицирования ВИЧ для активного партнера значительно ниже как при анальном, так и при вагинальном сексе. Согласно данным одного исследования, проведенного в 2012 году, для партнеров, занимающих активную позицию при анальном сексе, характерно снижение риска заражения на 86 процентов. Однако это не отменяет того факта, что активные партнеры могут инфицироваться и инфицируются ВИЧ при незащищенных половых контактах.
6. Правда ли, что у многих ВИЧ-положительных людей есть гепатит С?

7. Если я ВИЧ-положительный, значит у меня СПИД?
8. Я умру?
Да, но не завтра и не потому, что у вас ВИЧ. Дело в том, что при надлежащем лечении ВИЧ-положительные пациенты могут жить так же долго и полноценно, как и здоровые люди. Вы имеете гораздо больше шансов погибнуть в автомобильной катастрофе, чем умереть от ВИЧ. Конечно, как и при любом хроническом заболевании (например, сахарном диабете), у вас могут развиться определенные осложнения. Кроме того, вы можете быть подвержены различным заболеваниям, как и все люди. Существуют данные, что при длительном применении антиретровирусных препаратов, которые необходимо принимать ВИЧ-положительным, увеличивается риск раннего развития некоторых заболеваний, связанных с возрастом, таких как остеопороз. Однако не забывайте, что приверженность лечению позволит вам прожить долгую и активную жизнь, несмотря на ВИЧ.

9. Когда необходимо начать лечение?
Прямо сейчас. Лечение должно быть начато как можно скорее, лучше всего в день получения положительного результата анализа на ВИЧ. Раннее начало лечения ВИЧ-инфекции приводит к значимым долгосрочным преимуществам. Но даже при отсутствии симптомов инфекция ослабляет иммунную систему. По мнению ученых, откладывание начала антиретровирусной терапии приводит к увеличению объемов скрытых резервуаров ВИЧ-инфекции. Напротив, раннее начало лечения уменьшает вирусную нагрузку. Содержание вируса в крови может снизиться до уровня ниже определяемого, при котором вероятность передачи ВИЧ партнеру крайне мала. Так что немедленно получите рецепт и начните прием препаратов.
10. Я должен принимать антиретровирусные препараты каждый день?
Всю жизнь? И да, и нет. По данным исследования, проведенного в 2015 году, только при сочетании раннего начала лечения с регулярным приемом препаратов соотношение CD4 и CD8 клеток становится близким к норме. Чем ближе этот показатель к нормальному, тем больше клеток борются с ВИЧ и дают вам силы, здоровье и продолжительность жизни человека без ВИЧ-инфекции. Не стоит пренебрегать такой ощутимой пользой для здоровья. Однако и врачи, и фармацевтические компании понимают, что необходимость ежедневно принимать лекарства превращается в настоящее испытание, и поэтому разрабатывают новые возможности лечения. В этом году было проведено исследование, по результатам которого было выявлено, что инъекция препарата два раза в месяц так же эффективна, как и ежедневный прием таблеток (хотя может пройти один-два года, прежде чем такие препараты станут продаваться в аптеках). Да, пока вам придется придерживаться лечения с религиозным рвением (представьте, будто это поход в спортзал или ежедневный прием витаминов), однако это не означает, что вы обречены до конца жизни ежедневно принимать таблетки.

11. Если я ВИЧ-положителен, значит, мне нельзя заниматься сексом?
Нет, это не так. На самом деле большинство врачей поощряют продолжение полноценных сексуальных отношений. Оргазм сам по себе может быть чудесным лекарством: чувство сексуального удовлетворения помогает заснуть, стимулирует повышение уровня иммуноглобулинов (которые борются с инфекцией), уменьшает стресс, чувство одиночества и депрессию. Однако присутствие ВИЧ в организме подразумевает, что необходимо защищать себя и своих сексуальных партнеров.
12. Как я могу защитить моих сексуальных партнеров?
Есть разные способы защитить себя и своего партнера. Честно и подробно обсудите свой ВИЧ-статус и связанный с ним риск передачи инфекции. Всегда используйте презерватив и поддерживайте сексуальные отношения с партнером, применяющим доконтактную профилактику (PrEP). Следите за поддержанием вирусной нагрузки ниже определяемого уровня. Важен даже правильный выбор смазки для презерватива (избегайте двух составляющих: поликватерниума и поликватерниума-15, так как оба типа полимера увеличивают риск передачи ВИЧ).
14. Что такое ДКП (PrEP)? ДКП (PrEP)
15. Какой риск у людей, употребляющих неинъекционные наркотики и алкоголь?
Люди, употребляющие неинъекционные наркотики и алкоголь, более склонны к рискованному сексуальному поведению и незащищенным контактам. Многие люди, принимающие наркотики или алкоголь, прежде всего, выбирают сексуальных партнеров из своего круга общения. Сюда могут войти люди, которые употребляли наркотики внутривенно, занимались сексом за деньги или наркотики, стали жертвами травматической ситуации, или сидели в тюрьме. Во всех этих уязвимых группах риск передачи ВИЧ высокий.
О возможности использования гормональной контрацепции у людей с ВИЧ
Противовирусные препараты и гормональная контрацепция
Далее в статье будут представлены тонкости применения гормональных контрацептивов вместе с антиретровирусной терапией. Рекомендации всегда касаются не только действующего вещества, но и способа применения. Пример — если с каким-то препаратом невозможно применение гестагена в виде таблеток (перорально), это не означает, что данный гестаген нельзя использовать в виде инъекционного препарата. Рекомендация всегда касается связки вещество + способ применения. Сочетания, которые не перечислены в статье ниже, могут использоваться с минимальными рисками. Для них установлено, что взаимодействие с антиретровирусными препаратами не влияет на эффективность. Также в некоторых случаях это означает, что отсутствуют данные о клинической значимости взаимодействия. Работникам здравоохранение рекомендуется ознакомиться с этим документом.
При назначении гормональной контрацепции необходима оценка рисков пациента (тромбоз в анамнезе, курение, мигрень) и должны быть учтены его пожелания. При назначении гормональной контрацепции рекомендуется действовать в соотвествии с крупными общепринятыми протоколами лечения, например FSRH Clinical Guideline: Combined Hormonal Contraception.
Нуклеозидные ингибиторы обратной транскриптазы (НИОТ)
Не имеют клинически значимых взаимодействий с гормональными контрацептивами.
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ)
Эфавиренз уменьшает концентрацию как гестагенов, так и эстрогенов, которые используются в качестве оральных контрацептивов. Если пациент хочет использовать оральные контрацептивы (как комбинированные, так и содержащие одно действующее вещество), необходимо проконсультироваться о замене эфавиренза на другой антиретровирусный препарат. В противном случае оральные контрацептивы не будут эффективны. Это же касается и имплантов с этоногестрелом и левоноргестрелом, а также вагинальных колец.
В случае посткоитальной экстренной контрацепции концентрации левоноргестрела и улипристала будут снижаться, если человек использует эфавиренз. В этом случае гормональная экстренная контрацепция может быть неэффективна. Альтернативным вариантом является использование медной спирали, которая также может использоваться в качестве экстренного метода контрацепции, если она будет установлена в течение 120 часов после незащищенного полового акта.
Ингибиторы протеазы (ИП)
Атазанавир, не усиленный (не бустированный) другими препаратами, увеличивает концентрацию оральных контрацептивов в крови. При использовании необходимо назначать комбинированные препараты, которые содержат не более 30 мкг этинилэстрадиола. Вторым препаратом в комбинации в идеале должен являться норэтиндрон (либо норгестимат), так как взаимодействие других гестагенов с атазанавиром не изучено.
При применении комбинации атазанавира с кобицистатом противопоказано применение оральных котрацептивов, которые содержат дроспиренон, из-за риска развития гиперкалиемии (опасное побочное действие).
При использовании комбинации атазанавира с ритонавиром комбинированные оральные контрацептивы должны содержать минимум 35 мкг этинилэстрадиола.
При применении комбинации дарунавира и кобицистата с оральными контрацептивами, содержащими дроспиренон, требуется регулярное наблюдение за уровнем калия в крови. Желательна замена противовирусного препарата либо способа контрацепции.
При использовании дарунавира и ритонавира следует заменить противовирусный препарат. Если этого не сделать, то в случае с комбинированными оральными контрацептивами доза этинилэстрадиола должна быть минимум 35 мкг. Рекомендация использовать минимум 35 мкг этинилэстрадиола касается также комбинации лопинавира с ритонавиром.
Не рекомендуется использование вагинальных колец со всеми ингибиторами протеазы.
При использовании посткоитальной экстренной контрацепции коррекция дозы не требуется со всеми препаратами из данной группы.
Ингибиторы интегразы
При использовании комбинации элвитегравира с кобицистатом будет рационально заменить противовирусный препарат либо не использовать оральные контрацептивы, которые содержат гестагены (норгестимат, дросперинон). Данная комбинация связана с риском развития побочных действий (гиперкалиемия, тромбоз). Подобная практика обоснована только в случае, если плюсы для пациента выше возможных рисков.
Ингибиторы CCR5
Не имеют взаимодействий с гормональными контрацептивами.
Ингибиторы слияния ВИЧ-1 gp120
При использовании комбинированных оральных контрацептивов совместно с фостемсавиром необходимо, чтобы доза этинилэстрадиола была не выше 30 мкг.
Гормональные контрацептивы могут безопасно применяться у людей, которые находятся на антиретровирусной терапии. Для подобного применения необходимо учитывать взаимодействие лекарственных препаратов между собой.

Лабораторные исследования зачастую служат более чувствительными показателями состояния человека, чем его самочувствие. Результаты анализов отражают физико-химические свойства исследуемой пробы и дают объективную диагностическую информацию в цифровом выражении. Важные решения о стратегии ведения пациента часто основаны на небольших изменениях лабораторных данных. Именно поэтому роль лабораторных тестов, а также спектр и количество проводимых исследований, необходимых в процессе диагностики и лечения заболеваний, постоянно возрастает. Однако из практики работы любой диагностической лаборатории известно, что получаемые ими результаты далеко не всегда являются правильными. Это связано с наличием большого количества непатологических факторов, способных оказывать влияние на конечные результаты лабораторных данных.
Как показывает наш опыт работы, основное количество получаемых неудовлетворительных результатов связано с ошибками, допущенными в ходе проведения анализа. Появление случайных и систематических ошибок на любой стадии анализа будет снижать достоверность лабораторных результатов и, как следствие, затруднит постановку правильного диагноза и проведение адекватного лечения.
ПРЕАНАЛИТИЧЕСКИЙ (ДОЛАБОРАТОРНЫЙ) ЭТАП включает в себя все стадии от назначения анализа клиницистом до поступления пробы в лабораторию на рабочее место, а именно: назначение анализа, взятие биологического материала, его обработку и доставку в лабораторию. Ошибки, возникающие на внелабораторном этапе анализа, составляют от 70% до 95% от общего их числа. Именно они могут оказаться непоправимыми и полностью обесценить весь ход проводимых исследований.
Поэтому правильная организация преаналитического этапа должна стать составной частью любой системы обеспечения качества лабораторного анализа.
При получении, обработке и доставке образцов в лабораторию следует иметь в виду следующие факторы, которые могут быть как устранимыми, так и неустранимыми. Результаты лабораторных исследований подвержены влиянию биологической и аналитической вариации. Если аналитическая вариация зависит от условий выполнения теста, то величина биологической вариации — от целого комплекса факторов. Общая биологическая вариация исследуемых показателей обусловлена внутрииндивидуальной вариацией, наблюдаемой у одного и того же человека в результате влияния биологических ритмов (разное время дня, года), и межиндивидуальной вариацией, вызванной как эндогенными, так и экзогенными факторами.
Факторы биологической вариации (физиологические факторы, факторы среды, условия взятия пробы, токсичные и терапевтические факторы) могут оказать влияние на результаты лабораторных исследований. Часть из них способна вызывать реальные отклонения лабораторных результатов от референтных значений вне связи с патологическим процессом. К таким факторам относят:
- Физиологические закономерности (влияние расы, пола, возраста, типа сложения, характера и объёма привычной активности, питания);
- Влияние окружающей среды (климат, геомагнитные факторы, время года и суток, состав воды и почвы в зоне обитания, социально-бытовая среда);
- Воздействие профессиональных и бытовых токсичных средств (алкоголь, никотин, наркотики) и ятрогенные влияния (диагностические и лечебные процедуры, лекарственные средства);
- Условия взятия пробы (приём пищи, физическая нагрузка, положение тела, стресс во время взятия пробы и др.);
- Методика взятия крови (способ взятия, средства и посуда, консерванты и т.д.);
- Неправильный (по времени) забор материала;
- Условия (температура, встряхивание, влияние света) и время транспортировки биоматериала на исследования в лабораторию.
Рассмотрим влияние наиболее важных факторов на результаты лабораторных анализов.
ПРИЕМ ПИЩИ
Режим питания, состав принимаемой пищи, перерывы в её приёме оказывают существенное влияние на ряд показателей лабораторных исследований. После приема пищи содержание отдельных продуктов обмена в крови может повышаться или подвергаться изменениям в результате постабсорбционных гормональных эффектов. Определение других аналитов может затрудняться вследствие мутности, вызванной хиломикронемией в послеобеденных пробах крови.
После 48 часов голодания может увеличиваться концентрация билирубина в крови. Голодание в течение 72 часов снижает концентрацию глюкозы в крови у здоровых людей до 2,5 ммоль/л, увеличивает концентрацию триглицеридов, свободных жирных кислот без значительных изменений концентрации холестерина. Длительное голодание (2 – 4 недели) также способно влиять на ряд лабораторных показателей. Концентрация общего белка, холестерина, триглицеридов, мочевины, липопротеинов в крови снижается; выведение креатинина и мочевой кислоты почками с мочой повышается. Длительное голодание тесно связано со снижением расхода энергии. Вследствие этого в крови снижается концентрация гормонов щитовидной железы – общего тироксина и еще в большей степени трийодтиронина. Голодание также приводит к увеличению содержания в пробах сыворотки крови кортизола и сульфата дегидроэпиандростерона.
Употребление жирной пищи может повысить концентрацию калия, триглицеридов и щелочной фосфатазы. Активность щелочной фосфатазы в таких случаях может особенно увеличиваться у людей с О- или В-группой крови.
Физиологические изменения после употребления жирной пище в виде гиперхиломикронемии могут увеличивать мутность сыворотки (плазмы) крови и тем самым влиять на результаты измерения оптической плотности. Повышение концентрации липидов в сыворотке крови может быть после употребления пациентом масла, крема или сыра, что приведёт к ложным результатам и потребует повторного анализа.
Определенные виды пищи и режимы питания могут влиять на ряд показателей сыворотки крови и мочи. Потребление большого количества мяса, то есть пищи с высоким содержанием белка, может увеличить концентрации мочевины и аммиака в сыворотке крови, количества уратов (солей кальция) в моче. Пища с высоким отношением ненасыщенных жирных кислот к насыщенным может вызвать снижение концентрации холестерина в сыворотке крови, а мясная пища вызывает увеличение концентрации уратов. Бананы, ананасы, томаты, авокадо богаты серотонином. При их употреблении за 3 дня до исследования мочи на 5-оксииндолуксусную кислоту даже у здорового человека её концентрация может быть повышенной. Напитки, богатые кофеином, увеличивают концентрацию свободных жирных кислот и вызывают выход катехоламинов из надпочечников и мозга (концентрация катехоламинов в сыворотке крови повышается). Кофеин способен повышать активность плазматического ренина. Приём алкоголя увеличивает в крови концентрацию лактата, мочевой кислоты и триглицеридов. Повышенное содержание общего холестерина, мочевой кислоты, гамма-глутамилтранспептидазы и увеличение среднего объема эритроцитов может быть связано с хроническим алкоголизмом.
ФИЗИЧЕСКИЕ УПРАЖНЕНИЯ
Состояние физической активности обследуемого оказывает большое влияние на результаты.
Физическая нагрузка может оказывать как преходящее, так и длительное влияние на различные параметры гомеостаза. Преходящие изменения включают в себя вначале снижение, а затем увеличение концентрации свободных жирных кислот в крови, повышение на 180% концентрации аммиака и на 300% — лактата, увеличение активности креатинкиназы, ACT, ЛДГ. Физические упражнения влияют на показатели гемостаза: активируют свертывание крови и функциональную активность тромбоцитов. Изменения указанных показателей связаны с активацией метаболизма и они обычно возвращаются к исходным (до физической нагрузки) значениям вскоре после прекращения физической деятельности. Тем не менее, активность некоторых ферментов (альдолаза, КК, ACT, ЛДГ) может оставаться повышенной в течение 24 ч после 1одночасовой интенсивной физической нагрузки. Длительная физическая нагрузка увеличивает концентрацию в крови половых гормонов, включая тестостерон, андростендион и лютеинизирующий гормон (ЛГ).
При длительном строгом постельном режиме и ограничении физической активности повышается экскреция с мочой норадреналина, кальция, хлора, фосфатов, аммиака, активность щелочной фосфатазы в сыворотке крови.
ЭМОЦИОНАЛЬНЫЙ СТРЕСС
Влияние психического стресса (страх перед взятием крови, перед операцией и т.д.) на результаты лабораторных тестов часто недооценивается. Между тем под его влиянием возможны преходящий лейкоцитоз; снижение концентрации железа; увеличение уровня катехоламинов, альдостерона, кортизола, пролактина, ангиотензина, ренина, соматотропного гормона, ТТГ и повышение концентрации альбумина, глюкозы, фибриногена, инсулина и холестерина. Сильное беспокойство, сопровождаемое гипервентиляцией, вызывает дисбаланс кислотно-основного состояния (КОС) с увеличением концентрации лактата и жирных кислот в крови.
ПОЛ ПАЦИЕНТА
Для целого ряда клинико-химических и гематологических показателей имеются статистически значимые различия между полами. В частности, это относится к уровням стероидных и гликопротеидных гормонов (прогестерон, эстрадиол, тестостерон, 17-ОН прогестерон, ЛГ, ФСГ, пролактин), транспортных белков (ССГ, ТСГ) и других биологически активных соединений (ТГ). В методической литературе имеется обширная информация по этому вопросу, кроме того, ее можно найти в большинстве инструкций по использованию диагностических наборов. Однако следует отметить, что приведенные в литературе референсные интервалы следует рассматривать лишь как ориентировочные. Это связано с наличием конструктивных особенностей наборов от различных фирм-производителей, а также с региональными и расовыми различиями в составе населения. Поэтому в каждой лаборатории рекомендуется установить собственные значения нормальных уровней исследуемых показателей с использованием тех видов наборов, которые регулярно применяются в рутинной практике.
ВОЗРАСТ ПАЦИЕНТА
Концентрация целого спектра аналитов зависит от возраста пациента и может значительно изменяться от момента рождения до старости. Наиболее ярко возрастные изменения выражены для некоторых биохимических показателей (гемоглобин, билирубин, активность щелочной фосфатазы, содержание липопротеинов низкой плотности и др.) а также для ряда аналитов, определяемых иммунохимическими методами. К ним относятся половые стероидные и гликопротеидные гормоны, тиреоиды, АКТГ, альдостерон, ренин, гормон роста (соматотропный), паратгормон, 17-оксипрогестерон, дегидроэпиандростерон, ПСА и др. Желательно, чтобы в каждой лаборатории имелись возрастные нормы для каждого из исследуемых показателей, что позволит более точно интерпретировать полученные результаты.
БЕРЕМЕННОСТЬ
Трактуя результаты лабораторных исследований у беременных, необходимо учитывать срок беременности в момент взятия пробы. При физиологической беременности средний объем плазмы возрастает примерно от 2600 до 3900 мл, причем в первые 10 недель прирост может быть незначительным, а затем происходит нарастающее увеличение объема к 35-й неделе, когда достигается указанный уровень. Объем мочи также может физиологически увеличиваться до 25% в 3-м триместре. В последнем триместре наблюдается 50% физиологическое повышение скорости клубочковой фильтрации.
Беременность является нормальным физиологическим процессом, который сопровождаются значительными изменениями в выработке стероидных, гликопротеидных и тиреоидных гормонов, транспортных белков (ССГ, ТСГ), АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Поэтому для правильной интерпретации результатов важно точно указать срок беременности, когда была взята исследуемая проба крови.
При проведении скрининга врожденных пороков развития плода по лабораторным показателям следует иметь в виду, что диагностическая чувствительность и специфичность данного вида исследования в значительной степени будет определяться комбинацией выбранных иммунохимических маркеров. Она должна быть различной на разных стадиях развития плода. Например, для первого триместра беременности наиболее предпочтительным является определение АФП, свободной 6-субъединицы ХГЧ и ассоциированного с беременностью белка А (РАРРА), а для второго триместра - АФП, общего ХГЧ и свободного эстриола. Все указанные виды анализа должны проводиться в строго рекомендуемые сроки беременности, а каждая лаборатория, занимающаяся скрининговыми исследованиями, должна располагать собственной постоянно обновляемой и пополняемой базой медиан уровней исследуемых маркеров для каждой недели беременности.
МЕНСТРУАЛЬНЫЙ ЦИКЛ
Статистически значимые изменения концентрации могут быть вызваны колебаниями гормонального фона при менструации. Так, концентрация альдостерона в плазме определяется в два раза выше перед овуляцией, чем в фолликулярной фазе. Подобным образом ренин может проявить предовуляторное повышение.
Менструальный цикл является нормальным физиологическим процессом, который сопровождается значительными изменениями в выработке половых, тиреоидных гормонов, транспортных белков, АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Для правильной интерпретации результатов важно точно указать день менструального цикла, когда была взята исследуемая проба крови.
БИОЛОГИЧЕСКИЕ РИТМЫ
Существуют линейные хронобиологические ритмы - например, возраст пациента, циклические ритмы - такие, как циркадные и сезонные, а также другие биологические циклы - например, менструальный цикл.
Циркадные ритмы аналита, т.е. изменения его концентрации в течение суток, наиболее ярко выражены у кортизола, АКТГ, альдостерона, пролактина, ренина, ТТГ, паратгормона, тестостерона и др. Отклонения концентраций от среднесуточных значений могут достигать 50%-400%, и этот фактор обязательно должен приниматься во внимание.
Суточные колебания содержания некоторых аналитов в сыворотке крови
Читайте также: