Влияет ли трихомонада на зачатие ребенка
Обновлено: 24.04.2024
Центральная больница нефтяников Минздрава Азербайджанской Республики, Баку, Азербайджанская Республика
Нарушение фертильности сперматозоидов при хроническом трихомониазе
Журнал: Проблемы репродукции. 2017;23(5): 102‑105
Цель исследования — изучить влияние Trichomonas vaginalis на функциональное состояние сперматозоидов человека. Материал и методы. Исследовано влияние хронического трихомониаза на морфофункциональное состояние сперматозоидов и биохимический состав эякулята. В работе использованы стандартные методы лабораторного исследования спермы. Результаты. Trichomonas vaginalis неблагоприятно воздействуют на сперматозоиды и процесс сперматогенеза. При сохранении нормальной концентрации, подвижности и морфологии сперматозоидов более чем в / случаев происходит нарушение взаимодействия сперматозоидов с гиалуроновой кислотой (HBA-тест), что свидетельствует о нарушении их созревания. Выводы. При подготовке к ЭКО мужчинам с трихомониазом в анамнезе следует рекомендовать проведение НВА-теста, для своевременного выбора ИКСИ в качестве альтернативного метода лечения бесплодия.
Центральная больница нефтяников Минздрава Азербайджанской Республики, Баку, Азербайджанская Республика
Возбудитель урогенитального трихомониаза Trichomonas vaginalis часто выявляется при обследовании мужчин, страдающих бесплодием [1, 2]. Вирулентность патогена связана с инвазивностью и токсигенностью. К факторам инвазии можно отнести железозависимый синтез трихомонадами адгезинов (АР65, АР51, АР33, АР23). Кроме того, описаны многочисленные секреторные гидролазы трихомонад с молекулярной массой от 20 до 110 кД, из которых наиболее важны цистеиновые протеиназы [3]. Патоген может вырабатывать ряд молекул с цитотоксической активностью, например, молекулу с перфоринподобной активностью, литический фактор и др. [4]. Факторы патогенности, характерные для трихомонад, кроме достаточно высокой вирулентности, способны приводить к токсическому повреждению сперматозоидов, что доказано в экспериментах in vitro [5].
Однако единой оценки влияния хронической трихомонадной инфекции на морфофункциональное состояние сперматозоидов человека in vivo пока нет. Это связано с тем, что в ряде случаев на фоне хронического трихомониаза параметры стандартной спермограммы остаются в пределах нормы, это дает основание подвергать сомнению возможную роль Trichomonas vaginalis в патогенезе мужского бесплодия.
Углубленное исследование сперматозоидов человека и их биохимического микроокружения, выходящее за рамки стандартной спермограммы, стало целью настоящей работы.
Материал и методы
Спермограмму проводили по стандартной методике в соответствии с рекомендациями Руководства ВОЗ 5-го издания [6].
Для статистической обработки результатов эксперимента проводили расчет с применением параметрических методов анализа [7, 8].
Результаты

Таблица 1. Минимальные референсные значения показателей эякулята [6]

Таблица 2. Минимальные референсные значения дополнительных характеристик при исследовании спермы
В целом частота встречаемости отклонений от референсных значений для большинства дополнительных параметров оказалась ожидаемой и сопоставимой с таковой при воспалительных заболеваниях мужской репродуктивной системы другой этиологии. Однако отклонения со стороны двух параметров оказались значительно выше, чем при других инфекционно-воспалительных заболеваниях. Так, уровень гликоделина выходил за референсные пределы более чем в 30% случаев, а HBA-тест — в 37,5%, что не характерно для воспалительных заболеваний мужской репродуктивной системы нетрихомонадной этиологии.
Вероятно, Trichomonas vaginalis, кроме уже описанных в литературе механизмов [3, 4, 9, 10], может оказывать влияние на местный иммунитет и через нарушение синтеза и/или секреции гликоделина, так как недостаток этого белка может препятствовать нормальному протеканию процесса оплодотворения и последующему течению беременности. Низкий процент связывания сперматозоидов в HBA-тесте свидетельствует о нарушении взаимодействия сперматозоидов с cumulus oophorous (основным компонентом матрикса которого является гиалуроновая кислота) и соответственно указывает на крайне низкую вероятность оплодотворения яйцеклетки как при естественных условиях, так и при проведении ВРТ (искусственная инсеминация, экстракорпоральное оплодотворение и др.) [11—13].
Таким образом, Trichomonas vaginalis не только неблагоприятно воздействуют на сперматозоиды в экспериментальных условиях, что было показано в предыдущей нашей работе и работах других исследователей [5, 14], но и могут приводить к нарушению морфофункциональных характеристик сперматозоидов и их биохимического микроокружения in vivo. Учитывая высокую частоту встречаемости неблагоприятных результатов HBA-теста, мы считаем возможным рекомендовать проведение теста на взаимодействие сперматозоидов с гиалуроновой кислотой всем пациентам с хроническим трихомониазом в анамнезе, для которых планируется ВРТ и, в частности, ЭКО в рамках лечения бесплодия.
Авторы заявляют об отсутствии конфликта интересов.
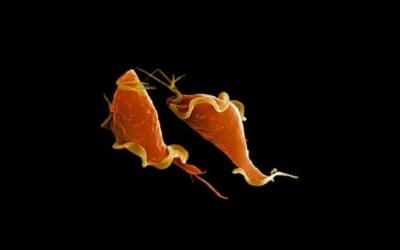
Некоторые пациенты, столкнувшись с проблемой достижения беременности, обращаются к специалисту за консультацией и обнаруживают, что причиной отсутствия зачатия является какое-либо венерическое заболевание.
Трихомониаз у женщин и мужчин вызывается трихомонадой. Болезнь редко проходит бессимптомно и вызывает ряд проблем в сексуальной жизни и функциях репродуктивной системы.
Симптоматика заболевания
У такого заболевания, как трихомониаз, симптомы можно определить только через месяц после заражения. Инкубационный период этого венерического недуга составляет от двух до четырех недель. Передается трихомониаз половым путем. Для заболевания характерен сильный зуд, боль, жжение, воспаление половых органов, и как результат - наступление бесплодия. Основные места обитания трихомонады – влагалище и уретра.
Трихомониаз у женщин проявляется такими симптомами: желтые выделения, учащенное мочеиспускание, зуд и жжение в половых органах, покраснения, боль и дискомфорт. С первыми проявлениями симптомов следует обратиться к врачу гинекологу.
У мужского пола наблюдаются выделения из уретры, болезненное мочеиспускание и частые позывы к нему, жжение и боль, неприятные ощущения и дискомфорт во время полового акта. При первых признаках заболевания мужчине требуется обратиться к врачу урологу.
Как трихомониаз приводит к бесплодию
Как у мужчин, так и у женщин это инфекционное заболевание, если не оказать вовремя помощь, приводит к потере детородной функции. У мужчин инфекция меняет подвижность и жизнеспособность сперматозоидов и приводит к бесплодию. У женщин болезнь прогрессирует и вызывает воспалительные процессы в слизистой оболочке матки, нарушает работу всей репродуктивной системы, изменяет менструальный цикл. Трихомонады проникают внутрь матки и приводят к поражению яичников и труб, это и ведет впоследствии к потере детородной функции.
Возникая при беременности, трихомониаз у женщин может давать и слабые признаки, или и вовсе протекать бессимптомно, а в острую форму болезнь может перейти после родов, аборта или сильного стресса.
В таком заболевании, как трихомониаз, причины возникновения объясняются незащищенным половым контактом, в редких случаях через использование загрязненных трихомонадами предметов гигиены.
Лечение трихомониаза
Перед лечением заболевания требуется высокоточная диагностика. Диагноз ставится на основании обследований, мазков, анализов, ПЦР. На основании полученных данных специалист может принять решение о назначении соответствующего курса лечения. Обычно применяется противовоспалительная, иммуноукрепляющая и антибактериальная терапия.
Хронический трихомониаз требует совмещения нескольких курсов и постоянный контроль специалиста. Вначале уничтожается возбудитель инфекции, максимально устраняются следы воспаления, проводится санация в очаге инфекции. Пациенту назначается курс витаминных препаратов и минеральные комплексы.
Для того, чтобы максимально обезопасить пациента от возникновения ремиссии, ему назначают препараты для укрепления иммунитета и биоактивные добавки.
Бесплодие как осложнение трихомонониаза
Хронический трихомониаз может давать массу осложнений, одно из которых - бесплодие. Это может приносить пациенту не только физические страдания, но и моральные. Лечение в обязательном порядке проходят оба партнера. Как правило, курс лечения не требует много времени, и если осуществлять его будет профессиональный специалист, то забеременеть в дальнейшем будет вполне возможно.
Профилактика заболевания
Признаки трихомониаза могут быть явными и неярко выраженными, но в любом случае требуется лечение. Если пациент один раз уже лечился от этого недуга, это не говорит о том, что в дальнейшем у него не будет проблем. В любом случае ему потребуется принять меры профилактики для того, чтобы максимально себя обезопасить, чтобы иметь возможность вести нормальный образ жизни и иметь детей.
Самым эффективным способом профилактики венерических заболеваний является безопасный половой акт. Это значит, что использование презерватива обязательно. Урогенитальный трихомониаз может передаваться и от загрязненных вещей, поэтому важно всегда соблюдать основные правила личной гигиены и пользоваться только индивидуальными средствами и полотенцами.
Такие простые правила помогут предотвратить не только хронический трихомониаз и его осложнения в виде бесплодия, но и такие заболевания, как гонорея, ВИЧ, хламидиоз и другие. Кроме этого всем людям обязательно следует раз в полгода проходить обследование и при первых симптомах заболевания обращаться за консультацией к специалисту.

Трихомониаз – одна из самых распространенных инфекций, поражающих мочеполовую систему человека. Источник заболевания — трихомонады, обитающие в уретре, семенных пузырьках и предстательной железе (у мужчин) и во влагалище (у женщин). После попадания трихомонад в организм, симптомы появляются не сразу — инкубационный период длится до 4 недель.
Болезнь опасна осложнениями: заболевших мужчин, если не лечить инфекцию, ждет простатит, а женщин, воспаления мочеполовых органов, проблемы с вынашиванием и т.д.
Причины трихомониаза: особенности трихомонад

Трихомониаз вызывает бактерия Trichomonas vaginalis. Попав в организм трихомонада провоцирует воспаление слизистых оболочек органов мочеполовой системы. Это одна из наиболее распространенных групп бактерий, провоцирующих половые заболевания ( ИППП ).
Точная статистика отсутствует, но ученые полагают, что на данный момент зараженных или носителей бактерии в мире от 600 млн. до 1 млрд. человек. Ежегодно в мире регистрируется более 50 млн случаев заражения трихомонадами.
Это необычная бактерия. Трихомонада (Trichomonas vaginalis) – простейший одноклеточный организм, образующий колонии. Объединяясь, трихомонады действуют как целостный организм. Они атакуют слизистые оболочки и уничтожают молочнокислые бактерии, создающие нормальную флору слизистых тканей. Всего в организме человека можно обнаружить три разновидности трихомонад, но только Trichomonas vaginalis является опасной разновидностью, способной к агрессивным действиям. Поэтому в анализах на трихомониаз выделяют именно этот подвид.
Колонии бактерий локализуются в области нижних мочеполовых путей:
- Мочеиспускательный канал;
- Влагалище;
- Простой.
При отсутствии должного лечения бактерии распространяются по всем органам мочеполовой системы, требуя комплексного и целенаправленного лечения.
Как можно заразиться трихомониазом: пути передачи инфекции
Основная причина появления трихомониаза – классический половой контакт, болезнь не передается при поцелуях. Что касается бытового пути заражения, то такие случаи в практике врачей встречаются очень редко и обычно ставятся под сомнение.
Риск заражения при незащищенном контакте составляет до 70%. При использовании презерватива риски минимальны, но все-таки остаются — 10%. Презерватив не является абсолютной защитой, поэтому если трихомонады обнаружены, в обязательном порядке нужно проверить и полового партнера, даже если у него нет никаких симптомов болезни.
Передача бытовым путем, через общие полотенце, простыни или сиденье унитаза исключена на 98%. Трихомонады плохо адаптированы к существованию на открытом воздухе и вне человеческого организма способны прожить не более 15 минут. По статистике, процент заразившихся контактно-бытовым путем не превышает 2% от всех заражений.
Как носительство переходит в болезнь
После попадания в организм трихомонады в течении длительного срока могут находиться в инкубационном состоянии, существуя в малых количествах на слизистых тканях и не причиняя вреда носителю. Развитие и активное размножение бактерий, происходит только в случае нарушения флоры слизистых тканей.
В обычном состоянии флора слизистых половых органов включает большое количество лактобактерий. Лактобациллы поддерживают кислотно-щелочной уровень среды слизистых тканей, не позволяющий размножаться патогенным (опасным для здоровья) микроорганизмам. При изменении кислотности или состава флоры (дисбактериозе), трихомонады получают отличную возможность для развития и размножения.
Изменение уровня кислотности и состава флоры происходит по следующим причинам:
- Нарушение правил личной интимной гигиены;
- Использование едких средств для подмывания — можно использовать только специальные нейтральные средства;
- Беспорядочные половые контакты с различными партнерами;
- Несоблюдение гигиены в период менструации — редкая смена тампонов, прокладок;
- Частое ношение ежедневных прокладок;
- Использование синтетического, плотно прилегающего белья;
- Гормональные сбои во время беременности.
Симптомы трихомониаза
При попадании трихомонад на слизистую оболочку в условиях среды допустимой для их жизнедеятельности, бактерии выделяют слизистые вещества для прикрепления к оболочке. Также в процессе жизнедеятельности бактерий выделяется специфический фермент, приводящий к расщеплению клеток слизистой оболочки.
Нарушение слизистой провоцирует воспаление, которое дает следующие симптомы:
- Отек слизистых оболочек;
- Покраснение слизистой;
- Отслоение поверхностного слоя клеток;
- Субфебрильная ( от 37.1 до 38 град.) температура;
- Неприятные ощущения, зуд, жжение.
Воспаление обусловлено естественной защитной реакцией организма. Бактерия атакуется биологически активными веществами иммунных клеток, способствующими раздражению нервных окончаний. Трихомониаз проявляется у женщин и мужчин по-разному.
Симптомы заражения трихомонадами у женщин
После попадания трихомонады в женский организм, развитие заболевания начинается с поражения флоры влагалища, затем бактерии распространяются на мочевыводящие протоки, мочевой пузырь и другие слизистые ткани органов мочеполовой системы.
Симптомы заболевания с разной интенсивностью проявляются через 5-7 дней с момента заражения, заканчивается инкубационный период бактерий через 30 дней с момента попадания в организм. По прошествии этого срока, можно наблюдать ярко выраженную симптоматику.
Трихомониаз проявляется в форме трихомонадного кольпита или вагинита – дисбактериоз влагалища, приводящий к воспалению поверхностных слоев слизистой влагалища.
У зараженной женщины будут наблюдаться:
- неприятно пахнущие выделения из влагалища, выделения имеют желтоватый оттенок;
- чувство жжения или сильный зуд на внешней поверхности половых органов;
- характерная боль при мочеиспускании или половом контакте;
- повышение чувствительности внешних стенок влагалища к травмированию и другим факторам,
- что проявляется кровотечениями и гнойными выделениями.
При вагините, спровоцированном трихомонадой, проявляются следующие симптомы заболевания:
- Неприятно пахнущие выделения с пенистой структурой. Могут быть желтого или серого цвета, в зависимости от стадии заболевания. Пена возникает из-за бактерий, выделяющих газ в процессе жизнедеятельности.
- Ощущение сильного зуда и жжения локализованное в области влагалища — признак воспаления слизистой.
- Покраснение кожи половых губ и вокруг.
Заболеванию подвержены женщины, ведущие активную половую жизнь. Возраст от 18 до 45 лет. Яркие симптоматика и вагинит проявляются в случае ослабления иммунитета, приводящего к быстрому дисбактериозу флоры влагалища. При хорошем иммунитете заболевание может проявляться минимальной симптоматикой, либо протекать в скрытой, хронической форме. В этом случае могут наблюдаться моменты обострения в период перед менструацией.
При обнаружении симптомов трихомониаза независимо от их интенсивности, следует незамедлительно обратиться к гинекологу .
Симптомы трихомониаза у мужчин
При незащищенном половом контакте, трихомонады попадают внутрь мочеиспускательного канала. Если бактерии приживаются, возможно их распространение вглубь канала до простаты. При попадании на простату начинается воспаление, приводящее к острому или хроническому простатиту.
В мужском организме в большинстве случаев болезнь протекает практически бессимптомно. В редких случаях, могут быть выделения из уретры, боль при мочеиспускании. В случае, когда заболевание поражает предстательную железу, симптомы трихомонады могут быть полностью схожими с простатитом.
На этапе хронического трихомониаза появляется уретрит, сопровождаемый следующими симптомами:
- Жжение в мочеиспускательном канале после мочеиспускания;
- Слизистые или пенистые выделения;
- Затрудненное выделение мочи, сопровождаемое болью или напряжением в животе;
- Чувство наполненности мочевого пузыря после мочеиспускания.
Трихомонада передается мужчинам в 65-70% незащищенных половых контактов с носителем инфекции. Часто микроорганизмы покидают организм естественным путем. Через неделю после заражения, трихомонады болезнь выявляется только у 30% мужчин. Обусловлено это тем, что флора внутри уретры не соответствует условиям, необходимым для размножения трихомонад.
У мужчин зараженных трихомонадой, трихомониаз может протекать в скрытой, хронической форме, бессимптомно или с минимальными симптомами до момента обострения, вызванного снижением иммунитета. В этом случае мужчина будет выступать в качестве переносчика инфекции.
Последствия трихомониаза при беременности
Трихомониаз во время беременности дает ряд серьезных последствий. Воздействие бактерий на органы мочеполовой системы во время беременности, а также на этапе зачатия может привести к следующим проблемам:
- Фагоцитоз сперматозоидов – реакция иммунной системы при воспалительном процессе. Повышается концентрация макрофагов и нейтрофилов – клеток, обеспечивающих уничтожение источника воспаления. Наряду с болезнетворными бактериями, иммунитет уничтожает и сперматозоиды, что приводит к мужскому бесплодию .
- Снижение подвижности сперматозоидов – трихомонады активно выделяют токсичные продукты обмена веществ, угнетающие сперматозоиды. – из-за воздействия трихомонады в кровь выбрасываются простагландины – вещества, провоцирующие сокращения мышечной системы матки, в результате чего может произойти спонтанный аборт;
- Преждевременные роды – по причине описанной выше, из-за повышенного тонуса матки, возможно провоцирование преждевременных родов.
Таким образом, на этапе планирования беременности, в обязательном порядке необходимо сдать анализы на трихомонады и пройти курс лечения.
Диагностика трихомониаза: как выявить трихомонады
Не стоит доводить болезнь до осложнений, для своевременного обнаружения трихомониаза достаточно в профилактических целях посещать врача и сдавать мазок на инфекции. Ну а если у вас начали проявляться первые симптомы, то в клинику следует обратиться незамедлительно.
При обнаружении симптоматики схожей с трихомониазом, специалист (гинеколог или уролог) назначает анализы для выявления патогенных организмов во флоре
Диагностировать трихомониаз можно на любой его стадии, для этого проводятся:
- Исследования препарата (выделений из уретры, влагалища) на микроскопическом уровне, по методу Грама и Романовского – Гимзе;
- Биологически-молекулярные исследования NASBA и ПЦР и др.
Наиболее верным способом обнаружения трихомонад, будет прохождение нескольких этапов проверки.
Популярные анализы на трихомонады
- Метод микроскопического исследования – для диагностики на анализ берут биоматериалы. У женщин — мазок с заднего свода влагалища , канала шейки матки, мочеиспускательного канала. У мужчин берут соскоб из мочеиспускательного канала , секрет предстательной железы и семенную жидкость. Исследование производится под микроскопом. Во взятые материалы добавляется раствор хлорида натрия 0,9% после чего микроорганизмы меняют окрас и их можно увидеть при исследовании. Преимущество метода в его оперативности: исследования необходимо проводить в течении не более чем 30 минут с момента взятия материала.
- Метод культивирования трихомонад – мазок, содержащий биологический материал из организма больного помещается в специальную питательную среду для ускоренного развития микроорганизмов. Через некоторое время производится исследование флоры и если изначально в образце были трихомонады, их количество значительно увеличивается, позволяя с уверенностью говорить о наличии бактерий в организме. Метод позволяет диагностировать степень заражения, этап заболевания, а также выявить наиболее эффективный препарат для уничтожения бактерий.
- Метод ПЦР – для исследования производиться забор любых биологических жидкостей, от мазка влагалища и до анализа крови. При исследовании производится поиск ДНК и РНК патогенных микроорганизмов. Преимущество методики в возможности выявления трихомонад, даже в том случае если болезнь проходит бессимптомно или в хронической стадии. Метод наиболее дорогой по стоимости, но очень точный.
Каждый метод имеет свои преимущества, различается по эффективности и срокам получения результатов. Диагностика назначается лечащим врачом, гинекологом или урологом после проведенного визуального осмотра.
Лечение трихомониаза: комплексное лечение
Простота строения трихомонады обманчива — это старейшие бактерии, сосуществующие с человеком миллионы лет. Этим обусловлена их устойчивость к лекарствам. Лечение трихомониаза назначается врачом индивидуально для каждого пациента, на основе результатов его обследования. Оздоровительный курс должен проходить комплексно, в три этапа, и до полного выздоровления, иначе болезнь, через некоторое время, сможет проявить себя снова. Обязателен контроль излеченности.
- Для лечения инфекции используются противомикробные препараты, принимающиеся перорально или внутривенно. В некоторых случаях требуется совмещенный прием препаратов в различных формах для оказания локального и общего воздействия.
- При употреблении сильнодействующих антибиотиков у женщин может развиться молочница, гинеколог должен учитывать это и при необходимости назначить вагинальные свечи для борьбы с грибком и специальные препараты содержащие молочнокислые бактерии. Препараты могут назначаться в форме свечей или растворов для спринцевания.
- Лечение обязательно дополняют местным лечением: тампонами, ванночками, инсталляциями уретры и мочевого пузыря, свечами.
- В случаях острой формы, курс лечения требует дополнительных процедур, таких как массаж предстательной железы , физио- и иммунотерапия, инстилляция мочевого канала. В любом случае нельзя заниматься самолечением.
Общий курс лечения длится от 2 недель до 1 месяца, в зависимости от эффективности подобранных препаратов и состояния иммунитета пациента. Ни в коем случае нельзя заниматься самолечением. Ошибка в выборе лекарственного средства и недостаточная дозировка приведут к стимуляции иммунитета у бактерий на используемые препараты, что в дальнейшем, только усложнит лечение.
Если у пациента есть постоянный половой партнер, ему также стоит пройти обследование у специалиста и при необходимости пройти курс лечения.
Диета и ограничения
Также на время приема препаратов специалист порекомендует диету и введет некоторые ограничения. В частности рекомендации могут быть следующего характера:
- Исключить из рациона жареную, жирную, острую пищу;
- Добавить кисломолочных продуктов, способствующих восстановлению лактобактерий;
- Категорически воздержаться от интимной близости, так как во время лечения флора наиболее уязвима и есть риск получить дополнительную инфекцию или грибок.
Соблюдение этих рекомендаций позволит ускорить лечение и добиться наилучшего результата с минимальным дискомфортом для организма.
Трихомониаз можно предотвратить: профилактические меры
Для профилактики заболевания необходимо придерживаться простых правил в интимной близости и вести здоровый образ жизни:
- Соблюдать осторожность при половых контактах, не вести беспорядочную половую жизнь, лучше выбрать единственного партнера – взаимное доверие и честность лучшее средство от венерических заболеваний;
- Использовать презерватив во время полового контакта, правильно использовать средства контрацепции;
- Соблюдать правила интимной гигиены – ежедневный прием душа и смена белья, использования мыла из натуральных природных компонентов;
- Своевременное лечение любых урологических заболеваний , провоцирующих дисбактериоз влагалища.
- Ежегодно проходить обследование у гинеколога, уролога, обращаться к специалисту при появлении первых тревожных симптомов.
Придерживаясь этих простых правил можно избежать большинства заболеваний передающихся венерическим путем, снизить риск появления дисбактериоза и сопутствующих инфекций.
Где вылечить трихомониаз в Санкт-Петербурге
Обратиться по поводу диагностики и лечения трихомониаза можно к опытному специалисту в клинику Диана в СПБ. У нас можно сдать анализы на инфекции и пройти лечение анонимно.

Каждая женщина с вагинальными инфекциями, планирующая беременность, задается вопросом, могут ли интимные инфекции быть опасными и повлиять на ее фертильность. Оказывается, это так.
Причины вагинальных инфекций очень разные
Естественный защитный барьер для влагалища — физиологическая микрофлора, интактный эпителий и эстрогены.
Бактерии Lactobacillus понижают pH влагалища, чтобы остановить рост анаэробных бактерий.Однако на баланс pH влагалища влияют различные факторы, такие как сексуальное возбуждение, менструальная кровь, спринцевания, антибиотики и сперма. К сожалению, когда организм переживает более сложные моменты, такие как иммунодефицит, антибактериальная терапия или гормональный избыток, он нарушается и работает неправильно.
Изменение pH создает благоприятную среду для грибков и бактерий. На развитие инфекции также влияют неправильная гигиена, половые отношения с инфицированным человеком, болезни, а также тесная, синтетическая одежда.
Важные симптомы вагинальной инфекции?
Наиболее распространены грибковые инфекции и так называемые бактериальный вагиноз или бактериальные инфекции.
Вагинальный микоз, или кандидоз, чаще всего вызывается Candida albicans — 85% случаев (которые в физиологических условиях без каких-либо симптомов населяют влагалище каждой пятой здоровой женщины).
Вагинит — распространенная инфекция, поражающая большинство женщин детородного возраста.
Это надоедливый недуг, вызывающий дискомфорт и даже боль. Симптомы микоза влагалища и вульвы:
- зуд;
- боль;
- обильные и творожистые (бугристые) выделения;
- покраснение и отек слизистой влагалища;
- раздражение и покраснение интимных зон (может наблюдаться беловатый налет);
- боль внизу живота.
Бывает, что микоз рецидивирует, потому что влагалище — идеальная среда для роста грибка, теплое и влажное, что вполне достаточно, чтобы был нарушен его pH и грибки могли атаковать.
Немаловажное значение в данной ситуации имеет диета, богатая сахаром, стрессы, сидячая работа, неправильное белье, невылеченная перенесенная инфекция, а также половые контакты с партнером, у которого есть микоз.
Как вагинальный микоз влияет на фертильность?
Сами по себе дрожжевые инфекции не вызывают бесплодия. Однако многие женщины не знают, что повторяющиеся инфекции или дисбаланс вагинальной флоры могут повлиять на способность женщины забеременеть.
Грибковая инфекция изменяет структуру цервикальной слизи, затрудняя попадание сперматозоидов в матку.
PH влагалищной флоры женщины должен составлять от 3,8 до 4,5 (более кислый) на протяжении большей части ее менструального цикла с резким скачком до 7-14 (более щелочной) во время овуляции.
Сперма просто не может выжить в слишком кислой среде. Вот почему так важно лечить интимные инфекции.
Партнер может быть источником инфекции. Если есть такое подозрение, стоит провести диагностику и, возможно, сделать мазок из полости рта или посев спермы. И если результат положительный, лечиться нужно обоим партнерам.
Бактериальные инфекции
Бактериальный вагиноз чаще всего вызывается размножением анаэробных бактерий (Gardnerella vaginalis, Gardneralla mobiluncus и Mycoplasma hominis). Реже это трихомониаз и хламидийные инфекции.
Бактериальный вагиноз — одна из самых частых причин выделений из влагалища. Они диагностируются почти у 61% женщин с инфекциями, передающимися половым путем.
Сигналы о том, что воспаление развивается из-за бактерии:
- белые / серые выделения;
- жжение при мочеиспускании;
- зуд вокруг вульвы и влагалища;
- боль во время полового акта;
- неприятный запах выделений из влагалища (рыбный);
- вагинальное раздражение.
Некоторые инфекции, например, вызванные Chlamydia Trachomatis, протекают бессимптомно. Вот почему нужно находиться под постоянным наблюдением гинеколога и проходить периодические анализы (например, цитологию).
Как бактериальный вагиноз влияет на фертильность?
Бактериальный вагиноз может снизить фертильность несколькими способами:
- увеличение воспаления и активность иммунной системы создают токсичную среду для размножения;
- он повреждает сперму и влагалищные клетки;
- препятствует выработке здоровой цервикальной слизи во время овуляции;
- может вызвать непроходимость маточных труб.
Лечение бактериального вагиноза имеет особое значение не только при попытке забеременеть, поскольку он может повредить сперматозоиды и яйцеклетки, но и во время самой беременности.
Хламидийная инфекция
Хламидиоз чаще всего встречается у сексуально активных молодых людей. Хламидиозом можно заразиться при оральном, вагинальном или анальном половом контакте с инфицированным партнером.
- гнойно-слизистые выделения,
- зуд интимной зоны,
- боль внизу живота,
- жжение при мочеиспускании,
- боль во время полового акта,
- кровотечение между менструациями.
Как хламидиоз влияет на фертильность?
Многие женщины, заболевшие хламидиозом, не знают об этом. Между тем заболевание, даже бессимптомное, может вызвать осложнения, в том числе бесплодие. Чем дольше инфекция остается без лечения, тем больший ущерб может быть нанесен.
Без лечения хламидиоз может повредить репродуктивную систему. У женщин хламидийная инфекция может распространяться на матку или фаллопиевы трубы и вызывать воспалительные заболевания органов малого таза и повреждать их, а также вызывать хроническую боль и приводить к бесплодию.
Как лечится интимная инфекция?
Если вы заметили какие-либо тревожные симптомы, обязательно обратитесь к гинекологу для лечения. И в случае грибковых, и бактериальных инфекций лечение должно проводится под его контролем.
Неосложненную дрожжевую инфекцию можно лечить перорально или местно. Местные методы лечения, как правило, вызывают меньше побочных эффектов, и многие женщины предпочитают пероральное лечение. Есть много лекарств, отпускаемых без рецепта, но они часто неэффективны. Когда дело доходит до перорального лечения, флуконазол, вероятно, имеет лучший профиль безопасности.
Для лечения бактериальных инфекций нужны антибиотики. Основа лечения бактериального вагиноза — метронидазол, применяемый перорально или местно, в случае непереносимости можно использовать тинидазол.
Поддерживающее лечение предлагается при рецидивирующем воспалении, и некоторые исследования показывают, что пробиотики могут помочь восстановить нормальную микрофлору влагалища.
Для лечения хламидиоза необходима антибактериальная терапия. Важно принять полную назначенную дозу, даже если симптомы исчезли. Если симптомы не исчезнут в течение одной-двух недель после прекращения приема антибиотика, обратитесь к гинекологу внепланово — он заменит лекарство.
Следует воздерживаться от половых контактов во время лечения инфекции и в течение семи дней после введения разовой дозы антибиотиков или после завершения семидневного курса антибиотиков.
Не следует забывать лечить обоих партнеров, а также использовать пробиотики, поддерживающие баланс бактериальной флоры, особенно в случае антибактериальной терапии. Антибиотикотерапия уничтожает нужные бактерии, что нарушает защитный кислотно-щелочной баланс. Пробиотические вагинальные шарики, выписанные гинекологом (не разрекламированные БАДы, а препараты с доказанной эффективностью), помогают восстановить баланс вагинальной флоры.
Также очень важно соблюдать правила правильной интимной гигиены и рационального питания.
Риски невылеченных вагинальных инфекций — как они влияют на возможность беременности
Хотя вагинальные инфекции, даже рецидивирующие, не являются прямой причиной бесплодия, они могут вызывать нарушения менструального цикла, снижать вероятность забеременеть и вызывать проблемы с сохранением беременности. Вот почему обязательно нужно вылечить вагинит до наступления беременности.
Нелеченные инфекции могут быть опасными. Хроническая вагинальная инфекция может распространиться на цервикальный канал, маточные трубы и яичники, а пренебрежение к ней может вызвать так называемое трубное бесплодие, из-за которого даже бывает невозможно забеременеть.
Иногда бывает, что в результате половых инфекций заражаются другие органы. Например, наиболее частые осложнения вагинального микоза — уретрит и воспаление мочевого пузыря.
Как можно предотвратить вагинальные инфекции — несколько советов гинекологов
Как предотвратить вагинальные инфекции? О чем важно помнить? Что самое главное?
- Избегайте использования ароматизированных тампонов и подушечек или вагинальных дезодорантов.
- Если у вас чувствительная кожа, не используйте парфюмированные средства для ванн, выбирайте жидкости и стиральные порошки без запаха.
- Не используйте парфюмированную туалетную бумагу.
- Не орошайте влагалище! Это нарушает ее естественное равновесие. Кроме того, если у вас уже есть инфекция, вы можете его повредить.
- Для стирки используйте обычную воду или неароматизированные противоаллергические моющие средства.
- Не забывайте высушивать область половых органов, потому что влага способствует росту нежелательных бактерий и грибков.
- Носите нижнее белье из хлопка.
- Меняйте тампоны и прокладки не реже, чем каждые 4 часа. Если вы используете менструальную чашу, обязательно тщательно мойте ее.
- Некоторые типы увлажняющих гелей и спермицидов могут вызывать раздражение, поэтому если вы чувствуете дискомфорт после их использования, замените их на что-нибудь другое.
Знаете ли вы, что гинекологи советуют не избавляться от интимных волос, так как это увеличивает риск заражения? Они рекомендуют брить пах, но не брить половые губы.
Половые инфекции – одна из самых распространенных причин бесплодия у женщин и мужчин. Этим болезням, как и любви, все возрасты покорны, но чаще всего заражаются люди 20–30 лет, то есть те, кто находятся на пике своих репродуктивных возможностей.

Как ИППП приводят к бесплодию?
Некоторые механизмы хорошо известны, другие пока еще предстоит изучить. В 15–30% случаев причины бесплодия остаются неизвестными: возможно, в будущем часть из них будет также отнесена на счет инфекций.
В норме, после того как созревшая яйцеклетка покинула яичник, она должна попасть в полость матки по маточной трубе. Некоторые половые инфекции, такие как урогенитальный хламидиоз, уреаплазмоз и гонорея, приводят к воспалению, из-за которого в маточных трубах образуются рубцы, и они становятся непроходимыми. Нарушаются сокращения мышц в их стенках, с помощью которых они помогают яйцеклетке продвигаться.
Некоторые микроорганизмы нарушают подвижность сперматозоидов в женских половых путях, провоцируют выработку антиспермальных антител. Например, микоплазмы могут прикрепляться к головке или средней части сперматозоидов, тем самым мешая их движению.
У мужчин возбудители ИППП поражают мочеиспускательный канал, яички и их придатки, предстательную железу, семенные пузырьки, семявыносящие протоки. Работа этих органов нарушается, уменьшается количество спермы вплоть до полного отсутствия, снижается ее качество.
Риски бесплодия особенно высоки, когда инфекция протекает длительно, переходит в хроническую форму. Это может произойти по разным причинам:
- Если ИППП протекала без симптомов, и человек не знал, что болен.
- Если больной скрывал свою проблему, не обратился вовремя к врачу.
- Если инфекция была не до конца пролечена. Поэтому ни в коем случае не стоит заниматься самолечением!
Хламидиоз – одна из самых распространенных инфекций, передающихся половым путем. У многих людей она протекает бессимптомно. У женщин заболевание может проявляться в виде выделений из влагалища, болей в низу живота, болезненности во время половых контактов, жжения во время мочеиспускания, кровянистых выделений в промежутках между месячными. Бесплодие возникает из-за нарушения проходимости маточных труб, также есть риск внематочной беременности. Кроме того, хламидии могут повреждать слизистую оболочку маточных труб.
У мужчин хламидийная инфекция может проявляться в виде выделений из пениса, дискомфорта во время мочеиспусканий, припухлости и болезненности яичек. При этом снижается качество спермы.
Гонорея проявляется похожими симптомами – они возникают чаще, чем при хламидиозе и обычно выражены ярче. Характерное проявление у мужчин – болезненные мочеиспускания и выделения гноя. Из-за гонококков также нарушается проходимость маточных труб, снижается качество спермы.
Микоплазмоз у женщин, так же, как гонорея и хламидиоз, может приводить к воспалению матки и ее придатков, бесплодию.
Генитальный герпес – одна из самых распространенных TORCH-инфекций – проявляется в виде болезненных воспаленных пузырьков в области половых органов и жжения во время мочеиспусканий. Эта инфекция опасна тем, что она неизлечима. Есть лекарства, которые помогают избавиться от симптомов, но вирус сохраняется в организме и может приводить к новым обострениям, в том числе во время беременности. Зараженная женщина способна забеременеть, но если во время беременности инфекция обострится, это может привести к необратимым последствиям для плода. Если у матери есть симптомы заболевания, рекомендуется кесарево сечение, чтобы малыш не проходил через родовые пути, в которых находится вирус.
ВИЧ-инфекция снижает фертильность, но все же многие больные женщины могут забеременеть. Проблема в том, что инфекция неизлечима и может передаваться ребенку во время беременности, грудного вскармливания. Врачи лишь могут снизить этот риск с помощью некоторых мер, но стопроцентно гарантировать, что ребенок не заразится, невозможно: ВИЧ-инфекция – высококонтагиозное (очень заразное) заболевание.
Сифилис приводит к выкидышам и мертворождениям. Если беременная женщина больна, ребенок появляется на свет с врожденной формой инфекции, это приводит к серьезным осложнениям.

Можно ли забеременеть, если было ЗППП?
Некоторые половые инфекции, такие как хламидиоз и гонорея, успешно лечатся антибиотиками. Важно начать лечение как можно раньше, пока возбудители не успели распространиться на органы таза, и пока инфекция не привела к осложнениям, так как они зачастую не лечатся даже после уничтожения инфекционного агента. Нужно добросовестно выполнять назначения врача, не прекращать курс раньше времени, даже если симптомы уменьшились. После лечения нужно повторно сдать анализы, убедиться, что инфекция ликвидирована, и только после этого планировать беременность.
Если у одного из партнеров выявлено ЗППП, второму тоже нужно провериться! Учитывая, что ИППП могут протекать бессимптомно, стоит сдать анализы на этапе планирования беременности, даже если вас ничего не беспокоит!
Если у женщины обнаружено трубное бесплодие из-за рубцов, их придется устранять хирургически. Выполняют лапароскопические операции.
В случае с вирусными ИППП, от которых нельзя излечиться, зачастую врач, после того как оценит риски, сможет принять меры, чтобы минимизировать вероятность заражения ребенка. Такие ситуации нужно обсуждать с акушерами-гинекологами индивидуально.
Как защититься от заражения?
ЗППП вполне можно предотвратить. Меры просты, и они хорошо известны каждому. К сожалению, не все их соблюдают:
- Помните о безопасности. Используйте презервативы.
- Когда у вас появился новый партнер – предложите вместе провериться на распространенные половые инфекции.
- Избегайте беспорядочных половых связей.
- Если у вас был незащищенный секс или появились симптомы ИППП – посетите врача и сдайте анализы.
Тем не менее, от этого не застрахован никто. Помимо половых инфекций, в течение жизни женщина может столкнуться со многими факторами, способными повлиять на ее фертильность. Сюда относятся вредные привычки, профессиональные вредности, частые стрессы, гинекологические заболевания, прием некоторых лекарственных препаратов. Все эти факторы накладываются на естественное снижение репродуктивной функции.

Если вы не спешите заводить детей и планируете беременность после 35 лет, вы можете застраховать свое репродуктивное здоровье. Репробанк предлагает вам сохранить ваши половые клетки в криохранилище. В замороженном состоянии они смогут храниться долгие годы. Это дает вам возможность забеременеть в будущем и родить здорового, полноценного ребенка. Свяжитесь с нами, чтобы узнать подробности.
Читайте также:

