Внутричерепные инфекции у детей
Обновлено: 19.04.2024
Особенности вирусной инфекции нервной системы у детей в зависимости от возбудителя
а) Паралитический полиомиелит. С широким распространением вакцинации случаи полиомиелита стали крайне редкими, и повсеместное уничтожение вируса остается приоритетной задачей ВОЗ. Около 90-95% инфекций полиовируса являются субклиническими, 5% проявляются в виде легкой формы заболевания с фебрилитетом и 1-2% в основном дают симптоматику поражения ЦНС либо менингоэнцефалита, либо полиомиелита.
При полиомиелите в патологический процесс вовлекаются клетки передних рогов, двигательные и чувствительные черепные ядра продолговатого мозга, ретикулярная формация, червь мозжечка и в меньшей степени, таламус и III и V слои моторной зоны коры. Нейроны подвергаются дегенеративным изменениям, сопровождающимся вначале полиморфноядерной реакцией, которая позднее становится мононуклеарной.
Клинические проявления возникают после инкубационного периода, который длится 3-35 дней. Первоначальные симптомы включают головную боль, тошноту и лихорадку, а вслед за ними в течение 2-5 дней менингеальные симптомы раздражения и сильную боль в нижней части спины и конечностях. В серьезных случаях паралич появляется в течение первых двух дней.
Обычный спинальный полиомиелит характеризуется асимметричным вялым параличом, затрагивающим ноги, руки и/или туловище с отсутствием сухожильных рефлексов. Задержку мочи при начале заболевания демонстрируют 20-30% пациентов. Бульбарная форма редко бывает изолированной, распространяясь по меньшей мере на шейный отдел спинного мозга в 90% случаев. Могут поражаться все мышцы, иннервируемые черепными нервами. Кроме того, дыхательная недостаточность и гипертензия может быть результатом повреждения стволовой ретикулярной субстанции. Заболевание может сопровождаться энцефалитическими признаками, но они могут также вызываться и дыхательной недостаточностью из-за паралича диафрагмальных и межреберных мышц.
В анализе СМЖ обнаруживают 30-200 клеток/мм3. Изначально преобладают полиморфноядерные клетки, затем через 5-7 дней сменяющиеся лимфоцитарным плеоцитозом. Содержание белка повышается поздно, достигая максимальных значений примерно на 25 день заболевания.
По данным МРТ описано развитие отека спинного мозга с патологическим сигналом от центральной его части (Kibeetal., 1996). До начала клиники вирус может выделяться из кала и ротоглотки первые 19 дней и до трех месяцев после первых клинических проявлений (в среднем пять недель). При типировании вируса определяют один из трех типов полиовируса. Серологический диагноз ставится на основании повышения титра нейтрализующих или комплемент-связывающих антител.
Прогноз паралитического полиомиелита зависит от степени вовлечения. Восстановление поврежденных мышц часто происходит в течение года и более, но если через месяц мышцы все еще остаются парализованными, то обычно окончательно. Прогрессирующая болезнь моторных нейронов (постполиомиелитный синдром), напоминающий амиотрофический склероз, иногда наблюдается у взрослых через 20 и более лет после острого начала заболевания (Dalakas et al., 1986).
Случаи паралитического полиомиелита, связанного с живой вакциной, могут встречаться у пациентов с иммунодефицитом, получивших вакцину или контактировавших с вирусом (Nkowane et al., 1987; Sen et al., 1989; Groom et al., 1994). При этом возможны атипичные проявления. Поскольку редкие случаи полиомиелита могут также возникать у детей без иммунодефицита после живой вакцины (Dussaix et al., 1987), с уменьшением уровня заболеваемости во всем мире, в большинстве развитых стран сейчас используют убитую инъекционную полиовакцину при плановой вакцинации для предупреждения этого осложнения.
Постановка диагноза не представляет трудностей при условии, если не упускать из вида именно это заболевание. Синдром Гийена-Барре отличается от полиомиелита по характеру начала, симметричности распределения слабости и по данным ликвора. Регистрировались редкие случаи паралитического заболевания, связанного с другими вирусами (Kylleman et al., 1993). Вирус Западного Нила вызывал эпидемии заболеваний, напоминающих паралитический полиомиелит.
Случаи интоксикации химикатами или укусов насекомыми также могут имитировать сходную клиническую картину (Gear, 1984).

б) Энтеровирусы. Первоначальная классификация энтеровирусов, до геномного анализа, была основана на цитопатическом эффекте различных культивируемых клеток и инфицированных животных. Были выделены три типа полиовирусов, 24 коксаки-вируса типа А и 6 коксаки-вирусов типа В вирусов и 34 типа ЕСНО-вирусов. Последующие выделенные энтеровирусы обозначались номером, начиная от энтеровируса 68 без дальнейшего подразделения. Позднее геномный анализ последовательности частично подтвердил первоначальную культуральную классификацию.
Эти вирусы внедряются в организм хозяина через желудочно-кишечный тракт, где реплицируются и вызывают виремию, способную привести к инфекции ЦНС. В большинстве случаев отмечается слабый желудочно-кишечный вирусный продром, а в анамнезе присутствуют данные о наличии у членов семьи схожих симптомов. Большая часть случаев протекает в легкой форме с быстрым выздоровлением. Микроорганизмы можно обнаружить с помощью ПЦР или выделить из ликвора, а также из крови, кала и ротоглотки. При экспресс-диагностике ПЦР результаты можно получить через несколько часов. Инфекция встречается в любом возрасте, включая первые недели жизни (Kaplan et al., 1983).
Энтеровирусы Коксаки В1-5 и Коксаки А7, 9 и 25, ЕСНО-вирусы 4,6,9,11,14,16,18,20 и 30, так же как полиовирусы обычно вызывают асептический менингит. Острый эпидемический конъюнктивит, связанный с энтеровирусом 70, может осложняться менингитом, параличом черепных нервов или поражением конечностей, изолированно или совместно. Характерны сильные боли и фасцикуляции (Wadia et al., 1983; Chopra et al., 1986).
Менингит, вызванный вирусом Коксаки группы А, может сопутствовать или предшествовать герпангине, респираторным инфекциям и паротиту. Среди заболеваний группы В могут встречаться плевродиния (болезнь Борнхольма или эпидемическая миалгия) или диарея. Осложнением менингита могут быть миокардит и энцефалит, особенно у детей раннего возраста (Kaplan et al., 1983). Инфекции ЕСНО-вирусов могут вызывать как спорадические случаи, так и эпидемии. Пятнистопапулезная сыпь особенно характерна при инфекциях вирусов ECHO 4, 9 и 16. Иногда сыпь появляется при Коксаки А9 и А23. Также может быть петехиальной.
В литературе сообщалось о последствиях энтеровирусных менингитов (Kaplan et al., 1983). Вероятней всего, они являются результатом развития энцефалита, сопутствующего менингиту. Они особенно характерны при неонатальном энтеровирусном менингите, который также представлен лихорадкой, плохим аппетитом, диареей, гепатомегалией и сыпью (Huang et al., 2003).
Энтеровирусы также могут быть причиной других проявлений заболеваний ЦНС, включая паралич нижних двигательных нейронов (вирус Коксаки А4, 7, 9, В5, вирус ECHO 70); синдром Гийена-Барре и поперечный миелит (Коксаки А9, В1, 4, ECHO 6, 70); церебральную атаксию (Коксаки А9, 4, 7, В3, 4, ECHO 6, 9, 71); периферический неврит (ECHO 9). Энтеровирусы обычно вызывают самопроходящие заболевания, которые, хотя и связаны с заболеваемостью, редко заканчиваются смертельным исходом. Однако в некоторых более уязвимых группах пациентов (например, у младенцев или детей с иммунодефицитом) энтеровирусы могут вызывать угрожающие жизни инфекции.
Плеконарил — антивирусный препарат, который встраивается в капсид пикорнавирусов, включая энтеровирусы, предупреждая прикрепление вирусов к клеточным рецепторам и высвобождение вирусной РНК в клетку. Клинические испытания плеконарила показали некоторую эффективность у пациентов с тяжелой формой заболевания (Rotbart и Webster, 2001); к сожалению, этот лекарственный препарат не выпускался в промышленном масштабе.
в) Вирус эпидемического паротита. Среди неиммунизированного населения свинка выявляется как наиболее частая причина вирусного асептического менингита. Классическая клиническая картина лептоменингита встречается у 0,5-2% пациентов, больных эпидемическим паротитом. Однако плеоцитоз наблюдался только у 56% таких пациентов с паротитом (Russell и Donald, 1958). Паротит в 30-40% случаев может отсутствовать (Levitt et al, 1970), и в таких случаях диагноз можно получить при ПЦР амплификации вирусного генома в СМЖ или серологическими методами. Симптомы менингита появляются с 8 по 20 день после начала паротита. Часто сопровождаются выраженной лихорадкой.
В ликворе наблюдается лимфоцитарный плеоцитоз, нередко значительный, с сотнями клеток/мм 3 . Содержание глюкозы может быть снижено (Wilfert, 1969). Хотя заболевание обычно протекает в легкой форме, плеоцитоз может присутствовать на протяжении нескольких месяцев с длительным сохранением специфических интратекальных олигоклональных IgG (Vandvik et al., 1978a).

г) Вирусы герпеса. Некоторые представители семейства герпесвирусов могут вызывать лимфоцитарный менингит.
• Вирус простого герпеса. ВПГ 2 типа (Nahmias et al., 1982) чаще отвечающий за болезнь, чем 1 тип, который главным образом вызывает энцефалит. Менингит, вызванный ВПГ-2, может быть проявлением первичной инфекции у сексуально активных подростков. Иногда, легкие случаи ВПГ-1 инфекции могут проявляться только в виде раздражения мозговых оболочек (Whitley et al„ 1982а) с выздоровлением пациентов через 7-14 дней.
• Вирус опоясывающего герпеса. Вирус может вызывать асептический менингит, а также более сложное поражение ЦНС, описанное в следующем разделе. Могут встречаться пре-эруптивные неврологические проявления (Tsolia et al., 1995). В этом исследовании, у двоих детей с энцефалитом сопутствующей патологией была атаксия. Другие очаговые неврологические дефициты, кроме атаксии, развились у семи детей: у троих паралич лицевого нерва, у одного сопровождающая гемиплегия, двое имели парез верхних конечностей, у одного был радикулит, перешедший в парез ноги, и у одного ребенка паралич отводящего нерва. У двоих детей наблюдался изолированный менингит. В этой группе только двое детей переживали длительные последствия: у одного наблюдался стойкий паралич руки, у другого паралич отводящего нерва.
Другие синдромы ЦНС, связанные с вирусом ветряной оспы, включают вирусный миозит, радикулопатию, миелит и отсроченный гемипарез после ветряной оспы (Kamholz и Tremblay, 1985; Ichiyama et al., 1990; Rosenfeld et al., 1993; Herrold и Hahn, 1994; Gilden, 2004; Mariotti et al., 2006). Сообщалось также о поражении базальных ганглиев (Silverstein и Brunberg, 1995) и латеральном медуллярном синдроме (Kovacs et al., 1993). Сосудистые явления ишемического характера, часто поражающие крупные мозговые артерии, нередко отмечаются после ветряной оспы (Amlie-Lefond et al., 1995; Tsolia et al., 1995; Lanthier et al., 2005; Losurdo et al., 2006).
Острые артериопатии, приводящие к ишемическим инсультам, могут быть причиной четверти случаев тромбоза мозговых артерий в детском возрасте; в исследовании Guillot et al. (2005) наиболее вероятным этиологическим фактором в 60% случаев определена ветряная оспа (Guillot et al., 2005). Вероятно, при постинфекционных состояниях действует несколько механизмов, а в некоторых случаях важны воспалительные процессы в стенке артерий, так же как повышенная секреция прокоагулянтов, таких как антикардиолипин (Kurugol et al., 2000, 2001).
Кроме того, иммунная реакция хозяина на вирус ветряной оспы включает образование антител, способные на перекрестную реакцию и инактивацию белка S, важного фактора антикоагуляции хозяина. Это может привести к состоянию гиперкоагуляции и развитию молниеносной пурпуры, также как к ишемическому инсульту после Varicella zoster (Josephson et al., 2001).
• Вирус Эпштейна-Барр (ЭБВ). Большинство инфекций ЭБВ в раннем периоде жизни протекает бессимптомно, неврологические осложнения редки; они могут включать в себя асептический менингит, проявления энцефалита и некоторые другие осложнения ЦНС (Hung et al., 2000). Менингит может предвещать некоторые другие неврологические осложнения, такие как инфекционный полиневрит (синдром Гийена-Барре), энцефаломиелит или поражение черепных нервов (Hausler et al., 2002) или паркинсонизм (Hsieh et al., 2002). Примерно у трети пациентов с инфекционным мононуклеозом при исследовании СМЖ обнаруживают >5 клеток/мм 3 и такие показатели могут сохраняться месяцами, часто после полного клинического выздоровления (Pejme, 1964). Полное выздоровление может откладываться на несколько недель и месяцев.
• Вирус герпеса человека (ВГЧ) 6 и 7. ВГЧ-6 инфекция является причиной внезапной экзантемы (exanthema subitum), и в редких случаях вызывает менингоэнцефалит у здоровых прежде детей (Asano et al., 1992; Jones et al., 1994). Хотя большинство первичных инфекций ВПГ-6 (и тесно связанного ВПГ-7) протекают бессимптомно, оба вируса причастны к более 30% фебрильных судорог, встречающихся в первые два года жизни (Hall et al., 1994; Barone et al., 1995; Ward, 2005).
г) Аденовирусные инфекции нервной системы. Выделено множество типов аденовирусов; большинство вызывает легкие инфекции желудочно-кишечного тракта, дыхательной системы или почек и только в редких случаях они являются причиной синдромов поражения ЦНС. Проявления включают асептический менингит, миелит, подострый очаговый энцефалит, Рейе-подобный синдром и преходящую энцефалопатию (Linssen et al., 1991; Straussberg et al., 2001).
д) Парвовирус В19. Большинство инфекций парвовируса В19 имеют бессимптомное течение, но симптоматическая инфекция у детей обычно проявляется в виде лихорадки и сыпи, а у взрослых могут быть артропатии. Также сообщалось о редких случаях ЦНС инфекции с признаками менингоэнцефалита и определением вирусной ДНК в ликворе (Barah et al., 2001, 2003). Иммунный ответ хозяина к парво В19 в ЦНС считается предположительной причиной воспаления с подтверждением повышенного уровня цитокинов в ликворе, так же как специфического HLA-генома хозяина (Kerr et al., 2002).
е) Вирус лимфоцитарного хориоменингита (вирус ЛХМ). Вирус ЛХМ является человеческим зоонозом, вызываемым распространяемым грызунами ареновирусом, поражающим полевых мышей. Вирус передается человеку после контакта с выделениями зараженных мышей, морских свинок и хомяков. Внутриутробная инфекция у человека может привести к поражению плода (Barton и Mets, 2001; Barton et al., 2002), тогда как постнатальное инфицирование обычно протекает бессимптомно или как простудное заболевание, но может встречаться и синдром вовлечения ЦНС (Barton и Hyndman, 2000).
ж) Другие и неопределенные вирусы. Они, вероятно, являются причиной многих случаев заболеваний — в действительности большинства, в которых не могут быть выделены патогенные микроорганизмы. Понятно, что число возможных вирусных агентов велико, и поскольку заболевание обычно протекает в легкой форме, сложные исследования не проводятся.
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит - изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность - при менингококковой, дыхательная недостаточность - при пневмококковой, тяжелая диарея - при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения - пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Риногенные внутричерепные осложнения – это группа заболеваний, развивающихся при распространении инфекции из первичного очага в придаточных синусах или полости носа внутрь черепной коробки. Клинические проявления зависят от конкретной патологии, могут включать в себя интоксикационный, менингеальный, очаговый, оптохиазмальный, гипертензивный и общемозговой синдромы. Диагностика основывается на данных анамнеза и результатах физикального осмотра, люмбальной пункции, общего анализа крови, бактериального посева, ЭХО-ЭГ, МРТ, КТ. Лечение подразумевает санацию очага инфекции, антибактериальную и патогенетическую фармакотерапию.
Общие сведения
Риногенные внутричерепные осложнения – достаточно редкие состояния в современной отоларингологии, что связано с широким использованием антибиотиков в медицинской практике. Согласно статистическим данным, они встречаются в 12-15 раз реже аналогичных патологий отогенного происхождения. Более чем в 70% интракраниальные осложнения возникают при обострениях хронических синуситов, и только у 1/4 больных – на фоне острых процессов. В 55-60% случаях источником инфекции является лобная пазуха, решетчатый и верхнечелюстной синусы – в 20-25% и 15-20% случаях соответственно. Чаще всего бактериальные осложнения наблюдаются среди лиц в возрасте от 11 до 35 лет. Соотношение частоты развития риногенных осложнений у мужчин и женщин составляет 2:1.

Причины риногенных внутричерепных осложнений
Основная причина развития этой группы заболеваний – распространение бактериальной микрофлоры из полости носа и/или придаточных синусов внутрь полости черепа. В качестве возбудителя обычно выступают стрептококки и стафилококки, реже – пневмококки, фузоспириллы, анаэробная микрофлора. Зачастую внутричерепные осложнения возникают в результате следующих состояний и процессов:
- Воспаление носовой полости и придаточных синусов. Сюда относятся острые респираторные вирусные инфекции, которые приводят к острым ринитам, гайморитам, фронтитам, этмоидитам и сфеноидитам или обострению хронических форм перечисленных заболеваний. Второй вариант – наиболее частая причина формирования септических осложнений. Реже в роли пусковых факторов выступают специфические инфекционные заболевания: скарлатина, корь, краснуха и другие.
- Гнойные заболевания области носа. Бактериальные процессы в зоне внутричерепных структур могут развиваться на фоне абсцесса носовой перегородки, фурункулов и карбункулов наружного носа и т. д.
- Травматические повреждения. Сюда входят тяжелые открытые травмы, огнестрельные повреждения полостей носа и синусов с формированием проникающего отверстия в черепной коробке, реже – переломы основания черепа. Изредка причиной генерализации инфекции становятся проведенные хирургические вмешательства в этой области.
Отдельно выделяют предрасполагающие факторы, на фоне которых возрастает вероятность распространения инфекции в мозговые структуры. К ним относятся общее переохлаждение, врожденные аномалии развития лицевого черепа, иммунодефицитные состояния – ВИЧ-инфекция, раковые заболевания, онкогематологические патологии.
Патогенез
В основе механизма развития риногенных внутричерепных осложнений лежит проникновение гноеродных бактерий из первичного инфекционного очага к мозговым оболочкам. Больное значение в формировании осложнений имеет проходимость естественных отверстий околоносовых пазух. При нарушении дренирования в синусах создаются благоприятные условия для размножения бактериальной микрофлоры и ее проникновения внутрь черепной полости гематогенным, контактным или лимфогенным путем.
Образование прямого соустья между первичным очагом инфекции и полостью черепа считается наиболее распространенным механизмом. Важную роль в этом играют анатомо-физиологические особенности, непосредственная близость параназальных синусов и передней черепной ямки. Гематогенный механизм передачи характеризуется проникновением инфекционных агентов к тканям головного мозга через вены или периваскулярные пространства. Лимфогенный путь распространения реализуется за счет лимфатических сосудов и наличия анастомозов между периневральными и эпиневральными оболочками обонятельного нерва.
Классификация
К риногенным внутричерепным осложнениям относятся:
- Арахноидит. Это воспаление паутинной оболочки головного мозга, зачастую – в зоне средней черепной ямки. Развивается при воспалении верхнечелюстных пазух. Клинически преимущественно проявляется оптохиазмальным синдромом.
- Менингит. Представляет собой гнойное либо серозное воспаление оболочек головного мозга. Диагностируется при фронтитах и этмоидитах. Характеризуется односторонними очаговыми и менингеальными симптомами, синдромом повышения внутричерепного давления.
- Абсцессы головного мозга. В эту группу относятся экстрадуральный и субдуральный абсцессы, которые представляют собой очаги гнойного воспаления твердой мозговой оболочки. Возникают при фронтитах, реже – этмиодитах. В клинике превалируют общемозговые признаки. Очаговая симптоматика наблюдается редко и на поздних этапах развития.
- Тромбоз пещеристой пазухи. Это патология, которая проявляется образованием тромбов в полости венозного синуса или его полной закупоркой тромботическими массами. Обычно выступает в качестве осложнений этмоидитов, сфеноидитов, гайморитов. Клинически характеризуется общими неврологическими и офтальмологическими признаками.
Симптомы риногенных внутричерепных осложнений
У основной массы больных первичным проявлением при всех вариантах внутричерепных осложнений становится резкое обострение общего интоксикационного синдрома. Это проявляется резким повышением температуры тела до 39,5-41,0° C, ознобом, выраженной слабостью, недомоганием, учащением пульса и дыхания, спутанностью сознания. Также для многих риногенных поражений головного мозга характерны общемозговые симптомы: ярко выраженная диффузная головная боль, головокружение, тошнота, не приносящая облегчения рвота, лабильность настроения, генерализованные судороги и нарушения сознания – сомноленция, сопор или кома.
Оптохиазмальный синдром преимущественно проявляется зрительными нарушениями. У больных выявляется прогрессирующее ухудшение зрения, возникновение центральных скотом, ухудшение цветового восприятия и концентрическое сужение зрительных полей. Головная боль наиболее выражена в лобной и затылочной областях, имеет жгучий, давящий характер. Несколько реже обнаруживается опущение век, косоглазие, диплопия, экзофтальм, гипосмия, обонятельные галлюцинации.
Диагностика
Состояние пациентов с риногенными внутричерепными осложнениями зачастую тяжелое и нестабильное, поэтому диагностика должна осуществляться в сжатые сроки. Диагноз выставляется отоларингологом совместно с анестезиологом-реаниматологом, неврологом или нейрохирургом. Основными диагностическими критериями являются анамнестические сведения и результаты объективных исследований. Полная программа обследования включает:
- Сбор анамнеза, жалоб. При опросе больного или родственников определяется связь между перенесенными острыми ринитами или синуситами, обострениями хронических вариантов этих патологий, другими потенциальными этиологическими факторами и текущим состоянием. При выяснении имеющихся жалоб и последовательности их развития устанавливается характер и локализация поражений структур головного мозга.
- Объективный осмотр. При физикальном исследовании отмечаются позитивные менингеальные симптомы Кернига и Брудзинского, гипертонус затылочных мышц, специфическая поза и др. Если пациент в сознании, специалисты обращают внимание на работу всех анализаторов, ясность сознания и адекватность поведения.
- Общий анализ крови. В ОАК определяется высокий лейкоцитоз в пределах 11-15´10 9 /л со смещением лейкоцитарной формулы влево, увеличение СОЭ, анэозинофилия, диспротеинемия с повышением уровня a1-, a2-, g-глобулинов.
- Люмбальная пункция. При воспалительных поражениях центральной нервной системы спинномозговая жидкость становится мутной или беловатой, вытекает под большим давлением. При ее микроскопическом исследовании обнаруживается нейтрофильный плеоцитоз до 1,5 тыс. клеток на 1 мкл, повышенное содержание белка и низкий уровень глюкозы.
- Бактериологическое исследование. Для бактериального посева используется материал, взятый из носоглотки, кровь и спинномозговая жидкость, которые высеваются на питательные среды. Это позволяет определить характер патогенной микрофлоры, ее чувствительность к различным группам антибиотиков.
- ЭХО-энцефалография. Методика дает возможность выявить внутримозговую гипертензию, тромбоз пещеристого синуса, наличие ограниченных скоплений гнойных масс (абсцессы). Зачастую используется как метод предварительного исследования перед проведением КТ или МРТ, а при наличии противопоказаний к последним – заменяет их.
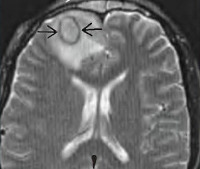
- Лучевые методы визуализации. Выполняется КТ лицевого скелета, КТ и МРТ головного мозга. Первая методика позволяет визуализировать горизонтальный уровень гнойных масс в околоносовых синусах, гнойное расплавление костных стенок их полостей. Магнитно-резонансная томография отображает воспалительные изменения мозговых оболочек, наличие абсцессов, их точную локализацию и размеры. КТ головного мозга с контрастным усилением при синустромбозе визуализирует дефект наполнения, общую деформацию и расширение полости синуса.
Лечение риногенных внутричерепных осложнений
Лечение риногенных внутричерепных осложнений проводится в экстренном порядке в условиях неврологического, нейрохирургического отделения или блока интенсивной терапии. Используется комплексный подход, включающий как хирургическое вмешательство, так и фармакотерапию. Терапевтическая схема выглядит следующим образом:
- Оперативное лечение. Осуществляется немедленно или сразу после стабилизации состояния больного. Суть хирургических вмешательств заключается в санации первичного очага инфекции, дренировании сформировавшихся абсцессов головного мозга, удалении тромботических масс из венозной пазухи.
- Антибиотикотерапия. Проводится при любом из внутричерепных осложнений риногенного происхождения. Предпочтение отдается препаратам широкого спектра действия, проникающим через гематоэнцефалический барьер, которые назначаются в субмаксимальных или максимальных дозах. Применяются цефалоспорины II-III поколения, некоторые аминопенициллины и аминогликозиды, гликопептиды, фторхинолоны. После получения результатов бактериологического исследования используются медикаменты, к которым высеянная флора проявляет наибольшую чувствительность.
- Патогенетическая фармакотерапия. Включает проведение дезинтоксикационной и дегидратационной терапии, назначение противовоспалительных препаратов, коррекцию водно-электролитного баланса, поддержание нормального уровня артериального давления, вспомогательную витаминотерапию и иммунокоррекцию. При синустромбозе показано использование антикоагулянтов.
Прогноз и профилактика
Прогноз при риногенных внутричерепных осложнениях всегда серьезный. Исход напрямую о пределяется быстротой и полноценностью оказания медицинской помощи. При современной диагностике и правильно выбранной терапевтической тактике средняя летальность для всех форм составляет около 6-12%. Самый высокий показатель летальности наблюдается при гнойном менингите и его сочетании с тромбофлебитом пещеристого синуса. Профилактика интракраниальных осложнений подразумевает полноценное лечение хронических синуситов, ринитов и абсцессов носовой области, предотвращение челюстно-лицевых травм, переломов основания черепа, общих переохлаждений, коррекцию иммунодефицитных состояний.
Гидроцефальный синдром у детей – состояние, которое характеризуется увеличением желудочков мозга и скоплением ненормально большого количества спинномозговой жидкости. Среди клинических проявлений на первом месте стоит увеличением объема головы малыша. При гидроцефальном синдроме может возникнуть атрофия мозга. Повышается давление внутри черепа, что приводит к выбуханию родничка и беспокойству ребенка. Диагноз основывается на данных физического осмотра, УЗИ, МРТ, КТ. Подробнее о патогенезе болезни, диагностике и лечении читайте ниже.
Что касается симптомов, выделяют компенсированную и декомпенсированную форму заболевания. Первая представляет собой окклюзионную и прогрессирующую гидроцефалию, а также гипертензивную водянку. Вторая включает стационарную или регрессирующую, нормотензивную гидроцефалию.
Что провоцирует / Причины Гидроцефального синдрома у детей:

Гидроцефальный синдром возникает вследствие обструкции обструкции ликворных путей или нарушения реабсорбции ликвора. Часто развитие обструкции происходит в зоне сильвиева водопровода (но может быть и в зоне выхода из 4-го желудочка). Нарушение реабсорбции в субарахноидальном пространстве, как правило, происходит из-за воспаления оболочек мозга, которое возникает после инфекционной болезни, или же при наличии крови в субарахноидальном пространстве, что может быть, если ребенок родился раньше времени и у него внутрижелудочковое кровоизлияние.
Обструктивная гидроцефалия у детей может быть вызвана синдромом Киари II типа, а также синдромом Денди-Уокера. Первый из них был ранее известен как синдром Арнольда-Киари. Второй представляет собой развивающееся кистозное увеличение 4-го желудочка мозга.
В начале 20 века была разработана классификация гидроцефального синдрома, которая опирается на различие между механизмами сбора лишнего ликвора. Выделяется открытая и закрытая форма.
Окклюзионный гидроцефальный синдром может быть:
- бивентрикулярным
- моновентрикулярным
- тетравентрикулярным
- тривентрикулярным
Открытая форма рассматриваемой болезни может быть гиперсекреторной, гидорезорбтивной и смешанной.
Причинами стойкой окклюзии путей ликвороциркуляции считаются недоразвитие их, которое есть еще при рождении, рубцовая деформация после воспаления или ЧМТ, сдавление объемным образованием:
- аневризма
- опухоли
- киста
- грануляции и пр.
Гиперпродукция цереброспинальной жидкости может быть причиной гидроцефального синдрома крайне редко, такое бывает при наличии воспалительного процесса в эпендиме при вентрикулитах, при наличии опухоли желудочкового сплетения или субарахноидального кровоизлияния. Снижение резорбции ликвора может быть вызвано стойким повышением в верхнем сагиттальном синусе венозного давления, что происходит из-за нарушения проходимости системы венозного оттока, а также при рубцовой деформации субарахноидальных щелей и т.д.
Потому, исходя из причин, выделяют врожденный, послевоспалительный, опухолевый гидроцефальный синдромы, а также те, что возникли по причине патологии сосудов, и те, причины которых остаются невыясненными. При сообщающейся гидроцефалии формируется внутренняя гидроцефалия – ликвор собирается в основном в полостях желудочковой системы, при этом он передвигается свободно по системе.
Гидроцефальный синдром также, исходя из особенностей развития, делят на внешний и внутренний.
Патогенез (что происходит?) во время Гидроцефального синдрома у детей:
Ликвор начинает накапливаться в ненормально больших количествах из-за расстройства функционирования системы его продукции и всасывания, а также по причине нарушения его тока в системе ликвороциркуляции. 130-150 мл – это суммарный объем ликвора и желудочках и субарахноидальном пространстве мозга. Согласно различным источникам, за 24 часа может выработаться в организме 100-800 мл цереброспинальной жидкости. Это говорит о том, что за сутки происходит обновление несколько раз. Давление ликвора в норме должно быть от 100 до 200 мм вод. ст., мерить его нужно, когда больной лежит на боку.
Примерно 75% ликвора вырабатывают сосудистые сплетения желудочков головного мозга, и всего лишь треть приходится на эпендиму и мозговые оболочки. Пассивная выработка ликвора происходит при перемещении ионов и прочих осмотически активных веществ за пределы сосудистого русла, что вызывает сопряженный переход молекул воды. На активную выработку ликвора уходят затраты энергии, она зависит от действия так называемых АТФ-зависимых ионных обменников.
Ликвор всасывается в множественных грануляциях паутинной оболочки, которые расположены парасагиттально. Это выпячивания в полость венозных коллекторов (примером является сагиттальный синус). Также всасывание происходит в сосудистых элементах оболочек головного и спинного мозга, эпендимы, паренхимы, по пути следования соединительнотканных футляров черепных и спинальных нервов. При этом ликвор всасывается активно и пассивно.
То, насколько быстро вырабатывается ликвор, зависит от перфузионного давления в головном мозге. Оно представляет собой разницу между средним артериальным и внутричерепным давлением. А скорость всасывание имеет зависимость с разницей внутричерепного и венозного давления. Это своеобразный диссонанс, из-за которого система ликвородинамики не является устойчивой.
Ликвороток по системе ликвороциркуляции обеспечивается такими механизмами как перепад гидростатических давлении вследствие вертикального положения тела, выработки ликвора, движения ворсинок эпендимы, пульсации головного мозга. В желудочковой системе есть несколько узких участков, где в частых случаях бывает окклюзия путей ликвороциркуляции:
- водопровод мозга
- парное отверстие Монро между боковыми и III желудочком
- непарное отверстие Magendie
- парное отверстие Luschka в боковых рогах IV желудочка
Количество ликвора в черепе может стать результатом нарушения равновесия между его выработкой и впитыванием, а также результатом нарушения его обычного оттока.
Симптомы Гидроцефального синдрома у детей:
Гидроцефалия возникает у детей и взрослых любого возраста. Чаще всего гидроцефальный синдром возникает именно у детей. Если ликвор начал собираться, пока не срослись кости черепа, то окружность детской головы увеличивается, череп деформируется, что можно заметить невооруженным глазом.
Вместе с этим фиксируют атрофию или останову развития ткани больших полушарий. Потому давление внутри черепа при гидроцефальном синдроме у детей не увеличивается слишком. Если процесс протекает долго, образуется нормотензивная гидроцефалия, при которой желудочки большие и расширенные, выражена атрофия мозгового вещества.
Постепенно развивающаяся гидроцефалия у детей характеризуется прогрессирующей атрофией мозговой ткани. У ребенка фиксируют двигательные расстройства по причине нарушения проводимости. При поражении паравентрикулярной части пирамидного тракта у детей выявляют нижний парапарез.
На поверхности головы кожа натягивается, потому очень тонкая, атрофическая, можно заметить каждую венку. Наблюдается истончение костей черепа, с увеличенными промежутками между ними. Передний и задний роднички напряжены, расширены, иногда выпячены, пульсации нет. Могут медленно расходиться еще не окостеневшие швы. Если медики делают простукивание мозговой части головы, может быть звук треснувшего горшка.
При рассматриваемом диагнозе происходит нарушение двигательной иннервации глазного яблока. Взгляд устремлен вниз, развивается сходящееся косоглазие, снижается острота зрения, конечной формой чего может быть абсолютная слепота. С двигательными расстройствами могут параллельно развиваться гиперкинезы.
При гидроцефальном синдроме у новорожденных чуть позже проявляются мозжечковые симптомы:
- нарушение координации движений
- нарушение статики
- невозможность сидеть
- невозможность держать голову
- ребенок не может стоять
Далее возникает и грубый дефицит мнестических функций, у ребенка сильно снижен интеллект. Также в некоторых случаях проявляются такие поведенческие симптомы:
- раздражительность
- возбудимость
- равнодушное отношение к окружению
- адинамия
Неврологические симптомы:
- пронзительный крик
- головная боль
- сонливость
- рвота
- снижение зрения
- выбухание родничка (только у грудничков)
Отек диска зрительного нерва возникает не сразу, как проявление повышенного уровня ВЧД. Из-за повышения давления внутри черепа появляются такие симптомы:
- нарушение усвоения и обработки информации
- нарушение внимания
- слишком раннее половое созревание у девочек
- нарушения функции организации (трудности с резюмированием, представлением, обоснованием и т.д.)
- проблемы с памятью
Последствия гидроцефального синдрома у детей:
- Слабость мышц рук и ног
- Потеря слуха и зрения
- Нарушение регуляции температуры тела
- Нарушение жирового и углеводного обмена
- Риск смертельного исхода
Если операция проведена своевременно, больной идет на поправку, есть вероятность как стойкой ремиссии, так и абсолютного выздоровления. При имплантированных шунтах заболевание больше не беспокоит человека. Шунт удаляется только через 3-4 года, если не проявились симптомы гидроцефального синдрома.
Диагностика Гидроцефального синдрома у детей:
При подозрении на гидроцефалию у детей проводят антропометрические измерения, определяя окружность черепа и прочие параметры тела. Полученные показатели нужно сравнить с нормальными. Но одно исследование нельзя считать достоверным, потому что увеличение головы, например, может произойти вследствие рахита или может быть такой объем из-за особенностей строения тела.
Измерения нужно проводить в динамике. Если головы растет, это, скорее всего, проявление гипертензионно-гидроцефального синдрома. Исследования могут проводиться при помощи таких методов как нейросонография и эхоэнцефалография. Как вариант нормы рассматривают увеличенную или чуть замедленную скорость ликвора, незначительное расширение желудочков мозга. Эти признаки должны быть, опять таки, рассмотрены в динамике. Лечение может не требоваться. Важно в диагностических целях провести поясничную пункцию, измеряя давление спинномозговой жидкости.
Лечение Гидроцефального синдрома у детей:
Выбор методов и схем лечения зависит от причин, степени выраженности и степени прогрессирования гидроцефального синдрома. В некоторых случаях нужна этиотропная терапия. В части случаев прибегают к патогенетическому или симптоматическому лечению, цель, прежде всего – устранить внутричерепную гипертензию. Консервативные методы лечения при рассматриваемой болезни не эффективны, их можно применять только в начале болезни или как курсы дегидратационной терапии.
В основе всех действенных методов лечения лежат хирургические вмешательства. К хирургии прибегают, если синдром прогрессирует или нет воспаления мозговых оболочек. В основном операции заключаются в формировании пути постоянного отведения ликвора в одну из сред организма, где он утилизируется по тем или иным причинам.
При открытом гидроцефальном синдроме нужно постоянное выведение избытка ликвора из полости черепа. Могут применять пояснично-субарахноидально-перитонеальное шунтирование, соединение при помощи шунта поясничной цистерны и перитонеальный полости.
Сегодня актуально шунтирование полости бокового желудочка с канализацией ликвора в полость правого предсердия или в перитонеальную полость. На большом протяжении шунт проводят под кожной оболочкой. Операция вентрикулоцистерностомии проводится при окклюзионной гидроцефалии. Шунтирование желудочков делают детям при прогрессирующем гидроцефальном синдроме. При любом из шунтов есть риск осложнения в виде инфекции. Периодически нужно проводить контроль при помощи компьютерной томографии и УЗИ.
Осложнения методов лечения гидроцефального синдрома у детей:
- гипо- и гипердренажные состояния
- окклюзия шунта на различных уровнях и формирование его несостоятельности
- инфицирование шунта с развитием менингита, вентрикулита, сепсиса, менингоэнцефалита
- псевдоперитонеальная киста
На сегодня в некоторых случаях окклюзионной гидроцефалии проводится эндоскопическая операция для восстановления проходимости ликворных путей. Шунты удаляют в редких случаях.
Профилактика Гидроцефального синдрома у детей:
Следует проводить профилактику инфекций:
Если у ребенка выявлены данные инфекции, важно вовремя их лечить. Исключайте из жизни ребенка переутомления и стрессы.
Для профилактики врожденной гидроцефалии матери важно придерживаться здорового образа жизни, когда она беременна, а также тщательно планировать беременность и роды.
К каким докторам следует обращаться если у Вас Гидроцефальный синдром у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гидроцефального синдрома у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

