Волчанка на ушной раковине
Обновлено: 19.04.2024
Различают две формы красной волчанки (lupus erythematodes): хроническую (дискоидную) - относительно доброкачественную клиническую форму и острую (системную) - тяжело протекающую. При обеих формах могут поражаться красная кайма губ и слизистая оболочка рта. Изолированные поражения слизистой оболочки рта практически не встречаются, поэтому больные первично к стоматологу обращаются довольно редко. Заболевание чаще всего начинается в возрасте от 20 до 40 лет, женщины болеют значительно чаще мужчин.
Что провоцирует / Причины Красной волчанки:
Красная волчанка - системное заболевание невыясненной этиологии и сложного патогенеза.
Патогенез (что происходит?) во время Красной волчанки:
По современным представлениям, красная волчанка относится к ревматическим и аутоиммунным заболеваниям. Считают, что болезнь развивается в результате сенсибилизации к различным инфекционным и неинфекционным факторам. К предрасполагающим факторам относится аллергия к солнечным лучам, холоду, очагам хронической инфекции. Имеются данные о генетической предрасположенности к красной волчанке.
- Острая (системная) красная волчанка
Является тяжелым системным заболеванием. Для нее характерны высокая температура тела, боли в суставах, мышцах, адинамия, поражения внутренних органов (полисерозит, эндокардит, гломерулонефрит, полиартрит, поражение желудочнокишечного тракта и др.). В крови - лейкопения, анемия, повышенная СОЭ. Заболевание может протекать в острой, подострой или хронической форме.
В зависимости от патологии, преобладающей во время обострения, выделяют кожносуставную, почечную, неврологическую, сердечнососудистую, желудочнокишечную, печеночную и гематологическую клинические разновидности заболевания.
Течение этой формы красной волчанки характеризуется прогрессированием с постепенным вовлечением в процесс различных органов и тканей.
Симптомы Красной волчанки:
Дискоидная (хроническая) красная волчанка. Клиническая картина. Хроническая красная волчанка обычно начинается с эритемы на коже лица (чаще на носу, лбу, щеках в виде бабочки), ушных раковинах, волосистой части головы, красной кайме губ и других открытых частей тела. Может быть изолированное поражение красной каймы губ. Слизистая оболочка рта поражается редко. Заболевание у женщин встречается в 2 раза чаще, чем у мужчин. Для кожного поражения характерна триада признаков: эритема, гиперкератоз и атрофия. Течение процесса стадийное.
Первая (эритематозная) стадия характеризуется появлением 1-2 небольших слегка отечных, четко контурированных, постепенно увеличивающихся в размерах пятен. Цвет их розовый, имеются телеангиэктазии в центре. Постепенно увеличиваясь и сливаясь, очаги поражения по очертаниям напоминают бабочку, спинка которой располагается на носу, а крылья на щеках. Появление пятен иногда сопровождается жжением и покалыванием в области поражения.
Во второй стадии (гиперкератозноинфильтративной) очаги поражения инфильтрируются, превращаясь в плотную дискоидную бляшку, на поверхности которой появляются мелкие, сероватобелые плотно сидящие чешуйки. Впоследствии бляшка нередко подвергается кератинизации и приобретает сероватобелый оттенок. Бляшку окружает ободок гиперемии.
Слизистая оболочка рта также нередко поражается при дискоидной волчанке. Очаги поражения имеют вид четко отграниченных синюшнокрасных или белесоватых бляшек с запавшим, иногда эрозированным центром. Клинические формы красной волчанки с поражением слизистой оболочки рта и красной каймы губ сопровождаются жжением и болью, усиливающейся при приеме пищи и разговоре.
При хронической красной волчанке достаточно часто поражается красная кайма губ (по данным А.Л.Машкиллейсона и др., у 9 % больных).
На красной кайме губ различают 4 клинические разновидности красной волчанки: типичную; без клинически выраженной атрофии; эрозивноязвенную; глубокую.
При типичной форме на красной кайме губ образуются инфильтративные очаги овальных очертаний либо процесс может диффузно захватывать всю красную кайму. Пораженные участки багровокрасного цвета со стойко расширенными сосудами и выраженным инфильтратом. Поверхность их покрыта плотно сидящими беловатосероватыми чешуйками, при насильственном удалении которых появляются кровоточивость и значительная болезненность. В центре поражения отмечается атрофия красной каймы губ и кожи. По периферии очага имеются участки помутнения эпителия в виде наравномерно выраженных полосок белого цвета.
Патогистологически при типичной форме в эпителии определяются паракератоз, гиперкератоз, акантоз, вакуольная дистрофия базального слоя, местами выражена атрофия ткани. В собственной пластинке слизистой оболочки имеется диффузный воспалительный инфильтрат, выявляются резкое расширение кровеносных и лимфатических сосудов, разрушение коллагеновых волокон.
Форма красной волчанки без клинически выраженной атрофии характеризуется возникновением на красной кайме губ диффузной застойной гиперемии с гипер и паракератотическими чешуйками на поверхности, которые отслаиваются легче, чем при типичной форме. Гиперкератоз при данной форме выражен слабее, чем при типичной форме красной волчанки. Иногда отмечаются незначительная инфильтрация и телеангиэктазии.
Эрозивноязвенная форма красной волчанки на красной кайме губ проявляется резко выраженным воспалением; очаги яркокрасного цвета, отечны, с эрозиями и трещинами, покрыты кровянистогнойными корочками. По периферии очага поражения определяются гиперкератоз в виде чешуек и атрофия.
Больных беспокоят сильное жжение, болезненность и зуд, усиливающиеся во время еды. После заживления на месте очагов остаются атрофические рубцы.
При глубокой форме красной волчанки Капоши-Ирганга поражение на губах встречается редко. Участок поражения в виде узловатого образования выступает над поверхностью красной каймы, на поверхности его эритема и гиперкератоз.
Красная волчанка губ нередко осложняется вторичным гландулярным хейлитом.
Слизистая оболочка рта поражается при красной волчанке значительно реже, чем красная кайма губ. Процесс локализуется на слизистой оболочке губ, щек по линии смыкания зубов, реже языке, небе и других участках.
На слизистой оболочке рта различают следующие формы красной волчанки: типичную; экссудативногипе ремическую; эрозивноязвенную.
Типичная форма характеризуется очагами застойной гиперемии с инфильтрацией и гиперкератозом. В центре очага имеется атрофия, а по периферии - гиперкератоз в виде белых, прилегающих друг к другу полосок, расположенных в виде частокола.
В случае экссудативногиперемической формы вследствие сильного воспаления гиперкератоз и атрофия выражены нечетко.
При наличии травмирующего фактора экссудативногиперемическая форма довольно быстро трансформируется в эрозивноязвенную, при которой в центре очага поражения возникают болезненные эрозии или язвы. Вокруг эрозии или язвы на фоне эритемы видны радиально расходящиеся белые полоски. По периферии очага усиливаются явления гиперкератоза и иногда образуется гиперкератотический бордюр, состоящий из плотно прилежащих друг к другу полосок и точек. После заживления очага красной волчанки, как правило, остается рубцовая атрофия с древовидно расположенными рубцами и тяжами.
Течение хронической красной волчанки длительное (годы - десятилетия) с обострениями в весеннелетний период. Эрозивноязвенная форма хронической красной волчанки на красной кайме губ может озлокачествляться, в связи с чем эту разновидность относят к факультативному предраку.
Гистологическая картина поражения при хронической красной волчанке слизистой оболочки рта и губ характеризуется наличием паракератоза или паракератоза, чередующегося с гиперкератозом, акантозом и атрофией. Выявляются вакуольная дегенерация клеток базального слоя эпителия и нечеткость базальной мембраны вследствие проникновения клеток инфильтрата из стромы в эпителий. В собственной пластинке слизистой оболочки имеются массивный лимфоидноплазмоклеточный инфильтрат, расширение капилляров и застойные явления. Разрушение коллагеновых волокон особенно значительно под эпителием и вокруг мелких кровеносных сосудов. При эрозивноязвенной форме имеются дефекты эпителия, значительно выражены отек и воспаление.
Диагностика Красной волчанки:
Диагноз не вызывает затруднений, если очаги красной волчанки есть одновременно и на коже. Изолированные поражения слизистой оболочки рта или красной каймы губ могут вызывать сложности в диагностике, поэтому наряду с клиническим обследованием используют дополнительные методы исследования (гистологический, иммуноморфологический, люминесцентная диагностика). В лучах Вуда участки гиперкератоза при красной волчанке, локализованные на красной кайме губ, дают снежноголубое или снежнобелое свечение, на слизистой оболочке рта - белое или мутнобелое свечение в виде полос и точек.
Хроническую красную волчанку следует отличать от красного плоского лишая, туберкулезной волчанки и лейкоплакии. При локализации поражения на красной кайме губ его дифференцируют от актинического хейлита и абразивного преканцерозного хейлита Манганотти.
- Острая (системная) красная волчанка
Лечение Красной волчанки:
Широко применяют комплекс витаминов В2, В6, В|2 , никотиновую и аскорбиновую кислоты.
При нарушениях иммунного статуса показаны иммунокорригирующие препараты: левамизол (декарис), Тактивин, тималин и др.
- Острая (системная) красная волчанка
Лечение необходимо начинать в стационаре и как можно раньше. Курс лечения должен быть длительным и непрерывным. В активный период назначают глюкокортикоиды в больших дозах. Лечение начинают в острый период, как правило, с ударных доз - 60 мг преднизолона, постепенно доводя их до 35 мг в течение 3 мес, и до 15 мг еще через 6 мес. Дозу преднизолона снижают постепенно на Yi - уА таблетки в 2-3 нед под контролем общего состояния и лабораторных показателей. Затем индивидуально подбирают минимальную поддерживающую дозу (5-10 мг преднизолона). Для профилактики нарушения минерального обмена одновременно назначают препараты калия (хлорид калия, панангин, 15 % раствор ацетата калия).
После ликвидации острого периода системной красной волчанки проводят комбинированное лечение кортикостероидами (в поддерживающих или сниженных дозах) и аминохинолиновыми препаратами (по 1 таблетке плаквенила или делагила на ночь).
К каким докторам следует обращаться если у Вас Красная волчанка:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Красной волчанки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Красная волчанка, сифилис уха. Отосклерома, проказа наружного уха
Красная волчанка — заболевание с невыясненной этиологией, локализующееся преимущественно в области лица.
Сифилис ушной раковины встречается редко. В первой и третьей стадиях сифилис бывает только в единичных случаях [Бек (Beck); А. Г. Фетисов, 1927], а во второй —несколько чаще.
Твердый шанкр образуется иногда в окружности слухового прохода в результате расчесов уха инфицированными предметами, пальцами. На ушной мочке твердый шанкр может возникнуть после прокалывания ее для ношения серег, если при этом проник возбудитель сифилиса; в других местах ушной раковины —при поцелуях и т. д. при условии наличия в слюне специфической инфекции.
Высыпания вторичного периода наблюдаются в виде папул, локализующихся на ушной мочке или на месте перехода кожи с ушной раковины на сосцевидный отросток и в наружном слуховом проходе. Папулы часто имеют мокнущий характер наподобие экземы; однако выделения папул в отличие от выделений при мокнущей экземе характеризуются особым запахом.
Так же как и при экземе, при папулах одновременно может иметь место хроническое гнойное воспаление среднего уха, и тогда особенное внимание следует обратить на дифференциальную диагностику, ибо запах может сопутствовать и гнойным выделениям из барабанной полости.
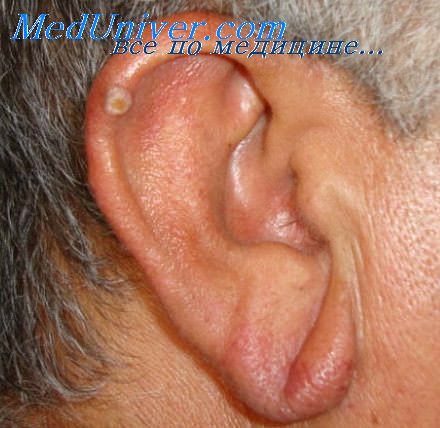
В третьем периоде имеют место проявления гуммозных поражений в виде ограниченных или же диффузных инфильтратов. Гуммы часто ведут к расплавлению хряща, к рубцовым сморщиваниям и к обезображиванию ушной раковины. В костном же отделе возникают периоститы, способствующие в свою очередь возникновению экзостозов. Анамнез, общий осмотр, гистологическое и бактериологическое исследования и реакция Вассермана решают диагноз.
Лечение. Лечение сифилиса общее и местное. Общее лечение проводится согласно правилам сифилидологии; местное — заключается в присыпании язв, папул и пустул порошком каломеля или смазывании раствором сулемы (1 : 1000), серой, ртутной мазью, прижигании кондилом (condyloma lata) ляписом и пр.
Отосклерома
Проказа (лепра)
Проказа поражает наружное ухо чаще всего в области мочки и завитка: в наружном слуховом проходе бросается в глаза гипосекреция серы. Изредка у больных лепрой наблюдаются гнойные выделения из среднего уха и мастоидиты; однако они не имеют специфических особенностей. Потеря глоточного рефлекса, трофические расстройства на носовой перегородке (перфорации), ушной раковине (сморщивание ее) и дегенеративные процессы во внутреннем ухе характерны для анестетической формы лепры.
Вегетативные рефлексы усилены, что обнаруживается при исследовании лабиринта.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сыпь при красной волчанке у ребенка
Сосудистые коллагенозы проявляются множеством пересекающихся друг с другом и вводящих врача в заблуждение кожных признаков. Хотя клиническая картина и лабораторные маркеры помогают идентифицировать специфическую патологию, нередко врачу не удается установить окончательный диагноз. При этих заболеваниях идентифицировано несколько систем антител.
Антитела нацелены на эндотелий сосудов и структуры в зоне базальной мембраны эпителия, что приводит к воспалению кожи и внутренних органов. В коже воспаление вызывает характерные клинические проявления.
Красная волчанка, хроническое мультисистемное заболевание, может поражать любую систему органов. Хотя системная красная волчанка считалась прогрессирующим заболеванием, часто с летальным исходом, уже 25 лет тому назад агрессивное применение системных кортикостероидов и иммуносупрессивных препаратов значительно улучшило прогноз. Для раннего вмешательства необходима немедленная идентификация вариабельных и иногда едва выраженных признаков и симптомов. Кожные проявления могут указать на диагноз.
Самым распространенным вариантом волчанки в детском возрасте является системная красная волчанка (СКВ). Хотя заболеваемость СКВ в детском возрасте составляет только 1:200 000, почти 25% всех случаев начинаются до 20 лет. Среди детей младшего возраста мальчики болеют так же часто, как девочки. Однако в подростковый период, когда заболеваемость начинает возрастать, в 80-90% случаев болеют девочки.
Другие формы волчанки, редкие в детском возрасте, включают доброкачественную кожную или дискоидную волчанку, волчаночный панникулит, подострую кожную волчанку и волчанку новорожденных.
Дискоидные очаги волчанки - самый распространенный тип кожных высыпаний при детской системной красной волчанке (СКВ). Для высыпаний характерны красные бляшки в форме монеты диаметром 0,5-5 см с атрофией и гипопигментацией в центре и гиперпигментацией по периферии. Могут быть выражены плотно прилегающие чешуйки, фолликулярные пробки и телеангиэктазии. Хотя бляшки могут появиться на любом участке тела, чаще всего поражаются открытые солнцу зоны, к которым относятся лицо (в области скул), волосистая часть головы, ушные раковины, шея, верхняя часть туловища и разгибательные поверхности рук.
Дискоидные очаги могут быть единственным кожным признаком при системной красной волчанке (СКВ). Однако если дискоидные очаги развиваются без системного заболевания, эта форма носит название доброкачественной кожной или дискоидной красной волчанки (ДКВ). Примерно у 15-20% пациентов с ДКВ в итоге развивается и системная красная волчанка (СКВ). Таких пациентов необходимо консультировать и наблюдать соответствующим образом.

Дискоидная красная волчанка (ДКВ):
а - атрофическая шелушащаяся бляшка с гиперпигментированным краем локализована в ягодичной щели. Гистологическое исследование показало изменения, типичные для волчанки.
б - атрофия, депигментация, рубцовая алопеция и телеангиэктазии персистируют в старом очаге
в - на ушной раковине этой девочки-подростка выражены фолликулярные пробки, шелушение, атрофия и изменения пигментации
г - у девочки наблюдаются также очаги на тыльной стороне пальцев.
Дискоидные бляшки могут прогрессировать и заживают с обширным рубцеванием. Местные и системные кортикостероидные препараты (КСП) и антималярийные препараты являются основным направлением терапии в зависимости от тяжести системного заболевания. Местные ретино-иды применяются для коррекции рубцов и лечения гиперпигментации, когда очаги переходят в стадию ремиссии.
К другим кожным признакам при системной красной волчанке (СКВ) относятся красные отечные высыпания в области скул; диффузные кольцевидные, напоминающие псориаз бляшки на открытых солнцу участках тела (подострая кожная красная волчанка); рубцовая и нерубцовая алопеция на волосистой части головы; ревматоидные узелки; телеангиэктазии на ногтевых валиках; сетчатое ливедо и пальпируемая пурпура, которые возникают в результате васкулита сосудов. Может также развиться тяжелая степень феномена Рейно с инфарктом пальцев. Иногда наблюдается поражение слизистых оболочек с изъязвлениями в полости носа и рта и болезненными эрозиями на губах.
Кроме кожных признаков, самыми распространенными жалобами при системной красной волчанке (СКВ) являются лихорадка и артралгии. К другим типичным признакам относятся поражение легких (плеврит, пневмония - 66%), кардиологические патологии (перикардит, миокардит, эндокардит - 50%), волчаночный нефрит (60%) и заболевания ЦНС (50%).
Серологические исследования могут быть очень полезными при установлении диагноза. Почти у 100% пациентов с системной красной волчанкой (СКВ) присутствуют антинуклеарные антитела (AHA). Степень позитивности по AHA, однако, варьирует в зависимости от применяемого для анализа субстрата. В прошлом у ряда пациентов с системной красной волчанкой (СКВ) тест на антинуклеарные антитела давал отрицательный результат. В последующем, при тестировании с применением в качестве субстрата клеток Hep 2, производных из линии опухолевых клеток человека, результат анализа на AHA у этих пациентов оказался положительным.
Хотя прямой корреляции между титрами AHA и активностью заболевания не установлено, пациенты с высокими титрами AHA обычно имеют более активную форму СКВ. У пациентов с волчанкой обнаружен также ряд других антител, которые могут коррелировать с определенными аспектами активности заболевания. Одна из таких систем - антитела Ro (SSA) и La (SSB), направленные против малого рибонуклеинового белка в цитоплазме, - связана с фоточувствительностью, волчанкой новорожденных и подострой кожной красной волчанкой. Антитела Ro и La обнаруживают также при синдроме Шегрена в отсутствие системной красной волчанки (СКВ).
Пациентов с фоточувствительностью консультируют по поводу применения солнцезащитных экранирующих средств, защитной одежды и разумного режима нахождения на солнце. Иногда системное заболевание может быть вызвано избыточным воздействием солнца.
Симптомы ювенильного ревматоидного артрита (ЮРА) могут указывать на диагноз волчанки. Однако высыпания при ювенильном ревматоидном артрите (ЮРА) уртикарные, транзиторные, достигающие пика при скачках температуры. В отличие от деструктивного артрита при ювенильном ревматоидном артрите (ЮРА), артрит при волчанке часто преходящий, без функциональных нарушений. Многие другие реактивные эритемы могут иметь общие признаки с волчанкой. Однако диагноз волчанки зависит от четко определенных критериев.

Системная красная волчанка (СКВ):
а - 13-летней девочки с СКВ развились эритема, отек и эрозии в области скул в сочетании с обострением нефрита после дня, проведенного на солнечном пляже.
б - другие типичные для волчанки очаги включают кольцевидные шелушащиеся пятна и бляшки
в - бляшки по типу псориатических очагов
г - эрозии на слизистой полости рта и красной кайме губ
д - феномен Рейно с инфарктами пальцев. Ревматоидный узелок.
У этой девочки-подростка развились ревматоидный артрит (положительный анализ на ревматоидный фактор) и СКВ.
а - на локтях у девочки появились безболезненные узелки
б - еще одна девочка-подросток с СКВ и подобными узелками в области лба.
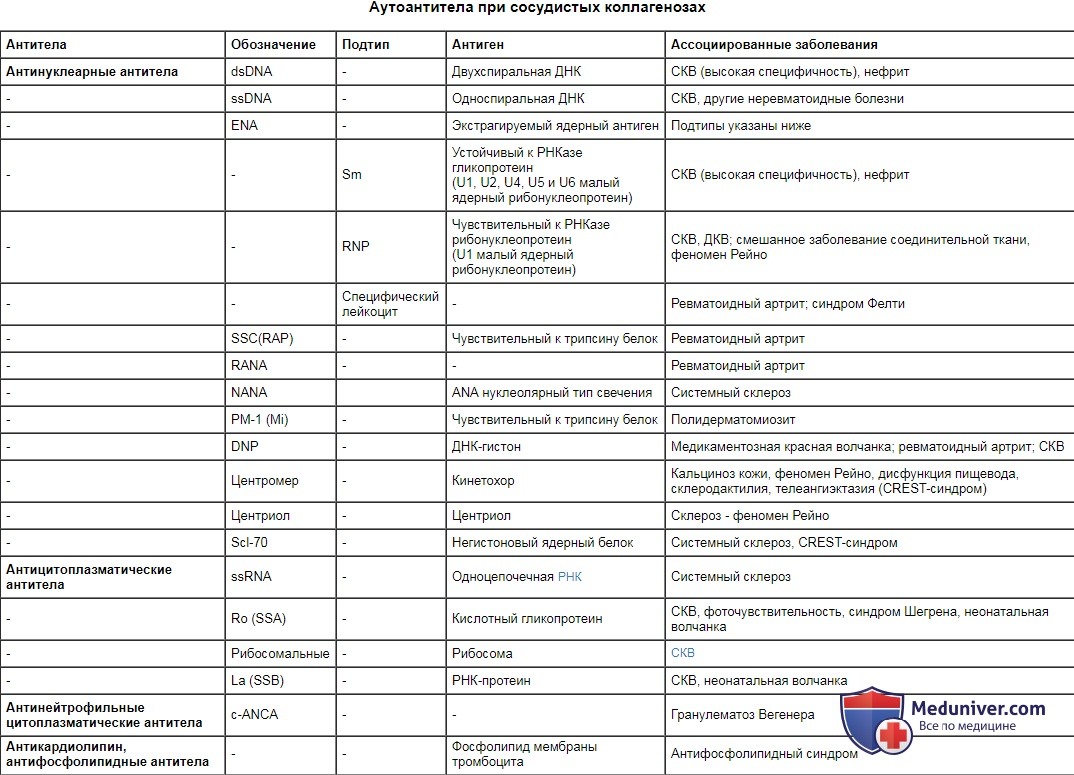
Аутоантитела при сосудистых коллагенозах
| Антитела | Обозначение | Подтип | Антиген | Ассоциированные заболевания |
| Антинуклеарные антитела | dsDNA | - | Двухспиральная ДНК | СКВ (высокая специфичность), нефрит |
| - | ssDNA | - | Односпиральная ДНК | СКВ, другие неревматоидные болезни |
| - | ENA | - | Экстрагируемый ядерный антиген | Подтипы указаны ниже |
| - | - | Sm | Устойчивый к РНКазе гликопротеин (U1, U2, U4, U5 и U6 малый ядерный рибонуклеопротеин) | СКВ (высокая специфичность), нефрит |
| - | - | RNP | Чувствительный к РНКазе рибонуклеопротеин (U1 малый ядерный рибонуклеопротеин) | СКВ, ДКВ; смешанное заболевание соединительной ткани, феномен Рейно |
| - | - | Специфический лейкоцит | - | Ревматоидный артрит; синдром Фелти |
| - | SSC(RAP) | - | Чувствительный к трипсину белок | Ревматоидный артрит |
| - | RANA | - | - | Ревматоидный артрит |
| - | NANA | ANA нуклеолярный тип свечения | Системный склероз | |
| - | PM-1 (Mi) | - | Чувствительный к трипсину белок | Полидерматомиозит |
| - | DNP | - | ДНК-гистон | Медикаментозная красная волчанка; ревматоидный артрит; СКВ |
| - | Центромер | - | Кинетохор | Кальциноз кожи, феномен Рейно, дисфункция пищевода, склеродактилия, телеангиэктазия (CREST-синдром) |
| - | Центриол | - | Центриол | Склероз - феномен Рейно |
| - | Scl-70 | - | Негистоновый ядерный белок | Системный склероз, CREST-синдром |
| Антицитоплазматические антитела | ssRNA | - | Одноцепочечная РНК | Системный склероз |
| - | Ro (SSA) | - | Кислотный гликопротеин | СКВ, фоточувствительность, синдром Шегрена, неонатальная волчанка |
| - | Рибосомальные | - | Рибосома | СКВ |
| - | La (SSB) | - | РНК-протеин | СКВ, неонатальная волчанка |
| Антинейтрофильные цитоплазматические антитела | c-ANCA | - | - | Гранулематоз Вегенера |
| Антикардиолипин, антифосфолипидные антитела | - | - | Фосфолипид мембраны тромбоцита | Антифосфолипидный синдром |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Представлено описание клинического случая пациентки с системной красной волчанкой, трудности в постановке диагноза в связи с атипичным началом и клинической картиной заболевания, даны рекомендации с целью предотвращения поздней диагностики.
Difficulties in diagnostics of systemic lupus erythematosus N. V. Zilberberg, M. M. Kokhan, N. N. Filimonkova, Ya. V. Kascheeva, E. P. Topychkanova, O. G. Rimar, P. S. Gileva
The description of the clinical case of a patient with systemic lupus erythematosus, difficulties in diagnostics due to atypical onset and clinical manifestations were presented, recommendations to prevent late diagnosis are given.
Красная волчанка (КВ) – мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, характеризующееся гиперпродукцией органонеспецифических аутоантител к различным компонентам клеточного ядра с развитием иммуновоспалительного повреждения тканей и внутренних органов и имеющее широкий спектр клинических проявлений: артрит, серозит, поражение почек и центральной нервной системы (ЦНС), нерубцовая алопеция, язвы слизистых оболочек [1, 2].
В Российской Федерации, как и во всем мире, с середины 1980-х годов наблюдается рост заболеваемости системной красной волчанкой (СКВ) [3, 4]. Распространенность СКВ составляет от 48 до 250 случаев на 100 тыс. населения, а ежегодная первичная заболеваемость — около 50–70 случаев на 1 млн человек в год [5].
Дискоидная красная волчанка (ДКВ) — заболевание кожи из группы коллагенозов, обусловленное повышенной чувствительностью к ультрафиолетовому излучению и характеризующееся последовательным развитием эритематозных высыпаний, фолликулярного гиперкератоза и рубцовой атрофии [3].
Системная и кожная форма КВ имеют ряд общих черт: болеют преимущественно женщины молодого и среднего возраста, отмечается сосудистая эритема, фотосенсибилизация. При кожной форме КВ наблюдается изолированное или преимущественное поражение кожи, для СКВ характерна многосиндромность [7].
В основе терапии больных ДКВ лежит использование системных противомалярийных препаратов и глюкокортикостероидов (ГКС) для наружного применения. Основное место в лечении СКВ занимают ГКC, цитостатики и аминохинолиновые препараты.
Клинический случай
Пациентка Н., 24 лет, поступила в клинику ГБУ СО УрНИИДВиИ в ноябре 2018 г. с жалобами на распространенные высыпания на коже лица, верхних конечностей, ушных раковин, в носовой полости, без субъективных ощущений; ноющие боли в суставах.
Считает себя больной с августа 2018 г., когда впервые появились ноющие боли в плечевых, локтевых суставах, мелких суставах кистей, что связывала с работой официантки. С сентября 2018 г. начала постоянно отмечать усталость, слабость, головную боль, головокружение, субфебрильную температуру тела. Больная расценила данные симптомы как вирусное заболевание и самостоятельно принимала противовирусные препараты, парацетамол, амоксициллин 500 мг 2 раза в день в течение 5 дней, без эффекта.
ОАК от 12.10.2018 г.: СОЭ — 31 мм/ч, лейкопения (2,7 × 10 9 /л). УЗИ органов брюшной полости, почек, щитовидной железы от 12.10.2018 г.: патологии не выявлено. Обследована на ВИЧ, гепатиты В и С (28.10.2018 г.) — результаты отрицательные.
Проведено амбулаторное лечение: дипроспан 1,0 в/м, № 1; глюконат кальция по 2 таблетки (1,0) 3 раза в день, панкреатин 25 тыс. ед. 3 раза в день, Магнерот по 2 таблетки (1,0) 3 раза в день, дезлоратадин 5 мг в сутки. Наружно — Цинковая мазь, мазь Белодерм. Эффекта от лечения не наблюдала.
С ноября 2018 г. отметила появление нового пятна на подушечке большого пальца правой стопы. Постепенно стали нарастать боли в суставах, отметила затруднения при самообслуживании (невозможность носить сумки, открывать бутылки), снижение массы тела на 7 кг при хорошем аппетите в течение последних 6 месяцев.
В связи с отсутствием эффекта от амбулаторного лечения, нарастанием симптоматики, прогрессированием заболевания пациентка направлена в клинику УрНИИДВиИ с целью уточнения диагноза и подбора терапии.
Из анамнеза жизни заслуживает внимания: страдает папилломатозом гортани с 2 лет (лечение хирургическое — 11 операций); дермоидная киста правого уха (оперирована в детстве); курит в течение 3 лет по 4 сигареты в день. Наследственность по кожным заболеваниям отягощена: у двоюродного брата псориаз. В течение 3 лет использовала гормональную контрацепцию: Зоэли (номегэстрол + эстрадиол), последние 2 месяца — пластырь Евра.
Объективно: состояние удовлетворительное, сознание ясное, положение активное, температура тела — 36,8 °С. Периферические лимфоузлы не увеличены. Дыхание везикулярное, хрипов нет, ЧДД — 16 в минуту. Тоны сердца ясные, ритмичные, шумы не выслушиваются. Пульс — 72 удара в минуту, артериальное давление — 110/60 мм рт. ст. Язык обложен белым налетом. Слизистые оболочки губ, щек, дужек миндалин, неба, задней стенки глотки розовые, чистые, гладкие, блестящие. Живот мягкий безболезненный. Симптом поколачивания отрицательный. Почки не пальпируются. Отеков нет. Физиологические отправления в норме.
Status localis. Кожный процесс носит распространенный симметричный полиморфный характер, локализуется на коже лица, верхних и нижних конечностей; представлен пятнами без четких границ застойно красно-розового цвета, 1,0–3,0 см в диаметре; папулами с четкими границами темно-розового цвета, отечными, 2,0–3,5 см в диаметре. На поверхности отдельных элементов визуализируются точечные экскориации в небольшом количестве, покрытые геморрагическими корочками. В области пальцев — пятна застойно-розового цвета, размерами 2,0–3,0 см, местами мишеневидной формы, склонные к слиянию. Дермографизм розовый. Ногтевые пластинки кистей и стоп не изменены (рис. 1, А, Б, В).
.jpg)
Лабораторные данные: ОАК: лейкопения (2,9 × 10 9 /л); незначительный моноцитоз — 9,9%; гемоглобин — 122 г/л; тромбоцитопения (162 × 10 9 /л); повышение СОЭ до 21 мм/ч. Ревмопробы: С-реактивный белок — 3,92 мкг/мл (отрицательный). Иммуноглобулины: повышение IgG до 17,2 г/л. LE-клетки 04.12.2018 г. — не обнаружены. ИФА на ГПИ: обнаружены антитела к описторхам (1:100). Биохимический анализ крови: гиперглобулинемия (40 г/л), понижение креатинина — 58 мкмоль/л, повышение АСТ — 51,1 МЕ/л, повышение СРБ-ультра до 2,26 мг/л, незначительное повышение ЛДГ до 255,2 МЕ/л. Молекулярно-биологическое исследование (ПЦР) на вирус простого герпеса (Herpes simplex virus) — результат отрицательный, ПЦР на вирус Эпштейна–Барр (Epstein–Barr virus) — обнаружено. Микробиологическое исследование материала с кожи лица: Staph. epidermidis умеренный рост. Микробиологическое исследование слизи с миндалин и задней стенки глотки — Candida albicans умеренный рост, чувствительный к флуконазолу.
Пациентке проведена конфокальная лазерная сканирующая микроскопия (КЛСМ) образования на коже лица. В эпидермальном слое (глубина 13,72 мкм) отмечается наличие фолликулярного гиперкератоза (рис. 2, красная звезда), перифолликулярных полей вакуольной дистрофии клеток с единичными воспалительными гиперрефрактильными клетками (рис. 2, голубой круг).
В эпидермально-дермальном соединении (глубина — 74,68 мкм) также визуализируются фолликулярные гиперкератотические пробки (рис. 3, красная звезда), очаги перифолликулярного инфильтрата из воспалительных клеток (рис. 3, красный круг), расположенные перифолликулярно утолщенные коллагеновые волокна (рис. 3, голубой круг).
При поступлении выполнена инцизионная биопсия кожи из очага поражения в области спины. В исследуемом препарате эпидермис тонкий за счет атрофии шиповатого слоя с диффузным и фолликулярным гиперкератозом, умеренным неравномерным акантозом, резкой вакуольной дистрофией клеток, в том числе базального слоя. Пигмент в базальном слое отсутствует. Роговые массы в устьях фолликулов содержат клетки дрожжеподобных грибов.
В сосочковом слое дермы выражен интерстициальный отек с формированием крупной субэпидермальной, унилокулярной полости, содержащей некротизированные эпидермоциты и акантолитические клетки. Эпидермис в области пузыря с серозным пропитыванием и клеточным детритом. Мелкие сосуды расширены, полнокровны. Определяются базофильная дегенерация и фокальный муциноз коллагеновых волокон. Инфильтрат очаговый эпидермо- и фолликулотропный, лимфогистиоцитарный с примесью плазмоцитов и меланофагов (рис. 4, А, Б, В).
_575x.jpg)
Заключение: морфологическая картина соответствует острому интерфейс-дерматиту, возможна при дерматомиозите, СКВ и многоформной экссудативной эритеме.
Консультирована гинекологом: отмена гормональной контрацепции (пластырь Евра), рекомендованы только барьерные методы контрацепции.
На фоне проводимой терапии больная отмечала значительное улучшение общего состояния, уменьшение болезненности и слабости в области суставов, отсутствие головных болей, положительную динамику по кожному процессу (рис. 5, А, Б, В).
.jpg)
Пациентка была направлена на консультацию к ревматологу ГБУЗ СО Свердловская ОКБ № 1. Выполнена рентгенография кистей: костно-суставных изменений не выявлено. Ревматологом выполнены внутрисуставные инъекции препарата дипроспан 1,0 в области проксимальных межфаланговых суставов (ПМФ) с обеих сторон.
Проведенная терапия: преднизолон 20 мг/сут, гидроксихлорохин 200 мг 2 раза/сут, диклофенак 50 мг/сут, омепразол 20 мг/сут. На фоне проводимой терапии достигнута стойкая положительная динамика по кожному процессу — высыпания регрессировали полностью, оставив гиперпигментированные пятна, суставные боли отсутствуют, слабости, температуры, головных болей нет. Выписана с рекомендациями продолжить прием метилпреднизолона по 16 мг/сут в течение 1 месяца, гидроксихлорохина — 200 мг 2 раза в день, далее снижение дозы метилпреднизолона по 1/2 таблетки в 2 недели, далее по 1/4 раз в 2 недели до 6 мг (поддерживающая доза).
На фоне лечения: антитела к двухцепочечной ДНК снизились до 7,6 МЕ/мл (норма до 10). Положительная динамика сохраняется и в настоящее время: суставные боли отсутствуют, слабости, головных болей нет, увеличение массы тела на 2 кг, кожный процесс стабилен — свежих высыпаний нет, сохраняются гиперпигментированные пятна. Пациентка удовлетворена результатами лечения (рис. 6, А, Б, В).
.jpg)
При постановке диагноза ДКВ в первую очередь следует исключить признаки системного заболевания, от чего зависят тактика лечения и прогноз для жизни больного. При СКВ, в отличие от ДКВ, фолликулярный кератоз отсутствует, а атрофия выражена незначительно. Для СКВ клинически характерны артралгия, полисерозиты, эндокардит с поражением митрального клапана, поражения центральной нервной системы, почек, тяжелые васкулиты [8]. LE-клетки при СКВ в острой фазе заболевания обнаруживаются у 90–100%, при ДКВ — в 3–7%, что расценивается как неблагоприятный фактор. Антинуклеарные антитела при СКВ встречаются более чем у 95% больных, при ДКВ — у 30–40% больных. Аутоиммунная гемолитическая анемия, лейкопения и лимфопения с ускоренной СОЭ в крови, белок и цилиндры в моче — косвенные признаки системного заболевания [4].
Поражение кожи при КВ характеризуется значительной гетерогенностью клинических проявлений. В масштабном многоцентровом исследовании, проведенном C. Biazar и соавт. (2013 г.), две и более клинические формы кожной КВ наблюдались у 34,6% больных, острая кожная КВ была ассоциирована с дискоидной КВ у 30,3%, с подострой кожной КВ — у 13,8%, с дискоидной и подострой кожной КВ — у 15,3% пациентов [3].
Острая кожная форма КВ всегда служит проявлением СКВ, которая манифестирует с поражения кожи в 70—85% случаев. Острая форма КВ характеризуется развитием на коже лица в области скул и носа эритемы с цианотичным оттенком в центре и отеком. Реже встречаются распространенные пятнисто-папулезные высыпания [3, 9].
Подострая кожная КВ проявляется развитием папуло-сквамозных или кольцевидных эритематозных высыпаний. При псориазиформной КВ элементы представлены гиперемическими папулами и небольшими бляшками в области плеч, верхней части груди и спины, редко — на коже лица, ушных раковин, волосистой части головы, которые могут сливаться между собой. На поверхности пятен и бляшек имеются плотно сидящие чешуйки и незначительный гиперкератоз, усиливающийся в области устьев волосяных фолликулов. Высыпания при подострой кожной КВ могут разрешаться без рубцов, образуя длительно существующие очаги гипопигментации (гиперпигментации) с телеангиэктазиями на поверхности, или формировать поверхностную рубцовую атрофию. У данной категории больных часто имеются относительно нетяжелые системные проявления КВ: артралгии, артриты без вовлечения почек, ЦНС и серозных оболочек [1].
У большинства пациентов с подострой кожной формой КВ выявляются ANA (60-80%). При проведении дифференциальной диагностики важно учитывать, что для СКВ характерно наличие антител к экстрагируемому ядерному антигену Sm (Smith) — анти-Sm и положительные тесты на анти-dsDNA (антитела к двухцепочечной ДНК) [3].
Следует отметить, что не у всех пациентов будут положительными все иммунологические показатели, характерные при СКВ.
Неврологические симптомы возникают у 25–80% пациентов при СКВ. Нарушения когнитивных функций представлены снижением памяти, внимания, эмоционально-личностными расстройствами. В клинической картине неврологических проявлений встречаются головные боли, чаще мигренозного характера [3].
Заключение
В последние годы участились случаи стертых, молниеносных, атипичных форм диффузных заболеваний соединительной ткани, в частности СКВ. Разнообразие клинической картины, малые кожные проявления в сочетании с яркой, выступающей на первый план патологией внутренних органов приводят к поздней верификации данной нозологической единицы [4, 10].
Дифференциальный диагноз СКВ и кожной формы КВ на сегодняшний день представляется достаточно сложным и трудоемким процессом.
Диагноз СКВ должен устанавливаться на основании клинико-лабораторных данных и в соответствии с классификационными критериями: критерии диагноза Американской коллегии ревматологов (American College of Rheumatology — ACR, 1997 г.) — наличие 4 и более из 11 критериев (чувствительность 90%, специфичность 80%) и критерии диагноза Клиники международного сотрудничества по системной красной волчанке (The Systemic Lupus International Collaborating Clinics — SLISS, 2012 г.) — 4 критерия, один из которых должен быть клинический и один — иммунологический (любой из следующих лабораторных показателей: а-ДНК, АНФ, Sm, aКЛ, C3, C4) (чувствительность 95%, специфичность 74%) [6, 10].
Данное клиническое наблюдение приведено с целью привлечения внимания врачей к проблеме ранней диагностики СКВ и своевременного начала лечения до развития фатальных событий, особенно учитывая, что больными чаще являются женщины репродуктивного возраста. Ошибки диагностики связаны с отсутствием настороженности врачей в отношении СКВ. В связи с этим следует обращать внимание на такие клинические особенности, как начало заболевания в молодом возрасте, суставные боли, наличие высыпаний на коже, язв в ротовой полости, нарушение общего состояния, фотосенсибилизация, гематологические нарушения, предшествующий прием препаратов, способных исказить истинную картину заболевания, и необходимость иммунологических исследований в ранние сроки.
Литература
Н. В. Зильберберг, доктор медицинских наук, профессор
М. М. Кохан, доктор медицинских наук, профессор
Н. Н. Филимонкова, доктор медицинских наук, профессор
Я. В. Кащеева 1 , кандидат медицинских наук
Е. П. Топычканова, кандидат медицинских наук
О. Г. Римар
П. С. Гилёва
ГБУ СО УрНИИДВиИ, Екатеринбург
Сложности в диагностике системной красной волчанки. Клиническое наблюдение/ Н. В. Зильберберг, М. М. Кохан, Н. Н. Филимонкова, Я. В. Кащеева, Е. П. Топычканова, О. Г. Римар, П. С. Гилёва
Для цитирования: Лечащий врач № 5/2020; Номера страниц в выпуске: 36-41
Теги: кожа, иммуновоспалительное повреждение, коллагеноз, высыпания
Опухоль уха – это группа доброкачественных или злокачественных новообразований, которые формируются и локализуются в тканях наружного и среднего уха. Среди всех онкологических заболеваний, встречается всего в 1-2% случаев. Самой распространенной опухолью является рак ушной раковины, на втором месте находятся поражение наружного уха, меньше всего новообразованиям поддается среднее ухо. Опухоль уха имеет различную симптоматику, которая зависит от вида новообразования, места расположения и зоны распространенности. Основными симптомами считаются: снижения слуха, боль и шум в ухе, вестибулярные расстройства, гнойно-кровянистые выделения из слухового прохода, парез лицевого нерва.

Что провоцирует / Причины Опухоли уха:
Как правило, развитие опухолей наружного уха провоцируют патологические состояния кожи (травмы, рубцы, хронические дерматиты, ожоги, бородавки, кератоз, полипы носа и ушей, рубцы тканей уха). По распространенности больше раковых поражений, нежели меланом и сарком, базалиом (базально-клеточный рак). Ушная раковина, часто поддаются раковым поражениям, в наружном слуховом проходе редко, а именно его хрящевой части формирование опухолей происходит редко. При своем росте злокачественная опухоль захватывает соседние участки. Иногда метастазы прорастают в регионарные шейные лимфатические узлы. Злокачественные опухоли ушей – это результат злокачественной метаплазии или следствие перерождения доброкачественной опухоли уха.
Доброкачественная опухоль в ухе формируется под действием провоцирующих факторов избыточного роста и размножения клеток любого структурного элемента наружного или среднего уха (кожи, подкожной жировой клетчатки, хряща, кости, сосудистой стенки, оболочки нервного ствола).
К факторам, влияющим на рост новообразований в ухе, относятся: острое (резкое) или хроническое радиоактивное воздействие, травмы уха, избыточное облучение ультрафиолетовыми лучами, продолжительное воздействие солнечной радиации, воспалительные заболевания уха. Статистика указывает на то, что злокачественные опухоли являются последствиями предшествующих заболеваний. Для опухолей наружного уха – это хронический ларингит, наследственная предрасположенность к онкологическим заболеваниям, экзема, псориаз, предраковые заболевания, системная красная волчанка, которые наносят поражение ушной раковине; рубцовые изменения после перенесенного наружного отита. На появление опухолей в среднем ухе влияет хронический средний отит, хронический эпитимпанит, адгезивный средний отит. В исключительных случаях опухоль уха развивается из мезенхимальной ткани, которая остается у новорожденных в надбарабанном пространстве.
Злокачественные новообразования среднего уха встречаются реже, нежели опухоли наружного уха. При локализации опухолей в среднем ухе чаще встречается саркома и её разновидности – рабдомиосаркома, нейрогенная саркома, остеосаркома, хондросаркома, которые проявляются у детей в возрасте до 10 лет.
Злокачественные опухоли среднего уха развиваются после перенесенного хронического среднего отита, полипов и грануляций, постоянного гноетечения, после регулярных прижиганий и удалений грануляционной ткани.
Патогенез (что происходит?) во время Опухоли уха:
Опухоли уха разделяют на доброкачественные и злокачественные. Доброкачественные опухоли отличаются медленным ростом, у них редко появляются метастазы. По гистологическому характеру опухоли чаще всего представлены следующими видами:
- Папилломы – по распространенности это наиболее часто встречающаяся опухоль наружного уха. Она формируется только на ушной раковине и наружном слуховом проходе. По происхождению папилломы могут быть врожденными и приобретенными. Папилломы медленно растут и имеют небольшие размеры.
- Невусы – это родимые пятна, связанные с развитием пигментных клеток, а также вспомогательных оболочек нервов, которые располагаются в толще дермы. Невусы различаются по размеру, форме и цвету.
- Фибромы – опухоль, которые, как правило, локализуются на ушной мочке, в месте прокола для ношения серег или в отверстии наружного слухового прохода. Фибромы развиваются из клеток соединительной ткани
- Липомы – это доброкачественные новообразования, которые формируется из жировой ткани. Наиболее часто липома встречается в подкожной клетчатке. Заболевание имеет частые рецидивы.
- Хондромы – это редкое заболевание, которое локализуется в хрящевом отделе уха.
- Аденомы – это доброкачественные новообразования, которые развиваются из эпителия желез слизистой оболочки барабанной полости, имеют форму округлого узелка.
- Гемангиомы – это часто встречающиеся заболевания наружного уха. Гемангиомы локализуются в наружном, среднем и внутреннем ухе. Эти опухоли имеют медленный рост и сильное разрушающее действие на окружающие ткани, таким образом, они выходят далеко за пределы ушной раковины. Они могут вызвать обильные кровотечения. Гемангиомы растут в толщину ушной раковины и в сторону наружного слухового прохода, закрывая просвет.
- Остеомы – это доброкачественная опухоль, которая развивается из компактного слоя задней стенки костного отдела наружного слухового прохода. Остеомы проникают в толщу сосцевидного отростка. При данном заболевании возможны частые рецидивы.
- Меланомы – злокачественная опухоль, которая имеет быстроразвивающиеся метастазы. Меланома кожи формируется из клеток, которые содержат меланин.
- Саркомы – имеет интенсивный рост и быстрое распространение в среднее ухо.
- Рак ушной раковины – это наиболее распространенная злокачественная опухоль.
- Спиноцеллюлярная эпителиома – быстрорастущее новообразование. На ушной раковине имеет вид бородавчатого образования с широким основанием, которое кровоточит при наименьшем травмировании. Если эта опухоль расположена в слуховом проходе, то она имеет вид одиночного почкообразного выроста или эрозии, а также диффузного процесса, который захватывает весь слуховой проход.
- Базалиома уха – новообразование, которое медленно растет и имеет позднее метастазирование. Если данная опухоль локализуется на ушной раковине, то она выглядит, как язва или плоское, похожее на рубец образование. Если базалиома расположена у места крепления ушной раковины к черепу, тогда есть возможность проведения её частичной или полной ампутации.
Злокачественные опухоли бывают первичными (опухоль формируется в одном из отделов уха) и вторичными (опухоль прорастает в ухо из близкорасположенных органов либо появляется посредством проникновения метастазов). Метастазы злокачественных опухолей чаще всего поражают регионарные лимфатические узлы шеи и околошейной зоны, а также височную, скуловую и другие кости черепа, слюнные железы.
Симптомы Опухоли уха:
Рак ушной раковины имеет две формы: язвенную и экзофитную (опухолевую). Для язвенной формы характерно появление плоской язвы с инфильтрированным зубчатым плотным краем. После чего следует распад тканей, это выглядит, как экзема с отпадающими корочками, затем обнажается хрящ раковины и даже кость сосцевидного отростка. В случае базалиомы такой процесс может длиться годами.
При экзофитном (опухолевом росте) наблюдаются бородавчатые узелки на широком твердом инфильтрированном основании, иногда они напоминают бледные грануляции, в связи с чем их дифференцируют с наружными грануляционном отитом, а иногда, например, при хроническом гнойном среднем отите, расценивают как его последствия.
Злокачественные опухоли среднего уха растут очень быстро. Их первые симптомы схожи с классическими симптомами хронического среднего гнойного отита, к ним относятся тугоухость и постоянные гнойные выделения. Со временем данные признаки усугубляются другой симптоматикой: сильными болями, зудом и шумом в ушах, иррадирующими в шейную зону и голову, головокружением, кровянистыми выделениями с запахом, нейросенсорной тугоухостью, усилением роста грануляцией и быстрым рецидивом после удаления, парезом лицевого нерва, припухлостью регионарных шейных лимфатических узлов, увеличением и болезненностью шейных лимфоузлов, полипами, язвами в ушном проходе, пигментацией области уха (при меланоме), поражением нервов.
Раннее течение рака уха не отличается от клиники гнойного отита. Как только опухоль начинает прогрессировать, поражая барабанную полость, боль усиливается, появляется кровоточивость, парезами мышц лица, головокружением из-за поражения нервов. Смерть от рака уха может наступить от внутричерепных осложнений.
Диагностика Опухоли уха:
Диагноз ставится на основании проведенного отоскопического осмотра, анализа симптоматики, а также ряда исследований:
Лечение Опухоли уха:
Выбор методов лечения опухолей уха зависит от вида, стадии и формы и наличия метастазов новообразования. При ограниченных процессах применяют близкофокусную лучевую терапию, в некоторых случаях используют лазерное облучение и криодеструкцию. Лучевая терапия проводится перед операцией. После чего назначают химиотерапию. В случае обширных опухолей проводят резекцию пораженного участка.
Лечение опухолей среднего уха имеет благоприятные результаты. Для лечения новообразований среднего уха используют телегамматерапию, расширенные операции на височной кости и химиотерапию. Лечения рака уха часто бывает комбинированным, то есть состоящим из нескольких методов:
Хирургическое уудаление – это основной метод лечения опухолей уха. При хирургическом удалении выполняется: субтотальная резекция височной кости или расширенная мастоидэктомия. При таких операциях удаляется опухоль, хрящевые ткани, которые её окружают, и часть черепных костей. В случае наличия метостазов удаляются шейные лимфоузлы. При злокачественных опухолях дополнительно к операции применяют химиотерапию и лучевое воздействие.
Химиотерапия – проводится при опухолях поздних стадий. Больному назначаются противоопухолевые препараты – цитостатики.
Лучевая терапия – применяется при лечении саркомы, меланомы и других видов опухолей. Лучевая терапия комбинируется с другими методами лечения.
Криодеструкция опухоли – это метод замораживания тканей при помощи азота. При местном воздействии низких температур раковые клетки погибают. Чаще всего этот метод используется при меланомах уха.
Радиотерапия – это метод лечения ионизирующим излучением.
Прижигание – метод диатетермокоагуляции, применяется для воздействия на раковые клетки.
Выскабливание – этот метод применяется, когда опухоль имеет небольшие размеры. Но при данном методе существует высокая вероятность рецидива.
При проведении любых вмешательств цель докторов не только вылечить пациента, но и достичь эстетического эффекта, поэтому в операционный период, после удаления опухолей наружного уха, в случае необходимости больному проводят восстановительные пластические операции для улучшения внешнего вида пораженной зоны.
При своевременной диагностике и раннем лечении, больному прогнозируют благоприятные результаты излечения, на поздних стадия – рак практически неизлечим.
Профилактика Опухоли уха:
Профилактика опухолей уха заключается в ежегодном обследовании больного, находящегося в группе риска, с целью выявления рецидива или ранних стадий появления новых опухолей наружного и среднего уха. Профилактика рака – это излечение первичных заболеваний, которые провоцируют рост новообразований (рубцы при травме, экзема, папиллома, полипы носа, уха и другие). Все больные находятся на диспансерный учет, где за ними ведется постоянное наблюдение врачей.
Семьям, проживающим в промышленных зонах, где добывается никелевая руда, происходит нефтепереработка, следует сменить свое место жительства на экологически чистый регион, чтобы предостеречь онкозаболевания.
К каким докторам следует обращаться если у Вас Опухоль уха:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опухоли уха, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

