Волчья пасть и сифилис
Обновлено: 24.04.2024
- неполноценность половых клеток родителей: возраст за 40 лет, наследственные мутации генов;
- инфекции и хронические заболевания матери: краснуха, ветряная оспа, герпес, сифилис, хламидиоз и др.;
- химическая интоксикация: алкоголем, наркотиками, курением, химикатами и пр.;
- физическое воздействие: давление околоплодных вод, перегрев тела, излучения, падения, удары в живот и т.п..
Виды и проявления аномалии
Дефект у новорожденных проявляется полной расщелиной мягкого и твердого неба, проходящей насквозь, или небольшой трещинкой только на мягких тканях. По степени раздвоения порок классифицируют на:
- полный – с расщеплением мягких и твердых тканей до резцового отверстия;
- неполный – с расщелиной только на мягком небе или с частичным расщеплением твердого;
- сквозной – одно- или двухсторонние расщелины твердого и мягкого неба с включением альвеолярного отростка;
- скрытый – щель рассекает только мышцы при сохранении слизистой оболочки рта.
Диагностика порока
Что делать родителям малыша с такой аномалией?
Главное – не паниковать при мысли, у моего ребенка расщелина неба, и не пытаться прервать беременность. Не стоит, рискуя здоровьем матери, откладывать рождение малыша из-за порока, который успешно лечится средствами современной хирургии. Аборт – слишком высокая цена, тем более если причина порока наследственная, и он может проявиться при следующей беременности. Своевременное хирургическое лечение врожденной расщелины неба делает эту аномалию безопасной для жизни и здоровья детей.
- дыхательная недостаточность, ведущая к гипоксии (недостатку кислорода);
- частые инфекционные и простудные заболевания, ослабляющие иммунную систему;
- нарушения речи и слуха;
- задержка роста и развития челюсти.
Как и где лечить расщелину неба?
Устранить внешние дефекты, восстановить функциональность ротовой и носовой полостей у новорожденного (под вопросом, операция проводится в возрасте от двух лет) позволяет операция при расщелине неба, косметическая пластика лица. В ходе хирургической операции соединяются в правильном положении небные и глоточные мышцы, восстанавливается целостность, нормальная форма и функционирование всех структур. Объем оперативных вмешательств и подходящий для этого возраст определяется видом аномалии и сложностью случая.
После тщательного обследования малыша хирургом выбирается одна из тактик лечение детей с расщелиной неба:
- Уранопластика (корректирующая операция) в возрасте от 2 лет – для неполных расщелин у детей с правильным зубным рядом верхней челюсти.
- Уранопластика в 4-6 лет с предоперационной ортодонтической терапией – при суженной верхней челюсти и расщеплении, включающем альвеолярный отросток.
- Двухэтапная коррекция (пластика мягких тканей с сужением глотки и спустя 6-8 месяцев операция на твердом небе с альвеолярным отростком при одновременной костной пластике).
Этапы проведения уранопластики
До операции малышу заранее необходимо научиться есть с ложечки. Сосание после операции при расщеплении мягкого и твердого неба у ребенка вызывает боль, ухудшает заживление раны и формирование рубцов. Коррекция выполняется под общей анестезией из-за близости дыхательных путей и необходимости полной неподвижности пациента. При невозможности закрытия щели местными тканями, пластику выполняют лоскутами, взятыми со щек или языка. Проведение повторных оперативных вмешательств возможно не раньше, чем через полгода, необходимых для восстановления тканей и кровоснабжения.
Операция при расщелине твердого и мягкого неба проводится в несколько этапов:
- Отслоение с обеих сторон щели пластического материала для закрытия отверстия.
- Удлинение мягких тканей за счет отсечения слизистой оболочки носовой полости.
- Сшивание щели у средней линии.
- Уменьшение глотки в среднем отделе путем перемещения ее боковых тканей к середине.
- Поэтапное наложение швов (сначала на слизистую носа, затем на мышечные ткани и слизистую рта) с обработкой антисептическим раствором.
- Крепление пластины, защищающей от инфицирования.
Реабилитационный период
В дальнейшем малышу необходимо:
Записаться на консультацию к специалисту можно по телефону:
8 (800) 555-84-21
в будние дни с 9.00 до 19.00 по Московскому времени
Или через форму на сайте
Записаться на бесплатную консультацию
Специалисты направления

Глазова Наталья Алексеевна
Менеджер проекта "Навстречу жизни".
Получить бесплатную консультацию

Еремейшвили Леван Автандилович
Детский челюстно-лицевой хирург, пластический хирург
Получить бесплатную консультацию

Бессонов Сергей Николаевич
Профессор, доктор медицинских наук, детский челюстно-лицевой хирург
Получить бесплатную консультацию

Сафронова Юлия Александровна
Получить бесплатную консультацию
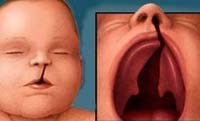
Общие сведения
Волчья пасть (палатосхизис) – врожденный порок развития челюстно-лицевой области, представляющий собой расщепление мягкого и твердого нёба, приводящее к нарушению процессов дыхания, питания, звукообразования. Дефект формируется в результате задержки срастания отростков верхней челюсти с непарной костью лицевого отдела черепа – сошником. С волчьей пастью в мире рождается 0,1% новорожденных.
При волчьей пасти расщепление нёба может быть: полным - с расщелиной в твердом и мягком нёбе и неполным – с отверстием в нёбе. Наличие волчьей пасти часто сочетается с раздвоением язычка - отростка задней части мягкого нёба в результате нарушения соединения медиального, латерального небных отростков и носовой перегородки. Волчья пасть является одним из самых частых врожденных дефектов.
Формирование расщепления нёба обусловлено генетически: при работе с данными расшифровки генома человека британские ученые в 1991 году обнаружили ген, ответственный за развитие волчьей пасти – это измененный ген TBX22, расположенный в Х-хромосоме. Факторами, приводящими к изменениям на генном уровне и способствующими формированию нёбного дефекта, служат тератогенные воздействия на плод. На сегодняшний день четко прослежена зависимость между формированием заячьей губы и волчьей пасти у ребенка и пристрастием будущей матери к алкоголю, табакокурению и наркотикам.
Риск формирования неполноценной верхней челюсти увеличивается при ожирении матери и недостатке фолиевой кислоты в ее рационе. Также способствуют развитию волчьей пасти экологические проблемы местности проживания беременной, перенесенные ею токсикоз и острые инфекции, психические или механические травмы. В первые три месяца развития плод наиболее уязвим и восприимчив к воздействию различного рода повреждающих факторов, именно в этот период происходит формирование челюстно-лицевых органов.

Особенности строения и развития неба
Верхнее нёбо – это анатомический барьер, разделяющий ротовую и носовую полость. Эволюционно нёбо развивалось у организмов, приспосабливающихся к жизни на суше. Оно образуется двумя частями: твердым и мягким нёбом. Твердое нёбо находится в передней части полости рта и образуется костной основой из небных отростков верхней челюсти и горизонтальных пластинок небных костей.
Генетический сбой в период закладки челюстно-лицевой системы приводит к развитию дефектов - незаращению верхней губы и неба. Распознать наличие волчьей пасти у плода возможно по УЗИ лишь на поздних сроках беременности. Дети с заячьей губой и волчьей пастью болезненны, т. к. вдыхаемый ими воздух не согревается и не увлажняется, что приводит к развитию воспалительных процессов дыхательных путей и внутреннего уха. У таких пациентов отмечаются изменения челюстно-лицевого скелета, зубочелюстного ряда, слухового аппарата. Незаращение нёба и верхней губы может встречаться изолированно или сочетаться вместе и с другой челюстной патологией.
Проявления волчьей пасти
Сложности у детей с расщеплением нёба начинаются с момента рождения, т. к. во время родов возможна аспирация околоплодной жидкости в дыхательные пути. Дыхание новорожденного с волчьей пастью затруднено, сосание невозможно, из-за чего наблюдается отставание ребенка в весе и развитии. Кормление малыша до операции осуществляют с помощью специальных ложечек, одевающихся на бутылочки.
Наличие расщелины нёба нарушает нормальное функционирование верхних дыхательных и пищеварительных путей, развитие речи и слуха, а также может вызывать снижение самооценки личности ребенка. У детей, имеющих волчью пасть, изменена речь в связи с нарушением процесса правильного формирования звуков. Речевые расстройства выражаются в открытой ринолалии, обусловливающей ФФН или ОНР.
Дефект нёба приводит к свободному выхождению через нос вдыхаемого воздуха, а также попаданию в нос пищи и жидкости. Жидкость через расщелину в нёбе может попасть в евстахиевы трубы и пазухи носа, что способствует развитию у таких пациентов отита и синуситов. При волчьей пасти отмечается наличие деформации прикуса и зубов, нарушающих процесс жевания пищи.
Лечение волчьей пасти
Принципы лечения пациентов с волчьей пастью
Операции по устранению врожденных челюстно-лицевых пороков обычно проводятся поэтапно. Количество вмешательств может варьировать от 2-3 до 5-7 и даже более. Возраст проведения коррекции волчьей пасти определяется специалистами, наблюдающими ребенка с рождения, по индивидуальным показаниям, но не ранее 3-6 месяцев (обычно в более поздние сроки). Окончание лечения, включая восстановительный период, должно быть завершено к возрасту 6-7 лет.
Возраст от 3 до 7 лет благоприятен для проведения дополнительных косметических операций по улучшению внешности ребенка с тем, чтобы после полной реабилитации он мог посещать общеобразовательное учебное заведение, поскольку психическое и умственное развитие детей с волчьей пастью не отличается от таковых у здоровых детей. После исправления дефекта нёба и прохождения полного курса реабилитации дети снимаются с учета по инвалидности.
Лечением челюстно-лицевых дефектов занимаются профилированные клиники, в которых есть все необходимые специалисты: педиатр и микропедиатр, хирург, ортодонт, педагог логопед, психолог и социальный работник. Современная пластическая медицина призвана не только помочь ребенку избавиться от внешнего дефекта, но и преодолеть последствия психической травмы от ощущения своей неполноценности для дальнейшей полноценной адаптации в обществе.
Коррекция волчьей пасти методом уранопластики
Задачу восстановления правильной анатомической структуры мягкого и твердого неба, а также средних отделов глотки решает проведение уранопластики. Классическим вариантом уранопластики при волчьей пасти, решающим данные задачи, служит операция по методу Лимберга. Уранопластика по Лимбергу на сегодняшний день является основной методикой лечения врожденного дефекта нёба. При сочетании расщелины нёба с заячьей губой также проводится хейлопластика – операция по коррекции верхней губы.
Перед проведением уранопластики осуществляется индивидуальное планирование операции, подбирается пластический материал для ликвидации дефекта расщепления нёба. Современные методы уранопластики и квалификация пластических хирургов обеспечивают восстановление полноценной анатомической структуры нёба у 92-98% пациентов.
Радикальное исправление дефектов мягкого и твердого нёба подразумевает решение сложного комплекса задач: восстановление анатомически правильной непрерывности каждого слоя мягкого и твердого нёба и их размеров; устранение порочного прикрепления небно-глоточных мышц, анатомически правильное их соединение; исключение повреждения нервов, обеспечивающих сокращение этих мышц при операции; выполнение стабильного закрепления восстановленных анатомических структур, формы и функции неба.
Радикальную уранопластику предпочтительнее выполнять детям в возрасте 3-6 лет. В 3-5-летнем возрасте оперируют пациентов, имеющих несквозные расщелины нёба; с 5 до 6 лет – со сквозными одно- и двусторонними расщелинами. Осуществление радикальной уранопластики не рекомендуется у детей раннего возраста, т. к. это может вызвать задержку развития верхней челюсти. Выполнение щадящих способов уранопластики возможно до достижения ребенком возраста 2-х лет.
Послеоперационный уход включает соблюдение постельного режима в течение 2-3 дней, прием только протертой пищи, обильное щелочное питье. Тщательное внимание уделяется уходу за ротовой полостью: до и после приема пищи проводятся орошения рта слабым раствором перманганата калия. Несколько раз в день рекомендуется надувать воздушные шарики. С 14-х суток необходимо проведение специального комплекса упражнений и пальцевого массажа мягкого нёба.
С целью предотвращения послеоперационной инфекции назначаются антибиотики на 5-7 дней, для купирования болевого синдрома - обезболивающие средства. На лице после уранопластики остается послеоперационный рубец. Выписку из стационара осуществляют на 21-28 день после операции.
В дальнейшем пациентам предстоит длительная и кропотливая работа по восстановлению полноценного небно-глоточного смыкания и подвижности нёба с помощью физиотерапевтических методик лечения.
Расщелины лица формируются в раннем внутриутробном периоде вследствие спонтанных мутаций, провоцируемых биологическими, химическими или физическими тератогенными факторами. Помимо эстетического дефекта внешности, у ребенка возникают множественные расстройства питания, речи, дыхания. Диагностика выполняется антенатально на УЗИ, постнатально с помощью КТ лицевой части черепа, орофарингоскопии, для уточнения причины патологии назначаются кордоцентез, амниоцентез, генетическое тестирование. Лечение расщелины лица предполагает разные типы пластических операций, помощь ортодонтов, логопедов, реабилитологов.
МКБ-10

Общие сведения
Частота встречаемости аномалий формирования лица — 0,6-1,6 случаев на 1000 новорожденных. Патология составляет 13% среди всех врожденных пороков, занимает среди них 2-3 место по распространенности. За последние 40 лет число больных возросло в среднем в 1,5-2 раза, что вызвано нарастанием числа тератогенных влияний, улучшением качества медицинской помощи, в результате чего такие дети имеют значительно большую ожидаемую продолжительность жизни. Расщелины лица — не только медицинская, но и социальная проблема, которая требует комплексных лечебных мероприятий.

Причины
Согласно схеме, предложенной в 1991 году белорусским генетиком Г.И. Лазюком с соавторами, в развитии врожденных аномалий строения лица участвуют экзогенные тератогенные влияния, эндогенные воздействия, которые включают мутации генетического материала и различные заболевания родителей. При комбинации этих факторов нарушается процесс эмбриогенеза, у плода деформируется лицевой скелет.
Точечные изменения генетического кода считаются самым частым этиологическим фактором, встречаются у 92-93% детей, имеющих расщелины. Оставшиеся 7-8% составляют грубые хромосомные аберрации, в том числе при синдромах Патау, Эдвардса, синдроме кошачьего крика. К возможным причинам повреждений генетического материала, сопровождающихся формированием расщелин лица, относят следующие:
- Повреждение половых клеток. Биологическая неполноценность родительского материала при зачатии связана с неправильным образом жизни (курение, алкоголь, наркотические вещества), воздействием профессиональных вредностей, факторов экологии. Чем старше родители, тем выше риск формирования расщелины у ребенка.
- Особенности течения беременности. Значимыми предпосылками порока развития являются: неправильное положение плода, опухоли матки, многоплодная беременность. Эти факторы мешают нормальному формированию скелета ребенка. Травмы живота в первые месяцы гестации также служат фактором риска.
- Экстрагенитальные болезни матери. Риск развития врожденных пороков повышается, если у беременной есть эндокринные нарушения: сахарный диабет, гипотиреоз, гиперкортицизм. Костные аномалии могут провоцироваться анемией у материи и сопутствующей ей хронической внутриутробной гипоксией на ранних сроках гестации.
- Химические факторы. Сильное тератогенное влияние оказывают яды (бензин, формальдегид, соли тяжелых металлов), лекарственные средства – цитостатики, кортикостероидные гормоны, избыточное потребление витамина А. Вероятность образования расщелины лица увеличивается, если беременная женщина страдает хроническим алкоголизмом, токсикоманией, наркоманией.
- Биологические факторы. В группе риска находятся дети, матери которых во время беременности переболели краснухой, корью, ветряной оспой либо являются носителями цитомегаловируса, вируса простого герпеса. Изредка нарушения эмбриогенеза провоцируются инфицированием бактериями, простейшими.
Патогенез
Комбинированные поражения лица, неба и верхней губы возникают у зародыша со 2 по 7 неделю внутриутробного развития. В это время закладываются зачатки будущего лицевого черепа, лобные, верхнечелюстные, нижнечелюстные бугры. Если тератогенный фактор влияет на раннем сроке беременности, возможны массивные расщелины костей, мягких тканей, вплоть до несовместимых с жизнью состояний.
После 7 недели основы челюстно-лицевой зоны сформированы, поэтому влияние экзогенных факторов провоцирует не такие тяжелые поражения. На этом этапе у эмбриона появляются изолированные расщелины неба. Опасный срок продолжается до 10-11 недели внутриутробного развития — к этому времени лицевой череп ребенка уже сформирован, поэтому тератогенные факторы, влияющие в более поздние стадии гестации, не вызывают костных аномалий.
Классификация
С учётом этиологического фактора выделяют наследственные, экзогенные, мультифакториальные аномалии, однако в 25% случаев точные причины установить не удается. По степени тяжести бывают грубые летальные и нелетальные пороки. В практической педиатрии, как правило, используется классификация по анатомической локализации дефектов строения лицевого черепа, согласно которой выделяют:
- Собственно расщелины лица: срединная, косая (колобома), поперечная (макростома).
- Расщелины верхней губы: врожденная скрытая, врожденная неполная (с/без деформации носа), врожденная полная.
- Расщелины неба: скрытые, полные, неполные.
Симптомы
Признаки расщелины лица выявляются сразу после рождения ребенка. Анатомические нарушения строения лицевого скелета различны и зависят от вида патологии. Наиболее типичные проявления аномалий развития лица у новорожденных: явное или скрытое расщепление с укорочением верхней губы, деформация кожно-хрящевого отдела носа, расщепление и укорочение неба.
Изменения лицевого скелета сопровождаются множественными функциональными расстройствами у новорожденного. Повреждения носа обуславливают нарушения дыхания, из-за деформации губ и отсутствия герметичности полости рта ребенок не может сосать материнскую грудь. Дефекты неба способствуют забрасыванию молока в верхние, а затем и нижние дыхательные пути.
Осложнения
При наличии расщелины лица непрогретый воздух вследствие ротового дыхания попадает в дыхательные пути, провоцируя назофарингиты, ларингиты, бронхиты. Воспаление носоглотки в 75% случаев осложняется евстахиитом и отитом, что приводит к стойкому снижению слуха у младенца. Аспирация пищи при сосании вызывает тяжелые пневмонии. Вследствие несостоятельности артикуляционного аппарата у ребенка отмечается слабый тихий крик, замедляется речевое развитие, развивается открытая ринолалия.
Большую опасность представляют нарушения потребления молока/смесей, из-за чего младенец недополучает нутриенты, отстает в физическом развитии, страдает от гиповитаминозов. По мере взросления беспокоят проблемы с прорезыванием зубов, аномалии прикуса, нарушения жевания. Вторичные функциональные осложнения появляются в раннем детстве и у дошкольников. Они включают снижение иммунитета, психоневротические проявления.
Диагностика
Врожденные аномалии лица в основном определяются еще в антенатальном периоде при плановом УЗ-скрининге беременной. При этом врач оценивает размеры и глубину поражения, чтобы заранее спланировать ход реконструктивной операции, скорректировать протокол ведения родов. При подозрении на сочетанные нарушения проводится амниоцентез, кордоцентез с последующей генетической диагностикой. В постнатальном периоде назначается полный комплекс обследований:
- КТ лицевого черепа. Наиболее информативный метод для выявления деформаций костей и мягких тканей, определения степени их выраженности и глубины дефекта. Томография показывает сопутствующие патологии ЛОР-органов, которые зачастую сопровождают расщелины лица.
- Риноскопия. Детальный осмотр носовой полости проводится для диагностики незаращения неба, искривления носовой перегородки, деформации хрящевой части наружного носа. При исследовании врач исключает атрезию хоан, которая может возникать при комбинированном варианте порока.
- Орофарингоскопия. Обследование начинается с тщательного осмотра ротовой полости, в ходе которого педиатр диагностирует расщелины мягкого и твердого неба, деформацию альвеолярных отростков верхней челюсти. Затем врач изучает состояние глотки и миндалин.
- Телерентгенография. Специальный метод диагностики рекомендован перед ортодонтической коррекцией. Он дает стоматологу детальную информацию про аномалии развития зубочелюстного ряда, показывает состояние прикуса, выявляет воспаления пародонта и другие осложнения. В комплексном обследовании метод дополняется ортопантомографией.
Лечение расщелин лица
Коррекция аномалий лицевого скелета представляет сложною задачу, требует участия неонатолога, ортодонта, челюстно-лицевого хирурга. При выявлении показаний к лечению новорожденного привлекают нейрохирурга, отоларинголога, генетика. На первом этапе (0-1 мес. жизни) обеспечивается тщательная диагностика порока и планирование операции, назначается поддерживающая терапия, подбирается оптимальный метод вскармливания. Комплексное лечение включает следующие этапы:
- В грудном возрасте (1-12 месяцев) выполняют начальную ортодонтическую коррекцию съемными или несъемными начелюстными аппаратами. Хирургическая помощь включает первичную хейлопластику, хейлоринопластику, первый этап двухэтапной уранопластики. В этом периоде хирурги также проводят первичную коррекцию колобомы, макростомии.
- В период раннего детства (1-3 года) продолжается ортодонтическое лечение, начинается логопедическое обучение ребенка для правильного формирования речи. Производится второй этап уранопластики, краниопластика, восстановление назоорбитальной области. При необходимости осуществляются костно-пластические реконструкции, дистракционный остеосинтез.
- В дошкольном возрасте (3-7 лет) обеспечиваются повторные реконструктивно-восстановительные вмешательства, чтобы окончательно устранить видимый дефект, достичь максимально возможного эстетического результата. Проводятся речеулучшающие и слухоулучшающие операции. Для исправления прикуса используется различная ортодонтическая аппаратура.
- В школьном возрасте выполняется остеопластика альвеолярного отростка для формирования правильного постоянного прикуса, зубы выравниваются брекет-системой. Повторную открытую ринопластику делают в подростковом периоде для улучшения симметричности и эстетики лица. По показаниям пациенту рекомендуют другие эстетические пластические операции.
Основной массив реабилитационных мероприятий планируется на ранний детский и дошкольный возраст, чтобы к моменту поступления в школу ребенок был максимально адаптирован, не имел грубых деформаций внешности. Родителям необходимо настроиться на продолжительное лечение, поскольку среднее число действий при расщелинах составляет около 4-7 операций, до 65 приемов у ортодонта, до 60 посещений детского психолога.
Прогноз и профилактика
Результаты лечения определяются локализацией расщелины, степенью повреждения артикуляционного аппарата, своевременностью проведения операции. В дальнейшем ребенку могут потребоваться услуги логопеда, психолога, реабилитолога. Профилактика заболевания включает медико-генетическое консультирование, исключение влияния тератогенных факторов при беременности, соблюдение родителями здорового образа жизни при планировании зачатия.
1. К вопросу детализации классификаций врожденной расщелины верхней губы и неба. Ю.С. Рогожина, С.И. Блохина// Проблемы стоматологии. — 2019.
2. Врожденные пороки развития лица, врожденные расщелины верхней губы и неба у детей (методические рекомендации)/ О.Ю. Ершова, Е.В. Меньшикова. — 2016.
3. Ортодонтия: учебное пособие для студентов стоматологического факультета, врачей-ортодонтов, врачей-интернов/ В.И. Куцевляк, А.В. Самсонов. – 2016.
4. Врожденные пороки развития челюстно-лицевой области у детей/ А.К. Корсак, Т.Н. Терехова, А.Н. Кушнер. — 2005.
Хейлосхизис – аномалия строения верхнего нёба и губ у людей. Заячья губа и волчья пасть встречается у 0,4% новорождённых, на УЗИ плода их диагностируют не всегда, чаще выявляют уже после рождения.

Симптомы волчьей пасти и заячьей губы
Волчью пасть и заячью губу объединяют одним понятием – хейлосхизис. Обычно дефекты сочетаются, развиваются во внутриутробном периоде до 8–10 недели беременности. С дефектом рождается 1 новорождённый из 1000, чаще страдают мальчики. Болезнь видна уже после родов, так как характерно выглядит.
Симптомы волчьей пасти:
- видимые нарушения нёба;
- нарушение дыхания, процесса кормления;
- задержка в развитии и росте из-за нехватки кислорода;
- с возрастом – расстройства речи, психические отклонения.
Признаки заячьей губы:
- видимая расщелина на верхней (реже – нижней) губе по центру или с двух сторон;
- нарушение функции сосания у грудничков;
- с возрастом – дефект прикуса, нарушение функции жевания, речевого развития;
- отставание в психическом и физическом развитии.
Классификация дефекта
Расщелину верхней губы изолированно диагностируют редко, чаще сопровождается волчьей пастью, деформациями носа.

- односторонняя – обычно возникает слева от средней линии;
- двухсторонняя – слева и справа, сформирован выступающий вперёд межчелюстной отросток;
- полная – расщелина уходит от верхней губы к носу;
- неполная – углубление, не затрагивающее носовую полость.
Виды волчьей пасти:
- скрытый тип – расщепление тканей мышц с сохранением целостности слизистых полости рта;
- неполный – расщелина мягкого и частично твердого нёба;
- полный – глубокая срединная расщелина до резцового отверстия;
- сквозной – односторонний или двусторонний раскол твердого и мягкого нёба.
В 75% случаев врожденной патологии встречается одностороннее левое незаращение. Реже диагностируют двухсторонний дефект.
Причины возникновения патологии
Дефект формируется до 10 недели беременности в результате мутирования TBX22-гена, отвечающего за закладку черепа плода. Когда образуется челюстно-лицевой отдел, мягкие ткани губы и нёба не срастаются, появляется отверстие или раскол.

- Наследственность. Риск патологии возрастает на 7%, если у близких родственников ребёнка есть аналогичное заболевание.
- Вредные привычки. Алкоголь, наркотики, курение, некоторые виды антибиотиков.
- Инфекционные болезни у матери в период беременности.
- Возраст родителей. Шансы на развитие дефекта выше, если одному или обоим родителям больше 40 лет.
Доказана связь воздействия радиационного излучения с формированием уродства, а также разницы в возрасте между родителями – если она больше 20 лет, на 7–10% увеличивается риски рождения ребёнка с такой патологией.
К какому врачу обратиться?
При выявлении дефекта обращаются к хирургу, который определяет оптимальное время для операции.

Учитываются такие особенности:
- выраженность эффекта;
- месторасположение;
- возраст и вес ребенка.
Диагностика
Во внутриутробном периоде дефект у плода можно заметить в 14 недель беременности. Но если лицо закрыто руками или эмбрион повёрнут к датчику спиной, патологию сложно выявить. Диагноз ставят только после рождения при осмотре новорожденного.

Для исключения сопутствующих пороков проводят такие мероприятия:
- поэтапная проверка развития ребенка для выявления проблем со слухом, дыханием;
- проверка зрения.
Когда в семье есть случаи хейлосхизиса у ближайших родственников ребенка, выполняют прицельное УЗИ – однократное или повторное.
Методы лечения волчьей пасти и заячьей губы
Дефект устраняют при помощи оперативного вмешательства , пластическая хирургия позволяет восстановить нарушенные функции челюсти, улучшить внешность ребенка.
Пластику на мягком нёбе проводят не ранее 3-месячного возраста, на твердом – в 1,5 года.
Лучшие периоды для хирургического вмешательства: 6–8 месяцев, 2–12 лет. Если она проведена в первые недели от рождения, нос и верхняя губа формируются правильно. Но велики риски потери крови во время операции. После 2 лет темпы роста костной ткани снижаются.
При двустороннем дефекте рекомендуют лечение только после 6 месяцев. Костные и хрящевые структуры при волчьей пасти корректируют в возрасте 4–6 лет. Финальную пластику выполняют после 15–16 лет, когда кости перестают расти.
Используют 3 методики:
Однократное хирургическое вмешательство возможно в легких случаях. При выраженной патологии может потребоваться повторная пластика.
Жизнь после операции
В зависимости от тяжести аномалии и наличия сопутствующих пороков может потребоваться до 7 оперативных вмешательств.

В послеоперационном периоде:
- ребёнок получает антибиотики и анальгетики;
- швы ежедневно обрабатывают антисептиком;
- после приема пищи обязательно полоскание рта;
- в носовые ходы устанавливают специальные трубки или тампоны, чтобы предотвратить растяжение и деформацию тканей;
- со второй недели после операции проводят массаж нёбной области для усиления кровоснабжения;
- руки маленьких детей фиксируют шинами или повязками, чтобы исключить повреждение швов.
Если предстоит 2 операция, ее назначают не ранее, чем через 12 месяцев после первой. Из стационара маму с ребёнком выписывают через 2–3 недели в зависимости от состояния пациента.
Прогноз
В целом прогноз патологии благоприятный, особенно, если у человека нет сопутствующих пороков. После проведения операции дефект нёба закрывается, при наличии заячьей губы расщелина сшивается, дополнительная пластика губ улучшает их форму и размер. Через несколько недель после вмешательства восстанавливается пищеварительная и дыхательная функция.
В рамках комплексного лечения ребёнка наблюдают такие специалисты:
- ортодонт исправляет прикус;
- логопед корректирует речь;
- отоларинголог разрабатывает программу для снижения рисков поражения верхних дыхательных путей;
- детям старшего возраста может потребоваться помощь психолога до и после операции.
Хейлохизис не угрожает жизни, но если не начать своевременное лечение, ребёнок с волчьей пастью будет существенно отставать в развитии как умственном, так и физическом.
Чем опасно заболевание?
У детей с волчьей пастью и заячьей губой могут возникнуть такие трудности:
- Питание. Расщелина в нёбе или губе приводит к тому, что еда, особенно жидкая, заливается в нос. В аптеках можно найти специальные соски для кормления таких детей, в тяжелых случаях питание вводят через носовой зонд.
- Формирование зубов. В старшем возрасте у детей формируется неправильный прикус, пережевывание пищи нарушено, это грозит проблемами с ЖКТ.
- Ушные инфекции. При разрыве или расщелине в верхнем нёбе образуется застой жидкости в среднем ухе. Такие дети часто страдают отитами и даже потерей слуха.
- Затрудненная речь. Из-за особенностей строения верхней челюсти речь может быть гнусавой, невнятной.
- Стоматологические патологии. Зубы растут неправильно, развивается кариес.
- Инфекции дыхательных путей. Полость носа и рта соединена, воздух, попадая сразу в лёгкие, не прогревается, дети подвержены бронхитам, ларингитам, пневмониям.
- У взрослых возникают комплексы относительно внешности. Снижается скорость социализации.
Современные методики избавляют детей с заячьей губой от аномалии за одну или несколько операций в зависимости от выраженности дефекта. К возрасту полового созревания ребёнок ничем не отличается от сверстников как в физическом, так и умственном плане.
Читайте также:

