Восстановление детей после бактериальной инфекции
Обновлено: 24.04.2024
Острые респираторные инфекции у детей могут осложняться различными бактериальными инфекциями. При этом раннее назначение системных антибиотиков не предупреждает развитие бактериальных осложнений ОРИ. Инфекционное воспаление в респираторном тракте приводит к мукостазу, которому также способствуют анатомические особенности дыхательной системы в детском возрасте. Острый бактериальный риносинусит составляет от 9 до 20% всей ЛОР-патологии в детском возрасте. Для диагностики острого риносинусита необходимо учитывать и особенности развития пазух у детей. Наиболее частыми возбудителями болезней верхних дыхательных путей и ЛОР-органов являются Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, Staphylococcus aureus. Косвенными симптомами бактериальной инфекции можно считать длительную (более 5 дней) лихорадку, выраженную интоксикацию, наличие гнойного экссудата. При развитии бактериальных осложнений ОРИ целесообразна местная антибактериальная терапия. Среди ингаляционных форм антибиотиков можно выделить препарат тиамфеникола глицинат ацетилцистеинат. Препарат может применяться не только ингаляционно, но и в виде аппликаций, растворов для промывания полостей и внутримышечного введения. Тиамфеникола глицинат ацетилцистеинат хорошо переносится детьми, т. к. оказывает минимальное системное действие.
Ключевые слова: острые респираторные инфекции у детей, осложнения, острый бактериальный риносинусит, местная антибактериальная терапия, тиамфеникола глицинат ацетилцистеинат.
Для цитирования: Крутихина С.Б., Яблокова Е.А. Лечение бактериальных осложнений респираторных вирусных инфекций у детей: современные возможности педиатра. РМЖ. Медицинское обозрение. 2019;3(8):30-32.
S.B. Krutikhina, E.A. Yablokova
I.M. Sechenov First Moscow State Medical University (Sechenov University)
Acute respiratory infections (ARIs) in children can be aggravated by various bacterial infections. Early systemic administration of antibiotics do not prevent bacterial complications of ARIs. Infectious inflammation in the respiratory tract results in mucostasis. Anatomy of children respiratory tract also contributes to mucostasis. Acute bacterial rhinosinusitis accounts for 9% to 20% of ENT disorders in children. When diagnosing acute rhinosinusitis, developmental specifics of sinuses in children should be considered. Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, and Staphylococcus aureus are the most common causative agents of upper respiratory tract and ENT infections. Indirect symptoms of bacterial infection are long-term (5 days and more) fever, severe intoxication, and purulent effluent. Local antibacterial treatment should be prescribed for bacterial complications of ARIs. Thiamphenicol glycinate acetylcysteine is a local antibiotic which can be administered by inhalations, applications, lavage or intramuscularly. Thiamphenicol glycinate acetylcysteine is well-tolerated due to the minimal systemic effects.
Keywords: acute respiratory infections in children, complications, acute bacterial rhinosinusitis, local antibacterial treatment, thiamphenicol glycinate acetylcysteine.
For citation: Krutikhina S.B., Yablokova E.A. Bacterial complications of respiratory viral infections in children: current treatment modalities in pediatrics. RMJ. Medical Review. 2019;8:30–32.
В статье рассмотрены возможности лечения бактериальных осложнений (острого бактериального риносинусита) респираторных вирусных инфекций у детей.
Введение
Острые респираторные инфекции (ОРИ) лидируют в структуре заболеваемости у детей, поражая респираторный тракт и ЛОР-органы. Около 90% острых респираторных инфекций вызывают вирусы, в то время как частота необоснованного применения системных антибиотиков у детей колеблется в пределах 60–80% [1].
Воспаление при ОРИ развивается в верхних и нижних отделах дыхательных путей, а также в околоносовых пазухах. Вследствие инфекционного воспаления возникает мукостаз. Быстрому развитию мукостаза у детей способствуют относительная узость дыхательных путей, меньший объем гладкой мускулатуры, продукция изначально вязкого бронхиального секрета, несовершенство кашлевого рефлекса и коллатеральной вентиляции легких, гиперплазия железистой ткани, особенности иммунитета в детском возрасте. Также на всем протяжении бронхиального дерева увеличивается число бокаловидных клеток, ослабевает противовирусная и антимикробная функция слизистой оболочки из-за изменения состава секрета (снижается содержание β-дефензинов, интерферонов, лактоферрина, лизоцима, Ig А) [2]. Необходимо учитывать, что кашлевой рефлекс у детей несовершенен и формируется обычно только к 5–6 годам жизни. Вязкий застойный секрет и высокая адгезия бактериальных клеток к слизистой оболочке дыхательных путей могут приводить к ее колонизации бактериями и другими микроорганизмами. Основную долю ОРИ составляют заболевания, вызванные вирусами и вирусно-бактериальными ассоциациями, бактериальные бронхиты чаще развиваются как осложнение ОРИ. Верхние дыхательные пути чаще всего колонизируются Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, Staphylococcus aureus. Заболевания нижних дыхательных путей чаще вызывают роды Pseudomonas, Streptococcus, Prevotella, Fusobacterium, Veillonella и атипичные возбудители (Chlamydia trachomatis, Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila) [3]. Выявление этиологии ОРИ в детском возрасте не всегда представляется возможным из-за большого видового разнообразия респираторных патогенов (вирусов и бактерий), которые могут вызывать схожие симптомы — ринорею, боль в горле, кашель и симптомы интоксикации. О бактериальной инфекции дыхательных путей косвенно могут свидетельствовать длительная (более 5 дней) лихорадка с выраженной интоксикацией, наличие гнойного экссудата.
Дифференциальная диагностика острого бактериального риносинусита
ОРИ также могут осложняться острым бактериальным риносинуситом, который составляет 9–20% всей ЛОР-патологии в детском возрасте [4]. При этом достаточно затруднительна дифференциальная диагностика между ОРИ, аллергическим ринитом, аденоидитом и острым бактериальным риносинуситом у детей, особенно в возрасте до 1 года. EPOS (European Position Paper on Rhinosinusitis and Nasal Polyps — Европейский позиционный документ по риносинуситу и полипам носа) разделяет острый риносинусит на 3 формы: [5]: вирусный, поствирусный и бактериальный. Последний диагностируют у детей при наличии не менее 3 перечисленных ниже симптомов:
лихорадка выше 38 °C;
ухудшение состояния после некоторого улучшения;
бесцветные выделения (с преобладанием с одной стороны) и гнойное отделяемое в полости носа;
локальная односторонняя боль;
повышение СОЭ и/или повышение С-реактивного белка в сыворотке крови.
Возбудителями острого бактериального риносинусита у детей чаще всего являются Str. pneumoniae, H. influenzae, M. catarrhalis, Streptococcus pyogenes и anaerobes [6].
Для правильной диагностики острого риносинусита необходимо учитывать особенности развития придаточных пазух у детей. Лобные пазухи формируются медленно и начинают развиваться с 4-летнего возраста, при этом к 6 годам при рентгенологическом исследовании лобные пазухи визуализируются лишь в 20–30% случаев, а в 12 лет — в 85% случаев. Верхнечелюстные пазухи интенсивно развиваются с 2-летнего возраста. До 7 лет быстро развиваются этмоидальные синусы и к 15–16 годам бывают сформированы практически полностью [7]. Сфеноидальные синусы, небольших размеров при рождении, активно развиваются в возрасте 6–10 лет и у большинства детей к 8 годам бывают пневматизированы. Развитие сфеноидальных синусов заканчивается обычно к 15 годам, но может продолжаться и в более старшем возрасте [8].
Возможности терапии бактериальных осложнений ОРИ
На сегодняшний день педиатру крайне важно правильно выбрать тактику лечения при ОРИ, и наиболее сложным вопросом остается необходимость назначения антибактериальных препаратов. Современные исследования неоднократно демонстрировали, что назначение системных антибиотиков детям с респираторными симптомами, но недоказанной бактериальной природой не ускоряет выздоровление [9]. И кроме того, раннее необоснованное назначение системных антибиотиков не предупреждает развитие бактериальных осложнений ОРИ (например, пневмонии, бронхита и острого среднего отита) [10]. Применение системных антибиотиков может сопровождаться развитием побочных эффектов: аллергических реакций, токсических воздействий на различные органы и системы (почки, печень, желудочно-кишечный тракт, систему кроветворения, периферическую нервную систему, вестибулярный и слуховой нервы). Также немаловажным аспектом при системном применении антибиотиков является формирование антибиотикорезистентности возбудителей, поэтому реальной альтернативой для педиатра служит назначение местных антибактериальных средств.
Комплексный препарат тиамфеникола глицинат ацетилцистеинат для местного применения
Ингаляционных форм местных антибактериальных препаратов, представленных в РФ, не много, при этом некоторые ингаляционные антибиотики имеют специфические показания (например, тобрамицин и гентамицин). Тиамфеникол выгодно отличается от других ингаляционных антибиотиков за счет широкого спектра применения в педиатрии, он входит в состав комплексного соединения тиамфеникола глицинат ацетилцистеинат (Флуимуцил ® -антибиотик ИТ). Тиамфеникол ингибирует синтез белка бактериальной клетки за счет воздействия на субъединицу 50S рибосом, оказывая бактериостатический эффект [11]. В высоких концентрациях действует бактерицидно. К нему чувствительны: S. pneumoniae и штаммы, резистентные к макролидам и пенициллину; все штаммы M. catarrhalis и H. influenzae; штаммы, продуцирующие β-лактамазы; S. aureus и метициллинрезистентные штаммы и резистентные к ванкомицину; Str. pyogenes; Bordetella pertussis; Corynebacterium diphtheriae; Listeria spp.; все штаммы Chlamydia pneumoniae и Mycoplasma pneumoniae. Тиамфеникол быстро распределяется в организме, накапливаясь в тканях дыхательных путей, а ингаляционное применение позволяет создать высокие концентрации именно в очаге инфекции. В отличие от хлорамфеникола у тиамфеникола отсутствует гематологическая токсичность.
Еще одним компонентом комплексного препарата тиамфеникола глицинат ацетилцистеината является ацетилцистеин, который относится к неферментным муколитикам. Сульфгидрильная (SH) группа в составе N-ацетилцистеина, теряя атом водорода, делает молекулу ацетилцистеина биполярно заряженной, это приводит к ее взаимодействию со свободными радикалами и другими молекулами. Ацетилцистеин повышает содержание глутатиона в дыхательных путях, что приводит к снижению концентрации медиаторов воспаления. Таким образом, реализуются муколитический, антиоксидантный и противовоспалительный эффекты [2].
Также N-ацетилцистеин уменьшает адгезию бактерий на клетках слизистой оболочки дыхательных путей. Некоторые исследования показали и собственный бактерицидный и фунгистатический эффект ацетилцистеина, поэтому тиамфеникола глицинат ацетилцистеинат оказывает более выраженное бактерицидное действие, чем его компоненты по отдельности [3]. При введении комплексного препарата тиамфеникола глицинат ацетилцистеината ацетилцистеин замедляет разрушение тиамфеникола [12].
Ингаляционный путь введения тиамфеникола глицинат ацетилцистеината имеет ряд преимуществ: создание местных высоких концентраций в дыхательных путях при применении более низких доз, минимизирование системных побочных эффектов (в т. ч. со стороны желудочно-кишечного тракта) и лекарственных взаимодействий.
Эффективность и безопасность тиамфеникола глицинат ацетилцистеината подтверждена многочисленными исследованиями. Применение препарата разрешено у детей с рождения, однако до 2 лет его следует назначать с осторожностью в связи с возрастными особенностями функции почек. Самое большое клиническое исследование, проведенное в Италии, включало более 800 пациентов с инфекциями верхних дыхательных путей, в т. ч. с риносинуситами. При ингаляционном применении быстро купировались симптомы заболевания, сократились сроки выздоровления и число инвазивных процедур [13].
Важен отечественный опыт, накопленный в педиатрии. Более 150 пациентов Университетской детской клинической больницы с острыми бронхитами и риносинуситами получали терапию тиамфеникола глицинат ацетилцистеинатом в сравнении с системной антибактериальной терапией макролидами. Препарат вводили детям с помощью компрессорного небулайзера по 125 мг 1–2 р./сут в течение 7 дней. В исследованиях была показана высокая эффективность и безопасность ингаляционного применения тиамфеникола глицинат ацетилцистеината [3, 14].
Заключение
Актуальным вопросом лечения ОРИ остается необходимость и своевременность назначения антибактериальных препаратов, которая определяется правильной дифференциальной диагностикой и стадией заболевания. Назначение системных антибиотиков детям с респираторными симптомами, но недоказанной бактериальной природой не ускоряет выздоровление и не предотвращает развитие бактериальных осложнений. Терапия ОРИ и бактериальных осложнений у детей должна быть как можно менее инвазивной. Также не оправдано применение большого количества лекарственных средств. При назначении антибактериальных препаратов необходимо учитывать возможные системные реакции и растущую антибиотикорезистентность. При бактериальных инфекциях дыхательных путей целесообразно введение топических антибиотиков, например препарата тиамфеникола глицинат ацетилцистеината, с использованием ингаляционного пути введения.
ОРВИ у ЧДБ детей нередко характеризуются затяжным течением и присоединением осложнений в виде обострений хронических очагов бактериальной инфекции ЛОР-органов, респираторного и урогенитального тракта. В ряде случаев пациенты из группы ЧДБ нуждаются в помощи клинического иммунолога, поскольку имеют серьезные нарушения функционирования иммунной системы и интерферонового статуса. Таким пациентам, как правило, показана адекватная иммунодиагностика, исследование интерферонового статуса, микробиоценоза слизистых (ПЦР, бакпосевы) с последующим проведением интерфероно- и/или иммунотерапии, санации хронических очагов инфекции на фоне диагностического мониторинга.
Наиболее часто педиатрами для формирования групп детей ЧДБ используются возрастные критерии, предложенные Барановым А. А. и Альбицким В. Ю. (1986): на первом году жизни — 4 и более острых и обострений хронических заболеваний в год, на втором-третьем годах жизни — 6 и более ОРЗ в год, на четвертом году — 5 и более, на пятом-шестом годах — 4 и более, на седьмом году жизни и старше — 3 и более ОРЗ в течение года.
Именно с персистенцией вирусных и бактериальных антигенов, возникающей на фоне нарушений иммунитета и в то же время их усугубляющей, в последние годы связывают рецидивирующее течение респираторных заболеваний. Причем у 40–60% детей ОРЗ имеют вирусную природу. Среди вирусов ведущее место занимают риносинцитиальные (РС) вирусы, аденовирусы, риновирусы, вирусы гриппа и парагриппа. При неосложненном течении ОРЗ главенствующая роль отводится, как правило, моновирусной инфекции. Элиминация вирусных антигенов значительно затрудняется при частых рецидивах ОРЗ, особенно при наличии вторичной иммунной недостаточности. Так, вирусы гриппа, парагриппа, РС-вирусы, риновирусы, аденовирусы удается идентифицировать в течение продолжительного времени после острого периода болезни — от 2 недель до нескольких месяцев. От 10% до 30% ОРЗ у детей имеют бактериальное происхождение. Из бактериальных возбудителей, вызывающих острые заболевания органов дыхания, доминирующая роль принадлежит пневмококкам, гемофильной палочке. Однако развитие бактериального процесса может быть обусловлено и такими условно-патогенными микроорганизмами, как золотистый стафилококк, клебсиелла, представителями семейства кишечных палочек.
Особую настороженность вызывает возросшая частота заболеваний дыхательных путей, вызванных хламидиями, микоплазмами, уреаплазмами. Эти внутриклеточные паразиты способны к длительной персистенции в клетках эпителия респираторного тракта, особенно у иммунокомпрометированных детей, что и служит причиной инициации бронхообструктивного синдрома, а в дальнейшем формирования хронических воспалительных заболеваний легких, в том числе бронхиальной астмы.
Этиологическая значимость вирусно-бактериальных ассоциаций установлена в 25–30% острых заболеваний респираторного тракта. Клинически смешанная инфекция обусловливает неосложненное и осложненное течение ОРЗ. В случаях развития у детей острого воспалительного процесса нижних дыхательных путей смешанной этиологии вирусный компонент обычно предшествует бактериальному. Наслоение микробной инфекции нередко связывают с агрессией аутофлоры. При повторных ОРЗ, наряду с инфицированием новыми микроорганизмами, происходит активация латентной, персистирующей инфекции вирусного и бактериального генеза, что утяжеляет течение болезни, способствует хронизации процесса.
Ведущими отличительными признаками в клинической картине у ЧДБ детей являются: 1) резистентность (неотвечаемость) к традиционной терапии ОРЗ вирусной или бактериальной этиологии в соответствии с российскими формулярами; 2) проводимое традиционное лечение не предотвращает упорного рецидивирования (повтора) респираторных инфекций; 3) частота повторных инфекций превышает допустимый возрастной уровень и колеблется от 4–6–10 до 12–24 и более в год; 4) длительность ОРЗ превышает 7 дней и может колебаться от 8 до 14 и более дней; 5) ОРЗ вирусной этиологии провоцируют обострение хронических очагов бактериальной инфекции: хронического тонзиллита, хронических риносинуситов, хронического фаринготрахеита, хронического обструктивного бронхита и т. д.; 6) ОРЗ вирусной этиологии осложняется повторными пневмониями, резистентными к традиционной терапии.
Респираторные вирусы — облигатные внутриклеточные паразиты. Они различаются по своему строению и способам размножения. Одни из них вызывают острые инфекции и достаточно быстро элиминируются из организма хозяина, другие способны к персистенции.
К основным механизмам противовирусной защиты респираторного тракта относят: локальный иммунитет слизистых респираторного тракта (секреторный IgA, ИФН альфа, ИФН бета, провоспалительные цитокины, секретируемые эпителиальными клетками респираторного тракта), систему ИФН (ИФН альфа, ИФН бета, ИФН гамма), естественные киллерные клетки (CD3 + CD16 + CD56 + ), Т-клеточное звено иммунитета (CD3 + CD8 + ; CD3 + CD56 + ; CD8 + CD25 + ; CD3 + CD4 + ; CD8 + HLA-DR; CD4 + CD25 + ), гуморальные механизмы (нейтрализующие противовирусные антитела класса IgG). В настоящее время известно три основных типа ИФН: ИФН альфа, ИФН бета, ИФН гамма. В инфицированных вирусами клетках респираторного эпителия возрастает продукция ИФН альфа и ИФН бета. Эффекты ИФН альфа и ИФН бета: 1) активация противовирусных механизмов в неинфицированных клетках респираторного эпителия — протективный эффект, клетки приобретают невосприимчивость к вирусной инфекции; 2) активация генов с прямой противовирусной активностью. Антивирусные эффекты ИФН альфа и ИФН бета развиваются через несколько часов и длятся 1–2 дня.
Формирование иммунной системы и становление противовирусного иммунитета является результатом реализации генетической программы онтогенеза, для полноценного завершения которой необходима внешняя и внутренняя антигенная стимуляция. В этом аспекте неизбежные инфекции респираторного тракта у детей раннего возраста должны вести к иммунному тренингу организма. Склонность детей, особенно первых лет жизни, к ОРЗ отчасти обусловлена возрастными особенностями развития их ИС, в том числе и местного иммунитета. В свою очередь, слишком частые ОРЗ не могут негативно не влиять на становление ИС растущего организма, так, постоянная вирусно-бактериальная стимуляция ИС у детей ЧДБ ведет к возникновению нарушений ее функционирования, что сопровождается формированием стойкой иммунной недостаточности — вторичного иммунодефицита (ВИД). ВИД может быть представлен нарушениями как общего, так и местного иммунитета и носить комбинированный или изолированный характер.
В таблице приведена частота встречаемости нарушений различных механизмов противовирусного иммунитета у ЧДБ детей.
С целью повышения функциональной активности ИС, системы ИФН и ускорения восстановления их нарушенных функций, направленных на элиминацию вирусных и бактериальных антигенов, необходимо проведение заместительной и/или модулирующей иммунотерапии, восстанавливающей и модулирующей силу иммунного ответа, что должно обеспечить адекватный иммунный ответ на присутствие инфекционного патогена с последующей его элиминацией.
Тактика иммунотропной терапии при ВИД с синдромом вирусных и вирусно-бактериальных инфекций отличается тем, что в основе восстановления системы интерферонов и иммунной системы лежит базисная терапия отечественным рекомбинантным ИФН альфа-2 — Вифероном. Далее проводится необходимая иммунотерапия заместительного или модулирующего характера. При этом тактика иммунотерапии и, в первую очередь, ее длительность зависят от вида ВИД — острого или хронического. У детей ЧДБ, как правило, имеет место хронический или персистирующий ВИД, т. е. нарушения функционирования системы ИФН и иммунной системы существуют достаточно длительное время — от 6 месяцев до нескольких лет. Безусловно, при такой ситуации, в отличие от острых ВИД, когда иммунотерапия может занимать от 10 до 14 дней, проведение иммунотерапии в рамках программы иммунореабилитации детей ЧДБ занимает от 2,5–4,5 месяцев, в редких случаях до 2–3 лет.
Разработанная нами программа иммунореабилитации (Нестерова И. В., 1992) включает следующие положения:
Иммунотерапия, заместительного и модулирующего характера, органично включается в программы иммунореабилитации. К лекарственным препаратам, используемым для заместительной иммунотерапии, относятся внутривенные иммуноглобулины IgG и IgM обогащенные (Интраглобин и Пентаглобин), специфические иммуноглобулины против цитомегаловирусной инфекции (Цитотект), интерфероны (комплексный препарат рекомбинантного ИФН альфа-2 с антиоксидантами — Виферон в различных дозировках), тимические факторы (Тимоген, Тактивин).
С нашей точки зрения иммуномодулирующая терапия, используемая в лечении ЧДБ детей, должна иметь направленный характер: точкой приложения используемого иммуномодулирующего препарата должно являться то или иное поврежденное звено иммунной системы. При этом используется преимущественная направленность влияния(ний) иммуномодулятора. Так, для восстановления Т-клеточного звена предпочтительным является применение Тактивина, Тимогена, Имунофана, для восстановления гуморального звена, ЕКК, НГ Ликопида и Полиоксидония. Для восстановления системы ИФН — Виферона, который при определенных условиях обладает и иммуномодулирующими свойствами, направленными на восстановление Т-клеточного звена, системы нейтрофильных гранулоцитов. Для иммунопрофилактики и иммунотерапии бактериальных инфекций у детей ЧДБ может проводиться пролонгированная (в течение 5–6 месяцев) терапия топическими иммуномодуляторами — низкоиммуногенными вакцинами (ИРС 19, Имудон, Рибомунил, Бронхо-мунал и т. д.).
Интерферонотерапия с использованием Виферона обладает не только интерферонкорригирующей, иммуномодулирующей, но и противовирусной активностью и в большинстве случаев при возникновении ОРВИ может использоваться локально и системно, без синтетических противовирусных препаратов. Синтетические противовирусные препараты (Арбидол, Ремантадин) лучше использовать в остром периоде ОРВИ при среднетяжелом или тяжелом течении. При необходимости синтетические противовирусные препараты хорошо сочетаются с Вифероном. Хорошо известным фактом является повреждение клеточных мембран, наблюдаемое в ходе развития инфекционного процесса, что по данным В. В. Малиновской (1998) служит основной причиной снижения противовирусной активности интерферона. С целью восстановления взаимоотношений между антиокислительной активностью плазмы крови и перекисным окислением липидов в состав препарата Виферон введены токоферола ацетат и аскорбиновая кислота — антиоксиданты, являющиеся мембраностабилизирующими компонентами. В сочетании с ними противовирусная активность рекомбинантного ИФН альфа-2 возрастает в 10–14 раз, при этом отсутствуют побочные эффекты (повышение температуры тела, лихорадка, гриппоподобные явления, психогенная депрессия), возникающие при парентеральном введении препаратов других природных и рекомбинантных ИФН. Ректальное введение Виферона и комбинация с антиоксидантами, по-видимому, обеспечивают эти позитивные эффекты, также как и быструю высокую концентрацию и длительную циркуляцию в крови ИФН альфа-2. Следующим позитивным моментом является установленный факт: при применении Виферона в течение двух лет не выявлены антитела, нейтрализующие противовирусную активность рекомбинантного ИФН альфа-2. Особенности лекарственной формы Виферона — мазь, гель, ректальные суппозитории в различных дозах создают возможность проведения локальной и системной интерферонотерапии.
Нами разработаны основные принципы дифференцированной терапии Вифероном при вторичных ВИД с синдромом повторных ОРВИ, т. е. для детей ЧДБ (Нестерова И. В., 2003; 2005; 2007):
Ниже приведена разработанная нами ранее программа терапии Вифероном для детей ЧДБ с повторными ОРВИ:
- Местное: обработка ротоглотки и интраназальное использование Виферон-мази: от 2–3 до 4–7 раз в день в течение 2–2,5 месяцев, возможно в сочетании с антисептиками.
- Системное: ректальное введение свечей в возрастной дозе (Виферон 150 000 МЕ — детям до 7 лет, Виферон 500 000 МЕ — детям старше 7 лет) курсом общей продолжительностью 2–2,5 мес:
• базисный курс 1 свеча, 2 раза в день, ежедневно — 10 дней;
• далее 1 свеча, 2 раза в день, 3 раза в неделю — 2 недели;
• далее 1 свеча, 2 раза в день, 2 раза в неделю — 2 недели;
• далее 1 свеча, 1 раз в день, 2 раза в неделю — 2 недели;
• далее 1 свеча, 1 раз в день, 1 раз в неделю — 2 недели.
Общая продолжительность курса 2,5–3,5 месяца.
NB! При необходимости (значительное снижение уровней индуцированного ИФН альфа!) начальная доза Виферона может увеличиваться в 1,5–2 раза, а курс лечения продлеваться до достижения позитивного клинического эффекта.
Использование описанных выше подходов в лечении детей ЧДБ позволяет получать позитивные результаты, которые можно видеть при оценке клинической эффективности лечения: значительно снижается количество ОРВИ с 10–18 в году до 2–3 в году, сокращается число бактериальных осложнений в 4–6 раз, ускоряется выход в клиническую ремиссию в 6–8 раз, длительность ремиссии увеличивается в 8–10 раз, с 7–10 дней до 100–150 дней, повышается качество жизни детей. Положительные клинические эффекты сопровождаются позитивной динамикой со стороны системы ИФН и иммунной системы.
И. В. Нестерова, доктор медицинских наук, профессор
Учебно-научный медицинский центр Управления делами Президента РФ, Москва
Таблица
Дефекты противовирусного иммунитета у ЧДБ детей (частота встречаемости в %)
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых кли
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых клинических признаков болезни. В этот период происходит мобилизация защитных сил организма, направленных на компенсацию возможных нарушений, на уничтожение болезнетворных агентов и удаление их из организма. Продромальный период представляет собой временной интервал от первых симптомов заболевания до полного проявления. Период выраженных проявлений заболевания характеризуется полным развитием клинической картины. При различных инфекционных заболеваниях может страдать нервная система ребенка, что клинически проявляется синдромом нейротоксикоза. Нейротоксикоз — ответная неспецифическая реакция детского организма на воздействие вирусной, бактериальной или вирусно-бактериальной флоры, характеризующаяся преимущественным поражением центральной (ЦНС) и вегетативной нервной системы. С истощением функциональных возможностей органов и систем в результате перенесенного заболевания, особенно нервной системы при ее перенапряжении, а также вследствие аутоинтоксикации или экзогенного токсикоза связывают возникновение астенического синдрома. Это наиболее частое клиническое проявление периода реконвалесценции. Утомление в течение длительного времени, которое не компенсируется полным восстановлением, вызывает синдром перегрузки, следом за которым развивается состояние истощения. Субъективно ощущаемое чувство утомления — прежде всего сигнал о перегрузке центральных регуляторных систем, неудовлетворительном состоянии энергетических ресурсов организма и аутоинтоксикации продуктами метаболизма. Длительное утомление, приводящее к истощению, по сути своей является результатом стрессорного воздействия на организм, вызывающего нарушение функций регуляторных систем — вегетативной, эндокринной и иммунной. Если стрессорные факторы действуют в течение длительного времени, может развиться реакция организма, при которой возможны функциональные изменения в виде вегетативной дисфункции [1, 6]. Синдром вегетативной дисфункции (СВД) включает в себя проявление всех форм нарушения вегетативной регуляции. Наряду с соматическими проявлениями: головокружением, головными болями, сердцебиением, одышкой, жаждой, булимией, рвотой после еды, непереносимостью отдельных видов пищи, субфебрилитетом неясного происхождения, кожными высыпаниями и др., у пациентов с СВД выявляют эмоциональные расстройства разной степени выраженности в виде тревожности, нарушения сна, беспричинного плача, а также расстройства поведения, в частности, импульсивности, повышенной двигательной активности и возбудимости, дефицита внимания, что клинически определяется как астеновегетативный или психовегетативный синдром [Вейн А. М., 1981].
Интерес и сложность проблемы астеновегетативного синдрома заключается в том, что она является комплексной: медицинской, психологической и педагогической. Однако все специалисты сходятся в том, что такое состояние существует, его необходимо диагностировать и правильно корректировать.
Задачи исследования
Данное исследование посвящено изучению динамики состояния вегетативной нервной системы детей с астеновегетативным синдромом после перенесенных инфекционных заболеваний, а также оценке эффективности препарата Тенотен детский при названной патологии.
Тенотен детский содержит сверхмалые дозы антител к мозгоспецифическому белку S-100, создан по особой технологии специально для детского возраста, оказывает успокаивающее, нормализующее настроение и поведение действие, а также выраженное вегетостабилизирующий эффект [3, 5].
Критерии включения больных в исследование:
Критерии исключения больных из исследования:
Наличие декомпенсированных заболеваний или острых состояний, которые могут влиять на проведение исследования.
Применение вегетотропных и ноотропных препаратов в период исследования и в последние две недели перед исследованием.
Участие в других клинических исследованиях в течение четырех недель перед включением в данное исследование.
Материал исследования
Для исследования методом случайной выборки дети были распределены в две группы. В основной группе (30 человек) дети в периоде реконвалесценции наряду с симптоматической витаминотерапией получали Тенотен детский по 1 таблетке 3 раза в день в течение 4 недель в сочетании со стандартной терапией. В контрольную группу (20 человек) вошли дети, получавшие стандартную витаминотерапию и симптоматическую терапию за исключением препаратов, обладающих вегетотропной активностью.
Достоверных различий по половозрастным показателям между основной и контрольной группами детей не было.
По спектру перенесенных заболеваний, их тяжести, характеру осложнений выделенные группы детей также значительно не отличались. Спектр заболеваний включал вирусные и вирусно-бактериальные инфекции дыхательных путей (этиологически подтвержденные формы гриппа и другие респираторные вирусные инфекции, тяжелые формы бронхитов и пневмоний и др.), острые средние отиты, тяжелые и осложненные формы инфекционного мононуклеоза, висцеральные формы ветряной оспы, протекающие с нейротоксикозом и везикулезными высыпаниями на внутренних органах. Данные о заболеваниях приведены в таблице.
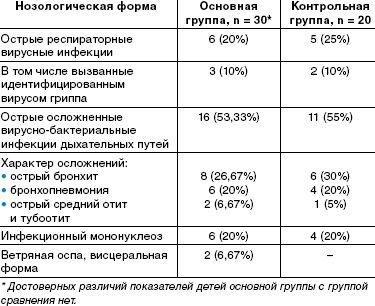
Диагностическое обследование включало в себя клиническую оценку проявлений вегетативной дисфункции, психологическое исследование, неврологическое обследование, электрокардиографию (ЭКГ).
Состояние вегетативной нервной системы определялось по исходному вегетативному тонусу, вегетативной реактивности и вегетативному обеспечению деятельности. Исходный вегетативный тонус, характеризующий направленность функционирования вегетативной нервной системы в состоянии покоя, оценивался по анализу субъективных жалоб и объективных параметров. Оценивалась степень выраженности психопатологических проявлений: утомляемость, тревожность, эмоциональная неустойчивость и др. (модифицированный опросник А. М. Вейна). Определялся внутрисистемный вегетативный тонус по индексу Кердо и межсистемный вегетативный тонус по коэффициенту Хильдебранта. Для оценки вегетативного обеспечения деятельности, отражающего в основном состояние автономной системы регуляции, проводилась клиноортостатическая проба (КОП). Функциональное состояние сердечно-сосудистой системы рассматривалось также на основании данных электрокардиографии.
Уровень внимания оценивался с использованием шкалы SNAP-IV, таблиц Шульте, по результатам модифицированного метода Пьерона–Рузерапо. Выявление расстройств кратковременной и долговременной памяти, косвенно отражающей выраженность астении, проводилось с помощью методики 10 слов и пиктограммы.
Для определения состояния эмоциональной сферы обследуемых (тревоги, депрессии) использовался ахроматический и цветовой тесты Люшера.
После окончания лечения всем детям было проведено повторное комплексное обследование для оценки эффективности терапии. Кроме того, родителям детей предлагалось оценить результаты лечения при помощи десятибалльной аналого-визуальной шкалы, где 0 — это очень плохая оценка, 10 — очень хорошая.
Результаты исследования
Перед началом исследования у всех обследуемых детей (без достоверных различий в обеих группах) с помощью опросника А. М. Вейна определялись умеренно выраженные психопатологические расстройства, в виде неустойчивости эмоционального фона (84%), повышенной тревожности (34%), утомляемости (38%), отвлекаемости (86%), нарушений сна (74%), снижения памяти, а также различные соматические проявления в виде периодических головных болей (52%), головокружения (24%), метеозависимости (12%), снижения аппетита (64%), диспептических нарушений в виде тошноты, рвоты, вздутия живота (44%).
Индекс Кердо позволил определить наличие внутрисистемной дистонии у детей, перенесших тяжелые инфекционные заболевания, он составил в среднем 32,89 ± 0,99 в обеих исследованных группах, что свидетельствовало о превалировании симпатических влияний на организм в покое.
Межсистемный вегетативный тонус, оцениваемый с помощью коэффициента Хильдебранта (средние значения составили 3,98 ± 0,03), имел, в основном, эйтонический характер.
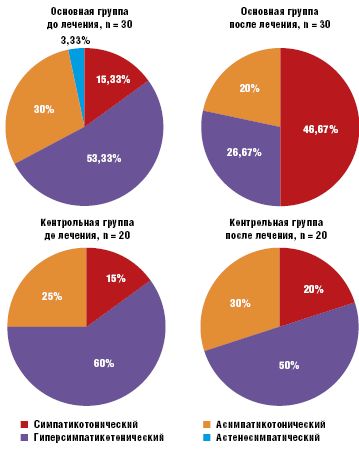
КОП, определяющая вегетативное обеспечение автономной системы регуляции, наряду с нормальным симпатикотоническим вариантом КОП, отражающим устойчивость гемодинамики в ортостазе (14% случаев), выявила и патологические варианты. Гиперсимпатикотонический вариант КОП, характеризующийся резким повышением систолического артериального давления (САД) и диастолического артериального давления (ДАД) и частоты сердечных сокращений (ЧСС) и обусловленный избыточным включением симпатико-адреналовой системы, встречался в преобладающем количестве случаев — у 58% детей. Асимпатикотонический вариант КОП, обусловленный недостаточным подключением симпатического отдела вегетативной нервной системы, при котором САД и ДАД не изменяются или падают, ЧСС остается нормальной или компенсаторно увеличивается, встречался у 28% детей с СВД. Астеносимпатический вариант КОП с падением САД и ДАД и резким увеличением ЧСС в первые минуты ортостаза, с последующей гиперсимпатикотонической реакцией был выявлен в 2% случаев.
Основными психопатологическими проявлениями СВД являлись невнимательность, гиперактивность, импульсивность. Их оценка производилась с помощью шкалы-опросника SNAP-IV (Swanson J., 1992). Показатель невнимательности в двух группах по этой шкале достоверно не отличался и составил в среднем 53,33% (норма (Swanson J., 1992) — 0,40–1,82), средний показатель гиперактивности — 1,96 ± 0,32 (норма (Swanson J., 1992) — 0,27–1,59) и импульсивности 2,13 ± 0,37 (норма (Swanson J., 1992) — 0,26–1,52) (p < 0,05 — достоверность различий по сравнению с возрастными нормами).
Выраженность астении косвенно отражается на интеллектуально-мнестических показателях, в частности на оперативной памяти: чем выше утомляемость ребенка в период после перенесенного инфекционного заболевания, тем больше страдает процесс запоминания. Оценка памяти у детей проводилась с помощью методики запоминания десяти слов. Регистрировались следующие показатели: 1) количество повторений, необходимых для воспроизведения 10 слов; 2) количество слов, воспроизведенных через 1 час.
В большинстве случаев обследуемым обеих групп (достоверных различий показателей детей основной группы с группой сравнения нет) для воспроизведения 10 слов требовалось 3 и более повторений, что свидетельствовало о снижении показателей механического запоминания. В то же время количество воспроизводимых слов через час после начала исследования значительно снизилось, что явилось признаком нарушения динамической памяти у детей с вегетативной дистонией.
В качестве методики для исследования опосредованного запоминания использовалась пиктограмма. Регистрировались следующие показатели: 1) количество воспроизведенных понятий; 2) динамика воспроизведенных понятий через 1 час.
Оценка результатов пиктограмм в целом показала, что у детей с СВД дистонией изображаемые образы часто не соответствовали реальным объектам, что впоследствии затрудняло их интерпретацию. Показатели по критерию адекватности (обоснованности связи между предложенным понятием и его пиктограммой) в среднем составили около 50%.
Проведенное по методике Люшера тестирование отразило статистически значимое отклонение преимущественно выбираемой обследуемыми цветовой гаммы от аутогенной нормы. В то же время величина вегетативного показателя не имела столь значимых различий по сравнению с возрастными нормами. Среднестатистические показатели тревожности и напряжения, определенные с помощью теста Люшера, также не имели значительных отклонений от стандартных показателей (p < 0,05 — достоверность различий по сравнению с возрастными нормами).
Таким образом, проведенное клиническое обследование детей, перенесших инфекционные заболевания, выявило наличие у них различной степени выраженности проявлений СВД. Безусловно, такие психовегетативные нарушения отражались на периоде реконвалесценции, ухудшали качество жизни и требовали их адекватной коррекции.
В качестве альтернативного препарата для коррекции проявлений СВД был использован Тенотен детский с успокаивающим и выраженным вегетостабилизирующим действием (Лобов М. А., 2008). Основная группа детей (30 человек) получала Тенотен в дозе 3 таблетки/сутки курсом 1 месяц в сочетании со стандартной витаминотерапией. Контрольная группа детей (20 человек) получала стандартную терапию с применением лекарственных средств, не обладающих психотропной и вегетотропной активностью. По окончании курса лечения были проведены повторные клинические исследования.
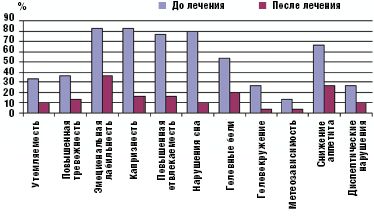
Прием препарата Тенотен детский в течение месяца обеспечил достоверное (в сравнении с контрольной группой) улучшение показателей психовегетативного статуса и снижение частоты соматоневрологических расстройств у детей, принимавших Тенотен детский, тогда как в контрольной группе детей эти показатели оставались практически на прежнем уровне (рис. 1, 2).
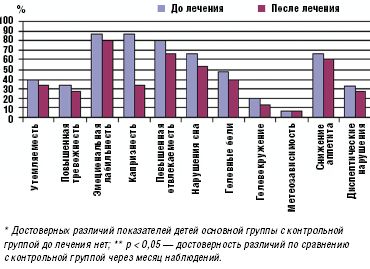
Улучшение показателей вегетативного тонуса отмечалось не только в его психоэмоциональной (утомляемость, тревожность, эмоциональная неустойчивость, отвлекаемость, нарушение сна), но и соматоневрологической (головные боли, головокружение, снижение аппетита, диспептические нарушения) составляющей. Полученные данные отражены на рис. 1.
Качественно изменились результаты КОП. У детей, принимавших Тенотен детский, отмечалась нормализация показателей вегетативного обеспечения (симпатикотонический вариант КОП) с 15,33% детей в начале терапии до 46,67% (p < 0,05), у остальных наметилась четкая тенденция к улучшению. В контрольной группе показатели КОП остались практически на прежнем уровне. Данные отражены на рис. 3.
Была выявлена положительная динамика в отношении патопсихологических проявлений. После курсового применения препарата уменьшение выраженности мнестических и поведенческих симптомов (невнимательность, гиперактивность, импульсивность) отмечалось в среднем у 85% детей. Все показатели шкалы SNAP-IV у детей основной группы после лечения Тенотеном достоверно снизились (p < 0,05). Показатели гиперактивности и невнимательности снизились до нормальных значений, абсолютные показатели импульсивности также значительно уменьшились в наблюдаемой группе.
По данным психометрического исследования у пациентов с СВД основной группы были выявлены достоверные положительные изменения при проведении тестов на память и внимание в сравнении с контрольной группой. Данные тестирования выявили отчетливое улучшение показателей механической и динамической памяти у 30% детей (p < 0,05), а также опосредованной памяти в тестах с пиктограммой — повышение показателя адекватности до 75% (p < 0,05).
Динамическая оценка результатов цветового теста Люшера выявила относительную стабилизацию психоэмоционального состояния у детей основной группы, что отразилось на предпочитаемой цветовой гамме и приближении ее к аутогенной норме (по коэффициенту суммарного отклонения от аутогенной нормы — p < 0,05). У детей контрольной группы определяемые показатели не имели статистически значимых изменений.
По окончании исследования родители оценили результаты лечения при помощи десятибалльной аналого-визуальной шкалы. В среднем успешность лечения в основной группе была оценена на 7–8 баллов, в контрольной — на 4–5 баллов.
Выводы
Проведенное исследование показало, что у детей, перенесших инфекционные заболевания, имеются в различной степени выраженные симптомы астеновегетативного синдрома (СВД) в виде психоэмоциональных (утомляемость, тревожность, эмоциональная неустойчивость, отвлекаемость, нарушение сна) и соматоневрологических (головные боли, головокружение, снижение аппетита, диспепсия) нарушений.
Астеновегетативные нарушения отрицательно влияют на процесс реконвалесценции у детей после перенесенных тяжелых инфекционных заболеваний, удлиняя этот период и ухудшая качество жизни пациентов.
Применение препарата Тенотен детский после перенесенных инфекционных заболеваний в дозе 1 таблетка 3 раза в день приводит к нормализации показателей вегетативного тонуса и обеспечения, уменьшает частоту соматоневрологических проявлений вегетативной дисфункции, что способствует более быстрому завершению периода восстановления.
Тенотен детский устраняет проявления астении, стабилизирует психоэмоциональное состояние детей: улучшает настроение, успокаивает, способствует снижению раздражительности и капризности, облегчает процессы обучения (запоминание, концентрацию внимания, усидчивость).
Препарат Тенотен детский безопасен у пациентов старшего дошкольного и младшего школьного возраста. Побочных эффектов во время применения препарата не было отмечено.
Доказанное успокаивающее, выраженное вегетотропное и антиастеническое действие препарата Тенотен детский позволяет рекомендовать его для применения у детей с различными проявлениями вегетососудистой дисфункции после перенесенных инфекционных заболеваний.
По вопросам литературы обращайтесь в редакцию.
Е. В. Михайлова, доктор медицинских наук, профессор
Т. Ильичева
Cаратовская областная детская инфекционная клиническая больница,
Саратовский государственный медицинский университет, Саратов

Антибиотики были открыты в 20 веке. За последние десятилетия было синтезировано огромное количество антимикробных препаратов, но в практике используется ограниченное количество. Это связано с тем, что большинство синтезированных антимикробных средств не отвечают всем требованиям практической медицины.
Что же такое антибиотик? Это химиотрерапевтические средства, действующие на возбудителей заболеваний, препятствующие росту и размножению в организме. Промышленные масштабы изготовления препаратов осуществляют путем биосинтеза. Во многих случаях антибактериальные препараты детям назначаются необоснованно, главным образом при острой респираторной вирусной инфекции.
Что не делают антибиотики:
- не действуют на вирусы
- не снижают температуру тела
- не предотвращают бактериальные осложнения
- к росту резистентной ( устойчивой) микрофлоры
- повышает риск развития нежелательных реакций (аллергическая, токсическая)
- приводит к нарушению нормальной микрофлоры кишечника
- ведет к увеличению затрат на лечение
Антибиотикотерапия - это серьезное и небезопасное вмешательство в биологический организм человека, соблюдение всех правил рациональной антимикробной терапии может гарантировать необходимый положительный эффект при минимизации побочных действий препаратов.
Существуют четкие принципы (правила) применения антимикробных препаратов.
1. Необходимо учитывать тяжесть и форму заболевания, знать какой микроорганизм вызвал инфекционный процесс. Важно определить чувствительность микроорганизма к антимикробным препаратам. Конечно, в поликлинике часто бывает непросто провести подобные исследования или ждать в течении недели результаты посевов, тогда доктор должен назначить антимикробный препарат с учетом клиники и тяжести заболевания в соответствии со стандартами оказания медицинской помощи по тому или иному заболеванию.
2. Второй существенный вопрос- возраст ребенка. В педиатрической практике антимикробные препараты рассчитывают на килограмм веса пациента. Учитывается и состояние новорожденности или недоношенности ребенка.
3. Также важным моментом считается возрастное ограничение некоторых препаратов, или некоторые препараты нельзя использовать в определенные жизненные периоды. Например тетрациклины, которые нельзя использовать во время беременности и у малышей до 8 лет, из-за пагубного влияния на зубы ребенка (тетрациклиновые зубы). 4. В обязательном порядке необходимо решить вопрос о способе введения антибиотика и с какой кратностью его необходимо вводить. На самом деле очень мало заболеваний, при которых необходимо назначать препараты для внутримышечного введения. Поэтому, чаще, препараты назначают принимать через рот.
Правила приема антибиотиков
1. При приеме антибиотиков необходимо строго соблюдать время и кратность приема препарата, дозу препарата для поддержания нужной концентрации в крови. Самая главная ошибка при назначении препарата 3 раза в день – завтрак, обед и ужин, это не так. Данная информация говорит о том, что промежутки между приемами лекарств должны составлять 8 часов. Сейчас выпускаются специальные детские формы выпуска препаратов - суспензии, сиропы, порошки, капли с удобной формой дозирования.
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты - пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
Можно ли заменить антибиотики?
Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком.
Для цитирования: Таточенко В.К. АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ ОСТРЫХ БАКТЕРИАЛЬНЫХ ЗАБОЛЕВАНИЙ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ У ДЕТЕЙ. РМЖ. 1998;23:3.
При острых респираторно-вирусных инфекциях (ОРВИ) у детей антибактериальная терапия требуется всего в 6-8% случаев, сопровождающихся бактериальными осложнениями. В настоящей статье рассматриваются только поражения верхних дыхательных путей и некоторые виды бронхитов (вызванные микоплазмой и хламидиями), при которых показано назначение антибактериальных средств. К сожалению, частота назначения противомикробных препаратов у детей с ОРВИ существенно превышает эту цифру, достигая в поликлиниках 65 85% и в стационарах - 98%, причем антибактериальные средства в поликлинических условиях парентерально вводят более чем в 40%, а в стационарах - в 70% случаев [1,2]. При таком подходе на одного стационарного больного с неосложненной ОРВИ (ларингит, бронхит) приходится 39 инъекций, а на одного больного острой пневмонией - 74.
Очевидно, что при вирусной этиологии заболевания антибиотики, по меньшей мере, бесполезны, а, скорее всего, вредны из-за нарушения биоценоза дыхательных путей и их заселения несвойственной этому биотопу флорой, чаще кишечной [3]. Кроме того, всегда следует иметь в виду значительный риск аллергических реакций на антибиотики. Безусловно, эта ситуация нуждается в изменении, скорее всего, на основе выработки рациональных рекомендаций по антибактериальному лечению детей с острыми респираторными заболеваниями и их неукоснительного внедрения в практику.
Критерии диагностики бактериального осложнения ОРВИ
При наличии явного очага бактериального воспаления у ребенка с ОРВИ диагноз несложен, в качестве диагностических критериев можно использовать следующие.
Ангина. Гиперемия и отечность зева и миндалин, гнойные пробки или налеты.
Большая часть ангин у детей раннего возраста вызывается вирусами (адено-, энтеровирусы), но с возрастом повышается доля ангин, вызванных гемолитическим стрептококком группы А, которые чреваты иммунопатологическими изменениями, в частности ревматизмом.
Надежным критерием диагностики бактериального тонзиллита является выделение ( b -гемолитического стрептококка группы А из зева; это исследование, к сожалению, проводится в России далеко не везде. По клиническим данным фарингит этой этиологии достоверно диагностируется при скарлатине или сходной картине зева, в остальных случаях диагноз предположителен и требует бактериологического подтверждения. Основная цель антибактериальной терапии элиминация стрептококка для профилактики ревматизма, на клинические проявления фарингита это лечение оказывает влияние далеко не всегда (возможно вследствие сочетанной инфекции с участием вирусов).
Отит средний. Боли в ухе, высокая температура, часто симптомы интоксикации, выделения из уха. Диагноз ставится по клиническим данным, подтверждается при отоскопии. В этиологии отитов на первом месте стоит пневмококк, реже отит вызывает безкапсульная Haemophylus influenzae или Mora x ella catharralis. Стафилококк и синегнойная палочка вызывают отиты обычно у детей с дефектом иммунитета (недоношенность, тяжелое заболевание).
Синуит негнойный. Рентгенологические и эхографические признаки синуита (затемнение параназальных пазух) выявляются у 70% детей с респираторно-вирусной инфекцией; эти состояния не нуждаются в антибактериальном лечении [4]. Диагноз негнойного бактериального синуита ставится при сохранении этих изменений более 3 нед и наличии клинических проявлений в виде длительно сохраняющегося насморка, заложенности носа, неострых болевых ощущений в области пазух.
Основные возбудители - S. pneumoniae, Haemophylus influenzae, реже Staph. aureus (гнойный синуит!) или Moraxella catharralis.
Синуит гнойный. Обычно острейшее стафилококковое воспаление пазух характеризуется высокой температурой, интоксикацией, отеком щеки и периорбитальных тканей.
Лимфаденит. Увеличение и болезненность лимфатического узла (обычно тонзиллярного), часто с отеком окружающей клетчатки, при нагноении - с флюктуацией.
Этиология - стрептококковая, редко - стафилококковая.
Острый бронхит. Кашель, сухие и разнокалиберные влажные хрипы, при отсутствии инфильтративных или очаговых изменений в легочной ткани на рентгенограмме. Большинство острых бронхитов (85-95%) имеет вирусную этиологию, поэтому применение антибактериальных средств не требуется. Не оправдано и назначение этих препаратов в поздние сроки бронхита при усилении отхождения мокроты (нередко зеленоватой).
В 5- 15% случаев у детей дошкольного и школьного возраста, особенно в осенний период, наблюдаются бронхиты, обусловленные Mycoplasma pneumoniae, для них характерно обилие мелкопузырчатых хрипов и их асимметрия, а также наличие конъюнктивита (без обильного выпота).
Бронхит у детей в возрасте 0 - 5 месяцев может быть вызван Chlamidia trachomatis, у подростков - С. pneumoniae; их частота точно не известна, однако есть основания считать ее небольшой.
Бактериальный бронхит наблюдается у грудных детей с синдромом привычной аспирации пищи, обычно сопровождая аспирационную пневмонию. Бактериальный нисходящий трахеобронхит наблюдается как осложнение крупа (при интубации).
Эти данные показывают, что антибактериальное лечение острых бронхитов показано в небольшом проценте случаев, для расчета потребности можно предположить, что она необходима в 15% случаев.
Пневмония. Наличие дыхательных расстройств различной степени выраженности и характерных физикальных изменений (укорочение перкуторного звука, бронхиальное или ослабленное дыхание, мелкопузырчатые влажные хрипы над ограниченным участком грудной клетки). Рентгенологическое подтверждение базируется на выявлении очаговых или инфильтративных изменений на рентгенограмме. В данной статье проблема лечения пневмоний не рассматривается.
Подозрение на бактериальную инфекцию. Помимо заболеваний с явным бактериальным очагом по клиническим или параклиническим данным, в практике нередко встречаются случаи, при которых, несмотря на отсутствие явного очага (при доступной "глубине" обследования), исключить бактериальную инфекцию не представляется возможным.
В категорию больных ОРВИ с обоснованным подозрением на бактериальную инфекцию, в том числе пнев монию
Чувствительность пневмотропной флоры. Во многих странах мира за последнее десятилетие наблюдается рост устойчивости циркулирующих среди населения пневмококков к пенициллину, достигающая в юго-западных европейских странах 40 - 50% всех выделенных штаммов [5]: наши наблюдения показали отсутствие такой тенденции в Москве. В отношении этого возбудителя высокоактивны все пенициллины, макролиды линкомицин, цефалоспорины; практически неактивны аминогликозиды, а также тетрациклин.
На основании собственных 15-летних наблюдений мы можем сказать, что также на достаточно высоком уровне сохраняется и чувствительность Haemophylus influenzae (как капсульной, так и безкапсульной) к ампициллину и азитромицину, доксициклину и тетрациклину, аминогликозидам, цефалоспоринам 2 и 3-го поколений, рифампицину. В отношении этого возбудителя, однако, мы наблюдаем снижение чувствительности к пенициллину и цефалоспоринам 1-го поколения (цефалексину, цефазолину), эритромицину; многие штаммы этого возбудителя оказались малочувствительными к макролидам 2-го поколения и резистентным к линкомицину, оксациллину, олеандомицину.
Гемолитический стрептококк группы А сохраняет высокую чувствительность ко всем антибиотикам, кроме аминогликозидов. Тем не менее, применение многих препаратов дает нередко неудовлетворительные результаты, что связывают с инактивацией пенициллинов и других лактамовых препаратов лактамазой, выделяемой сопутствующей стрептококку флорой (гемофилюсом, моракселлой, стафилококками) [6]. Стрептококки других групп чувствительны к оксациллину, цефалоспоринам 2 - 3-го поколений, линкомицину и рифампицину, несколько меньше - к другим пенициллинам и макролидам.
Moraxella (Branchamella) catharhalis даже если и не вызывает воспалительный процесс, способна продуцировать лактамазу и ухудшать результаты лечения, например, стрептококкового фарингита пенициллинами.
Штаммы этого возбудителя высокочувствительны к макролидам, цефалоспоринам 2 - 3-го поколений, аминогликозидам и рифампицину, но резистентны к пенициллинам и линкомицину.
Внегоспитальные штаммы золотистого стафилококка в 1995 - 1996 гг. характеризовались довольно высоким процентом резистентности к цефалексину (43%), цефаклору (30%), цефтибутену (92%), оксациллину (28%)и небольшим (12- 15%)к эритромицину и олеандомицину.
У детей с повторными синуитами и отитами и у леченных ранее антибиотиками можно ожидать устойчивости флоры (особенно гемофильной палочки и моракселл) к антибиотикам, что необходимо учитывать при выборе стартовой терапии.
Антибактериальное лечение заболеваний дыхательных путей
Рекомендации по лечению бактериальных ОРЗ противомикробными средствами представлены в таблице.
Острый фаринготонзиллит. В лечении стрептококковых фаринготонзиллитов основная цель - стойкая элиминация стрептококка группы А, создающего риск развития ревматизма. Бактериологический контроль желателен не только через 10 дней лечения, но и через 4 - 6 нед, когда нередко наблюдаются бактериологические рецидивы.
С целью элиминации возбудителя применяется большинство антибиотиков, к которым этот возбудитель чувствителен (кроме аминогликозидов). Вопреки прежним рекомендациям о необходимости парентерального введения пенициллина у таких больных, доказан санирующий эффект оральных препаратов, в частности, пенициллина 50 мг/кг/сут, амоксициллина 40 мг/кг/сут или макролидов: олеандомицин 250 - 1000 мг/сут или эритромицин - 30 мг/кг/сут (но не более 1,5 г/сут). Длительность лечения - не менее 10 дней.
Антибнотики при бактериальных инфекциях верхних дыхательных путей
| Форма | Возбудитель | Стартовый препарат | Замена при неэффективности |
| Отит средний острый | S. pneumoniae, Н. influenzae, реже S. aureus | Внутрь феноксиметилпеницилин (ФМП), амоксициллин: эритромицин, другие макролиды | Внутрь ко-амоксиклав, цефалоспорин 2 - 3-го поколений внутрь, внутримышечно |
| Синуит острый негнойный | S. p neumoniae, Н. influenzae | Внутрь ФМП, амоксициллин: эритромицин, другие макролиды | Внутрь амоксицилин/клавуналат (АМЦ/КЛ), цефалоспорин 2 - 3-го поколений внутрь, внутримышечно |
| Синуит гнойный | S. aureus | Внутривенно оксациллин или цефазолин + гентамицин | Линкомицин или ванкомицин внутримышечно или внутривенно |
| Отит, синуит рецидивирующий, леченный антибиотиками | Устойчивые S. aureus, реже Moraxella catarrhalis H. Influenzae | Внутрь ко-амоксиклав, внутрь или внутримышечно цефалоспорин 2 - 3-го поколений | Внутримышечно оксациллин, внутримышечно цефалоспорин 1 - 3-го поколений + гентамицин |
| Тонзиллит острый | Str. pyogenes ( b -гемолитический, группы A | Внутрь ФМП, макролиды, цефалексин 10 дней, цефуроксим-аксетил, цефтибутен 5 дней | |
| Бронхит | Вирусы | Антибактериальное лечение не проводится | |
| Бронхит | M. pneumoniae | Эритромицин, другие макролиды | |
| Бронхит | Chlamidia spp. | Эритромицин, другие макролиды | Ко-тримоксазол |
Поскольку 10-дневный курс лечения при быстром улучшении состояния больного выдерживается далеко не всеми родителями, частота бактериологических рецидивов достаточна велика. Поиски возможностей более коротких курсов показали, что, например, 3- или 5-дневный курс азитромицина дает большую частоту рецидивов, чем 10-дневный курс феноксиметилпенициллина [7]. Опубликованы данные об успешном 5-дневном курсе лечения цефтибутеном 9 мг/кг/сут (не более 400 мг/сут) или цефуроксим-аксетилом 20 мг/кг/сут [8].
Поскольку клинически ангины с высевом и без высева стрептококка отличить невозможно, важно знать группы больных, у которых наличие стрептококка более вероятно. По данным ВОЗ [9], совпадающим с нашими, стрептококк чаще выделяется у детей с ангиной в возрасте старше 5 лет; чаще высевы оказываются положительными в весеннее время. Этими параметрами можно руководствоваться при решении вопроса о проведении антибактериального лечения тонзиллофарингитов, если бактериологическое обследование невозможно.
Средний отит. Выявление отита при ОРВИ служит основанием для назначения антибактериальной терапии оральными препаратами. В отношении и пневмококка, и гемофильной палочка активны: внутрь амоксициллин 20 - 50 мг/кг/сут, ампициллин 50 - 80 мг/кг/сут, эритромицин-основание 30 - 50 мг/кг/сут (не более 2 г/сут). В отношении, в основном, пневмококка активны: внутрь пенициллин 50 мг/кг, олеандомицин 250 - 1000 мг/сут, джосамицин 30 - 50 мг/кг/сут (не более 1000 мг/сут), рокситромицин 50 - 100 мг/сут, мидекамицин 30 - 50 мг/кг/сут (не более 1200 мг/сут).
Большинство авторов указывают на необходимость лечения отита в течение не менее 1 0 дней.
Мы убедились в высокой эффективности оральной антибактериальной терапии (пенициллин, ампициллин, амоксициллин, котримоксазол, макролиды).
При неэффективности этих средств, как и у детей, получавших до заболевания антибиотики, оправдано применение препаратов второго выбора - амоксицилин/клавуналат 50 мг/кг/сут, цефуроксим-аксетила 25 - 50 мг/кг/сут, цефаклора 20 мг/кг/сут, цефтибутена 9 мг/кг/сут или азитромицина 5 мг/кг/сут (3-5 дней). В тяжелых случаях парентерально вводят комбинацию гентамицина (6 мг/кг/сут) с ампициллином (100 мг/кг/сут) или цефамизином (100 мг/кгсут), а также цефалоспорины 3-го поколения. При рецидивирующих отитах следует руководствоваться результатами посева отделяемого из уха и обсудить необходимость хирургического лечения с ЛОР-врачем (аденотомия, шунтирование).
Негнойные синуиты. Лечение проводится с использованием такой же тактики, как и при отите; следует помнить, что антибиотики не влияют на клиническую картину и скорость обратного развития изменения в пазухах в остром периоде ОРВИ, так как они отражают чисто вирусное воспаление слизистой. Ставить вопрос о лечении синуита следует только на 3 - 4-й неделе ОРЗ при сохранении клинических и рентгенологических данных.
Гнойный синуит. Заболевание требует интенсивной терапии и часто хирургического вмешательства. При нем показано парентеральное введение оксациллина 150 мг/кг/сут или цефамизина 100 мг/кг/сут, лучше в комбинации с гентамицином 6 мг/кг/сут, также подавляющем рост стафилококка.
Бронхит острый. Поскольку в большинстве случаев этиология бронхитов (в том числе обструктивных у детей раннего возраста) - вирусная, их антибактериальное лечение не показано. Во время вирусного бронхита, как и при любом ОРВИ, происходит неинвазивное размножение пневмококка и гемофильной палочки (но не стафилококка) в мокроте, однако, как показали контролируемые испытания, проведение антибактериального лечения никак не отражается на течении заболевания.
Антибактериальное лечение показано при 2 формах бронхита. У дошкольников и школьников в период эпидемического подъема мико-плазменной инфекции бронхиты этой этиологии поддаются лечению макролидами [10]. Можно использовать эритромицин-основание 30 - 50 мг/кг/сут (но не более 2 г/сут) или олеандомицин 250 - 1000 мг/сут 5 дней. Их можно заменить другими макролидами рокситромицином 50 - 100 мг/сут, мидекамицином 30 - 50 мг/кг/сут (не более 1200 мг/сут) или джосамицином 30 - 50 мг/кг/сут (не более 1000 мг/сут).
При хламидийных бронхитах у детей первого полугодия жизни (перинатальное заражение) применяют макролиды в указанных дозах, а также ко-тримоксазол по 6 - 8 мг/кг/сут по триметоприму; такое лечение может ускорить выздоровление [11]. Для лечения хламидийных бронхитов у подростков используются те же препараты и дозы, что и для микоплазменных бронхитов.
Прогресс наших знаний о бактериальных респираторных заболеваниях и расширение спектра антибактериальных средств существенно улучшило их прогноз. Сейчас стоит задача как можно больше сузить показания к антибактериальному лечению и упростить его, сделать его целенаправленным и менее травмирующим, более безопасным и дешевым. Педиатры должны выработать систему самоконтроля, которая позволила бы сократить излишнее использование антибактериальных средств и уменьшила бы травматизацию и другие нежелательные проявления их применения.
1. Стекольщикова И.А. Диагностические подходы и терапевтическая тактика на разных этапах течения острых респираторных заболеваний у детей. - Дисс. канд. - М., 1993. - 197с.
2. Шохтобов X. Оптимизация ведения больных с острыми респираторными инфекциями на педиатрическом участке. - Дисс. канд. - М., 1990. - 130 с.
3. Таточенко В. К. (ред.) Острые пневмонии у детей. Изд. Чувашского университета, Чебоксары, 1994.
4. Толкачев А.М. Изменения в придаточных пазухах носа при острых респираторных заболеваниях у детей. Автореф. дисс. канд. - М., 1988. - 20 с.
5. Baquero F. Epidemiology of resistant pneumococcus in Spain, 1st European Pediatric Congress, Paris, 9-12 March 1994. An abstract.
6. Pichichero ME, Margolis PA. A comparison ofcephalosporins and penicillins in the treatment of group A beta-hemolytic streptococcal pharyngitis: a meta-analysis supporting the concept ofmicrobial copathogenicity. Pediatr Infect Dis J 199 1:10:275-81.
7. Reed М, Blumer J. Azithromycin: a critical review of the first azilide antibiotic and its role in pediatric practice. Pediatr Infect Dis 1997:16(11):1069-83.
8. Mehra S, Van Moerkerke М, Weick J, et al. Short-course therapy with ce furoxime axetilfor group A streptococcal tonsillopharyngitis in children. Pediatr Infect Dis 1998:17(6):452-7.
9. Acute respiratory infections in children: Case management in small hospitals in developing countries. A manual for doctors and other senior health workers. Document WHO/ARI/90.5. World Health Organization. Geneva.
10. Мохамад А. Респираторные формы микоплазменной инфекции у детей. Автореф. дисс. канд. - М., 1986. - 23 с.
11. Шамансурова Э.О. Респираторный хламидиоз у детей. Автореф. дисс. канд. М., 1988. - 21 с.
Читайте также:

