Восстановление зрения после инфекций
Обновлено: 24.04.2024
Глазные инфекции глаз – группа болезней, возникающих из-за попадания в орган зрения патогенных бактерий, грибов и вирусов. В статье рассмотрим, какими они бывают и почему возникают.
Распространенные инфекционные заболевания глаз, причины и лечение
Среди самых частых инфекционных офтальмологических болезней – конъюнктивиты, блефариты, дакриоцистит, воспаление нерва зрительного органа, кератит, ячмень, несколько различных видов гнойных глазных инфекций. Их развитие обусловлено проникновением вирусов, бактериальных и грибковых агентов в зрительный орган. Именно это и является главным провоцирующим фактором.
Естественный барьер, который защищает зрительные органы от попадания инфекций, – это веки. Когда человек моргает, конъюнктива увлажняется и очищается – слезная жидкость содержит вещества, нейтрализующие множество болезнетворных микроорганизмов. Несмотря на защиту, иногда возникают инфекционные заболевания глаз. Какие причины их вызывают?
Легкое проникновение инфекции в зрительные органы возникает из-за следующих явлений:
- недостаточные гигиенические процедуры (рук, лица, контактных линз);
- патологии, нарушающие состав и целостность слезной пленки;
- различные травмы зрительных органов;
- снижение иммунитета и болезни, которые ослабляют работу иммунной системы.
Признаки инфекционных заболеваний глаз
Известно множество видов инфекционных заболеваний зрительных органов, все они сопровождаются специфической симптоматикой, по которой можно поставить точный диагноз. Но есть некоторые общие клинические проявления, в большинстве случаев указывающие на инфекцию. Среди них:
- краснота зрительного органа;
- выделения гноя;
- образование засохших корочек в углах глаз после сна;
- чувство инородного тела в зрительном органе;
- отекшие веки и шелушение кожного покрова около глаз;
- дискомфорт и болевой синдром;
- сильная чувствительность к освещению, светобоязнь;
- слезоточивость;
- снижение остроты зрения.
Нужно отметить, что все это может быть признаками и иных патологий, вызванных не инфекцией. Поэтому не рекомендуется заниматься самодиагностикой и выбирать лечение без назначения врача. Если у вас возникли симптомы инфекционных глазных заболеваний, надо незамедлительно посетить офтальмолога, который и назначит терапию.
Виды глазных инфекционных заболеваний
Лечение инфекционных глазных заболеваний всегда выбирается с учетом провоцирующего фактора, который вызвал их развитие. При бактериальном происхождении врач подбирает местные антибиотики – капли, мази, гели.
Если болезнь вызвана вирусами, назначаются противовирусные средства и иммуномодуляторы. С учетом симптоматики в терапии используются медикаменты для снятия воспаления, заживления ран и т. д.
Лечение хронических инфекционных заболеваний глаз более сложное, чем при первичном их проявлении. Важно строго соблюдать предписания врача, не пользоваться в это время контактными линзами, особое внимание уделять гигиене. Результативность терапевтических мер почти всегда прямо связана со своевременным выявлением глазной инфекции.
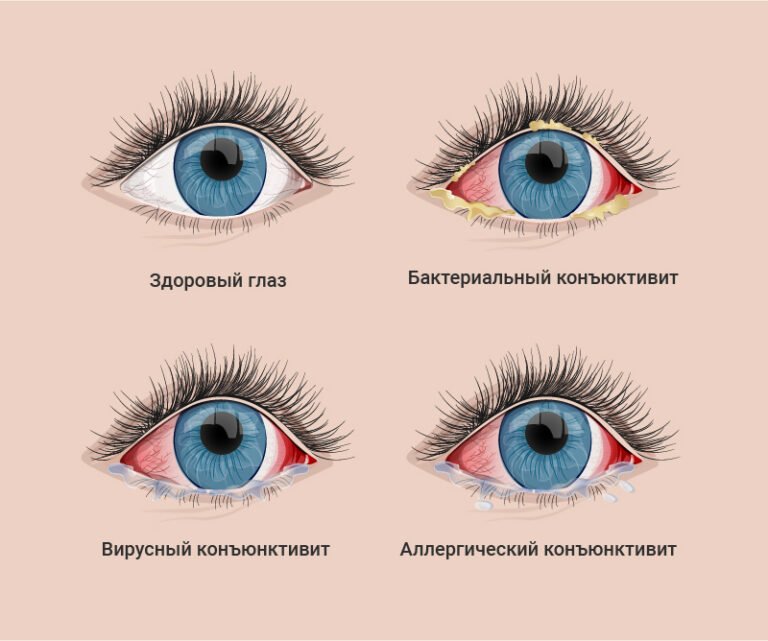
Конъюнктивит
Инфекционный конъюнктивит – это состояние, сопровождающееся воспалительным процессом из-за поражения наружной оболочки глазного яблока. Он является одним из самых распространенных болезней глаз и возникает у людей различных возрастных категорий – от младенцев до пожилых.
Виды инфекционных конъюнктивитов:
- Бактериальный. Причиной развития этой разновидности болезни являются стрептококки, стафилококки, гонококки и прочие бактерии. Заболевание сопровождается выделением из глаз серого или желтого гноя при пробуждении, из-за чего сложно поднять веки, сухостью глазного яблока и расположенных рядом тканей. Инфекционные болезни глаз в таком случае лечатся антибактериальными каплями или мазями, обязательно очищение глаза от накоплений гноя.
- Вирусный. Инфекционные конъюнктивиты глаз, вызванные вирусами, сопровождаются прозрачными и водянистыми выделениями, не содержащими гной. Иногда при заболевании увеличиваются лимфатические узлы в области ушей, появляется боль в этой зоне. Развитие вирусного конъюнктивита часто происходит на фоне инфекционных болезней носоглотки и общего снижения иммунитета. В терапии используются противовирусные капли, содержащие интерферон, средства от герпеса. Для предотвращения присоединения бактериальной инфекции офтальмолог может порекомендовать местные антибиотики в форме мази или капель.
Опасность появления инфекционного конъюнктивита заключается в том, что, если его не лечить, развиваются осложнения – появляются рубцы на конъюнктиве, нарушается слезная пленка. Также возможно поражение зрительного органа в области роговицы, из-за чего серьезно ухудшается зрение.
Блефарит
Воспалительный процесс при этой болезни поражает край века. Провоцирующими факторами могут быть продолжительные воздействия агрессивных веществ, дыма, летучих жидкостей. Также заболевание развивается на фоне хронической инфекции или заражении при травме век.
Блефарит бывает трех форм:
- Простой. Симптомы этой инфекции – покраснение части век с небольшим отеком, процесс не затрагивает прилегающие ткани. Человек при этом ощущает инородное тело в зрительном органе, что вызывает частое моргание. Иногда заболевание сопровождается пенистыми выделениями.
- Чешуйчатый. Край века сильно краснеет и заметно отекает. Характерным симптомом является образование серых или светло-желтых чешуек на веке. Если их отрывать, возникает небольшая кровоточивость. Человек чувствует зуд около глаз, иногда ощущает инородное тело, боль при моргании. Тяжелые формы сопровождаются болевым синдромом и светобоязнью. Часто ухудшается острота зрения.
- Язвенный. Блефариты этого типа – наиболее тяжелые инфекционные болезни глаз. Симптомы, которые ее сопровождают, – это засохший гной у корней ресниц, из-за чего они склеиваются. Если его удалять, появляются язвы, которые не заживают долгое время. Происходит выпадение ресниц, после чего они растут неправильно. Часто присоединяется конъюнктивит.
Гнойная инфекция глаз
Развитие этого заболевания вызывают стафилококки и стрептококки, которые проникают внутрь при повреждении зрительного органа острым предметом. Инфекция протекает в три стадии:
- Иридоциклит. Появляется через 2-3 дня после травмы и сопровождается интенсивной болью глазного яблока при пальпации. Меняется цвет радужки – из-за скопления гноя она становится серой или желтой. Кажется, что зрачок будто погружен в дымку.
- Эндофтальмит. Инфекция поражает поверхность сетчатки. Даже когда глаз закрыт, чувствуются болезненные ощущения. Острота зрения стремительно снижается. При врачебном осмотре обнаруживаются характерные клинические проявления – расширенные сосуды конъюнктивы, позеленевшее или пожелтевшее глазное дно.
- Панофтальмит. Это осложнение эндофтальмита, которое возникает редко при своевременно принятых терапевтических мерах. Гнойный процесс поражает все ткани зрительного органа. Ощущается интенсивный болевой синдром, появляется отечность век, покраснение и набухание слизистой. Через роговицу сочатся гнойные выделения, белок приобретает зеленоватый оттенок. Кожа около глаза становится красной и отечной. Может развиться абсцесс. При запущенных формах болезни необходимо хирургическое лечение. Даже при успешной антибактериальной терапии острота зрения существенно снижается.
Дакриоцистит
Инфекция, при которой развивается воспалительный процесс, поражающий слезной мешок. Причинами возникновения заболевания становится особенность слезного канала. Также такое происходит, когда в слезной железе застаивается жидкость.
Болезнь сопровождается выделением жидкого гноя и слезоточивостью. Слезная железа отекает, приводя к развитию опухоли во внутреннем углу зрительного органа. Если на нее нажать, начинает сочиться гной. В некоторых случаях образуется водянка слезной железы.
Если своевременно принять меры, заболевание легко лечится. Осложнением часто становится кератит и конъюнктивит с небольшим ухудшением зрения.
Кератит
Воспаление, локализованное в тканях роговицы. Как и некоторые другие инфекционные заболевания глаз, может быть в двух формах:
- Экзогенная. Развитие такого вида кератита происходит после химического ожога и проникновения вирусов, грибков, патогенных микроорганизмов.
- Эндогенная форма появляется при ползучей язве роговицы и инфекциях (герпес, грипп, сифилис). В некоторых случаях провоцирующими факторами становятся нарушения обмена веществ или генетическая предрасположенность. В начале болезни на тканях появляется нечеткое желтое пятно, после чего на них образуются язвы, и они отмирают. Площадь пораженной ткани может быть от микроскопической до очень большой, захватывающей всю роговицу. В результате снижается острота зрения, развивается светобоязнь, слезоточивость и мышечные спазмы век. Спустя некоторое время происходит образование язвы. Если не начать лечение, она поражает не только роговицу, но и внутренние структуры зрительного органа. Для лечения назначаются антибактериальные препараты. При небольшом распространении язвы зрение не ухудшается. При большой площади поражения возможно наступление слепоты.
Хориоидит
Это воспаление, которое локализовано сзади сосудистой оболочки. Провоцирующий фактор – проникновение патогенных микроорганизмов в капилляры. На первых стадиях болезнь протекает бессимптомно. Обычно она выявляется случайно на приеме у офтальмолога. При локализации воспалительного процесса в центральной части сосудистой оболочки могут возникать характерные симптомы: искажаются контуры предметов, перед глазами появляются мерцание и вспышки света. Если вовремя не начать лечение антибиотиками, происходит развитие отечности сетчатки с небольшими кровоизлияниями.
Ячмень
Это воспаление сальной железы и луковиц ресниц, которое вызывается стафилококком и стрептококком на фоне снижения функции иммунной системы. Признаки этой глазной инфекции – краснота части века, переходящая в инфильтрацию и отечность. Постепенно краснеют прилегающие ткани, отек конъюнктивы увеличивается. Через 2-3 суток наблюдается образование полости с гнойным содержимым, еще через 2 дня она прорывается, и гной выходит за пределы века, боль и отек уменьшаются.
Правила профилактики инфекционных глазных заболеваний
Снизить вероятность болезней помогут несложные меры:
- строгое соблюдение гигиенических процедур лица и рук;
- отказ от ношения контактных линз во время ОРВИ и других инфекций;
- тщательное очищение линз во избежание проникновения в зрительные органы болезнетворных микроорганизмов;
- избегание контакта с больными людьми;
- укрепление иммунитета путем закаливания, правильного питания, спорта.
Трудно вкратце упомянуть все инфекционные заболевания, поражающие глаз. Первое, что нужно запомнить, – при каждой инфекции обязательно требуются лечебные меры во избежание развития осложнений. Поэтому при возникновении симптомов, характерных для конъюнктивита, блефарита и других инфекционных болезней глаз, надо сразу обратиться к офтальмологу, не заниматься самолечением.
Лазерные операции на глазах отличаются безопасностью и эффективностью. Результаты такой процедуры практически на 100% предсказуемы. Но успешность ее зависит и от соблюдения пациентом рекомендаций врача. Узнаем, как проходит период восстановления после лазерной коррекции зрения.
Как проходит лазерная коррекция зрения?

Почему на пациента накладываются ограничения после лазерной коррекции зрения? Ведь считается, что данный способ исправления дефектов зрения является самым эффективным и безопасным. Любая операция связана с рисками. Они заключаются не во врачебных ошибках, а преимущественно в действиях пациента после операции. Зачастую он сам становится виновником осложнений. Чтобы понимать, почему это происходит, следует иметь представление о том, как проходит операция по лазерной коррекции зрения.
Сегодня применяется множество методов лазерного восстановления зрительных функций. Каждый из них состоит из трех этапов. На первом хирург получает доступ к внутренним слоям роговой оболочки, удалив верхний ее эпителиальный слой. На втором этапе происходит непосредственно коррекция, то есть исправление формы роговицы. На третьем этапе врач возвращает верхний эпителиальный лоскут на прежнее место, если он отодвигался в сторону на время корректировки, либо устанавливает на глазу защитную контактную линзу, если лоскут удалялся полностью. Через 2-3 часа хирург проверяет состояние глаз пациента и отправляет его домой, снабдив соответствующими рекомендациями.
Операция безопасна, но как было показано, сопровождается небольшим травмированием роговицы. Какое-то время эта травма будет мешать человеку вести полноценный образ жизни. Необходимо, чтобы роговая оболочка полностью восстановилась. В период восстановления после лазерной коррекции зрения пациент должен четко следовать инструкциям врача, иначе процесс заживления затянется. Кроме того, могут возникнуть осложнения. Характер осложнений зависит от того, какими предписаниями офтальмолога пациент пренебрег.
Плохое зрение после лазерной коррекции зрения — почему такое случается?
Ограничения после лазерной коррекции зрения — что можно и что нельзя делать пациенту?

Восстановительный период после лазерной коррекции длится от двух недель до нескольких месяцев. Скорость заживления роговицы зависит от метода коррекции, который применялся для коррекции. В среднем роговица восстанавливается за 2 недели. Иногда может потребоваться месяц. Примерно полгода после процедуры пациент наблюдается у офтальмолога. Врач следит за восстановлением и исключает ранние и поздние осложнения.
Избежать их и ускорить процесс заживления глаз помогает соблюдение следующих правил:
- Нельзя тереть глаза в первые несколько дней после процедуры. Легкий зуд и жжение являются следствием заживления. Этот дискомфорт необходимо перетерпеть, чтобы не сместить роговичный лоскут и не занести в глаза инфекцию.
- Не рекомендуется мыть лицо и голову в течение первых двух-трех дней. В воде могут быть микробы, которые попадут под роговичный лоскут. Попадание мыла на рану вызовет болевые ощущения. По этим же причинам следует в первые две недели после коррекции воздержаться от посещения бань, саун и бассейнов.
- В течение первой недели желательно спать только на спине. Если лежать на животе или боку, увеличивается приток крови к глазам, что замедляет заживление.
- На протяжении 14 дней нельзя сильно нагружать глаза работой за компьютером или чтением.
- Две недели необходимо избегать физических нагрузок и травмоопасных видов спорта. Речь идет не о зарядке или легкой пробежке, а о силовых упражнениях, тяжелой атлетике, футболе, волейболе и так далее.
- Первые несколько дней после операции не выходите днем на улицу без солнцезащитной оптики. Глаза после коррекции могут быть очень чувствительны к яркому свету.
- Необходимо отказаться на 7-14 дней от косметики.
- Нельзя употреблять алкоголь на протяжении месяца после операции. Этиловый спирт снижает способность организма к восстановлению. Кроме того, в пьяном состоянии возрастает риск получить травму глаза.
Также пациент должен закапывать в глаза капли, которые пропишет врач. Все вышеуказанные сроки не являются строгими. Все зависит от индивидуальных особенностей. Желательно придерживаться правил как можно дольше, чтобы глаза полностью восстановились.
Мифы об ограничениях после лазерной коррекции

Операции по лазерной корректировке зрения проводятся уже несколько 10-летий. Несмотря на это, существует много мифов о данной процедуре, которые не соответствуют действительности. Так, некоторые ошибочно считают, что тяжелые физические нагрузки противопоказаны после операции до конца жизни. Такие ограничения бывают только после замены хрусталика. После лазерного восстановления зрения человек может заниматься любым спортом.
Также некоторые люди считают, что лазерная операция накладывает на всю жизнь ограничения на работу, связанную с нагрузкой на глаза. Это утверждение неправильное. Конечно, офисным работникам и ювелирам стоит соблюдать режим труда и отдыха, делать перерывы в работе и выполнять периодически специальные упражнения для глаз. Однако это относится ко всем людям, а не только к прооперированным пациентам.
Третий миф связан с представлением о последующем возрастном разрушении роговицы, которая подверглась лазерному воздействие. Этот миф основан на плохом понимании физиологии и того, как проходит лазерная коррекция. Роговица не будет разрушаться с годами, также как не разрушаются шрамы и рубцы.
Почему важно соблюдать ограничения после лазерной коррекции зрения?

Несоблюдение правил реабилитации затянет процесс заживления роговой оболочки. Кроме того, могут возникнуть осложнения. Отсутствие должной гигиены, посещение бань и бассейнов в период восстановления могут стать причиной инфекционных глазных болезней. Травмирование глаз руками или во время спортивного состязания опасно смещением роговичного лоскута. Такое осложнение сопровождается сильным ухудшением зрения. Исправляется этот дефект только повторным оперативным лечением.
Лазерная коррекция зрения — хоть и безопасный, но ответственный шаг, на который решается пациент. В связи с этим нужно быть готовым к некоторому дискомфорту до и после операции. Если Вы будете соблюдать все инструкции врача, Вы в скором времени сможете насладиться результатом процедуры, то есть жизнью с хорошим зрением без очков и контактных линз.
Можно ли носить контактные линзы после лазерной коррекции зрения?

Можно ли носить корригирующие контактные линзы после лазерной коррекции зрения? Зрение даже после успешной операции может впоследствии ухудшиться, что хоть и редко, но бывает. Тогда потребуется повторная лазерная процедура на глазах или средства коррекции. Возможность ношения контактных линз определяется в ходе обследования. Врач должен оценить состояние роговицы. Если доктор не найдет противопоказаний, он выпишет рецепт на подходящие офтальмологические изделия.

Зимой воспаление глаз происходит гораздо чаще, чем в другие времена года. Это происходит по нескольким причинам. Во-первых, в зимние месяцы распространены вирусные и бактериальные болезни, которые часто становятся причинами вирусного конъюнктивита и других заболеваний глаз. Во-вторых, в это время у человека ослабевает иммунитет, в результате чего обостряются вирусные заболевания.
Причины вирусного конъюнктивита

Конъюнктивит — это воспалительный процесс, протекающий в слизистой оболочке глаза. Вирусная форма болезни развивается на обоих зрительных органах сразу.
В этой статье
Даже если инфекция попадает в один глаз, то совсем скоро она перейдет на другой. Вирусный конъюнктивит появляется и в качестве самостоятельного заболевания (например, при попадании в организм вирусов герпеса, Коксаки, опоясывающего лишая и т.д.), и как результат вирусной инфекции, такой как краснуха, корь, грипп и ветряная оспа.
При таком заболевании, как вирусный конъюнктивит, воспалению подвергаются не только зрительные органы, но и верхние дыхательные пути.
В большинстве случае спровоцированный вирусами конъюнктивит возникает в качестве госпитальных инфекций. Контагиозность (от лат. заразный) заболевания находится на высочайшем уровне. Оно передается контактным способом, при тесном взаимодействии с больным, через руки и бытовые предметы. При этом стоит отметить, что воздушно-капельным путем таким конъюнктивитом заразиться практически невозможно.
Вирусный конъюнктивит: симптомы
Инкубационный (или другими словами латентный период) заболевания длится от 4 до 12 дней. Это значит, что симптомы развития патологии могут проявиться в течение всего этого времени: отсчет начинается с момента контакта с источником заражения.

Скрытое течение вирусного заболевания завершается возникновением следующих симптомов:
- возникновение на оболочке век фолликулов;
- раздражение нервных окончаний, увеличение сосудов слизистой оболочки, которые провоцирует покраснение тканей и выделение слез;
- появление слизистых выделений на обоих глазах;
- увеличение и болезненные ощущения в районе лимфоузлов, расположенных перед ушами;
- ощущение инородного предмета в глазу, развитие светобоязни;
- помутнение роговицы и связанное с этим снижение остроты зрения, которое нередко задерживается на срок около 2 лет с момента выздоровления от вирусного конъюнктивита.
Если причиной развития вирусного конъюнктивита стала инфекция, такая как корь, краснуха или ветрянка, то главные силы стоит бросить на борьбу с данным заболеванием. Симптомы купируют посредством промывания глаз антисептическими травяными настоями и применения глазных капель с интерфероном. При этом признаки проявления конъюнктивита уходят сразу после исчезновения симптомов вирусного заболевания.
Наиболее распространенные формы вирусного конъюнктивита:
1. Герпетический конъюнктивит: данная форма заболевания развивается под воздействием вируса герпеса. Наиболее часто им заболевают дети. Болезнь протекает достаточно вяло. Процесс сопровождается возникновением герпетических пузырьков на веках. Заболевание проходит в нескольких формах:
- катаральная — незначительно выраженные симптомы и легкое течение болезни;
- фолликулярная — на коже образуются пузырьки;
- везикулярно-язвенная — появляются маленькие эрозии и язвочки.
2. Аденовирусный конъюнктивит или фарингоконъюнктивальная лихорадка. Вместе с поражением зрительных органов у пациента развивается фарингит. Заболевание проходит на фоне высокой температуры, клиническая картина дополняется покраснениями и отеками век, из глаз появляются выделения в виде прозрачной слизи. Аденовирусный конъюнктивит также имеет несколько форм, среди которых:
- катаральная — слизи выделяется немного, признаки болезни практически не проявляются;
- пленчатая — на слизистой глаз возникает тонкая пленка, удаление которой провоцирует возникновение кровоточащей поверхности;
- фолликулярная — на поверхности слизистой имеют место пузырьки разных размеров.
3. Эпидемический кератоконъюнктивит — заболевание, которое может поражать большие группы людей. Возбудитель данного заболевания — определенный вид аденовирусов. Передача инфекции происходит посредством использования личных предметов больного. Заражение также может произойти в результате контакта слизистой с немытыми руками. Также в имеют место случаи, когда распространение заболевания происходило посредством офтальмологических инструментов.
Лечение вирусного конъюнктивита
Аденовирусный конъюнктивит зарождается в течение недели, развитие эпидемического кератоконъюнктивита занимает примерно 8 часов. Схема лечения недугов составляется индивидуально: она зависит от состояния пациента и статуса его иммунной системы. Обычно назначаются противовирусные препараты в форме капель и мазей, дополняется лечение интерфероном. Также прописываются поливитамины и растительные препараты, главная цель которых состоит в стимуляции иммунитета. Данные средства укрепляют защитные силы организма и тем самым ускоряют процесс выздоровления.
Снять неприятные симптомы вирусного конъюнктивита помогут глазные капли и теплые компрессы. Если воспаление носит ярко выраженный характер, можно использовать капли с кортикостероидными гормонами. Если конъюнктивит имеет герпетическую форму, стоит использовать средства, в составе которых есть ацикловир. Если же к заболеванию присоединяется вторичная инфекция, назначаются капли с антибиотиками. При грамотно подобранном лечение, течение заболевания не превышает трех недель.
Осложнения после вирусного конъюнктивита
Регулярные и продолжительные по времени воспаления конъюнктивы могут передаваться на остальные части глаз и становиться факторами риска развития серьезных офтальмологических заболеваний. Среди осложнений, которые влечет за собой вирусный конъюнктивит, — потеря зрения:
- катаракта (двойное или тройное видение, помутнение видимости, боль, снижение цветности зрения);
- глаукома (повышенная светочувствительность, головная боль, покраснение белков глаз, помутнение или потемнение краев поля зрения, проблемы с периферическим зрением и т.д.).
Что делать, если упало зрение после конъюнктивита
Если Вы обнаружили, что после вирусного конъюнктивита ухудшилось зрение, нужно немедленно обратиться к офтальмологу. Даже малейшие симптомы снижения остроты зрения требуют того, чтобы Вы проконсультировались со специалистом.
Офтальмолог должен провести полный осмотр зрительных органов, изучить условия Вашей работы и жизни, узнать о течении болезни. Это поможет установить истинную причину снижения остроты зрения и назначить оптимальный вариант коррекции. Если меры будут приняты своевременно, вполне возможно, что зрение удастся восстановить до значений, предшествующих заболеванию вирусным конъюнктивитом, и избежать его дальнейшей потери.
Если же специалист поймет, что потеря остроты зрения никак не связана с перенесенным конъюнктивитом, он подберет для Вас индивидуальную методику, которая позволит снять напряжение мышц глаз, вернуться к привычной жизни и предотвратить повторное возникновение болезни.

Признаки того, что пора бить тревогу
О том, что вирусный конъюнктивит дал осложнения, говорят следующие признаки:
Как правило, такое возникает, если лечение вирусного конъюнктивита было проигнорировано или подобрано неправильно, а само заболевание наложилось на микротравмы глазной оболочки.
Терапевтические методы восстановления зрения
Если роговица воспалена, проводят местное лечение посредством капель и мазей, в составе которых есть кортикостероиды. Помутнение лучше рассасывается, если применять протеолитические ферменты, которые нужно вводить под конъюнктиву. При терапии могут использоваться инстилляции растворов с рассасывающими средствами либо закладывание специальной мази в конъюнктивальный мешок.
Чтобы смягчить сформировавшиеся в результате вирусного конъюнктивита рубцы, могут назначить электрофорез с применением гидрокортизона или рассасывающих лекарств, а также ультразвуковую терапию. Кроме того, инъекции биогенных стимуляторов. Лекарственные средства и схема лечения могут быть изменены при назначении повторных курсов физиотерапии. Если помутнение возникло именно вследствие вирусного заболевания, то восстановление зрения можно доверить только грамотному специалисту.
В случаях, когда на глазу образовалось грубое бельмо и он плохо видит, лечение медикаментозным способом является неэффективным. В данном случае врач может порекомендовать провести операцию, в ходе которой вероятна полная пересадка донорской роговицы со слоем эндотелия. В последнем случае часть роговицы пациента удаляется сквозным способом. Также на роговице может быть произведена более щадящая операция, подразумевающая замену внутреннего слоя с эндотелием.
Чтобы не допустить снижения остроты зрения в результате вирусного конъюнктивита, нужно защищать глаза от травматических повреждений, соблюдать правила гигиены (в том числе при ношении контактных линз) и обращаться к специалисту при первых же симптомах возникновения вирусного заболевания.
Внимательное отношение к здоровью зрительных органов позволит предотвратить помутнение роговицы глаза и ухудшение зрения после вирусного конъюнктивита и любого другого заболевания.

Лазерная коррекция зрения — один из самых простых и при этом очень эффективных методов его восстановления, отличающийся довольно быстрым периодом реабилитации. Однако, в связи с индивидуальными особенностями организма каждого пациента, важно понимать особенности проведения процедуры и соблюдать все рекомендации специалистов.
В этой статье
Большинство эксимер-лазерных методов для восстановления зрения производятся в амбулаторных условиях под местным наркозом. После проведения операции глаза очень быстро восстанавливаются, поэтому пациенту не имеет смысла находиться в клинике более одного-двух часов. Офтальмолог проводит контрольный осмотр и, если состояние человека в норме, и роговичный лоскут прилегает правильно, отпускает пациента домой с абсолютно здоровым зрением.
Противопоказания для проведения лазерной операции зрения
Несмотря на то, что лазерное вмешательство с целью улучшения зрение проводится довольно быстро и безболезненно, существуют некоторые ограничения для проведения такой процедуры. После комплексного обследования состояния здоровья глаз пациента, врач откажется делать операцию, если обнаружены:
- катаракта и глаукома;
- постхирургическая отслойка сетчатки после прошлых операций;
- дистрофия сетчатки;
- воспалительные заболевания глаз;
- высокая степень прогрессирующей миопии (близорукости);
- изменения дна одного или обоих глаз;
- наличие сахарного диабета;
- инфекционные заболевания зрительной системы;
- беременность и кормление грудью;
- иммунодефицитные состояния и аутоиммунные патологии (коллагеноз, артрит).
Подготовка к операции лазерной коррекции зрения
Для того, чтобы процедура прошла успешно, а результат был эффективным, пациент проходит тщательное обследование у специалистов (офтальмолога и терапевта). Необходимо сдать назначенные анализы, к которым относятся, чаще всего, общий анализ крови, а также анализы на гепатиты В и С и наличие ВИЧ инфекции.

Важное помнить, что перед проведением операции нельзя носить контактные линзы (жесткие — несколько недель, мягкие — одну неделю). А за двое суток до процедуры строго запрещено употреблять спиртные напитки, за 24 часа не рекомендуется использовать косметические средства для глаз.
Реабилитация после лазерной коррекции зрения
Чтобы процесс восстановления зрения после операции прошел быстро и легко, пациенту стоит строго выполнять абсолютно все рекомендации врача. Помимо этого, существуют простые правила, соблюдение которых позволит пациенту чувствовать себя лучше. Так, не стоит прикасаться к прооперированному глазу, как минимум сутки. Нельзя умываться и мыть голову в течение трех дней. На протяжении двух недель пациенту необходимо избегать яркого света, а также контакта глаз с чрезмерно холодным/горячим воздухом. Стоит, помимо прочего, исключить использование не только декоративной косметики для глаз (тушь, тени, карандаш), но и уходовой. Строго не рекомендуется посещать бассейн, солярий и сауну.

В случае, если глаза будут заживать без осложнений после лазерной коррекции зрения, вернуться к полноценной жизни без ограничений можно будет уже через месяц.
Что необходимо делать после операции в период реабилитации?
Помимо вышеописанных правил, которые безоговорочно стоит соблюдать, офтальмологи также рекомендуют обратить внимание на следующие рекомендации, которые тоже будут способствовать быстрому восстановлению зрения после лазерной коррекции:
- Регулярно капайте капли, прописанные специалистом;
- Прикасайтесь к глазам только чистыми, вымытыми руками, делайте это, как можно реже;
- Не употребляете алкогольные напитки;
- На улице стоит носить очки с УФ-фильтром;
- Не носите вещи с узким горлом, которые надеваются через голову;
- Избегайте ситуаций, которые могут оказывать травматическое действие на глаза;
- Не перенапрягайте зрительные органы чрезмерными чтением, работой за компьютером и смартфоном;
- Снизьте физические нагрузки, исключите походы в тренажерный зал;
- Избегайте мест, где много табачного дыма.

Что разрешается во время реабилитации после лазерной операции
В первые часы важно помнить, что после операции стоит дать зрительным органам отдохнуть, поэтому рекомендуется как можно чаще моргать и закрывать глаза, можно поспать, либо просто полежать, чтобы обеспечить радужной оболочке темноту. Врачи разрешают сон на боку. Если у Вас возникло обильно слезоотделение, можно аккуратно промокнуть глаза чистыми сухими салфетками.
Также допустимы небольшие нагрузки на зрение в виде чтения, просмотра телевизора, использования телефона или компьютера (очень дозировано).
При наличии болевых ощущений в период реабилитации после лазерной операции допускается прием анальгезирующих и седативных препаратов, однако, стоит уточнить, каких именно, у врача.
Последствия лазерной операции зрения
В реабилитационный период, когда происходит восстановление зрения, последствия могут быть различными. К нормальным симптомам офтальмологи относят звездочки и блики в момент рассматривания пациентом окружающего мира, глаза могут сохнуть, появляется чувство дискомфорта. Именно поэтому специалист прописывает специальные, стабилизирующие влажность, капли. Также зрение после операции подвержено затуманиванию, ухудшается способность видеть в условиях плохой освещенности.

Периодически у пациента наблюдается конъюнктивит, кровоизлияния и врастания эпителия (при неправильном заживлении). Однако, при соблюдении всех рекомендаций, вероятность серьёзных осложнений будем сведена до минимума.
Возможно ли ухудшение зрения после процедуры?
Перед тем, как решиться на операцию, многие пациенты задаются вопросом: может лазерная коррекция ухудшить имеющиеся показатели зрения или вовсе лишить его?
Научные исследования и практический опыт показывают, что полной слепоты после такого вмешательства наступить не может. Однако падение рефракционных показателей может наступать при неправильном надрезе лоскута роговичной оболочки, которая снимается особым лезвием, для доступа к глазному яблоку, чтобы совершить необходимые манипуляции.
Также ухудшение зрения происходит при ошибочном расчете глубины проникновения в роговицу. Случается так, что миопия (близорукость) сменяется на гиперметропию (дальнозоркость), меняются рефракционные показатели астигматизма. Такие случаи очень редко наблюдаются в современной офтальмологической практике, для их устранения может потребоваться дополнительная лазерная коррекция зрения.

Периодически ухудшение зрительной способности может быть связано с несоблюдением указаний врача во время заживления. К примеру, если постоянно трогать глаза, тереть их, лоскут роговичной оболочки может сместиться, что приведет к нарушениям светопроводящей системы зрительных органов.
При падении зрения после операции категорически нельзя оставлять все, как есть. Стоит незамедлительно сообщить об этом своему лечащему врачу. Он определит причину аномалии и примет надлежащие меры в виде назначения дополнительных процедур по восстановлению, выпишет препараты или назначит повторную операцию.
Мифы о лазерной коррекции зрения
Существует ряд стереотипов о проведении операции лазерным прибором.
Миф 1. Для восстановления зрения после операции придется долго лежать в больнице
На самом деле, лазерная коррекция выполняется амбулаторно, госпитализация при этом не требуется. Если состояние пациента в норме после проверки врача, через пару часов можно возвращаться домой. Хорошее зрение возвращается пациенту уже на следующий день, полное его восстановление происходит через месяц.

Миф 3. Лазерную коррекцию женщинам разрешается проводить только после родов
Научные офтальмологические исследования показали, что процедура не оказывает никакого влияния на протекание родов. Лазерную коррекцию можно делать женщинам после прекращения прогрессирования миопии. Нарушения зрения во время родов иногда возникают не из-за сделанной операции, а из-за средней и тяжелой степени близорукости, сильное физическое усилие может спровоцировать отслойку сетчатки. Во избежание таких последствий врачи рекомендуют укрепить сетку до родов методом фотокоагуляции.
Миф 4. Результат не оправдывает ожиданий
Специалист может спрогнозировать конечный результат операции сразу после полного обследования зрительной системы пациента.
Кератит, или воспаление роговицы — группа офтальмологических заболеваний, которые могут осложниться помутнением роговой оболочки и снижением зрения. Их вызывают различные факторы: от аллергической реакции и легкой травмы до системной инфекции. Далеко не всегда воспалительный процесс на роговице завершается легко и без последствий: примерно в трети случаев болезнь осложняется язвенным процессом и требует лечения с применением микрохирургических методов.
Почему возникает воспаление
Большая часть негнойных воспалений роговицы имеет инфекционное происхождение. Более 70% всех поставленных диагнозов связаны с активностью вирусов.
Наиболее распространенными возбудителями кератита этого типа считаются:
- вирус простого и опоясывающего герпеса;
- аденовирусы (этот вариант чаще обнаруживается у детей);
- вирусы кори и ветрянки.
В случае если воспалилась роговица глаза и в конъюнктивальном мешке присутствует гнойный экссудат, причиной патологии служит неспецифическая или специфическая бактериальная инфекция. К возбудителям этой группы относятся:
- неспецифические бактерии — пневмококки, стрептококки и стафилококки, синегнойная и кишечная палочки;
- простейшие — клебсиелла и протей;
- специфические бактерии и простейшие — возбудители туберкулеза, сифилиса, малярии, хламидии, гонококки и сальмонеллы.
В отдельную группу вынесены воспаления, вызванные активностью амеб рода Acanthamoeba. Они вызывают наиболее тяжелые поражения роговицы и глубоко расположенных структур глаза. Такие инфекции характерны для людей с нарушениями зрения, использующих контактные линзы. У них же распространено кандидозное, то есть грибковое воспаление роговой оболочки.
Для воспаления не обязательно должна присутствовать инфекционная составляющая. В ряде случаев патология развивается вследствие:
- аутоиммунных реакций на фоне поллиноза, приема некоторых лекарств или глистных инвазий, ревматоидном артрите и синдроме Шегрена;
- интраоперационных последствий или осложнений на фоне воспаления слизистых оболочек глаза, слезного мешка и канальцев, сальных желез или ресничных фолликулов;
- эндогенных влияний — продолжительного дефицита витаминов группы В, А, С, общего снижения иммунитета или хронических системных заболеваний, сопровождающихся нарушением обмена веществ (подагра, диабет и т.д.).
Также в офтальмологии зафиксировано воспаление роговицы вследствие интенсивного воздействия ультрафиолета. В этом случае речь идет об отдельном диагнозе — фотокератите.
Основные симптомы
Для воспаления роговой оболочки любой этиологии и степени характерно появление общих симптомов, объединенных понятием роговичный синдром:
- режущих и жгучих болей в глазу;
- интенсивного слезотечения;
- блефароспазма (непроизвольная реакция смыкания век даже без наличия раздражителей);
- непереносимости яркого света;
- ощущения присутствия под веком инородного тела;
- снижения остроты зрения с сохранением способности различать очертания и цвет предметов, их расположение в пространстве.
Появление перечисленных явлений обусловлено раздражением рецепторов на роговице инфильтратом, выделяемым тканями в ответ на повреждение. Он же снижает прозрачность оболочки глаза. При неинфекционном и вирусном воспалении экссудат бесцветный или сероватый, так как в нем преобладают лимфоидные агенты. Инфекционные кератиты сопровождаются выделением желтого или зеленоватого экссудата. Такое окрашивание обусловлено скоплением в нем лейкоцитов и гнойного отделяемого.
По мере развития болезни на месте воспалительного очага может сформироваться поверхностная эрозия, которая при отсутствии лечения трансформируется в глубокую язву. Внешне такие формирования выглядят как локализованный дефект с округлым или слегка неровным краем, серым дном и скоплением в ней экссудата. После заживления на месте язвы остается мутное пятно — бельмо.
Важно! Вместе с воспалением роговицы у 50-70% больных наблюдаются сопутствующие воспалительные процессы: конъюнктивит, склерит, увеит и другие.
Диагностика
Когда воспалилась роговица глаза, важно не только подтвердить кератит, но и обнаружить причину его развития. Для этого офтальмологи проводят комплексную диагностику. На начальном этапе используют инструментальные методы, позволяющие дифференцировать кератит с конъюнктивитом и другими схожими с ним недугами:
- биомикроскопическое исследование глаза для оценки характера и размеров очага поражения;
- оптическую или ультразвуковую пахиметрию для определения толщины роговой оболочки;
- эндотелиальную или конфокальную микроскопию для определения глубины эрозий и язв, а также степени распространения воспаления на слои оболочки глаза;
- компьютерную кератометрию для установления кривизны роговицы;
- кератотопографию для установления изменений рефракции;
- флюоресциновую пробу для выявления эрозий и язвенных очагов на роговице.
Для установления причин воспалительного процесса врач проводит осмотр и сбор анамнеза, чтобы выяснить, какие заболевания перенес больной в последние 1-3 месяца. Параллельно с этим проводится лабораторное исследование материалов, взятых с поверхности роговицы и конъюнктивы:
- бактериологический посев для выявления специфических и неспецифических инфекций;
- цитологическое исследование соскоба с эпителия конъюнктивы и роговичного слоя;
- ПЦР, ИФА и другие высокотехнологичные анализы, выявляющие антитела к паразитам и возбудителям специфических инфекций;
- туберкулиновые пробы.
При отсутствии положительных результатов лабораторных исследований проводят аллергологические пробы.
Лечение
Неинфекционные и инфекционные формы кератита требуют длительного стационарного лечения. В среднем на полное восстановление роговицы и устранение причин заболевания уходит от 2 до 4 недель. Основу терапии составляют консервативные методы, преимущественно медикаментозное лечение. Препараты назначает офтальмолог, при необходимости к процессу привлекаются специалисты других медицинских направлений: фтизиатры при туберкулезном происхождении кератита, аллергологи и иммунологи при неинфекционных формах заболевания, венерологи при обнаружении специфических микроорганизмов и т.д.
Какими группами препаратов лечат воспаление роговицы:
при вирусной форме кератита — препараты интерферона и ацикловир в форме местных инстилляций, закладывание мазей с ацикловиром под веко, пероральный прием иммуномодуляторов (Левамизол и его аналоги);
- при бактериальных формах кератита — закапывание в глаз капель, внутриглазные инъекции и антибиотиков из групп пенициллинов, цефалоспоринов, фторхинолонов и т. д., а при тяжелом течении — внутривенное вливание антибиотиков;
- при туберкулезных формах кератита — перорально и внутримышечно противотуберкулезные химические лекарства, терапия проводится под контролем фтизиатра;
- при аллергической форме воспаления — местные и системные антигистаминные препараты, инстилляции гормональных средств;
- при специфических бактериальных воспалениях роговицы (если обнаружены возбудители сифилиса, гонореи) — специфические антибиотики, подобранные с учетом чувствительности микрофлоры к ним в форме местных средств, внутривенных и внутримышечных инъекций.
Независимо от происхождения воспаления терапию дополняют препаратами для ускорения эпителизации и профилактики осложнений:
- мидриатики (атропин и его производные, скополамин) в форме капель и мазей;
- препараты с таурином для ускорения регенерации роговицы;
- местные ферментные препараты при снижении остроты зрения.
Хирургические вмешательства при неосложненных формах воспаления роговой оболочки не проводятся. К ним прибегают в случае углубления патологического процесса и появления на поверхности роговицы язвочек и глубоких эрозий. Такие новообразования угрожают не только ухудшением остроты зрения, но и повреждением наружной оболочки глаза с последующим вытеканием стекловидного тела, помутнением хрусталика.
Если после устранения острого воспалительного процесса обнаруживаются глубокие язвы, проводят следующие виды операций:
Удаление (энуклеация) глазного яблока проводится при осложненных и тяжелых формах кератита, когда инфекционный процесс распространяется на все оболочки глаза, стекловидное тело и внутриглазные структуры. Такое осложнение может угрожать проникновением инфекции на глазницу, а затем головной мозг, поэтому единственным верным решением становится радикальное устранение проблемы.
Возможные осложнения
При легком течении кератита следы инфильтрации исчезают полностью спустя 2-4 недели с начала лечения. Осложнениями угрожают центральные и парацентральные воспаления роговой оболочки глаза, протекающие в тяжелой форме. Такие виды заболевания чаще других вызывают уменьшение прозрачности роговицы за счет формирования на ней рубцов. Сопровождаемые язвенным процессом патологии осложняются распространением инфекции на содержимое глазного яблока. Они, в свою очередь, могут завершиться флегмоной и атрофией глаза и зрительного нерва, сепсисом и прочими опасными для жизни состояниями.
Читайте также:

