Возбудитель брюшного тифа относится к роду
Обновлено: 17.04.2024
Брюшной тиф - антропонозное острое инфекционное заболевание с фекально-оральным механизмом передачи. Характеризуется поражением лимфатического аппарата кишечника, бактериемией, выраженной интоксикацией, увеличением печени и селезёнки, розеолёзной сыпью и в ряде случаев энтеритом.
Краткие исторические сведения
Название болезни, введённое Гиппократом, происходит от греческого слова typhos (туман, спутанное сознание). До открытия возбудителя брюшного тифа все лихорадочные состояния обозначали этим термином. Т. Брович (1874), Н.И. Соколов (1876) и К. Эберт (1880) обнаружили брюшнотифозную палочку в пейеровых бляшках кишечника, селезёнке и мезентериальных лимфатических узлах умерших людей. Чистую культуру бактерий выделил Г. Гаффки (1884).
В 1896 г. М. Грубер открыл феномен агглютинации брюшнотифозных бактерий с помощью специфических сывороток, а несколько позже Ф. Видаль применил это открытие для разработки РА в диагностических целях (реакция Видаля). Подробное описание клинической картины брюшного тифа в дальнейшем сделано И.И. Пятницким (1804), Ж. Бретано (1820-1829), М. Соколовым и Ф. Кияковским (1857), а также С.П. Боткиным (1868). Большой вклад в изучение брюшного тифа внесли российские учёные - Г.А. Ивашенцев, Н.К. Розенберг, Г.Ф. Вогралик, Б.Я. Падалка, Г.П. Руднев, А.Ф. Билибин, К.В. Бунин и др.
Резервуар и источник инфекции - человек (больной или бактериовыделитель). Опасность больного для окружающих в разные периоды болезни неодинакова. В инкубационном периоде заражённый человек практически не опасен. Опасность больного для окружающих увеличивается по мере развития болезни и достигает максимума на 2-3-й неделе болезни - в период выделения бактерий с испражнениями, мочой и потом; также их можно обнаружить в грудном молоке и носоглотке. Большая часть переболевших освобождается от возбудителя в первые 1 2 нед или в ближайшие 2-3 мес реконвалесценции. Примерно 3-5% остаются носителями на длительный срок, а некоторые - на всю жизнь. Эпидемиологическая опасность хронического носителя определяется его профессией и зависит от соблюдения им правил личной гигиены. Особую опасность представляют носители, имеющие доступ к приготовлению, хранению и реализации пищевых продуктов.
Механизм передачи фекально-оральный, реализуется водным, пищевым и бытовым путями; в районах с повышенным уровнем заболеваемости распространение идёт преимущественно водным путём. Последнее происходит за счёт использования воды, взятой из загрязнённых открытых или технических водоёмов, а также из-за неудовлетворительного санитарно-технического состояния водопроводных и канализационных сооружений. В результате употребления заражённой воды возникают острые и хронические водные вспышки, способные длительно продолжаться и охватывать большие группы населения. К возникновению водных вспышек приводят аварии на водопроводных сетях и сооружениях, перепады давления и нерегулярность подачи воды, сопровождающиеся подсосом инфицированных грунтовых вод через негерметичные отрезки сетей. Из пищевых продуктов наиболее опасны молоко и молочные изделия, кремы, салаты и другие продукты, служащие благоприятной средой для размножения бактерий. Иногда заражение может произойти и через овощи, особенно при их поливе сточными водами или удобрении фекалиями. Бытовой путь передачи возможен при низкой культуре бактерионосителей или больных со стёртой формой болезни. При этом происходит заражение окружающих предметов, а в последующем - заражение пищи.
Естественная восприимчивость людей. Восприимчивость к болезни высокая, перенесённое заболевание оставляет стойкий пожизненный иммунитет. Повторные заболевания крайне редки.
Основные эпидемиологические признаки . Брюшной тиф встречают на всех континентах, во всех климатических зонах. Наиболее высокий уровень заболеваемости регистрируют в развивающихся странах. В связи с глобальным распространением брюшной тиф представляет одну из наиболее актуальных проблем практической и теоретической медицины. По данным ВОЗ, нет ни одной страны, где не были отмечены случаи заболевания. Ежегодно в мире регистрируют около 20 млн случаев брюшного тифа и около 800 тыс. летальных исходов. Особенно крупные эпидемии наблюдают в странах Азии, Африки и Южной Америки. Наличие в популяции хронических бактерионосителей и отсутствие эффективных методов их санации определяют возможность спорадического и эпидемического распространения брюшного тифа практически на любой территории в любое время года. Однако эндемичность болезни чаше всего определяется активностью водного пути передачи инфекции. Необходимо различать водные вспышки как по характеру источника воды, так и по механизму его загрязнения. Нехватка воды, перебои в её поступлении также активизируют контактно-бытовую передачу возбудителя, так как заставляют население использовать для хозяйственно-питьевых целей воду технических водопроводов, открытых водоёмов, рек, арыков и т.д. Именно водный фактор обусловливает высокую заболеваемость брюшным тифом на территории Средней Азии.
Сезонное распределение заболеваемости характеризуется подъёмами в летне-осенний период. Последнее особенно характерно для эндемичных районов, где на фоне в целом неудовлетворительного качества питьевой воды всё более возрастает её дефицит. В настоящее время фактически на всей территории страны периодические колебания в многолетней динамике заболеваемости не выявлены. Вместе с тем на тех территориях, где ещё сохраняются условия для достаточно активной циркуляции возбудителя, отмечают более или менее выраженные сезонные подъёмы. Отмечено более частое формирование хронического носительства возбудителя на территориях с широким распространением описторхозной инвазии.
Пищевые вспышки чаще всего определяют следующие обстоятельства:
санитарно-технические недочёты - отсутствие или неправильная работа коммунальных установок (водопровода, канализации);
В крупных благоустроенных городах брюшной тиф стал исключительно болезнью взрослых. Внутрибольничное распространение инфекции характерно для психоневрологических стационаров.
Брюшной тиф (typhus abdominalis) - острое антропонозное инфекционное заболевание, вызываемое S. Enterica серотип Typhi, характеризующееся лихорадкой, симптомами общей интоксикации, бактериемией, язвенным поражением лимфатического аппарата преимущественно тонкой кишки, гепатолиенальным синдромом [1,2 ,3,4,5,11,12,18].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Классификация
3. Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
Основными критериями оценки степени тяжести течения брюшного тифа являются гемодинамические показатели (пульс, АД), длительность лихорадки в разгаре болезни и осложнения. Степень тяжести определяют не менее трех клинических показателей– Приложение А3
При развитии осложнений степень тяжести оценивается как тяжелая вне зависимости от других клинических показателей.
Этиология и патогенез
Возбудитель относится к семейству Enterobacteriaceae, роду Salmonella, виду enterica, подвиду I (enterica). Полное название возбудителя - Salmonella enterica serotype Typhi. В обычной практике возможно использование сокращенных вариантов названий: Salmonella ser. Typhi или Salmonella Typhi, или S. Typhi; [1, 2, 3, 4, 5, 12, 18].
Биологические свойства возбудителя: Популяция штаммов Salmonella enterica serotype Typhi включает подвижные грамотрицательные палочки, не образующие споры. Относятся к факультативным анаэробам, хорошо растут на обычных питательных средах. Вариабельно ферментируют ксилозу и арабинозу и по этой характеристике выделяют четыре ферментативных варианта S.Typhi (I-IV), которые служат эпидемиологическими маркерами штаммов [1, 2, 3, 4, 5, 12, 18]. При ее разрушении происходит освобождение эндотоксина. Антигенная структура S. Typhi представлена О-, Н- и Vi-антигенами, определяющими выработку соответствующих агглютининов. S. Typhi относительно хорошо сохраняется при низких температурах, чувствительна к нагреванию: при 56 °С погибает в течение 45–60 мин, при 60 °С — через 30 мин, при кипячении — за несколько секунд (при 100 °С почти мгновенно). Благоприятная среда для бактерий — пищевые продукты (молоко, сметана, творог, мясной фарш, студень), в которых они не только сохраняются, но и способны к размножению [1, 2, 3, 4, 5, 12, 18].
В организме человека бактерии, проникнув в клетки, под влиянием клеточных ферментов и других факторов трансформируются в L-формы. L-формы S. Typhi персистируют преимущественно в клетках костного мозга и ретикулоэндотелии. Иммуногенность L-форм резко снижена, что способствует пожизненному сохранению их в организме и формированию бактерионосительства [1, 2, 3, 4, 5, 12, 18].
Особенностью инфекционного процесса при брюшном тифе являются выраженный лимфотропизм S.Typhi, гиперергический характер воспаления в интестинальных очагах инфекции и высокая токсичность эндотоксина.
Оценка филогенетической близости штаммов S.Typhi, завезенных в 2005–2020 гг. на территорию РФ, показала, что 80% российских штаммов принадлежали к «успешному международному азиатскому клону, относящихся к одной генетической группе « гаплотипу (генотипу) Н58 и с большой вероятностью происходили из стран Юго-Восточной и Южной Азии. Такие штаммы вызывали заболевания брюшной тиф в разные годы на многих территориях РФ [47, 48, 49].
Для патогенеза брюшного тифа характерны цикличность и развитие определенных патофизиологических и морфологических изменений. Заражение происходит через рот, и первичным местом локализации возбудителей оказывается пищеварительный тракт. Особо следует отметить, что заражение не всегда влечет за собой развитие болезни. Возбудитель может погибнуть в желудке под влиянием бактерицидных свойств желудочного сока и даже в лимфоидных образованиях тонкой кишки. Преодолев желудочный барьер, возбудитель попадает в тонкую кишку, где происходят его размножение, фиксация солитарными и групповыми лимфоидными фолликулами с дальнейшим накоплением возбудителя, который по лимфатическим сосудам проникает в мезентериальные ЛУ. Эти процессы сопровождаются воспалением лимфоидных элементов тонкой, а нередко и проксимального отдела толстой кишки, лимфангитом и мезаденитом. Они развиваются в течение инкубационного периода, в конце которого возбудитель прорывается в кровяное русло, и развивается бактериемия, которая с каждым днем становится интенсивнее. Под влиянием бактерицидных систем крови лизируется возбудитель, высвобождаются ЛПС и развивается интоксикационный синдром, который проявляется лихорадкой, поражением ЦНС в виде адинамии, заторможенности, нарушений сна, поражением вегетативной нервной системы, характеризующимся бледностью кожных покровов, уменьшением частоты сердечных сокращений, парезом кишечника и задержкой стула. Этот период примерно соответствует первым 5–7 дням болезни. Воспаление лимфоидных элементов кишки достигает максимума и характеризуется как мозговидное набухание. Бактериемию сопровождает обсеменение внутренних органов, прежде всего печени, селезенки, почек, костного мозга, в них формируются специфические воспалительные гранулемы. Этот процесс сопровождается нарастанием интоксикации и появлением новых симптомов: гепатоспленомегалией, усилением нейротоксикоза, характерными изменениями картины крови. Одновременно происходят стимуляция фагоцитоза, синтез бактерицидных антител, специфическая сенсибилизация организма, резко возрастает выделение возбудителя в окружающую среду через желчь и мочевыделительную систему. Сенсибилизация проявляется появлением сыпи, элементы которой — очаг гиперергического воспаления в месте скопления возбудителя в сосудах кожи. Повторное проникновение возбудителя в кишечник вызывает местную анафилактическую реакцию в виде некроза лимфоидных образований. На третьей неделе отмечают тенденцию к снижению интенсивности бактериемии. Органные поражения сохраняются. В кишечнике происходит отторжение некротических масс и формируются язвы, с наличием которых связаны типичные осложнения брюшного тифа — перфорация язв с развитием перитонита и кишечное кровотечение. Следует подчеркнуть, что в развитии кровотечений существенную роль играют нарушения в системе гемостаза. На 4-й неделе резко снижается интенсивность бактериемии, активируется фагоцитоз, регрессируют гранулемы в органах, уменьшается интоксикация, снижается температура тела. Происходит очищение язв в кишечнике и начинается их рубцевание, острая фаза болезни завершается. Однако в силу несовершенства фагоцитоза возбудитель может сохраняться в клетках системы моноцитарных фагоцитов, что при недостаточном уровне иммунитета приводит к обострениям и рецидивам болезни, а при наличии иммунологической недостаточности — к хроническому носительству, которое при брюшном тифе рассматривают как форму инфекционного процесса. При этом из первичных очагов в системе моноцитарных фагоцитов возбудитель проникает в кровь, а затем в желчь и мочевыделительную систему с формированием вторичных очагов. В этих случаях возможны хронический холецистит, пиелит. Иммунитет при брюшном тифе длительный, но бывают повторные случаи заболевания через 20–30 лет. В связи с применением антибиотикотерапии и недостаточной прочностью иммунитета повторные случаи заболевания возникают в более ранние сроки [1, 2, 3, 4, 5, 12, 18].
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Брюшной тиф: причины появления, симптомы, диагностика и способы лечения.
Определение
Брюшной тиф – это острое инфекционное заболевание, проявляющееся лихорадкой и симптомами интоксикации. Его возбудителями являются бактерии Salmonella Typhi, которые обнаруживаются в воде, мясных и молочных продуктах. В организме человека бактерии начинают выделять эндотоксин, который вызывает симптомы заболевания.
Бактерии чрезвычайно устойчивы к неблагоприятным факторам окружающей среды, резким перепадам температуры, но при этом они погибают при кипячении.
Причины появления брюшного тифа
Источниками инфекции чаще всего являются больные люди или носители бактерий.
Механизм передачи – фекально-оральный, возбудитель выделяется в окружающую среду с мочой, фекалиями, зачастую бактерии остаются на плохо вымытых руках и попадают через продукты питания в рот.
Редко и в основном среди детей болезнь может распространяться контактно-бытовым путем - через посуду и предметы гигиены. Значимую роль в распространении брюшного тифа играют мухи, которые разносят микрочастицы фекалий на лапках, поэтому пик заболеваемости приходится на летне-осенний период.
Брюшной тиф встречается повсеместно, но больше всего он распространен в странах с плохой санитарной обстановкой и низким уровнем гигиены, в перенаселенных городах с отсутствием доступа к чистой питьевой воде.
Классификация заболевания
Существует три формы течения болезни:
- Типичное течение. Характеризуется медленно нарастающей лихорадкой, тяжелыми симптомами интоксикации, типичными поражениями желудочно-кишечного тракта и кожных покровов.
- Атипичное течение:
- стертая форма (заболевание протекает легче, лихорадка может отсутствовать, симптомы поражения желудочно-кишечного тракта выражены слабо);
- бессимптомная форма (симптомов нет совсем, но в крови выявляются специфические антитела);
- носительство Salmonella Typhi.
- Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
По характеру течения выделяют:
- Циклический брюшной тиф (наиболее часто встречающийся вариант) - характеризуется циклическими патологическими изменениями в кишечнике в среднем в течение 6 недель. Цикл проходит стадии от постепенного формирования язв на слизистой кишечника до полного их заживления и выздоровления больного.
- Рецидивирующий брюшной тиф (встречается в 10–15% случаев) - характеризуется возобновлением симптоматики после периода нормализации температуры в течение не менее 14 дней. В среднем наблюдается до 5 рецидивов, но протекают они легче первого проявления болезни.
Симптомы брюшного тифа
Симптомы брюшного тифа обычно развиваются через 1-2 недели после заражения человека бактериями Salmonella typhi.
При типичном течении заболевания выделяют начальный период, который длится около недели и характеризуется ежедневно нарастающей лихорадкой (температура тела до 40–40,5оС) и симптомами интоксикации.
К симптомам интоксикации относят головную боль, слабость и повышенную утомляемость, боль в мышцах, потливость, потерю аппетита и веса, нарушение сна.
В ряде случаев отмечается снижение артериального давления, появляются сухой кашель, болезненность в нижних отделах живота и запор.
В разгар болезни пациенты жалуются на заторможенность, сонливость, оглушенность. Характерными симптомами являются бледность кожи и одутловатость лица.
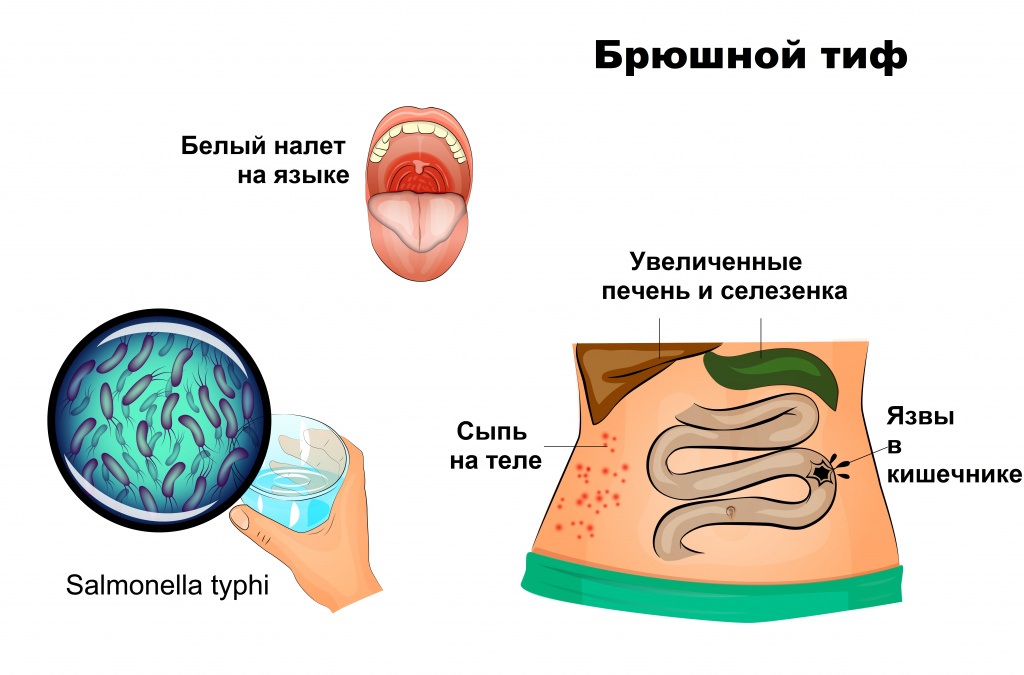
Поражение желудочно-кишечного тракта проявляется белым налетом и отечностью языка. В животе отмечается характерное урчание, болезненность, вздутие, стул становится жидким, зеленоватым.
На 8–10-й день болезни на коже груди, живота, реже на конечностях появляется красноватая сыпь.
Острая стадия заболевания продолжается около 1–2 недель.

В период выздоровления к больному возвращается аппетит, нормализуется сон. Однако остается выраженная слабость, эмоциональная неустойчивость. Длительное время может сохраняться субфебрильная температура тела (не выше 37,5оС).
Диагностика брюшного тифа
Установление диагноза начинается с осмотра больного, сбора жалоб, истории болезни, обязательного учета предыдущих поездок, контактов с заболевшими людьми, употребления зараженных продуктов питания.
Для подтверждения диагноза врач назначит лабораторные и инструментальные методы обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой (помогает выявить воспалительные изменения).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
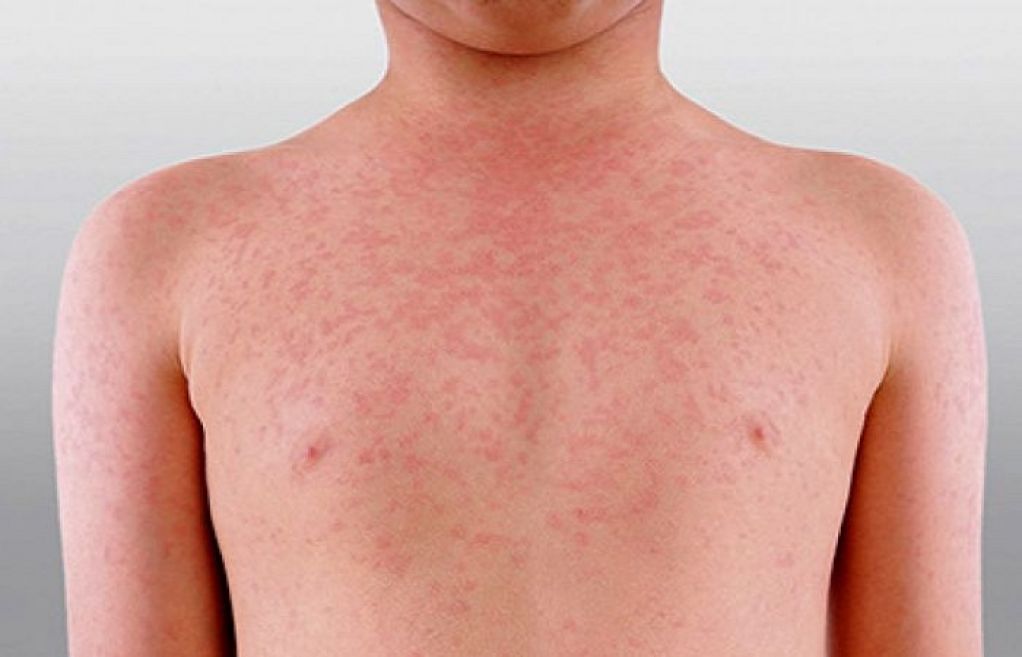
Брюшной тиф — острая кишечная инфекция, вызываемая бактерией Salmonella typhi. Возбудитель поражает лимфатическую систему кишечника, и провоцирует симптомы общей интоксикации, лихорадку, кожные высыпания, увеличение печени и селезенки, в тяжелых случаях — галлюцинации, заторможенность. Диагноз подтверждают при выявлении в лабораторных анализах кала, мочи или крови возбудителя. Лечение включает антибактериальную, дезинтоксикационную и симптоматическую терапию. При раннем распознавании и грамотном лечении прогноз благоприятный, заболевание заканчивается полным выздоровлением.
Характеристика возбудителя и пути передачи
Salmonella typhi — подвижная грамотрицательная палочка со жгутиками семейства Enterobacteriaceae рода Salmonella. Это серьезный человеческий патоген, который способен паразитировать только в естественных условиях в организме человека. В окружающей среде, водоемах жизнеспособность сохраняет несколько месяцев, на фруктах и овощах — до 10 дней. Благоприятная среда для размножения — отдельные продукты: молоко, творог, яйца, мясо, фарш.
Справка! Замораживание и охлаждение не уничтожает брюшнотифозную палочку, но замедляет размножение. На возбудителя губительно действует кипячение, этиловый спирт, аммиак, хлорид ртути.
Источник и резервуар инфекции — человек, в кишечнике которого находятся Salmonella typhi. Для окружающих одинаково опасен больной, как с явными признаками заболевания, так и с бессимптомной стертой формой. Особый риск инфицирования существует в течение 1–5 недели заболевания. Выведение возбудителя из зараженного организма продолжается до момента полного выздоровления, иногда даже дольше. При хронической форме брюшного тифа человек заразен постоянно, и представляет эпидемиологическую опасность для окружающих.
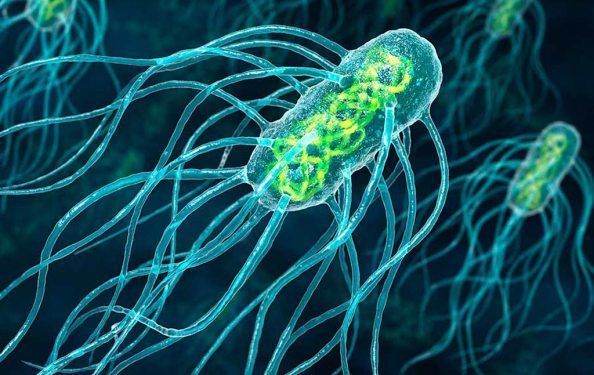
Пути передачи Salmonella typhi — пищевой и водный, реже контактно-бытовой. Проникновение инфекции в организм происходит при употреблении загрязненной воды, пищи (кефира, сметаны, майонеза, йогурта, печенья, мяса, фарша), через рукопожатие, бытовую технику и предметы, столовые приборы. В распространении инфекции принимают участие насекомые, которые переносят на лапках микрочастицы фекалий.
Иммунитет после брюшнотифозной палочки — стойкий. Повторное заболевание возможно через длительный срок после первичного заражения или при попадании в организм высокой дозы Salmonella typhi.
Эпизоды брюшного тифа регистрируют круглогодично, эпидемический подъем наблюдается в летне-осенний период. Распространенность инфекции — повсеместная, однако при пищевых вспышках преимущественно поражаются дети, при водных — взрослые и подростки.
Причины и патогенез брюшного тифа
Заболевание развивается в результате взаимодействия Salmonella typhi с восприимчивым организмом в определенных условиях. Возбудитель через ротовую полость проникает в кишечник, после внедряется в лимфатическую систему нижнего отдела тонкой кишки и паразитирует. Через 2‒12 дней инфекция проникает в кровь, и распространяется по всему телу, провоцируя изменения в паренхиматозных органах: печени, поджелудочной железе, селезенке.
Справка! Попадая в кровь, возбудитель погибает, но выделяет бактериальные токсические вещества, которые приводят к интоксикации организма.
Риск заболевания увеличивается при ослабленном иммунитете, плохой экологической обстановке, переохлаждении, купании в загрязненных бассейнах и водоемах, стрессах, аллергии, после длительного контакта с носителем.
Симптомы
Брюшной тиф принимает разные клинические проявления в зависимости от стадии заболевания, степени интоксикации. Имеет легкое течение, средней тяжести и тяжелое; бывает осложненный и неосложненный.
Инкубационный период длится от 5 до 30 дней (в среднем 10‒14 дней) с последовательным появлением симптомов. Размножение возбудителя в лимфатической системе кишечника сопровождается воспалением, появляются первые признаки заболевания: субфебрильная температура, озноб, мышечная и головная боль.
Начальный период продолжается 4–7 дней. Характеризуется нарастающим интоксикационным синдромом. Пациенты жалуются на вялость, апатию, утрату аппетита, нарушения сна. Головная боль усиливается, уменьшается частота сердечных сокращений. Общее состояние осложняет метеоризм, диарея, запор. Корень языка обложен плотным белым налетом, кожа бледная и сухая.
Период разгара приходится на следующие 9–10 дней. Держится высокая температура, признаки интоксикации ярко-выражены, реакции заторможены. На теле появляются единичные элементы сыпи — красные и розовые пятна в диаметре 2–3 мм, которые кратковременно бледнеют при надавливании. Сыпь в среднем сохраняется до 5 дней, но на протяжении всего периода лихорадки могут появляться новые элементы. Высыпания локализуются на боковых поверхностях туловища, в нижнем отделе грудной клетки, верхней части живота. Центральная и прикорневая часть языка покрыта коричневым налетом, также присутствует отпечаток зубов по краям. Увеличивается печень и селезенка, артериальное давление понижено. Живот вздут, ощущается урчание и боль в правой подвздошной области, происходит непроизвольное мочеиспускание и дефекация. При тяжелой форме заболевания развивается инфекционно-токсический шок.
В период разрешения резко падает температура, уменьшается интоксикация, появляется аппетит, нормализуется сон и общее самочувствие.
Период выздоровления длится 14–21 день. Восстанавливаются размеры печени и селезенки, очищается язык, происходит регенерация эпителия кишечника. У 3–5% пациентов наступает рецидив заболевания. Предвестники рецидива — субфебрильная температура тела, слабость, недомогание, увеличенная печень и селезенка. Рецидив имеет те же клинические признаки, что и острая форма заболевания, но быстрее разрешается.
При неблагоприятных условиях полного выздоровления не происходит, наступает период латенции — бактерии и токсины постоянно выделяются в кровь.
Важно! Риск хронизации брюшного тифа увеличивают возникшие на его фоне заболевания, дисбактериоз, психоэмоциональное перенапряжение, стресс, авитаминоз, антибиотико- и химиотерапия.
Осложнения
При неправильном лечении или применении антибактериальных препаратов, к которым у возбудителя имеется чувствительность, формируется хроническое бактерионосительство. Высокая концентрация Salmonella typhi в организме человека провоцирует судороги, инфекционно-токсический шок, нарушения сердечного ритма, миокардит (воспаление сердечной оболочки).
Другие нежелательные последствия брюшного тифа:
эпидидимит — воспаление в придатке яичка;
орхит — воспаление яичек;
перфорация брюшнотифозной язвы;
тромбофлебит — уплотнение вен;
остеомиелит — воспаление костного мозга;
холецистит — воспаление желчного пузыря;
гепатит — вирусное инфекционное заболевание печени;
менингит — воспаление оболочек спинного и головного мозга;
цистит — воспаление мочевого пузыря;
У беременной женщины заражение Salmonella typhi увеличивает риск преждевременных родов, выкидыша. Смерть может наступить от инфекционно-токсического шока, кишечного кровотечения, разрыва селезенки.
Диагностика
Брюшной тиф определяют по симптоматике и результатам лабораторных анализов. Для выявления возбудителя назначают бактериологическое исследование крови, мочи, кала. В период выздоровления исследуют содержимое двенадцатиперстной кишки. Для установления факта заболевания выполняют серологический тест на антитела к брюшнотифозной бактерии.
При выявлении других осложнений дополнительно назначают рентген легких, фиброгастродуоденоскопию, электрокардиографию.
В первые дни заболевания, особенно до появления сыпи, дифференциальную диагностику проводят с ОРВИ. В период разгара заболевания исключают патологии для которых характерна длительная лихорадка и интоксикация: пневмонию, коллагенозы, паратиф, инфекционный мононуклеоз, сепсис, бруцеллез, сыпной тиф.
Лечение и профилактика
Пациентов с брюшным тифом госпитализируют в инфекционное отделение. Лечение комплексное, и зависит от периода и тяжести течения заболевания. Особое внимание уделяют уходу за пациентом — недопущению пролежней, контролю за состоянием стула, ежедневным туалетом ротовой полости.
Важное условия для быстрого выздоровления — соблюдение постельного режима на весь период лихорадки, обильное питье, сбалансированное витаминизированное. Запрещены физические нагрузки, резкие движения, подъем тяжестей. Сидеть разрешают при нормальной температуре.
Совет! В день необходимо выпивать не менее 1,5 л жидкости. Это может быть негазированная вода, некрепкий чай без сахара, компот, морс.
Этиотропная терапия
С учетом чувствительности Salmonella typhi назначают антибактериальные препараты: фторхинолоны, гликозиды, цефалоспорины, ампициллин. Продолжительность антибактериальной терапии зависит от фенотипа возбудителя, тяжести течения брюшного тифа. С целью недопущения рецидивирования заболевания одновременно проводят вакцинацию.
Для уменьшения интоксикации, нормализации водно-солевого баланса используют дезинтоксикационные смеси (глюкозу, физиологический раствор), для восстановления гемодинамики — глюкокортикостероиды. С учетом клинических проявлений терапию дополняют сердечными, седативными препаратами, витаминными комплексами.
Пациента выписывают из стационара после полного исчезновения симптомов и трехкратных отрицательных результатов исследования кала, мочи и крови. После выписки рекомендуется диспансерное наблюдение.
Профилактика

Для предупреждения распространения брюшного тифа важно соблюдать условия хранения и транспортировки продуктов, нормативы в отношении забора и использования воды в быту и на производстве, контроль над санитарным режимом предприятий общественного питания и пищевой промышленности.
Индивидуальная профилактика инфекции:
соблюдение санитарно-гигиенических норм;
достаточная термическая обработка мясных продуктов;
тщательное мытье сырых овощей и фруктов перед употреблением;
самоизоляция зараженного человека.
В период эпидемических вспышек важно избегать мест массового скопления людей, использовать защитные медицинские маски. Если после длительного контакта с носителем появились типичные признаки инфекции, необходимо немедленно обратиться к врачу.
Читайте также:

