Возбудители кишечного иерсиниоза микробиология
Обновлено: 23.04.2024
Насчитывается 7 видов иерсиний. Из них патогенными для человека являются три вида. Это возбудитель чумы (Yersinia pestis), возбудитель псевдотуберкулеза (Yersinia pseudotuberculosis), возбудитель кишечного иерсиниоза (Y. Enterocolitica).
История изучения иерсиний.
Сам возбудитель был открыт на 80 лет раньше, чем стала известна клиника. Открыты возбудители псевдотуберкулеза были в 1883 году Маллассе и Виньем. Двумя годами позже Эберг описал морфологические изменения, которые развивались в пораженных тканях и заметил сходство этих изменений с таковыми при туберкулезе (специфические гранулемы отличались от туберкулезных тем, что они, как правило, не обызвестлялись, казеозное перерождение, их наступало значительно быстрее, в окружении гранулем не были заметны гигантские клетки. Эти изменения назвали псевдотуберкулезом. Первое время псевдотуберкулезный микроб выделяли от животных (кошек, собак, грызунов). В 1889 году подробно описана морфология этого возбудителя. Несколько позже исследователь Златогор заметил что возбудитель имеет культуральные, биохимические, иммунологические сходства с возбудителем чумы. В 1959 году во Владивостоке возникла крупная вспышка охватившая 300 человек. Заболевание протекало с лихорадкой. Сыпью, поражением суставов. Инфекция имела сходство со скарлатиной. Этот диагноз был отвергнут. Было предположение что заболевание передается пищевым путем. Заболевание условно было названо дальневосточной скарлатиноподобной лихорадкой. Далее было установлено, что эта лихорадка встречается и в Хабаровском крае, Амурской области, на Сахалине. В настоящее время установлено, что болезнь эта встречается повсеместно. В 1966 году был установлено этиология дальневосточной скарлатиноподобной лихорадки опытом самозаражения. Этот опыт произвел профессор ВМА Знаменский.
Возбудителя кишечного иерсиниоза обнаружили в 1923 году в США. В начале классифицировали как атипичные штаммы Posterella pseidotuberculosis. В 1972 году международный комитет по систематике бактерий ввел новое родовое название Yersinia, к которому были причислены возбудители, псевдотуберкулеза.
Объединяющим для иерсинии псевдотуберкулеза и иерсинии кишечного иерсиниоза является то что эти два возбудителя вызывают одинаковые патологические изменения у человека, поэтому трудна их дифференциальная диагностика.
Биохимическая активность гораздо выше у Yersinia enterocolitica чем у Yersinia pseudotberculosis. Различают 5 биохимических вариантов Yersinia enterocolitica , заболевание возникает при инфицировании 2, 3, 4 биоварами.
При разрушении микробной клетки выделяется эндотоксин.
1 и 3 серовары Yersinia pseudotberculosis продуцируют экзотоксин.
Плохо переносят высушивание и нагревание. При температуре выше 60 градусов погибают через 30 минут, до 100 градусов - погибают сразу.
Чувствительны к дезинфицирующим растворам в рабочих концентрациях.
Имеют 2 антигена - 0 (соматический) и Н. Yersinia pseudotberculosis имеют 2 антигена: S и R.
По S-антигену они подразделяются на 6 , а по последним данным на 8 сероваров. В 90% случаев штаммы выделенные от человека принадлежат первому серовару, а в 9% случаев третьему серовару.
R-антиген является общим с Yersinia pestis .
Yersinia enterocolitica имеет 50 сероваров. В патологии человека имеют значение серовары О3, О5, О8, О9.
Эти возбудители чувствительны к антибиотикам из группы левомицетина, аминогликозидов, тетрациклина, цефалоспоринов. К пенициллину и эритромицину они не чувствительны.
Много сходств в эпидемиологическом аспекте. Оба возбудителя широко распространены в окружающей природе и относятся к сапрозоонозам. В естественных условиях болеют многие животные (грызуны, домашние животные). Заражение человека в природных очагах чрезвычайно редко происходит. Грызуны самые восприимчивые к этому возбудителю. У них могут возникать эпизоотии, имеется зимне-весенняя сезонность. Длительно выделяют возбудителей с фекалиями и с мочой. Заражают своими выделениями пищевые продукты и воду.
Возбудители очень неприхотливы, размножаются на предметах обихода, в воде, почве.
Второй резервуар в природе (первый - грызуны) - почва.
Для возникновения заболевания нужно большое количество микробов (это сближает их с условно-патогенными микробами). Чаще заболевания возникают в городах, а не в сельской местности. Наиболее поражаемая часть населения - лица молодого возраста (15-40 лет). Чаще болеют те, которые питаются в общепите.
Заболевание регистрируется круглый год, но чаще с февраля по май.
Человек заражается алиментарным путем. Фактор передачи - пищевые продукты (овощи, салаты, хлеб молочные продукты) и вода.
По механизму передачи иерсиниозы можно отнести к группе кишечных инфекций. Как правило, человек от человека не заражается (зоонозная инфекция). Чаще заболевание возникает как спорадическое, но могут регистрироваться и групповые вспышки, объединенные одним источником питания, а в местности, где возбудитель циркулирует среди грызунов заболевание может носить эндемичный характер с ежегодными подъемами в зимне-весеннее время.
Псевдотуберкулез - это зоонозное инфекционное заболевание вызываемое возбудителем из рода Yersinia , протекающее с интоксикацией, экзантемой, поражением ЖКТ, печени и других органов и нередко принимающее рецидивирующее течение.
Далее основная масса микроорганизмов попадает в желудок. В желудке условия для них неподходящие, они опускаются дальше - в дистальный отдел тонкого кишечника (самые подходящие условия). Начинается следующая фаза патогенеза - фаза адаптации. Часть микробов проникает в слизистый и подслизистый слой, причем воспалительные изменения в этом месте бывают очень значительные. Может развиваться терминальный илеит, у части больных - острый аппендицит. Часть микробов не поникает в толщу тканей, а как бы прилипают к поверхности слизистой. Выделяется экзотоксин и у больных развивается клиника диарейного синдрома. Частично микробы могут заносится в толстую кишку, вызывать там повреждение. Развивается колитический или дизентерийноподобный синдром.
Следующая фаза - фаза регионарной инфекции. Первые три фазы входят в инкубационный период - нет клиники.
Микроорганизмы из стенки кишки проникают в солитарные фолликулы, мезентериальные лимфоузлы. В отдельных случаях микробы остаются только в регионарных лимфоузлах без дальнейшей генерализации. Подобное встречается при латентнопротекающей инфекции.
Если лимфатический барьер микробами преодолевается следующая стадия - фаза гематогенной диссеминации. Начало клинических проявлений, так как при разрушении микробов выделяется эндотоксин. Эндотоксин циркулирует в крови, поражает ЦНС, вегетативную нервную систему, сосуды, печень, почки. Микроб с током крови разносится по организму и попадает главным образом в паренхиматозные органы (богатые ретикулогистиоцитарными клетками). Это приводит к развитию вторичных патологических изменений в этих органах (в печени селезенке, легких). Возбудитель может выделяться из органов: почки - с мочой, кишечник - кал, с желчью, со слюной, с мокротой.
В отдельных случаях у больных со вторичным иммунодефицитом заболевание может принимать септическое течение.
Микроб обладает сильным сенсибилизирующим действием. Третий фактор патогенеза - аллергический. В организме больных выявляются признаки резчайшего раздражения иммунной системы. В клинике отмечается реакции ГНТ в виде гиперартралгий, встречаются реакции ГЗТ (специфические гранулемы). Характерен выраженный иммунный ответ. Это был бактериальный период. Вслед за бактериальным периодом могут развиться реактивные состояния, к которым можно отнести узловатую эритему, синдром Рейтера, моно - или олигоартриты и т.д.
установлено, что Yersinia pseudotberculosis могут являться толчком к развитию системных заболеваний (коллагенозов).
Иммунитет обеспечивается как гуморальными, так и клеточными факторами защиты, причем ведущим является фагоцитоз. Специфические антитела появляются к концу первой недели болезни. Титр нарастает ко второй и третьей неделе.
Иммунитет формируется медленно, нестойкий, сохраняется около года.
Клиническому процессу свойственна волнообразность течения с периодами ремиссии и обострения. Нередки серонегативные случаи, в связи с этим возможны и повторные заболевания. Недавно было установлено, что при поражении организма человека иерсиниями может снижаться функциональная активность макрофагов. Дисбаланс на уровне фагоцитарного звена иммунитета рассматривается как ведущая причина формирования рецидивов.
У погибших больных отмечаются изменения в большинстве органов и систем. Наиболее выражены в лимфатической системе, где формируются специфические гранулемы и микроабсцессы. В других органах поражение носит неспецифический дистрофический характер.
Характерен полиморфизм клинических проявлений. Для псевдотуберкулеза свойственна четкая цикличность периодов болезни.
Возбудитель иерсиниоза. Yersinia enterocolitica. Иерсиниоз. Морфология возбудителя иерсиниоза. Культуральные свойства возбудителя иерсиниоза.
Иерсиниоз — инфекционное заболевание, сопровождающееся диареей, энтеритом, псевдоаппендицитом, илеитом, узловатой эритемой и (иногда) септицемией или острым артритом. Ведущий симптом заболевания — гастроэнтерит.
Возбудитель иерсиниоза (Yersinia enterocolitica) широко распространён в природе, его выделяют от насекомых, моллюсков, ракообразных, птиц, грызунов, собак, кошек, домашних сельскохозяйственных животных (основные хозяева).
Возбудитель иерсиниоза (Yersinia enterocolitica) также обнаруживают в пресной воде. Инфицирование человека происходит фекально-оральным путём. Точные значения распространённости иерсиниоза до сих пор не установлены, так как высеваемость возбудителя из фекалий при гастроэнтеритах не превышает 3%. Подъём заболеваемости отмечают в осенне-зимний период.
В Европе основной резервуар возбудителя иерсиниоза — свиньи, поэтому большинство достоверных случаев заражения связано с употреблением плохо термически обработанной свинины.
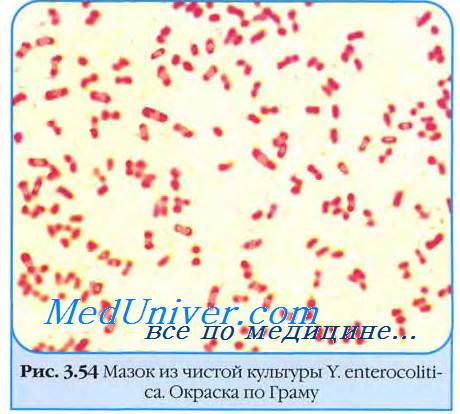
Морфология возбудителя иерсиниоза. Культуральные свойства возбудителя иерсиниоза.
Бактерии возбудителя иерсиниоза хорошо растут на простых питательных средах, на плотных средах образуют мелкие блестящие, часто выпуклые S-колонии с голубоватым оттенком в проходящем свете. Образование R-колоний для бактерий возбудителя иерсиниоза нехарактерно.
При культивировании на среде Эндо (48 ч при 37 "С) вырастают колонии возбудителя иерсиниоза розоватого оттенка. Бактерии иерсиниоза проявляют пектиназную активность, на пектиновом агаре колонии окружены зоной разжижения. При культивировании в жидких питательных средах микроорганизм вызывает их помутнение.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника иерсиниоза. Признаки иерсиниоза. Клинические проявления иерсиниоза. Микробиологическая диагностика при иерсиниозе. Выявление возбудителя иерсиниоза.
В клинической картине иерсиниоза доминирует симптоматика гастроэнтерита. Сопутствующая регионарная лимфаденопатия при иерсиниозе имитирует острый аппендицит.
Диарея при иерсиниозе обусловлена действием термостабильного энтеротоксина, стимулирующего синтез гуанилатциклазы.
Реактивный артрит при иерсиниозе. Кишечная инфекция может привести к септицемии с поражением внутренних органов и тяжёлыми артритами; поражения обычно возникают через 7-14 сут от начала болезни.
Анкилозирующий спондилит при иерсиниозе. В связи со способностью вызывать реактивные артриты многие авторы рассматривают У. enterocolitica как причину некоторых форм анкилозирующего спондилита, тем более что бактерии часто выделяют от подобных больных.

Микробиологическая диагностика при иерсиниозе. Выявление возбудителя иерсиниоза.
Материалом для исследований при иерсиниозе служат кровь, испражнения, продукты питания и вода. Материал засевают на среды Эндо, Плоскирева и жидкую среду обогащения.
Наиболее благоприятная температура для выделения возбудителя иерсиниоза 22-29 С. На средах для изучения подвижности (например, содержащих индол и орнитин) Y. enterocoiltica неподвижны или малоподвижны при 35 "С и подвижны при 25 °С.
После выделения чистой культуры возбудителя иерсиниоза проводят определение основных биохимических свойств возбудителя иерсиниоза.
Дополнительным признаком служит реакция Фогеса-Проскауэра, положительная при 22-28"С. Окончательное типирование возбудителя иерсиниоза осуществляют с помощью агглютинирующих О-антисывороток. Для выявления AT в сыворотке больных используют развёрнутую РА с диагностикумом или РПГА с эритроцитарным диагностикумом. Результат считают положительным при титрах AT 1:400 и выше.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кишечный иерсиниоз – инфекционная болезнь, вызываемая Yersinia enterocolitica, характеризующаяся поражением пищеварительного тракта, тенденцией к генерализации с вовлечением в патологический процесс различных органов и систем. Возбудитель иерсиниоза был описан Д. Шлейфстейном и М. Колеманом (1939).
Таксономия. Yersinia enterocolitica относится к отделу Gracilicutes, семейству Enterobacteriaceae, роду Yersinia.
Культивирование. Y. enterocolitica – факультативный анаэроб. Оптимальным рН среды для его роста является 7,2-7,4. Наиболее благоприятная температура 22-25ºС, что является особенностью этого микроорганизма. Он неприхотлив и растет на простых питательных средах.
Ферментативная активность. Биохимическая активность возбудителя иеосиниоза достаточно высока. В зависимости от отношения к некоторым углеводам различают 5 биохимических вариантов.
Антигенная структура. Бактерии имеют О- и Н-антигены, у некоторых штаммов обнаружен К-антиген. По О-антигену различают более 30 сероваров; от больных чаще всего выделяют 03 и О9 серовары.
Факторы патогенности. Y. enterocolitica имеет эндотоксин, оказывающий энтеротоксическое действие; некоторые штаммы – вещество, соответствующее экзотоксину, обладающее энтеротоксическим и цитотоксическим действием. У иерсиний обнаружен также инвазивный белок. Адгезивная активность иерсиний связана с пилями и белками наружной мембраны. Капсула препятствует фагоцитозу.
Резистентность. Возбудитель иерсиниоза чувствителен к высоким температурам, солнечным лучам, дезинфицирующим средствам, но очень устойчив к действию низких температур: хорошо переносит температуру – 15.20ºС, при 4ºС может размножаться.
Восприимчивость животных. Возбудитель иерсиниоза патогенен для многих животных, но экспериментальной модели для изучения заболевания до сих пор не существует.
Эпидемиология. Первые случаи иерсиниоза были описаны в начале 60-х годов во Франции, Бельгии, Швеции. Сейчас это заболевание встречается во многих странах мира. Y.enterocolitica широко распространена в природе, выделяют ее от многих видов животных и птиц. Обнаруживают иерсиний также в открытых водоемах, где они находятся в симбиозе с инфузориями, рыбами, что позволяет отнести кишечный иерсиниоз к сапронозным инфекциям. Источником инфекции для человека являются в основном домашние животные (свиньи, коровы, кошки).
Механизм передачи инфекции – фекально-оральный, основной путь передачи – пищевой: заболевание может возникнуть при употреблении молока, мяса, фруктов, овощей, даже хранившихся в холодильнике. Возможны также контактно-бытовой (при контакте людей с больными животными) и водный пути передачи. Болеют иерсиниозом люди всех возрастов, но более восприимчивы к нему дети 1.3 лет. Заболевание встречается чаще в холодное время года.
Патогенез. Возбудитель попадает в организм через рот, в нижних отделах тонкой кишки прикрепляется к эпителию слизистой оболочки, внедряется в клетки эпителия, вызывая воспаление. Иногда в процесс вовлекается аппендикс. У людей ослабленных могут развиться сепсис, септикопиемия с образованием вторичных гнойных очагов в мозге, печени, селезенке.
Иммунитет при иерсиниозе изучен мало.
Микробиологическая диагностика. Материалом для исследования служат испражнения, моча, кровь, спинномозговая жидкость. Основной метод диагностики бактериологический, позволяющий идентифицировать возбудителя, определить антибиотикограмму, провести внутривидовую идентификацию (установить серовар, биохимический вариант, фаговар). В качестве вспомогательного применяют серологический метод (РНГА).
Лечение. Назначают антибиотики.
Профилактика. Соблюдение санитарно-гигиенических правил, особенно при хранении и приготовлении пищи.
Кишечный иерсиниоз— острая инфекционная болезнь, характеризующаяся поражением ЖКТ, тенденцией к генерализации с различных органов и систем. Возбудитель кишечного иерсиниоза Yersiniaenterocolitica. Таксономия.Y.enterocolitica относится к отделу Gracilicutes, семейству Enterobacteriaceae, роду Yersinia. Морфологические и тинкториальные свойства. Возбудитель полиморфен: он может иметь форму либо палочки с закругленными концами, либо овоидную с биполярным окрашиванием. Спор не имеет, иногда образует капсулу. Перитрих. Некоторые штаммы имеют пили. Грамотрицателен. Культуральные свойства.Y.enterocolitica — факультативный анаэроб. Наиб. благоприятная темп. 25С. Возбудитель неприхотлив и растет на простых питательных средах. Биохимическая активность. Биохимическая активность возбудителя высокая. Внутри вида по спектру б/х активности: индолообразованию, утилизации эскулина, реакции Фогеса – Проскауэра подразделяются на 5 хемоваров. Основные б/х признаки: расщепление мочевины, ферментация сахарозы, отсутствие ферментации рамнозы, продукция орнитиндекарбоксилазы. Антигенная структура. О- и Н-антигены, у некоторых штаммов обнаружен К-антиген. По О-антигену различают более 30 серогрупп, из которых от больных чаще всего выделяют представителей серогрупп 03, 09, 05. Факторы патогенности. Образует термостабильный эндотоксин. Некоторые штаммы выделяют вещество, соответствующее экзотоксину и обладающее энтеро- и цитотоксическим действием. У иерсиний обнаружены также инвазивный белок и белки, препятствующие фагоцитозу. Адгезивная активность иерсиний связана с пилями и белками наружной мембраны. Резистентность. Чувствителен к высокой температуре, солнечным лучам, дезинфицирующим веществам, но очень устойчив к действию низких температур: хорошо переносит температуру -20 °С. Эпидемиология. Источники болезни для человека - крысы, мыши, животные и птицы. Механизм заражения иерсиниозом фекально-оральный, основным путем передачи является алиментарный: болезнь может возникнуть при употреблении фруктов, овощей, молока, мяса. Но возможны также контактный (при контакте людей с больными животными) и водный пути передачи. Патогенез. Возбудитель попадает в организм через рот, в нижних отделах тонкой кишки прикрепляется к эпителию слизистой оболочки, внедряется в клетки эпителия, вызывая воспаление. Под действием токсинов усиливается перистальтика кишечника и возникает диарея. Иногда в патологический процесс вовлекается аппендикс, развивается аппендицит. Незавершенный фагоцитоз способствует генерализации процесса. У людей со сниженным иммунитетом могут развиться сепсис с образованием вторичных гнойных очагов в мозге, печени и селезенке. Клиника. Различают гастроэнтероколитическую, аппендикулярную и септическую формы. Инкубационный период составляет от 1 до 4 дней. Болезнь начинается остро с повышения температуры тела до 39С, общей интоксикации, рвоты, болей в животе, поноса. Течение продолжительное.Микробиологическая диагностика.Используют бактериологический и серологический методы исследования. Целью бактериологического метода являются идентификация возбудителя, определение антибиотикограммы, внутривидовая идентификация (установление серовара, биохимического варианта, фаговара). Материалом для бактериологического метода исследования служат испражнения, ликвор, кровь, моча, иногда червеобразный отросток. Материал для исследования помешают в фосфатный буфер и подвергают холодовому обогащению. Серологическая диагностика проводится постановкой РНГА, с диагностическим титром 1:160. Важное диагностическое значение имеет наблюдение за нарастанием титра антител в динамике. Лечение. Этиотропная антибиотикотерапия.Возбудитель чумы. Таксономия и характеристика. Микробиологическая диагностика. Специфическая профилактика и лечение. Таксономия: Y.pestis вызывает чуму; отдел Gracilicutes, семейство Enterobacteriaceae, род Yersinia. Возбудитель – Yersinia pestis. Морфологические свойства: грамотрицательные палочки, овоидной формы, окрашиваются биполярно. Подвижны, имеют капсулу, спор не образуют. Культуральные свойства. Факультативные анаэробы. Температурный оптимум +25С. Хорошо культивируются на простых питательных средах. Ферментируют большинство углеводов без образования газа. Психофилы - способны менять свой метаболизм в зависимости от температуры и размножаться при низких температурах. Вирулентные штаммы образуют шероховатые (R) колонии, переходные (RS) и сероватые слизистые гладкие авирулентные (S) формы. Два типа колоний - молодые и зрелые. Молодые с неровными краями. Зрелые колонии крупные, с бурым зернистым центром и неровными краями. На скошенном агаре черед двое суток при +28 С образуют серовато - белый налет, врастающий в среду, на бульоне - нежную поверхностную пленку и хлопковидный осадок. Биохимические свойства: ферментативная активность высокая: ферментация до кислоты ксилозы, синтез плазмокоагулазы, фибринолизина, гемолизина, лецитиназы, сероводород. Рамнозу, мочевину не ферментирует. Антигенная структура. Группа белково-полисахаридных и липополисахаридных антигенов: термостабильный соматический О-антиген и термолабильный капсульный V, W антигены. С W-антигеном связывают вирулентность бактерий. Продуцирует факторы патогенности: фибринолизин, плазмокоагулазу, эндотоксин, экзотоксин, капсулу, V, W антигены. Резистентность: чувствителен к антибиотикам (особенно стрептомицин), нестоек к окружающей среде при высокой температуре. Патогенные свойства: Обладает патогенным потенциалом, подавляет функции фагоцитарной системы, подавляет окислительный взрыв в фагоцитах и беспрепятственно в них размножается. Факторы патогенности контролируются плазмидами трех классов. В патогенезе выделяют три основных стадии - лимфогенного заноса, бактериемии, генерализованной септицемии. Имеют адгезины и инвазины, низкомолекулярные протеины (ингибируют бактерицидные факторы), энтеротоксин. Часть факторов контролируется плазмидами вирулентности. Клинические особенности: Инкубационный период – несколько часов до 8 сут. Различают локальные – кожно-бубонная, бубонная; внешне-диссеминированные – первично-легочная, вторично-легочная и кишечная; генерализованная – первично-септическая, вторично-септическая формы чумы. Региональная лимфоаденопатия, энтероколиты, реактивные артриты, спондилит, лихорадка. Эпидемиология: Чума - классический природноочаговый зооноз диких животных. Основные носители в природе - сурки, суслики, в городских условиях - крысы. В передаче возбудителя - блохи животных, способные заражать человека. Иммунитет: клеточно-гуморальный, ограничен по длительности и напряженности.Микробиологическая диагностика:Бактериоскопическое исследование. Из исследуемого материала готовят мазки, окрашивают по Граму и водным раствором метиленового синего. Бактерии чумы представляют собой грамотрицательные палочки овоидной формы Бактериологическое исследование.Исследуемый материал засевают на чашки с питательным агаром. Посевы инкубируют при 25С. Первичное изучение посевов производят через 10ч. К этому сроку появляются колонии, которые образованы вирулентными R-формами. Мало- и авирулентные бактерии формируют S-формы колоний. Идентификацию чистой культуры проводят по морфологии бактериальных клеток, характеру роста, антигенным и биохимическим свойствам, чувствительности к специфическому фагу и биопробе. На бульоне бактерии образуют пленку; ферментируют многие сахара до кислоты, индола не образуют, желатин не разжижают. Содержат групповой термостабильный соматический антиген и специфический термолабильный капсульный антиген. Биопроба.Проводится для выделения чистой культуры из материала, загрязненного посторонней микрофлорой. Наиболее чувствительными лабораторными животными являются морские свинки, которым материал вводят подкожно. Внутрибрюшинно материал вводят в том случае, если он не загрязнен другими бактериями. После гибели животных отмечают патологические изменения органов и проводят бактериологическое исследование Экспресс-методы лабораторной диагностики: 1.Иммунофлюоресцентный метод позволяет обнаружить присутствие возбудителя как в патологическом материале, так и в объектах окружающей среды (вода, воздух), а также в пищевых продуктах и эктопаразитах. С этой целью используют люминесцентную видоспецифическую противочумную сыворотку, люминесцентные противокапсульную и противосоматическую сыворотку. 2.РПГА - для обнаружения антигенов бактерий в материале с помощью стандартной противочумной сыворотки, антитела которой нагружены на эритроциты. Лечение: антибиотики – стрептомицин, препараты тетрациклинового ряда. Профилактика: специфическая профилактика - живая ослабленная чумная вакцина EV. Имеется сухая таблетированная вакцина для перорального применения. Для оценки иммунитета к чуме (естественного постинфекционного и вакцинального) может применяться внутрикожная аллергическая проба с пестином. Чумной бактериофаг – при идентификации Y.pestis. Чумная сухая вакцина – высушенная живая культура Y.pestis вакцинного штамма EV, используется для профилактики чумы.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Читайте также:

