Возбудители подкожных или субкутанных микозов
Обновлено: 24.04.2024
Возбудители подкожных, или субкутанных, микозов (табл. 18.5) находятся в почве, древесине или на отмирающих, гниющих растениях. Внедряясь в местах микротравмы кожи (повреждения занозой, шипом, внедрение других посторонних тел), они вовлекают в процесс глубокие слои дермы, подкожные ткани, мыш-
Таблица 18.5. Возбудители подкожных, или субкутанных, микозов
Fonsecaea compacta, Fonsecaea pedrosoi, Phialophora verrucosa. Cladophialophora carrionii, Exophiala jeanselmei
Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boydii, Acremonium (Cephalosporium) fatciforme, Leptosphaeria senegalensis, Curvularia spp.
Главным oGpasoM виды Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilttm, Cladophialophora. Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Alternaria, Phoma
цы и фасции. К подкожным микозам относятся споротрихиоз, хромобластомикоз, феогифомикоз и эумикотическая мицетома.
18.3.1. Возбудитель споротрихоза (Sporothrix schenckii)
Споротрихоз (болезнь Шенка) — хроническая болезнь с локальным поражением кожи, подкожной клетчатки и лимфоузлов. Возбудитель (Sporothrix schenckii) впервые описан Шенком в 1898 г.
Морфология и физиология. Sporothrix schenckii— диморфный гриб. В организме больного он растет в дрожжевой (тканевой) форме, образуя сигарообразные, овальные клетки диаметром 2—6 мкм. Выявляются также астероидные тела (10—20 мкм). Астероидные тела образованы дрожжеподобными клетками и окружены лучеобразными радиально расположенными структурами.
Эпидемиология. S. schenckii в мицелиальной форме обитает в почве и на гниющем растительном материале; его находят в древесине,
в воде и воздухе. Распространен в тропиках и субтропиках. Чаще болеют лица, занятые на сельскохозяйственных работах. Возбудитель попадает в участки микроповреждений кожи контактным путем (болезнь работающих с розами). При первичной легочной форме возможно попадание его по аэрогенному механизму.
Патогенез и клиника. На месте проникновения S. schenckii через поврежденную кожу образуются язва неправильной формы, узелки и абсцессы. Гриб распространяется лимфогенным путем. По ходу проксимальных лимфатических путей формируются узелки с последующим их изъязвлением. Наиболее распространенная форма болезни — лимфангический (лимфокож-ный) споротрихиоз. Пораженные участки уплотнены и безболезненны Узелковые поражения кожи могут появляться и при микобактериозах, вызываемых условно-патогенными микобактериями (М. marinum и др.).
Иногда происходит диссеминация возбудителя с развитием висцерального споротрихиоза: поражаются легкие, костная система, органы брюшной полости и мозг. Возможно развитие и первичного легочного споротрихиоза.
Иммунитет. При споротрихозе появляются антитела, развивается ГЗТ.
Чистую культуру гриба, в виде мицелиальной фазы, выделяют путем культивирования на питательных средах при 22—25 "С в течение 7-10 дней (при 37 "С развивается дрожжевая форма гриба). В случае интертестикулярного введения морским свинкам взвеси выращенного мицелия происходит его превращение в дрожжевую форму.
В сыворотке крови больных выявляют антитела в РА,РП, ИФА и др.
Лечение. Локальные поражения лечат йодидом калия, а системные — амфотерицином В.
Профилактика. Профилактика не разработана.
18.3.2. Возбудители хромобластомикоза
Хромобластомикоз (хромомикоз) — хроническая гранулематозная болезнь с поражением кожи, подкожной клетчатки и нижних конечностей.
Возбудители хромомикоза (Fonsecaea com-pacta, Fonsecaea pedrosoi, Phialophora verrucosa, Cladophialophora carrionii, Exophiala jeanselmei, Rhinosporidium seeberi) являются диморфными грибами. Они относятся (наряду с возбудителями феогифомикозов и мицетомы) к демациевым грибам, характеризующимся коричнево-черным оттенком колоний и клеточных стенок элементов гриба. Темный оттенок обусловлен наличием в них меланинов.
Морфология и физиология. Возбудители находятся в тканях и экссудатах в виде скоплений округлых делящихся клеток (диаметр 10 мкм).
Грибы, выращенные на среде Сабуро, образуют пушистые колонии темно-коричневых тонов, состоящие из септированного мицелия и разного типа конидий.
Эпидемиология. Возбудители хромобластомикоза обитают в почве на растениях, в гнилой древесине. Передаются контактным путем. Больной не заразен для окружающих. Чаще заболевания встречаются в тропиках и субтропиках.
Патогенез и клиника. Возбудитель попадает в микротравмы кожи, причем чаще на ступнях и голенях. В течение нескольких месяцев или лет на коже образуются бородавчатые узелки, появляются абсцессы и рубцовые изменения. Вокруг первичного поражения образуются сателлитные изменения в виде цветной капусты.
Иммунитет. При хромомикозе появляются антитела, развивается ГЗТ.
Микробиологическая диагностика. В патологическом материале, обработанном 10% раствором КОН, выявляются коричневые округлые клетки возбудителя и его тела (так называемые склероции) с перегородками. Исключение составляет Exophiala jeanselmei, отличающийся образованием септированных гиф, а также Rhinosporidium seeberi*, образующий спорангии и спорангиоспоры.
При культивировании на агаре Сабуро при 20— 25 °С возбудители хромобластомикоза образуют медленнорастущие колонии (рост 5—30 дней), состоящие из черного септированного мицелия и разного типа конидий.
Лечение. При лечении хромобластомикоза применяют итраконазол, 5-флуцитозин и амфотерицин В. Проводят также хирургическое удаление пораженных участков.
Профилактика. Не разработана.
18.3.3. Возбудители феогифомикоза
Феогифомикоз — микоз, вызванный множеством демациевых (коричнево-пигментированных) грибов, образующих в тканях
Этиологические агенты включают различные демациевые гифомицеты**, особенно представители родов Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilum, Cladophialophora, Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Altemaria, Phoma. Феогифомикоз (феомикотическая киста) развивается после попадания из почвы демациевых грибов в микроповреждения кожи. Образуется безболезненная осумкованная масса, которая некротизируется, и развивается подкожный абсцесс. В тканях, гное обнаруживают коричневые дрожжеподоб-ные клетки, псевдогифы и гифы. Эти грибы могут вызывать оппортунистические инфекции, в том числе синусит (например, виды Bipolaris, Exserohilum, Curvularia, Alternaria у больных с хроническим аллергическим ринитом или им-муносупрессией), и абсцесс мозга при имму-
нодефицитах после ингаляции конидий. Чаще поражения мозга вызывает нейротропный гриб Cladophialophora bantiana.
Микробиологическая диагностика. В патологическом материале (соскобы кожи, биоптаты тканей, мокрота, цереброспинальная жидкость и др.), обработанном 10% раствором КОН, выявляют коричневые септированные гифы. Делают посевы на питательные среды типа Сабуро-декстрозный агар.
Лечение. Хирургическое удаление пораженных участков; назначают амфотерицин В, итраконазол.
18.3.4. Возбудители мицетомы
Возбудителями мицетомы являются де-мациевые грибы (эумикотическая мицетома) или актиномицеты (актиномицетома) родов Actinomyces, Nocardia, Streptomyces, Actinomadura. Среди грибов встречаются: Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boy-dii, Acremonium (Cephalosporium) falciforme, Leptosphaeria senegalensis, Curvularia spp.
Эпидемиология. Возбудители мицетомы обитают в почве и на растениях. Передаются контактным путем. Возможна также аэрогенная передача с поражением дыхательных путей. Мицетома чаще встречается в тропиках и субтропиках.
Патогенез и клиника. Возбудители проникают в организм через поврежденную кожу. Постепенно образуются папулы, глубинные узлы и абсцессы. Деструктивный процесс затрагивает фасции, мышцы и кости. Развивается фибринозная ткань. Чаще поражаются нижние конечности. Стопа отекает и деформируется.
Лечение. При мицетоме, вызванной грибами, применяют 5-флуцитозин, кетоконазол, амфотерицин В. Проводят также хирургическое удаление пораженных участков.
Возбудители подкожных, или субкутанных, микозов (табл. 18.5) находятся в почве, древесине или на отмирающих, гниющих растениях. Внедряясь в местах микротравмы кожи (повреждения занозой, шипом, внедрение других посторонних тел), они вовлекают в процесс глубокие слои дермы, подкожные ткани, мыш-
Таблица 18.5. Возбудители подкожных, или субкутанных, микозов
Fonsecaea compacta, Fonsecaea pedrosoi, Phialophora verrucosa. Cladophialophora carrionii, Exophiala jeanselmei
Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boydii, Acremonium (Cephalosporium) fatciforme, Leptosphaeria senegalensis, Curvularia spp.
Главным oGpasoM виды Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilttm, Cladophialophora. Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Alternaria, Phoma
цы и фасции. К подкожным микозам относятся споротрихиоз, хромобластомикоз, феогифомикоз и эумикотическая мицетома.
18.3.1. Возбудитель споротрихоза (Sporothrix schenckii)
Споротрихоз (болезнь Шенка) — хроническая болезнь с локальным поражением кожи, подкожной клетчатки и лимфоузлов. Возбудитель (Sporothrix schenckii) впервые описан Шенком в 1898 г.
Морфология и физиология. Sporothrix schenckii— диморфный гриб. В организме больного он растет в дрожжевой (тканевой) форме, образуя сигарообразные, овальные клетки диаметром 2—6 мкм. Выявляются также астероидные тела (10—20 мкм). Астероидные тела образованы дрожжеподобными клетками и окружены лучеобразными радиально расположенными структурами.
Эпидемиология. S. schenckii в мицелиальной форме обитает в почве и на гниющем растительном материале; его находят в древесине,
в воде и воздухе. Распространен в тропиках и субтропиках. Чаще болеют лица, занятые на сельскохозяйственных работах. Возбудитель попадает в участки микроповреждений кожи контактным путем (болезнь работающих с розами). При первичной легочной форме возможно попадание его по аэрогенному механизму.
Патогенез и клиника. На месте проникновения S. schenckii через поврежденную кожу образуются язва неправильной формы, узелки и абсцессы. Гриб распространяется лимфогенным путем. По ходу проксимальных лимфатических путей формируются узелки с последующим их изъязвлением. Наиболее распространенная форма болезни — лимфангический (лимфокож-ный) споротрихиоз. Пораженные участки уплотнены и безболезненны Узелковые поражения кожи могут появляться и при микобактериозах, вызываемых условно-патогенными микобактериями (М. marinum и др.).
Иногда происходит диссеминация возбудителя с развитием висцерального споротрихиоза: поражаются легкие, костная система, органы брюшной полости и мозг. Возможно развитие и первичного легочного споротрихиоза.
Иммунитет. При споротрихозе появляются антитела, развивается ГЗТ.
Чистую культуру гриба, в виде мицелиальной фазы, выделяют путем культивирования на питательных средах при 22—25 "С в течение 7-10 дней (при 37 "С развивается дрожжевая форма гриба). В случае интертестикулярного введения морским свинкам взвеси выращенного мицелия происходит его превращение в дрожжевую форму.
В сыворотке крови больных выявляют антитела в РА,РП, ИФА и др.
Лечение. Локальные поражения лечат йодидом калия, а системные — амфотерицином В.
Профилактика. Профилактика не разработана.
18.3.2. Возбудители хромобластомикоза
Хромобластомикоз (хромомикоз) — хроническая гранулематозная болезнь с поражением кожи, подкожной клетчатки и нижних конечностей.
Возбудители хромомикоза (Fonsecaea com-pacta, Fonsecaea pedrosoi, Phialophora verrucosa, Cladophialophora carrionii, Exophiala jeanselmei, Rhinosporidium seeberi) являются диморфными грибами. Они относятся (наряду с возбудителями феогифомикозов и мицетомы) к демациевым грибам, характеризующимся коричнево-черным оттенком колоний и клеточных стенок элементов гриба. Темный оттенок обусловлен наличием в них меланинов.
Морфология и физиология. Возбудители находятся в тканях и экссудатах в виде скоплений округлых делящихся клеток (диаметр 10 мкм).
Грибы, выращенные на среде Сабуро, образуют пушистые колонии темно-коричневых тонов, состоящие из септированного мицелия и разного типа конидий.
Эпидемиология. Возбудители хромобластомикоза обитают в почве на растениях, в гнилой древесине. Передаются контактным путем. Больной не заразен для окружающих. Чаще заболевания встречаются в тропиках и субтропиках.
Патогенез и клиника. Возбудитель попадает в микротравмы кожи, причем чаще на ступнях и голенях. В течение нескольких месяцев или лет на коже образуются бородавчатые узелки, появляются абсцессы и рубцовые изменения. Вокруг первичного поражения образуются сателлитные изменения в виде цветной капусты.
Иммунитет. При хромомикозе появляются антитела, развивается ГЗТ.
Микробиологическая диагностика. В патологическом материале, обработанном 10% раствором КОН, выявляются коричневые округлые клетки возбудителя и его тела (так называемые склероции) с перегородками. Исключение составляет Exophiala jeanselmei, отличающийся образованием септированных гиф, а также Rhinosporidium seeberi*, образующий спорангии и спорангиоспоры.
При культивировании на агаре Сабуро при 20— 25 °С возбудители хромобластомикоза образуют медленнорастущие колонии (рост 5—30 дней), состоящие из черного септированного мицелия и разного типа конидий.
Лечение. При лечении хромобластомикоза применяют итраконазол, 5-флуцитозин и амфотерицин В. Проводят также хирургическое удаление пораженных участков.
Профилактика. Не разработана.
18.3.3. Возбудители феогифомикоза
Феогифомикоз — микоз, вызванный множеством демациевых (коричнево-пигментированных) грибов, образующих в тканях
Этиологические агенты включают различные демациевые гифомицеты**, особенно представители родов Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilum, Cladophialophora, Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Altemaria, Phoma. Феогифомикоз (феомикотическая киста) развивается после попадания из почвы демациевых грибов в микроповреждения кожи. Образуется безболезненная осумкованная масса, которая некротизируется, и развивается подкожный абсцесс. В тканях, гное обнаруживают коричневые дрожжеподоб-ные клетки, псевдогифы и гифы. Эти грибы могут вызывать оппортунистические инфекции, в том числе синусит (например, виды Bipolaris, Exserohilum, Curvularia, Alternaria у больных с хроническим аллергическим ринитом или им-муносупрессией), и абсцесс мозга при имму-
нодефицитах после ингаляции конидий. Чаще поражения мозга вызывает нейротропный гриб Cladophialophora bantiana.
Микробиологическая диагностика. В патологическом материале (соскобы кожи, биоптаты тканей, мокрота, цереброспинальная жидкость и др.), обработанном 10% раствором КОН, выявляют коричневые септированные гифы. Делают посевы на питательные среды типа Сабуро-декстрозный агар.
Лечение. Хирургическое удаление пораженных участков; назначают амфотерицин В, итраконазол.
18.3.4. Возбудители мицетомы
Возбудителями мицетомы являются де-мациевые грибы (эумикотическая мицетома) или актиномицеты (актиномицетома) родов Actinomyces, Nocardia, Streptomyces, Actinomadura. Среди грибов встречаются: Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boy-dii, Acremonium (Cephalosporium) falciforme, Leptosphaeria senegalensis, Curvularia spp.
Эпидемиология. Возбудители мицетомы обитают в почве и на растениях. Передаются контактным путем. Возможна также аэрогенная передача с поражением дыхательных путей. Мицетома чаще встречается в тропиках и субтропиках.
Патогенез и клиника. Возбудители проникают в организм через поврежденную кожу. Постепенно образуются папулы, глубинные узлы и абсцессы. Деструктивный процесс затрагивает фасции, мышцы и кости. Развивается фибринозная ткань. Чаще поражаются нижние конечности. Стопа отекает и деформируется.
Лечение. При мицетоме, вызванной грибами, применяют 5-флуцитозин, кетоконазол, амфотерицин В. Проводят также хирургическое удаление пораженных участков.
Возбудители подкожных, или субкутанных, микозов (табл. 18.5) находятся в почве, древесине или на отмирающих, гниющих растениях. Внедряясь в местах микротравмы кожи (повреждения занозой, шипом, внедрение других посторонних тел), они вовлекают в процесс глубокие слои дермы, подкожные ткани, мыш-
Таблица 18.5. Возбудители подкожных, или субкутанных, микозов
Fonsecaea compacta, Fonsecaea pedrosoi, Phialophora verrucosa. Cladophialophora carrionii, Exophiala jeanselmei
Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boydii, Acremonium (Cephalosporium) fatciforme, Leptosphaeria senegalensis, Curvularia spp.
Главным oGpasoM виды Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilttm, Cladophialophora. Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Alternaria, Phoma
цы и фасции. К подкожным микозам относятся споротрихиоз, хромобластомикоз, феогифомикоз и эумикотическая мицетома.
18.3.1. Возбудитель споротрихоза (Sporothrix schenckii)
Споротрихоз (болезнь Шенка) — хроническая болезнь с локальным поражением кожи, подкожной клетчатки и лимфоузлов. Возбудитель (Sporothrix schenckii) впервые описан Шенком в 1898 г.
Морфология и физиология. Sporothrix schenckii— диморфный гриб. В организме больного он растет в дрожжевой (тканевой) форме, образуя сигарообразные, овальные клетки диаметром 2—6 мкм. Выявляются также астероидные тела (10—20 мкм). Астероидные тела образованы дрожжеподобными клетками и окружены лучеобразными радиально расположенными структурами.
Эпидемиология. S. schenckii в мицелиальной форме обитает в почве и на гниющем растительном материале; его находят в древесине,
в воде и воздухе. Распространен в тропиках и субтропиках. Чаще болеют лица, занятые на сельскохозяйственных работах. Возбудитель попадает в участки микроповреждений кожи контактным путем (болезнь работающих с розами). При первичной легочной форме возможно попадание его по аэрогенному механизму.
Патогенез и клиника. На месте проникновения S. schenckii через поврежденную кожу образуются язва неправильной формы, узелки и абсцессы. Гриб распространяется лимфогенным путем. По ходу проксимальных лимфатических путей формируются узелки с последующим их изъязвлением. Наиболее распространенная форма болезни — лимфангический (лимфокож-ный) споротрихиоз. Пораженные участки уплотнены и безболезненны Узелковые поражения кожи могут появляться и при микобактериозах, вызываемых условно-патогенными микобактериями (М. marinum и др.).
Иногда происходит диссеминация возбудителя с развитием висцерального споротрихиоза: поражаются легкие, костная система, органы брюшной полости и мозг. Возможно развитие и первичного легочного споротрихиоза.
Иммунитет. При споротрихозе появляются антитела, развивается ГЗТ.
Чистую культуру гриба, в виде мицелиальной фазы, выделяют путем культивирования на питательных средах при 22—25 "С в течение 7-10 дней (при 37 "С развивается дрожжевая форма гриба). В случае интертестикулярного введения морским свинкам взвеси выращенного мицелия происходит его превращение в дрожжевую форму.
В сыворотке крови больных выявляют антитела в РА,РП, ИФА и др.
Лечение. Локальные поражения лечат йодидом калия, а системные — амфотерицином В.
Профилактика. Профилактика не разработана.
18.3.2. Возбудители хромобластомикоза
Хромобластомикоз (хромомикоз) — хроническая гранулематозная болезнь с поражением кожи, подкожной клетчатки и нижних конечностей.
Возбудители хромомикоза (Fonsecaea com-pacta, Fonsecaea pedrosoi, Phialophora verrucosa, Cladophialophora carrionii, Exophiala jeanselmei, Rhinosporidium seeberi) являются диморфными грибами. Они относятся (наряду с возбудителями феогифомикозов и мицетомы) к демациевым грибам, характеризующимся коричнево-черным оттенком колоний и клеточных стенок элементов гриба. Темный оттенок обусловлен наличием в них меланинов.
Морфология и физиология. Возбудители находятся в тканях и экссудатах в виде скоплений округлых делящихся клеток (диаметр 10 мкм).
Грибы, выращенные на среде Сабуро, образуют пушистые колонии темно-коричневых тонов, состоящие из септированного мицелия и разного типа конидий.
Эпидемиология. Возбудители хромобластомикоза обитают в почве на растениях, в гнилой древесине. Передаются контактным путем. Больной не заразен для окружающих. Чаще заболевания встречаются в тропиках и субтропиках.
Патогенез и клиника. Возбудитель попадает в микротравмы кожи, причем чаще на ступнях и голенях. В течение нескольких месяцев или лет на коже образуются бородавчатые узелки, появляются абсцессы и рубцовые изменения. Вокруг первичного поражения образуются сателлитные изменения в виде цветной капусты.
Иммунитет. При хромомикозе появляются антитела, развивается ГЗТ.
Микробиологическая диагностика. В патологическом материале, обработанном 10% раствором КОН, выявляются коричневые округлые клетки возбудителя и его тела (так называемые склероции) с перегородками. Исключение составляет Exophiala jeanselmei, отличающийся образованием септированных гиф, а также Rhinosporidium seeberi*, образующий спорангии и спорангиоспоры.
При культивировании на агаре Сабуро при 20— 25 °С возбудители хромобластомикоза образуют медленнорастущие колонии (рост 5—30 дней), состоящие из черного септированного мицелия и разного типа конидий.
Лечение. При лечении хромобластомикоза применяют итраконазол, 5-флуцитозин и амфотерицин В. Проводят также хирургическое удаление пораженных участков.
Профилактика. Не разработана.
18.3.3. Возбудители феогифомикоза
Феогифомикоз — микоз, вызванный множеством демациевых (коричнево-пигментированных) грибов, образующих в тканях
Этиологические агенты включают различные демациевые гифомицеты**, особенно представители родов Exophiala, Phialophora, Wangiella, Bipolaris, Exserohilum, Cladophialophora, Phaeoannellomyces, Aureobasidium, Cladosporium, Curvularia, Altemaria, Phoma. Феогифомикоз (феомикотическая киста) развивается после попадания из почвы демациевых грибов в микроповреждения кожи. Образуется безболезненная осумкованная масса, которая некротизируется, и развивается подкожный абсцесс. В тканях, гное обнаруживают коричневые дрожжеподоб-ные клетки, псевдогифы и гифы. Эти грибы могут вызывать оппортунистические инфекции, в том числе синусит (например, виды Bipolaris, Exserohilum, Curvularia, Alternaria у больных с хроническим аллергическим ринитом или им-муносупрессией), и абсцесс мозга при имму-
нодефицитах после ингаляции конидий. Чаще поражения мозга вызывает нейротропный гриб Cladophialophora bantiana.
Микробиологическая диагностика. В патологическом материале (соскобы кожи, биоптаты тканей, мокрота, цереброспинальная жидкость и др.), обработанном 10% раствором КОН, выявляют коричневые септированные гифы. Делают посевы на питательные среды типа Сабуро-декстрозный агар.
Лечение. Хирургическое удаление пораженных участков; назначают амфотерицин В, итраконазол.
18.3.4. Возбудители мицетомы
Возбудителями мицетомы являются де-мациевые грибы (эумикотическая мицетома) или актиномицеты (актиномицетома) родов Actinomyces, Nocardia, Streptomyces, Actinomadura. Среди грибов встречаются: Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boy-dii, Acremonium (Cephalosporium) falciforme, Leptosphaeria senegalensis, Curvularia spp.
Эпидемиология. Возбудители мицетомы обитают в почве и на растениях. Передаются контактным путем. Возможна также аэрогенная передача с поражением дыхательных путей. Мицетома чаще встречается в тропиках и субтропиках.
Патогенез и клиника. Возбудители проникают в организм через поврежденную кожу. Постепенно образуются папулы, глубинные узлы и абсцессы. Деструктивный процесс затрагивает фасции, мышцы и кости. Развивается фибринозная ткань. Чаще поражаются нижние конечности. Стопа отекает и деформируется.
Лечение. При мицетоме, вызванной грибами, применяют 5-флуцитозин, кетоконазол, амфотерицин В. Проводят также хирургическое удаление пораженных участков.
В зависимости от локализации грибов, первичной колонизации организма грибами, а также от аллергизирующих и токсических свойств грибов можно выделить следующие заболевания.
Поверхностные микозы, или кератомико-зы — поражения поверхностных слоев кожи и волос.
Эпидермофитии (эпидермомикозы, дерматоми-козы) — поражения эпидермиса, кожи и волос.
Подкожные, или субкутанные, микозы, вовлекающие в процесс дерму, подкожные ткани, мышцы и фасции.
Системные, или глубокие, микозы, при которых поражаются внутренние органы и ткани.
Аллергии, вызванные грибами (пневмоал-лергии и дермоаллергии).
Микотоксикозы — пищевые интоксикации, вызванные токсинами грибов.
18.1. Возбудители поверхностных микозов
Возбудителями поверхностных микозов (кератомикозов) являются кератомицеты — малоконтагиозные грибы, поражающие поверхностные отделы рогового слоя эпидермиса и поверхность волоса (табл. 18.1).
Лечение поверхностных микозов. Лечение направлено на удаление пораженных участков с помощью кератолитических средств. Применяют препараты, содержащие дисульфид селена, тиосульфат, амфотерицин В; салициловую кислоту. Противогрибковый эффект достигается применением нитрата ми-коназола, подавляющего синтез эргостерола. При инфекциях, вызванных Piedraia hortae или Trichosporon beigelii эффективно удаление волос бритвой и соблюдение личной гигиены.
18.1.1. Возбудитель разноцветного лишая (Malassezia furfur)
Malassezia furfur (Pityrosporum orbicularae) — широко распространенный дрожжеподобный липофильный гриб, обитающий в норме на коже человека. Чаще гриб находят в областях тела с повышенным количеством сальных желез из-за потребности его в сложных жирных кислотах. Кроме М. furfur различают еше 6 видов.
М. furfur может поражать поверхностные отделы рогового слоя эпидермиса. Вызывает разноцветный (пестрый, отрубевидный) лишай, характеризующийся появлением на коже туловища, шее, руках розовато-желтых невоспалительных пятен. Кроме гиперпиг-ментированных пятен образуются и гипопиг-
Таблицу 18.1. Характеристика кератпмииетов
Вид гриба
Форма гриба в ткани
В роговом слое эпидермиса короткие, изогнутые гифы и дрожже-подобные клетки
В роговом слое эпидермиса темные, септированные гифы и почкующиеся клетки
На волосе черные узелки, содержащие аски
Вокруг волоса желтые узелки, содержащие фрагменты мицелия и артроконидии
ментированные пятна. При соскабливании на пятнах появляются чешуйки, похожие на отруби, в которых находятся дрожжеподоб-ные клетки и псевдомицелий в виде коротких, слегка изогнутых нитей.
Микробиологическая диагностика. В чешуйках, обработанных 20% щелочью, выявляются короткие, слегка изогнутые гифы и дрожже-подобные почкующиеся клетки М. furfur. Культивирование проводят на средах, содержащих твин 80 и липидные компоненты. Можно использовать среду Сабуро с тетрациклином. После посева в среду добавляют несколько капель стерильного оливкового масла. Рост отмечается через неделю в виде белых сливкообразных колоний, состоящих из овальных, бутылкообразных почкующихся клеток (2x6 мкм). Истинный мицелий отсутствует.
18.1.2. Возбудитель черного лишая (Exophiala werneckii)
Возбудитель черного лишая — Exophiala (Phaeoanellomyces) werneckii. Встречается в тропиках. Растет в роговом слое эпидермиса в виде почкующихся клеток и фрагментов коричневых, ветвистых, септированных гиф. На ладонях и подошвах появляются коричневые или черные пятна. Гриб образует меланин, растет на сахарных средах в виде коричневых, черных колоний. Колонии состоят из дрожже-подобных клеток. В старых культурах преобладают мицелиальные формы и конидии.
Микробиологическая диагностика. Выявление Е. werneckii проводится путем микроскопического изучения мазка из клинического материала, обработанного гидроокисью калия.
Лечение. Назначают антимикотики местного применения.
18.1.3. Возбудитель черной пьедры (Piedraia hortae)
Черная пьедра (пьедраиоз) — поверхностная инфекция волос, вызываемая Piedraia hortae. Встречается в тропических регионах Южной Америки и Индонезии. Колонизация волоса, вплоть до внедрения гриба в кутикулу, происходит в результате полового размножения гриба (телеоморфа). Появляются овальные, крупные (размер до 50 мкм), аски, которые содержат веретенообразные аскоспоры. Культуры, растущие на питательных средах, например на среде Сабуро, размножаются
бесполым путем (анаморфа). Колонии мелкие, темно-коричневые, с бархатистыми краями. Состоят из темно-коричневого мицелия с хламидоспорами.
Главным признаком черной пьедры является наличие плотных черных узелков (диаметр 1 мм) на инфицированном волосе. Узелки состоят из темно-бурых, септированных, ветвящихся нитей толщиной 4—8 мкм и асков.
Микробиологическая диагностика. Выявление P. hortae. проводится путем микроскопического исследования пораженных волос.
Лечение. Назначают антимикотики местного применения.
18.1.4. Возбудитель белой пьедры (Trichosporon beigelii)
На питательной среде, например на среде Сабуро, образуются кремовые и серые морщинистые колонии, состоящие из септированного мицелия, артроконидий и бластоконидий.
Микробиологическая диагностика. Выявление Т. beigelii проводится путем микроскопического исследования пораженного волоса и по биохимической активности чистой культуры гриба.
Лечение. Назначают антимикотики местного применения, например клотримазол.
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
Виды глубоких микозов
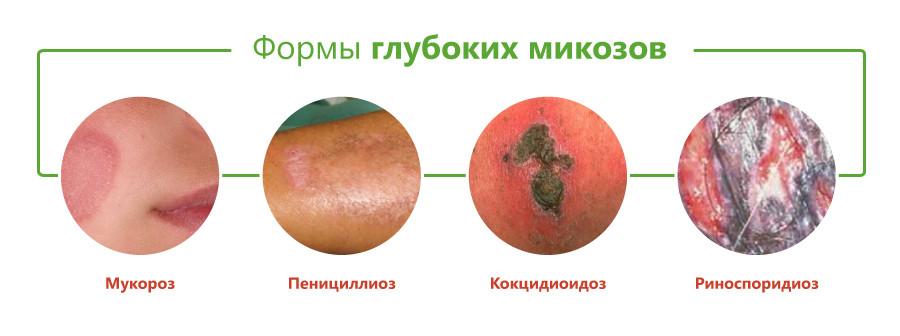
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
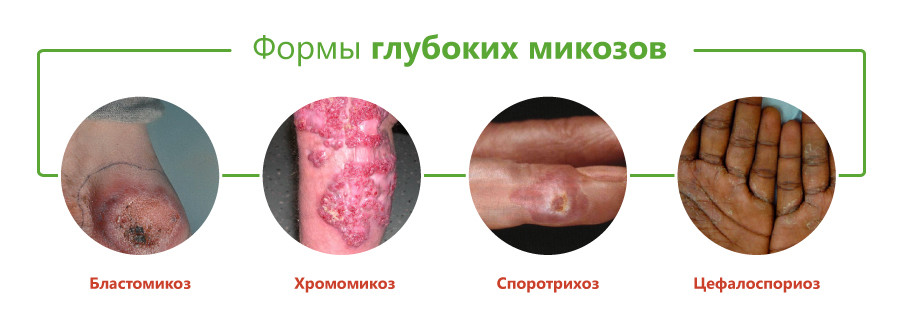
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
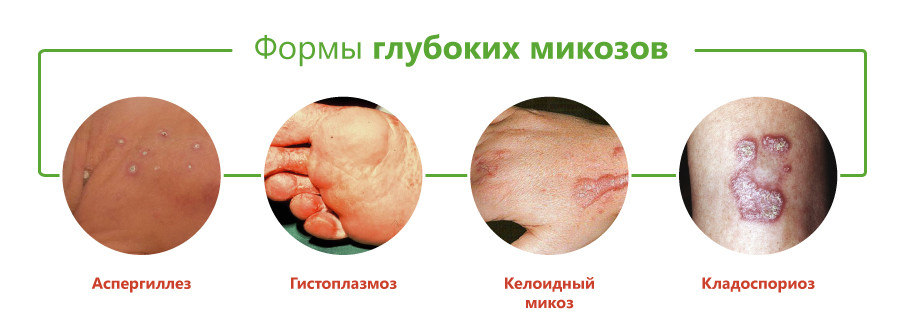
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Читайте также:

