Возбудителями холеры являются риккетсии
Обновлено: 18.04.2024
Холера - инфекция вызванная Vibrio cholerae: диагностика, лечение, профилактика
Вибрионы — мелкие грамотрицательные изогнутые подвижные оксидаза-положительные палочки. Существует более восьми видов вибрионов. Для человека наиболее патогенны Vibrio cholerae и V. parahaemolyticus.
Выделяют серогруппы холерного вибриона (Vibrio cholerae), различающиеся по строению соматического О-антигена. Холеру вызывают только O1 и 0139 серогруппы. Вибрионы выживают в солянокислой среде желудка, проникают через слизь к эпителию тонкой кишки, прикрепляются к нему посредством GM1-ганглиозида и начинают вырабатывать полимерный белковый токсин (холерный токсин), стимулирующий повышенный синтез внутриклеточной аденилатциклазы, в результате чего увеличивается секреция воды и электролитов в просвет кишечника. Эпидемиология инфекции вызванной Vibrio cholerae.
Холерой болеют исключительно люди. Заболевание передаётся через заражённую воду и пищу (особенно морские продукты). Чаще всего инфекцию регистрируют в развивающихся странах, где население в недостаточной мере соблюдает санитарные нормы и отсутствует необходимое количество безопасных источников водоснабжения. Эпидемия часто возникает при изменении условий окружающей среды, при этом деятельность человека (войны, исход беженцев, миграция населения) способствует распространению инфекции. Периодически возникали пандемии холеры, в настоящее время идёт седьмая пандемия.
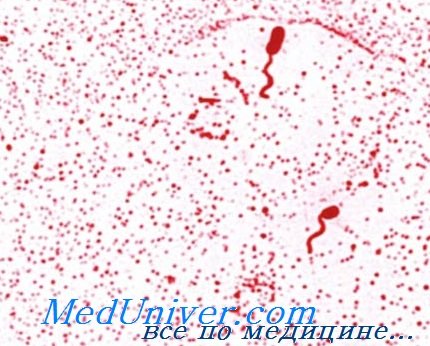
Возбудитель холеры - Vibrio cholerae
Клинические признаки холеры. Большинство заболеваний, вызываемых V. cholerae, протекает в лёгкой форме или бессимптомно. Клиника холеры характеризуется появлением обильного безболезненного жидкого стула (до 20 л в день), который может сопровождаться рвотой. Со временем развивается тяжёлое обезвоживание организма, осложняющееся электролитными нарушениями.
Диагностика инфекции вызванной Vibrio cholerae. В эндемичных регионах диагностика заболевания основана на данных клинической картины. Методом лабораторной экспресс-диагностики холеры является иммобилизация вибрионов группоспецифической антисывороткой в копрофильтрате. Для культивирования микроорганизма используют селективные среды, содержащие цитрат тиосульфата, соли жёлчи и сахарозу или обогащенный щелочной пептонный бульон.
Для подтверждения диагноза исследуют также биохимические свойства возбудителя и проводят серотипирование.
Лечение холеры. Проводят пероральную регидратацию растворами солей и глюкозы; тяжелобольным пациентам рекомендовано внутривенное введение жидкости. Применяют тетрациклин, ципрофлоксацин (коротким курсом), которые снижают тяжесть клинических проявлений.
Профилактика и контроль инфекции вызванной Vibrio cholerae. Для профилактики эпидемий холеры большое значение имеет санитарное просвещение населения и использование безопасных источников водоснабжения. В настоящее время проходят клинические испытания нескольких вакцин (живых ослабленных; вакцин, состоящих их субъединиц холерного токсина).
Видео эпидемии холеры и их значение
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Брюшной тиф: причины появления, симптомы, диагностика и способы лечения.
Определение
Брюшной тиф – это острое инфекционное заболевание, проявляющееся лихорадкой и симптомами интоксикации. Его возбудителями являются бактерии Salmonella Typhi, которые обнаруживаются в воде, мясных и молочных продуктах. В организме человека бактерии начинают выделять эндотоксин, который вызывает симптомы заболевания.
Бактерии чрезвычайно устойчивы к неблагоприятным факторам окружающей среды, резким перепадам температуры, но при этом они погибают при кипячении.
Причины появления брюшного тифа
Источниками инфекции чаще всего являются больные люди или носители бактерий.
Механизм передачи – фекально-оральный, возбудитель выделяется в окружающую среду с мочой, фекалиями, зачастую бактерии остаются на плохо вымытых руках и попадают через продукты питания в рот.
Редко и в основном среди детей болезнь может распространяться контактно-бытовым путем - через посуду и предметы гигиены. Значимую роль в распространении брюшного тифа играют мухи, которые разносят микрочастицы фекалий на лапках, поэтому пик заболеваемости приходится на летне-осенний период.
Брюшной тиф встречается повсеместно, но больше всего он распространен в странах с плохой санитарной обстановкой и низким уровнем гигиены, в перенаселенных городах с отсутствием доступа к чистой питьевой воде.
Классификация заболевания
Существует три формы течения болезни:
- Типичное течение. Характеризуется медленно нарастающей лихорадкой, тяжелыми симптомами интоксикации, типичными поражениями желудочно-кишечного тракта и кожных покровов.
- Атипичное течение:
- стертая форма (заболевание протекает легче, лихорадка может отсутствовать, симптомы поражения желудочно-кишечного тракта выражены слабо);
- бессимптомная форма (симптомов нет совсем, но в крови выявляются специфические антитела);
- носительство Salmonella Typhi.
- Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
По характеру течения выделяют:
- Циклический брюшной тиф (наиболее часто встречающийся вариант) - характеризуется циклическими патологическими изменениями в кишечнике в среднем в течение 6 недель. Цикл проходит стадии от постепенного формирования язв на слизистой кишечника до полного их заживления и выздоровления больного.
- Рецидивирующий брюшной тиф (встречается в 10–15% случаев) - характеризуется возобновлением симптоматики после периода нормализации температуры в течение не менее 14 дней. В среднем наблюдается до 5 рецидивов, но протекают они легче первого проявления болезни.
Симптомы брюшного тифа
Симптомы брюшного тифа обычно развиваются через 1-2 недели после заражения человека бактериями Salmonella typhi.
При типичном течении заболевания выделяют начальный период, который длится около недели и характеризуется ежедневно нарастающей лихорадкой (температура тела до 40–40,5оС) и симптомами интоксикации.
К симптомам интоксикации относят головную боль, слабость и повышенную утомляемость, боль в мышцах, потливость, потерю аппетита и веса, нарушение сна.
В ряде случаев отмечается снижение артериального давления, появляются сухой кашель, болезненность в нижних отделах живота и запор.
В разгар болезни пациенты жалуются на заторможенность, сонливость, оглушенность. Характерными симптомами являются бледность кожи и одутловатость лица.
Поражение желудочно-кишечного тракта проявляется белым налетом и отечностью языка. В животе отмечается характерное урчание, болезненность, вздутие, стул становится жидким, зеленоватым.
На 8–10-й день болезни на коже груди, живота, реже на конечностях появляется красноватая сыпь.
Острая стадия заболевания продолжается около 1–2 недель.

В период выздоровления к больному возвращается аппетит, нормализуется сон. Однако остается выраженная слабость, эмоциональная неустойчивость. Длительное время может сохраняться субфебрильная температура тела (не выше 37,5оС).
Диагностика брюшного тифа
Установление диагноза начинается с осмотра больного, сбора жалоб, истории болезни, обязательного учета предыдущих поездок, контактов с заболевшими людьми, употребления зараженных продуктов питания.
Для подтверждения диагноза врач назначит лабораторные и инструментальные методы обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой (помогает выявить воспалительные изменения).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.

Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
- R. Prowazekii – вызывает эпидемический (вшивый) сыпной тиф и его отдаленный рецидив - болезнь Брилла
- R. Typhi – вызывает эндемический (крысиный, блошиный) сыпной тиф
- R. Sibirica – вызывает североазиатский клещевой риккетсиоз
- R. Conorii – вызывает марсельскую лихорадку
- R. Rickettsii – вызывает пятнистую лихорадку Скалистых гор
- R. Australis – вызывает австралийский клещевой риккетсиоз
- R. Quintana (Rochalimea quintana) – вызывает волынскую лихорадку
- R. Akari – вызывает везикулезный риккетсиоз
- R. Japonica — вызывает японскую пятнистую лихорадку
- R. Orientalis – вызывает цуцугамуши
- R. Burneti (Coxiella burnetii) – вызывает Ку-лихорадку
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Симптомы риккетсиозов
Риккетсиозы группы сыпного тифа
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Холера (cholera) — острая кишечная антропонозная инфекция с фекально-оральным механизмом передачи возбудителя, для которой характерно развитие острого гастроэнтерита с нарушением водно-электролитного баланса с быстрым развитием обезвоживания. Относится к
Холера (cholera) — острая кишечная антропонозная инфекция с фекально-оральным механизмом передачи возбудителя, для которой характерно развитие острого гастроэнтерита с нарушением водно-электролитного баланса с быстрым развитием обезвоживания. Относится к особо опасным конвенционным болезням.
В России отмечается стабилизация эпидемического процесса с 1988 г. и заболевания холерой носят в основном завозной и спорадический характер. За последние 20 лет выявлено более 100 случаев завоза в семь регионов страны. Тяжелой была эпидемия холеры в Дагестане в 1994 г., когда в результате заноса заболевания паломниками, которые совершали хадж в Саудовскую Аравию, заболело 2359 человек.
Этиология. Возбудитель холеры Vibrio cholerae — относится к роду Vibrio, семейства Vibrionaceae, серогруппа 01 биоваров cholerae (классический и eltor). В последние годы до 80% всех случаев холеры были вызваны вибрионом Эль-Тор. По антигенной структуре вибрионы холеры подразделяются на три серовара: Инаба, Огава и Гикошима. Холерный вибрион имеет форму запятой, благодаря наличию жгутика обладает хорошей подвижностью, аэроб, спор не образует, грамотрицателен, способен к очень быстрому размножению, оптимальная температура роста 37 °C. Хорошо растет на питательных средах, имеющих слабощелочную реакцию, разжижает желатин, разлагает крахмал, образует индол, восстанавливает нитраты в нитриты, лизируется специфическими фагами. Из факторов патогенности наибольшее значение имеет экзотоксин — холероген. Возбудитель содержит также эндотоксин, имеющий ведущую роль в развитии постинфекционного иммунитета. Вибрион погибает при кипячении, хорошо переносит низкие температуры и замораживание. Под влиянием света, воздуха и при высушивании холерные вибрионы гибнут в течение нескольких дней. Холерный вибрион чувствителен к хлорсодержащим дезинфицирующим средствам. В воде поверхностных водоемов, иле и в opганизме некоторых гидробионтов возбудитель не только длительно сохраняется, но и размножается. Штаммы, которые циркулируют во внешней среде, слабо вирулентны. На пищевых продуктах вибрионы сохраняются в течение 2–5 дней, на помидорах и арбузах под действием солнечного света вибрионы погибают через 8 ч. Заражение возможно при употреблении рыбы, раков, креветок, устриц, выловленных в загрязненных водоемах и не подвергшихся термической обработке. Вибрионы длительно сохраняются в открытых водоемах, в которые стекают канализационные воды и когда вода прогревается более 17 °С.
В последние годы регистрируются вспышки диарейных заболеваний, которые вызываются холерными вибрионами не О1, а О139 серогруппы. Течение заболевания по своим клинико-эпидемиологическим особенностям не отличается от холеры. Эксперты ВОЗ полагают, что распространение заболеваний, вызванных холерным вибрионом О139, становится реальной угрозой, идентичной той, что произошла с вибрионом Эль-Тор в 1961 г. Вибрионы по отношению к холерным фагам подразделяются на пять основных фаготипов. Отмечаются вибрионы, которые не агглютинируются поливалентной холерной сывороткой О, так называемые НАГ-вибрионы, которые по морфологическим и культуральным признакам, а также по ферментативной активности не отличаются от холерных вибрионов, имеют одинаковый с ними Н-антиген, но относящийся к другим О-группам. В настоящее время установлено свыше 60 серологических О-групп НАГ-вибрионов. Эти вибрионы могут вызывать холероподобные заболевания.
Эпидемиология. Источником инфекции являются больные типичной или стертой формой холеры, вибриононосители (реконвалесцентные, острые, хронические). Возбудитель выделяется в окружающую среду с испражнениями, особенно лицами с типичной формой болезни в первые 4–5 суток. Больные стертыми, атипичными формами болезни опасны благодаря активному образу жизни и контактам с окружающими. В этом же состоит и эпидемическая опасность вибриононосителей, однако хроническое носительство формируется крайне редко.
Механизм передачи — фекально-оральный, основной путь передачи — водный, реже пищевой и контактно-бытовой. Имеет значение не только употребление контаминированной возбудителем воды, но и использование ее для мытья посуды, овощей, фруктов, купание в загрязненных водоемах. Холера имеет склонность к эпидемическому распространению. Вспышки чаще возникают в теплое время года.
Восприимчивость человека к холере высокая. Чаще подвержены заболеванию лица с пониженной кислотностью желудочного сока, некоторыми формами анемии, глистными инвазиями и алкоголизмом. После перенесенного заболевания формируется типоспецифический антимикробный и антитоксический иммунитет, который сохраняется в течение одного года.
Патогенез и патоморфология. Возбудитель проникает в организм человека с инфицированной пищей или водой, преодолевает кислотный барьер, чему способствуют заболевания желудка, которые сопровождаются пониженной кислотностью. Наиболее тяжело протекает холера у лиц, злоупотребляющих алкоголем или перенесших резекцию желудка. В слабощелочной среде тонкой кишки вибрион адгезируется на кайме эпителиоцитов и размножается. Адгезируясь на энтероцитах, холерные вибрионы используют ферментные звенья последних для генерирования энергии синтеза собственных структур. До сих пор остается спорным вопрос, приводит ли сама по себе адгезия к кишечной секреции. Исследования с рекомбинантными, аттенуированными штаммами холерного вибриона, разработанными с целью получения оральных вакцин, показали, что эти штаммы хорошо адгезируются, но не вызывают диареи. Холерные вибрионы размножаются и выделяют холерный токсин. Различают три токсические субстанции: 1) эндотоксин (липополисахарид); 2) экзотоксин (холероген); 3) фактор проницаемости. Описаны также другие токсины холерного вибриона: zot, оказывающий влияние на плотные соединения клеток и регулирующих их проницаемость, а также добавочный токсин ace, вызывающий увеличение тока короткого замыкания в камере Юссинга. Вероятно, это токсин-блокатор натриевого насоса, о котором сообщал Филлипс еще в 60-х годах. Выявлено расположение генов этих токсинов на фрагменте хромосомы. В основе клинических проявлений холеры лежит синдром электролитной диареи. Развитие диареи заключается в гиперсекреторных процессах, которые обусловлены активацией фермента аденилатциклазы в эпителиальных клетках тонкой кишки под действием холерогена и накоплением цАМФ, приводящего к повышенной секреции воды и электролитов в просвет кишки. В исследованиях (D. Powelletal., 1994; CSeurs. G. Kaper., 1996) подробно описаны биохимические свойства и биологическое действие холерного токсина. Через систему циклических нуклеотидов он стимулирует секрецию хлора, тормозит абсорбцию эпителиоцитами электронейтрального хлористого натрия и модулирует их цитоскелет (микротрубочки), вызывает накопление внутриклеточного кальция. Это, в свою очередь, определяет повышение секреторного ответа, так как кальций стимулирует образование циклических нуклеотидов. Кальций и белок кальмодулин активируют фосфолипазу, которая вызывает фосфорилирование протеинов с увеличением проницаемости апикальных мембран энтероцитов крипт, что приводит к гиперсекреции воды и электролитов. На увеличение синтеза циклических нуклеотидов влияют брадикинин, каллидин, вазоактивный интестинальный пептид. Доказано, что диарея возникает также за счет высвобождения серотонина, который в свою очередь стимулирует образование простагландина Е2. Роль серотонина в качестве важнейшего медиатора гиперсекреции в тонкой кишке при действии холерного токсина доказывается успешным применением антогонистов серотониновых рецепторов. При холере имеет место изотоническое обезвоживание. По современным представлениям, холерная диарея обусловлена усилением секреции кишечного сока (ионов натрия, бикарбоната, калия хлора воды), ускорением физиологической десквамации энтероцитов, повышением проницаемости мембран, а также замедлением обратного всасывания ионов натрия, хлора и воды. У больных отмечаются: тяжелый метаболический ацидоз, сгущение крови, повышение ее удельного веса, ухудшение реологических свойств крови, гипокалиемия, повышение содержания белка и др. Потери жидкости с испражнениями и рвотными массами за короткий срок могут достигать объемов, которые не встречаются при диареях другой этиологии. Как следствие дегидратации развиваются значительная гемоконцентрация, гиповолемия, гипоксия, тромбогеморрагический синдром и острая почечная недостаточность. Включаются дополнительные механизмы защиты от обезвоживания и потери электролитов:
а) снижение температуры тела — это приводит к уменьшению естественной перспирации (в сутки теряется около 1,5 литров пота вместе с натрием, калием и другими электролитами);
б) появляется сухость слизистых оболочек рта, глаз, мочеполовых органов (снижена секреция всех желез);
в) развивается олигурия вплоть до анурии.
Однако эти механизмы защиты не спасают, так как коварство холерного вибриона в том, что его токсин (холероген), соединившись с рецепторами эпителиоцитов, вызывает продолжительную гиперсекрецию жидкости и электролитов из крипт тонкого кишечника в течение 18–24 часов. За этот период организм без лечения (регидратации) погибает.
Методом оптической и электронной микроскопии выявлены функциональные изменения в структурах сердца, почек, надпочечников, гипоталамических ядер и гипофиза. Однако все эти изменения являются вторичными, регуляторными, защитными и направлены на восстановление водно-солевого гомеостаза. Эти нарушения при холере никак не связаны с прямым токсическим влиянием на структуры внутренних органов, а обусловлены дегидратацией.
Именно такой подход к пониманию патогенеза холеры — признание первичности дегидратации и дисбаланса электролитов — позволил разработать патогенетическую регидратационную терапию, которая направлена на устранение основной причины патологии.
У 80% людей холера протекает в легкой или умеренной форме. У 10–20% людей развивается тяжелая водянистая диарея с признаками дегидратации. В соответствии с классификацией холеры В. И. Покровского различают четыре степени обезвоживания: I степень предполагает потерю жидкости до 3% от массы тела, II степень — 4–6%, III степень — 7–9%, IV степень (декомпенсированное обезвоживание) — 10% и более.
Обезвоживание I степени выявляется наиболее часто, при этом многие симптомы болезни не выражены и заболевание носит абортивный характер. У некоторых больных отмечается продромальный период продолжительностью около суток, для которого характерны головокружение, недомогание, слабость, тошнота. Первым симптомом болезни является нарушение стула, который у 2/3 больных бывает водянистым и у 1/3 — кашицеобразным. У 5% больных стул может быть оформленным. Частота диареи от 5 до 10 раз в сутки. Длительность заболевания не более 3 суток. Испражнения не обильные. Рвота может быть примерно у половины заболевших. Кожа влажная, тургор сохранен. У 2/3 больных выявляется сухость слизистой оболочки рта. Нарушений гемодинамики нет.
Обезвоживание II степени регистрируется примерно у 20% больных. В большинстве случаев заболевания продромальный период либо не выражен, либо кратковременный. Заболевание характеризуется появлением жидкого стула, который быстро становится водянистым и у половины больных напоминает рисовый отвар. Рвота присоединяется в первые часы болезни, частота ее достигает до 10 раз в сутки. Общая потеря жидкости при II степени дегидратации в среднем составляет 5–6 л. Симптомы обезвоживания развиваются быстро. Характерны слабость, головокружение, обмороки, сухость во рту, жажда, осиплость голоса, снижение тургора кожи. У четверти больных отмечаются цианоз и акроцианоз. Температура тела нормальная либо субнормальная. Повышение температуры тела выявляется редко. Язык сухой. У половины больных отмечается тахикардия, у четверти — артериальная гипотония, в отдельных случаях олигурия. У некоторых больных появляются судороги икроножных мышц, кистей и стоп. При исследовании крови признаки гемоконцентрации минимальные (Ht = 0,46–0,50) вследствие компенсаторного разжижения крови. Электролитные изменения носят компенсированный характер. Чаще всего отмечаются компенсированный или субкомпенсированный метаболический ацидоз (рН 7,36–7,40; BE = -2,0–5,0 ммоль/л), гипокалиемия, гипохлоремия.
Голос изменен, осипший и ослаблен, характерна речь шепотом. Тоны сердца глухие, отмечаются тахикардия и артериальная гипотония. В 3/4 случаев имеет место олигурия, в 1/4 — анурия. Умеренно выражена гемоконцентрация (Ht = 0,50–0,55), отмечаются декомпенсированный метаболический ацидоз (рН 7,30–7,36; BE = -0,5–10,0 ммоль/л), гипокалиемия, гипохлоремия. Состояние больных при отсутствии интенсивной терапии ухудшается и может привести к летальному исходу.
Иногда возможно еще более быстрое развитие дегидратации. В этих случаях дегидратационный шок развивается в течение нескольких часов (одних суток), и такую форму заболевания называют молниеносной.
Сухая холера протекает без диареи и рвоты, но с признаками быстрого развития гиповолемического шока — резким падением артериального давления, развитием тахипноэ, одышки, судорог, афонии, анурии.
Наиболее тяжелое течение холеры наблюдается у детей до 3 лет. Дети хуже переносят обезвоживание, и у них возникает вторичное поражение центральной нервной системы (заторможенность, клонические судороги, конвульсии, нарушение сознания вплоть до развития комы). У детей трудно определить первоначальную степень дегидратации. Нельзя ориентироваться на относительную плотность плазмы вследствие относительно большого внеклеточного объема жидкости. Поэтому целесообразно при поступлении взвешивать детей для наиболее достоверного определения у них степени обезвоживания. Течение холеры у детей имеет некоторые особенности: частое повышение температуры тела, более выраженные апатия, адинамия, склонность к эпилептиформным припадкам, так как быстро развивается гипокалиемия. Заболевание длится от 3 до 10 дней, последующие проявления его зависят от адекватности регидратационной терапии. При возмещении потерь жидкости и электролитов нормализация физиологических функций происходит достаточно быстро и летальные исходы встречаются редко. Основные причины смерти при неадекватном лечении больных — это дегидратационный шок, метаболический ацидоз и уремия в результате острого некроза канальцев.
Наряду с тяжелым течением заболевания возможны стертые и субклинические формы болезни, которые выявляются при детальном обследовании носителей. В анамнезе у таких больных кратковременная диарея, стул 1–2 раза в сутки. Больных с субклинической формой заболевания выявляют в очагах холеры при обнаружении возбудителя в испражнениях, клинических симптомов заболевания у них нет, но при исследовании крови выявляется нарастание титра вибриоидных антител.
Осложнения. Среди осложнений, обусловленных нарушениями кровообращения регионарного характера: инфаркт миокарда, тромбоз мезентериальных сосудов, острое нарушение мозгового кровообращения. Частым осложнением является пневмония, очаговая или сегментарная, у лиц старческого возраста — гипостатическая. К осложнениям надо отнести острую почечную недостаточность с преобладанием преренальной формы. Эксикоз способствует развитию абсцессов, флегмон и рожи. Флебиты и тромбофлебиты обусловлены длительной внутривенной регидратационной терапией.
Основным методом лабораторной диагностики холеры является бактериологическое исследование испражнений и рвотных масс с целью выделения возбудителя. Если невозможно доставить материал в лабораторию в первые 3 ч после взятия, то используют среды-консерванты (щелочная 1% пептонная вода и др.). Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги. Выделения (10–20 мл) с помощью металлических ложек собирают в стерильные стеклянные банки или пробирки, закрывающиеся плотной пробкой. У больных гастроэнтеритом можно брать материал из прямой кишки при помощи резинового катетера. Для активного взятия материала используют ректальные ватные тампоны, трубки.
При обследовании реконвалесцентов и здоровых лиц, контактировавших с источниками инфекции, предварительно дают солевое слабительное (20–30 г магния сульфата). Все пробы для исследования доставляют в стерильной герметизированной посуде с сопровождающим. Каждый образец сопровождается направлением, в котором указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. Ориентировочным тестом является микроскопия фиксированных окрашенных мазков испражнений и рвотных масс. Скопления вибрионов имеют вид стаек рыб. Ускоренными методами исследования являются иммунофлуоресцентная микроскопия, метод раздавленной капли. Материалом исследования служат испражнения, рвотные массы, порции В и С желчи, секционный материал, вода, пища и другие объекты внешней среды. Для выделения и идентификации чистой культуры используют среды обогащения, элективные и дифференциально-диагностические среды. Результаты экспресс-исследования получают через 2–6 ч (ориентировочный ответ), ускоренного анализа через 8–22 ч (предварительный ответ), полного анализа через 36 ч (окончательный ответ). Используются в качестве ускоренных методов диагностики иммобилизация и микроагглютинация вибрионов холерной сывороткой, ответ получают через несколько минут. Все эти исследования проводятся комплексно. Применяются серологические исследования крови (реакция нейтрализации, иммуноферментный анализ) у больных с типичной клинической картиной холеры, если холерный вибрион из кала и рвотных масс не выделяется. Определяют титры агглютининов, вибриоцидных антител и антитоксинов. При наличии титров антител (агглютининов 1:40, вибриоцидных антител 10–4, антиэнтеротоксинов — 30 антитоксических ед., антимембранотоксинов — 50 антитоксических ед.) следует заподозрить холеру. Положительным является результат при нарастании титров антител в парных сыворотках в 4 раза. Серологические методы исследования являются второстепенными и используются для ретроспективной диагностики.
Наличие Vibrio cholerae в кале подтверждается с помощью проведения лабораторных исследований. Применение нового диагностического экспресс-теста (ДЭТ) позволяет быстро тестировать пациентов. ДЭТ в настоящее время находится в процессе утверждения ВОЗ с целью его включения в перечень предварительно квалифицированных продуктов. В то же время, в случае положительных результатов ДЭТ, ВОЗ предлагает проводить повторное тестирование всех образцов, используя классические лабораторные методы исследования для подтверждения. Если вспышка болезни подтверждена, то достаточно проводить клиническое диагностирование на основе стандартного определения случая заболевания ВОЗ с дополнительным проведением тестирования в отдельных случаях заболевания с регулярными интервалами.
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Н. Х. Сафиуллина, кандидат медицинских наук
А. В. Сундуков, доктор медицинских наук, профессор
Г. М. Кожевникова, доктор медицинских наук, профессор
МГМСУ, Москва
Читайте также:

