Возможен ли рецидив чесотки
Обновлено: 18.04.2024
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день ! Вы проводили дез обработку постельного и нательного белья, обработку ванны , душевой , всех поверхностей в доме , дверные ручки ?
Марина, обработку не проводили, просто стирали белье и постельное, в стиральной машинке, и полы мыли с хлоркой, а чем можно обработать ?

Можно любым дез раствором, той же хлоркой , развести и все тщательно протереть . на бёдрах и На руках у вас это уже не укусы , может быть реакция на бензилбензоат , а на машонке новые высыпания .
Марина, подскажите а чем мазать эти пятна на руках от реакции бензобезанта? Но все же на машонке, но во именно на яйцах стало меньше пятен

На руках и ногах можете мазать кремом элаком 2 раза в день , а там где есть новые укусы продолжить ещё пару дней бензилбензоатом . Только тщательно выстирайте , прокипятите если это возможно , белье .


Это скорее всего аллергическая реакция на бензилбензоат , можете тонким слоем помазать кремом элаком 2 раза в день и все пройдёт.
Марина, подскажите еда пожалуйста если я мою тело ближе к горячей вроде, и становится очень приятно от такой воды коже, получаю кайф, с чем это может быть связано?




Здравствуйте!
В норме зуд может ещё оставаться около недели. Новые высыпания появляются? Провели обработку одежды и постельного?
Алина, новых высыпаний вроде нет , но на руках сухость сильная стала и красные пятна больше стали фото вложил, белье и постельное только стирали

Это, скорее, раздражение. Если беспокоит зуд можно использовать Неотанин спрей. Белье и постельное( и полотенца) Прогладить.



Похоже на аллергическую реакцию. Рекомендую внутрь антигистаминный препарат (Цетрин, Супрастин) 1 табл на ночь 7 дней


Доьрый день некоторое время еще может чесаться это не критично ,обработайте все дома дезинфицировать цирующим раствором ,можно хлоркой ,обязательно кипятите белье


Извините если честно на фото не очень хорошо видно, но возможно это реакция на проблемы с жкт ,нужно исключить дисбактериоз кишечника и проблемы с желудком, это раз ,а два ,нужно сдать соскоб на стрептококк и стафилококк это уже в квд

В идеале да ,если это представляется возможным или использовать большое количество порошка и перед доской вещи хорошо проглаживать утюгом
Алена, Михаил, подскажите еще пожалуйста если я мою тело ближе к горячей вроде, и становится очень приятно от такой воды коже, получаю кайф, с чем это может быть связано?


Сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам

Добрый день, зуд может оставаться до 1 месяца, так как клещ оставил в роговом слое ходы и продукты жизнедеятельности, а обновление эпидермиса минимум 28 дней.
Наружно Комфодерм К 1 раз в день 5-7 дней
Можно за 15 мин до комфодерма Lipicar Baume La Roshe Posay, тоже 1 месяц
Обработать белье
Все белье и прочее, что соприкасалось с зараженной кожей, должно быть подвергнуто тщательной термической обработке - кипячению, глажению, а там, где этого сделать нельзя - заменено новым. Одежда, частично соприкасавшаяся с кожей (воротники, рукава курток, свитеров, пальто, плащей и др.), обувь может быть обеззаражена вывешиванием на воздух на 3 дня или помещением в закрытый полиэтиленовый мешок до 3 дней (не менее, чем на 72 часа). В квартире необходимо провести уборку, мытье полов с мылом или добавлением дезинфицирующих средств.
Подушки, матрас, одеяла, верхнюю одежду (кроме меховых изделий) поместить в хорошо проветриваемое помещение на 5-7 дней или использовать препарат А-ПАР.

Здравствуйте Александр.
На фото рук проявления аллергического дерматита.
На фото половых органов - постскабиозные лимфоплазии.
На фото лица небольшой аллергический дерматит.
Вы слишком долго пользовались бензил-бензоатом, что могло вызвать дерматит.
Сейчас бензил-бензоат отменить.
Внутрь продолжайте прием Лоратадина по 1 таблетке 1 раз в день на 10 дней.
Наружно мазь Акридерм 2 раза в день на 10-14 дней.
Через 10 дней необходим повторный осмотр.
Лимфоплазии могут плохо проходить на фоне лечения. При необходимости можно будет провести внутриочаговое введение Дексаметазона.
Михаил, здравствуйте спасибо вам за ответ ! Подскажите может ли у меня быть дисбактериоз кишечника ? Надо ли сдать анализ кала на паразитов, так как высыпания на лице и красные пятна очень давно уже

Дисбактериоз и паразиты у Вас могут быть, а могут не быть.
К высыпаниям на коже дисбактериоз и паразиты отношения не имеют.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте!
Если Вы правильно обработались медифоксом ,чесотки больше нет. Остаточный зуд может оставаться в течение месяца, это нормально, можно принимать антигистаминные внутрь (Супрастин , цетрин). Чесоточные ходы видно только под дерматоскопом, микроскопом. Прикрепите фото сыпи и анализа
Алина, здравствуйте. Супрастин даже колола, цетиризин не помогает вообще. Пропила 10 дней зостерин и эриус. Щуда меньше нет. Только больше в сто раз. И он теперь не локальный. После медифокса появлялись новые ходы. Был ещё полный курс бензилбензоата. И снова новые ходы. Сейчас снова курс медифокса. Повторный. Фото к вопросу прикрепляю. Изначально было все только на уровне постскабиозной лейкоплазии. Сейчас просто что то невыносимое. Атаракс может помочь?

По фото пятна аллергической природы. Чтобы убедиться можно сдать повторно соскоб с кожи. Визуально очень сложно увидеть чесоточный ход, возможно Вы его спутали. На пятна крем Акридерм 2 раза в день 5-7 дней. Можно принимать Атаракс ,дерматолог выпишет по рецепту

Здравствуйте! Это может быть постскабиозная лимфоплазия и аллергический дерматит. Обратитесь к дерматологу для назначения атаракса. То , что вы принимаете за ходы, могут быть следами от расчёсов.
Бэлла, здравствуйте. Это витые или прямые чуть выпуклые следы, похожие на царапины. Но гараздо тоньше. Появляются внезапно с сильным зудом. Постскабиозная лимфоплазия была в самом начале. Первый дерматолог, который лечил, принимал её за укусы. Сейчас она разрешается понемногу. Второго тоже смущали только они. Единичные. Ни кисти, ни стопы вовлечены не были. Без высыпаний, расчесов. Но доктор оказалась грамотнее предыдущего, который лечил дерматит. и начала с обследования. Сразу поставили диагноз.

Здравствуйте Юлия.
Никаких чесоточных ходов на фото не вижу.
Скажу больше, найти чесоточный ход без дерматоскопа, практически нереально.
Вы уже 100500 раз убили всех клещей. Каждое новое применение противочесоточных препаратов только раздражает кожу и усиливает дерматит.
Вам необходимо прекратить лечение чесотки!
Принимайте внутрь Цетеризин по 1 таблетке 1 раз в день 10 дней. Наружно крем Акридерм 2 раза в день на зудящие очаги.
Через неделю необходимо оценить эффективность лечения.
Михаил, здравствуйте. А то, что несколько дней назад все лимфоплазии резко увеличились и снова начался зуд не является признаком реинвазии? До этого они после лечения перестали быть выпуклыми, прошёл зуд и они потемнели. Простите, возможно вопрос глупый. Но ни каждый день сталкивается с чесоткой. С моим уровнем чистоплотности вообще удар по психике. Поэтому приходится опираться лишь на форумы в интернете. С каждым прыщиком к врачу не победишь.
Я со вчерашнего дня снова начала курс медифокса. Вы рекомендуете его прервать?

Михаил, спасибо. Я попробую. Поверьте, мне очень хочется вернуться к нормальной жизни. Но страх заразить ребёнка и мужа выше здравого смысла.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Сейчас на фото аллергический дерматит.
Нужно прекратить применение противочесоточных препаратов.
Таб Дезал 5 мг1 раз в день 10-20 дней,
Крем КомфодермК 1 раз в день 10-20 дней.

Добрый вечер Ирина ! По фото похоже на аллергический контактный дерматит. Вам нужно принимать лоратадин по 1 таблетке в сутки, атоксил по 1 пакету 3 раза в день 1 час после еды, крем элаком или акридерм 2 раза в день, курс лечения 7-10 дней , ограничить контакт с бытовой химией, носите х/б нательное белье свободное. Уберите все мази которые применяли при лечении чесотки .
Марина, здравствуйте спасибо за ответ. Прикрепила последнее фото пузырьков, очень переживаю что это клещ, и очень боюсь бросать противочесоточные средства. Такая напасть не пойми откуда, я уже устала чесатся((( лучше бы это уж правда дерматит был

Ирина , это аллергический контактный дерматит. На эти все препараты развилась аллергическая реакция . Начинайте принимать препараты и мазать кремом который я Вам рекомендовала, в течении 3-5 дней вам станет намного легче.

Здравствуйте, аллергический контактный дерматит, лоратадин по 1 таб 10 дней, комфодерм к или адвантан крем 1 раз в день 10 дней, противочесоточные средства больше не использовать

Здравствуйте!
Аллергический дерматит. Внутрь Супрастин 1 табл 2 раза в день 10 дней. Наружно крем Адвантан или Комфодерм К 1 раз в день тонким слоем 14 дней.

Здравствуйте Ирина.
Исключить или подтвердить чесотку по фото практически невозможно.
Учитыва, сколько Вы лечились противочесоточными средствами, очень сомнительно, что у Вас осталась чесотка.
Скорее всего, это аллергический дерматит от противочесоточных средств.
Сейчас посоветовал бы Цетеризин по 1 таблетке 1 раз в день, наружно крем Акридерм 2 раза в день на 10 дней на зудящие очаги. После душа наносите на все тело эмульсию Сенсадерм для увлажнения кожи.
При отсутствии эффекта от лечения через 7-10 дней необходим повторный очный осмотр дерматолога.
Михаил, здравствуйте, спасибо за ответ. Да, очень надеюсь что то количество вылитых на себя средств помогло избавится от этой заразы. И очень боюсь рецидива, поэтому и бросать страшно. Медифокс конечно был уже отчаянием, хотя возможно мазала его уже на дерматит, думая что это клещ. Если сейчас лопать пузырьки то из некоторых водичка или прям брызгает оттуда, при клеще сразу выступала кровь если пыталась лопнуть пузырёк (тогда не знала что это чесотка).

Здравствуйте! При таком количестве противопаразитарных препаратов маловероятно, что осталась чесотка.
На коже присутствуют проявления аллергического дерматита.
Вы можете смазывать высыпания Акридермом тонким слоем 2 раза в день 7 дней. Внутрь никсар, цетиризин, Эриус на выбор по таблетке в день.
Кожу увлажнять эмолентами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
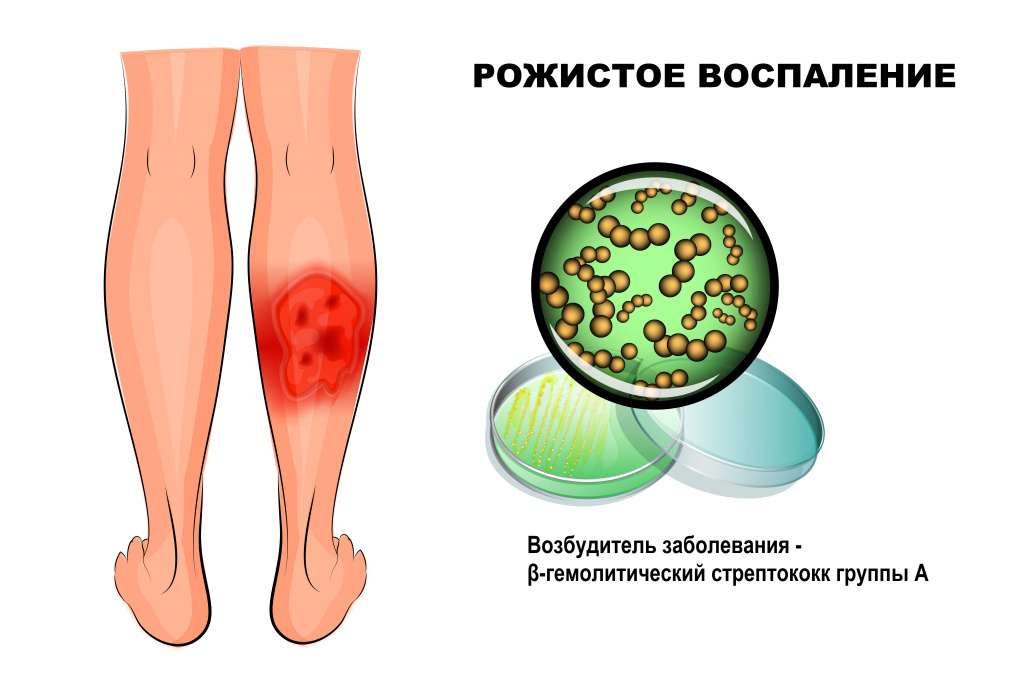
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

