Вспышка дизентерии в турции
Обновлено: 18.04.2024
В наше время чаще всего заражаются дизентерией в Азии и Африке, регистрируются случаи заболевания в Европе, и Америке.
Однако шигеллы не просто живут в организме заболевшего человека, они ещё и размножаются, и в процессе жизнедеятельности вырабатывают токсины. Энтеротоксин вызывает интенсивное выделение воды из организма в кишечник (причина диареи), нейротоксин - головную боль, общую слабость, лихорадку. Даже при разрушении клеток шигелл в кровь человека поступают их внутренние эндотоксины, вызывающие сильнейшую интоксикацию. При этом у больного нарушается баланс полезных бактерий, возникает воспаление слизистого слоя в кишечнике.
Заболевание начинается, как правило, остро. Инкубационный период обычно 2-3 дня. При шигеллёзе Флекснера наблюдаются симптомы поражения не только толстой кишки (колит), но и тонкой (энтероколит). Повышается температура, появляются боли в животе, частый жидкий стул со слизью. Наиболее тяжело протекает заболевание, вызванное S.dysenteriaе 1(Sd1). Это связано с высокой токсической активностью шигелл данного вида.
При дизентерии, вызванной шигеллой Зонне и Бойда, заболевание часто протекает в лёгкой форме: тошнота, повторная рвота, боли в животе.
Ежегодно на территории РФ регистрируются вспышки дизентерии как водного, так и пищевого характера. В структуре вовлечённых во вспышки лиц преобладают дети в возрасте до 17 лет (более 75%).
Основными причинами вспышек в отдельных субъектах РФ, как правило являются аварии на водопроводно-канализационных сетях, несоблюдение санитарно-гигиенических требований при производстве, транспортировке, хранении, реализации пищевых продуктов.
Подъем заболеваемости дизентерией может явиться также следствием биотехногенных аварий и природных катаклизмов.
Современная эпидемиология активно внедряет достижения науки в практику предупреждения массовых вспышек шигеллёза. Особенно важным фактором стало вакцинирование населения против шигеллёза Зонне. Так, только благодаря применению вакцины против дизентерии Зонне удалось предупредить возникновение групповой заболеваемости дизентерией среди населения территорий Краснодарского края и Дальневосточного Федерального Округа подверхшихся наводнению в 2012-2013 годах.
Невосприимчивость к инфекции наступает через 2-3 недели и защищает человека в течение года.
Дизентерию легко предупредить , если выполнять следующие меры профилактики
соблюдать правила личной гигиены, мыть руки после улицы, посещения туалета, перед приемом пищи
не покупать продукты в местах стихийной торговли, при приобретении скоропортящихся продуктов обращать внимание на сроки годности и условия хранения;
не употреблять в пищу продукты с истекшим сроком годности и хранившиеся вне холодильника;
тщательно мыть овощи,фрукты под проточной водой и ополаскивать кипяченной водой ;
купаться только в тех водоемах, где купание разрешено, не заглатывать воду при нырянии;
Что такое дизентерия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Шигеллёзы, или дизентерия — это группа острых/хронических заболеваний, вызываемых бактериями рода Шигелла, которые поражают желудочно-кишечный тракт (преимущественно дистальный отдел толстой кишки). Манифестные формы (клиническая картина) дизентерии: синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (дистальный колит), синдром обезвоживания. При отсутствии адекватного лечения приводит к серьёзным осложнениям и хронизации.
Возбудитель дизентерии
семейство — кишечные бактерии (Enterobacteriaceae)
род — Шигелла (Shigella)
виды — 4 основных:
- Dysenteriae (серовары — шигелла Григорьева-Шига, Штутцера-Шмитца, Ларджа-Сакса);
- Flexneri (Флекснера);
- Boydii (Боудии);
- Sonnei (Зонне).
Являются факультативно-анаэробными (способны существовать как при наличии, так и при отсутствии кислорода), граммотрицательными, неподвижными палочками. Хорошо растут на обычных питательных средах.
Имеют О-антиген (серологическая специфичность) и К-антиген (оболочечная структура). Клеточная стенка частично состоит из эндотоксина (липополисахарида), высвобождающегося при гибели микроорганизма. Бактерии вида Shigella Dysenteriae серовара Григорьева-Шига продуцируют высокоактивный цитотоксин, который нарушает синтез белка рибосомами клеток кишечного эпителия. Цитотоксин в совокупности с энтеротоксином (усиливающим секрецию жидкости и солей в просвет кишки) и нейротоксином (оказывающим нейротоксическое действие на сплетения Ауэрбаха) образует экзотоксином — токсин, выделяемый в процессе жизнедеятельности шигелл (Цитотоксин + энтеротоксин + нейротоксин = экзотоксин). Также у данной группы микроорганизмов происходит выделение гемолизинов — веществ, разрушающих эндотелий капилляров и вызывающий ишемию в тканях кишечника).
Факторы патогенности шигелл (механизм приспособления бактерий):
- адгезия (прикрепление к слизистой оболочке кишечника);
- инвазия (проникновение в эпителиальные клетки слизистой оболочки толстого кишечника);
- токсинообразование;
- внутриклеточное размножение.
Тинкториальные свойства (особенности микроорганизмов при окрашивании): быстро изменяют чувствительность к антибактериальным препаратам. Характерна высокая выживаемость во внешней среде (в воде, почве и пище при комнатной температуре сохраняются до 14 дней, в канализационных стоках — до 30 дней, при благоприятных условиях могут быть жизнеспособны до 4 месяцев). Способны к размножению в пищевых продуктах. При воздействии УФО (ультрафиолетового облучения) погибают за 10 минут, в 1% феноле — за 30 минут, при кипячении — мгновенно.
Интересная особенность: чем выше ферментативная активность возбудителя дизентерии, тем ниже вирулентность (минимальная доза возбудителя, способная заразить человека) и наоборот. [3] [6]
Эпидемиология
Антропоноз (повсеместное распространение).
Источник инфекции — человек (больной, носитель и лица с субклинической формой заболевания).
Минимальная инфицирующая доза для бактерии Григорьева-Шига — 10 микробных тел в 1 грамме вещества, для Флекснера — 10 2 бактерий, для Зонне — от 10 7 .
Длительное время в РФ превалировали случаи заражения, вызванные шигеллой Флекснера 2а, однако в настоящее время ввиду широкого развития туризма длительного преобладания какой-либо формы нет.
Механизм передачи — фекально-оральный (пищевой, водный, контактно-бытовой), из них преимущественно:
- Григорьева-Шига (контактно-бытовой путь);
- Зонне (с молоком и молочными продуктами);
- Флекснера (водный путь);
- Дизентериа (пищевой путь).
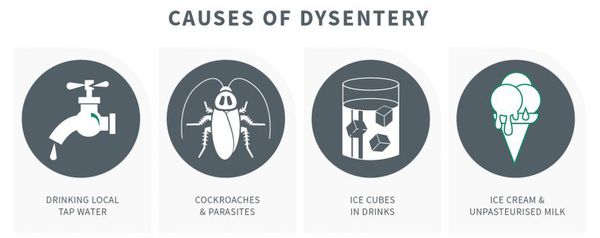
Наибольшую опасность представляют работники питания и водоснабжения. Больные заразны с начала болезни (конца инкубационного периода) и до трёх недель болезни.
Иммунитет непродолжителен и моноспецифичен (вырабатывается только к одному серотипу, который вызвал заболевание). [1] [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дизентерии
Инкубационный период — от 1 до 7 дней.
Начало заболевания острое (развитие основных синдромов наблюдается в первые сутки заболевания), характерна лихорадка постоянного типа.
Болезнь грязных рук, или дизентерия, в конце XX века уносила около 1,1 миллиона жизней в год. В наше время от нее ежегодно умирают более 20 тысяч человек, и, хотя чаще всего заражаются дизентерией в Азии и Африке, она по-прежнему опасна и для Европы. Работа, в которой участвовали и российские ученые, обещает вывести борьбу с этой болезнью на новый уровень.
Шигелла дизентерии (Shigella dysenteriae первого типа, или Sd1) — один из возбудителей дизентерии, или шигеллеза, вспышки которого на протяжении веков уносили тысячи жизней. Так, во Франции в XVIII веке от этого заболевания погибло больше 200 тысяч человек. Тем не менее о происхождении, эволюции и распространении этой бактерии до недавнего времени мало что было известно. Разобраться с этой проблемой взялась международная команда ученых под руководством микробиолога Франсуа-Ксавье Вейль (Francois-Xavier Weill) из Института Пастера (Франция). Исследователи расшифровали и проанализировали ДНК 331 изолированной друг от друга популяции (изолята) бактерии Sd1 из 66 стран, собранных с 1915 по 2011 годы. Результаты работы опубликованы в журнале Nature Microbiology в марте 2016 года. Со стороны России над исследованием работали ученые из Центрального НИИ Эпидемиологии Роспотребнадзора.
Европейские корни
Борьба за выживание
Одной из отличительных особенностей эволюции шигеллы ученые назвали приобретение и накопление генов устойчивости к антибиотикам. Первый устойчивый к антибиотикам изолят Sd1 ученые обнаружили в Азии и Америке, и он датируется 1960-ми годами.
Выбор терапии
Анализ эволюционной истории того, как развивалась устойчивость к антибиотикам, позволит врачам и эпидемиологам лучше понять механизмы развития антибиотикорезистентности и соответствующим образом скорректировать терапию. А накопленные данные о геномах сотен изолятов позволят оперативно установить регион — источник штамма — и вовремя выявить пути его проникновения в страну.
Вспышки в России и Европе
Человечество практически извело такие смертельно опасные болезни, как чума и оспа, научилось бороться с туберкулезом и сифилисом. Но есть недуги, которые пока побороть не удалось. К таким заболеваниям относятся кишечные инфекции.
Группа заболеваний, при которых поражается желудочно-кишечный тракт весьма обширна. Наиболее известные: холера, дизентерия, ротавирусный гастроэнтерит (желудочный грипп), брюшной тиф и др. Общие для всех симптомы проявляются в форме боли в животе, диареи, рвоты. Большинство кишечных инфекций являются сезонными заболеваниями. Так, ротавирус более активен в зимние месяцы и ранней весной, а холера и дизентерия чаще возникают в июне-сентябре и предпочитают южные районы.
Особенно опасны в этом плане были курортные зоны СССР, где социально-гигиенические условия зачастую не отвечали элементарным требованиям. При массовом наплыве отдыхающих в частном секторе и ряде государственных пансионатов наблюдались проблемы в обеспечении эпидемиологической безопасности. Скученное размещение, недостаток воды, особенно на территории Крыма, питание курортников в сомнительных заведениях способствовали возникновению вспышек кишечных инфекций.
Холера на юге России в 1970-1971 годах
Холера на Руси была известна давно. Так, за 1823-1926 годах в России заболели холерой 5,5 миллиона человек, из них умерли 42% - 2,2 миллиона.
Холера – острое эпидемическое заболевание, сопровождаемое поносом, рвотой, болями в животе, судорогами. Вызывает болезнь холерный вибрион, передающийся от больного (вибриононосителя) через воду, пищу, грязные руки. Инкубационный период - 2–3 дня. Без срочной медицинской помощи больной может умереть от обезвоживания. Холерные вибрионы вырабатывают токсин, вызывающий катастрофически быструю потерю жидкости через кишечник - до 30 литров в день. Спасти больного может только внутривенное введение нескольких литров воды с раствором солей.
С 1926 года по 60-е годы прошлого века холеру в СССР не выявляли. Однако уже в 1965-1990 годы холера наблюдалась в 102 субъектах СССР, из которых 88% приходились на южные районы: Нижнее Поволжье, Украинскую и Молдавскую ССР, Северный Кавказ, Среднюю Азию и Закавказье. В Керчи, Николаеве, Астраханской, Чимкентской, Ташкентской областях, Каракалпакской АССР инфекция и ее носителя выявлялись в течение 7-12 лет. Пальму первенства держал Ростов-на-Дону: 18 лет подряд в областной инфекционной больнице не пустовала палата для холерных больных. Но это были отдельные случаи заболевания.
Когда масштабы заболевания обозначились, в Минздраве СССР была создана Всесоюзная чрезвычайная противоэпидемическая комиссия (ВЧПК), наделенная широкими полномочиями. Астрахань, Одесса и Керчь, где ситуация оказалась наиболее угрожающей, были закрыты на полный карантин. Частично под карантин попал и Херсон.
Первой жертвы холеры в Одессе стал 57-летний сторож на полях орошения, где производилась фильтрация сточных вод, Лютиков. Сам он полагал, что отравился копченой рыбой. В больницу его доставили в тяжелом состоянии в 9 утра, а вечером он умер. Холерный вибрион выявили у покойника только на следующий день. К тому времени умер уже второй пациент - работник ликероводочного завода, у которого накануне были обнаружены аналогичные симптомы.
Немедленно были приняты беспрецедентные санитарные меры. В ночь с 3-го на 4 августа 1970 года рота внутренних войск оцепила Одесскую инфекционную больницу, были развернуты госпиталя для больных и изоляторы для контактных.
Начались поквартирные обходы: врачи выявляли людей с кишечными проблемами. 6-го августа в одесском морском порту был поднят желтый холерный флаг: посадку на пароходы разрешить только пассажирам из других городов, затем вывести суда на рейд и поставить на шесть суток на обсервацию. Люди стали в массовом порядке покидать город – они штурмовали самолеты и поезда.
8 августа была дана команда закрыть все пионерские лагеря и устроить в них обсервационные пункты. Для людей, скопившихся на вокзалах и не имевших жилья в Одессе, были подготовлены спальные места в пассажирских поездах, стоявших на приколе. С 6 часов вечера город с прилегающими сельскими районами был оцеплен плотным кордоном войск. Было прекращено движение пассажирских поездов, отменены вылеты самолетов, кроме спецрейсов.
По рекомендации врачей население Одессы в течение четырех дней принимало тетрациклин, который успели завезти в достатке. Уклонилось только 2%, а более 94% жителей пропили полный курс. Несмотря на принятые меры, в августе-сентябре 1970 году в Одессе были выявлены около 600 вибрионосителей, заболели холерой 125 человек, 20 из них скончались. Однако из-за того, что власти замалчивали реальную статистику, поползли слухи о многочисленных жертвах.
В Астрахани в 1983 году холерой заболели 371 человек, умерли 182. В последнюю эпидемию в 1970 году были выявлены 1270 больных этой страшной болезнью. Умерли 10 человек – менее процента.
Первой жертвой холеры в Астрахани стал сторож из Камызяка. 27 июля он поступил с жалобами на кишечное отравление в больницу им. Бехтерева. Холеру выявили быстро, но поверили в эпидемию только тогда, когда больные пошли потоком из города и области. Массовая вспышка пришлась на завод стекловолокна – холеру подцепили сразу 150 работниц, выпив остуженный компот.
В Астрахань приехали заместитель министра здравоохранения, главный санитарный врач и другие ведущие медики. Была создана чрезвычайная противоэпидемическая комиссия и разработаны правила борьбы с эпидемией. Жителям области предписывалось иметь умывальники с дезраствором, пить тетрациклин и раствор соляной кислоты. При малейшем признаке кишечного недомогания проводилась полная дезинфекция квартиры, отчего неделю жильцы дома дышали хлоркой.
С 30 июля вводился карантин протяженностью 1200 километров, въезд был запрещен, выезд - только по справке о недельной обсервации. С большим трудом удалось уехать артистам Иркутского музыкального театра, неудачно выбравших место для гастролей. Из-за холеры писатель и режиссер Василий Шукшин не успел, как собирался, выбрать натуру - крепостные стены и башни кремля для съемок фильма "Степан Разин".
Первой жертвой холеры в Керчи 7 августа 1970 года стал 73-летний сторож морского причала. В последующие дни в городе были выявлены еще свыше 150 заболевших, а число погибших достигло шести человек.
Был объявлен карантин, в который попали 130 тысяч местных жителей и 30 тысяч приезжих. Обеспечивали охранные меры на Крымском полуострове 9,5 тысячи военнослужащих, 26 вертолетов и 22 сторожевых катера. По периметру керченскую карантинную зону охраняли 96 сторожевых постов Несмотря на усиленные меры, были зафиксированы более 200 попыток прорыва периметра. Так, 19 августа 1970 года шофер местной птицефабрики попытался тайно увезти 9 приезжих на служебном транспорте. Он был пойман и приговорен к 6 месяцам исправительных работ.
Ситуация с иногородними была разрешена только после того, как Совет министров СССР принял распоряжение о продлении командировок и отпусков до снятия карантина.
В городе были приняты оригинальные санитарные меры: ручки входных дверей магазинов и учреждений были обмотаны ватно-марлевыми повязками, обильно смоченными хлорным раствором. Разменная монета в магазинах находилась в тарелках с уксусом. В аптеках запретили реализацию без рецепта фталазола и болеутоляющих желудочных капель. Эпидемическая обстановка оставалась напряженной и на следующий год. В августе 1971-го на территории Украинской ССР были зафиксированы 23 больных и 204 вибриононосителей.
Вспышки дизентерии постоянно выявляются преимущественно в южных регионах СССР и России. Крупных эпидемий, как в случае с холерой, не отмечалось. Источник заражения дизентерией в большинстве случаев - молочные продукты. Так, в 1985-1987 гг. в 75% причиной массового заболевания дизентерией являлась сметана.
Дизентерия отличается большой латентностью среди взрослых. Доля выявляемых больных в среднем составляет лишь около 20%. Происходит это потому, что болезнь протекает сравнительно легко у взрослых и весьма тяжело - с возможным летальным исходом - у детей.
Тем не менее известны массовые случаи заболевания дизентерией. Так, более двух тысяч человек из Краснодарского и Ставропольского краев, Ростовской и Астраханской областей, Адыгеи, Новороссийска и Северной Осетия в 2002 году пострадали по вине Кропоткинского молочного комбината. Возбудитель дизентерии Зонне, характеризующейся высокой температурой, был обнаружен у нескольких сотрудников комбината, а также в заквасочных бидонах. Стало известно, что при заправке чанов заквасочной смесью работница привлекала грузчиков. Большинство заболевших – дети, поэтому власти регионов пошли на беспрецедентный шаг: продлили каникулы в школе.
В наше время вспышки дизентерии продолжаются. В 2012 году заболели 30 воспитанников ливадийской школы-интерната под Ялтой. Источником болезни был кефир. Он же был причиной заражения в Ставропольском крае в 2007 году, где в больницу попали 71 ребенок и повар из детского сада.
Управление Роспотребнадзора по Республике Марий Эл
Дизентерия Зонне и ее профилактика - Эпидемиологический надзор
Эпидемиологический надзор
Дизентерия Зонне и ее профилактика
Дизентерия (или шигеллез) – острая бактериальная кишечная инфекция, характеризующаяся синдромом общей интоксикации организма и диареей, поражающая толстый кишечник, преимущественно конечный его отдел.
Возбудителем дизентерии Зонне является бактерия из рода шигелл Sh. sonnei (шигелла Зонне). Она из всех видов обладает низкой патогенностью.
Механизм заражения при дизентерии – фекально-оральный, т.е. бактерии из кишечника больного человека попадают в желудочно-кишечный тракт здорового человека, тем самым вызывая заболевание.
Существует несколько путей передачи возбудителя:
контактно-бытовой – через грязные руки при несоблюдении правил личной гигиены;
пищевой – при употреблении в пищу продуктов питания, обсемененных бактериями;
водный – при попадании бактерий в организм человека через инфицированную воду.
Источником инфекции является больной человек, который опасен для окружающих с 1-го дня болезни, поскольку выделение возбудителя в окружающую среду в этот период наиболее интенсивное, а также бактерионосители.
Инкубационный период — от 1 до 7 дней. Начало заболевания острое (развитие основных синдромов наблюдается в первые сутки заболевания). Острая дизентерия также может перейти в хроническую стадию, если болезнь продолжается более 3 месяцев. При этом заболевание может протекать как непрерывно, так и периодами.
Основные меры неспецифической профилактики дизентерии:
соблюдайте правила личной гигиены: тщательно мойте руки с мылом перед каждым приемом пищи, после посещения общественных мест, прихода домой с улицы;
при хранении продуктов питания в холодильнике соблюдайте условия и сроки хранения;
не приобретайте и не употребляйте пищу с истекшим сроком годности;
не покупайте продукты в местах несанкционированной торговли;
тщательно мойте фрукты и овощи перед употреблением под проточной водой и ополаскивайте кипяченой водой;
не используйте для питьевых целей воду из водоисточников, не предназначенных для питья (колодцы, фонтаны, ключи, озера, реки и т.д.), употребляйте для питья только кипяченую или бутилированную воду и напитки в фабричной расфасовке;
не заглатывайте воду при водных процедурах и купании в открытых водоемах.
Одним из видов предупреждения дизентерии является вакцинация. Она проводится детям с 3-х лет и взрослым, выезжающим в регионы с высоким уровнем заболеваемости дизентерией Зонне, лицам из групп риска – работникам сферы общественного питания, предприятий по производству пищевых продуктов, коммунального благоустройства. Вакцинация проводится однократно, иммунитет формируется в течение 2-3 недель, вырабатывается невосприимчивость к инфекции в течение 1 года.
По эпидемическим показаниям прививки проводят при угрозе возникновения эпидемии или вспышки (стихийные бедствия, крупные аварии на водопроводной и канализационной сети), а также в период эпидемии, при этом в угрожаемом районе проводят массовую иммунизацию населения.
Помните, ваше здоровье – в ваших руках! Лучше предупредить заболевание, чем лечить его последствия.
Читайте также:

