Второй случай выздоровления от вич
Обновлено: 26.04.2024
Данная схема приема терапии не просто спасала жизни людей, живущих с ВИЧ (при условии доступа к необходимым услугам здравоохранения), она также восстанавливала пораженную вирусом иммунную систему, что позволило людям, принимающим высокоактивную антиретровирусную терапию (АРТ), вести нормальную и здоровую жизнь.
Однако по-прежнему оставались серьезные вызовы, такие как угроза безопасности и труднопереносимые побочные эффекты. Кроме того, необходимо было принимать большое число таблеток в разные часы в течение суток, что создавало проблемы с выполнением условий данных схем. Ситуация со временем улучшилась, и на сегодняшний день большинство ЛЖВ имеют примерно такую же продолжительность жизни, что и люди, живущие без ВИЧ.
Зачем нужно лекарство?
Тем не менее создание лекарства от ВИЧ по-прежнему является труднодостижимой задачей. Даже несмотря на наличие эффективного лечения и профилактики, лекарство от ВИЧ — важная цель. Разумеется, для ЛЖВ изобретение лекарства положит конец в пожизненной необходимости проходить терапию. На сегодняшний день будущее за препаратами долгосрочного действия, однако для 38 миллионов ЛЖВ в мире излечение стало бы идеальной целью. Мировое сообщество смогло бы приблизиться к полному искоренению ВИЧ/СПИДа и снять нагрузку с системы здравоохранения как национального, так и муниципального, и регионального уровней.
В силу этих причин целый ряд государственных деятелей, научные круги, НКО и частный сектор прилагают активные усилия по разработке безопасного и доступного лекарства от ВИЧ. По аналогии с современными схемами антиретровирусной терапии — для полного излечения от ВИЧ могут понадобиться комбинации препаратов и процедур, которые по-разному работают с вирусом. Из-за того что ВИЧ умеет коварно таиться в организме человека, создавая резервуары, не распознаваемые иммунной системой, излечение от ВИЧ может потребовать использование одной из двух основных форм либо их совместное применение (по мнению исследователей, их появление на практике состоится минимум через десятилетие). Эти два подхода носят следующие названия: 1) ремиссия без приема АРТ и 2) полное искоренение вируса.
Неопределяемые без терапии
Большинство подходов, направленных на достижение ремиссии без приема АРТ, включают в себя модификацию иммунной системы с целью установить долгосрочный контроль над вирусом. Исследователи пытаются манипулировать иммунной системой с целью заставить ее распознавать и обезвреживать зараженные ВИЧ клетки или изменять их функционирование, чтобы те лучше справлялись с инфекцией.
Перспективным методом достижения ремиссии без приема АРВТ являются нейтрализующие антитела широкого спектра действия (bNAbs). Эти белки могут предотвратить заражение человеческих клеток практически всеми штаммами ВИЧ и способствовать уничтожению уже инфицированных клеток. Несмотря на то, что такие антитела производятся организмом самостоятельно у некоторых ЛЖВ, обычно их количество слишком мало, чтобы оказать ощутимую пользу, или их выработка производится на слишком позднем сроке после заражения, в результате чего они не способны контролировать быстро размножающийся и мутирующий вирус.
В настоящее время проводятся исследования на животных и людях, принимающих АРТ, с целью определить, способны ли периодические инфузии и инъекции данных антител удерживать ВИЧ в подавленном состоянии после прекращения приема АРТ. Ученые разрабатывают варианты такого вида антител с улучшенными характеристиками, в том числе с большей эффективностью и более длительным пребыванием в организме, а также тестируют лечение комбинациями двух или трех вариантов таких антител.
Полное удаление вируса из организма
Укрепление иммунных клеток для борьбы с ВИЧ. При отсутствии необходимого лечения ВИЧ уничтожает иммунную систему большинства ЛЖВ, со временем приводя к оппортунистическим заболеваниям, связанной с ВИЧ онкологией и к смерти. Тем не менее небольшая доля ЛЖВ не принимает АРТ, при этом их вирус регулярно находится в подавленном состоянии. Каким-то образом их иммунные системы естественным путем защищают организм от вируса и его разрушительного влияния.
С этим также связан феномен людей, которые имели рискованные контакты с ВИЧ-положительными партнерами, но при этом остались не инфицированными — таким образом, их иммунная система защищает их от ВИЧ. Если у исследователей получится воссоздать аналогичный уровень резистентности организма к ВИЧ среди большинства ЛЖВ, то остановка распространения вируса и излечение будут возможными.
Пересадка стволовых клеток. В начале 1990-х ряд исследований показал, что люди с более высокой природной защитой от ВИЧ часто имели мутации в гене, который кодирует белок под названием ССR5 (этот белок возникает на поверхности иммунных клеток человека и используется вирусом для проникновения в клетку с целью дальнейшего инфицирования). Если белок CCR5 не функционирует должным образом или в принципе отсутствует, ВИЧ больше не может поглощать иммунные клетки. Если ученым удастся заблокировать функционирование ССR5 или совсем исключить появление этого белка на поверхности иммунных клеток, у них появится возможность лучше контролировать ВИЧ-инфекцию либо полностью избавить от нее организм.
По предположениям некоторых ученых, если человеку, живущему с ВИЧ, пересадят костный мозг, используя в качестве донора человека с мутацией белка ССR5, его новые клетки смогут восстановить у реципиента иммунную систему, имеющую резистентность к ВИЧ. Однако пересадка костного мозга является сложной и крайне рискованной процедурой, поэтому эту теорию можно протестировать только на тех ЛЖВ, которым жизненно необходима пересадка костного мозга для лечения тяжелой формы рака.
Браун (1996 г. р.) умер в 2020 году после рецидива рака, Кастильехо (родился в Венесуэле в 1980 г.) продолжает жить здоровой жизнью.
Главным вызовом при использовании метода генетического редактирования в клинической практике на данный момент является поиск ответа на вопрос, как доставить редактирующие гены ферменты ко всем клеткам, составляющим резервуар ВИЧ, не подвергая при этом риску безопасность пациента, — для этого необходимо проведение большего количества дополнительных исследований.
Но когда?

Женщина из Аргентины стала вторым человеком, избавившимся от ВИЧ без вмешательства врачей. Пациентка относилась к нонпрогрессорам — небольшой группе людей, которые заражены ВИЧ, но у них в течение многих лет не проявляются признаки болезни. Ее организм смог не просто подавить вирус, а полностью от него избавиться. Специалисты рассчитывают, что изучение подобных случаев позволит найти способ лечения и других пациентов.
При заражении ВИЧ в клетках пациента оказываются копии генома вируса, создавая вирусный резервуар. В таком виде вирус успешно скрывается от лекарств и иммунного ответа организма. У большинства людей из этого резервуара образуются новые вирусные частицы. Антиретровирусная терапия может остановить этот процесс, но не способна уничтожить вирусный резервуар, поэтому для подавления ВИЧ необходим ежедневный прием препаратов.
Но у некоторых людей, нонпрогрессоров, вирус в организме практически не размножается на протяжении 15-20 лет.
К этой категории относятся 0,2-5% носителей ВИЧ. В борьбе с инфекцией им на руку играют заражение ослабленными штаммами вируса, определенные генетические варианты, связанные с иммунной системой, и агрессивные Т-лимфоциты, которые помогают обнаруживать и уничтожать чужеродные клетки. Все это позволяет нонпрогрессорам годами обходиться без лечения.
Исследователи изучали резервуары ВИЧ у нонпрогрессоров. Они обнаружили, что в организме одной из пациенток повреждены все вирусные последовательности ВИЧ, что могло указывать на гибель вирусного резервуара. Такая картина называется стерилизующим излечением (а ремиссия, достигнутая с помощью антиретровирусной терапии — функциональным).
До сих пор был известен только один случай стерилизующего излечения без медицинского вмешательства — 67-летняя жительница Сан-Франциско избавилась от ВИЧ, прожив с ним 30 лет.
30-летняя аргентинка из города Эсперанса узнала о своем диагнозе в 2013 году. Все это время она не принимала никаких антиретровирусных препаратов, за исключением периода беременности. Ее организм успешно справлялся с вирусом самостоятельно. Бывшему молодому человеку пациентки повезло меньше — он умер от СПИДа.
Ученые проанализировали 1,5 млрд образцов клеток крови и тканей женщины, но нигде не обнаружили жизнеспособных вирусных частиц. Признаков каких-либо заболеваний, сопутствующих ВИЧ, у пациентки тоже не было.
О пациентке исследователи рассказали в статье в журнале Annals of Internal Medicine.
«Эти результаты, особенно с учетом выявления второго случая, указывают, что может существовать действенный путь к стерилизующему лечению у пациентов, чей организм не может избавиться от ВИЧ самостоятельно, — говорит доктор Суй Юй, одна из авторов исследования. —
Результаты могут свидетельствовать о наличии специфического ответа Т-лимфоцитов, общего для обоих пациентов, поясняют ученые. Возможно, есть и другие люди с ВИЧ, чей организм избавился от инфекции самостоятельно — просто они не попали в поле зрения врачей. Если удастся понять иммунные механизмы, лежащие в основе этой реакции, ученые смогут разработать методы лечения, которые научат иммунную систему других людей имитировать эту реакцию в случае ВИЧ-инфекции.
Кроме этих женщин, известны еще два пациента, вылечившихся от ВИЧ, но при помощи врачей.
В 2016 году после пересадки костного мозга от вируса избавился британец Адами Кастильехо. А стволовые клетки, пересаженные для борьбы с лейкемией, позволили вылечиться от ВИЧ американцу Тимоти Рею Брауну. Он перенес операцию в 2007 году, а в 2010 вирус окончательно перестал обнаруживаться в организме. Лейкемия вернулась спустя 10 лет и привела к смерти мужчины, но признаков ВИЧ у него по-прежнему не было.

Академик РАН Вадим Покровский
— Вадим Валентинович, в обществе есть два взгляда на проблему, связанную с распространением ВИЧ в России. Одни люди считают, что наши показатели ниже, чем в Европе и США, поэтому бить тревогу не из-за чего. Другие говорят о неблагоприятной ситуации и даже эпидемии. В России сейчас наблюдается эпидемия СПИДа?
— Глобальное распространение ВИЧ в мире, то есть пандемия, продолжается, в 2020 году заразились порядка 1,5 миллионов человек. Пока не остановилось распространение ВИЧ и в России. Хотя число впервые выявленных случаев ВИЧ-инфекции в нашей стране снизилось, но общее число зараженных ВИЧ россиян продолжает расти, так как ВИЧ-инфекция остается неизлечимым заболеванием. Пока мы не научимся полностью вылечивать эту болезнь, число людей, живущих с ВИЧ (ЛЖВ), может начать снижаться только в том случае, если число умерших будет больше числа заразившихся за тот же период. В 2020 году ВИЧ-инфекцию обнаружили у 72 023 россиян, а умерли за год — 32 208, то есть общее число ЛЖВ выросло на 40 тыс. С начала обнаружения первого случая в 1987 году и по сентябрь 2021 года ВИЧ-инфекция была диагностирована у 1 546 017 россиян, из которых, по имеющимся данным, умерли 413 930. Это значит, что мы имеем сведения о 1 132 087 россиянах с диагностированной ВИЧ-инфекцией. Она может 10 и более лет протекать бессимптомно, поэтому существуют еще разные математические методы оценки числа ЛЖВ, у которых ВИЧ-инфекция пока не диагностирована. Это еще как минимум 300 тыс. человек.

Старший научный сотрудник лаборатории, кандидат медицинских наук Вадим Покровский (справа) и младший научный сотрудник Алексей Плецитный отвечают на анонимные звонки в ЦНИИ эпидемиологии, 1 июня 1987 года
Роман Подэрни/ТАСС
— Есть мнение, что количество инфицированных ВИЧ в системе Роспотребнадзора завышается за счет тотального учета каждого лабораторного теста, которые могут дублироваться. Действительно ли это так? Есть ли подобные прецеденты?
— А учитываются ли анонимные исследования?
— Ведь люди, живущие с ВИЧ (ЛЖВ), могут часто делать повторные анализы анонимно с целью проверить результаты предыдущих тестов?
— Они так и делают, иногда пять раз и больше. Например, в 2020 году было сообщено о 88 154 положительных результатах обследования на антитела к ВИЧ. А после корректировки в базу данных ЦНИИЭ были внесены только 72 023 ВИЧ-позитивных россиянина.
— Но Минздрав ведь дает еще меньшие цифры. Почему?
— Это и есть так называемые невидимки?
— Да. Минздрав сообщил, что в конце 2020 года в России жило 842 333 ВИЧ-инфицированных, а по данным нашего центра — 1 104 768. Не обращаются за медицинской помощью не только люди социально неадаптированные, но и те, кто боится огласки. Если переезжают в другой регион, то тоже не спешат встать на учет.
— Их число в отдельных регионах доходит до 20% от всех зараженных. И они представляют серьезную проблему, так как могут не соблюдать противоэпидемические рекомендации. Кроме того, они попадают в медицинские учреждения в поздних стадиях ВИЧ-инфекции, когда лечение малоэффективно. Именно эта группа ЛЖВ обусловливает большое число смертей от СПИДа в России.
— Действительно ли охват тестированием на ВИЧ в России на порядок выше, чем в Европе?
— В 2020 году было сделано 35 409 873 анализов на определение антител к ВИЧ. И эти цифры действительно впечатляют, даже учитывая, что из-за коронавирусной эпидемии они снизились, и что беременные обследуются три раза в год, а доноры — до пяти раз. Однако есть один важный фактор. В Европе на ВИЧ тестируют преимущественно представителей уязвимых контингентов: наркопотребителей, мужчин, имеющих секс с мужчинами и т.п. А в России массовое тестирование обеспечивается в основном тотальным обследованием граждан, обращающихся за медицинской помощью, в то время как объемы обследований представителей уязвимых групп низки.
— Получается, что мы совсем не тестируем группы риска?
— Тестируем, но мало. По нашим данным получается, что в 2020 году 65% новых случаев заражения происходили при половых контактах между женщинами и мужчинами, то есть при гетеросексуальных, но мы знаем, что уровень передачи из-за употребления наркотиков и при гомосексуальных контактах также не снижается. Европейская практика тестирования выявляет меньше ВИЧ-позитивных представителей гетеросексуального населения с низким риском заражения, а российская -— меньше ЛЖВ из числа уязвимых групп с высоким риском заражения. Очевидно, что и тот, и другой подход нуждаются в корректировке.
— Согласно некоторым данным, молодые люди в возрасте до 20 лет в РФ вдвое реже заражаются ВИЧ, чем в Европе (1,3% против 2,3%). Это так?
— Действительно ли сложная ситуация в Кемеровской и Иркутских областях? Ведь если сравнить эти регионы с Сан-Франциско или Вашингтоном, то там зараженных больше?
— Вряд ли стоит сравнивать металлургов из Кузбасса с населением Сан-Франциско, — города, который занимает первое место в мире по числу проживающих там представителей ЛГБТ-сообщества (от 10% до 15,4% населения). Или с Вашингтоном, 50% населения которого – афроамериканцы, которые больше, чем все другие этнические группы США, страдают от ВИЧ-инфекции. Хотя они представляют только 12,1% населения США, к ним принадлежит 40% всех ЛЖВ. А в Кузбассе высокая распространенность ВИЧ связана с тем, что там еще в начале 2000-х этот вирус распространился среди потребителей наркотиков, от которых потом стали заражаться их гетеросексуальные половые партнеры.
В Кемерово с ВИЧ живет 1,9% горожан, а во всей Кемеровской области даже больше — 1,99% населения, в то время как в штате Калифорния, где расположен Сан-Франциско, — не более 0,4%. Всего же в США по расчетам Центров по контролю за заболеваемостью США (СDС) проживает 1,2 миллиона ВИЧ-позитивных граждан, что близко к российским абсолютным цифрам. Но надо учитывать, что население США приближается к 330 миллионам человек. То есть у нас по отношению к общему числу населения больных ВИЧ-инфекцией больше.
— Правда ли, что число смертей среди людей с ВИЧ в США почти в два раза больше, чем число умерших больных с ВИЧ-инфекцией в России?
— Может быть нам стоит перенимать опыт США?
— Правда ли, что распространенность ВИЧ-инфекции в Москве в 1,5 раза ниже, чем в среднем по России?
— В период с 2017-го по 2020-й год, по данным официальной статистики Минздрава, число новых случаев ВИЧ-инфекции уверенно снижается — с 86 тысяч человек в 2017 году до 60 тысяч человек в 2020 году. Действительно ли это так?
— Да, снижение действительно отмечено, но в 2020 году оно могло быть связано с уменьшением охвата населения тестированием на 12,7%. Особенно уменьшилось тестирование уязвимых групп населения. Да и 60 тыс. новых случаев — это все еще очень много, те же США насчитали только 35 тыс.
— Некоторые СМИ упрекают Вас и ваш центр в завышении количества зараженных ВИЧ. Дескать, это нужно вам для получения международных грантов. У вас есть международные гранты?
— Нет. Скорее наоборот: в течение последних пяти лет мы по особому заданию правительства РФ оказываем безвозмездную помощь пяти странам ближнего зарубежья, что значительно увеличило объем нашей работы.
— Во многих странах сейчас идет разработка вакцины от ВИЧ. Но об успехе пока никто не сообщал. Есть ли какие-то альтернативы вакцинированию?
— То есть здоровым людям предлагается таблетка, которая по сути защищает их от ВИЧ?
— Действительно, пить таблетки, а тем более пить их горстями, со временем надоедает.
— Поэтому дальнейшим ходом развития этого направления стала разработка пролонгированных препаратов для лечения и профилактики ВИЧ-инфекции. В настоящее время уже разрешены к применению препараты, которые после однократной инъекции обеспечивают лечебный и профилактический эффект в течение 2 месяцев. Опубликованы также сведения о разработке таблетированных препаратов, однократный прием которых будет обеспечивать до 6 месяцев защиты от заражения ВИЧ. То есть близится эра, когда одна таблетка будет полгода защищать от ВИЧ. Однако результаты клинического использования таких препаратов пока еще не опубликованы.
— А что слышно о разработке антительных препаратов от ВИЧ?
— Этот метод называется пассивной иммунизацией, примером которой является введение больным той или иной инфекцией, например, коронавирусной, сывороток крови людей, ранее переболевших этим заболеванием. Уже давно для этой цели используются специально полученные сыворотки животных, которым многократно вводился тот или иной возбудитель (гипериммунные сыворотки). Раньше считалось, что антитела слабо защищают от ВИЧ, однако в последние годы удалось выявить особые, высокоспецифичные и очень активные. В настоящее время существуют способы производить большое количество таких высокоспецифичных антител к ВИЧ, которые можно вводить в организм больных для лечения или же в организм неинфицированных ВИЧ для их долговременной защиты от заражения. Однако эти антитела постепенно разрушаются.
— Но можно же сделать препарат, который бы обеспечивал постепенное высвобождение этих антител?
— Есть, например, клетки опухолей, которые можно соединить с В-лимфоцитом и заставить продуцировать необходимые нам антитела. Но, разумеется, прежде чем пытаться вводить людям такие клеточные конструкции, называемые гибридомами, надо быть полностью уверенными в их безвредности.
Другой подход — пересадка стволовых клеток, которые будут превращаться в В-лимфоциты, продуцирующие необходимые нам антитела.
Есть еще идея брать стволовые клетки человека, трансформировать их в невосприимчивую к заражения ВИЧ форму, например, удалив рецептор, к которому прикрепляется ВИЧ, и затем пересаживать назад, благодаря чему можно будет лечить ВИЧ-инфицированных и предупреждать заражение.
— И эти разработки уже близки к внедрению?
— Эти и другие подходы сейчас находятся на разных стадиях разработки, некоторые дошли до клинических испытаний, но говорить о том, что все они будут внедрены в практику в течении ближайших пяти лет, пока рано. Вероятно, что такие препараты первое время будут весьма дороги, поэтому неизбежно возникнет и проблема их приобретения.
Так как у нас нет прицельного государственного финансирования научных исследований по ВИЧ/СПИД, то придется тратить средства на приобретение новых препаратов за рубежом. Сейчас, например, львиная доля средств на закупку лекарств для лечения ВИЧ-инфекции уходит на закупку относительно небольшого количества современных импортных лекарств, но большая часть российских ЛЖВ все еще получает препараты, представляющие собой копии зарубежных препаратов. Понятно, что мы обязаны найти способ поддержать отечественных разработчиков и производителей новых лекарств в нашей стране.
Как сообщает New York Times, почти три года назад мужчине сделали пересадку стволовых клеток костного мозга от донора, имеющего врожденную резистентность к вирусу вследствие мутации одного их генов CCR5. Через 18 месяцев после отказа от антиретровирусной терапии врачи не нашли следов ВИЧ в организме, несмотря на использование самых чувствительных тестов.
Первый случай подобной элиминации вируса был зафиксирован 10 лет назад, когда в Берлине ВИЧ-положительному американцу по имени Тимоти Браун, больному лейкемией, также были пересажены гемопоэтические клетки от резистентного донора.
Сама пересадка была продиктована крайне токсичной химиотерапией, положенной в этом случае онкологическим больным и по факту уничтожающей собственную иммунную систему пациента.
Долгое время ученым не удавалось повторить указанный опыт и считалось, что технология, примененная при его лечении, не может быть воспроизведена на других пациентах, поскольку ее успех был случайностью.
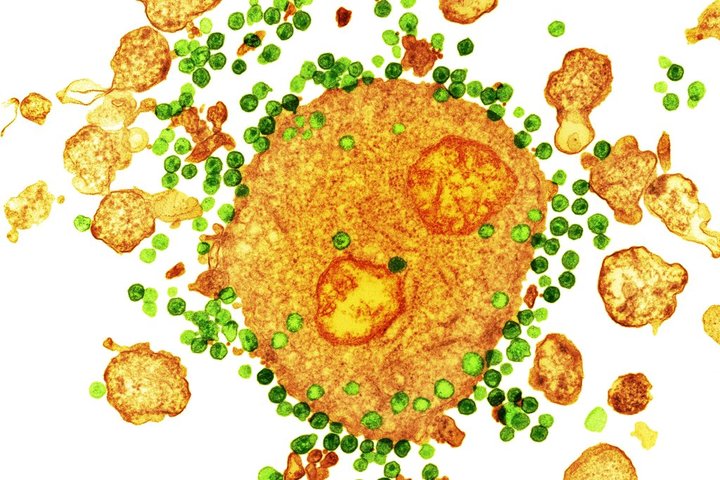
A colored transmission electron micrograph of the H.I.V. virus, in green, attaching to a white blood cell, in orange.CreditCreditNIBSC/Science Source
Напомним, что основной причиной, почему ВИЧ-инфекция до сих пор остается неизлечимой, несмотря на наличие препаратов высокоэффективной антиретровирусной терапии, способных прекратить ее размножение в организме, остается недоступность для медикаментов тех копий вируса, которые прячутся в так называемых клетках макрофагах и других резервуарах ВИЧ, одним из которых является костный мозг человека.
Ранее исследования пересадки стволовых клеток как технологии по элиминации вируса в организме человека были также апробированы на мавританских макаках-крабоедах.
Отдельное исследование по уничтожению вируса в макрофагах в 2018 году опубликовал журнал Nature. В статье говорилось о том, что ученым удалось очистить организм подопытных обезьян от SHIV — модифицированной версии человеческого вируса иммунодефицита, прячущегося именно в этих клетках.
Сделать это удалось с помощью двух веществ: антител PGT121, открытых семь лет назад в крови одного ВИЧ-положительного пациента из Африки, и лекарства GS-9620, стимулирующего работу гена TLR7, который отвечает за активацию врожденного иммунитета.
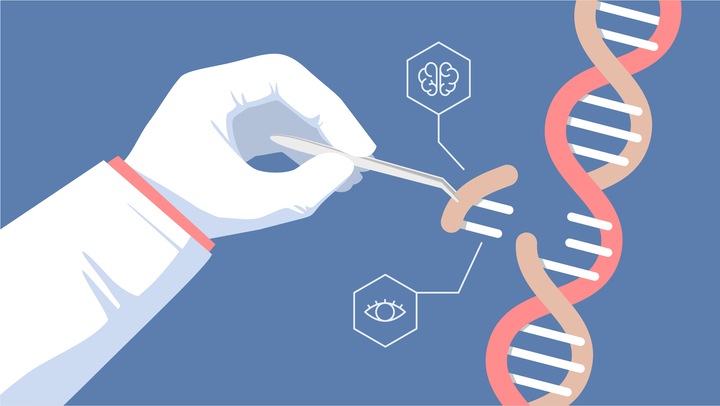
CRISPR! CAS!
В этом году группе исследователей из США удалось уничтожить генетический материал аналогичного ВИЧ вируса (это вирус иммунодефицита обезьян (ВИО)) во всех клетках и тканях двух подопытных животных.
Почему это важно? Если ранее главным потенциальным способом излечения ВИЧ считалась пересадка генетически устойчивого к вирусу донорского материала (в первую очередь костного мозга), то теперь ему появляется важная альтернатива.
Интересно, что вторая сенсация года связана, собственно, и с той, и с другой технологией. Дело в том, что устойчивый к ВИЧ ген распределен по человеческой популяции весьма неравномерно. Большинство его носителей происходят из стран Северной Европы, а стало быть, их материал вряд ли удастся пересадить ввиду определенных особенностей трансплантации костного мозга представителям азиатских народов, в том числе китайцам, равно как и представителям этнических групп, почти не вступающих в смешанные браки.
Компенсировать несправедливость природы взялся китайский профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ.

Профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ
Почти год назад, в январе, китайские власти подтвердили, что в этой стране действительно имел место успешный эксперимент, в ходе которого ученый имплантировал в матку зародыш, подвергнутый геномному редактированию методом CRISPR/CAS9.
Ученый смог удалить участок ДНК, содержащий ген CCR5, который кодирует белок, позволяющий ВИЧ проникать в иммунную клетку и инфицировать ее.
Ученый еще до начала исследования сфабриковал заключение комиссии по этике, а также данные о ВИЧ-статусе некоторых участников, так как экстракорпоральное оплодотворение для ВИЧ-позитивных людей в Китае запрещено. Мировое научное сообщество резко осудило изыскания китайского профессора как аморальные и опасные.
Чуть позже оказалось, что в курсе эксперимента, еще до того как информация просочилась в СМИ, были лауреат Нобелевской премии биолог Крейг Мелло и профессор физики и биоинженерии из университета Райса в Хьюстоне Майкл Дим. Оба они также понесли репутационные потери. Но больше всего досталось самому изобретателю.
Уже зимой появилась информация о том, что китайскому генетику может грозить смертная казнь, так как власти страны обвинили его в коррупции и взяточничестве. А в декабре уходящего года суд все-таки приговорил ученого за преднамеренное нарушение государственных нормативов в области научных исследований к трем годам тюремного заключения.
Интересно, что эксперимент, очень похожий на опыт с обезьянами, но уже на человеческом материале в октябре этого года завершился в Китае частичным провалом. От ВИЧ-инфекции пересадка модифицированного (а не природно-устойчивого) донорского материала 27-летнего пациента не спасла, зато доказала, что сама процедура безвредна, а стало быть, технология CRISPR/CAS9 на данный момент остается самым вероятным претендентом на то, чтобы стать доказанным методом излечения от ВИЧ-инфекции взрослых пациентов. Отдельным пунктом стоит подчеркнуть: вполне вероятно, впервые эта технология окажется применена и запущена в массовое использование не на Западе, а, собственно, в странах Юго-Восточной Азии.

Новые препараты, пациенты и антитела
Западные ученые тем временем отчитываются в успехах технологии пересадки родного, не модифицированного, материала с целью элиминации вируса.
В Сиэтле весной 2019 года на крупнейшей Конференции по ретровирусам и оппортунистическим инфекциям (CROI 2019) безусловной сенсацией стало известие о фактическом излечении, а вернее элиминации, вируса иммунодефицита в организме сразу двух пациентов — из Германии (дюссельдорфский пациент) и Англии (лондонский пациент).
Обоим мужчинам в ходе терапии рака был пересажен костный мозг от донора, имеющего врожденную резистентность (устойчивость) к ВИЧ.
Всего на данный момент это третий случай подобного исцеления. Первый имел место также в Германии (берлинский пациент) — осенью прошлого года мы публиковали интервью с врачом, который работал с ним. Однако до последнего времени считалось, что повторить берлинской эксперимент невозможно. В этом году стало окончательно ясно, что несмотря на все издержки (весьма токсичная химиотерапия перед пересадкой) эта технология может быть распространена и на других пациентов, живущих с вирусом.
Главной альтернативой пересадке костного мозга и генной модификации по-прежнему остаются так называемые широко нейтрализующие антитела, способны распознавать штаммы ВИЧ и блокировать их проникновение в здоровые клетки.
Как считается, введение их пациенту может стать более безопасным методом терапии, способным заменить актуальную антиретровирусную терапию препаратами, препятствующими репликации вируса в организме за счет ингибирования работы того или иного фермента вируса в клетке.

Как стало известно в этом году, дальнейшими их разработками займется такой фармгигант, как ViiV Healthcare GSK. Антитела, исследуемые ее подразделениями, носят название N6LS и действуют целенаправленно против вирусов, которые прикрепляются к белку gp120 на поверхности CD4+ T-лимфоцита. На фазе исследований IIа, к которым приступает компания, будут оценены эффективность и безопасность использования антител у людей.
Кроме того, в октябре этого года исследователи из Глэдстоуна в сотрудничестве с компанией Xyphos Biosciences предложили новую технологию для борьбы с резервуарами ВИЧ-инфекции.
Наличие этих резервуаров остается главной причиной, по которой традиционная АРВТ пока не в силах полностью уничтожить вирус в организме. Ученые из Глэдстоуна считают, что можно сократить количество инфицированных клеток при помощи новой технологии, разработанной на основе CAR-T и получившей название convertible CAR. Она создает иммунные клетки — цитоксичные Т-лимфоциты, на поверхность которых выводятся антитела, позволяющие Т-лимфоциту прикрепиться к необходимой клетке, а затем атаковать и уничтожить ее.
Преимущество convertible CAR в том, что с ее помощью к лимфоцитам можно прикрепить любое количество антител, тогда как CAR-T предполагает борьбу только с одним типом заболевания. Это делает новую технологию пригодной для лечения ВИЧ, у которого огромное количество генотипов.
На этом следует сделать паузу в перечислении сложных терминов. Год ознаменовался и другими свершениями, хоть, на первый взгляд, и меньшими по масштабу.
Так, первого апреля 2019 года хирурги из госпиталя Джонса Хопкинса пересадили ВИЧ-положительному пациенту почку, полученную от ВИЧ-положительного донора. Это была первая в истории трансплантация органа от живого донора с ВИЧ — раньше органы пересаживали только от умерших людей, живших с вирусом иммунодефицита.
На международной конференции IAS 2019 в Мехико было представлено исследование, согласно которому риск возникновения дефекта нервной трубки у плода от приема долутегравира крайне низок — он составляет лишь 0,3 %. Именно опасность такого побочного эффекта терапии делала этот препарат недоступным для значительного числа ВИЧ-положительных пациентов а Африке — за счет процентного перевеса там среди людей, живущих с вирусом, женщин детородного возраста.
Кроме того, ученым удалось доказать эффективность двойного режима терапии на основе долутегравира и ламивудина. Этот режим может прийти на смену традиционной АРВТ из трех компонентов.
Там же были представлены исследования экспериментальной вакцины от ВИЧ. В ближайшее время стартует третья — последняя — фаза ее испытаний. В первую очередь она будет апробирована среди мужчин-геев и транссексуалов.
Что касается PrEP, компания Merck представила имплантаты со своим новым препаратом — ислатравиром — в этом качестве. Имплантат будет способен предоставлять защиту от ВИЧ на срок более года. Не требуя ежедневного приема таблеток.
Новые клинические рекомендации
В 2019 году Европейское клиническое общества по борьбе со СПИДом (EACS) опубликовало новые рекомендации, традиционно являющиеся основой для национальных рекомендаций по лечению ВИЧ-инфекции во многих странах.
Тут впервые появились отдельные разделы для трансгендерных и пожилых людей, а в список рекомендованных схем впервые была включена двухкомпонентная терапия долутегравир + ламивудин, о которой мы писали в предыдущем разделе.
Преимущество в обновленных рекомендациях получили небустированные ингибиторы интегразы с высоким генетическим барьером (долутегравир или биктегравир). А нуклеозидная основа тенофовир + ламивудин была признана эквивалентной схеме тенофовир + эмтрицитабин.
Для нашей страны важно, что в самый канун нового года Россия выпустила собственные обновленные рекомендации. Отражающие некоторые принципы, упомянутые в европейском документе.
Проект рекомендаций уже опубликован на сайте Национальной ассоциации специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. В документе впервые регламентирован тот факт, что антиретровирусная терапия должна назначаться всем ВИЧ-позитивным пациентам вне зависимости от количества CD4-клеток и уровня вирусной нагрузки. А это огромный шаг для российской медицины, пусть все западные страны сделали его еще много лет назад. Именно за него бились многие российские инфекционисты все последние годы.
Отдельно раннее начало лечения оказалось прописано для беременных женщин: АРВТ должна назначаться в минимально короткий срок после постановки диагноза. И это тоже очень важно. Вторым новшеством стало утверждение долутегравира в качестве предпочтительного препарата первой линии.
Теперь он должен будет заменить использовавшийся ранее эфавиренз (600 мг). То есть предпочтительная схема первой линии для взрослых в России теперь будет выглядеть как: долутегравир + ламивудин (или эмтрицитабин) + тенофовир.
Перебои и госзакупки
Несмотря на такой новогодний подарок и включение в рекомендации современных препаратов, главной российской новостью 2019 года все-таки стали бесконечные и катастрофические перебои с поставкой лекарств от ВИЧ в российские регионы. В частности ламивудина — самого распространенного препарата класса НИОТ.
В конце августа стало известно о проблемах с этим препаратом в Краснодарском крае, до этого — в Туле, где лекарства не было около двух месяцев, список же всех субъектов федерации, столкнувшихся с этой нехваткой, покрывает почти всю географию страны.
Причиной перебоев стала череда сорванных Министерством здравоохранения аукционов. Началась история с провала зимних, состоявшихся с конца февраля по март, и последовавших за ними весенних торгов. Более того, частично сорваны оказались даже летние.
Дело в том, что каждый раз цена, заявленная министерством, оказывалась заниженной, вынуждая фармкомпании не выдвигаться по тем или иным позициям. По словам представителей самого Минздрава, виной этому стала неадекватность референтных цен, указанных в каталоге лекарственных препаратов, обязательном к использованию по новым правилам, вступившим в силу с января 2019 года. По результатам года министерство обещало пересмотреть правила закупок и скорректировать инструкции по определению минимальной цены на аукционе, правила приобретения у единственного поставщика и некоторые другие пункты своих регламентов. Проект приказа можно прочитать по этой ссылке.
Инъекционная терапия, FDA и страсти по тенофовиру
Инъекционная схема АРВ-терапии — отдельный сюжет этого года. Как ранее уже писал СПИД.ЦЕНТР, она подразумевает введение двух препаратов — каботегравира (ингибитор интегразы) и рилпивирина (ненуклеозидный ингибитор обратной транскриптазы (ННИОТ)) — пациентам раз в месяц или даже реже, что может стать современной альтернативной ежедневному приему препаратов в виде таблеток, особенно для тех, кто демонстрирует низкую приверженность.
Ранее опубликованные на конференции CROI результаты испытаний подтвердили эффективность схемы в подавлении вируса при весьма невысокой вероятности побочных эффектов.
Ее разработчики, Janssen и ViiV, подали долгожданное (это действительно так!) новшество на одобрение в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в апреле этого года. Именно с этого, как правило, стартует распространение по миру большинства передовых западных препаратов, однако американское надзорное ведомство не одобрило инъекционную схему, сославшись на необходимость уточнения ряда производственных вопросов и отложив свое решение на 2020 год.
Стоит напомнить, что испытания этих двух лекарств в России параллельно с мировым исследованием стартовали еще осенью 2018 года. Тогда СПИД.ЦЕНТР связался с участником этого этапа испытаний, чтобы расспросить о плюсах и минусах такого лечения.
Из новостей фармбизнеса стоит также отметить появление препарата Quadramine (лопинавир, ритонавир, абакавир и ламивудин) как схемы, специально разработанной для новорожденных пациентов с ВИЧ. И презентацию новых препаратов для лиц с полирезистентным ВИЧ — ибализумаба (торговое наименование Trogarzo) и фостемсавира (Fostemsavir).
Это особенно важно, так как за последние годы в России число ВИЧ-положительных пациентов с резистентностью выросло вдвое. На данный момент резистентность имеется уже у 7 % пациентов, хотя 3-4 года назад этот показатель составлял всего 3-4 %.
В октябре FDA одобрило Дескови в качестве второго после Трувады средства для PrEP. Этот препарат компании Gilead содержит новую версию тенофовира (TAF), менее токсичную, как утверждают ее разработчики. Впрочем, большое число исследований, опубликованных в этом году (к примеру это, это и это), ставят под сомнение преимущества TAF перед старой версией тенофовира (TDF), чей эксклюзивный патент компания Gilead недавно потеряла.
Как потенциально более дешевый препарат старый тенофовир будет доступен большему числу пациентов, убеждены эксперты. А учитывая патентный скандал вокруг выпуска Трувады, может быть, и более предпочтителен в качестве PrEP, поскольку компания не славится взвешенностью своей ценовой политики и ответственностью при выборе методов максимизации коммерческой прибыли.
Для России ключевыми событиями стали также следующие.
Конференция PROHIV, состоявшаяся в третий раз при поддержке фонда СПИД.ЦЕНТР и совпавшая с мировым подведением итогов программы UNAIDS 90-90-90. И пусть пока наша страна не в силах похвастаться масштабными успехами по достижению заветных параметров, с которыми мировое сообщество ассоциирует контроль над эпидемией, на конференции все же прозвучал ряд важных докладов, касающихся ситуации с эпидемией в нашей стране.
Кроме того, привлекали внимание продолжающиеся попытки ФАС запустить в стране механизм принудительного лицензирования препаратов, чреватый уходом с рынка крупных западных производителей.
Дальнейшее развитие политики импортозамещения и подготовка связанных с нею каталогов взаимозаменяемости препаратов могут в будущем стать актуальны и для сферы терапии ВИЧ-инфекции. На примере замены препаратов от муковисцидоза российскими дженериками эта политика уже успела зарекомендовать себя не с лучшей стороны.
Вслед за передачей Минздравом права на закупки АРВТ для тюрем Федеральной системе исполнения наказаний (ФСИН) последовали перебои в организации таких поставок и весьма негативные экспертные доклады относительно тюремной медицины в России. Это обернулось попытками передать всю медицинскую службу ФСИН (в том числе и обеспечение АРВТ) обратно Минздраву.
Что принесет новый 2020 год по каждому из этих сюжетов — пока сказать сложно. Но сайт СПИД.ЦЕНТР продолжит наблюдать, а стало быть, и оповещать своих читателей. До встречи в Новом году
Читайте также:

