Выпадают ли ресницы при вич
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Выпадение волос: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
В норме у человека ежедневно выпадает примерно 100 волос, увеличение этого количества может свидетельствовать о патологических процессах в организме. Пациент замечает, что большое количество волос остается на расческе, на постельном белье, полотенце, в сливе ванной и на предметах обихода.
Около 0,1% всего населения планеты хотя бы раз наблюдали у себя повышенное выпадение волос.
Плотность волосяного покрова отличается у разных людей и на разных участках тела. Она зависит от возраста, пола, расовой принадлежности и т. д. Общее количество волос на голове у блондинов составляет 140 тысяч, у шатенов – 109 тысяч, у брюнетов – 102 тысячи, у рыжих – 88 тысяч.
Все волосы не растут одновременно, а проходят 3 основные фазы роста: анаген, катаген и телоген. Анагеном называют фазу активного роста волос – ее продолжительность составляет от 2 до 5 лет. В течение суток волос удлиняется в среднем на 0,1–0,4 мм, причем у женщин волосы растут быстрее, чем у мужчин. В фазе катагена происходит замедление роста, а длится она от 4 до 6 недель. Во время фазы телогена рост волос прекращается, их жизненный цикл завершается и они выпадают. Этот период продолжается 2–3 месяца и за это время создаются условия для начала новой фазы анагена.
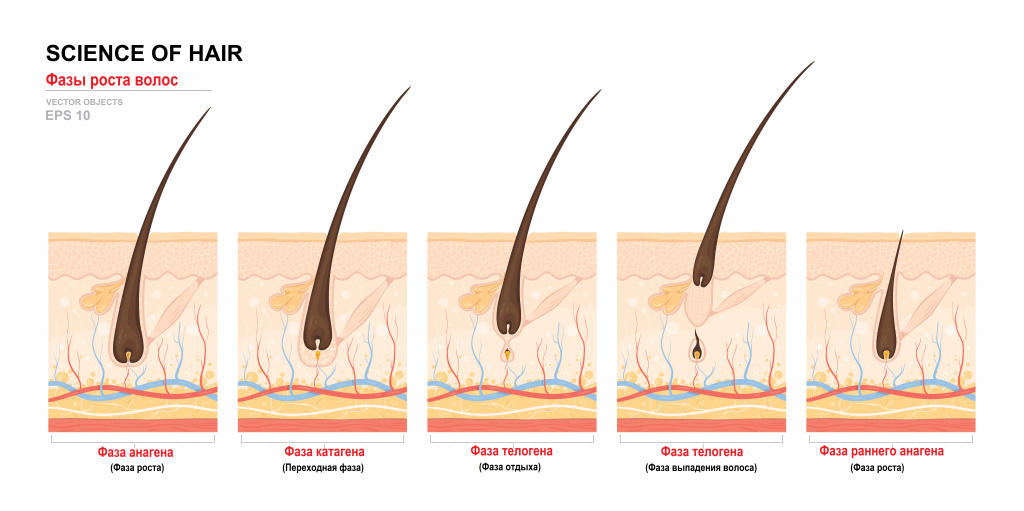
Разновидности выпадения волос
Андрогенная, или андрогенетическая алопеция представляет собой наиболее распространенную форму выпадения волос, поражающую до 80% мужчин и 50% женщин.
Диффузная алопеция чаще встречается у женщин.
Психосоматическая, или нервная алопеция.
Очаговая алопеция, которую в настоящее время рассматривают как аутоиммунный процесс.
Рубцовая, или инфекционная алопеция.
Возможные причины выпадения волос
Патология роста волос (частичное выпадение, тотальное облысение, гирсутизм, гипертрихоз) происходят вследствие нарушений течения волосяного цикла. Самые частые случаи потери волос представляют собой преждевременный конец фазы анагена и раннее начало фазы катагена.
В период пубертата, когда происходит гормональная перестройка организма, отмечается повышенная выработка кожного сала и избыточное выпадение волос. По завершении полового созревания у большинства людей процессы нормализуются.
Капилляры волосяного сосочка у лиц мужского пола, генетически предрасположенных к облысению, имеют повышенную чувствительность к мужским половым гормонам. При повышении содержания андрогенов во время полового созревания наступает стойкий спазм сосудов сосочков волос головы и, как результат, – выпадение волос. Напротив, на других участках тела, в том числе на лице, у таких мужчин наблюдается обильный рост волос, что также объясняется действием андрогенов.
Несмотря на повышенную секрецию эстрогенов во время беременности, многие женщины жалуются на избыточное выпадение волос, особенно во 2-м и 3-м триместрах. Это обусловлено тем, что в это время почти все поступающие в организм женщины питательные вещества расходуются на рост плода. Послеродовое выпадение волос объясняется тем, что увеличивается количество волос, находящихся в фазе телогена.
Обычно восстановление циклов роста волос у женщины происходит через 4-6 месяцев после рождения ребенка.
Повышенное выпадение волос может вызвать стресс. У пациентов с нарушением периодов сна и бодрствования, снижением памяти, с навязчивыми состояниями наблюдаются различные изменения биопотенциалов головного мозга, что может приводить к нарушению трофики волосяного фолликула.

Прием некоторых лекарственных средств (нестероидных противовоспалительных препаратов, антикоагулянтов, тиреостатиков, антидепрессантов, цитостатиков, бета-адреноблокаторов, препаратов интерферона альфа, противосудорожных, противопаркинсонических, антигельминтных, противогерпетических, противовирусных, антибактериальных препаратов, нейролептиков, пероральных контрацептивов и т. д.) также может приводить к повышенному выпадению волос.
У 80% онкологических пациентов, принимающих цитостатические препараты, наблюдается выпадение волос через 10 дней от начала лечения.
Инфекционные, аутоиммунные, системные заболевания, эндокринные патологии также влияют на избыточную потерю волос.
В процессе старения человека рост волос на голове может быть стабильным, но фаза анагена имеет тенденцию к сокращению. Волосы становятся более тонкими и ломкими. Выпадение волос встречается чаще у женщин старше 50 лет и носит диффузный характер.
Заболевания, приводящие к избыточному выпадению волос
- Заболевания щитовидной железы, гипоталамо-гипофизарной системы, яичников, надпочечников и др.
- Аутоиммунные заболевания (узловатый зоб, идиопатический гипопаратиреоз, тиреоидит Хашимото).
- Дерматологические заболевания (себорея, псориаз, экзема др.).
- Заболевания внутренних органов и систем (гастрит, колит, заболевания почек и печени).
- Авитаминозы.
- Хронические инфекции (тонзиллит, синусит, гайморит).
- Цитомегаловирусная инфекция.
- Сифилис.
- Туберкулез.
- Иммунодефицитные состояния.
Диагностика и обследования при избыточном выпадении волос
Для выяснения причины выпадения волос врач может назначить комплекс лабораторно-инструментальных методов обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Глазные проявления ВИЧ – это специфические изменения органа зрения, вызванные присоединением оппортунистической инфекции у пациентов с ВИЧ-инфекцией в анамнезе. Клиническая картина определяется характером поражения. Общие симптомы для большинства форм – снижение остроты зрения, скотомы, фотопсии, нарушения цветовосприятия, фотофобия, повышенное слезотечение. Постановка диагноза базируется на применении ПЦР, ИФА, инструментальных методов диагностики (визометрия, офтальмоскопия, периметрия, тонометрия, биомикроскопия, УЗИ, КТ головы). Для лечения используется антиретровирусная и симптоматическая терапия.
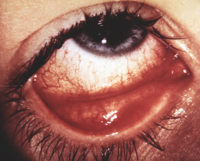
Общие сведения
Глазные проявления встречаются у 70-80% больных ВИЧ-инфекцией. Примерно у 50% пациентов отмечается симметричное вовлечение в патологический процесс обоих глазных яблок. Распространенность цитомегаловирусной ретинопатии у людей, инфицированных вирусом иммунодефицита, составляет 30-40%. В 5% случаев наблюдается необратимое поражение зрительного нерва. У 30-35% лиц с данной патологией отмечается высокий риск необратимой потери зрения. У 30-50% внутриорбитальные проявления осложняются поражением нервной системы. Глазные проявления с одинаковой частотой встречаются среди лиц мужского и женского пола. Географических особенностей распространения не отмечается.

Причины глазных проявлений ВИЧ
Причина поражения глаз – инфицирование вирусом иммунодефицита человека, который относится к семейству ретровирусов, и присоединение оппортунистической инфекции. Источник распространения – больной человек. Вирус содержится в биологических средах организма (кровь, сперма, грудное молоко, влагалищные выделения, спинномозговая жидкость). Инфицирующая доза – 10 000 вирусных частиц. Пути передачи инфекции: половой, гематогенный и вертикальный (от матери к ребёнку). Глаза поражаются при попадании заражённой крови на открытые слизистые оболочки (конъюнктива) или проникновении вируса через гематоофтальмический барьер.
Патогенез
Вирус иммунодефицита удаётся идентифицировать в оболочках глаза и водянистой влаге, однако патологические изменения вызывает не собственно возбудитель, а ассоциации других микроорганизмов. Активация оппортунистической инфекции становится причиной рецидивирующих воспалительных процессов внутриглазной локализации. Инфицирование цитомегаловирусом ведёт к лизису клеток и развитию гранулоцитарной реакции. Из-за нарушения реологических свойств крови возникают ишемические проявления, обусловленные окклюзивным артериитом, перифлебитом. Придатки глаза (веки, слезные пути) наиболее часто поражаются вирусом опоясывающего герпеса, саркомой Капоши, реже – контагиозным моллюском.
Центральная форма токсоплазмоза приводит к очаговому некротизирующему хориоретиниту. Внелегочные проявления инфицирования пневмоцистой провоцируют поражение увеального тракта. При травматическом повреждении глаз наблюдается высокая вероятность возникновения аспергиллеза. Повышение уровня триглицеридов влечёт за собой увеличение синтеза цитокинов. Этот механизм лежит в основе развития липемии сетчатки. Усугубляет нарушение липидного обмена приём ингибиторов протеаз. Интенсивное поражение клеток, на поверхности которых расположены CD4-рецепторы, ведёт к прогрессированию патологических изменений.
Симптомы глазных проявлений ВИЧ
Неврологическая симптоматика представлена светобоязнью, двоением перед глазами, мелкоразмашистыми движениями глазных яблок при попытке фиксации взгляда. В ряде случаев возникает блефароспазм, вызванный параличом черепных нервов. При внутриутробном инфицировании плода существует высокий риск развития аномалий органа зрения (анофтальм, колобома роговицы). Саркома Капоши с локализацией на веках или орбитальной конъюнктиве длительное время характеризуется бессимптомным течением. Рост новообразования затрудняет процесс смыкания век, приводит к развитию местных воспалительных реакций в виде гиперемии и отека оболочек переднего сегмента глаз.
Осложнения
Кровоизлияние в стекловидное тело может достигать степени тотального гемофтальма. Реже возникает гипопион, гифема. Продолжительное течение аспергиллеза приводит к образованию бельма и множественных эрозивных дефектов на поверхности роговицы с риском ее перфорации. Высока вероятность бактериальных и инфекционных поражений переднего отдела глаз (конъюнктивит, кератит). Возможно развитие вторичного дакриоцистита. В редких случаях патологический процесс распространяется на кости черепа и ткани мозга. У 20% пациентов наблюдается отслойка сетчатки, обусловленная некрозом отдельных участков внутренней оболочки глаз. Осложнения со стороны нервной системы представлены криптококковым менингитом, лимфомой мозговых оболочек, нейросифилисом.
Диагностика
Для диагностики ВИЧ-инфекции проводится полимеразная цепная реакция (ПЦР), которая даёт возможность выявить фрагменты РНК или ДНК вируса. Иммуноферментный анализ (ИФА) позволяет обнаружить специфические антитела к вирусу. С целью оценки тяжести иммунодефицита изучают содержание CD4-лимфоцитов. В комплекс специфического офтальмологического обследования входит:
Лечение глазных проявлений ВИЧ
Этиотропная терапия ВИЧ-инфекции не разработана, однако применение антиретровирусных средств позволяет замедлить прогрессирование заболевания. Эффективность симптоматического лечения зрительных нарушений повышается при использовании противовирусных препаратов, угнетающих персистенцию вируса в организме. При развитии инфекционного кератита, ретинита или везикулобуллезного дерматита, вызванного опоясывающим герпесом, показано внутривенное введение ацикловира, фамцикловира. Сухой кератоконъюнктивит в сочетании с ксерофтальмией требует назначения препаратов искусственной слезы, увлажняющих мазей.
Лечение токсоплазмозного ретинохориоидита основывается на применении пириметамина, сульфаниламидов, клиндамицина. Острое течение иридоциклита у ВИЧ-инфицированных больных требует инстилляций глюкокортикостероидов в комбинации с короткими курсами антибактериальной терапии. При цитомегаловирусном ретините используют цидофовир, фоскарнет, ганцикловир. Тактика лечения пациентов с саркомой Капоши сводится к назначению химио- или криотерапии, оперативного иссечения новообразования, внутриопухолевого введения цитостатиков. При аспергиллезном поражении структур глазного яблока показана антифунгальная терапия. Доказана целесообразность внутривенного использования амфотерицина В, итраконазола.
Прогноз и профилактика
Исход заболевания определяется вирусной нагрузкой, особенностями поражения глаз и течения основной патологии. По собранным в офтальмологии статистическим данным риск полной потери зрения составляет 40%. Неспецифические превентивные меры сводятся к предупреждению инфицирования вирусом иммунодефицита (использование средств контрацепции, стерилизация медицинского инструментария, борьба с инъекционной наркоманией). Пациентам рекомендовано отдавать предпочтение очковой коррекции остроты зрения перед контактными линзами. Специфические методы профилактики не разработаны, однако применение антиретровирусной терапии значительно улучшает прогноз.
Кожа — самый крупный орган тела и первая линия защиты от внешних инфекций. Когда эта защита прорвана — через порезы или царапины, — тело становится уязвимым для инфекций. Проблемы с кожей, волосами и ногтями могут быть первым сигналом о том, что у человека что-то не так со здоровьем.
Исследования показывают: больше половины людей, живущих с ВИЧ, отмечают проблемы с кожей. Не все эти проблемы требуют немедленного вмешательства, но, если есть сомнения, лучше проконсультироваться с вашим лечащим врачом.
Какие причины вызывают проблемы с кожей?
Бактериальные инфекции, включая Staphylococcus aureus — золотистый стафилококк, который может вызывать различные гнойничковые заболевания кожи, а в некоторых случаях приводить к развитию сепсиса и другим грозным заболеваниям, таким как менингит, пневмония и т.д. Большая часть из них лечится антибиотиками в форме мазей или таблеток. Но есть штаммы микроорганизма, устойчивые к действию антибиотиков.
Вирусные инфекции, включая бородавки, контагиозныого моллюска и герпетические язвы. Лечение может включать прижигание или замораживание жидким азотом в случае бородавок и антивирусные препараты в других случаях.
по теме

Лечение
Депрессия и ВИЧ
Грибковые инфекции могут поражать не только кожу, но и ногти на ногах и руках, обычно лечатся мазями, а в агрессивных случаях таблетками.
Рак кожи может проявляться в виде родинок странной формы, красных бугорков и обесцвечивания кожи и должен быть обследован дерматологом. Лечение в этом случае варьируется от простейших операций по удалению новообразования до химиотерапии или лучевой терапии. Один из видов раковых заболеваний, называемый саркомой Капоши, наиболее часто встречается среди людей с пониженным количеством CD4-клеток (как правило, менее 200 кл/мкл), но также может появиться и у людей, показатели которых в норме. Наиболее действенная профилактика в этом случае — держать ВИЧ под контролем и укреплять свою иммунную систему. Тем не менее, лечением саркомы Капоши являются химио- и лучевая терапия или использование специальных гелей.
Псориаз, вызванный гиперактивностью иммунной системы, приводит к возникновению шелушащихся красных пятен, обычно вблизи суставов. Обычно лечится с использованием стероидных препаратов или кремов. Похожее заболевание — экзема — тоже лечится кремами, но хроническое шелушение или пропадание волосяного покрова могут потребовать использования лосьонов и лечебных ванн.
Могут ли препараты АРВТ вызывать проблемы с кожей?
Кожная сыпь — довольно частый побочный эффект, который возникает у людей, начинающих прием ННИОТ (ненуклеозидных ингибиторов обратной транскриптазы), таких как эфавиренз, интеленс, невирапин и рилпивирин. Сыпь обычно проходит сама собой в течение пары недель и не требует особого лечения.
НИОТ (нуклеозидные ингибиторы обратной транскриптазы), такие как абакавир, известны тем, что часто вызывают сыпь, а также могут вызывать серьезное осложнение — реакцию гиперчувствительности, которая развивается примерно у 5 % принимающих их людей. Специальный тест крови поможет определить, кто находится в группе риска появления аллергических реакций, еще перед началом приема препарата. Если у вас проявляется аллергическая реакция, вам никогда не следует принимать абакавир снова.

Некоторые ингибиторы протеазы (ИП) могут вызывать кожные высыпания, это такие препараты, как дарунавир, фосампренавир. Такие ИП, как атазанавир и индинавир, могут также вызвать желтуху — иными словами, пожелтение кожи и слизистых оболочек. Однако желтуха может быть проявлением серьезных нарушений в работе печени, а значит, следует сразу же обратиться к вашему лечащему врачу для обследования.
Такой класс препаратов, как ингибиторы интегразы, также могут вызывать кожную сыпь. Это является наиболее частым побочным эффектом в случае приема таких препаратов, как ралтегравир, элвитегравир и долутегравир.
В последнее время обесцвечивание (или гиперпигментация) кожи и ногтей наблюдается у некоторых пациентов, принимающих зидовудин и эмтрицитабин. Чаще этот побочный эффект встречается у пациентов с темным цветом кожи.
Простые советы:
Накладывайте повязки на царапины и порезы, чтобы облегчить заживление и предотвратить инфицирование.
Поддерживайте вашу иммунную систему и следите за уровнем CD4-клеток, чтобы избежать проблем с кожей.
Используйте крем от загара с SPF 30 или больше. Не стоит находиться на солнце во время приема препаратов, так как они делают вашу кожу более уязвимой к той части спектра, которая вредна для нее. Проконсультируйтесь с вашим лечащим врачом, если сомневаетесь.
ВИЧ сам по себе может вызывать сухость кожи, как и определенные препараты. Хорошей идеей будет использование увлажняющего лосьона каждый раз после приема душа.
Расскажите вашему лечащему врачу о возникновении любых проблем с кожей, а также предоставьте ему информацию о том, как менялись форма и размер беспокоящих вас родинок или обесцвеченных участков кожи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ячмень и халязион: причины появления, симптомы, диагностика и способы лечения.
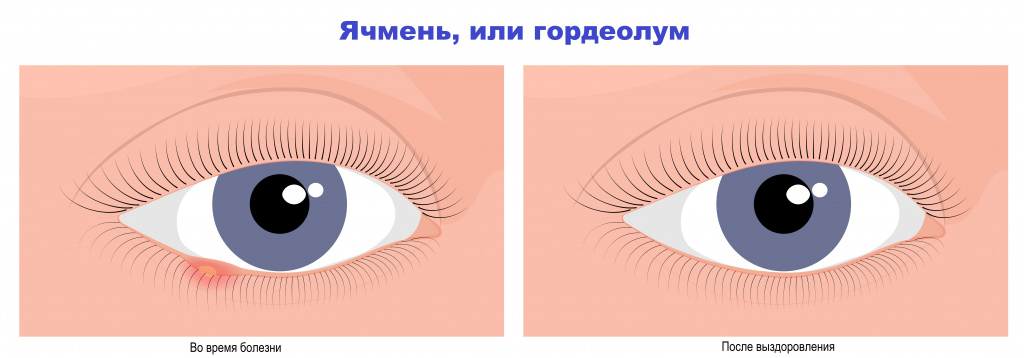
Ячмень, гордеолум - это острое гнойное воспаление, возникающее в результате попадания инфекции в сальные или потовые железы, расположенные по краям века (наружный ячмень), или в мейбомиевые железы, которые находятся в толще века (внутренний ячмень).
Часто ячмень путают с халязионом, поскольку внешне они действительно похожи. Однако это два совершенно разных заболевания, и объединяет их только локализация – кожа век. Халязион – это неинфекционное хроническое воспаление хряща вокруг мейбомиевой железы.
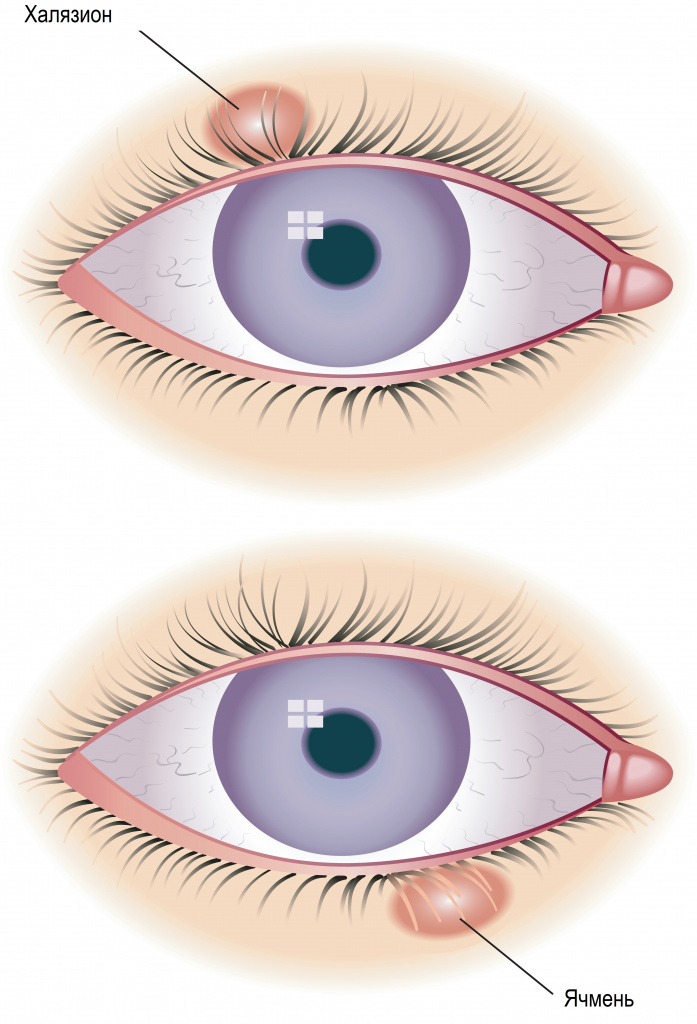
Причины появления ячменя и халязиона
Непосредственной причиной развития гордеолума является бактериальная инфекция. В 90% случаев его возбудителем служит золотистый стафилококк. Попадание микроорганизмов внутрь железы века приводит к закупорке выводного протока и скоплению гнойного секрета. Развитию инфекционного процесса способствуют нарушения правил гигиены при использовании контактных линз, привычка тереть глаза руками, расчесывание век, использование грязного полотенца, а также применение некачественной косметики и обсемененных приспособлений для нанесения макияжа.
Нередко ячмень развивается у пациентов с сахарным диабетом, различными иммунодефицитными состояниями, при гиповитаминозах, хронических заболеваниях желудочно-кишечного тракта.
Отмечается предрасположенность к формированию ячменя у людей с жирной кожей, угревой сыпью, фурункулезом.
Халязион не связан с инфекционным воспалением и возникает в результате закупорки выводного протока мейбомиевой железы; что приводит к ее растяжению с последующим прорывом секрета в окружающие ткани хряща. В результате в толще века формируется плотно-эластичный безболезненный узелок (гранулема) размером до горошины. Кожа над узелком подвижна, не изменена.
Классификация ячменя, халязиона
Ячмень и халязион могут быть как единичными, так и множественными.
В зависимости от локализации ячмень классифицируют как наружный и внутренний.
Наружный ячмень располагается на ресничном крае века с внешней стороны, связан с гнойным воспалением сальных или потовых желез.
Внутренний ячмень, или мейбомит, формируется на внутренней стороне века в результате гнойного воспаления мейбомиевых желез и встречается значительно реже, чем наружный.
В зависимости от глубины поражения различают поверхностный халязион (воспаление присутствует только в мейбомиевой железе) и глубокий (воспаление развивается в хряще века). Клинические проявления при этом никак не различаются.
Симптомы ячменя и халязиона
Ячмень. В самом начале заболевания при зажмуривании у пациента появляется ощущение дискомфорта у свободного края века. По мере развития воспалительного процесса возникают боль, покраснение и отек участка века. Интенсивность боли обычно соответствует степени выраженности отека. Через 1-3 дня в центре очага формируется гнойничок, который через 2-3 дня прорывается наружу. После самопроизвольного вскрытия и при адекватной терапии воспалительные явления (покраснение, отечность, болезненность) постепенно стихают, наступает излечение.
Внутренний ячмень можно увидеть только при вывороте века. Отмечаются локальный отек и воспаление конъюнктивы (слизистой оболочки) века.
Халязион представляет собой безболезненное локальное подкожное образование в форме шарика. При неосложненном течении кожа над ним обычно не изменена.
Диагностика ячменя и халязиона
Диагноз устанавливается на основании жалоб и данных осмотра пациента.
В случае ячменя при осмотре выявляют локальную гиперемию (покраснение) и отек края века в области волосяного фолликула ресницы. При пальпации века пациент жалуется на боль.
При неосложненном халязионе болезненность и покраснение века, как правило, не обнаруживаются.
В начале заболевания клинические проявления внутреннего ячменя и халязиона могут быть схожи. От ячменя халязион отличается лишь большей плотностью, отсутствием признаков острого воспаления, а кожа над ним легко смещается.
Установить правильный диагноз и назначить адекватное лечение может только врач.
Лабораторная и инструментальная диагностика в большинстве случаев не требуется.
К каким врачам обращаться
Лечением пациентов с воспалительными заболеваниями век занимаются офтальмологи.
Лечение ячменя и халязиона
Во избежание осложнений категорически не рекомендуется выдавливать или прокалывать ячмень. Поскольку причина гордеолума – бактериальная инфекция, основа лечения – антибактериальные средства. Используют глазные капли и мази, содержащие антибиотик. Как и при любом другом лечении антибиотиком, крайне важным является соблюдение кратности использования и продолжительности курса, согласно рекомендациям врача.
Несоблюдение схемы назначения антибиотиков может привести к формированию антибиотикорезистентности (устойчивости бактерии к данному антибиотику), неэффективности терапии и необходимости повторного курса уже другого лекарственного препарата.
Лечение халязиона включает применение противовоспалительных средств – глюкокортикостероидов в форме мазей для обработки век или введение раствора в толщу халязиона. Врачом могут быть рекомендованы теплые компрессы, массаж век. При крупных размерах халязиона, а также при неэффективности медикаментозной терапии применяют хирургическое лечение – удаление халязиона, в том числе лазерным методом.
Осложнения ячменя, халязиона
Осложнения, которые могут развиться из-за выдавливания ячменя – распространение инфекции на окружающие ткани: конъюнктивит, флегмона глазницы, менингит и даже сепсис. Кроме того, описаны случаи воспалительных изменений в сосудах с развитием их закупорки (тромбоз вен в области глаза).
Халязион может осложниться бактериальным воспалением, а халязион крупных размеров - вызвать нарушение зрения.
Профилактика ячменя, халязиона
Основа профилактики формирования ячменя и халязиона - соблюдение правил личной гигиены: необходимо пользоваться только личной косметикой и личным полотенцем, правильно хранить контактные линзы, не прикасаться грязными руками к глазам.
Для предупреждения рецидивов халязиона может быть рекомендован массаж век для улучшения оттока секрета мейбомиевых желез, очищение век с помощью специальных косметических средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

