Высыпания при вагинальном кандидозе
Обновлено: 24.04.2024
Что такое вагинальный кандидоз? Причины заболевания
Вагинальный кандидоз – это заболевание мочеполового тракта воспалительного характера, обусловленное дрожжеподобными грибами рода Candida.
В большинстве случаев причиной вагинального кандидоза является вид Candida Albicans. Он может успешно размножаться в бескислородной среде и особенно хорошо растет на тканях, в которых содержится большое количество гликогена, в том числе на слизистой женских гениталий. В последнее время врачи все чаще обнаруживают других возбудителей рода кандида, но общая частота их встречаемости не превышает 15-30%.
К внутренним факторам риска развития вагинального кандидоза относят эндокринные заболевания (сахарный диабет, ожирение, патологию щитовидной железы и др.), фоновые гинекологические заболевания, нарушения состояния местного иммунитета; к внешним факторам риска - прием антибактериальных, глюкокортикостероидных, цитостатических препаратов, иммунодепрессантов, лучевую терапию; ношение тесной одежды, белья из синтетических тканей, регулярное применение гигиенических прокладок, длительное использование внутриматочных средств, влагалищных диафрагм, спринцевания, использование спермицидов.

Симптомы вагинального кандидоза
Классическими признаками вагинального кандидоза являются:
- зуд и жжение во влагалище и в области наружных половых органов;
- специфические выделения, напоминающие творог;
- боли и жжение при мочеиспускании;
- дискомфорт и боль во время полового акта.
Как правило, дискомфорт усиливается во второй половине дня, а у некоторых женщин перед менструацией. Во время гинекологического осмотра врач обнаруживает отечность и покраснение слизистой половых путей, а также специфические белые или желтовато-белые творожистые густые вагинальные выделения.
При осложненном течении заболевания на коже вульвы и слизистых оболочках, задней спайки и перанальной области появляются трещины; при рецидивирующем кандидозном вульвовагините выражены сухость, атрофичность, лихенификация в области поражения, скудные беловатые вагинальные выделения.
Особенности развития заболевания (патогенез)
Грибки из рода Candida постоянно обитают на коже и слизистых человека. При нормальном иммунитете они не вызывают никаких неприятных симптомов, но при его снижении начинается активное размножение возбудителя. При классическом течении воспаление не выходит за пределы слизистых, но при тяжелой форме он может проникать в подлежащие ткани и кровеносные сосуды, распространяясь таким образом по всему организму.
Классификация
Существует несколько типов классификации вагинального кандидоза. В зависимости от особенностей течения выделяют острую и хроническую (рецидивирующую) формы болезни. В первом случае патология характеризуется яркими симптомами и возникает не чаще четырех раз в год. При хронизации симптоматика, как правило, менее выражена, а само заболевание рецидивирует 4 раза в год и чаще.
В зависимости от наличия осложнений выделяют неосложненный и осложненный вагинальный кандидоз. В первом случае процесс протекает относительно легко и достаточно быстро купируется при подборе адекватной терапии. Как правило, он возникает у женщин, не имеющих дополнительных факторов риска (сахарный диабет, иммунодефицитное состояние различного происхождения).
Осложненная форма вагинального кандидоза характеризуется выраженными признаками, негативным образом влияющими на повседневную жизнь пациентки. Как правило воспаление распространяется на наружные половые органы, провоцирует появление язв и трещин. Такая форма часто рецидивирует.
Локализация патологического процесса позволяет выделить три формы заболевания:
- вагинит: воспаление затрагивает только слизистую влагалища;
- вульвовагинит: поражены наружные половые органы и влагалище;
- цервицит: в процесс вовлекается шейка матки.
Осложнения
Большинство осложнений вагинального кандидоза связано с распространением воспалительного процесса на расположенные рядом органы и ткани и присоединением бактериального воспаления. Оно возникает на фоне резкого снижения местного иммунитета. Наиболее часто пациентки сталкиваются со следующими проблемами:
- сальпингит и сальпингооофорит (аднексит): воспаление придатков матки: труб и яичников; процесс может быть односторонним и двусторонним, сопровождается болями в нижней части живота, слабостью, повышением температуры; без лечения может стать причиной бесплодия в связи с развитием спаечного процесса;
- уретрит: воспаление мочеиспускательного канала; классическими симптомами являются жжение при мочеиспускании, изменение внешнего вида и цвета мочи, покраснением и отеком в области наружного отверстия уретры;
- цистит: воспаление мочевого пузыря, развивающееся в результате перехода возбудителя из уретры; к симптомам уретрита присоединяются учащенное мочеиспускание при небольшом количестве мочи, боли и рези в конце процесса, повышение температуры и боли внизу живота.

Экспертное мнение врача
Гинеколог-эндокринолог, Специалист ультразвуковой диагностики
Помимо распространения инфекции, вагинальный кандидоз может грозить развитием стеноза (сужения) влагалища. Это состояние возникает при хроническом воспалении, которое приводит к разрастанию рубцовой ткани и сужением просвета органа. Это приводит к значительному затруднению половой жизни.
Вагинальный кандидоз очень опасен для беременных, поскольку без лечения не исключено инфицирование плода, что может привести к его гибели.
В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
Диагностика
Диагностика вагинального кандидоза начинается со сбора жалоб. Гинеколог уточняет, что беспокоит пациентку, когда и при каких обстоятельствах появились конкретные проблемы, а также какие меры принимались для их устранения и с каким эффектом. Уделяется внимание анамнезу: перенесенным заболеваниям (особенно важны воспаления урогенитального тракта, ЗППП), количеству беременностей и родов, количеству половых партнеров и т.п.
Следующий этап диагностики – это осмотр на гинекологическом кресле, в ходе которого врач выявляет характерные изменения: отечность, покраснения, выделения и налет. При нанесении на ткани раствора Люголя на них визуализируются белые точки, напоминающие манку, что является характерным признаком заболевания. Для подтверждения диагноза врач назначает:
- микроскопию мазков из влагалища (в процессе выявляются споры и клетки гриба);
- посев влагалищного отделяемого;
- ПЦР и ИФА отделяемого для выявления антигенов возбудителя;
- анализ крови: общий (обнаруживаются признаки воспалительного процесса), тесты на выявление антител к Candida-убрать!
При необходимости (например, при рецидивирующем течении заболевания) проводятся тесты на выявление факторов риска: повышенный уровень глюкозы крови, иммунодефицит и т.п.
Лечение вагинального кандидоза
Специфическое лечение, направленное на устранение вагинального кандидоза, проводится только после выявления возбудителя и при наличии у пациентки признаков заболевания. Основой терапии являются специфические противогрибковые средства: нистатин, клотримазол, кетоконазол, флуконазол, нитрофунгин и другие. Конкретный препарат, его доза, кратность приема и длительность курса подбираются в индивидуальном порядке в зависимости от особенностей течения заболевания, наличия сопутствующих патологий и других факторов.
Если речь идет об остром неосложненном процессе, препараты назначаются в местной форме в виде свечей, вагинальных таблеток или кремов. Они вводятся непосредственно в половые пути, где останавливают активное размножение возбудителя.
При наличии осложнений, а также при хроническом течении заболевания используются препараты системного действия в виде таблеток для приема внутрь. Схема применения подбирается в индивидуальном порядке.
До полного устранения проявлений вагинального кандидоза необходимо соблюдать половой покой, чтобы минимизировать травмирование воспаленных стенок половых путей. При хроническом течении необходимо использовать презервативы. Эффективность терапии оценивается через 14 дней после начала лечения.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
- отдавать предпочтение хлопковому нижнему белью;
- отказаться от использования ежедневных прокладок;
- использовать специализированные средства для гигиены половых путей;
- не использовать спринцевания без назначения врача;
- контролировать состояние организма, своевременно лечить патологии мочеполовой и пищеварительной систем, желез внутренней секреции;
- не допускать случайных половых связей и заражения венерическими заболеваниями;
- не использовать антибиотики без назначения врача и не менять самовольно дозу и режим их приема;
- при необходимости длительной антибиотикотерапии принимать противогрибковые средства.
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Высыпания на половых органах у женщин являются одним из самых частых поводов для обращения к гинекологу. Сыпь приносит психологический дискомфорт и физические неудобства, так как часто она сопровождается зудом и покраснением. Она может быть проявлением разных патологий – как системных, так и кожных.
Кожа и слизистые оболочки – это защитный барьер, который препятствует проникновению в организм бактерий и вирусов. К сожалению, иногда этот барьер ослабевает, и тогда развиваются различные заболевания и состояния, которые приводят к появлению высыпаний на половых органах.
Виды сыпи на половых органах у женщин
Высыпания на коже проявляются по-разному. Чаще всего врачи сталкиваются со следующими видами новообразований, появляющихся в области гениталий у женщин:
- прыщи – небольшие бугорки или узелки, выступающие над кожей. Могут содержать серозную жидкость.
- гнойники или пустулы – полостные элементы, заполненные гноем;
- эритема – ярко-красные пятна либо сыпь с очерченными границами. Провоцируются сильным приливом крови к капиллярным сосудам кожи.
- волдыри – островоспалительные, возвышающиеся над кожей бесполостные элементы. Возникают в результате отека сосочкового слоя дермы.
- кондиломы – небольшие наросты телесного цвета, которые могут появляться в области наружных половых органов и возле анального канала;
- узелки – ограниченные плотные образования округлой или овальной формы, расположенные в глубоких слоях дермы или подкожной жировой клетчатке;
- бляшки – п атологические элементы с четкими краями, которые возвышаются над поверхностью кожи, слизистых или сливаются с ними;
- язвы – глубокие дефекты кожи, которые захватывают эпидермис, дерму и даже подлежащие ткани. Могут развиться в результате распада ряда других видов сыпи.
При появлении любого из этих видов сыпи на половых органах у женщин, даже если это небольшое малозаметное новообразование, необходимо сразу же обратиться к врачу-гинекологу.
Причины высыпаний на половых органах. Генитальные высыпания при заболеваниях, передающихся половым путем
Инфекции, передающиеся половым путем и приводящие к различным высыпаниям на коже и слизистых, сегодня занимают первые места по степени распространенности. Уступают они только ОРВИ.
Все заболевания, которые передаются половым путем, делятся на несколько групп:
- бактериальные инфекции – сифилис, гонорея;
- грибковые поражения – кандидоз, который по одной из версий не является ИППП, но все же возможна его передача во время полового контакта;
- вирусные инфекции – контагиозный моллюск, генитальный герпес.
Также в список заболеваний, передающихся половым путем, входят паразитарные заболевания – лобковые вши и чесотка. Причем не стоит полагать, что вши и чесоточные клещи встречаются только у лиц, ведущих маргинальный образ жизни. По данным дерматологов, генитальный педикулез и чесотка достаточно распространены среди всех слоев населения.
Высыпания на половых органах при сифилисе
Первичная форма заболевания проявляется путем появления на коже твердых шанкров – первичных сифилом в виде одиночных эрозий и язв округлой формы, с ровными краями и со скудным серозным содержимым. Новообразования отличаются синюшно-красным дном и отсутствием воспаления. Сифиломы располагаются на половых губах, промежности, влагалище, шейке матки и не поддаются местной антисептической терапии.
Проявления вторичного сифилиса представлены розеолами, папулами и пустулами. Розеолы – это мелкие пятна розоватого оттенка не выше поверхности кожи и эпителия слизистой оболочки. Они не вызывают жжения, зуда и периодически исчезают. Папулы представлены округлыми узелковыми образованиями, которые отличаются ярко-розовым оттенком. Пустулы покрыты коркой, чешуйками и могут появляться в виде слившихся между собой мокрых бляшек.
Во время развития третичного сифилиса, если больной не получил лечения, происходит серьезное нарушение функционирования внутренних органов и систем, что может привести к инвалидизации и летальному исходу. При этом количество высыпаний и новообразований на коже и слизистых уменьшается, к тому же они содержат малое количество бледных спирохет и по этой причине являются практически не заразными.
Гиперемия и язвы при гонорее
Классические проявления острой формы этого заболевания у женщин дают о себе знать гнойными выделениями из влагалища, частым и болезненным мочеиспусканием, межменструальными кровотечениями, а также гиперемией, т.е. покраснением, отеком и появлением язв слизистых оболочек половых органов.
При подозрении на гонорею, также как и на любое другое гинекологическое заболевание, необходима дифференциальная диагностика, так как симптомы многих заболеваний похожи между собой.
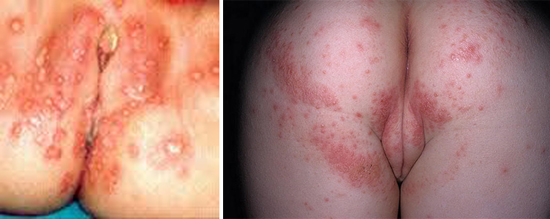
Высыпания на половых органах при вагинальном кандидозе
Кандидоз (другое название заболевания – молочница) относится к наиболее распространенным грибковым заболеваниям слизистой оболочки влагалища, которое развивается при влиянии дрожжеподобных грибов Candida. Патоген приводит к отеку и покраснению слизистой, также вызывает кровотечения и становится причиной образования овальных очагов характерного творожистого налета, которые по мере развития заболевания отделяются от поверхности.
Хроническая форма молочницы отличается появлением сухих эрозий и лихенизации – вторичного морфологического элемента сыпей, который характеризуется резким утолщением тканей. Также возможна экскориация – появление дефектов кожи, возникающих при ее расчесах по причине зуда и жжения.
Высыпания на половых органах при контагиозном моллюске
Контагиозный моллюск относится к паразитарным вирусным заболеваниям, которое проявляется в виде полушаровидных узелков розового цвета с пупковидным вдавлением внутри. Узелки похожи на раковины с жемчугом, отсюда и произошло название болезни.
Локализация высыпаний после половых контактов – промежность, внутренняя поверхность бедер с обеих сторон, низ живота и наружные половые органы. Высыпания носят беспорядочный характер, постоянное трение кожи и слизистых, а также расчесывание увеличивают площадь сыпи. Возможно развитие асептических и гнойных абсцессов кожи. При суперинфекции (смешении различных вирусов) на коже могут остаться рубцы.
Высыпания на половых органах при генитальной аллергии
Аллергические заболевания нередко путают с проявлениями заболеваний, передающихся половым путем. Это неудивительно, ведь симптомы очень похожи. При аллергии так же, как и при ИППП, пациента беспокоит покраснение слизистых, отечность, зуд, жжение и повышенная сухость кожи в области поражения.
Аллергены могут проникнуть в организм как локально – во время непосредственного контакта, так и системно – через органы пищеварения и дыхательные пути.
Различают следующие основные источники веществ, которые могут привести к развитию генитальной аллергии:
- Лекарства. Лекарственная гиперчувствительность, в развитии которой принимают участие механизмы иммунной системы, может привести к возникновению на коже элементов сыпи в виде мелких бледно-розовых или крупных пятен красного цвета.
- Косметика и средства гигиены. Кремы, шампуни, гели для душа, жидкое мыло и популярные сейчас средства для интимной гигиены отличаются сложным химическим составом и содержат массу аллергенов. Регулярное использование этих средств может стать причиной высыпаний в области гениталий.
- Контрацептивы. Презервативы, вагинальные суппозитории, спермицидные средства, гели и лубриканты тесно контактируют с половыми органами и могут привести к развитию нежелательных реакций.
- Сперма. Семенная жидкость содержит чужеродный для организма женщины белок, на который может возникнуть аллергическая реакция. Среди проявлений аллергии на сперму – жжение, зуд, отек и округлые красные пятна на коже и слизистых наружных половых органов.
- Ткань нижнего белья и одежды. Синтетические ткани и жесткое наощупь кружево могут препятствовать естественной вентиляции кожи и полноценному теплообмену. У подобных тканей также наблюдается низкая гигроскопичность – способность впитывать жидкость. Все это может стать причиной развития контактного дерматита.
Основной целью лечения при генитальной аллергии является купирование симптомов и ограничение дальнейших контактов пациента с аллергеном.
Генитальный герпес: современные подходы к решению проблемы

Герпетическая инфекция за последнее время приобрела особую актуальность. Согласно данным статистики, примерно 90% городского населения всех стран мира инфицировано вирусом простого герпеса (ВПГ). i
Одна из наиболее распространенных причин появления высыпаний генитальной или аноректальной локализации – это генитальный герпес. Возбудитель этого заболевания – это разновидность вируса простого герпеса второго типа (ВПГ 2). Не все специалисты и пациенты знают, но рецидивирующее течение этой болезни представляет не только медицинскую, но и психосоциальную проблему. Генитальный герпес является психотравмирующим фактором, ограничивает социальные контакты, приводит к стрессу и даже может стать причиной развития депрессии.
Тяжесть течения и разнообразие симптомов зависят от особенностей местного и общего иммунитета. Рецидивы заболевания наблюдаются не менее, чем у 50-70% пациентов.
Среди наиболее часто встречающихся клинических признаков генитального герпеса:
- повышение температуры тела, слабость, мышечные, суставные и головные боли;
- увеличение лимфатических узлов;
- единичные или множественные везикулы (относительно небольшие мешочки или пузырьки) в области паха;
- зудящие пятна или папулы;
- поверхностные трещинки на слизистой, сопровождающиеся незначительным зудом;
- рецидивирующие трещины слизистой оболочки наружных половых органов.
Сложность лечения герпеса связана как с частой встречаемостью, так и с многообразием поражений внутренних органов и клинической симптоматики. Современная терапия при герпетической инфекции включает в себя применение противовирусных препаратов и лекарственных средств, которые повышают иммунную защиту и позволяют контролировать проявления заболевания.
Согласно рекомендациям Министерства здравоохранения Российской Федерации, при лечении аногенитальной герпетической вирусной инфекции применяются препараты в виде суппозиториев, которые содержат интерферон-aльфа-2b. Для минимализации риска развития побочных эффектов интерферонов применяется их сочетание с витаминами, которые обладают антиоксидантным действием – это витамины С и Е. У беременных женщин применение интерферона-aльфа-2b разрешено со второго триместра. ii
Интерферон альфа-2b в сочетании с высокоактивными актиоксидантами (витаминами С и Е) входит в формулу комплексного противовирусного иммуномодулирующего препарата ВИФЕРОН, который обладает широким спектром действия и разрешен для лечения детей с первых дней жизни и взрослых. Препарат выпускается в форме суппозиториев, мази и геля.
Препарат ВИФЕРОН прошел полный цикл клинических испытаний при широком спектре различных заболеваний в ведущих клиниках России. Результатом проведенных исследований явилось доказательство клинической эффективности ВИФЕРОН при лечении различных инфекционно-воспалительных заболеваниях у взрослых и детей, включая новорожденных, и беременных женщин. Научно доказано, что комплексный состав и форма выпуска обеспечивает ВИФЕРОН уникальные фармакокинетические характеристики с пролонгированием действия интерферона.
Интерферон (основное действующее вещество ВИФЕРОН) включен в федеральные стандарты оказания медицинской помощи взрослым и детям, утвержденных Минздравом РФ, а также в Протоколы (Клинические рекомендации) оказания медицинской помощи. iii
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ.
Применение препарата ВИФЕРОН в комплексе с препаратами валацикловира приводит к уменьшению частоты рецидивов заболевания. В ходе исследований было доказано, что у 82,86% пациентов, принимающих подобную терапию, не наблюдалось ни одного рецидива герпеса в течение 270 дней наблюдения. iv
Также для борьбы с генитальным герпесом применяют ВИФЕРОН гель и мазь. Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней. Мазь наносят на пораженную поверхность 3-4 раза в день в течение 5-7 дней.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
Кандидоз половых губ – самое частое инфекционное заболевание репродуктивных органов у женщин.
80% из них минимум 1 раз в жизни болеют грибковым воспалением.
40% женщин переносят минимум 1 рецидив кандидозного вульвовагинита.
5% лиц женского пола страдают от рецидивирующего кандидоза.
Он проявляется обострениями от 3 раз в год или чаще.

Кандидоз: предрасполагающие факторы
Кандиды в норме могут присутствовать на половых органах женщины.
Но у большинства из них симптомов воспаления они не вызывают.
Их рост сдерживает:
- 1. Микрофлора влагалища (лактобактерии)
Её защитные свойства реализуются за счет способности продуцировать лизоцим, перекись водорода.
Они являются антагонистами кандид, конкурируя с ними за жизненное пространство.
Лактобактерии смещают рН влагалища в кислую сторону.
Они также проявляют адгезивные свойства.
При развитии дисбактериоза количество лактобактерий уменьшается.
Это повышает риск кандидоза.
Во влагалище вырабатывается ряд веществ, сдерживающих рост грибка.
Это лизоцим, лактоферрин, церулоплазмин, трансферрин.
Недостаточность этих факторов становится причиной кандидоза у женщин на половых губах.
Чаще всего он развивается при нехватке трансферрина.
Хороший иммунитет способен сдерживать любую инфекцию.
В том числе грибковую.
Иммунная защита обеспечивается фагоцитами, Т-лимфоцитами, антителами разных классов.
При снижении иммунитета происходит развитие или рецидив кандидоза.
Другие предрасполагающие факторы:
- частая смена половых партнеров (основной путь заражения кандидозом – половой)
- изменения гормонального фона (климакс, беременность – у беременных кандидоз развивается в 40% случаев)
- гиповитаминоз
- травмы, операции
- хронические заболевания
- прием антибиотиков
Инкубационный период кандидоза
При кандидозе инкубационный период может быть очень долгим.
Это не классическая венерическая инфекция, проявляющаяся через несколько дней или недель.
После попадания кандид во влагалище женщины они могут годами обитать там, не вызывая никаких симптомов и воспалительных реакций.
И только в случае тяжелой болезни, снижения иммунитета, беременности и т.д. возникает кандидоз половых губ.

Иногда патология проявляется сразу.
В таком случае инкубационный период кандидоза составляет 2-3 недели.
Это время требуется на прохождение всех этапов развития инфекционного процесса.
Они следующие:
- кандида попадает в урогенитальный тракт женщины и прилипает к слизистой оболочке
- она преодолевает защитный барьер эпителия
- попадает в соединительнотканные структуры дермы
- преодолевает клеточные защитные механизмы
В неблагоприятных случаях после этого кандида проникает в кровеносные сосуды.
Тогда происходит диссеминация инфекции.
Она может поражать различные внутренние органы.
Но это становится возможным только в случае выраженного иммунодефицита.
Глубокий кандидоз – одна из оппортунистических инфекций при ВИЧ.
Формы кандидоза
Различают три клинические формы грибкового поражения половых губ.
Кандиды определяются при ПЦР.
Но их количество незначительно.
В мазке на флору могут быть обнаружены почкующиеся клетки.
Но псевдомицелий отсутствует.
Женщина не предъявляет никаких жалоб.
При объективном осмотре признаки воспаления отсутствуют.
- 2. Острый кандидозный вульвовагинит
Длится не более 2 месяцев.
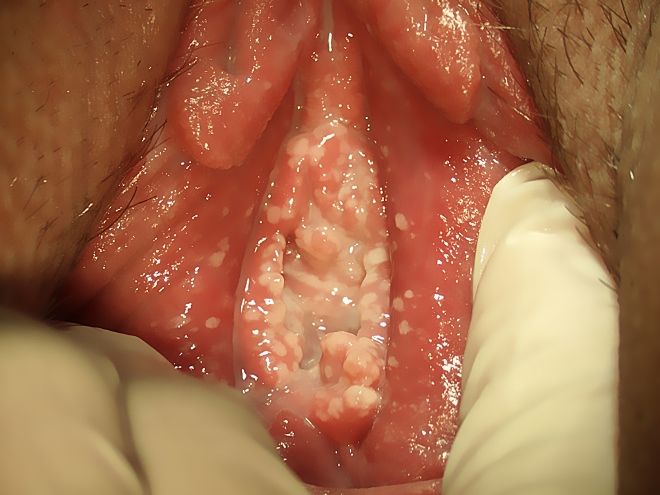
Возникают острые признаки воспаления половых губ.
Появляется отек, жжение.
- 3. Хронический кандидозный вульвовагинит
Диагностируется, если признаки воспаления не исчезают через 2 месяца после их появления.
На слизистой оболочке определяется инфильтрация, лихенизация.
Возможны атрофические явления.
Сочетание кандидоза с дисбактериозом
Очень часто кандидоз половых губ обусловлен нарушением качественного состава микрофлоры.
Исходя из явлений дисбиоза, которые сопровождают грибковую инфекцию, выделяются три её формы.
Кандиды обнаруживаются в количестве не более 10 во 2 степени КОЕ/мл.
В биоценозе влагалища доминируют лактобациллы.
Их количество достигает 10 в 8 степени и выше.
Симптомов кандидоза нет.
Кандиды определяются в количестве 10 в 3 степени КОЕ в мл и более.
Количество лактобацилл достаточное.
Других бактерий нет или очень мало.
- 3. Сочетание кандидоза и дисбактериоза
Грибы обнаруживаются в количестве более 10 в 4 степени КОЕ в мл.
Лактобацилл мало или нет вовсе.
Другие ассоциации бактерий составляют большую часть микрофлоры влагалища.
Они обнаруживаются в количестве 10 в 9 степени КОЕ в мл и более.
Клинические признаки кандидоза
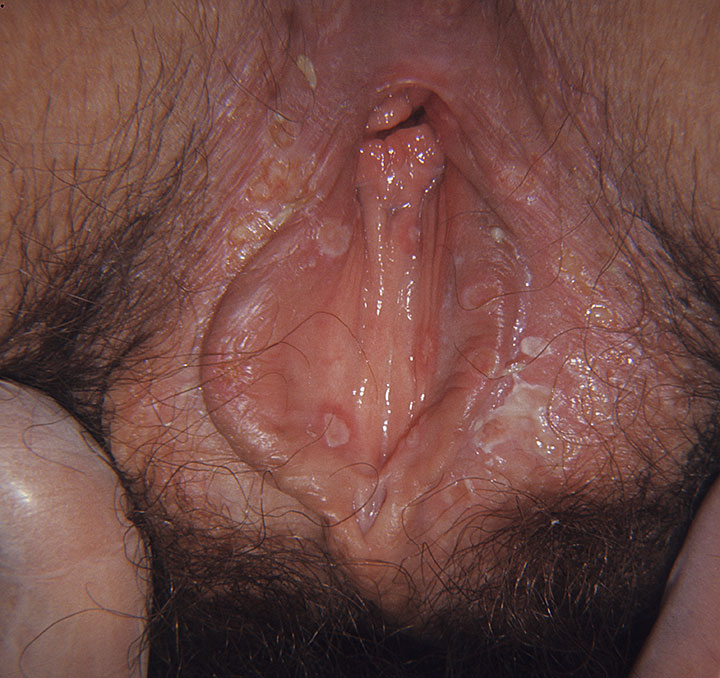
Наиболее характерным симптомом кандидозного поражения половых губ является формирование на них белого налета.
Он имеет кисловатый запах.
Участки с налетом имеют размеры точечные или с диаметром до 5 мм.
При микроскопическом исследовании этого налета можно обнаружить грибы рода Кандида.
В острой фазе эти налеты очень плотные.
Снять их трудно.
Под ними выявляются красные пятна и кровоточащие эрозии.
По мере развития заболевания налеты снимаются все легче.
Из субъективных ощущений женщины чаще всего жалуются на зуд.
Он может усиливаться после физических нагрузок, а также в период месячных.
Иногда отмечается боль при мочеиспускании.


О кандидозе половых губ
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Кандидоз на половых губах у детей
В детском возрасте кандидозные вульвовагиниты встречаются ещё чаще, чем у взрослых женщин.
Это обусловлено тем, что у детей несовершенны физиологические барьеры, защищающие половые органы от микроорганизмов.
У них мало жировой ткани, тонкая кожа и нет лобковых волос.
С возрастом ослабевает контроль матери над ребенком.
Поэтому может иметь место недостаточная гигиена половых органов.
Нередко вульвовагинит развивается на фоне низкого уровня эстрогенов.
Симптомы у девочек такие же, как у взрослых.
Из-за болезненных ощущений родители могут заметить неуклюжую походку.
Врач на осмотре выявляет выделения из половых путей.
Дифференциальная диагностика кандидоза
Существует множество заболеваний, проявляющихся схожими с кандидозным вульвовагинитом симптомами.
С ними врач должен проводить дифференциальную диагностику.
Хотя диагностировать кандидоз можно лабораторными методами, перед этим данное заболевание нужно заподозрить.
Правильная клиническая диагностика позволяет избежать ненужных анализов.
Отличия от опрелости кандидоза половых губ заключаются в следующем:
- при грибковом воспалении есть белые налеты
- в анамнезе – незащищенный половой акт или снижение иммунитета, лечение антибиотиками
- опрелость развивается в местах с повышенной потливостью, часто на фоне недостаточной гигиены
- заметна мацерация кожи
- высыпания в виде пятен (отсутствуют характерные для кандидоза папулы)
Отличия от аллергии заключаются в том, что при аллергических реакциях сильнее выражен зуд.
Для неё характерно возникновение после контакта с аллергеном.
Особенности паховой эпидермофитии состоят в том, что в отличие от кандидоза половых губ у женщин это заболевание:
- проявляется в основном шелушащимися бляшками
- возникает на фоне дерматофитии стоп
- поражается кожа больших половых губ с распространением на бедра, в то время как кандидоз распространяется на влагалище
Грибковая инфекция с виду напоминает эритразму.
Это хроническое бактериальное воспаление.
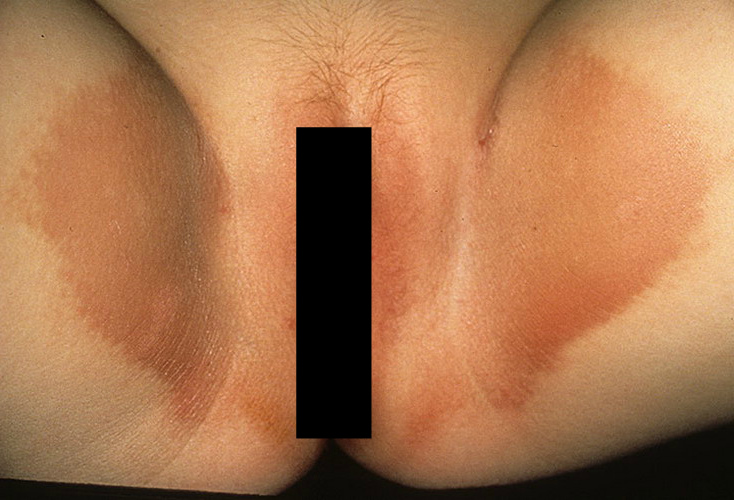
Оно тоже проявляется пятнами и эрозиями.
Но развивается в основном на мацерированной коже – там, где имеет место повышенное потоотделение.
Отсутствуют белые налеты.
При осмотре под лампой Вуда врач видит кораллово-красное свечение.
Атипичные формы кандид
В 70% случаев кандидоз малых половых губ вызывает кандида альбиканс.
В 30% случаев это один из других представителей рода кандида.
Такие кандидозы сложнее поддаются лечению.
Они чаще рецидивируют.
Нередко атипичные кандиды оказываются нечувствительными к применяемым противогрибковым лекарственным средствам.
Выявить их можно при помощи ПЦР.
Берется мазок из влагалища.
Он исследуется на несколько видов кандид, встречающихся чаще других.
При выявлении атипичных форм врач часто назначает посев на грибки.
Это необходимо для оценки чувствительности к антимикотикам.
Методы диагностики кандидоза
Кандидоз требует лабораторного подтверждения.
Чаще всего для этого используется микроскопическое исследование мазка.
Доктор смотрит в микроскоп и видит почкующиеся клетки, псевдомицелий грибка.
Обычно микроскопические признаки кандидоза появляются после достижения концентрации кандиды в клиническом материале 10 в 3 степени КОЕ в мл или выше.
Метод позволяет:
- подтвердить факт наличия кандидозной инфекции
- установить количество копий ДНК в мл
- установить вид грибка
При необходимости проводится посев на грибок.
Метод диагностики занимает немало времени.

Зато он позволяет оценить чувствительность к антимикотикам.
Кровь на антитела к кандидам сдают редко.
Это требуется только в случае подозрения на диссеминацию инфекции.
Она может затрагивать не только влагалище и половые губы.
Иногда грибок проникает в кровь и достигает внутренних органов.
При проведении анализа крови на антитела рассчитывается коэффициент позитивности.
Если он выше единицы, считается, что у пациента инвазивный кандидоз.
Чем помазать кандидоз половых губ
Помазать вульвовагинит кандидозной этиологии можно клотримазолом.
Но не всегда это приводит к излечению.
Часто требуются препараты для назначения внутрь.
Лечение проводится с использованием лекарственных средств, содержащих флуконазол.
Они принимаются в виде таблеток или вводятся внутривенно.
В вену препараты (например, Дифлюкан) вводят при наличии осложнений или выраженных симптомов кандидоза.
Так лечат пациентов с предрасполагающими факторами:
- сахарным диабетом;
- ВИЧ;
- иммунодефицитами другой этиологии.
Внутривенное введение также показано, если прогнозируется нарушение всасывания флуконазола в кишечнике.
Такое случается при заболеваниях пищеварительного тракта.
Дополнительно применяются ферментные препараты (Лонгидаза).
Они улучшают проникновение противогрибковых средств в очаг поражения.
Побочные эффекты при приеме антимикотиков наблюдаются редко.
В том числе при длительном приеме.
Схема лечения кандидоза половых губ у женщин может быть разной.
Иногда для излечения достаточно приема одной таблетки флуконазола.

Это эффективно при инфицировании кандида альбиканс.
В иных случаях применяется длительное лечение, которое может продолжаться до полугода.
Оно требуется при рецидивирующем кандидозном вульвовагините.
Возможен ли секс при лечении кандидоза
При попытке полового контакта может наблюдаться резкая боль.
В период активного кандидоза интимная жизнь не рекомендуется.
Потому что она может сформировать у пациентки невротический синдром.
Женщина будет бояться интимной близости, что повлечет за собой снижение качества половой жизни.
Есть и другие причины, по которым сексом лучше не заниматься:
- он повышает риск распространение кандид на другие органы
- возможна передачи инфекции мужчине с развитием у него кандидозного баланопостита
- сама женщина может подхватить ещё одну или даже несколько половых инфекций, так как эрозивная слизистая оболочка повышает риск заражения;
- возрастает вероятность инфицирования опасными парентеральными инфекциями, такими как ВИЧ и гепатит С.
Контрольные анализы после лечения кандидоза
После лечения стоит убедиться, что кандидоз половых губ излечен.
Для этого:
- оцениваются симптомы – они должны отсутствовать
- проводится лабораторная диагностика
Лабораторное подтверждение излеченности может проводиться различными методами.
Для этого используется ПЦР, микроскопия или посев.
При посеве и ПЦР определяются количественные показатели.
Небольшое количество кандид допускается в клиническом материале.
Но их не должно быть больше 1000 КОЕ или копий ДНК в мл.
Излеченность может быть установлена и по результатам микроскопического исследования мазка.
Если симптомов нет, а кандиды не обнаружены, можно прекращать лечение.
Причины неэффективности лечения кандидоза
Бывает так, что лечение оказывается неэффективным.
После курса терапии симптомы не исчезают.
Или кандиды определяются в мазке в больших количествах.
Первое, что должен проверить врач: правильно ли женщина принимала назначенные препараты.

Она могла:
- использовать не те дозы
- заменить препарат другим
- не пролечиться весь курс
- принимать лекарства нерегулярно и т.д.
Если схема лечения идеально соблюдалась, но результата нет, скорее всего, причина заключается в том, что:
- женщина инфицирована атипичной кандидой
- грибок устойчив к используемому препарату
Изначально лечение кандидоза назначается эмпирически.
То есть, по стандартному алгоритму, без глубокого обследования.
В большинстве случаев такое лечение оказывается успешным.
Но если нет, требуется углубленная диагностика.
Определяется вид кандиды.
Оценивается чувствительность грибков к различным противогрибковым препаратам.
При установленной чувствительности к одному из них назначается лечение.
Для терапии применяется соответствующий препарат.
С высокой вероятностью второй курс завершится более успешно, чем первый.
Рецидив кандидоза и повторное заражение
После излечения женщина не защищена от кандидоза на 100%.
Она может заразиться повторно.
К тому же, после курса терапии в организме обычно остаются кандиды.
Поэтому грибковое воспаление половых губ может рецидивировать.
Если это происходит 3 раза в год или чаще, диагностируется рецидивирующий вульвовагинит.
Такая форма заболевания требует длительного лечения.
Обычно назначают флуконазол по 150 мг 1 раз в неделю.
Принимает женщина эти таблетки в течение 6 месяцев.
К какому врачу обращаться при кандидозе
При кандидозе женщины чаще всего обращаются к гинекологу.
Можно также обращаться к венерологу.

Врачи данного профиля принимают в нашей клинике.
Запишитесь на прием, чтобы получить квалифицированную медицинскую помощь.
Доктор проведет осмотр.
Затем он возьмет мазки.
Сразу же будет назначено лечение в случае установления диагноза.
А после получения результатов лабораторной диагностики оно может быть скорректировано.
В большинстве случаев от кандидоза половых губ можно избавиться за 1 неделю.
Приходите к врачу своевременно, не дожидаясь осложнений.
При подозрении на кандидоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Высыпания на влагалище являются распространенной жалобой, с которой женщины обращаются к гинекологу.
Подобные проявления могут быть признаком целого ряда заболеваний, в том числе и половых инфекций.
Но также бывают вариантом нормального состояния слизистых и кожных покровов.

Высыпания на слизистой влагалища,
а также на коже околовлагалищной зоны, сопровождающиеся сходными образованиями на иных участках тела, относятся к вульварным дерматозам.
К этим патологиям относят:
- лишаи
- грибковые заболевания
- дерматиты (контактный, себорейный и др.)
- пузырчатку
- многоформную эритему
- высыпания разных видов при синдроме Рейтера и др.
До 5% женщин имеют мелкие мягкие розовато-телесного цвета высыпания у преддверия влагалища.

Лечение в данной ситуации не требуется.
Но по желанию женщины возможна эстетическая коррекция.
То есть удаление образований методами крио- и лазеротерапии, электрокоагуляцией.
Розовато-телесные высыпания могут быть признаком и контагиозного моллюска.

Им заражаются при контакте кожных покровов.
У детей заболевание вызывается вирусом типа 1, передаваемым в процессе игры с инфицированным.
Высыпания появляются на руках, лице.
У взрослых заболевание преимущественно передается половым путем, провоцируется вирусом типа 2 с локализацией в области гениталий и живота.
При надавливании из элементов сыпи выходит специфическое белое содержимое.
Умеренно плотные, разбросанные красные, розовые, белые высыпания на влагалище могут быть проявлением папилломавирусной инфекции.
Их называют вагинальными аногенитальными бородавками (иначе остроконечными кондиломами).
Высыпания на слизистой влагалища встречаются также при ветрянке.
Имеют характерный для этого заболевания внешним видом образований.
При генитальном герпесе (в форме пузырьков), при чесотке.
Если элементы сыпи напоминают эрозии, язвочки, то это может быть признаком целого ряда половых инфекций.
Таких как трихомониаз, сифилис, лимфогранулема венерическая.
Также плоскоклеточной карциномы и пр.
Полостные образования с гнойным содержимым (пустулы, гнойнички) образуются при фолликулите.
То есть воспалении волосяных фолликулов.
При гидрадените (воспалении потовых желез) и др.
Если у преддверия влагалища женщина обнаруживает округлое образование, это зачастую свидетельствует о развитии бартолинита.
Это воспаление бартолиновой железы.
Подобная патология требует применения антибиотиков для предотвращения серьезного осложнения – абсцесса.
Если же по какой-либо причине произошло простое нарушение оттока секрета железы без нагноения, то проток растягивается.
Тогда формируется киста, которая, в большинстве случаев, в лечении не нуждается.
Похожи на высыпания и элементы творожистых выделений при молочнице (кандидозном вульвовагините).
Но в таком случае будут проявляться и иные симптомы, характерные для данного заболевания (зуд, покраснения и пр.).

Белые высыпания на влагалище
Прыщи на влагалище белого цвета могут не являться признаком заболевания.
Белые высыпания часто не являются следствием вирусной или бактериальной инфекции.
Такая сыпь может относиться к нормальным физиологическим процессам в организме.
По своей природе белые высыпания это небольшие жировики или кондиломы.
Жировики представляют собой образование, которое не подвижное и уплотненное.
Располагается под кожным покровом.
Белые пятна, а именно жировики образуются в результате разрастания жировой ткани под кожей.
При скоплении жировой ткани образуется бугорок белого цвета, который сдавливает, прилегающие ткани.
Во время движения бугорок может доставлять массу неудобств.
Несвоевременное лечение может привести к образованию нарушений кожного покрова в этом месте.
Остроконечные кондиломы - это наросты, которые могут быть различного цвета.
Обычно - от белого до светло-розового.
Появляются они при заражении вирусом папилломы человека.
Могут увеличиваться в размерах до нескольких сантиметров.
Располагаются преимущественно во влагалище.
После удаления остроконечные кондиломы способны вновь появляться.
Высыпания на влагалище в виде белых бородавок могут появляться при незащищенных половых контактах.
Красные пятнышки на влагалище
При появлении красных пятен, многие девушки начинают сразу же паниковать.
Этого делать не стоит, пятна красного цвета не обязательно свидетельствуют о наличии венерологических заболеваний.
Чаще всего такие образования являются результатом аллергической реакции.
Она может быть спровоцирована следующими факторами:
- Синтетические ткани, красители
- Тесное бельё
- Гигиенические средства интимной гигиены
- Косметические средства (мыло, гели)
- Депиляция в интимных местах
Красные пятна, вызванные этими факторами, легко подаются лечению.
Достаточно исключить применение средств, которые способствуют раздражению.
Пятна на влагалище могут быть результатом механических повреждений.
Особенно, если Вы их обнаружили после длительного полового акта.
Причиной темных пятен на влагалище могут быть и половые инфекции.
Появление красных пятнышек может быть следствием таких болезней как:
- 1. Кольпит
- 2. Эндометрит
- 3. Герпес
- 4. Молочница
- 5. Сифилис
Данные заболевания могут сопровождаться зудом и дискомфортом.
В некоторых случаях могут появляться специфические выделения.
При появлении любых пятен нужно обследоваться.
Следует обратиться к врачу, пройти диагностику и начать лечение при необходимости.
Язвы на влагалище
В течение жизни женщины могут обнаружить у себя различные виды высыпаний в интимной области.
Это могут быть признаки инфекции.
Но не стоит исключать различные травмы и повреждения механического характера.
Чаще всего, язвочки на влагалище, можно обнаружить при следующих болезнях:
- Дерматит аллергический
- Сифилис
- Гонококковый вагинит
- Кандидоз
- Генитальный герпес
Язвочки у себя могут обнаружить молодые мамочки, которые только родили.
Высыпание язв на влагалище может происходить вследствие неправильной интимной гигиены или грубого полового акта.
Если не проходят последствия, необходимо обращаться к врачу.
Пожилые женщины восприимчивы к грибковым инфекциям - кандидозу.
Область влагалища покрывается эрозиями и трещинками, образуется белый роговой слой. Этому заболеванию свойственно распространяться на внутренние органы.
Нестерпимый зуд преследует постоянно.
Избавиться от ощущений можно при помощи медикаментозных препаратов и тщательной гигиены.
Помните! Язвы являются характерным признаком сифилиса.
Возбудителем этого заболевания является бледная трепонема.
Заражение возможно не только при интимных отношениях, но и в быту.
Язвенный элемент появляется в месте внедрения возбудителя сифилиса.
После того как язвенное высыпание заживает, на его месте остается рубец.
При несвоевременном лечении, сифилис переходит во вторую стадию.
Послеродовая язва появляется на месте разрывов или швов.
Читайте также:

