Я девственница и у меня сифилис
Обновлено: 19.04.2024
— Сифилис — социально значимое заболевание. Оно связано с поведением людей, с социальными особенностями. И все эпидемии сифилиса, как правило, приходятся на время получения людьми той или иной свободы, как бы странно это ни звучало.
Например, такая эпидемия была в конце XIX века, она была связана с освобождением крестьян. Люди ринулись в города, резко изменился их образ жизни.
Я перед нашим с вами интервью посмотрела цифры по этой эпидемии и нашла очень интересный факт. В 1861 году в московском военном госпитале пациенты с сифилисом составляли 7% от общего числа больных. Через три года их стало 25%, а через пять лет, в 1866 году, — более 50%. То есть это половина от всех, кто находился вообще в военном госпитале в Москве, вы представляете?
В XX веке самая крупная вспышка заболеваемости в России — это девяностые годы. И она тоже связана с обретением свободы. В конце 90-х — начале 2000-х у нас в стране заболеваемость сифилисом составляла 278 случаев на 100 тыс. населения. Это колоссальное число, в 2014-м мы с 278 случаев опустились до 25.
Сейчас и западные, и российские журналы открыто говорят о заметной вспышке заболеваемости сифилисом среди МСМ-сообщества. С 2018 года я работаю в частной клинике и вижу таких пациентов, которые приходят по второму, по третьему разу. Они выздоравливают, а затем заражаются снова. Это тоже связано с определенной культурой поведения — просто по опыту пациентов видно, что, к сожалению, в этой среде не принято предохраняться.
Но когда работаешь в госучреждении, все выглядит иначе: в России пациенты из МСМ-сообщества часто просто боятся обращаться в КВД, особенно по второму разу. Я шесть лет сидела на приеме в кожно-венерологическом диспансере и занималась только сифилисом, при этом в день я принимала по 40 пациентов, из которых только один возвращался лечить сифилис повторно.
— А почему такая вспышка случилась именно сейчас? Ведь культура предохранения и раньше была такой.
— Я думаю, дело среди прочего в том, что сейчас люди чаще обращаются к врачу. Часто, собирая анамнез, выясняешь, что пациент лечился и до нас, просто какими-то подпольными путями. Люди из МСМ-сообщества с советских времен привыкли прятаться от врачей.
В СССР было так: ты приходишь в диспансер — и тебя заставляют сообщить о всех твоих контактах, и потом их с участковым разыскивают. И если ты не готов обнародовать свою ориентацию, ты не пойдешь в диспансер на официальное лечение. Мне кажется, что корни этой привычки — скрывать свою болезнь от государства — тянутся именно оттуда.
Поэтому к нам часто приходят ребята, которые где-то как-то сами лечились. Они считают, что достаточно проставить антибиотик, но никто не знает о том, что пациент с сифилисом должен получить консультации как минимум у четырех специалистов. Это невролог, лор, офтальмолог, терапевт-кардиолог. Невролог критически важен — он должен исключить нейросифилис, при котором задействуются совершенно другие схемы лечения и дозы препаратов в разы выше.
— Представители Европейского центра профилактики и контроля заболеваний (European CDC) связывали рост заболеваемости сифилисом, особенно среди МСМ, с тем, что ВИЧ начали лечить более эффективно. В итоге люди стали меньше бояться заболеть ВИЧ, чаще заниматься небезопасным сексом и в итоге заболевать другими ИППП. Замечаете ли вы это в своей работе?
— Да, действительно, эффективное лечение ВИЧ и ситуация, когда мы достигаем нулевой вирусной нагрузки и человек уже не опасен для своего полового партнера, привели к притуплению бдительности. Пациенты упускают, что если они не заразятся ВИЧ-инфекцией, это не значит, что они не заразятся чем-то другим. В 2017–2019 годы зарубежные специалисты заметили эту проблему, на эту тему опубликовано множество статей. Вышло так, что именно эффективная терапия, к сожалению, стала приводить к росту заболеваемости сифилисом. Особенно в МСМ-сообществе.
Второй момент — это доконтактная профилактика ВИЧ, так называемая ДКП. Пациент, не имеющий ВИЧ, принимает ее перед половым актом, и это сильно сокращает риски заражения ВИЧ-инфекцией. Это тоже, увы, привело к тому, что бдительность притупилась. Пациенты забывают о том, что защита нужна и от других инфекций, не используют презервативы и заражаются в том числе сифилисом.
— Сифилисом можно заразиться только половым путем или есть и другие способы передачи?
— Пути передачи у сифилиса разные, но главный — при незащищенном половом контакте. В таком случае вероятность передачи болезни составляет 50–70%.
На второе место по частоте я бы отнесла внутриутробный путь передачи: если беременная женщина больна сифилисом, с вероятностью 80–90% плод также заразится. Происходит это обычно в пределах 24–25 недели беременности.
Все остальные способы передачи — скорее, исключение. Наверное, третьей по частоте будет передача через кровь — действительно, к примеру, если люди при употреблении наркотиков используют один шприц, они могут друг от друга заразиться. Но это случается крайне редко.
Бытовой путь передачи формально существует, но он, скорее, из области фантастики. Единственный реалистичный вариант — если мать болеет вторичным сифилисом с высыпаниями на коже и при этом кормит ребенка грудью. В остальном за 16 лет моей практики я не встречала заразившихся бытовым способом ни разу. Даже если пациенты поначалу отрицали, говорили, что не занимались незащищенным сексом ни с кем, нигде и никогда, в итоге выяснялось, что все-таки они заразились именно половым путем.
— Что самое опасное может случиться с пациентом?
— Все симптомы делятся на ранние и поздние. Если пациент заразился до двух лет назад — это ранние формы. Если срок больше — поздние.
Вторая классификация — по клинической картине. Сифилис может быть скрытым — это когда есть только положительная кровь и нет никаких клинических проявлений: ни высыпаний, ни язвочек, ни увеличенных лимфоузлов. Другой вариант — первичный сифилис, это значит, что у пациента есть шанкр (это язвообразный дефект, у которого плотное хрящеобразное дно), чаще всего на половых органах.
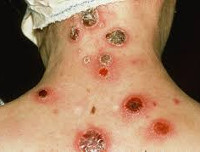
Еще один вариант сифилиса — вторичный. При нем мы имеем на коже высыпания, сифилиды — пигментные пятна на ладонях и стопах, увеличение лимфоузлов. И достаточно частая история — сифилитическая ангина, когда одна миндалина увеличена, а вторая нет.
Поздние формы сифилиса сейчас встретить очень сложно. Когда-то я работала в Сибири, однажды в наш Томский областной КВД санавиация привезла маму и девочку, которые жили где-то в далекой деревне. У мамы был такой вторичный сифилис, которого я не видела больше никогда, — там было полное поражение половых органов, розеолезная сыпь, диффузное поредение волос, повреждения костей носа. А девочка была с саблевидными голенями — это то, что в наше время уже невозможно увидеть, такое врачи встречают только в литературе. То есть две ее голени буквально собирались в круг.
Но и в Москве я знакома с историей, которая не должна была произойти в наше время. 32-летний пациент поступил в больницу с инсультом. У него взяли анализы, получили положительный анализ на ВИЧ и быстро выписали. И никто не задался вопросом, почему в 32 года у человека инсульт. А дело было в том, что он болел еще и нейросифилисом. Это выяснилось, только когда он снова обратился в клинику.
— Как сейчас лечат сифилис, можно ли победить его окончательно?
— Если все сделано правильно, мы выписываем пациентов с выздоровлением. Если врач правильно собрал анализы, пациент прошел всех специалистов, никто ничего не пропустил. Такое, конечно, случается. Например, один из пациентов пришел в КВД, ему назначили антибиотики и отпустили без консультации узких специалистов. Но болезнь только прогрессировала. Через какое-то время он пришел к нам в клинику, и выяснилось, что это был нейросифилис и доз, которыми его лечили, было просто недостаточно. Сейчас с этим пациентов все хорошо, пока он лечился.
— Что можно сделать, чтобы число заражений в России снизилось?
— Я бы, наверное, сказала про отношение врачей. Потому что если ты взялся лечить сифилис, нужно лечить его как положено. Выяснить контакты больного, проинструктировать их, рассказать о том, что даже если у партнера анализ крови отрицательный, он все равно должен пройти превентивный курс лечения. Потому что пациент может уже болеть, но кровь у него еще два месяца будет отрицательной.
И конечно, нужно соблюдать схемы лечения. А они меняются — там, где мы раньше лечили 20 дней, сейчас лечим 28. За всем этим надо следить. Часто приходится сталкиваться с тем, что какой-то из этапов врачи пропускают.
И второй момент — конечно, нужна просветительская работа. Пациенты должны знать, что сифилисом можно болеть не один раз, что повторное заражение возможно. Кроме того, важно понимать, что если ты после незащищенного полового контакта сдал анализ через две недели и результат на сифилис пришел отрицательный — это не значит, что ты не заболел, нужно снова сдать его через два месяца.
В целом в любом социально значимом заболевании на заражаемость влияет совокупность факторов. Вот мы сейчас много говорим про ковид, а там же тоже очень многое зависит от поведения людей, точно так же и здесь.
Если каждый будет осознавать степень своей ответственности — эпидемии не будет. Возможно, именно поэтому эпидемии связаны с периодами свободы, которая пьянит и дурманит.
— А пациенты не отказываются рассказывать о своих контактах?
— Вы знаете, с людьми, которые отказывались рассказать партнеру о своей болезни, я не сталкивалась. Но встречалась с ложью и лишний раз убеждалась, что нужно верить тестам и своим глазам, если реальность не совпадает со словами пациента. Например, был случай, когда никак не получалось вылечить семейную пару — а потом на прием уже отдельно пришла женщина, которая назвала мужа из этой пары как свой контакт. То есть они лечились — а она в это время продолжала болеть.
Важно, чтобы врач донес до пациента, что будет, если его партнер не обследуется. Кроме того, очень важно, чтобы партнер пришел сам, а не просто принимал то же самое, что назначили пациенту, — ведь иногда нужна смена антибиотика. Тогда в основном люди соглашаются рассказать, конечно, кроме тех случаев, когда это была разовая встреча и концов уже не найти. В принципе, в наше время не так уж много глупых людей, главное — давать им необходимую информацию. Потому что если ее не давать — пациент начинает додумывать сам, искать что-то в интернете, делать какие-то выводы и это уже может не закончиться хорошо.
— Почему важно лечиться от сифилиса, если в целом с ним можно прожить долгую жизнь? Даже некоторые участники эксперимента в Таскиги, в рамках которого сифилис специально не лечили, дожили до преклонного возраста.
Лечиться очень важно, во-первых, просто потому, что без лечения от сифилиса страдают все внутренние органы — в том числе сердце и мозг. Вот есть та же гонорея — это больно, неприятно, грозит осложнениями, но не приводит к таким поражениям в органах и гораздо проще в лечении.
А во-вторых, все болезни, которые передаются от человека к человеку, могут привести к эпидемии. Это не псориаз, например, когда страшно выглядит, но ты болеешь один. Здесь окружающие страдают.
Сифилис у женщин — хроническое венерическое заболевание, которое вызывается бледной трепонемой и в 90—99% случаев передается половым путем. Проявляется специфическими кожными высыпаниями, увеличением лимфоузлов, медленным, прогрессирующим поражением различных органов и систем. Для диагностики сифилиса используют клинические данные, результаты физикального обследования, микроскопической и серологической диагностики. Специфическое лечение предполагает назначение антитрепонемных препаратов, подобранных в соответствии со стадией и особенностями течения заболевания.
Общие сведения
Хотя первые документальные упоминания о сифилисе зафиксированы в XV-XVI в.в., его возбудитель был открыт только в 1905 году австрийцами Фрицем Шаудином и Эрихом Гоффманом. В последние годы отмечается тенденция к снижению заболеваемости сифилисом. В 2013 году в России ежегодно фиксировалось 28,9 заболеваний на 100 тыс. жителей с увеличением числа латентных и поздних форм. Группу повышенного риска составляют проститутки, гомосексуалисты и люди, ведущие беспорядочную половую жизнь. Сифилис чаще выявляют у 20-39-летних пациентов. Женщины болеют реже мужчин. Рост заболеваемости отмечается летом и осенью после незащищенного секса со случайными знакомыми в турпоездках и на летнем отдыхе.

Причины сифилиса у женщин
Заболевание вызывает бледная трепонема (бледная спирохета, Treponema pallidum), получившая свое название благодаря характерной тонкой спиралевидной форме и низкой чувствительности к красителям. Являясь тканевым паразитом, микроорганизм сохраняет жизнеспособность при проникновении в клетки и их ядра. Спирохеты обладают повышенной тропностью к соединительной, нервной и лимфоидной ткани. Возбудитель существует в организме человека в нескольких формах:
- Классической спириллярной форме. Обладает высокой патогенностью. Выявляется на заразных стадиях сифилиса. Высокочувствительна к повышению температуры более +55°С, высыханию, обработке спиртом и антисептиками, поэтому быстро погибает во внешней среде.
- Форме длительного выживания (цистообразная с защитной оболочкой и фильтрующаяся L-форма). Возбудители высокоустойчивы к антибактериальным препаратам, выявляются на латентных и поздних этапах.
Женщина заражается сифилисом через повреждения кожных покровов или слизистых оболочек. Обычно инфицирование происходит половым путем при незащищенном вагинальном, анальном, оральном сексе с зараженным партнером. Возбудитель также может передаваться бытовым путем (через поцелуи, сигареты, белье, личные принадлежности и предметы, которыми пользуется заболевший), через плаценту (от зараженной беременной плоду) и гематогенно при трансфузии инфицированной донорской крови или использовании загрязненных шприцев, иголок, капельниц и т. п. (в свежей крови микроорганизм сохраняется до 3—4 суток).
Патогенез
Для сифилиса характерно стадийное течение с чередующимися латентными и клинически выраженными периодами. Возбудитель проникает в лимфатическую систему и распространяется лимфогенным, гематогенным, нейрогенным путем. Спустя несколько часов после заражения трепонемы выявляются в лимфоузлах, крови, тканях, где начинают активно размножаться. По мере накопления возбудителя и действия его токсинов заболевание манифестирует клинически. Сначала увеличиваются и уплотняются лимфоузлы, после чего в месте первичного внедрения формируется твердый шанкр или атипичный вариант первичной сифиломы. В организме интенсивно продуцируются антитела, атакующие трепонем: микроорганизмы массово гибнут в крови, вследствие чего развивается интоксикация. Нарастание концентрации антител в тканях вызывает местное воспаление, которое проявляется генерализованными высыпаниями. Нелеченный сифилис течет волнообразно с периодическим ослаблением гуморального иммунитета и рецидивами сыпи. В последующем развивается гранулематозное воспаление, вызывающее грубые органические изменения в различных органах и тканях.
Классификация
Классификация учитывает стадию заболевания, особенности поражения тканей и органов, серологические данные. Различают следующие формы сифилиса у женщин:
- Первичный (с возникновением твердого шанкра):
- Серонегативный — с отрицательными результатами серологических тестов
- Серопозитивный — с положительными результатами серологических тестов
- Вторичный (с генерализованными высыпаниями):
- Свежий (ранний) — первая генерализация сыпи
- Скрытый — период между высыпаниями
- Повторный (рецидивный), ранее леченный или не леченный — повторная генерализация сыпи
- Скрытый с положительными серологическими пробами, наличием следов от первичной сифиломы, но без генерализованной сыпи и грубой органной патологии:
- Ранний — при давности заболевания до 2 лет
- Поздний — при давности сифилиса 2 года и более
- Третичный (с бугорковыми сифилидами, гуммами и органными поражениями):
- Активный — период обострения
- Скрытый — носительство L-форм
При висцеральном сифилисе поражаются аорта, сердечные клапаны, кости, суставы и др. Также отдельно различают сифилитическое повреждение нервной системы (нейросифилис), которое проявляется нарастающим слабоумием (прогрессивный паралич), снижением чувствительности, мышечной гипотонией, другой неврологической симптоматикой (спинная сухотка) и др. Существует несколько форм заболевания, возникающих при трансплацентарном заражении, — сифилис плода, плаценты, ранний, поздний и латентный врожденный сифилис.
Симптомы сифилиса у женщин
Инкубационный бессимптомный период продолжается от 2 до 12 недель (в среднем 21—28 дней). Заболевание манифестирует в виде первичной сифиломы (твердого шанкра) — плотного и безболезненного наощупь темно-красного узла до 1,0 см в диаметре, расположенного в месте начального проникновения возбудителя. На поверхности узелка есть округлая язва с твердым хрящеподобным дном и приподнятыми краями. У женщин шанкр чаще всего расположен на вульве, стенках влагалища, шейке матки, в анальной зоне, намного реже — в ротовой полости, на губах, сосках. Спустя 28—35 дней шанкр исчезает самостоятельно, оставляя небольшой рубец, атрофию, реже — неизмененную кожу.
Спустя 3—6, а в ряде случаев и больше лет с момента инфицирования развивается третичный сифилис. Формируются поверхностные бугорки размерами с вишневую косточку или подкожные гуммы диаметром 3—4 см. Обычно они имеют плотную структуру, четкие границы, не сопровождаются болью, жжением, зудом. Период созревания сифилид при третичном кожном сифилисе длится от нескольких недель до нескольких месяцев. Бугорки разрешаются путем сухого некроза или в виде изъязвления с неподрытыми краями, гладким чистым дном, плотноэластичной инфильтрацией тканей. На их месте возникает слегка западающий рубец с пигментированной каймой. После самопроизвольного вскрытия гумм образуются язвы с вязким отделяемым, а затем — характерные звездчатые рубцы. При поражении гранулематозным воспалением внутренних органов и нервной системы нарушается чувствительность, женщину беспокоят мышечная слабость, боли в суставах, падение зрения, ухудшение памяти, одышка, загрудинная боль и т. п.
Осложнения
Первичный и вторичный сифилис у женщин может стать причиной заражения других членов семьи, привести к внутриутробному инфицированию или смерти ребенка. Крайне опасен сифилитический менингит, при котором высока вероятность летального исхода. При отсутствии адекватного лечения заболевание в 1/3 случаев переходит в третичный сифилис. Его наиболее серьезными осложнениями, кроме грубых косметических дефектов кожи, являются слепота, парезы и параличи, патологические переломы костей, слабоумие, смертельные кровотечения при разрыве крупных сосудов.
Диагностика
Для постановки диагноза сифилиса у женщин в гинекологии используют анамнестические и эпидемиологические данные, результаты физикального обследования и анализов. План комплексной диагностики включает:
- Осмотр гинеколога. При первичном сифилисе во время гинекологического осмотра на слизистой наружных половых органов, влагалища, шейки матки выявляется твердый шанкр. У женщин со скрытым или вторичным сифилисом врач может обнаружить рубец или атрофию тканей на месте первичной сифиломы.
- Физикальное обследование. Сифилис проявляется специфической кожной сыпью, соответствующей стадии развития заболевания. Характерна лимфаденопатия.
- Лабораторную диагностику. При микроскопии трепонема выявляется в отделяемом сифилид, пунктате лимфоузлов, цереброспинальной жидкости. Позитивные результаты RPR-теста, реакции Вассермана (RW), РИБТ, РПГА, РИФ, ИФА — специфичные маркеры заболевания. Чувствительность этих методов составляет от 90 до 98%. Данные ПЦР-исследования важны при серонегативных формах сифилиса и контроле эффективности лечения.
Дифдиагностика сифилиса у женщин зависит от стадии заболевания. Твердый шанкр иногда необходимо отличать от эрозии шейки матки, вторичные сифилиды — от кожных заболеваний, клинику третичного сифилиса — от туберкулеза, воспалительных и объемных процессов, стенокардии и др. При необходимости к постановке диагноза привлекают дерматовенеролога, инфекциониста, невролога, кардиолога, фтизиатра, гастроэнтеролога, окулиста, оториноларинголога и назначают инструментальное обследование — УЗИ органов брюшной полости, ЭКГ, рентгенографию легких, МРТ или КТ, гастроскопию и др. Если диагноз сифилиса подтвержден, женщину обследуют на другие ИППП.
Лечение сифилиса у женщин
Основная задача терапии — уничтожение возбудителя. Пациенткам назначают курс бензилпенициллина, бициллина или других антибиотиков. Трепонемоцидная концентрация препарата должна поддерживаться в течение 7—10 дней и более, в зависимости от продолжительности заболевания. Основаниями для назначения курса противотрепонемной терапии являются:
- Клиническая картина, которая подтверждена лабораторно. В таких ситуациях применяют схему, соответствующую конкретной стадии сифилиса.
- Тесный бытовой или половой контакт с больным, у которого выявлена одна из ранних форм сифилиса, либо переливание зараженной крови. Антибактериальный курс проводят превентивно при отсутствии клинико-лабораторных признаков заболевания и давности контакта или гемотрансфузии не позднее 90 дней.
- Беременность. Терапию назначают беременным с впервые установленным диагнозом или пролеченным от сифилиса при наличии положительных серологических тестов.
- Выявление характерных для сифилиса очагов во внутренних органах. Пробное лечение проводится в диагностических целях.
Кроме специфической терапии, женщинам с третичным сифилисом дополнительно назначают симптоматическое лечение (нестероидные противовоспалительные средства, ноотропы и пр.).
Прогноз и профилактика
При первичном и вторичном сифилисе прогноз заболевания благоприятный. Спустя 24 часа от назначения этиотропной терапии пациентка становится незаразной. У женщины формируется нестерильный (инфекционный) иммунитет к сифилису с возможностью повторного заражения (реинфекции). Третичный сифилис сопровождается тяжелыми системными и органными поражениями, смертность на этой стадии достигает 25%. После завершения курса лечения проводятся контрольные серологические тесты в установленные протоколами сроки. Для профилактики заражения рекомендуется избегать половых связей со случайными партнерами или использовать при таких контактах презервативы. При наличии в окружении заболевшего сифилисом необходимо выделить ему отдельную посуду, исключить совместное использование предметов гигиены, тесные физические контакты и поцелуи.

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 08.04.2019
- Reading time: 3 минут чтения
Ситуаций, характерных для начала прошлого века, когда сифилисом болели целые деревни, сейчас уже нет. Но это не значит, что заболевание кануло в Лету.
Как возникает сифилис и легко ли им заразиться
Помните шутку, когда в анализах нашли только спирохету, и то какую-то бледную. Действительно, сифилис вызывается бледной трепонемой, относящейся к роду спирохет. Однако этот микроорганизм, называемый на латыни Treponema pallidum, шутить не любит, приводя к серьезным осложнениям. В отличие от других возбудителей венерических заболеваний, он передается не только половым, но и бытовым способом. Поэтому подхватить болезнь можно при обычном контакте.
Инфекция, которая бушевала в 90 годах и позже, пошла на спад, сейчас опять подняла голову и грозит практически любому. Трепонема живёт и процветает, в частности, благодаря наплыву нелегальных трудовых мигрантов, состояние здоровья которых иногда не проверялось по многу лет. Больной не только губит свое здоровье, но и становится источником заражения для окружающих – коллег, членов семьи.
Симптомы заболевания. Когда лучше остаться с носом
Болезнь начинается примерно через 3-6 недель после заражения. На коже или слизистой появляется твердый шанкр – язва с плотным дном и плотными приподнятыми краями, напоминающими валик. Размеры ее могут быть разными – от 3 мм до 4 см. Иногда возникают два шанкра на разных частях тела. Появление язв сопровождается увеличением лимфоузлов.
Образование не болит, что отличает его от других изъязвлений. Поэтому первое, что должно насторожить – появление странного, долго не проходящего, плотного безболезненного очага, сопровождающегося увеличением лимфоузлов.
Иногда язвы возникают не на коже и слизистой, а в женских половых путях или прямой кишке. В этом случае они выдают себя болями, выделениями из влагалища и появлением крови при дефекации. Шанкр может появиться и в глотке, вызывая охриплость голоса и другие симптомы, похожие на ангину или ларингит.
Любые выделения из половых путей и боль при дефекации должны стать причиной обращения к гинекологу или проктологу. Врач проведет осмотр и при необходимости направит на анализ.
Даже при отсутствии лечения язвочки постепенно затягиваются. Но это не значит, что болезнь прошла. Примерно через 10 дней начинается вторичный период – на теле появляется обильная бледно-розовая сыпь, похожая на звёздное небо. Снова увеличиваются лимфоузлы. В паховой области появляются наросты – широкие кондиломы, в которых содержится возбудитель. В отличие от остроконечных кондилом, эти наросты имеют более темный цвет, а при надавливании выделяют жидкость.
Высыпания на теле и половых органах, особенно сопровождающиеся увеличением лимфоузлов, – повод провериться на это заболевание.
Заражение во время беременности приводит к рождению больных детей, которые часто умирают в первые дни или месяцы жизни.
Нужно ли сдавать анализ при отсутствии симптомов
Поскольку заболевание очень опасно, на него нужно периодически проверяться даже при отсутствии симптомов. Анализ проводится:
- При возможности заражения, например, при сомнительных половых отношениях или обнаружении болезни у контактных лиц.
- На этапе подготовки к оперативным вмешательствам.
- При планировании беременности .
- При проведении медосмотров и профилактическом обследовании сотрудников, работающих с пищевыми продуктами и обслуживающих население.
- При всех видах донорства.
Подготовка к анализам
Диагностика проводится строго натощак. За 30 минут до проведения диагностики нельзя курить. Других ограничений для проведения процедуры нет. Для большинства исследований берется кровь из вены, но при некоторых методиках она может браться и из пальца.
Методы обнаружения болезни
Микрореакция, RPR-реакция – современный вариант известной реакции Вассермана. Это быстрый и простой метод, применяемый при профилактических осмотрах и других случаях первичной диагностики.
Анализ достаточно точен, но иногда дает ложноположительные реакции, связанные с особенностями организма пациента и сопутствующими болезнями. В этом случае результат перепроверяется с помощью других методик.
ПЦР-реакция находит трепонем по участкам их генного материала. Метод позволяет обнаружить спирохеты даже при небольшой их концентрации. Анализ практически не дает ложноположительных и ложноотрицательных результатов, поскольку реактивы, применяемые для его проведения, срабатывают только на этого возбудителя.
Иммуноферментный метод (ИФА), основанный на обнаружении антител к трепонеме. Любой микроорганизм, в том числе и возбудитель сифилиса, является чужеродным для организма, поэтому иммунная система в ответ на его внедрение выделяет особые белковые соединения – антитела:
ИФА-метод применяется в качестве уточняющего при положительной микрореакции, а также при исследовании контактных лиц и доноров. Однако его можно использовать и в качестве первичного анализа.
Соединяясь с антигенами трепонем, они образуют структуры, которые и обнаруживаются в анализе. При проведении анализа можно определить не только наличие антител, но и их концентрацию, зарегистрировав ее рост или снижение. Для этого придется обследоваться несколько раз.
Определение примерного времени заражения по концентрации IgM и IgG
Реакция пассивной гемагглютинации (РПГА) – методика, при которой также выявляются антитела в сыворотке крови. Для этого используются специальные реактивы на основе бараньих эритроцитов, реагирующие на антитела (IgM) (IgG), вырабатываемые организмом при сифилисе.
При обнаружении возбудителей образец становится темно-красным за счет склеивания красных кровяных телец. Тестирование имеет 96-100% точность. Ошибки случаются при тяжелых инфекциях и системных заболеваниях типа красной волчанки. В этом случае результат проверяется с помощью других методик.
РПГА и ИФА-анализы, основанные на исследовании плазмы крови, дают результаты даже до появления первых симптомов болезни. Их также применяют для контроля излеченности.
Поскольку разные виды антител появляются на разных этапах развития инфекции, определив концентрацию IgM и IgG, можно узнать примерно, когда произошло заражение.
При любых подозрениях на возможность заражения сифилисом лучше перестраховаться и сдать анализы. Лабораторная диагностика позволит вовремя выявить инфекцию и пролечиться, избежав тяжелых осложнений.
Что объединяет писателя Оскара Уайльда и художника Винсента Ван Гога, музыканта Франца Шуберта и писателя Ги де Мопассана? Не только гениальный талант, но и общий враг - сифилис. Именно это инфекционное заболевание, возбудителем которого является Treponema pallidum (или бледная трепонема), многие века калечило, уродовало и уносило жизни миллионов людей, в том числе и всемирно известных.
Течение сифилиса тогда было значительно более тяжелым, чем в наши дни. Европейская эпидемия сифилиса характеризовалась крайне тяжелым течением: сыпь превращалась в язвы, людей мучили боли. Быстро наступали необратимые поражения внутренних органов, глаз, костей, головного мозга. Провалившийся на фоне сифилиса нос у человека не был редкостью. Инфицированные женщины рожали детей с врожденным сифилисом. Ученые предполагают, что до 17 века именно сифилис был одной из основных причин смерти среди людей.
Трансплацентарный путь - от больной матери плоду - приводит к врожденному заболеванию. Инфицирование ребенка может произойти при грудном вскармливании, если кормящая женщина больна сифилисом.
Трансфузионный путь - при переливании крови от донора, который болеет сифилисом.
Контактно-бытовой путь является редкостью, возможен при тесном бытовом контакте с людьми, у которых имеются сифилитические высыпания на кожных покровах или слизистых оболочках.
Инфицирование сифилисом возможно при выполнении профессиональных обязанностей. Основная группа риска – врачи: хирурги, акушеры-гинекологи, стоматологи, патологоанатомы, сотрудники лабораторий.
Период от момента внедрения возбудителя сифилиса Treponema pallidum до первых проявлений называется инкубационным периодом. В этот период человек, как правило, еще не предполагает об инфицировании, но уже опасен для полового партнера. Обычно срок инкубационного периода при сифилисе колеблется от 2 до 8 недель. При поступлении большого количества возбудителей или в случае проникновения трепонем через несколько входных ворот, инфекционный процесс ускоряется, а срок инкубации может сократиться до 8 дней. И, наоборот, инкубационный период сифилиса может длиться несколько месяцев на фоне приема антибактериальных препаратов.
В клинической картине заболевания выделяют несколько периодов
Первичный сифилис. По окончании инкубационного периода в том месте, где произошло внедрение Treponema pallidum, развивается эрозия или язва – шанкр (первичный аффект, сифилома). Шанкр имеет размеры от нескольких миллиметров до 2 сантиметров и более. В период первичного сифилиса пациенты не чувствуют ухудшения самочувствия, не отмечают повышения температуры. Элементы высыпаний являются крайне заразными. Любое прикосновение к ним может привести к инфицированию. Интересной особенностью первичного сифилиса является то, что шанкры исчезают спустя несколько недель сами по себе, без лечения. После исчезновения первичных очагов возбудитель остается в организме, усугубляя развитие заболевания.
Вторичный сифилис. Если в первичный период не было начато лечение, то спустя 5-7 недель от момента появления шанкра, самочувствие пациента начинает ухудшаться. Беспокоит головная боль, увеличены лимфатические узлы, появляется боль в горле. Часто эти симптомы выражены незначительно и проходят самостоятельно. В этот период в сифилитический процесс преимущественно вовлекаются кожные покровы и слизистые оболочки, появляется новая сыпь другого характера - в виде пятен розоватого цвета, узелков, гнойничков. Причем вторичные сифилиды могут появляться на любой части тела и слизистых оболочках. Еще одной особенностью вторичного сифилиса является облысение (аллопеция). Первыми обычно выпадают волоски бровей и ресниц. Небольшие, чередующиеся очаги выпадения волос на бровях и неодинаковая длина ресниц являются специфическими симптомами сифилиса.
Во вторичном периоде сифилиса развиваются поражения внутренних органов и опорно-двигательной системы. Наиболее часто встречается сифилитический гепатит, гастрит, миокардит. Сифилитическое поражение костей и суставов проявляется болевыми ощущениями. Наиболее часто возникает поражение коленного и плечевого сустава. Одной из особенностей вторичного сифилиса является непостоянство симптомов - они могут исчезать и появляться вновь на протяжении нескольких лет.
Третичный сифилис. Этот период сифилитической инфекции развивается, если лечение так и не было проведено. Третичный сифилис может развиться сразу после вторичного периода инфекции. Но у большинства пациентов между вторичным и третичным периодом бывает промежуток времени, когда ничто не беспокоит. Длительность скрытого периода сифилиса может составить несколько лет. Но в это время заболевшие по-прежнему остаются высокозаразными и представляют угрозу в распространении инфекции.
Но после затишья начинается буря. На коже и слизистых оболочках появляются новые высыпания – бугорковые и гуммозные сифилиды. Развивается поражение нервной системы. Психические или неврологические нарушения начинаются внезапно и прогрессируют в течение нескольких месяцев. Возможно воспаление оболочек головного мозга (менигит), инсульт, прогрессирующий паралич, атрофия зрительного нерва. Также болезнь поражает сердечно-сосудистую систему, вызывая разрушение аортальных клапанов, стенок аорты, воспаление миокарда. Более редким является сифилитическое поражение почек, печени, опорно-двигательного аппарата.
Диагностика сифилиса
Длительное время диагностика сифилиса оставалась очень непростой задачей. Однако современные возможности лабораторной диагностики позволяют поставить диагноз на любой стадии заболевания, даже в период, когда нет никаких проявлений. Необходимо правильно составить алгоритм обследования. Дело в том, что обнаружение бледной трепонемы или ее генетического материала прямыми методами (микроскопия, ПЦР) возможно исключительно при манифестных (явных) формах заболевания. В период отсутствия высыпаний ведущую роль в диагностике сифилиса отводят определению антител в крови пациента.
-
. Результаты исследования становится положительными через 1,5-2 месяца с момента заражения (примерно спустя через 1-2 недели после появления высыпаний). В основном это исследование используется для скрининга - массового обследования населения с профилактической целью, а также для диагностики сифилиса. Количественный формат теста позволяет определить активность инфекции и контролировать эффективность лечения. . . . Исследования используются для профилактического обследования, а так же для подтверждения положительных результатов других исследований на сифилис. выявление генетического материала возбудителя методом ПЦР информативно в стадиях манифестации, когда есть эрозивно-язвенные элементы. На исследование направляют отделяемое сифилидов. .
Исследование крови, в котором происходит выявление антител к отдельным антигенам возбудителя. Используется в различных клинических ситуациях:
Сифилис — это же откуда-то из романов Бабеля, разве им сейчас кто-то еще болеет?
К сожалению — да, болезнь актуальна и сейчас.
Сифилис сопровождает человечество многие столетия: описания этой болезни есть в трактатах XV–XVI веков, а следы характерных поражений костей встречаются и в более ранних раскопках. До открытия эффективных антибиотиков сифилис был неизлечимым заболеванием, неминуемо приводящим к смерти. А его переход из разряда смертельных в разряд излечимых болезней в том числе рассматривают как один из факторов сексуальной революции 60–70-х годов XX века. К этому моменту основные ИППП научились лечить, а с ВИЧ человечество еще не столкнулось.
Несмотря на успехи лечения и существенное снижение заболеваемости, сифилис все еще остается достаточно распространенной инфекцией с периодическими вспышками. Например, в России большой всплеск наблюдался во второй половине 90-х и в начале 2000 годов. Это было связано с сексуальной революцией постсоветского времени в сочетании с огромными пробелами в сексуальном просвещении людей и, как следствие, недостаточным использованием презервативов. Говоря грубо, сексом начали заниматься все, но вот как это делать безопасно — понимали немногие.
По оценке ВОЗ за 2016 год, в мире ежегодно заболевали сифилисом порядка 6 миллионов человек. В России за 2019 год заболеваемость составляла порядка 15 случаев на 100 тыс. населения, в абсолютных цифрах это около 22 тысяч заболевших за год.
Возбудитель сифилиса — бледная трепонема (Treponema pallidum), бактерия из семейства спирохет.
Если сифилис можно вылечить, то зачем тогда беспокоиться?
Сифилис действительно хорошо лечится на ранних стадиях, но это по-прежнему опасная болезнь. Сифилис может долго протекать без каких-то выраженных симптомов, приводя в итоге к тяжелому поражению мозга, сердца, костей и других органов. Особенно опасен сифилис у беременных, так как может передаваться от матери к ребенку, вызывая тяжелые нарушения развития и выкидыши. По данным ВОЗ, сифилис у беременных является одной из ведущих причин мертворождения и смерти новорожденных в мире. Кроме этого, сифилис, как и другие ИППП, повышает риск передачи ВИЧ.
Как передается сифилис?
Основной путь передачи — половой. Сифилис может передаваться при вагинальном, анальном и оральном сексе. Возбудитель сифилиса проникает в сперму, поэтому человек может быть заразен даже при отсутствии видимых высыпаний на теле или в области половых органов. Также сифилис передается через кровь при переливании от зараженного донора или использовании нестерильных/общих шприцев.
Реже передается бытовым путем через зубные щетки, бритвы, маникюрные инструменты. Еще реже — через посуду и общие полотенца. В слюне возбудитель появляется только при наличии высыпаний во рту. Бледная трепонема довольно быстро гибнет во внешней среде, поэтому случаи бытового заражения встречаются редко и требуют тесного и длительного контакта с больным.
Медицинский персонал может заразиться при случайном ранении инфицированными инструментами или через микротравмы кожи при контакте с инфицированной кровью.
Сифилис передается от матери к ребенку внутриутробно и очень опасен для беременных. Также возбудитель проникает в грудное молоко и может передаваться ребенку при кормлении грудью даже при отсутствии видимых высыпаний на груди.
А какие симптомы?
Симптомы зависят от стадии заболевания.
Самый первый — твердый шанкр. Это небольшая безболезненная язва, которая возникает в месте проникновения возбудителя обычно через 3–4 недели после заражения. Чаще всего шанкр возникает на половых органах или во рту, но может появляться и на пальцах рук. При проникновении возбудителя через рот может воспаляться одна из миндалин без образования язвы, в этом случае начало сифилиса легко перепутать с ангиной. Также шанкр может остаться незамеченным, если образуется глубоко во влагалище или прямой кишке. Шанкр сохраняется обычно 1–2 недели, после чего полностью проходит. Этот этап называют первичным сифилисом.
После исчезновения шанкра болезнь переходит на следующую стадию — вторичный сифилис. Обычно это происходит через 9–10 недель после заражения и связано с распространением инфекции по всему организму. Появляется характерная бледная сыпь, может немного повышаться температура тела, возникает слабость и симптомы, похожие на простуду. Такое состояние длится от нескольких дней до 1–2 недель. В некоторых случаях сыпи может не быть, и тогда вторичный сифилис легко принять за обычную простуду. После исчезновения сыпи болезнь переходит в бессимптомную стадию, которая может продолжаться месяцы, годы и даже десятки лет. При этом симптомы болезни отсутствуют, но больной остается носителем инфекции, также иногда может возвращаться сыпь.
по теме

Общество
Поэма о сифилисе. История первого в мире инфекциониста
Конечно же с помощью тестирования!
Для анализа на сифилис нужно сделать два теста. Первый — это RPR-тест (синонимы — неспецифический антифосфолипидный тест, кардиолипиновый тест, модифицированная реакция Вассермана (RW)). С его помощью определяют наличие в крови пациента антител к кардиолипину — особому фосфолипиду, антитела к которому появляются при заражении бледной трепонемой и некоторых других болезнях. Кардиолипиновый тест хорош своей простотой, низкой стоимостью и высокой скоростью — положительный результат будет уже через 7–10 дней после появления шанкра, поэтому он используется для первичного скрининга на сифилис. Недостаток метода в том, что положительный результат не обязательно означает сифилис, ведь определяют антитела к кардиолипину, а не к самой трепонеме, и результат может быть ложноположительным. Этот тест также используют для контроля эффективности лечения сифилиса. Если лечение было успешным, титр (концентрация) антител к кардиолипину снизится в 4 и более раз или они пропадут совсем.
Для подтверждения сифилиса помимо кардиолипинового теста делают тест на суммарные антитела (IgM + IgG) к антигенам бледной трепонемы. Этот тест имеет высокую специфичность, так как определяются антитела уже к самому возбудителю заболевания. Проблема в том, что антитела IgG могут оставаться в крови даже после успешного лечения сифилиса. Поэтому на активную инфекцию будет указывать только положительные результаты двух тестов — кардиолипинового и на суммарные антитела к бледной трепонеме.
Если тест на антитела к бледной трепонеме положительный, а кардиолипиновый — отрицательный, это говорит о перенесенном и вылеченном сифилисе в прошлом. Положительный кардиолипиновый тест при отрицательном на суммарные антитела может говорить или об очень ранней стадии сифилиса (в этом случае тест на антитела к бледной трепонеме повторяют через 10–14 дней), или о другом заболевании, для которого также будет характерно наличие антител к кардиолипину. Оба отрицательных теста укажут на отсутствие заболевания или очень раннюю его стадию.
Бледную трепонему также можно определять в мазках под микроскопом и с помощью ПЦР-реакции. Но эти методы используют реже и только как вспомогательные, так как на ранних этапах болезни (до начала вторичного сифилиса) в крови возбудителя еще не будет и в мазке из шанкра его тоже не всегда удается обнаружить.
А это точно лечится?
Несмотря на тяжелые последствия при третичном сифилисе, на ранних этапах болезни и в латентном периоде он хорошо лечится антибиотиками. Бледная трепонема в отличие от многих других бактерий до сих пор сохраняет очень высокую чувствительность к пенициллину и другим антибиотикам пенициллиновой группы, поэтому с лечением проблем обычно не возникает. При аллергии на пенициллины используют эритромицин, тетрациклин или цефалоспориновые антибиотики.
До открытия антибиотиков исторически сифилис лечили препаратами ртути, висмута и йода. Эти препараты были токсичны, малоэффективны, и такое лечение редко заканчивалось успехом. Настоящим прорывом в лечении сифилиса стало открытие в 1908 году сальварсана — органического соединения мышьяка. Хоть по своей токсичности он и был сопоставим с препаратами ртути, зато существенно превосходил их по эффективности, что делало лечение гораздо более успешным. Позже были синтезированы менее токсичные аналоги сальварсана — миарсенол и новарсенол, которые иногда используют для лечения антибиотикорезистентных форм сифилиса и в наши дни.
Еще один интересный исторический способ лечения сифилиса — пиротерапия. Бледная трепонема может размножаться только в очень узком интервале температур — около 37 градусов. При нагревании до 40–41 градуса возбудитель уже гибнет. Человек такую лихорадку переносит тяжело, но она не смертельна. Раньше, чтобы добиться нужного повышения температуры, больного сифилисом заражали малярией — вызываемая ей лихорадка приводила или к полному излечению от сифилиса, или к существенному замедлению его развития. После этого малярию лечили хинином.
В настоящее время пиротерапию также используют в некоторых случаях для лечения тяжелых и запущенных форм сифилиса, но для повышения температуры тела используют специальный препарат — пирогенал.
А при чем тут ламы?
Происхождение сифилиса до сих пор достоверно неизвестно. Существуют три основные гипотезы — американская, европейская и африканская.
Согласно американской гипотезе, сифилис в Европу привезли моряки Колумба, которые заразились им от аборигенов Гаити, а распространению инфекции по континенту способствовало вторжение армии Карла VIII в Неаполь в 1495 году.
Европейская гипотеза говорит о том, что сифилис встречался в Европе задолго до Колумба, указывая на различные свидетельства об этом заболевании как в исторических источниках (рукописи, тракты, монускрипты), так и при исследовании древних останков.
Африканская гипотеза предполагает происхождение сифилиса из Центральной Африки. На это указывает распространение среди местного населения беджель и фрамбезии — эндемичных заболеваний, также вызываемых трепонемами.
Некоторые источники дополняют американскую гипотезу пикантной подробностью: отдельные виды трепонем являются естественными обитателями влагалища лам. Отсюда делается предположение, что американские аборигены впервые заразились сифилисом при половых контактах с этими животными, а дальше уже были моряки Колумба и Европа. Убедительных научных подтверждений это предположение не имеет, да и сама американская гипотеза ставится многими исследователями под сомнение.
Читайте также:

