Ячмень при вич инфекции
Обновлено: 24.04.2024
Поражение глаз при ВИЧ-инфекции. Глазные инфекции при СПИДе
ВИЧ является покрытым липидной оболочкой РНК-вирусом семейства ретровирусов с уникальным типом репродукции, которая в качестве обязательного этапа включает обратную транскрипцию от РНК к ДНК. Он отнесен к подсемейству лентивирусов, вызывающих медленные инфекции. Выделено две группы вируса иммунодефицита человека — ВИЧ-1 и ВИЧ-2. Наиболее широко распространен ВИЧ-1, который подразделяется на субтипы.
Источником инфекции являются инфицированные люди — больные или вирусоносители. Вирус в большой концентрации содержится в их крови, сперме, менструальных выделениях и цервикальном секрете.
Вирус, попавший в кровь или на слизистые оболочки, поглощается мононуклеарными фагоцитами, которые представляют его CD4-хелперам. ВИЧ проникает в них, размножается и разрушает эти клетки. Через 3-6 нед он в большом количестве определяется в крови, распространяется по организму, инфицируя лимфоидную ткань, центральную нервную систему, ткани глаза и другие. Цитотоксические лимфоциты уничтожают зараженные клетки, уровень ВИЧ в крови падает, но полного подавления ВИЧ-репликации не происходит. Первые антитела обнаруживаются через 1—3 мес после заражения, лишены прямой антивирусной активности и не препятствуют распространению вируса между клетками.
Репликация вируса продолжается, количество CD4-хелперов постепенно и прогрессивно уменьшается и развивается хроническая ВИЧ-инфекция, которая вначале протекает бессимптомно и может продолжаться месяцы и годы. При снижении количества CD4-хелперов менее 200/мкл больной становится беззащитным против инфекций и опухолей, болезнь вступает в стадию вторичных заболеваний.
У большинства больных в этой стадии болезни выявляются различные поражения глаз в связи с поражением сосудов, инфекциями, неоплазмами или неврологическими нарушениями.
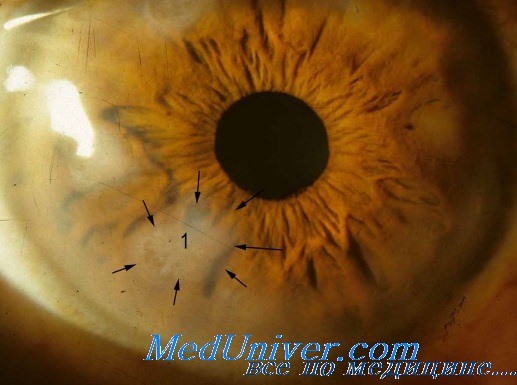
Первым проявлением ВИЧ-инфекции может быть глазная форма опоясывающего герпеса. В связи с этим, при таком поражении глаза у молодого человека, должна подозреваться возможность ВИЧ-инфекции. Вирусы опоясывающего и простого герпеса у ВИЧ-инфицированных могут вызывать двусторонний некротический ретинит с одновременным поражением сосудистой оболочки и роговицы, что сопровождается болью и нарушением зрения, возможна отслойка сетчатки.
Наиболее частой клинической формой оппортунистической глазной инфекции у больных СПИДом является цитомегалови-русный ретинит, обычно как проявление генерализованной формы болезни, который практически постоянно развивается при снижении CD4-хелперов менее 50/мкл.
Другими инфекционными болезнями, развивающимися при СПИДе и протекающими с поражением глаз, являются пневмоцистоз и токсоплазмоз.
Саркома Капоши — многоочаговая неоплазма, состоящая из множественных сосудистых узелков, встречается примерно у 10% ВИЧ-инфицированных. У некоторых больных она вначале появляется на веках или конъюнктивах в виде мелких приподнятых узелков темно-красного или фиолетового цвета. Мелкие очаги могут быть приняты за конъюнктивальные кровоизлияния.
Внутричерепные опухоли и асептический менингит могут вызывать различные неврологические нарушения в виде параличей черепных нервов, дефектов поля зрения, патологии со стороны зрачков, атрофии зрительного нерва или отека диска зрительного нерва.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Глазные проявления ВИЧ – это специфические изменения органа зрения, вызванные присоединением оппортунистической инфекции у пациентов с ВИЧ-инфекцией в анамнезе. Клиническая картина определяется характером поражения. Общие симптомы для большинства форм – снижение остроты зрения, скотомы, фотопсии, нарушения цветовосприятия, фотофобия, повышенное слезотечение. Постановка диагноза базируется на применении ПЦР, ИФА, инструментальных методов диагностики (визометрия, офтальмоскопия, периметрия, тонометрия, биомикроскопия, УЗИ, КТ головы). Для лечения используется антиретровирусная и симптоматическая терапия.
Общие сведения
Глазные проявления встречаются у 70-80% больных ВИЧ-инфекцией. Примерно у 50% пациентов отмечается симметричное вовлечение в патологический процесс обоих глазных яблок. Распространенность цитомегаловирусной ретинопатии у людей, инфицированных вирусом иммунодефицита, составляет 30-40%. В 5% случаев наблюдается необратимое поражение зрительного нерва. У 30-35% лиц с данной патологией отмечается высокий риск необратимой потери зрения. У 30-50% внутриорбитальные проявления осложняются поражением нервной системы. Глазные проявления с одинаковой частотой встречаются среди лиц мужского и женского пола. Географических особенностей распространения не отмечается.

Причины глазных проявлений ВИЧ
Причина поражения глаз – инфицирование вирусом иммунодефицита человека, который относится к семейству ретровирусов, и присоединение оппортунистической инфекции. Источник распространения – больной человек. Вирус содержится в биологических средах организма (кровь, сперма, грудное молоко, влагалищные выделения, спинномозговая жидкость). Инфицирующая доза – 10 000 вирусных частиц. Пути передачи инфекции: половой, гематогенный и вертикальный (от матери к ребёнку). Глаза поражаются при попадании заражённой крови на открытые слизистые оболочки (конъюнктива) или проникновении вируса через гематоофтальмический барьер.
Патогенез
Вирус иммунодефицита удаётся идентифицировать в оболочках глаза и водянистой влаге, однако патологические изменения вызывает не собственно возбудитель, а ассоциации других микроорганизмов. Активация оппортунистической инфекции становится причиной рецидивирующих воспалительных процессов внутриглазной локализации. Инфицирование цитомегаловирусом ведёт к лизису клеток и развитию гранулоцитарной реакции. Из-за нарушения реологических свойств крови возникают ишемические проявления, обусловленные окклюзивным артериитом, перифлебитом. Придатки глаза (веки, слезные пути) наиболее часто поражаются вирусом опоясывающего герпеса, саркомой Капоши, реже – контагиозным моллюском.
Центральная форма токсоплазмоза приводит к очаговому некротизирующему хориоретиниту. Внелегочные проявления инфицирования пневмоцистой провоцируют поражение увеального тракта. При травматическом повреждении глаз наблюдается высокая вероятность возникновения аспергиллеза. Повышение уровня триглицеридов влечёт за собой увеличение синтеза цитокинов. Этот механизм лежит в основе развития липемии сетчатки. Усугубляет нарушение липидного обмена приём ингибиторов протеаз. Интенсивное поражение клеток, на поверхности которых расположены CD4-рецепторы, ведёт к прогрессированию патологических изменений.
Симптомы глазных проявлений ВИЧ
Неврологическая симптоматика представлена светобоязнью, двоением перед глазами, мелкоразмашистыми движениями глазных яблок при попытке фиксации взгляда. В ряде случаев возникает блефароспазм, вызванный параличом черепных нервов. При внутриутробном инфицировании плода существует высокий риск развития аномалий органа зрения (анофтальм, колобома роговицы). Саркома Капоши с локализацией на веках или орбитальной конъюнктиве длительное время характеризуется бессимптомным течением. Рост новообразования затрудняет процесс смыкания век, приводит к развитию местных воспалительных реакций в виде гиперемии и отека оболочек переднего сегмента глаз.
Осложнения
Кровоизлияние в стекловидное тело может достигать степени тотального гемофтальма. Реже возникает гипопион, гифема. Продолжительное течение аспергиллеза приводит к образованию бельма и множественных эрозивных дефектов на поверхности роговицы с риском ее перфорации. Высока вероятность бактериальных и инфекционных поражений переднего отдела глаз (конъюнктивит, кератит). Возможно развитие вторичного дакриоцистита. В редких случаях патологический процесс распространяется на кости черепа и ткани мозга. У 20% пациентов наблюдается отслойка сетчатки, обусловленная некрозом отдельных участков внутренней оболочки глаз. Осложнения со стороны нервной системы представлены криптококковым менингитом, лимфомой мозговых оболочек, нейросифилисом.
Диагностика
Для диагностики ВИЧ-инфекции проводится полимеразная цепная реакция (ПЦР), которая даёт возможность выявить фрагменты РНК или ДНК вируса. Иммуноферментный анализ (ИФА) позволяет обнаружить специфические антитела к вирусу. С целью оценки тяжести иммунодефицита изучают содержание CD4-лимфоцитов. В комплекс специфического офтальмологического обследования входит:
Лечение глазных проявлений ВИЧ
Этиотропная терапия ВИЧ-инфекции не разработана, однако применение антиретровирусных средств позволяет замедлить прогрессирование заболевания. Эффективность симптоматического лечения зрительных нарушений повышается при использовании противовирусных препаратов, угнетающих персистенцию вируса в организме. При развитии инфекционного кератита, ретинита или везикулобуллезного дерматита, вызванного опоясывающим герпесом, показано внутривенное введение ацикловира, фамцикловира. Сухой кератоконъюнктивит в сочетании с ксерофтальмией требует назначения препаратов искусственной слезы, увлажняющих мазей.
Лечение токсоплазмозного ретинохориоидита основывается на применении пириметамина, сульфаниламидов, клиндамицина. Острое течение иридоциклита у ВИЧ-инфицированных больных требует инстилляций глюкокортикостероидов в комбинации с короткими курсами антибактериальной терапии. При цитомегаловирусном ретините используют цидофовир, фоскарнет, ганцикловир. Тактика лечения пациентов с саркомой Капоши сводится к назначению химио- или криотерапии, оперативного иссечения новообразования, внутриопухолевого введения цитостатиков. При аспергиллезном поражении структур глазного яблока показана антифунгальная терапия. Доказана целесообразность внутривенного использования амфотерицина В, итраконазола.
Прогноз и профилактика
Исход заболевания определяется вирусной нагрузкой, особенностями поражения глаз и течения основной патологии. По собранным в офтальмологии статистическим данным риск полной потери зрения составляет 40%. Неспецифические превентивные меры сводятся к предупреждению инфицирования вирусом иммунодефицита (использование средств контрацепции, стерилизация медицинского инструментария, борьба с инъекционной наркоманией). Пациентам рекомендовано отдавать предпочтение очковой коррекции остроты зрения перед контактными линзами. Специфические методы профилактики не разработаны, однако применение антиретровирусной терапии значительно улучшает прогноз.
В мире вирусом иммунодефицита (ВИЧ) инфицировано более 30 млн человек. У 70-80% этих пациентов рано или поздно развиваются ВИЧ-ассоциированные поражения глаз. В статье рассматриваются основные клинические проявления наиболее распространенных глазных проявлений ВИЧ-инфекции и подходы к их лечению.
Поражение вспомогательных органов глаза
К вспомогательным органам глаза относятся веки, конъюнктива и слезный аппарат. Наиболее часто эти структуры поражает вирус опоясывающего герпеса (herpes zoster), саркома Капоши, контагиозный моллюск; встречается также конъюнктивальная микроваскулопатия.
Herpes zoster представляет собой везикулобуллезный дерматит, вызванный вирусом опоясывающего герпеса. Инфекция поражает глазную ветвь тройничного нерва, поэтому пациенты жалуются на интенсивную боль. Данная патология встречается у 5-15% ВИЧ-инфицированных больных, чаще у лиц моложе 50 лет. Могут также развиваться кератит , склерит, увеит, ретинит и энцефалит. Лечение заключается во внутривенном введении ацикловира (10 мг/кг 3 раза в день в течение 7 дней) с переходом на поддерживающую терапию (800 мг 3-5 раз в день рer оs). Возможно также использование фамцикловира (500 мг 3 раза в день). При неэффективности указанных препаратов рекомендуется внутривенное введение фоскарнета.
Саркома Капоши - высоковаскуляризированная безболезненная мезенхимальная опухоль, поражающая кожу и слизистые оболочки примерно у 25% ВИЧ-позитивных пациентов. У 20% таких пациентов выявляется бессимптомная саркома Капоши век или конъюнктивы, которая может иметь сходство с халазионом или субконъюнктивальным кровоизлиянием соответственно.
При саркоме Капоши эффективно облучение, хирургическое иссечение (при локализации опухоли на веках часто осложняется кровотечением), локальная криотерапия и внутриопухолевое введение винбластина. При распространенной саркоме Капоши показана системная химиотерапия.
Контагиозный моллюск - высококонтагиозный дерматит, вызываемый поксвирусами. На коже и слизистых оболочках появляются множественные безболезненные элементы небольшого размера с пупковидным вдавлением. У ВИЧ-инфицированных пациентов элементы крупнее, более многочисленные и быстрорастущие. Примерно у 5% таких больных отмечается поражение век. Сопутствующие фолликулярный конъюнктивит и поверхностный кератит для ВИЧ-инфицированных лиц нехарактерны. Лечение включает криотерапию, выскабливание, иссечение.
Конъюнктивальная микроваскулопатия
У 70-80% ВИЧ-позитивных пациентов отмечаются изменения микрососудов конъюнктивы, включающие расширение и сужение сосудов, образование микроаневризм. Эти изменения, лучше всего видимые при помощи щелевой лампы, коррелируют с появлением микроангиопатии сетчатки. В качестве причин данной патологии рассматривают повышенную вязкость плазмы, отложение в эндотелии иммунных комплексов и непосредственное поражение его ВИЧ. Лечение не показано.
Поражение переднего отдела глаза
Передний отдел глаза включает роговицу, переднюю камеру и радужку. Поражение переднего отдела встречается более чем у половины ВИЧ-инфицированных пациентов. Наиболее распространены сухой кератоконъюнктивит, инфекционный кератит и иридоциклит. При этом отмечаются боль, повышение чувствительности к свету и снижение остроты зрения.
Сухой кератоконъюнктивит отмечается у 10-20 % пациентов с ВИЧ-инфекцией, обычно на поздних стадиях заболевания. Возможно, в основе этой патологии лежит ВИЧ-индуцированное воспаление и разрушение слезных желез. Симптоматическая терапия заключается в использовании искусственных слез и специальных мазей.
Инфекционный кератит
Инфекционные поражения роговицы встречаются сравнительно редко (менее чем у 5% пациентов), но они могут приводить к стойкой потере зрения. Наиболее частая причина кератита - вирусы опоясывающего и простого герпеса. Заболевание характеризуется снижением чувствительности роговицы и повышением внутриглазного давления. Поражение кожи может быть незначительным или отсутствовать. Вирусный кератит у ВИЧ-инфицированных пациентов отличается склонностью к частому рецидивированию и сравнительной резистентностью к терапии. Лечение кератита, вызванного вирусом опоясывающего герпеса, сходно с таковым при глазном зостере; при кератите, связанном с вирусом простого герпеса, обычно эффективны более низкие дозы ацикловира, принимаемого per os (по 400 мг 5 раз в день) или фамцикловира (по 125 - 500 мг 3 раза в день). Терапия обычно длительная.
Бактериальные и грибковые поражения роговицы у ВИЧ-инфицированных больных отличаются более тяжелым течением. Для подбора лечения необходимо производить окрашивание по Граму и культуральные исследования.
Микроспоридия - облигатный внутриклеточный паразит, вызывающий у ВИЧ-позитивных пациентов гастроэнтериты, синуситы и пневмониты. Глазной микроспоридиоз встречается редко, однако может стать причиной развития точечной поверхностной кератопатии, сопровождающейся сосочковым конъюнктивитом. Микроспоридии очень сложно культивировать, но их можно выявить в эпителиальных клетках роговицы и конъюнктивы при помощи окрашивания по Гимзе или Masson. Для лечения используется итраконазол, албендазол per os и фумагиллин местно.
Иридоциклит достаточно распространен среди ВИЧ-инфицированных больных. Обычно он сопровождается ретинитом, вызванным цитомегаловирусом или вирусом опоясывающего герпеса. Выраженное воспаление передней камеры глаза нехарактерно, но может наблюдаться при токсоплазмозном и сифилитическом ретинохориоидите или редких формах бактериальных и грибковых ретинитов. Иридоциклиты могут также быть обусловлены препаратами, применяемыми для лечения оппортунистических инфекций у ВИЧ-инфицированных (рифабутин, цидофовир). И, наконец, иридоциклит может быть одним из проявлений аутоиммунного и эндогенного увеита (например, при синдроме Рейтера). Выявление иридоциклита требует применения щелевой лампы с высоким разрешением. Лечение должно быть специфично по отношению к возбудителю. Если предполагается, что в основе патологии лежит токсичность препарата, применяемого против ВИЧ, доза последнего должна быть снижена или его применение прекращено. Местное применение капель, содержащих кортикостероиды, часто оказывается эффективным, однако их назначение требует осторожности и при инфекционной природе поражения глаз обязательного сопровождения антибиотикотерапией.
Поражение заднего отдела глаза
Задний отдел глаза включает сетчатку, сосудистую оболочку, диск зрительного нерва. К типичным симптомам относятся плавающие пятна, фотопсия, дефекты поля зрения и снижение остроты зрения. Слабая реакция зрачка на свет убедительно свидетельствует о распространенном вовлечении в процесс поражения сетчатки или зрительного нерва, поэтому каждый больной с потерей зрения должен быть обследован с целью выявления такого дефекта. Диагноз устанавливают при исследовании глазного дна с использованием прямой или непрямой офтальмоскопии.
Микроангиопатия сетчатки отмечается у 50-70% ВИЧ-инфицированных пациентов. К наиболее характерным проявлениям относятся "ватообразные экссудаты", кровоизлияния в сетчатку, микроаневризмы сосудов сетчатки. Частота этих изменений возрастает при количестве CD4+-лимфоцитов менее 100 клеток в 1 мл. ВИЧ-ассоциированная микроангиопатия обычно протекает бессимптомно и является транзиторной, однако в некоторых случаях может способствовать развитию атрофии зрительного нерва с утратой цветового зрения, контрастной чувствительности и появлением дефектов полей зрения.
Инфекционный ретинит
Цитомегаловирусный ретинит возникает у 30-40% ВИЧ-инфицированных пациентов в развитых странах, обычно при количестве CD4+- лимфоцитов ниже 100 клеток в 1 мл. Пациенты жалуются на появление плавающих пятен, фотопсию, выпадение поля зрения и пелену перед глазами. В классических случаях исследование передней камеры глаза и стекловидного тела обнаруживает незначительное воспаление; на глазном дне выявляются белые включения и кровоизлияния. Зрительный нерв поражается в 5% случаев. Необходимо отметить, что применение антиретровирусной терапии привело к снижению распространенности цитомегаловирусного ретинита и в ряде случаев к изменению его течения, т.е. к снижению выраженности воспаления и самопроизвольному излечиванию при отсутствии специфической антицитомегаловирусной терапии.
В лечении цитомегаловирусного ретинита используются различные препараты (ганцикловир, фоскарнет, цидофовир) и различные способы их введения (перорально, внутривенно, в стекловидное тело), что определяется локализацией и выраженностью заболевания, возможными побочными проявлениями и эффективностью предшествующего лечения.
Ретинит, вызванный вирусом опоясывающего герпеса, занимает второе место среди причин некротического ретинита у ВИЧ-позитивных пациентов (1-4%). Изменения, выявляемые на глазном дне, сходны с таковыми при цитомегаловирусном ретините. Однако для ретинита, вызванного вирусом опоясывающего герпеса, характерны быстрое развитие, множественные поражения и вовлечение глубоких слоев сетчатки. Высок риск отслойки сетчатки, вовлечения второго глаза, быстрой и значительной потери зрения. Терапия длительная и предусматривает комбинированное применение ацикловира и ганцикловира или фоскарнета.
Токсоплазмозный ретинохориоидит развивается у 1-2% ВИЧ-позитивных пациентов. Для этого заболевания характерно развитие умеренного или выраженного воспаления, отсутствие кровоизлияний в сетчатку и возникновение на сетчатке пигментированных рубцов. В отличие от иммунокомпетентных лиц у ВИЧ-инфицированных развиваются множественные очаги, в процесс вовлекаются оба глаза. Показано проведение исследования на наличие в сыворотке специфических IgM и IgG, хотя при выраженной иммуносупрессии результаты могут быть отрицательными. В 30-50% случаев поражается также нервная система. Для лечения используется пириметамин в сочетании с сульфаниламидами или клиндамицином.
Бактериальные и грибковые ретиниты
Наиболее часто встречается сифилитическое поражение глаз (1-2%). При этом может развиваться иридоциклит или диффузное поражение глаза. В диагностике помогает исследование на наличие антител к трепонемам. В терапевтических целях показано внутривенное введение пенициллина (24 млн ед./сут в течение 7-10 дней).
Другие бактериальные и грибковые ретиниты встречаются при ВИЧ-инфекции крайне редко, как правило, у больных наркоманией и системными бактериальными и грибковыми инфекциями.
Инфекционный хориоидит составляет менее 1% среди заболеваний глаз у ВИЧ-инфицированных пациентов. Возбудителем чаще всего является Pneumocystis carinii.
Большинство описанных в литературе случаев хориоидита были идентифицированы на аутопсии, что отражает тяжесть системных инфекционных поражений.
Поражение глазницы
Орбитальные осложнения ВИЧ-инфекции встречаются редко. Наиболее распространены лимфома глазницы и целлюлит, вызванный аспергиллезной инфекцией. При лимфоме эффективны облучение и химиотерапия, при целлюлитте показано системное применение антибиотиков.
Нейроофтальмологические проявления
Встречаются у 10-15% ВИЧ-инфицированных пациентов. Чаще всего отмечаются отек диска зрительного нерва, обусловленный повышением внутричерепного давления, параличи черепных нервов, глазодвигательные нарушения и выпадения поля зрения. Основные причины подобных нарушений - криптококковый менингит, лимфома мозговых оболочек или вещества мозга, нейросифилис и токсоплазмоз. Сходные проявления характерны также для ВИЧ-индуцированной энцефалопатии и мультифокальной лейкоэнцефалопатии, вызванной JC полиомавирусом. В целях уточнения диагноза показано проведение ядерно-магнитного резонанса и люмбальной пункции с последующим цитологическим, культуральным исследованием ликвора и определением в нем различных антител и антигенов. Лечение предусматривает облучение и химиотерапию в случае лимфомы и специфическую антимикробную терапию при обнаружении инфекционного агента. Лечение ВИЧ-индуцированной энцефалопатии и мультифокальной лейкоэнцефалопатии не разработано.
Поражения глаз у детей
ВИЧ-ассоциированные поражения глаз у детей встречаются реже, чем у взрослых; в особенности это относится к цитомегаловирусному ретиниту, распространенность которого очень невелика (примерно 5%). Это может быть связано как с иным иммунным ответом на ВИЧ, так и с меньшей инфицированностью детей цитомегаловирусом. ВИЧ-инфицированные дети, однако, составляют группу повышенного риска по задержке нервно-психического развития, которая часто ассоциируется с нейроофтальмическими расстройствами. Описана также СПИД-ассоциированная эмбриопатия, которая характеризуется антимонголоидным разрезом глаз, гипертелоризмом и наличием голубых склер.
ПО МАТЕРИАЛАМ :
Cunningham ET, Margolis TP
Ocular manifestation of HIV infection
N Engl J Med 1998;339:236-44.
П римерно у 70% больных СПИДом на различных этапах заболевания возникают поражения кожи и слизистых оболочек. В статье обсуждаются некоторые кожные заболевания у взрослых пациентов, страдающих СПИДом, и рассматривается патогенез поражения кожи при иммунодефиците.
Оказалось, что мишенью вируса при инфекции ВИЧ-1 являются не только Т-хелперы, но и антигенпрезентирующие клетки Лангерганса. Поражение этих клеток - критический момент в развитии иммунодефицита. Более того, было показано, что контакт между зараженными ВИЧ клетками Лангерганса и Т-лимфоцитами в процессе презентации антигена вызывает массивную репликацию вируса СПИДа. Следующая за этим гибель Т-лимфоцитов приводит к их прогрессирующей элиминации из кожи и лимфатических узлов. Для оценки выраженности этого процесса используются кожные тесты с различными антигенами. Выяснилось, что независимо от числа Т-хелперов у пациентов с отрицательными результатами кожных проб СПИД прогрессирует быстрее и протекает тяжелее, чем у больных, которые реагируют на какие-либо антигены.
Полагают, что именно поражение иммунной системы кожи лежит в основе большого числа инфекционных и неинфекционных кожных заболеваний при СПИДе.
Первичные кожные проявления при инфекции ВИЧ-1
Острый период СПИДа примерно в 75% случаев может характеризоваться следующими кожными проявлениями: эритематозными высыпаниями на туловище, кореподобной сыпью на верхней части туловища и лице, а также сыпью на ладонях и подошвах, напоминающей вторичный сифилис. Встречаются также энантема, эрозии, изъязвления и кандидоз слизистых полости рта, глотки, пищевода и гениталий.
Вторичные кожные проявления при инфекции ВИЧ-1
Вирус простого герпеса вызывает образование болезненных незаживающих язв на границе между кожей и слизистыми оболочками, чаще всего вокруг рта и в перианальной области. Показана системная противовирусная терапия.
Опоясывающий герпес отмечается у 8 - 13% больных СПИДом. Эта патология, однако, не является признаком глубокого иммунодефицита, так как может возникать на любой стадии заболевания. Клинические проявления варьируют от незначительных везикулярных высыпаний до тяжелых геморрагических и некротических поражений.
Контагиозный моллюск. Заболевание встречается примерно у 20% больных и ассоциировано с выраженным иммунодефицитом. Характерные поражения локализуются на лице и гениталиях, их размер может достигать 1 см. Дифференциальный диагноз с целым рядом грибковых поражений (Cryptococcus neoformans, Histoplasma capsulatum, Penicillium marneffei) очень сложен. Для подтверждения диагноза показано проведение морфологического исследования.
Человеческий папилломавирус (HPV) у ВИЧ-1-инфицированных пациентов вызывает поражения нетипичной локализации, которые редко бывают тяжелыми. Как у женщин, так и у мужчин HPV-ассоциированные поражения гениталий коррелируют со степенью иммуносупрессии.
Частота заболеваний, вызванных золотистым стафилококком, по мере прогрессирования иммунодефицита возрастает. Системные проявления, связанные с этим микроорганизмом, выявляются на аутопсии у половины больных СПИДом. Помимо поражений, типичных для золотистого стафилококка (фолликулит, импетиго, абсцессы), встречаются также пиомиозит и ботриомикоз.
Типичными для больных СПИДом являются поражения кожи, вызванные микобактерией туберкулеза, - язвы, подкожные абсцессы и др. Биопсия пораженных участков кожи с целью морфологического обнаружения микобактерий позволяет поставить диагноз.
Сифилис у больных СПИДом не только быстрее прогрессирует, но и значительно хуже поддается лечению. Поражения кожи при этом часто распространенные и атипичные.
Бактериальный ангиоматоз вызывается риккетсиеподобным микроорганизмом Rochalimaea henselae. Поражения кожи при этом могут напоминать саркому Капоши, пиогенную гранулему или ангиомы. В половине случаев поражаются также внутренние органы. Данное заболевание может изредка встречаться и у иммунокомпетентных лиц.
Типичными для больных СПИДом являются следующие грибковые поражения:
- - оральные и вульвовагинальные кандидозы;
- - дерматофития;
- - криптококкоз; - кокцидиомикоз;
- - гистоплазмоз;
- -заболевание, вызванное P. marneffei.
В большинстве случаев для постановки диагноза используется морфологическое исследование.
Себорейным дерматитом страдают 20 - 40% ВИЧ-инфицированных и 40 - 80% пациентов, страдающих СПИДом. В качестве этиологического агента рассматривается дрожжеподобный гриб Pityrosporum orbiculare, но это лишь предположение, в пользу которого свидетельствует эффективность противогрибковых препаратов.
ВИЧ-инфицированность может влиять на тяжесть течения псориаза, но не на частоту его возникновения.
Зуд у данного контингента больных может быть обусловлен различными причинами: фолликулитом, вызванным микроорганизмами, повышенной чувствительностью к укусам насекомых, чесоткой, ВИЧ-ассоциированной ксеродермией, ВИЧ-ассоциированным эозинофильным фолликулитом (состояние, возникающее у пациентов с числом Т-хелперов менее 300/мкл).
Реакции на лекарственные препараты (амоксициллин, сульфаниламиды, котримоксазол) встречаются среди ВИЧ-инфицированных значительно чаще, чем в общем населении. При этом распространены тяжелые поражения кожи (буллезные высыпания, эпидермальный некролиз). У 40% пациентов, принимающих зидовудин, отмечаются продольные пигментированные полосы на ногтях.
Поражения кожи могут отмечаться при различных опухолях. У больных СПИДом наиболее распространены саркома Капоши и базально-клеточная карцинома. Показана связь возникновения этих поражений с иммуносупрессией.
Tschachler E, Bergstresser PR, Stingl G. HIV-related skin diseases. Lancet 1996;348:659-63.
ВИЧ-ИНФЕКЦИЯ И НОВООБРАЗОВАНИЯ
Е. Нурмухаметова
E. Nurmuckhametova
И звестно, что у ВИЧ-инфицированных пациентов возрастает частота возникновения определенных типов опухолей (в частности, саркомы Капоши, неходжкинских лимфом и др.), причем опухоль может быть первым проявлением заболевания у человека, не подозревавшего прежде о наличии у него ВИЧ-инфекции. Некоторые опухоли, часто встречающиеся у ВИЧ-инфициованных, имеют вирусную этиологию (например, саркома Капоши), другие - нет. Роль состояния иммунодефицита у этих пациентов и непосредственное участие ВИЧ в развитии тех или иных опухолей еще предстоит изучить.
Саркома Капоши
В западных странах саркома Капоши среди ВИЧ-инфицированных встречается в 2000 раз чаще, чем в общем населении. Так, в США и Европе эта опухоль выявляется у каждого 5-го мужчины-гомосексуалиста, страдающего СПИДом. Однако существование ВИЧ-негативной саркомы Капоши (например, саркома, распространенная в Африке среди иммунокомпрометированных пациентов, подвергнутых трансплантации почки) говорит о наличии иного этиологического агента, возможно, вируса, необходимого для развития опухоли. Таким агентом может служить вирус герпеса (HHV8). Этот вирус был обнаружен в подавляющем большинстве случаев сарком Капоши как у ВИЧ-положительных, так и у ВИЧ-отрицательных пациентов. HHV8 филогенетически наиболее близок к herpesvirus saimiri, вызывающему выраженную лимфопролиферацию у обезьян Нового Света, и к известному онковирусу человека - вирусу Эпштейна - Барр.
Очевидно, что в возникновении саркомы Капоши состояние иммунодефицита играет решающую роль. Кроме того, в настоящее время дискутируется роль tat-протеина ВИЧ в развитии этой опухоли.
Для лечения саркомы Капоши в настоящее время используются:
- • радиотерапия;
- • подкожные введения a(alfa)-интерферона;
- • цитостатики (винкристин, блеомицин, антрациклин).
В настоящее время изучается эффективность еще целого ряда препаратов (человеческий хорионгонадотропин, фоскарнет, ретиноиды).
Неходжкинские лимфомы
У 3 - 10% больных СПИДом на различных стадиях возникают неходжкинские лимфомы (НХЛ). СПИД-ассоциированные НХЛ отличаются от НХЛ у иммунокомпетентных пациентов: часто отмечаются вовлечение экстранодальных областей и первичное поражение центральной нервной системы (ЦНС). Около 60% лимфом являются крупноклеточными, 30% - беркиттоподобными; оставшиеся относятся к Т-клеточным или ни В, ни Т-клеточным.
Крупноклеточные лимфомы
Важно, что практически во всех случаях при лимфомах у пациентов, перенесших трансплантацию, выявляется вирус Эпштейна - Барр. При СПИД-ассоциированных крупноклеточных лимфомах частота его выявления составляет лишь 50%. Вероятно участие каких-то других факторов в развитии этих опухолей (например, HHV8, или расширение популяции В-лимфоцитов в результате синтеза лимфокинов ВИЧ-инфицированными клетками и т.д.). Частота СПИД-ассоциированных крупноклеточных лимфом увеличивается с возрастом.
Беркиттоподобные лимфомы
Частота этих опухолей повышена у ВИЧ-положительных пациентов, но не среди иммуносупрессированных больных, перенесших трансплантацию. Следовательно, иммуносупрессия как таковая не является достаточным условием для развития беркиттоподобной лимфомы. Лишь в 40% случаев при СПИД-ассоциированных лимфомах этого типа обнаруживается вирус Эпштейна - Барр. У 75% пациентов выявляется генная транслокация c-myc/Ig. Пик беркиттоподобных лимфом, как спорадических, так и СПИД-ассоциированных, отмечается в возрасте от 10 до 19 лет.
Другие лимфопролиферативные заболевания
К ним относятся:
- • первичные лимфомы ЦНС (до 42% всех СПИД-ассоциированных лимфом; в большинстве случаев определяется вирус Эпштейна - Барр);
- • болезнь Ходжкина;
- • болезнь Кастлемена (при этом выделяется HHV8);
- • Т-клеточные и смешанные лимфомы.
Терапевтическая тактика
При диссеминированном поражении методом выбора является терапия цитостатиками. Полной ремиссии удается достичь в 50% случаев, однако у большинства больных развивается рецидив. Медианная выживаемость составляет 5 - 8 мес.
Чешуйчатоклеточная карцинома
Наличие ВИЧ-инфекции способствует увеличению распространенности и тяжести течения анальной карциномы среди гомосексуалистов. В этом же контингенте отмечена большая частота выявления папилломавирусов 16 и 18, особенно при низком содержании клеток CD4. Вероятно, подавление иммунитета при СПИДе способствует активной репликации папилломавирусов, что приводит к интраэпителиальной дисплазии. Инвазивный рак при этом не возникает. Аналогичные данные были получены в отношении рака шейки матки у женщин.
Другие опухоли
По данным различных исследователей, существует определенная связь между ВИЧ-инфекцией и раком яичек (тератокарцинома и семинома), злокачественной меланомой, лейомиосаркомой у детей, немелкоклеточным раком легких и миеломой.
Schuiz TF, Boshoff CH, Weiss RA. HIV infection and neoplasia. Lancet 1996;348:587-91.
ИНФЕКЦИЯ HELICOBACTER PYLORI И ЖЕЛУДОЧНО-КИШЕЧНАЯ ЛИМФОМА
С уществует группа лимфом, имеющих сходную клиническую и патологическую картину, их обнаружение связано с именами Исааксона и Райта. Чаще всего поражена слизистая желудка, но могут быть затронуты и другие лимфоидные ткани, связанные со слизистой (ЛТСС). В-клетки желудочных лимфом могут быть сильно или слабо малигнизированы. Недавние исследования показали, что ранние поражения ЛТСС желудка могут быть вылечены путем ликвидации инфекции Helicobacter pylori и что адекватная антибиотикотерапия может способствовать быстрому и эффективному уменьшению поврежденных участков. W. Fischbach (Германия) предлагает следующую схему профилактики легких степеней поражения ЛТСС желудка (соответствующих стадии лимфомы ЕI) при подтвержденной инфекции H. рylori:
1) ликвидация инфекции H. рylori посредством тройной терапии (омепразол 20 мг 2 раза в день, амоксициллин 1000 мг 2 раза в день, кларитромицин 500 мг 2 раза в день в течение 7 дней);
2) контрольная эндоскопия с биопсией спустя 4 нед:
- а) в случае ликвидации инфекции H. рylori и исчезновения поражения ЛТСС требуется проведение контрольных обследований 1 раз в 2 мес в течение по меньшей мере полугода;
- б) инфекция H. рylori не ликвидирована: альтернативная антибиотикотерапия;
- в) проба на H. рylori отрицательная, но ЛТСС в прежнем состоянии: дальнейшее эндоскопическое обследование 1 раз в 2 мес;
3) в случае невыздоровления или осложнения необходимы хирургическое вмешательство, лучевая терапия или химиотерапия в соответствии со стадией заболевания и результатами гистологических анализов.
Вывод. В случае легкой формы желудочной лимфомы стадии EI (поражение ЛТСС) ликвидация инфекции H. рylori является перспективным методом лечения, которое должно проводиться в рамках клинического исследования.
Fischbach W. Helicobacter pylori infection and gastrointestinales Lymphom. Schweiz Med Wochenschr 1996;126:826-9.
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией
Журнал: Клиническая дерматология и венерология. 2011;9(3): 19‑22
Гобена Дорсиса.Легессе., Гузей Т.Н. Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией. Клиническая дерматология и венерология. 2011;9(3):19‑22.
Gobena DorsisaLegesse, Guzeĭ TN. Skin and mucous membrane diseases in patients presenting with HIV infection. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(3):19‑22. (In Russ.).
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
В статье представлены четыре клинических случая поражения кожи на фоне ВИЧ-инфекции.
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ВИЧ-инфекция относится к медленным вирусным инфекциям, для которых характерны многолетнее вялое течение с медленным, но неуклонным прогрессированием, бурный финиш и неизбежный летальный исход. ВИЧ-1 и ВИЧ-2 принадлежат к семейству ретровирусов, геном которых отличается наличием двух молекул одноцепочечной РНК и обратной транскриптазой (ревертазой). Это облигатный внутриклеточный микроорганизм. Основной, но не единственной мишенью ВИЧ являются Т-лимфоциты-хелперы, особенно богатые рецепторами CD4. Рецепторы CD4 имеют моноциты крови, макрофаги тканей, эозинофилы, дендритные клетки крови, лимфатических узлов, селезенки и кожи, а также макроглия, некоторые клоны В-лимфоцитов, эпителиальные клетки кишечника, клетки Лангерганса. Главной особенностью этой инфекции является нарастающее угнетение иммунитета, первоначально клеточного, а затем и гуморального. В итоге развивается полная несостоятельность иммунной системы, что и определяет разнообразие клинических проявлений на коже и слизистых оболочках [1].
Распространение ВИЧ-2 ограничено преимущественно районами Западной Африки с очагами в Анголе и Мозамбике. Описаны также случаи инфекции в Европе — в странах, имевших ранее тесные связи с Западной или Центральной Африкой. По сравнению с инфекцией ВИЧ-1 распространение ВИЧ-2 происходит медленнее, она в меньшей степени способна передаваться половым путем, ее клиническое течение менее активное [2].
От 1 до 3% пациентов со СПИД в эндемических зонах страдают висцеральным лейшманиозом. Лейшманиозная инфекция увеличивает репликацию ВИЧ и приводит к хронической иммунной активации [3, 5, 6]. Сочетанная инфекция лейшманиоза с ВИЧ, риск осложнений для ВИЧ-положительных лиц изучены недостаточно.
Лейшманиоз и ВИЧ могут сочетаться с множественными дерматофибромами, псориазом, синдромом Рейтера, бациллярным ангиоматозом, криптококкозом и афтозным стоматитом, а также с высыпаниями, подобными дерматомиозиту [6—8]. Диагностика таких сочетанных случаев достаточно сложная; могут быть полезны современные методы исследования, такие как полимеразная цепная реакция, RK 39 иммунохроматографический тест и др. [7, 9].
Описание клинических случаев поражений кожи в регионах, где ВИЧ-инфекция является эндемичной, представляет значительный интерес для практических врачей.
Приводим наши наблюдения.
Эфиопская девушка сомалийской нации 25 лет, предъявляет жалобы на незначительный зуд, поражение кожи лица и губ. За 1 мес до обращения на открытых участках кожи, преимущественно на конечностях и лице, появились инфильтраты размером до 2 см, которые быстро изъязвлялись, покрывались корками. За медицинской помощью обратилась впервые. Из анамнеза жизни известно, что она живет на границе Сомали и Эфиопии, ведет кочевой образ жизни (путешествует с рогатым скотом и верблюдом). При опросе пациентки выяснилось, что она ВИЧ-положительная (подтверждено нами лабораторными методами).

Локальный статус: на лице, руках видны множественные язвы, покрытые струпом; на красной кайме губ — язвы с гнойным отделяемым (рис. 1, а). Рисунок 1. Больная 25 лет. Лейшманиоз на фоне ВИЧ-инфекции. а — до лечения, б — после лечения. В отделяемом язв обнаружены лейшмании. На основании анамнестических, клинических и лабораторных данных больной был поставлен диагноз лейшманиоз кожный зоонозный.
Больной была рекомендована высокоактивная антиретровирусная терапия, которую обычно используют для лечения пациентов с ВИЧ-инфекцией, сочетанной с оппортунистическими инфекциями. Из-за высокой стоимости данного лечения больная была отправлена в больницу под наблюдение дерматолога и заведующего отделением, где получала десенсибилизирующую терапию, глюкозу внутривенно, витамины группы В, антибиотик широкого спектра действия клоксациллин (500 мг/сут) в течение 1 нед, антилейшманиозный препарат пентостам (препарат пентавалентной сурьмы — стибоглюконат натрия; 2 мг на 1 кг массы тела в сутки внутривенно) в течение 20 дней. Процесс постепенно разрешился, лицо очистилось от корок, язвы эпителизировались (рис. 1, б). Больной рекомендована антиретровирусная терапия в течение всей жизни.

Мужчина 29 лет, солдат военной базы Эфиопии, по прибытии в Аддис-Абебу обратился в отделение дерматологии и венерологии госпиталя Министерства обороны с жалобами на множественные узелковые высыпания в области головки полового члена. Болен в течение 1 мес. Высыпания на половом члене быстро приобрели множественный характер. За медицинской помощью ранее не обращался, самостоятельно не лечился. Холост. Находясь в армии, имел половые контакты с проститутками. В анамнезе хронические заболевания не отмечены. При осмотре в области головки и листков крайней плоти видны множественные папилломатозные разрастания с плоским основанием на ножке, безболезненные, эластической консистенции. Диагноз: остроконечные кондиломы (рис. 2). Рисунок 2. Больной 29 лет: остроконечные кондиломы на фоне ВИЧ-инфекции. При обследовании на ВИЧ-инфекцию методом иммуноферментного анализа (ИФА) результат оказался положительным. Больному радиоволновым методом были удалены кондиломы, проведено лечение ректальными свечами генферон в течение 10 дней. В дальнейшем у больного отмечались рецидивы заболевания, по поводу чего он вновь получал лечение.
Больная 28 лет, жена солдата, прибывшая из восточной части Эфиопии (Сомали). Обратилась в отделение дерматологии и венерологии с жалобами на болезненные узелковые образования и свищи, расположенные на стопах и голенях, с неприятным запахом, припухлостью, а также на затруднение при ходьбе. Заболела 4 года назад, когда впервые в пяточной области правой ноги заметила узелок темно-красного цвета без субъективных ощущений. Процесс медленно прогрессировал, появлялись новые узелки и узлы на стопах и голени не только правой, но и левой конечности. Поверхность многих узлов приобрела бородавчатый вид, присоединились гнойное отделяемое, болезненность, повышение температуры тела. До прибытия в Аддис-Абебу за медицинской помощью не обращалась.
В мазках гнойного отделяемого определяются сферические тельца (клетки гриба, окруженные толстой двухконтурной стенкой). При посеве на среду Сабуро отмечен рост бархатистых колоний темно-зеленого цвета. На основании анамнестических, клинических и лабораторных данных диагностирована бугорковая форма хромобластомикоза. Больной назначен итраконазол в дозе 400 мг/сут в 2 приема. В настоящее время больная находится на лечении, наблюдается дерматологом и инфекционистом.

Мужчина 28 лет, солдат, прибывший из северной части Эфиопии, обратился в отделение офтальмологии с жалобами на опухоль в области височной кости, орбитальной зоны, снижение зрения. При осмотре в правой скуловой области с захватом глаза определяется узел 5×7 см вишнево-красного цвета, плотной консистенции, в верхней части в стадии изъязвления, покрытый геморрагической коркой. В области лба видны три узелка темного цвета, плотной консистенции размерами от 1 до 1,5 см, безболезненные (рис. 4). Рисунок 4. Больной 28 лет: плоскоклеточный рак в правой орбитальной области на фоне ВИЧ-инфекции (а, б). В результате гистологического исследования биоптата выявлен плоскоклеточный рак II степени с метастазами. При исследовании в лаборатории сыворотки крови пациента выяснилось, что он инфицирован ВИЧ.
Первый клинический случай является наглядным примером того, что у пациентов с ВИЧ-инфекцией кожный лейшманиоз проявляется атипично, с массивным поражением кожи и протекает как оппортунистическая инфекция. Описание больного с остроконечными кондиломами является типичным для ВИЧ-инфицированных пациентов, у которых на фоне иммунодепрессии данное заболевание протекают как СПИД-ассоциированная инфекция с быстрым развитием и резистентностью к терапии. Клинический случай больной с хромомикозом на фоне ВИЧ-инфекции является примером заболевания, характерного для эндемичных регионов земли с тропическим климатом (Африка) и редким — для стран с умеренным климатом. Развитие плоскоклеточной карциномы в четвертом клиническом случае свидетельствует о необходимости обследования подобных больных на ВИЧ-инфекцию.
Читайте также:

