Ядовитое действие загрязнителей вызывающее отравление
Обновлено: 18.04.2024
Отравление веществами удушающего действия - хлорпикрином, фосгеном и дифосгеном
К удушающим относятся вещества, поражающие главным образом легочные ткани и вызывающие отек легких. Речь идет о следующих соединениях: CG — фосген (карбонилхлорид, дихлорангидрид угольной кислоты); DP — дифосген (трихлорметилхлорформиат, трихлорметилхлоркарбонат); CL — хлор; PS — хлорпикрин.
Лучше всего среди них известен фосген. Вещества этой группы раздражают бронхи, трахею, гортань, глотку и нос, а это вместе с острым отеком легких приводит к ощущению удушья.
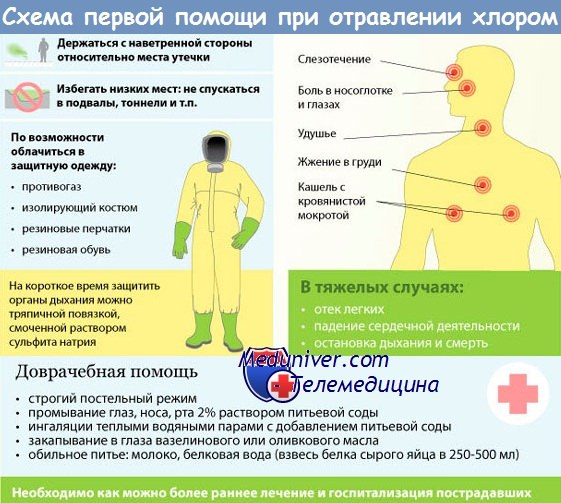
Хлор рассмотрен также в отдельной статье о загрязнении воздуха.
а) Отравление хлорпикрином. Хлорпикрин (CCl3NО2) — это бесцветная, слегка маслянистая жидкость, применяемая в качестве фумиганта для обработки зерна, почвенного инсектицида и БОВ. Она вызывает сильное раздражение глаз, слизистых оболочек и легких. Летальная экспозиция для человека соответствует примерно 119 млн-1 в течение 30 мин, а смерть наступает от отека легких. Остатки аэрозоля на объектах могут вызывать сухой кашель.
б) Предельно допустимые концентрации. В США Национальный институт техники безопасности и гигиены труда/Управление по технике безопасности и гигиене труда (NIOSH/OSHA) установили следующие средневзвешенные по времени производственные ПДК:
Хлор 0,15 млн -1 (1,5 мг/м 3 );
Хлорпикрин 0,1 млн -1 (0,7 мг/м 3 );
Фосген 0,1 млн -1 (0,4 мг/м 3 ).
- История вопроса. Хлор — первое вещество, использованное в качестве наступательного оружия и открывшее саму эру химических войн: 22 апреля 1915 г. германская армия накрыла войска Антанты зеленовато-желтым облаком, убившим 5000 человек и уложившим в госпитали еще 10 000. Под Ипром 22 декабря 1915 г. немцы применили второе в истории БОВ — фосген, отравив им 1069 человек, из которых 116 умерли от острого отека легких.
Более 80 % всех жертв БОВ в первую мировую войну вызвано именно этим веществом. Дифосген, в принципе представляющий собой соединение фосгена с хлороформом, разработан уже после ее окончания с целью "улучшения" фосгена, но в 30-е годы его производство было свернуто с появлением веществ нервно-паралитического действия. Хлорпикрин применяли во время первой мировой войны как БОВ, раздражающее кожу и слизистые.
в) Отравление фосгеном и дифосгеном:
- Физические свойства. Фосген при комнатной температуре и атмосферном давлении представляет собой бесцветный газ с запахом свежего сена. Он тяжелее воздуха, поэтому в зависимости от погодных условий может скапливаться на некоторое время в траншеях, низинах и древесно-кустарниковых зарослях.
- Защита. Адекватную защиту против веществ удушающего действия обеспечивает стандартный полевой противогаз или пылеулавливающий фильтр.
- Дозы:
1. Уровень экспозиции ниже 25 млн-1/мин считается безвредным.
2. Экспозиция к низким дозам (50—150 млн-1/мин) требует ингаляционного или системного введения стероидов пострадавшим и наблюдения за ними как минимум в течение 8 ч, после чего, если рентгенограмма грудной клетки нормальная, их можно выписывать. Если рентгеновское оборудование недоступно, наблюдение продлевают до 24 ч.
3. Экспозиция к уровням фосгена выше 150 млн-1/мин индуцирует клинический отек легких, а выше 300 млн -1 /мин опасна для жизни.
- Механизм действия фосгена и дифосгена:
Дыхательная система. Массивному отеку легких предшествуют поражение бронхиального эпителия, развитие эмфизематозных очагов, дольковых ателектазов и отек околососудистой соединительной ткани. Трахея и бронхи после экспозиции к фосгену обычно выглядят нормально. Это резко контрастирует с картиной отравления хлором или хлорпикрином, когда эпителиальная выстилка обеих этих структур бывает сильно повреждена и слущивается.
- Клиника отравления фосгеном и дифосгеном:
1. Начальный период. Сначала бывает слабое раздражение глаз и глотки с кашлем, нехваткой воздуха, чувством стеснения в груди, тошнотой, иногда рвотой, головной болью и слезотечением.
2. Латентный период. Затем следует латентный период продолжительностью от 30 мин до 48 ч, когда пациент относительно бессимптомен и при объективном обследовании грудной клетки признаков поражения не выявляется.
3. Отек легких. Затем, если отравление сильное, быстро развивается отек легких с учащенным поверхностным дыханием, цианозом и болезненным приступообразным кашлем, приводящим к отхаркиванию обильной пенистой, белой или желтоватой жидкости. Обследование грудной клетки демонстрирует прогрессирующее ослабление дыхательных шумов с булькающими хрипами по всей области легких. Усиливаются общее недомогание, состояние тревоги, одышка и цианоз. Гиповолемия, гипоксия и недостаточность кровообращения могут привести к летальному исходу.
Рентгенограмма грудной клетки примерно в середине клинического латентного периода иногда позволяет выявить начало токсического отека легких гораздо раньше, чем он станет симптоматическим. В фирме Bayer в Германии используют персональные фосгеновые дозиметры.
- Диагностика. Раздражение носа и глотки фосгеном можно спутать с инфекцией верхних дыхательных путей. Затрудненное дыхание и жалобы на стеснение в груди позволяют также подозревать отравление нервно-паралитическим веществом или острый приступ астмы. Некардиогенный отек легких можно принять за отек, связанный с сердечной недостаточностью. Диагноз зависит от подтверждения экспозиции к фосгену в анамнезе. Клиническое состояние коррелирует с газовым составом артериальной крови. Ранняя диагностика промышленной передозировки фосгена затруднительна. Обоняние выявить такую экспозицию не позволяет.
Существенные изменения уровня гемоглобина, гематокрита, РаО2, РаСО2 и рН часто появляются только ближе к концу клинически латентного периода.
- Лечение отравления фосгеном и дифосгеном: Поддерживающая терапия:
1. Показаны покой и тепло: покой во время латентной стадии очень важен, поскольку любая активность в период между экспозицией и появлением легочной симптоматики повышает вероятность летального исхода.
2. При кашле: кодеина фосфат (30—60 мг).
3. Кислород: по возможности увлажненный. Своевременное использование перемежающегося положительного давления, положительного давления в конце выдоха (ПДКВ), маски ("ПДКВ-маски") или, если необходимо, интубации с дыхательным аппаратом или без него может отсрочить или свести к минимуму отек легких и облегчить гипоксемию.
4. Седатация: не применяйте седативных средств, пока не обеспечена адекватная оксигенация и не подготовлено оборудование для вспомогательного дыхания на случай необходимости. Атропин, барбитураты, аналептики и антигистаминные средства противопоказаны.
5. Антибиотики: используются только при развитии бактериального бронхита или пневмонита, но не профилактически.
6. Диуретики при токсическом отеке легких малоэффективны, но они бывают полезны в сочетании с ПДКВ в плане уменьшения интерстициального отека.
Специфические средства. Стероиды, примененные вскоре (желательно в течение 15 мин) после экспозиции, могут уменьшить тяжесть отека. Когда он уже начал развиваться, они гораздо менее эффективны. Первая доза в 5 раз выше обычно используемой при астме. Затем в течение 12 ч применяют половину этой дозы, а в следующие 72 ч, пока риск отека легких не исчезнет, — стандартную противоастматиче-скую дозу.
Рекомендуются: бетаметазона валерат, беклометазона дипропионат или дексаметазона натрия фосфат.
Схема применения стероидов:
1. Ингаляция (дексаметазона натрия фосфата): 4 дозы-нажима (на головку аэрозольного баллончика) сразу, а затем по одному каждые 3 мин, пока не пройдет чувство раздражения. После этого по 5 нажимов с интервалом 15 мин, пока не кончится содержимое стандартного ингалятора. Затем в течение дня 1 нажим в час и по 5 нажимов каждые 15 мин до 30 нажимов в сумме перед отходом ко сну.
Такую схему повторяют ежедневно как минимум в течение 5 сут или дольше, если возникают аномалии, например признаки отека легких или инфильтраты на рентгенограмме грудной клетки, после чего ингаляции можно отменить. Если выздоровление идет медленно, свести дозу к 6 нажимам в день до полной нормализации состояния.
2. Если используется беклометазона или бетаметазона дипропионат, как можно быстрее проводят ингаляцию 10 доз-нажимов "разбрызгиваний" стероида из аэрозольного ингалятора. Следующие 10 ч применяют по 5 нажимов 1 раз в час, затем в течение как минимум 5 сут — 1 нажим ежечасно круглосуточно. Системная терапия: сначала внутривенно 20 мг бетаметазона или эквивалент этой дозы; повторяют внутривенно или внутримышечно каждые 6 ч в течение 24 ч и снижают дозу на протяжение следующих 5 сут.
3. Системная стероидная терапия.
Начинают как можно быстрее после экспозиции с 2 г метилпреднизолона внутривенно или внутримышечно (или с эквивалента этой дозы), повторяют через 6 и 12 ч. Затем вводят эту дозу с интервалом 12 ч от 1 до 5 сут в зависимости от тех же критериев, что и при стероидной ингаляционной терапии. Можно назначить антибиотики и противогрибковые средства для предупреждения инфекции и грибковой суперинфекции. Альтернативная схема системного лечения следующая:
День 1 1000 мг преднизолона внутривенно;
День 2 и 3800 мг преднизолона внутривенно;
День 4 и 5700 мг преднизолона внутривенно;
День 6 Если рентгенограмма грудной клетки остается нормальной, начинают быстро снижать дозу.
В острой стадии бронхоспазма могут потребоваться адреналин и кислород. Применяют также отхаркивающие средства.
Антидоты. Антидоты для фосгена не известны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

В настоящее время хозяйственная деятельность человека все чаще становится основным источником загрязнения биосферы. В природную среду во все больших количествах попадают газообразные, жидкие и твердые отходы производств. Различные химические вещества, находящиеся в отходах, попадая в почву, воздух или воду, переходят по экологическим звеньям из одной цепи в другую, попадая в конце концов в организм человека.
На земном шаре практически невозможно найти место, где бы не присутствовали в той или иной концентрации загрязняющие вещества. Даже во льдах Антарктиды, где нет никаких промышленных производств, а люди живут только на небольших научных станциях, ученые обнаружили различные токсичные (ядовитые) вещества современных производств. Они заносятся сюда потоками атмосферы с других континентов.
Вещества, загрязняющие природную среду, очень разнообразны. В зависимости от своей природы, концентрации, времени действия на организм человека они могут вызвать различные неблагоприятные последствия. Кратковременное воздействие небольших концентраций таких веществ может вызвать головокружение, тошноту, першение в горле, кашель. Попадание в организм человека больших концентраций токсических веществ может привести к потере сознания, острому отравлению и даже смерти. Примером подобного действия могут являться смоги, образующиеся в крупных городах в безветренную погоду, или аварийные выбросы токсичных веществ промышленными предприятиями в атмосферу.
Реакции организма на загрязнения зависят от индивидуальных особенностей: возраста, пола, состояния здоровья. Как правило, более уязвимы дети, пожилые и престарелые, больные люди.
При систематическом или периодическом поступлении организм сравнительно небольших количеств токсичных веществ происходит хроническое отравление.
Признаками хронического отравления являются нарушение нормального поведения, привычек, а также нейропсихического отклонения: быстрое утомление или чувство постоянной усталости, сонливость или, наоборот, бессонница, апатия, ослабление внимания, рассеянность, забывчивость, сильные колебания настроения.
При хроническом отравлении одни и те же вещества у разных людей могут вызывать различные поражения почек, кроветворных органов, нервной системы, печени.
Сходные признаки наблюдаются и при радиоактивном загрязнении окружающей среды. Так, в районах, подвергшихся радиоактивному загрязнению в результате Чернобыльской катастрофы, заболеваемость среди населения особенно детей, увеличилась во много раз.
Высокоактивные в биологическом отношении химические соединения могут вызвать эффект отдаленного влияния на здоровье человека: хронические воспалительные заболевания различных органов, изменение нервной системы, действие на внутриутробное развитие плода, приводящее к различным отклонениям у новорожденных.
Медики установили прямую связь между ростом числа людей, болеющих аллергией, бронхиальной астмой, раком, и ухудшением экологической обстановки в данном регионе.
Достоверно установлено, что такие отходы производства, как хром, никель, бериллий, асбест, многие ядохимикаты, являются канцерогенами, то есть вызывающие раковые заболевания. Еще в прошлом веке рак у детей был почти неизвестен, а сейчас он встречается все чаще и чаще. В результате загрязнения появляются новые, неизвестные ранее болезни. Причины их бывает очень трудно установить.
Огромный вред здоровью человека наносит курение. Курильщик не только сам вдыхает вредные вещества, но и загрязняет атмосферу, подвергает опасности других людей. Установлено, что люди, находящиеся в одном помещении с курильщиком, вдыхают даже больше вредных веществ, чем он сам.
Отравление ядохимикатами — это острая интоксикация, вызванная трансдермальным, ингаляционным или пероральным приемом токсических веществ этой группы. Клиническая картина зависит от того, какая именно разновидность ксенобиотика стала причиной поражения. К числу общих признаков относится рвота, тошнота, головная и абдоминальная боль, нарушение дыхания, сердечной деятельности, судороги, явления полиорганной недостаточности. Патология диагностируется на основании анамнеза, характерного набора симптомов, токсико-химического исследования крови. Методы лечения: введение антидотов, неспецифические антитоксические мероприятия, посиндромная терапия.
МКБ-10

Общие сведения

Причины
Отравление ядохимикатами чаще всего развивается при неосторожном использовании этих веществ по прямому назначению. Работники сельхозпредприятий и владельцы приусадебных участков нередко распыляют пестициды, не применяя средства индивидуальной защиты органов дыхания. При этом яд поступает ингаляционным путем, превалирует клиника поражения респираторного тракта. Также интоксикация может иметь следующие механизмы возникновения:
- Случайный прием. Возникает при ошибочном употреблении токсиканта внутрь. Подобное происходит, если вещество хранится совместно с пищевыми продуктами в емкостях без этикетки или с маркировкой питьевой жидкости. Группа риска — маленькие дети, старики, люди со значимыми психическими отклонениями.
- Суицид. Обычно используются фосфорорганические соединения. Отравления, как правило, тяжелые, с высоким процентом летальности. Вероятность самоубийства максимальна у пациентов психиатрического профиля – страдающих шизофренией, маниакально-депрессивным психозом, клинической депрессией на этапе реконвалесценции.
- Неправильное использование ядохимикатов. Опасность отравления возникает при нахождении людей в закрытых помещениях, где производилась обработка от насекомых или грызунов. При отсутствии вентиляции в воздухе создается и длительно сохраняется значимая концентрация токсиканта, способная вызвать химическое поражение.
- Загрязненная тара. Интоксикации нередко развиваются у людей, использующих емкости из-под ядохимикатов для хранения пищевых продуктов. Полностью удалить остатки вещества возможно только путем многоэтапной обработки, что делается далеко не всегда. Степень поражения в подобных ситуациях обычно легкая.
- Аварии. Утечки большого количества отравляющих веществ возможны при авариях и взрывах на производстве, при которых происходит разрушение емкостей, наполненных ядовитыми соединениями. Возникают интоксикации трансдермального и ингаляционного типа, степень отравления тяжелая. Опасность заражения в зоне химической катастрофы сохраняется несколько дней или недель.
Патогенез
Патогенез химического поражения различается в зависимости от типа яда. При отравлениях хлорорганическими соединениями происходит нарушение процессов передачи нервного импульса в головном мозге, возникает токсическая энцефалопатия. Имеет место повреждение клеточных оболочек гепатоцитов, клеток почечной паренхимы. Фосфорорганические вещества блокируют выделение ацетилхолина в синапсах, способствуют его накоплению в депо и развитию связанных с этих клинических эффектов.
Комплексы, содержащие ионы меди, приводят к формированию дистрофических изменений паренхимы внутренних органов. Итог этого процесса — полиорганная недостаточность и гибель пострадавшего. Поступление в организм ртутьорганических веществ сопровождается повреждением нервных стволов, образованием полиневритов, поражением слуховых и зрительных структур. Производные карбаминовой кислоты обладают антихолинэстеразным влиянием, сходным с фосфорорганическими ядами.
Классификация
Отравление ядохимикатами может подразделяться по типу токсического агента (фунгициды, пестициды, зооциды, акарициды, инсектициды), по целям (суицидальное, случайное, профессиональное), по степени тяжести (легкое, среднее, тяжелое, летальное). Однако наибольшее клиническое значение имеет классификация в соответствии с принадлежностью токсиканта к той или иной химической группе:
- Фосфорорганические вещества. Представители: карбофос, меркаптофос, бромофос. Являются одной из наиболее опасных разновидностей инсектицидов. На долю поражений ФОВ приходится около 38% от общего числа случаев отравлений средствами группы ядохимикатов. Гибель больных с тяжелой степенью химической травмы наступает уже к концу первых суток.
- Хлорорганические соединения. Представители: гексахлоран, альдрин. Занимают второе место по частоте встречаемости. Объем подобных интоксикаций составляет около 22%. Смерть пострадавшего происходит через 24-36 часов. Последствия несмертельных поражений сохраняются 4-10 суток и более.
- Ртутьорганические токсиканты. Представители: этилмеркурхлорид, агронал. Экзотоксикозы обычно развиваются во время протравки и просеивания обработанного зерна. Общая доля подобных заболеваний — примерно 20%. Яд обладает тропизмом в отношении почек, центральной нервной системы. Патологические явления у работников с/х предприятий возникают постепенно.
- Медьсодержащие компоненты. Представители: медный купорос, купронафт. Обладают раздражающим влиянием. При контакте с белками организма образуют альбуминаты меди. Интоксикации ингаляционные с развитием некроза эндотелия легочных альвеол и системных признаков. Выздоровление наступает через 10-15 суток. Количество случаев — 15% от суммарного объема ядохимикатных поражений.
- Соединения карбаминовой кислоты. Представители: севин, нексовал, гревенол. Частота возникновения отравлений не превышает 5%. Вещества этой группы используются для уничтожения вредителей, недостаточно чувствительных к ФОВ и хлорорганическим ядам. Имеют среднюю токсичность, редко становятся причиной гибели пострадавшего.
Симптомы отравления ядохимикатами
Патология проявляется по-разному. Существует прямая зависимость симптомов от типа токсиканта и его дозы. Фосфорорганические соединения приводят к развитию миоза, спазма аккомодации. Отмечаются схваткообразные боли в животе, рвота и тошнота, резкая слабость. У пострадавших выявляется гиперсаливация, приступообразный кашель, обусловленный спазмом дыхательных путей. Возникает брадикардия, гипертония, которая впоследствии сменяется снижением АД. В тяжелых случаях обнаруживаются парезы, параличи, блокада дыхательного центра, судороги.
Хлорорганические яды провоцируют появление тремора, усиленного слюноотделения и потоотделения, повышенной нервной возбудимости. У пострадавших диагностируется судорожная готовность, нередко сменяющаяся тонико-клоническими судорогами. Возникает нарушение координации, атаксия, затруднение дыхания. Зрачки расширяются, может присутствовать экзофтальм. Пищеварительная система реагирует развитием рвоты, тошноты, абдоминальных болей, локализованных преимущественно в эпигастральной зоне.
Интоксикация ртутьорганическими веществами сопровождается появлением общей слабости, металлического привкуса во рту. Отмечается головная боль, диарея с примесью крови или слизи, рвота, абдоминалгия. Пострадавший испытывает сильную жажду. Определяется гипотония, компенсаторная тахикардия, нарушения сердечного ритма. Пациент неустойчив в позе Ромберга. При хронических отравлениях присутствует кровоточивость десен, артралгия, миалгия. Возникают психозы, галлюцинации, эпилептиморфные припадки.
Поражение соединениями меди характеризуется затруднением дыхания, появлением во рту вкуса металла, сухим изнурительным кашлем. Отмечается жжение в глазах, слезотечение, сильная головная боль, которой сопутствует тошнота. Диагностируется гипертермия, неприятные ощущения в мышцах и суставах. Рвотные массы синеватой окраски, иногда с прожилками крови или примесью солянокислого гематина (кофейная гуща). Возможно развитие эпиприпадков, полиорганной недостаточности.
Поражение карбаматами сопровождается возникновением никотиноподобного и мускариноподобного синдрома. Аналогичная, но более выраженная картина отмечается при отравлениях ФОВ. Карбаматы сравнительно быстро метаболизируются в организме, что значительно сокращает сроки реконвалесценции по сравнению с фосфорорганическими токсикантами. Летальные исходы наступают преимущественно при целенаправленном пероральном приеме отравляющей жидкости.
Диагностика
Предварительный диагноз выставляет бригада скорой медицинской помощи, прибывшая на место происшествия. Его подтверждением занимаются токсикологи специализированных стационаров или врач-реаниматолог ОРИТ. В ходе обследования могут потребоваться вспомогательные консультации терапевта, гастроэнтеролога, кардиолога. Следует дифференцировать отравление ядохимикатами от других экзотоксикозов со сходной клинической симптоматикой. Для этого используются следующие методы:
- Физикальные. Реализуются на догоспитальном этапе и в условиях стационара. АД на момент госпитализации чаще снижено, определяется тахикардия до 100-110 ударов/минуту. Кожные покровы бледные или цианотичные, возможна потливость. При дыхательной недостаточности возникает диффузный цианоз, при коронарной симптоматике — акроцианоз мочек ушей и губ. Присутствует характерная клиническая картина.
- Лабораторные. По результатам токсикологического исследования в биологических жидкостях пациента обнаруживается присутствие токсиканта. Подобный анализ результативен не во всех случаях. На фоне поражения внутренних органов определяется рост активности АСТ, АЛТ, мочевины, креатинина. Возможны электролитные нарушения и сдвиг pH в кислую сторону.
- Аппаратные. Применяются для диагностики осложнений. Отек легких провоцирует появление неясных диффузных теней. Коронарные сбои приводят к возникновению на пленке специфических явлений (выпадение комплексов QRS, разное расстояние R-R, заострение зубца T). На КТ — участки некроза внутренних органов. Поражение бронхов сопровождается снижением объема форсированного выдоха.
Лечение отравления ядохимикатами
Патология требует немедленного оказания первой помощи пострадавшему. Если человек находится в сознании, до приезда СМП следует промыть желудок беззондовым методом, затем дать 6-8 таблеток активированного угля. Попытки промывания при коме или сопорозном состоянии запрещены. Если артериальное давление снижено, необходимо уложить больного на горизонтальную поверхность, под ноги установить валик высотой 40-50 см, обеспечить приток свежего воздуха.
Первая помощь
Бригада медиков, прибывшая на вызов, незамедлительно начинает антидотную терапию. Противоядие при поражении ФОВ и карбаматами — атропин, интоксикации хлорорганическими ксенобиотиками требуют внутривенного вливания глюконата или хлорида кальция. Экзотоксикозы соединениями ртути и меди купируются неспецифическими противоядиями. Препарат выбора — унитиол. Показано симптоматическое лечение, активная инфузионная терапия кристаллоидами. Коррекцию ацидоза осуществляют буферными растворами. Развитие дыхательной недостаточности является поводом для начала аппаратной респираторной поддержки.
Лечение в стационаре
Лечебные мероприятия направлены на скорейшее удаление яда из организма и коррекцию имеющихся нарушений. Продолжается введение специфических и неспецифических антидотов, применяется форсированный диурез. Отравление ядохимикатами тяжелой степени требует проведения экстракорпоральной детоксикации: гемодиализа, перитонеального диализа, гемосорбции. Медикаментозная схема обычно включает в себя поливитамины, средства сердечной поддержки, бронхолитики и дыхательные аналептики, препараты, позволяющие купировать судороги и снять психомоторное возбуждение, если таковое присутствует.
Реабилитация
Среднее время госпитализации составляет 7-14 суток при отсутствии осложнений и 1-3 месяца при их наличии. После выписки пациента наблюдает участковый терапевт или врач общей практики. Могут потребоваться дополнительные консультации невролога, гастроэнтеролога, кардиолога. Рекомендовано долечивание в условиях санаторно-курортных учреждений средней полосы России, расположенных в хвойных лесах. Специализированная диета не показана, однако необходимо придерживаться общих принципов здорового питания: дробное потребление пищи, отказ от чрезмерно соленых, кислых, острых блюд, оптимальное соотношение белков, углеводов, жиров.
Прогноз и профилактика
Прогноз при среднетяжелых и легких интоксикациях благоприятный, полное выздоровление достигается в 93% случаев. Тяжелые поражения нередко становятся причиной полиорганной недостаточности, которая сопровождается высокой летальностью. Если поражено более двух систем, количество смертей достигает 60% от общего объема пострадавших. Крайне опасными считаются фосфорорганические вещества. Второе место занимают хлорорганические ксенобиотики, обладающие умеренной токсичностью.
Чтобы предотвратить отравление ядохимикатами, следует использовать респираторы или изолирующие противогазы во время обработки растительных культур и помещений. Рекомендовано применение костюмов химической защиты или плотной непромокаемой одежды. Яды требуется хранить в запертых помещениях, куда отсутствует доступ детей и стариков. Тара обязательно должна быть заводской, с соответствующей маркировкой. Запрещено использовать бутылки из-под пестицидов для хранения пищи независимо от качества и методов их обработки.
1. Профилактика отравлений ядохимикатами, применяемыми в сельском хозяйстве/ Макаров С.Н. Маркова Н.Н. — 2004.
Отравление фосфорорганическими веществами — это острая интоксикация, возникающая при ингаляционном, трансдермальном или пероральном поступлении в организм некоторых инсектицидов (карбофос, хлорофос, тиофос) или боевых отравляющих веществ (зарин, зоман, ВИ-газы). Основные признаки: миоз, боль в области глаз, рвота, усиленное потоотделение, абдоминалгия и болезненность в груди, брадикардия, атаксия, паралич дыхания, судороги. Патология диагностируется на основании анамнеза, клинической картины и информации, полученной в ходе лабораторного обследования. Лечение включает холинолитики, реактиваторы холинэстеразы, симптоматическую терапию.
МКБ-10

Общие сведения
ФОВ — фторангидриды фосфорной или метилфосфоновой кислоты. Отравления ими составляют 1-2% от общего числа острых экзотоксикозов. Яд способен проникать сквозь кожу, не повреждая ее. При высоких концентрациях ксенобиотика патологическая симптоматика возникает уже через несколько минут. Распыленные в воздухе фосфорорганические соединения образуют стойкое облако, расположенное около поверхности земли, которое сохраняется на протяжении 4-6 часов. Военные отравляющие вещества способны удерживать токсическую концентрацию нескольких дней. Летальные дозы сильно различаются в зависимости от свойств конкретного соединения.

Причины
Абсолютное большинство случаев связано с нарушением правил техники безопасности при обработке полей или помещений от насекомых. Отравление фосфорорганическими веществами возникает при отказе от использования противогаза, недостаточной герметичности защитных костюмов, направлении распылителя на людей. Подобные интоксикации обычно бывают легкими или среднетяжелыми, поскольку доза полученного средства сравнительно мала. Другие возможные причины:
- Токсикомания. Пик встречаемости приходился на 80-90-е годы XX века. Сегодня отмечается устойчивая тенденция к снижению числа подобных случаев. Производные фосфорной кислоты способны вызывать галлюцинации и измененное состояние сознания, что до определенного момента делает их востребованными среди наркозависимых лиц.
- Военные действия. При проведении военных кампаний и террористических актов могут использоваться боевые отравляющие вещества: зоман, зарин. Отравление тяжелое, поскольку применяются стойкие, способные к долговременному поддержанию высокой концентрации формы ФОВ. Полулетальная доза зарина — 1,7 г, зомана — 60 мг.
- Суицид. Попытки покончить с собой с помощью фосфорорганических соединений сравнительно редки, их частота не превышает 3-4% от общего количества суицидов. Как правило, используются распространенные инсектициды, обладающие средней или малой токсичностью: карбофос, хлорофос, бромофос и демуфос, поэтому эффективность способа не слишком высока.
Патогенез
Основным патогенетическим механизмом действия ФОВ является подавление активности холинэстеразы на 30-80%, нарушение процессов синтеза и гидролиза ацетилхолина. Отравление фосфорорганическими веществами крайне тяжелой степени приводит к 100% ингибированию фермента. Происходит накопление АЦХ в синапсах, что сопровождается их перевозбуждением, нарушением работы головного мозга, сердца, гладкой и поперечнополосатой мускулатуры. Полное восстановление ЦНС наступает через 147 суток, системы крови — через 48 суток.
Токсикант обладает и прямым возбуждающим влиянием на холинергические структуры, поэтому тяжесть интоксикации не всегда соответствует количеству заблокированной холинэстеразы. Также ФОВ сенсибилизирует холинорецепторы организма к собственной ХЭ, что ведет к рецидиву симптоматики после полного очищения от отравляющего вещества. Последний механизм включает ускоренное высвобождение накопившегося ацетилхолина, что провоцирует его чрезмерное накопление на пресинаптических мембранах.
Классификация
Отравление фосфорорганическими веществами может подразделяться по наименованию токсиканта (зарин, карбофос, зоман); путям поступления яда (ингаляционный, трансдермальный, пероральный); механизму возникновения (непредумышленное поражение, суицид, военные действия); периоду интоксикации (скрытый, острый, осложнений и последствий). В клинической практике распространена классификация по степени тяжести:
- Легкая. Заблокировано не более 20-30% холинэстеразы. Ведущими являются следующие синдромы: невротический, миотонический, кардиальный, желудочно-кишечный, нарушения дыхания. Возникает при кратковременном пребывании на зараженном участке, чаще при неаккуратном применении бытовых инсектицидов.
- Средней тяжести. Объем заблокированного фермента варьируется от 30 до 80%. Основные синдромы: психоневротический, бронхоспастический. Возможно появление признаков, соответствующих легкой интоксикации. Встречается при попытках суицида с применением малотоксичных веществ или при длительном пребывании в зоне, обработанной инсектицидами.
- Тяжелое и летальное. Основу клинической картины составляет судорожно-паралитический синдром. Присутствует выраженное нарушение дыхания, гемодинамики. Развивается при попадании в зону действия боевых газов, пероральном или ингаляционном приеме высокотоксичных ФОВ. Сопровождается ранними и поздними осложнениями.
Симптомы отравлений ФОС
Отравление фосфорорганическими веществами проявляется симптоматикой поражения нескольких органов и систем. Со стороны респираторного аппарата отмечается бронхоспазм, экспираторная одышка, кашель с отделением большого количества мокроты, диспноэ, отек легких. Нарушение работы ЖКТ приводит к возникновению рвоты, тошноты, схваткообразных абдоминальных болей, непроизвольной дефекации. Потовые и слюнные железы реагируют увеличением секреции – наблюдается слюнотечение, повышенная потливость.
Поражение сердечно-сосудистой системы сопровождается брадикардией, ослаблением гемодинамики, транзиторным ростом уровня АД с его последующим падением. Реакция органов зрения заключается в появлении миоза, анизокории, спазма аккомодации (пострадавший теряет способность видеть на большом расстоянии). При тяжелых интоксикациях определяется резкая слабость, непроизвольные подергивания изолированных групп мышц, параличи и парезы. Возможны судороги, угнетение сознания вплоть до комы, признаки подавления активности дыхательного и сосудодвигательного центра.
Осложнения
Все осложнения подразделяются на ранние и поздние. Ранние возникают на 1-2 сутки с момента интоксикации. Поздние могут быть диагностированы с 3 до 150-200 дня. К первым относятся центральный паралич дыхания, обусловленный поражением соответствующего центра головного мозга, рецидивирующий бронхоспазм, острая пневмония, миокардиодистрофия, интоксикационный психоз, нефропатия и гепатопатия с развитием полиорганной недостаточности. Частота встречаемости ранних осложнений составляет около 5-7%.
На поздних сроках может формироваться периферический паралич дыхательной мускулатуры, токсическая энцефалопатия, полиневрит, астеновегетативный синдром. У некоторых пациентов определяются сохраняющиеся парезы и гемипарезы конечностей, поражение нервов, сопровождающееся нарушением функции внутренних органов, недержание кала, мочи. Также возможен рецидив клинической картины интоксикации. Отравление фосфорорганическими веществами осложняется поздними патологическими явлениями в 3-4% случаев.
Диагностика
Основа диагностики — клиническая картина и анамнез пациента. Постановкой диагноза занимается врач скорой помощи или токсиколог специализированного центра (при самостоятельном обращении пострадавшего). Требуются консультации гастроэнтеролога, невролога и других специалистов. Патологию дифференцируют с отравлением наркотиками, нейротоксическими ядами, веществами, способными воздействовать на активность холинэстеразы (ингибиторы овуляции, миорелаксанты, мышьяк, глюкокортикостероиды). Методы обследования:
- Физикальные. Отмечается спутанность сознания, заторможенность, кома. При осмотре — цианоз или бледность кожи, спонтанные подергивания отдельных групп мышц или клонико-тонические судороги. АД выше или ниже нормы, дыхание затруднено, пульс урежен. При аускультации легких могут выслушиваться влажные хрипы, присутствует продуктивный кашель.
- Лабораторные. Изменение цвета индикатора при лабораторной пробе составляет 22-40 минут. Отмечается сдвиг pH крови в кислую сторону, нарушение электролитного баланса. Парциальное давление кислорода снижено, нарастает содержание углекислого газа. При поражении почек накапливается мочевина, креатинин. На фоне печеночной патологии отмечается повышение АСТ, АЛТ.
- Аппаратные. Используются преимущественно для диагностики осложнений. Отек легкого проявляется летучими тенями на рентгенограмме, при бронхоспазме резко снижен объем форсированного выдоха. На ЭКГ — мерцательная аритмия, тахикардия, обусловленная непосредственным поражением миокарда или гипотонией.
Лечение отравлений ФОС
До прибытия медиков следует эвакуировать пострадавшего из зоны химического загрязнения, уложить, обеспечить приток свежего воздуха. Если токсикант попал на незащищенную кожу, этот участок необходимо протереть 10% раствором аммиака. Случаи поражения глаз требуют промывания 2% натрия гидрокарбонатом с последующим закапыванием атропина. Последствия перорального употребления яда можно уменьшить, если сразу после контакта с ним промыть желудок беззондовым методом и дать активированный уголь. Доза сорбента рассчитывается по формуле 1 таблетка на 10 кг веса.
Первая помощь
Первую помощь оказывают бригады СМП. Основным мероприятием считается введение атропина, который нейтрализует влияние фосфорорганических соединений. Препарат вводят внутривенно, при выраженной тахикардии – внутримышечно по 1 мл 0,1% раствора каждые 15 минут. При пероральных интоксикациях проводится зондовое промывание желудка, введение энтеросорбентов, инфузия солевых средств. Симптоматическая терапия включает антиконвульсанты, прессорные амины, бронхолитики, диуретики. При нарушении сознания и дыхания осуществляется интубация трахеи с последующим переводом на ИВЛ.
Стационарное лечение
Основой терапевтической схемы являются реактиваторы холинэстеразы и холинолитики. К числу последних относится атропин. Пациенты получают его с интервалом 15 минут. Оценочный критерий достаточного объема антидотной терапии — возникновение атропинового делирия, для этого может потребоваться 20-30 мл препарата. Реактиваторы ХЭ (изонитрозин, дипироксим) используют на всех этапах отравления. Схема подбирается индивидуально, зависит от тяжести патологии и категории пациента (дети, взрослые, старики).
Для борьбы с возникающими нарушениями больной получает симптоматическое лечение. Назначаются препараты янтарной кислоты, стимуляторы дыхания, антидепрессанты, нейролептики, антиоксиданты, противосудорожные медикаменты, блокаторы кальциевых каналов. Для ускоренного выведения ксенобиотика используется метод форсированного диуреза и стимуляция кишечника (солевые слабительные). При необходимости осуществляется реанимационное пособие (интубация, ИВЛ, гемодиализ, титрованное введение дофамина, мониторинг).
Реабилитация
После выписки пациенту назначается амбулаторное долечивание. Он должен тщательно отслеживать свое состояние, регулярно посещать врача общей практики или терапевта. Медикаментозная поддержка предусматривает прием ноотропов, антипсихотических и сердечных средств. Рекомендуется посещение санаторно-курортных учреждений, расположенных в хвойных лесах. При наличии парезов требуется наблюдение невролога, прием лекарств, улучшающих нервно-мышечную проводимость, лечебная физкультура.
Прогноз и профилактика
Полное восстановление занимает около двухсот дней. На протяжении этого периода могут возникать отсроченные осложнения. Время госпитализации больных с легкой и средней степенью поражения обычно не превышает 10-15 суток. Длительность стационарного лечения тяжелых пострадавших зависит от течения соматической стадии экзотоксикоза и регенеративных возможностей организма. Смертность составляет 12,9%. Основная причина летальных исходов — паралич центра дыхания, несвоевременно оказанная медицинская помощь.
Чтобы предотвратить отравление фосфорорганическими веществами, необходимо строго соблюдать требования техники безопасности. Во время работы с пестицидами и гербицидами используются изолирующие противогазы, одежда, не позволяющая токсиканту попасть на кожу. Солдаты, принимающие участие в боевых действиях, должны быть обучены навыкам распознавания химической опасности и обеспечены средствами защиты. Дома ФОВ нужно хранить в закрытых помещениях, куда не имеют доступа дети и люди с нестабильной психикой.
3. Руководство по скорой медицинской помощи/ Багненко С.Ф., Мирошниченко А.Г., Верткин А.Л., Хубутия М.Ш. — 2007.
Читайте также:

