Японский энцефалит что это такое
Обновлено: 24.04.2024
Вирусные тропические лихорадки: диагностика, лечение, профилактика
В роли возбудителей энцефалита и геморрагической лихорадки могут выступать свыше сотни различных вирусов. Практически все они избирают человека в качестве хозяина случайно, при вторжении последнего в их жизненный цикл. Передача осуществляется при прямом контакте с заражённой кровью или физиологическими жидкостями, а также при укусах членистоногих (комаров, клещей и мошек). Некоторые инфекции характеризуются достаточно высокой смертностью пациентов.
Желтая лихорадка. Возбудитель жёлтой лихорадки — оболочечный однонитевой плюс-РНК-вирус. Заражение происходит при укусе комара Aedes aegypti. Жёлтая лихорадка — зоонозная инфекция, при этом человек становится случайным хозяином (джунглевая форма). Вспышки возникают периодически также при проникновении возбудителя в городскую среду (городская форма).
Методы диагностики — культивирование вируса, серологическое исследование. Профилактика — введение живой аттенуированной (ослабленной) вакцины и контроль над распространением переносчиков (комаров).
Лихорадка Денге
Переносчики лихорадки Денге — комары рода Aedes. Возбудитель — флавиви-рус, похожий по своим свойствам на вирус жёлтой лихорадки. Установлено 4 серотипа вируса. Инкубационный период 2—15 дней. При возникновении лихорадки наблюдают виремию, продолжающуюся несколько дней. Вирус лихорадки Денге распространён на территории стран тропической зоны и Ближнего Востока. Эпидемии возникают при появлении нового серотипа либо при массовом попадании неиммунных людей в места обитания вируса; в городах распространяются очень быстро, заболевание протекает тяжело.
После внезапного возникновения жара, головной боли и общего недомогания пациенты начинают жаловаться на боли в суставах и костях. Лихорадка может быть двухволновой. В некоторых случаях отмечают небольшую сыпь. Наиболее тяжёлая и опасная форма заболевания сопровождается геморрагическим синдромом, характеризующимся развитием шока и геморрагического диатеза (геморрагическая форма денге). Смертность 5—10%.
Методы диагностики — серологическое исследование, культивирование вируса, молекулярно-генетические методы. Единственный способ профилактики заболевания — количественный контроль переносчиков. Лечение симптоматическое.
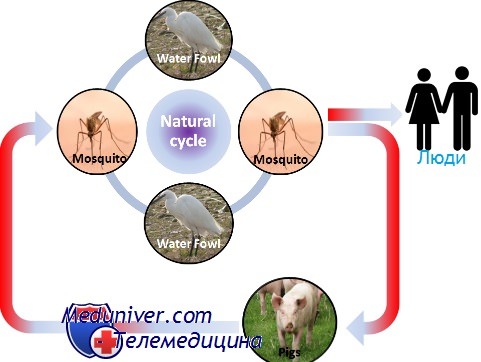
Эпидемиология японского энцефалита
Японский энцефалит В
Возбудитель японского энцефалита В — флавивирус; переносчики — комары. Природным источником вируса являются свиньи. В клинической картине доминируют симптомы тяжёлого энцефалита с высокой летальностью. Болезнь начинается остро с лихорадки, сильной головной боли, тошноты и рвоты.
В некоторых случаях отмечают судороги. При обследовании обнаруживают поражение черепных нервов и пирамидного пути. Для профилактики применяют вакцину.
Вирус лихорадки западного Нила
Заражение вирусом лихорадки западного Нила происходит так же, как при лихорадке Денге и японском энцефалите В. Вирус впервые был обнаружен в Северной Америке в 1999 г. и быстро проник на территорию Канады, Латинской Америки и Карибского бассейна.
Геморрагическая лихорадка Ласса
Ласская лихорадка — тяжёлая геморрагическая лихорадка, вызываемая аренавирусом. Передача инфекции осуществляется посредством контактного механизма от крыс к человеку, а затем и от человека к человеку. Вирус поражает все органы и системы организма. Пациенты жалуются на лихорадку, изъязвления в ротовой полости, мышечную боль и геморрагическую сыпь. Диагноз устанавливают на основании данных клинической картины и анамнеза заражения пациента.
Для его подтверждения применяют молекулярно-генетический метод с использованием обратной транскриптазы или серологические методы. На ранних стадиях заболевания и после контакта с инфицированными людьми назначают рибавирин.
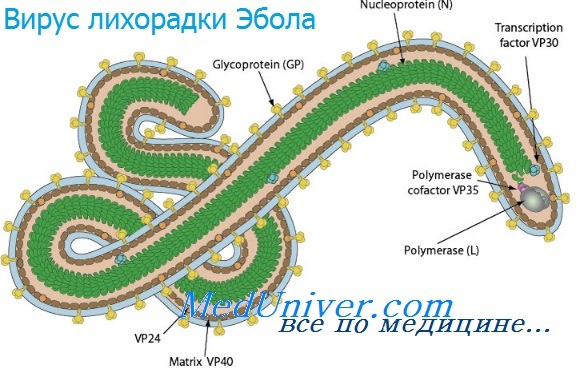
Инфекции вирусов лихорадки Эбола и марбургской болезни
Инфекции вирусов лихорадки Эбола и марбургской болезни - филовирусные инфекции распространены на территории Африки и передаются человеку от приматов и грызунов. Они характеризуются развитием тяжёлой геморрагической лихорадки и высоким уровнем смертности. Инфекция также передаётся при тесном контакте с инфицированными (особенно во внутрибольничной среде). Основной метод лечения — поддерживающая терапия и введение гипериммунной сыворотки.
Профилактику внебольничных инфекций затрудняет отсутствие возможности изоляции источника заболевания. Для предотвращения распространения внутри-больничной инфекции необходимо соблюдать строгие меры предосторожности при контакте с кровью и физиологическими жидкостями больных пациентов. Вакцина на основе вируса везикулярного стоматита, кодирующего антигены вируса лихорадки Марбург, способна защитить приматов даже при введении после заражения.
Хантавирус - хантавирусная лихорадка
Возбудитель передаётся человеку от грызунов, относится к группе буньявирусов. Инфекция, вызванная им, характеризуется геморрагической лихорадкой с почечным синдромом или хантавирусным лёгочным синдромом. Вирус широко распространён во всём мире. Передача от человека к человеку невозможна. По окончании инкубационного периода (2—3 нед) возникают лихорадка, головная боль, боль в спине, поражение конъюнктивы и нёба, а позднее — гипотензия, шок, олигурия, почечная недостаточность. Смертность около 5%.
Методы диагностики — серологическое исследование, молекулярно-генетические с использованием обратной транскриптазы. Предполагают, что рибавирин способен уменьшать вероятность смертельного исхода, но необходимые клинические исследования проведены не были.
Вирус Нипах
Парамиксовирус Нипах — возбудитель тяжёлых инфекций у людей и животных. Впервые выделен в Малайзии; обнаруживают на территории многих азиатских стран. Вызываемое им заболевание сопровождается развитием лихорадки и энцефалита и характеризуется высоким уровнем смертности. Источник инфекции — летучие мыши, питающиеся фруктами. Заражение происходит при контакте с мышами или промежуточными хозяевами (свиньями). Кроме того, возможна передача инфекции от человека к человеку.
Родственный вирусу Нипах вирус Хендра встречают реже. Переносчиками также служат летучие мыши. В клинической картине доминирует гриппоподобный синдром или энцефалит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Японский комариный энцефалит — это трансмиссивная вирусная нейроинфекция с преимущественным поражением вещества мозга. Характеризуется эндемическими вспышками в период с августа по конец сентября. Имеет общеинфекционное начало, в период разгара характерны расстройства сознания, менингеальный синдром, гиперкинезы, миоклонии, парезы, бульбарные расстройства. Диагностика предусматривает исследование цереброспинальной жидкости, проведение РИФ, ИФА и ПЦР-исследования. Терапия осуществляется специфическим иммуноглобулином или сывороткой, противоотечными, дезинтоксикационными, сосудистыми, антиконвульсантными, кортикостероидными фармпрепаратами.
МКБ-10

Общие сведения
В 1933-36 г.г. был выделен вирус, обуславливающий японский энцефалит. Оказалось, что к нему восприимчивы козы, лошади, овцы, коровы, обезьяны, грызуны и некоторые дикие птицы. Наиболее подвержены заболеваемости дети до 10-летнего возраста. У беременных женщин при заболевании в 1-2 триместре зачастую наблюдается самопроизвольное прерывание беременности (выкидыш). Высокий процент летальности и остаточных явлений делают японский энцефалит актуальной задачей современной неврологии, инфектологии и эпидемиологии.

Причины
Японский энцефалит развивается при попадании в организм человека его возбудителя — специфического нейротропного арбовируса, обладающего большой устойчивостью. При кипячении вирус погибает лишь спустя 2 часа, в дезинфицирующих веществах (спирт, ацетон) — через 3 суток; при замораживании сохраняется больше года. В роли разносчиков вируса выступают комары Culex trithaeniorhynchus, Culex pipiens, Aedes japonicus, Aedes togoi.
Японский энцефалит отличается четкой сезонностью, связанной с периодом выплода комаров-переносчиков. Вспышки энцефалита отмечаются преимущественно в августе-сентябре и длятся не более 50 дней. В группу риска попадают в основном мужчины, трудящиеся в заболоченной местности эндемичного района. Вероятность вспышки повышается в условиях жаркого климата с обильными осадками.
Патогенез
Разовьется японский энцефалит при укусе зараженного вирусом комара или нет, зависит от многих факторов: от количества попавшего вируса и степени его вирулентности, от состояния системы иммунитета и сопротивляемости макроорганизма. Зачастую гибель вирусов происходит на месте их внедрения. Если этого не случилось, то вирус с током крови или периневрально достигает гематоэнцефалического барьера (ГЭБ), проникновение через который облегчается в условиях перегревания организма. Пройдя через ГЭБ, вирус проникает в вещество головного мозга, где интенсивно размножается, вызывая гибель нейронов. В тяжелых случаях происходит генерализация инфекции и размножение вируса за пределами нервной системы.
Симптомы японского энцефалита
Инкубационный период занимает 5-16 дней. Манифестации японского энцефалита может предшествовать продром: сонливость, утомляемость, ощущение разбитости и пониженная работоспособность; в редких случаях — нарушения речи, понижение зрения, диплопия, дизурические расстройства. Спустя пару дней внезапно дебютируют и быстро усугубляются общеинфекционные проявления: высокая температура, доходящая до 41°С, потрясающий озноб, интенсивная головная боль, миалгии, боли в пояснице и животе, резкая слабость, пошатывание, потливость, тошнота и рвота. Наблюдается гиперемия лица. Характерна брадикардия, которая затем трансформируется в тахикардию. На 3-4-й день энцефалита на фоне инфекционно-токсического синдрома появляются признаки поражения ЦНС.
Расстройства сознания, сопровождающие японский энцефалит в период разгара, включают спутанность, аменцию, делирий с психомоторным возбуждением и бредом, сопор, кому. Развивается менингеальный синдром с типичной позой пациента, гиперестезией, менингеальными знаками. Могут наблюдаться судорожные приступы, гиперкинезы, глазодвигательные расстройства, параличи и парезы конечностей (преимущественно по гемитипу), центральный парез лицевого нерва, бульбарные нарушения. Нередко отмечаются миоклонические подергивания разных мышц, нарастающий при движениях тремор конечностей. Возможна патологическая сонливость (гиперсомния), напоминающая проявления летаргического энцефалита.
Японский энцефалит имеет острое течение. Лихорадка сохраняется первые 7-10 дней. Пик выраженности клинических проявлений отмечается обычно на 3-5-й день энцефалита. В этот период японский энцефалит может осложниться инфекционно-токсическим шоком, отеком головного мозга, пиелонефритом, бактериальной пневмонией, отеком легких, сепсисом. Затем наблюдается постепенное обратное развитие симптомов, однако реконвалесценция происходит достаточно медленно (до 1,5-2 мес.), длительно сохраняется астения, у многих переболевших отмечаются остаточные явления.
Диагностика
Случаи эндемических вспышек японского энцефалита не вызывают затруднений в диагностике. Учитывается эпидемиологический анамнез, сезонность, длительность инкубационного периода, особенности клиники.
- В клиническом анализе крови наблюдается остроинфекционные изменения (лейкоцитоз, ускорение СОЭ).
- Люмбальная пункция проводится для взятия на анализ цереброспинальной жидкости. Исследование последней обнаруживает характерный для серозного менингита лимфоцитарный плеоцитоз и небольшое увеличение концентрации белка.
- Офтальмоскопия выявляет гиперемию диска зрительного нерва, иногда его отечность и петехиальные кровоизлияния.
- Методы нейровизуализации (КТ, МРТ) используются для исключения другой церебральной патологии (внутримозговой опухоли, гематомы, инсульта).
- В клинической практике применяется определение антител к вирусу при помощи РИФ или ИФА, а также выявление вирусной РНК при помощи ПЦР-исследования. Серологические реакции с исследованием парных сывороток имеют преимущественно ретроспективное значение, поскольку вторая сыворотка берется на 3-4-й неделе энцефалита.
В начальном периоде японский энцефалит сложно отдифференцировать от прочих острых инфекций: гриппа, кори и других ОРВИ. При разворачивании картины менингоэнцефалита требуется дифференциация от прочих вирусных энцефалитов — клещевого энцефалита, летаргического энцефалита Экономо, вторичных энцефалитов, двухволнового вирусного менингоэнцефалита.
Лечение японского энцефалита
Лечение японского энцефалита проводится совместными усилиями неврологов, инфекционистов и реаниматологов. В первую неделю энцефалита трижды в день вводят специфический иммуноглобулин или взятую у реконвалесцентов сыворотку. Параллельно проводят патогенетическое и симптоматическое лечение, направленное на дезинтоксикацию, профилактику отека мозга, поддержание деятельности основных органов и систем, борьбу с осложнениями. При необходимости осуществляют ИВЛ и реанимационные мероприятия. Назначают глюкокортикостероиды, мочегонные фармпрепараты, сосудистые средства, антиконвульсанты.
Прогноз
По различным данным, в 30-70% случаев японский энцефалит приводит к смертельному исходу. В отдельных случаях отмечаются легкие и абортивные случаи. У реконвалесцентов могут отмечаться стойкие неврологические нарушения (парезы, гиперкинезы, тугоухость, снижение зрения, речевые нарушения, атаксия) и психические расстройства (гебефрения, деменция, маниакально-депрессивное состояние), требующие в дальнейшем постоянного наблюдения у невролога или психиатра.
Профилактика
К мерам, позволяющим снизить заболеваемость японским комариным энцефалитом в эндемических очагах, относится применение москитных сеток и защитной одежды, обработка открытых участков кожи репеллентами. Специфическая профилактика осуществляется путем вакцинации. Она проводится в эндемических очагах и выезжающим туда лицам. Дети могут быть привиты, начиная с 1-летнего возраста. Взрослому городскому населению эндемичных регионов вакцинация, как правило, не требуется.
Стандартная схема вакцинации состоит из троекратного введения вакцины с интервалом 7, а затем 21 день. Существует также ускоренный график, при котором третье введение вакцины осуществляется через 7 дней от второго. Считается, что первые 2 дозы вакцины дают достаточную защиту в 80% случаев. Последнее введение вакцины должно осуществляться за 10 дней до переезда в эндемичную зону. Ревакцинация проводится с интервалом 2-3 года.
Летаргический энцефалит — вирусный энцефалит, особенностью которого является двухфазное течение, наличие патологической сонливости в сочетании с глазодвигательными нарушениями и другой неврологической симптоматикой. В хронической фазе обычно преобладают экстрапирамидные расстройства. Диагностика проводится при помощи клинических анализов, ЭЭГ, УЗДГ, РЭГ, исследования цереброспинальной жидкости, МРТ головного мозга. Летаргический энцефалит плохо поддается лечению. Проводят дезинтоксикацию и дегидратацию, противовирусную и симптоматическую терапию, применяют кортикостероиды, психотропные и противопаркинсонические средства.
Общие сведения
Впервые летаргический энцефалит был подробно описан в 1917 г. австрийским неврологом Экономо, за что получил в практической неврологии свое второе название — энцефалит Экономо. Начиная с времен Первой Мировой войны и до 1926 г., летаргический энцефалит в виде эпидемических вспышек часто встречался в Западной Европе. Заболевание зачастую приводило к летальному исходу. В наше время энцефалит Экономо встречается редко и только в качестве отдельных клинических случаев.
В своем течении летаргический энцефалит проходит 2 этапа: острый и хронический. Первый протекает с признаками острого воспаления вещества мозга, второй — как прогрессирующее дегенеративное заболевание мозга с преимущественно экстрапирамидными нарушениями и изменениями психики. Промежуток времени, разделяющий острую и хроническую стадию энцефалита, варьирует в пределах от нескольких месяцев до 10 лет.

Причины
Летаргический энцефалит относят к вирусным энцефалитам. Однако его возбудитель до сих пор не выделен, что связывают с его слабой устойчивостью во внешней среде. Предположительно, передача вируса осуществляется по воздушно-капельному механизму. Попав в носоглотку, вирус с током крови и лимфы проникает в головной мозг, где вызывает выраженную воспалительную реакцию. Зоной поражения, как правило, являются ствол мозга и базальные ядра. В острой стадии микроскопия обнаруживает муфтообразную периваскулярную инфильтрацию, пролиферацию глиозных элементов, иногда в образованием узелков. В хронической стадии летаргический энцефалит характеризуется дегенерацией и гибелью ганглиозных клеток с формированием на их месте глиозных рубцов. Эти процессы наиболее выражены в бледном шаре и черной субстанции.
Симптомы летаргического энцефалита
Энцефалит Экономо дебютирует общеинфекционными симптомами: разбитостью, лихорадкой, миалгиями, головной болью. Период повышенной температуры тела занимает порядка 2-х недель. В это время манифестируют неврологические симптомы. Отмечается патологическая сонливость — гиперсомния. Пациенты склонны много спать, засыпают в любых ситуациях и в самых неудобных позах. При принудительном пробуждении больной засыпает снова. В отдельных случаях наблюдается инсомния (бессонница), чаще она чередуется с гиперсомнией. Нарушения сна могут быть представлены расстройством нормального ритма сон-бодрствование, при котором пациент спит днем и не может уснуть ночью.
Наряду с гиперсомнией, патогномоничным признаком, отличающим летаргический энцефалит, является поражение глазодвигательных нервов. Характерно частичное поражение, проявляющееся недостаточностью функции отдельных мышц, иннервируемых глазодвигательным нервом. Пациенты часто жалуются на ухудшение или затуманивание зрения, что связано с диплопией или расстройством аккомодации. Может наблюдаться анизокория, опущение верхнего века, вертикальный паралич взора. В ряде случаев поражается отводящий нерв, что приводит к появлению косоглазия.
Расстройства сна и глазодвигательные симптомы характеризуют летаргический энцефалит в его классическом варианте. Однако могут иметь место и другие неврологические нарушения: головокружение, вестибулярная атаксия, нистагм, тошнота и рвота, проявления вегетативной дисфункции (гипергидроз, вазомоторная лабильность, гиперсаливация и др.). Иногда в острой стадии наблюдаются экстрапирамидные нарушения, которые более свойственны хронической фазе энцефалита. Это могут быть как гиперкинезы (атетоз, судорога взора, миоклония, блефароспазм), так и симптомы вторичного паркинсонизма (амимия, гипокинез, ригидность). Возможно развитие гипоталамического синдрома, мозжечковой атаксии, гидроцефалии, психосенсорных расстройств (галлюцинаторный синдром, изменение восприятия формы). В тяжелых случаях летаргический энцефалит сопровождается нарушениями сердечной деятельности, дыхательного ритма, глубоким расстройством сознания (комой).
Острый этап может продолжаться до месяца. Последнее время клинические случаи острого энцефалита Экономо имеют в основном абортивную форму. Их клиника сходна с течением ОРВИ и включает лишь эпизоды гиперсомнии или других расстройств сна, преходящую диплопию, иногда — тики в лицевой и шейной мускулатуре или длящуюся несколько дней икоту, обусловленную миоклоническими судорогами диафрагмы.
Летаргический энцефалит хронической стадии развивается у 35-50% пациентов спустя различный промежуток времени после стихания симптомов острой фазы. Нередко он возникает без предшествующих симптомов острого энцефалита. Характеризуется прогрессивно нарастающими признаками поражения экстрапирамидной системы, преимущественно по типу акинетико-ригидного синдрома с клинической картиной вторичного паркинсонизма. Отмечается снижение и замедление двигательной активности, гипомимия, маловыразительная речь, заторможенность психики, потеря интереса к происходящим событиям. В неврологическом статусе преобладает генерализованное пластическое повышение мышечного тонуса. Возможен тремор рук и типичные для болезни Паркинсона секреторные расстройства. В редких случаях наблюдаются пароксизмы нарколепсии. Могут возникать эндокринные нарушения: гипертиреоз, адипозогенитальная дистрофия, несахарный диабет, ожирение, нарушения менструального цикла.
Диагностика
Диагностировать летаргический энцефалит не так просто, за исключением классических случаев с гиперсомнией и глазодвигательными расстройствами. В острой фазе необходимо проводить дифференциальную диагностику с серозным менингитом и клещевым энцефалитом, в хронической — с болезнью Паркинсона, внутримозговой опухолью, энцефалопатией, атеросклерозом сосудов головного мозга, лейкодистрофией.
С целью дифдиагностики и установления диагноза проводятся общеклинические анализы, ЭЭГ, УЗДГ сосудов головы или РЭГ, МРТ головного мозга, люмбальная пункция. В острую фазу в анализе крови определяются признаки воспалительного процесса, гипохромная анемия. Исследование цереброспинальной жидкости выявляет лимфоцитарный плеоцитоз, небольшое повышение концентрации сахара и белка. На ЭЭГ отмечаются диффузные изменения, преобладает медленная активность. МРТ позволяет визуализировать очаги дегенерации и глиозного рубцевания в базальных структурах и стволе.
Лечение летаргического энцефалита
Летаргический энцефалит с трудом поддается терапии в любой фазе. В остром периоде осуществляется дезинтоксикационная, противовирусная, дегидратационная, симптоматическая терапия; возможно назначение АКТГ и глюкокортикостероидов, сыворотки реконвалесцентов. Хронический энцефалит с паркинсоническим синдромом расценивается неврологом как показание к назначению противопаркинсонического лечения: леводопы, тригексифенидила. При психических расстройствах прибегают к психотропным средствам. Однако их назначение требует особой аккуратности, поскольку они могут усугубить экстрапирамидные нарушения.
Прогноз
В тяжелых случаях (около 30%) острая фаза летаргического энцефалита может привести к летальному исходу вследствие сердечной недостаточности или дыхательной дисфункции. Зачастую после перенесенного острого энцефалита отмечаются остаточные симптомы: головная боль, астения, инсомния, нарушения ритма сон-бодрствование, депрессия. У детей возможны изменения психики, гипоталамический синдром, олигофрения. Хронический летаргический энцефалит обычно имеет прогрессирующее течение, хотя в некоторых случаях происходит его стабилизация. В плане выздоровления прогноз неблагоприятный. Гибель больных происходит вследствие кахексии или инфекционных заболеваний.
Энцефалит — это воспаление вещества головного мозга. Различают первичные (клещевой, японский комариный, энцефалит Экономо) и вторичные (коревой, гриппозный, поствакцинальный) энцефалиты. В случае энцефалита любой этиологии необходима комплексная терапия. Как правило, она включает этиотропное лечение (противовирусное, антибактериальное, противоаллергическое), дегидратацию, инфузионную терапию, противовоспалительное лечение, сосудистую и нейропротекторную терапию, симптоматическое лечение. Перенесшие энцефалит пациенты также нуждаются в восстановительном лечении.
МКБ-10
Общие сведения
Классификация
Классификация энцефалитов отражает этиологические факторы, связанные с ними клинические проявления и особенности течения.
1. По этиологии и срокам возникновения различают:
- первичные энцефалиты (вирусные, микробные и риккетсиозные)
- вторичные энцефалиты (постэкзантемные, поствакцинальные, бактериальные и паразитарные, демиелинизирующие).
2. По типу развития и течению заболевания:
- сверхострый;
- острый;
- подострый;
- хронический;
- рецидивирующий.
3. По локализации поражения:
- корковый;
- подкорковый;
- стволовый;
- с поражением мозжечка.
4. По распространенности:
- лейкоэнцефалит (с поражением белого вещества);
- полиэнцефалит (с поражением серого вещества);
- панэнцефалит.
5. По морфологическим признакам:
6. По тяжести течения заболевания выделяют энцефалит:
- средней тяжести;
- тяжелый;
- крайне тяжелый.
7. В зависимости от преимущественной локализации энцефалиты разделяют на:
- стволовые;
- мозжечковые;
- мезэнцефальные;
- диэнцефальные.
Первичные энцефалиты
Клещевой энцефалит (весенне-летний)
Заболевание вызывает фильтрующий нейротропный вирус клещевого энцефалита. Переносчики вируса и его резервуар в природе — иксодовые клещи. Попадая в организм человека через укус клеща либо алиментарно (употребление в пищу сырого молока зараженных коров и коз), вирус проникает в нервную систему гематогенно. Длительность инкубационного периода заболевания, развившегося в результате укуса клеща составляет от 1 до 30 дней (в некоторых случаях до 60 дней), в случае алиментарного заражения — от 4 дней до 1 недели. При микроскопии мозга и оболочек обнаруживают их гиперемию, инфильтраты из поли- и мононуклеарных клеток, мезодермальную и глиозную реакции. Локализация воспалительных и дегенеративных изменений нейронов приходится преимущественно на ядра продолговатого мозга, передние рога шейных сегментов спинного мозга, мост мозга, кору большого мозга.
Для клинической картины всех форм клещевого энцефалита типичен острый дебют, проявляющийся в виде повышения температуры тела до 39-40 градусов, ломящих болей в пояснице, икрах. Уже в первые дни заболевания отмечаются ярко выраженные общемозговые симптомы (рвота, головная боль), нарушение сознания, в некоторых случаях наблюдались психические расстройства (бред, слуховые и звуковые галлюцинации, депрессия). Выделяют несколько клинических форм клещевого энцефалита, их различие заключается в преобладании и выраженности тех или иных неврологических симптомов.:
- полиомиелитическая;
- менингеальная;
- энцефалитическая;
- лихорадочная;
- полирадикулоневритическая;
- двухволновой вирусный менингоэнцефалит.
Японский комариный энцефалит
Заболевание вызывается нейротропным вирусом, переносчиками которого являются комары, способные к трансовариальной передаче вируса. Инкубационный период продолжается от 5 до 14 дней. Японский комариный энцефалит дебютирует внезапно, с резкого повышения температуры тела (до 39-40 градусов), рвоты, интенсивной головной боли. Кроме того, для клинической картины японского комариного энцефалита типична значительная выраженность общих инфекционных симптомов (тахикардия, брадикардия, гиперемия лица, герпетические высыпания, сухость языка).
Выделяют несколько форм японского комариного энцефалита, которые различаются преобладанием того или иного синдрома:
- менингеальная;
- судорожная;
- бульбарная;
- гемипаретическая;
- гиперкинетическая;
- летаргическая.
Течение заболевания, как правило, тяжелое. В течение первых 3-5 суток происходит нарастание симптомов, высокая температура тела сохраняется на протяжении 10-14 дней и снижается литически. Летальный исход чаще всего (до 70% случаев) наблюдается именно в первую неделю заболевания. Наступление смерти возможно и в более поздние сроки заболевания, как результат присоединившихся осложнений (например, отек легких). Большое значение для диагностики японского комариного энцефалита имеют сезонность заболевания и эпидемиологические данные. Верификацию диагноза проводят с помощью реакций связывания комплемента и нейтрализации, антитела определяются уже на второй неделе заболевания.
Эпидемический летаргический энцефалит Экономо (энцефалит А)
Заболевание малоконтагиозно, в настоящее время в типичной форме не встречается. Возбудитель эпидемического энцефалита Экономо по сей день не обнаружен. Клинически и патоморфологически заболевание можно разделить на две стадии — острую, имеющую воспалительный характер, и хроническую, для которой типично прогрессивно-дегенеративное течение.
Классическая форма эпидемического летаргического энцефалита в острой стадии дебютирует с подъема температуры тела до 39 градусов, умеренных головных болей, рвоты, чувства общей слабости. Лихорадка длится около двух недель. В это время появляются неврологические симптомы: патологическая сонливость (реже — другие нарушения сна), поражение ядер глазодвигательных нервов (иногда птоз). Экстрапирамидные симптомы, типичные для хронической стадии эпидемического энцефалита Экономо, нередко наблюдаются и на острой стадии заболевания. Они могут проявляться в виде гиперкинезов (атетоз, судорога взора, хореоатетоз) и акинетико-ригидного синдрома (амимия, акинез, ригидность мышц).
В некоторых случаях острая стадия эпидемического энцефалита Экономо может сопровождаться выраженными психогенными расстройствами (зрительные и/или слуховые галлюцинации, изменение восприятия окраски и формы окружающих предметов). На острой стадии заболевания в ликворе у большинства больных выявляют плеоцитоз (по большей части лимфоцитарный), небольшое повышение уровня глюкозы и белка; в крови — повышенный уровень лимфоцитов, эозинофилов. Острая стадия эпидемического энцефалита Экономо может длиться от 3-4 дней до 4 месяцев, после которых возможно полное выздоровление. В 40-50% случаев острая стадия переходит в хроническую с сохранением остаточных симптомов (упорная бессонница, депрессия, легкий птоз, недостаточность конвергенции).
Основным клиническим проявлением хронической стадии эпидемического энцефалита Экономо является синдром паркинсонизма, наряду с которым могут развиваться и эндокринные расстройства (инфантилизм, несахарный диабет, нарушения менструального цикла, кахексия, ожирение).
Диагностика эпидемического энцефалита в острой стадии довольно затруднительна. В этот период диагностирование может основываться лишь на различных формах нарушения сна, сопровождающихся психосенсорными расстройствами, и симптомами поражения ядер глазодвигательных нервов. Особое внимание следует уделить появлению вышеуказанных симптомов на фоне повышенной температуры тела. Диагностика хронической стадии эпидемического энцефалита Экономо менее трудна и основывается на характерном синдроме паркинсонизма, эндокринных нарушениях центрального генеза, изменениях психики.
Вторичные энцефалиты
Гриппозный энцефалит
Заболевание вызывают вирусы гриппа А1, А2, А3 и В. Возникает как осложнение гриппа. Патогенетические механизмы гриппозного энцефалита — дисциркуляторные явления в головном мозге и нейротоксикоз. Поражения нервной системы неизбежны при любой форме гриппа, когда они проявляются в виде головной боли, мышечными болями, сонливостью, адинамией и т.д. Однако в случае развития гриппозного энцефалита самочувствие пациента резко ухудшается, возникают общемозговые симптомы (головокружение, рвота). В ликворе обнаруживают умеренное увеличение белка и небольшой плеоцитоз (при проведении люмбальной пункции ликвор вытекает под повышенным давлением).
В ряде случаев на острой стадии гриппозного энцефалита развивалось тяжелое поражение в виде геморрагического гриппозного энцефалита, который дебютирует резким подъемом температуры тела, озноба и нарушения сознания (вплоть до комы). В ликворе обнаруживают следы крови. Течение такой формы гриппозного энцефалита крайне тяжелое, поэтому летальный исход наступает довольно часто, а в случае положительного исхода заболевания выраженные неврологические расстройства сохраняются.
Коревой энцефалит
Относится к инфекционно-аллергическим энцефалитам. Развивается остро, на 4-5 день после появления сыпи при кори, когда температура тела, как правило, уже нормализовалась, отмечают ее новый резкий подъем до 39-40 градусов. В большинстве случаев возникают выраженные расстройства сознания, галлюцинации, психомоторное возбуждение, генерализированные судороги, координаторные нарушения, гиперкинезы, парезы конечностей и нарушения функций органов малого таза. При исследовании ликвора определяют повышенное содержание белка, плеоцитоз. Течение коревого энцефалита крайне тяжелое, летальность достигает 25%.
Поствакцинальные энцефалиты
Могут возникать после введения вакцин АДС и АКДС, при антирабических прививках, а также после коревой вакцины (чаще всего). Поствакцигнальный энцефалит развивается остро, дебютируя с резкого повышения температуры тела (до 40 градусов), рвоты, головной боли, нарушений сознания и генерализированных судорог. Поражение экстрапирамидной системы сопровождается появлением гиперкинезов и нарушений координации движения.
При исследовании ликвора (вытекает под повышенным давлением) определяют небольшой лимфоцитарный цитоз и незначительное повышение уровня белка и глюкозы. Особенность течения энцефалита при антирабических прививках — дебют заболевания в виде острого энцефаломиелополирадикулоневрита, иногда быстро прогрессирующего, способного привести к смерти в результате бульбарных расстройств.
Лечение энцефалита
Патогенетическая терапия
Патогенетическая терапия включает в себя несколько направлений:
- дегидратация и борьба с отеком мозга (маннитол 10-20% раствор внутривенно по 1–1,5 г/кг; фуросемид внутривенно или внутримышечно 20-40 мг; ацетазоламид);
- десенсибилизация (хлоропирамин, клемастин, дифенгидрамин);
- гормональная терапия — оказывает дегидратирующее, противовоспалительное, десенсибилизирующее действие, а также предохраняет кору надпочечников от функционального истощения (преднизолон до 10 мг/кг/сутки методом пульс-терапии в течение 4-5 дней; дексаметазон внутривенно или внутримышечно 16 мг/сутки по 4 мг через каждые 6 часов);
- улучшение микроциркуляции (изотонический раствор декстрана внутривенно капельно;
- антигипоксанты (этилметилгидроксипиридина сукцинат и др.);
- поддержание гомеостаза и водно-электролитного баланса (парентеральное и энтеральное питание, декстроза, декстран, калия хлорид);
- ангиопротекторы (гексобендин + этамиван + этофиллин, винпоцетин, пентоксифеллин и др.);
- лечение сердечно-сосудистых расстройств (сердечные гликозиды, вазопрессоры, камфора, сульфокамфокаин, глюкокортикоиды);
- нормализация дыхания (сохранение проходимости дыхательных путей, гипербарическая оксигенация, оксигенотерапия, при необходимости трахеостомия или интубация, ИВЛ;
- восстановление метаболизма мозга (витамины, полипептиды коры головного мозга скота, пирацетам и др.);
- противовоспалительные препараты (салицилаты, ибупрофен и др.)
Этиотропная терапия
Этиотропная терапия вирусных энцефалитов предполагает применение противовирусных препаратов — нуклеазов, задерживающих размножение вируса. Назначают интерферон альфа-2, в тяжелых случаях в сочетании с рибавирином. При РНК и ДНК-вирусных энцефалитах эффективно применение тилорона. Кортикостероиды (метилпреднизолон) применяют по методу пульс-терапии до 10 мг/кг внутривенно в течение 3 суток.
Симптоматическая терапия
Симптоматическая терапия в свою очередь предполагает несколько направлений: антиконвульсантное и антипиретическое лечение, терапию делириозного синдрома. Для купирования эпилептического статуса применяют диазепам (5-10 мг внутривенно на растворе декстрозы), 1% раствор тиопентала натрия внутривенно, фенобарбитал, примидон, ингаляционный наркоз. Для снижения температуры тела применяют литические смеси, 2 мл 50% раствора метамизола натрия, дроперидол, ибупрофен. В терапии делириозного синдрома целесообразно назначение магния сульфата, ацетазоламида, литических смесей. Для нормализации сознания применяют метаболические препараты, биостимуляторы, для нормализации психики — антидепрессанты, транквилизаторы.
Реабилитация
Восстановительная терапия также включает в себя несколько компонентов: лечение паркинсонизма (препараты леводопы, холинолитики, миорелаксанты; стереотаксические операции показаны только при нарастании ригидности и неэффективности медикаментозного лечения); лечение гиперкинезов (метаболические препараты, нейролептики, транквилизаторы); лечение кожевниковской эпилепсии (антиконвульсанты, нейролептики, транквилизаторы); лечение парезов (энергокорректоры, препараты, стимулирующие метаболизм в мозге и мышечных тканях, лечебная физкультура, физиотерапия, массаж); лечение нейроэндокринных расстройств (метаболические препараты, транквилизаторы, десенсибилизирующие препараты, нейролептики).
Прогноз и профилактика
Возможным исходам заболевания — выздоровление, вегетативное состояние, грубые очаговые симптомы. Возможные осложнения — отек головного мозга, дислокация мозга, мозговая кома, эпилептический синдром, кистоз. Профилактическими мерами, способными по возможности предотвратить заражение клещевым и комариным энцефалитом, являются профилактические вакцинация людей, проживающих и/или работающих в зонах возможного заражения. Стандартная вакцинация против клещевого энцефалита включает 3 прививки и дает стойкий иммунитет на 3 года. Профилактика вторичных энцефалитов подразумевает своевременную диагностику и адекватную терапию инфекционных заболеваний.
Годовая заболеваемость этой болезнью в клинической форме варьируется между странами и внутри них, составляя от < 1 до >10 на 100 000 человек населения или выше во время вспышек. Согласно оценкам, по результатам недавнего обзора публикаций, во всем мире ежегодно имеют место почти 68 000 клинических случаев заболевания ЯЭ, летальные исходы от болезни достигают от 13600 до 20400 случаев. ЯЭ поражает главным образом детей. Большинство взрослых в эндемичных странах обладают природным иммунитетом, перенеся инфекцию в детстве, однако болезнь может затронуть лиц любого возраста.
Признаки и симптомы
В большинстве случаев инфекция вирусом ЯЭ протекает в легкой форме (с высокой температурой и головной болью) или без явных симптомов, однако примерно в 1 из 250 случаев заражения болезнь проходит в тяжелой форме. Инкубационный период составляет от 4–14 дней. У детей наиболее частыми начальными симптомами заболевания могут быть боль в нижней части живота и рвота. Тяжелая форма характеризуется стремительным установлением высокой температуры, головной болью, ригидностью затылка, дезориентацией, комой, спазмами, конвульсиями, спастическим параличом и возможной смертью. Среди лиц с симптомами болезни показатель летальности может достигать 30%.
Среди перенесших болезнь 20-30% страдают из-за постоянных когнитивных, поведенческих или таких неврологических проблем, как паралич, периодические конвульсии или потеря речи.
Передача инфекции
24 страны из Регионов стран Юго-Восточной Азии и Западной части Тихого океана ВОЗ подвержены риску передачи ЯЭ, действие которого распространяется более чем на три миллиарда человек.
ЯЭ передается людям через укусы инфицированных комаров вида Culex (в основном Culex tritaeniorhynchus). После заражения людей у них не развивается достаточная виремия, чтобы инфицировать комаров при кормлении. Вирус существует в рамках цикла передачи между комарами, свиньями и/или водоплавающими птицами (энзоотический цикл). Болезнь в основном встречается в сельской местности и пригородах, где люди приближены к этим позвоночным.
В большинстве умеренных зон Азии вирус японского энцефалита (ВЯЭ) передается главным образом в теплое время года, когда могут иметь место крупные эпидемии. В зоне тропиков и субтропиков передача может происходить круглый год, но в районах возделывания риса часто усиливается в период дождей и перед сбором урожая.
Диагностика
Лица, проживающие в эндемичной по ЯЭ зоне или совершившие туда поездку и заболевшие энцефалитом, рассматриваются в качестве пациентов с подозрением на ЯЭ. Для подтверждения инфицирования ЯЭ и исключения других причин энцефалита требуется провести лабораторное исследование. ВОЗ рекомендует проводить тест на выявление специфических к ЯЭ антител в одном образце спинномозговой жидкости (СМЖ) или сыворотке методом захвата IgM ELISA. Тестирование образца СМЖ является предпочтительным, поскольку снижает вероятность получения ложноположительных результатов, обусловленных ранее перенесенной инфекцией или вакцинацией.
Эпиднадзор за этой болезнью является главным образом синдромным надзором за острым энцефалитом. Подтверждающее лабораторное тестирование часто проводится на специальных дозорных участках, и предпринимаются усилия расширить эпиднадзор на лабораторной основе. Эпиднадзор за случаями заболеваний установлен в странах, ведущих эффективную борьбу с ЯЭ с помощью вакцинации.
Лечение
Для пациентов с ЯЭ антивирусного лечения не существует. Проводится поддерживающее лечение с целью облегчить симптомы и стабилизировать состояние пациента.
Профилактика и борьба
Для профилактики болезни имеются безопасные и эффективные вакцины против ЯЭ. ВОЗ рекомендует принимать надежные меры по профилактике ЯЭ и борьбе с ним, включая иммунизацию против ЯЭ во всех районах, где болезнь является признанным приоритетом общественного здравоохранения, наряду с усилением механизмов эпиднадзора и отчетности. Там, где окружающая среда благоприятствует передаче вируса ЯЭ, вакцинацию следует предусматривать даже при небольшом числе подтвержденных случаев ЯЭ. Лишь немногие данные свидетельствуют о том, что уменьшению бремени ЯЭ способствуют какие-либо мероприятия, отличные от вакцинации среди людей. Поэтому вакцинация людей должна быть более приоритетной мерой по сравнению с вакцинацией свиней и мерами по борьбе с комарами.
В настоящее время используются 4 основных типа вакцин против ЯЭ: инактивированные вакцины на основе клеток мозга мышей, инактивированные вакцины на основе клеток Vero, живые аттенуированные вакцины и живые рекомбинантные вакцины.
За последние годы живая аттенуированная вакцина SA14-14-2, производимая в Китае, получила наиболее широкое применение в эндемичных странах и прошла преквалификацию ВОЗ в октябре 2013 года. Инактивированные вакцины на основе клеточных культур и живые рекомбинантные вакцины на основе вакцинного штамма желтой лихорадки также лицензированы и преквалифицированы ВОЗ. В ноябре 2013 года Альянс ГАВИ открыл канал финансирования для поддержки кампаний вакцинации от ЯЭ в странах, имеющих право на получение такой помощи.
Всем лицам, совершающим поездки в эндемичные по японскому энцефалиту районы Японии следует принимать меры предосторожности против укусов комаров, чтобы сократить риск заболеть ЯЭ. Меры личной профилактики включают использование репеллентов, ношение одежды с длинными рукавами, спирали и испарители от комаров. Лицам, совершающим продолжительные поездки в районы, эндемичные по ЯЭ, рекомендуется вакцинироваться.
Вспышки болезни
Крупные вспышки ЯЭ происходят каждые 2-15 лет. Передача ЯЭ усиливается в сезон дождей, когда популяция переносчиков увеличивается. Однако пока отсутствуют фактические данные об усилении передачи ЯЭ после крупных наводнений и цунами. Распространение ЯЭ в новых районах коррелируется с развитием сельского хозяйства и интенсивным возделыванием риса с использованием ирригационных систем.
Читайте также:

