Заболевание при котором источником инфекции может быть только человек это
Обновлено: 23.04.2024
Источники инфекций. Распространение инфекционных болезней
Источники инфекции. Инфекционный процесс может быть вызван как представителями нормальной микрофлоры организма хозяина (эндогенные инфекции), так и микроорганизмами извне (экзогенные инфекции).
Условно-патогенные бактерии нормальной микрофлоры кишечника становятся источниками инфекции только при определённых условиях (например, при перфорации кишечника). Энтеробактерии и неспорообразующие анаэробы (например, Bacteroides fragilis) вызывают внутрибрюшинные абсцессы. При попадании в лёгкие содержимого желудочного и ротоглотки, в котором присутствуют представители нормальной микрофлоры (факультативные и облигатные анаэробы), развивается пневмония или абсцесс лёгкого.
Обитающий на слизистой оболочке передних отделов носовых ходов Staphylococcus aureus может вызвать раневую инфекцию после хирургического вмешательства. Нейтропенический сепсис (бактериемия) возникает, когда бактериям удаётся преодолеть внутренние защитные механизмы слизистой оболочки кишечника или при снижении функции нейтрофилов во время химиотерапевтического лечения лейкемии. Различные изменения в организме хозяина повышают риск развития заболеваний: хирургическое вмешательство и катетеризация сосудов способствуют развитию инфекций, вызываемых представителями нормальной микрофлоры; применение иммунодепрессантов увеличивает риск возникновения оппортунистических инфекций, вызываемых возбудителями с низкой вирулентностью.
Источником экзогенных инфекций могут стать различные животные (зоонозныс инфекции). В этом случае заражение происходит контактно-бытовым и пищевым путями. Кроме того, инфекции могут быть вызваны микроорганизмами, обитающими в окружающей среде (например, Legionella или Clostridium).
Изменение условий окружающей среды ведёт к выраженному повышению риска заражения. Так, распространению зоонозных инфекций способствовало активное развитие сельского хозяйства и земледелия. Например, скармливание крупному рогатому скоту белков животного происхождения привело к возникновению эпидемии губчатой энцефалопатии, которая затем распространилась среди людей (вариантная болезнь Крейцфельдта—Якоба).
Развитие птицеводства способствовало распространению сальмонеллёза (факторы передачи — пух и перо домашней птицы), а механизация пищевой промышленности — повышению риска перекрёстной контаминации. Избежать подобных проблем позволяет совершенствование методов ведения сельского хозяйства и соблюдение санитарно-гигиенических норм.
Недостаточный контроль систем вентиляции в зданиях приводит к возникновению заболеваний, вызываемых Legionella pneumophila.
Сложный жизненный цикл некоторых микроорганизмов помогает им выжить в неблагоприятных условиях и способствует их распространению. Например, возбудители, выделяющиеся из организма хозяина с экскрементами, как правило, передаются посредством фекально-орального механизма. Многие возбудители часть своего жизненного цикла проводят в организме переносчика, и в этом случае заражение происходит во время укуса. Иногда в качестве промежуточного хозяина паразиты могут использовать не животных, а человека (например, при эхинококкозе).

Выживание и распространение возбудителей инфекций
Каждый микроорганизм по-своему приспосабливается к условиям окружающей среды. Так, бактерии способны долгое время выживать в неблагоприятных условиях в виде спор — покоящихся клеток со сниженным метаболизмом, снабжённых твёрдой многослойной оболочкой. Яйца гельминтов также снабжены твёрдой оболочкой, помогающей им выживать в окружающей среде. Распространению возбудителей способствует их длительное персистирование в организме хозяина, который в этом случае становится резервуаром инфекции.
Микроорганизмы, выделяющиеся в окружающую среду при чихании, могут долгое время находиться в воздухе в составе микроскопических капель (5 мкм). Инфекционный процесс возникает при их попадании в лёгкие здорового человека (воздушно-капельный путь передачи). Этим способом происходит распространение как возбудителей респираторных заболеваний (вирусы гриппа и др.), так и микроорганизмов, поражающих другие органы (например, Neisseria meningitides).
Возбудителей желудочно-кишечных расстройств (Salmonella) можно обнаружить в воде и пище (алиментарный путь передачи). Такое распространение инфекции наблюдают при токсоплазмозе и цистицеркозе, поражающих различные органы.
Через неповреждённый кожный покров проникают Leptospira, Treponema и Schistosoma. Передача ВИЧ происходит во время инъекций и переливаний крови (при нарушении кожного барьера). Представители нормальной микрофлоры кожного покрова (Staphylococcus epidermidis) могут проникать в организм через венозный катетер. Переносчиками некоторых инфекций служат насекомые, питающиеся кровью (например, малярию переносят самки комара рода Anopheles).
При половом контакте происходит передача микроорганизмов, не способных к жизни вне организма человека (например, Neisseria gonorrhoeae или Treponema pallidum). При этом заражению способствуют изъязвления слизистой оболочки половых органов.
Факторы распространения инфекций
Улучшение социальной обстановки и условий окружающей среды способствует снижению риска заражения и распространения инфекционных болезней. Например, соблюдение санитарно-гигиенических норм ведёт к уменьшению риска возникновения диареи, а улучшение жилищных условий препятствует распространению туберкулёза. Кроме того, полноценное питание уменьшает восприимчивость человека к инфекционным заболеваниям.
Однако как ни парадоксально, с увеличением уровня жизни возрастает и смертность от некоторых инфекционных заболеваний. Тяжесть осложнений инфекционного процесса прямо пропорциональна возрасту пациента, например при паралитическом полиомиелите или ветряной оспе.
Просвещение населения и распространение инфекций. Существует большое количество программ медицинского просвещения населения, охватывающих такие проблемы, как половое воспитание, рекомендации для беременных, соблюдение правил личной гигиены (гигиенические нормы при приёме пищи, рекомендации для путешественников и др.), использование одноразовых игл и шприцев.
Безопасность пищевых продуктов и распространение инфекций. В Европейском союзе существуют общепринятые стандарты безопасности пищевых продуктов. Контроль за их соблюдением осуществляют специалисты по вопросам гигиены окружающей среды, а также представители Министерства окружающей среды, продовольствия и сельского хозяйства. Пастеризация молока помогает снизить риск возникновения заболеваний, вызываемых Mycobacterium bovis и бактериями рода Campylobacter.
Борьба с переносчиками инфекций. Борьбе с переносчиками инфекций придают огромное значение в регионах, где промежуточными хозяевами возбудителей могут быть насекомые. Лица, посещающие тропические страны, могут существенно снизить риск развития заболевания, приняв меры, предотвращающие нападение и укусы насекомых. Попытки контролировать популяции насекомых с помощью инсектицидов могут быть неудачными вследствие наличия резистентности к этим препаратам.
Профилактика инфекционных заболеваний
Для профилактики некоторых заболеваний (например, дифтерия, менингококковая инфекция) применяют лекарственные препараты. Цель — уничтожение возбудителей заболевания в организме носителя для предупреждения развития острого состояния или распространения инфекции.
Например, для профилактики менингококковой инфекции применяют рифампицин или ципрофлоксацин, приём изониазида рекомендован пациентам с риском обострения туберкулёза при снижении иммунитета.
Значение эпидемиологии в распространении инфекций
Значение организации здравоохранения в распространении инфекционных заболеваний
В большинстве стран существует департамент здравоохранения, занимающийся изучением, профилактикой и лечением инфекционных заболеваний. Обязанности департамента:
• контроль за инфекционной заболеваемостью;
• эпидемиологическое обследование в очаге инфекционного заболевания;
• контроль за вакцинопрофилактикой;
• научные эпидемиологические исследования и обучение медицинского персонала.
Для предотвращения вспышек зоонозных инфекционных заболеваний необходимо тесное сотрудничество между учреждениями (министерствами) пищевой и сельскохозяйственной промышленности и органами санитарно-эпидемиологического надзора. В некоторых странах функции всех этих организаций выполняет одна из них, например Департамент здравоохранения в Великобритании и СДС — Центр по контролю и предупреждению распространения заболеваний — в США. Кроме того, в ведении этих организаций находится решение проблемы биологического терроризма. При этом особую важность приобретает быстрое определение вида возбудителя и своевременное оповещение населения о применении биологического оружия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Инфекцио́нные заболева́ния — это группа заболеваний, вызываемых проникновением в организм патогенных (болезнетворных) микроорганизмов. Для того, чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулентностью (ядовитостью; лат. virus — яд), то есть способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Одни патогенные агенты вызывают отравление организма выделяемыми ими в процессе жизнедеятельности экзотоксинами (столбняк, дифтерия), другие — освобождают токсины (эндотоксины) при разрушении своих тел (холера, брюшной тиф).
Одной из особенностей инфекционных заболеваний является наличие инкубационного периода, то есть периода от времени заражения до появления первых признаков. Длительность этого периода зависит от способа заражения и вида возбудителя и может длиться от нескольких часов до нескольких лет (последнее бывает редко). Место проникновения микроорганизмов в организм называют входными воротами инфекции. Для каждого вида заболевания имеются свои входные ворота, так, например, холерный вибрион проникает в организм через рот и не способен проникать через кожу.
Классификация
Существует большое количество классификаций инфекционных заболеваний. Наиболее широко используется классификация инфекционных заболеваний Л. В. Громашевского:
В зависимости от природы возбудителей инфекционные болезни классифицируются на:
- прионные (болезнь Крейтцфельда — Якоба, куру, фатальная семейная бессонница);
- вирусные (грипп, парагрипп, корь, вирусные гепатиты, ВИЧ-инфекция, цитомегаловирусная инфекция, менингит);
- бактериальные (чума, холера, дизентерия, сальмонеллёз, стрептококковая, стафилококковая инфекции, менингит);
- протозойные (амебиаз, критоспоридиоз, изоспориаз, токсоплазмоз, малярия, бабезиоз, балантидиаз, бластоцистоз);
- грибковые инфекции, или микозы, (эпидермофития, кандидоз, криптококкоз, аспергиллёз, мукормикоз, хромомикоз).
Профилактика
- повышение сопротивляемости организма гигиеной и физкультурой;
- проведение профилактических прививок;
- карантинные мероприятия;
- излечение источника инфекции.
Карантин — это комплекс мероприятий по прекращению распространения инфекции, сюда включается изоляция ранее заболевших, дезинфекция места жительства, выявление контактирующих с больными и т. п.
Памятка: Профилактика гриппа и коронавирусной инфекции
Вирусы гриппа и коронавирусной инфекции вызывают у человека респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычного (сезонного) гриппа. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
Памятка по профилактике острых кишечных инфекций

Источник инфекции – больной человек или носитель возбудителей острых кишечных инфекций. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами.
Болеют взрослые и дети, наиболее часто дети – в возрасте от 1 года до 7 лет. На долю детей приходится около 60-65% всех регистрируемых случаев.
Основной механизм передачи – фекально-оральный, реализующийся пищевым, водным и контактно - бытовым путями.
Малярия
Этиология
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Вши (педикулез, вшивость)
Педикулез или вши. Что это такое? Вопреки распространенному общественному мнению, что вши - это удел лиц без определенного места жительства, получить себе на голову маленькое и вредное домашнее животное может абсолютно каждый. Неприятности для человека несут три основных вида вшей: Вошь головная, Вошь платяная и Вошь лобковая.
Виды вшей
Головна вошь поселяется в волосистой части головы, предпочитая затылочные и височные области. Это полупрозрачное насекомое относится к мелким облигатным (постоянно встречающимся) паразитам и отряду пухоедовых. Основное их питание - человеческая кровь. Самка вши живет чуть больше месяца и откладывает по 10 яиц (гниды) в день, прикрепляя их к основанию волоса прочным клейким секретом и располагая их в виде колоска по 4-5 штук. Их ротовой аппарат приспособлен к прокусыванию кожи и высасыванию крови. При укусе паразит выделяет в ранку раздражающее вещество, вызывающее сильный зуд. Укушенный вшами человек испытывает нестерпимое желание расчесывать место укуса, своими руками занося в ранку вторичную инфекцию. Появляется местная воспалительная реакция, покраснение, корочки и уплотнение кожи на месте расчесов. Эта инфекция может распространяться на соседние лимфатические узлы.
Причины, клиника заболевания
• Р. Malariae – приводит к малярии с 4-дневным циклом;
• Р.vivax – вызывает малярию с 3-дневным циклом;
• Р. Falciparum – обуславливает тропическую малярию;
• Р. Ovale – вызывает овале-форму трехдневной малярии.
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии.
Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
Меры и виды профилактики гриппа
Различают 3 типа профилактики:
- специфическая, направленная на борьбу с определенным вирусом с применением вакцин;
- профилактика с использованием медикаментозных противовирусных препаратов;
- неспецифическая, основанная на соблюдении правил общественной и личной гигиены, укреплении иммунитета и повышении стрессоустойчивости организма.
Любой человек, который какую-то часть времени находится в обществе, контактирует с коллегами на работе, одноклассниками в школе, одногруппниками в детском саду, рискует заразиться гриппом. Поэтому самый эффективный способ профилактики – ограничение контактов с больными и со всеми остальными (возможно здоровыми) людьми – практически неосуществим. Поэтому все известные методы профилактики направлены на то, чтобы человек подготовил свой организм к встрече с вирусом.
Опасно! Грипп

ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ
Энтеровирусы – названы так, потому что после возникновения инфекции они размножаются первоначально в желудочно-кишечном тракте. Несмотря на это, они обычно не вызывают кишечных симптомов, чаще всего они активно распространяются и вызывают симптомы и заболевания таких органов как: сердце, кожа, легкие, головной и спинной мозг Энтеровирусы встречаются во всем мире, но инфицирование чаще всего происходит в районах с низким уровнем гигиены и высокой перенаселенностью. Вирус чаще всего передается фекально-оральным путем, а также через загрязненную пищу или воду. Попадание в организм некоторых штаммов вируса воздушно-капельным путем может привести к респираторным заболеваниям. Грудное молоко содержит антитела, которые могут защитить новорожденных. Инкубационный период для большинства энтеровирусов составляет от 2 до 14 дней. В районах с умеренным климатом инфекции возникают в основном летом и осенью.
Энтеровирус чаще всего попадает в организм человека через желудочно-кишечный тракт (ЖКТ) или дыхательные пути. Попадая в ЖКТ вирусы останавливаются в местных лимфатических узлах где они начинают первую стадию размножения. Примерно на третий день после инфицирования вирусы попадают в кровоток и начинают циркулировать по организму. На 3-7й день вирусы с кровью могут попасть в системы органов где может начаться вторая стадия размножения и как следствие вызвать различные заболевания. Производство антител к вирусу происходит в течении первых 7-10и дней.
Опасно! Грипп

Туляремия
Туляремия — зооантропонозная инфекция, имеющая природную очаговость. Характеризуется интоксикацией, лихорадкой, поражением лимфатических узлов. Возбудитель заболевания — мелкая бактерия Francisella tularensis. Носители палочки туляремии — зайцы, кролики, водяные крысы, полёвки. В природных очагах периодически возникают эпизоотии. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путём (при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар).
Сыпной тиф
Сыпной тиф — группа инфекционных заболеваний, вызываемых бактериями риккетсиями, общее острое инфекционное заболевание, передающееся от больного человека к здоровому через вшей. Характеризуется специфической сыпью, лихорадкой, поражения нервной и сердечно-сосудистой систем. Различают две формы заболевания: эпидемический сыпной тиф и эндемический сыпной тиф.
Эпидемиология
В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля—Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулез, ухудшение питания и др.).
Эпидемический сыпной тиф, известный также как классический, европейский или вшивый сыпной тиф, корабельная или тюремная лихорадка, вызывается риккетсиями Провачека, Rickettsia prowazekii (по имени описавшего их чешского ученого).
Сибирская язва
Сиби́рская я́зва (карбункул злокачественный, антракс) — особо опасная инфекционная болезнь сельскохозяйственных и диких животных всех видов, а также человека. Болезнь протекает молниеносно, сверхостро, остро и подостро (у овец и крупного рогатого скота), остро, подостро и ангинозно (у свиней), преимущественно в карбункулёзной форме — у человека. Встречаются также орофарингеальная и гастроинтестинальная формы [1] . Характеризуется интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфатических узлов и внутренних органов; протекает в кожной или септической форме (также у животных встречаются кишечная и лёгочная формы).
Происхождение названия
ПОЛИОМИЕЛИТ
В последнее время много говорят о полиомиелите. Болезнь действительно страшная. Высокую смертность и огромный процент инвалидности дает полиомиелит. Природа вируса Полиомиелит имеет и другое название – детский спинной паралич. В группе риска находятся малыши в возрасте от шести месяцев до 6 лет. После того как в организм ребёнка попал полиовирус, у него развивается полиомиелит. Как передаётся это страшное заболевание? Самым простым и распространённым способом – воздушно-капельным путём. Его благополучно разносят разнообразные насекомые, кроме того, оно попадает к человеку через немытые продукты питания или грязные руки.
Малярия

Ежегодно фиксируется 350—500 миллионов случаев заражения людей малярией, из них 1,3—3 миллиона заканчиваются смертью. 85—90 % случаев заражения приходится на районы Африки южнее Сахары, в подавляющем большинстве инфицируются дети в возрасте до 5 лет.
Холера – это особо опасное инфекционное заболевание, которое вызывает сильную диарею и обезвоживание вплоть до гиповолемического шока и смерти. Чаще всего заражение происходит через загрязненную воду. При отсутствии лечения эта патология может привести к летальным осложнениям в течение нескольких часов даже у ранее здоровых людей. Современные методы очистки воды практически устранили холеру в промышленно развитых странах. Но эта болезнь все еще встречается в Африке и Юго-Восточной Азии. Риск эпидемии холеры наиболее высок, когда бедность, войны или стихийные бедствия вынуждают людей жить в тесноте без надлежащих санитарных условий.
Согласно статистическим данным, ежегодно в мире фиксируется около 5 млн случаев холеры, из которых около 130 тыс. заканчивается летально.
В каких странах можно заразиться холерой?
Повышенный риск инфицирования холерным вибрионом есть у людей, проживающих или пребывающих в длительной командировке в следующих странах:
- Йемен.
- Ирак.
- Иран.
- Индия.
- Нигерия.
- Уганда.
- Мексика.
- Танзания.
- Бразилия.
Симптомы холеры
Большинство людей, инфицированных холерным вибрионом, не заболевают и даже не знают, что были заражены. Но при этом они выделяют бактерии со стулом в течение 7-14 дней, из-за чего все еще могут заразить других через загрязненную воду.
Как правило, клинические проявления холеры представлены умеренной или выраженной диареей, которая мало чем отличается от расстройства стула другого происхождения. Реже развиваются более серьезные симптомы. Как правило, это происходит внезапно, спустя 1-3 дня после заражения.
Симптомами холерной инфекции могут быть:
Сухость слизистых оболочек рта
Умеренный налет на языке белого цвета
Кожа бледная и сухая, ее упругость и эластичность снижены
Резкая общая слабость
Охриплость голоса, снижение его громкости
Судороги в икроножных мышцах
Повышенная частота сердцебиения и падение артериального давления
Синюшный окрас кожи и слизистых оболочек
Человек может говорить только шепотом
Судороги мышц по всему телу
Мочеиспускание частично или полностью прекращается
Ранее упомянутые симптомы развиваются очень быстро
Систолическое артериальное давление опускается ниже 60 мм рт. ст.
Вместо рвоты возникает икота
Снижается температура тела
Темные круги вокруг глаз
Общие тонические судороги
Развивается гиповолемический шок
Когда обратиться к врачу?
Риск вспышки холеры в промышленно-развитых странах невелик. Даже в тех регионах, где он существует, вероятность инфицирования при условии соблюдения рекомендаций по безопасности пищевых продуктов минимален. Тем не менее случаи холеры отмечаются во всем мире.
Таким образом, если после посещения региона с недавно зафиксированными случаями холеры у человека появляется тяжелая диарея, это повод немедленно обратиться к врачу².
Особенности холеры у детей
В возрасте до 3 лет характерное для холеры обезвоживание переносится значительно тяжелее. Из-за этого у детей быстрее развиваются признаки нарушения работы нервной системы в виде резкой общей заторможенности, судорог и даже утраты сознания. При этом, в отличие от взрослых, температура тела у детей при холере часто повышается до 37,5-38,0°С.
Лечение холеры
Лечение больных с холерой проводится в стационарах инфекционного отделения, в изолированном боксе. В большинстве случаев пациенты нуждаются в постельном режиме. Основу лечения составляет коррекция водно-солевого баланса и антибактериальная терапия. Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней.
Восстановление водно-солевого баланса
Важную роль в лечении занимает восстановление водно-солевого баланса, которое необходимо начать с первых часов развития заболевания. Необходимо компенсировать потерю жидкости в организме: объем поступающей жидкости должен в 1,5 раза превышать ее потери (рвотные массы, стул).

Регидратацию и коррекцию водно-солевого баланса важно начать как можно раньше. Фото: belchonock / Depositphotos
При 1-2 степени обезвоживания используются водно-солевые растворы, которые принимаются перорально. При 3-4 степенях дегидратации больные теряют возможность пить самостоятельно, из-за чего солевые растворы вводятся внутривенно струйно на протяжении первых нескольких часов, после чего их введение продолжают внутривенно капельно.

В некоторых случаях нет возможности приобрести готовый раствор для пероральной регидратации. В качестве временной меры можно использовать приготовленный в домашних условиях аналог. Для этого нужно смешать:
- 1 литр бутилированной или кипяченой воды.
- 6 чайных ложек без горки (около 30 граммов) столового сахара.
- 1/2 чайной ложки без горки (около 2,5 граммов) поваренной соли.
Антибактериальная терапия
Для борьбы непосредственно с возбудителем заболевания назначаются антибиотики. При холере эффективными средствами считаются:
- тетрациклины: тетрациклин, доксициклин;
- фторхинолоны: ципрофлоксацин;
- макролиды: эритромицин;
- при непереносимости антибиотиков назначаются препараты из группы нитрофуранов (фуразолидон).
Историческая справка
В XIX веке холера начала распространяться по миру из своего первоначального резервуара – дельты реки Ганг в Индии. Шесть последующих пандемий забрали жизни многих миллионов людей на всех континентах планеты. Последняя (седьмая) пандемия началась в Южной Азии в 1961 году, в 1971 году достигла Африки, а в 1991 году – Америки. Сейчас холера является эндемическим заболеванием во многих странах¹.
Факторы риска
К холере восприимчивы все, за исключением младенцев, получивших иммунитет от кормящих матерей, ранее переболевших холерой. Тем не менее, определенные факторы могут сделать человека более уязвимыми для болезни или обусловить более тяжелое течение инфекции. К таковым относятся:
- Плохие санитарные условия. Антисанитария в местах проживания характерна для лагерей беженцев, бедных стран и районов, пострадавших от голода, войны или стихийных бедствий.
- Снижение или отсутствие кислоты в желудке. Бактерии холеры не могут выжить в кислой среде, а обычная желудочная кислота часто служит защитой от инфекции. Но люди с низким уровнем желудочного сока (например, дети, пожилые и люди, принимающие препараты для снижения секреции желудочного сока) лишены этой защиты.
- I (0) группа крови. Причины до конца еще не изучены, но вероятность развития холеры у людей с первой группой крови в два раза выше, чем у остальных².
Диагностика
Постановка диагноза проводится на основе сочетания данных истории болезни, клинических проявлений и результатов лабораторных исследований. При сборе анамнеза выясняются возможные пути инфицирования холерой (употребление в пищу потенциально зараженной воды или морепродуктов) и факторы риска – например, командировка в неблагополучные страны, области, районы за несколько дней до появления симптомов.
При лабораторной диагностике холеры используются следующие анализы:
- Общий анализ крови (ОАК). В нем отмечается умеренное повышение уровня эритроцитов и лейкоцитов, в том числе нейтрофилов. Также повышается насыщение эритроцитов гемоглобином, скорость оседания эритроцитов (СОЭ). При этом может падать уровень моноцитов.
- Общий анализ мочи (ОАМ). Помимо общего уменьшения объема выделяемой мочи по мере нарастания обезвоживания в ней может отмечаться повышение уровня патологических цилиндров и белка.
- Бактериологический посев. При подозрении на холеру с целью выявления возбудителя образец рвотных масс или испражнений сеется на питательную среду. Спустя 1-2 дня получают рост колоний. При подозрении на холеру исследование повторяется еще дважды.
- Экспресс-тесты с моноклональными антителами. Позволяют в течение 5 минут подтвердить факт инфицирования человека холерными вибрионами.
- Реакция непрямой гемагглютинации крови (РНГА). Дает возможность выявить наличие специфических антител в крови. Положительным результатом считается их диагностический титр 1:160. Тест информативен только с 5-го дня заболевания.
- Полимеразная цепная реакция (ПЦР). Позволяет выявить генетический материал (в данном случае – ДНК) возбудителя. Помимо выделений больного для исследования также может использоваться вода или продукты питания, которые являются потенциальным источником заражения.
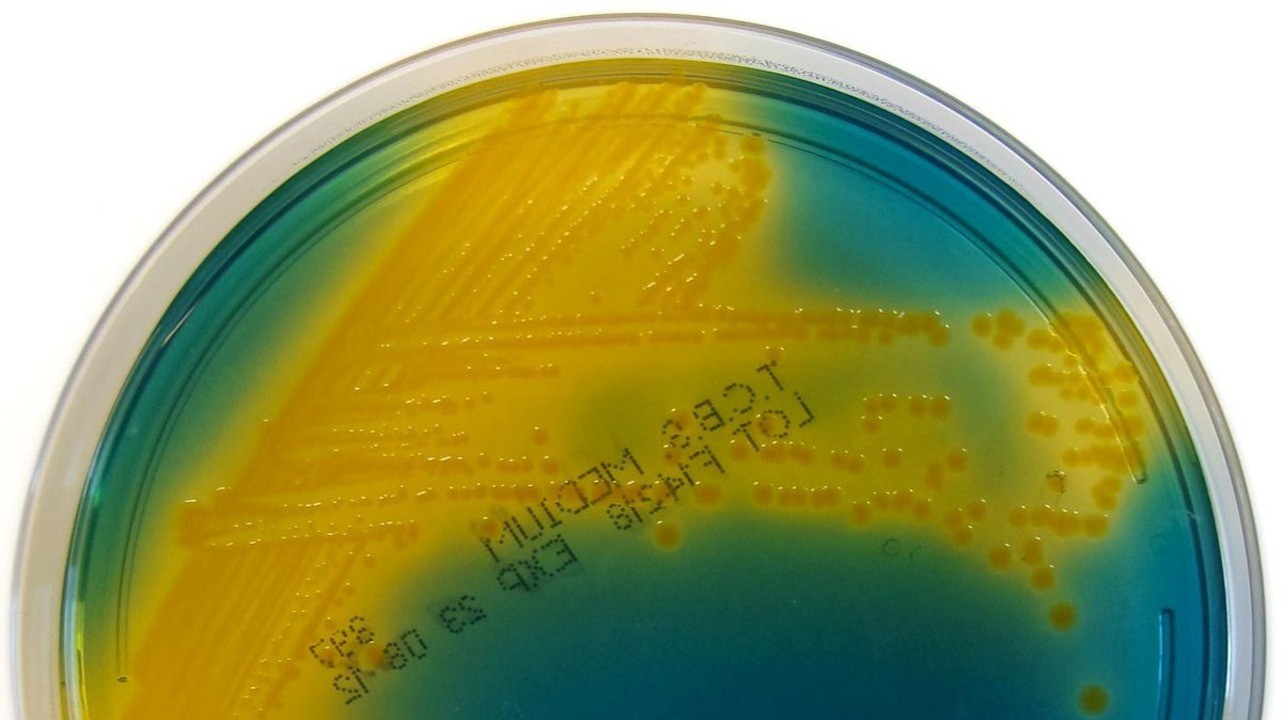
Бакпосев при холере – один из методов диагностики. Фото: Nathan Reading / Flickr (CC BY-NC-ND 2.0)
Дифференциальная диагностика холеры проводится с другими заболеваниями, которые на ранних этапах могут сопровождаться похожими симптомами. К ним относятся:
- Острые кишечные инфекции: сальмонеллез, брюшной тиф, эшерихиоз (дизентерия), ротовирусная инфекция. Они также сопровождаются диареей, рвотой. Однако в отличие от холеры при них повышается температура тела, возникают боли в животе, а обезвоживание зачастую умеренное или вовсе отсутствует.
- Отравления. Симптомы интоксикации химическими веществами напрямую зависят от конкретного реагента. Однако в большинстве случаев они также проявляются рвотой, диареей и признаками нарушения работы ЦНС. При этом дегидратация, как правило, не возникает.
- Ботулизм. Острая инфекция, которая также приводит к нарушению работы ЦНС. При этом помимо судорог скелетных мышц страдает зрение и дыхание. В отличие от холеры часто возникает запор. Причиной инфицирования чаще всего становится употребление в пищу испорченных консервов или копченостей.
Возбудитель и пути инфицирования
Возбудитель холеры – холерный вибрион (Vibrio cholerae), а именно две его серогруппы O1 и O139. Из них основными биотипами, которые вызывают вспышки заболевания, являются: О1 classica – классический биотип. О1 El Tor – преобладает в настоящее время. О139 Bengal – известен с 1992 года, причина крупной эпидемии в Бангладеш, Индии и рядом расположенных странах.
Источником инфекции является больной человек или носитель бактерии. Люди наиболее заразны в первые 7 дней с момента развития холеры – в это время они активно выделяют холерные вибрионы в окружающую среду. Насекомые и животные не являются переносчиками этой болезни.
Передача инфекции чаще всего происходит фекально-оральным способом. Инфицирование может происходить следующими путями:
- Поверхностная или колодезная вода. Загрязненные общественные колодцы – частая причина крупномасштабных вспышек холеры. Особому риску подвержены люди, живущие в тесноте в плохих санитарных условиях.
- Морепродукты. Употребление в пищу сырых или недоваренных морепродуктов, особенно моллюсков, может привести к развитию холеры.
- Сырые фрукты и овощи. Сырые неочищенные фрукты и овощи – частый источник инфекции в эндемичных регионах. Неразложившиеся удобрения или оросительная вода, содержащая неочищенные сточные воды, могут загрязнять продукты на поле.
- Зерна. В регионах, где широко распространена холера, рис и просо, загрязненные после приготовления и хранящиеся при комнатной температуре в течение нескольких часов, могут стать средой для роста бактерий холеры.

Риск развития эпидемии холеры наиболее высок в антисанитарных условиях. Фото: Olgatribe / Depositphotos
Классификация
В клинической практике используется несколько классификаций холеры. Это обусловлено различиями в симптомах заболевания и подходах к лечению в различных случаях. Также некоторые формы болезни могут иметь нехарактерное для классической холеры течение.
В зависимости от развивающихся симптомов холера делится на такие формы:
- Типичная или желудочно-кишечная. Классическая форма холеры, сопровождающаяся расстройствами ЖКТ.
- Атипичная. Включает в себя несколько подвидов, которые существенно отличаются от типичного варианта заболевания. К атипичным формам холеры относятся:
- Молниеносная. Отличается чрезвычайно быстрым развитием с ярко выраженной рвотой и диареей, из-за чего быстро формируется сильное обезвоживание, а в течение 3-4 часов возникает дегидратационный шок.
- Сухая. Характеризуется резким ухудшением общего состояния человека. Еще до появления диареи может развиться коматозное состояние.
- Стертая. Отличается сравнительно легкими симптомами: частота дефекации в сутки составляет от 1 до 3 раз, а стул не видоизменен. Общее состояние при этом зачастую удовлетворительно, диагноз устанавливается только на этапе лабораторных тестов.
- Бессимптомная. Вариант инфицирования, который протекает без каких-либо клинических проявлений. Выявляется только после лабораторной диагностики.
Отдельно принято выделять вибрионосительство. Это состояние, при котором инфицированный человек выделяет в окружающую среду холерные вибрионы, но при этом признаков заболевания у него нет. У него могут быть следующие варианты:
- Реконвалесцентное. Отмечается у людей, которые восстанавливаются после перенесенной холеры.
- Транзиторное. Характерно для людей, которые пребывают в очаге вспышки холеры. Они заражаются, но их организм успешно справляется с инфекцией. Как правило, сохраняется не более 3 месяцев.
- Хроническое. Состояние, при котором холерные вибрионы сохраняют свою активность в организме и человек продолжает выделять их в окружающую среду более 3 месяцев.
В зависимости от состояния больного, выраженности поражения желудочно-кишечного тракта и степени дегидратации выделяют следующие степени тяжести холеры³:
Осложнения
Без должного лечения холера может быстро привести к летальному исходу. В самых тяжелых случаях потеря большого количества жидкости и электролитов может стать причиной смерти в течение нескольких часов. В других случаях люди, не получающие необходимой помощи, могут умереть от обезвоживания и дегидратационного шока через 1-2 дня после появления первых симптомов холеры².
Хотя сильное обезвоживание считается наиболее опасным осложнением холеры, при этой патологии могут возникнуть и другие проблемы:
- Низкий уровень сахара в крови (гипогликемия). Низкий уровень сахара (глюкозы) в крови – основного источника энергии для организма – характерен для тяжелых форм холеры. Гипогликемия может сопровождаться судорогами, потерей сознания и приводить к смерти. Дети наиболее подвержены снижению уровня глюкозы при холере.
- Низкий уровень калия (гипокалиемия). Больные холерой на фоне диареи теряют большое количество электролитов, в том числе калия, в результате чего нарушается работа сердца и нервной системы, что создает угрозу для жизни пациента.
- Почечная недостаточность. Когда почки теряют свою фильтрующую способность, в организме накапливается избыточное количество жидкости, некоторых электролитов и продуктов метаболизма, что также опасно для жизни.
- Вторичная инфекция. На фоне холеры организм становится более восприимчивым к другим бактериям. Это может привести к таким осложнениям, как воспаление легких, абсцессы, сепсис.
Вакцинация против холеры
Специфическая профилактика холеры представлена вакциной, которая принимается внутрь. На данный момент разработано и одобрено для использования три препарата⁴:
Полная программа вакцинации зависит от препарата и возраста человека и может включать 2-3 дозы, которые вводятся с интервалом в 1-2 недели. Полный курс вакцинации обеспечивают защиту от холеры в течение трех лет, тогда как одна доза дает кратковременную защиту.

Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды⁴.
Прогноз и профилактика
При легкой и среднетяжелой форме заболевания прогноз относительно благоприятный. Однако даже в таких случаях без своевременного оказания помощи могут развиться осложнения, приводящие к смерти. После перенесенного заболевания у человека остается стойкий иммунитет.
Несмотря на то что холера редко встречается в странах Европы, риск заражения все еще сохраняется. Также дополнительные меры предосторожности стоит соблюдать при посещении стран с активными вспышками холеры среди населения. Для этого используется специфическая и неспецифическая профилактика.
К основным мерам неспецифической профилактики холеры относятся:
- Соблюдение правил личной гигиены. Необходимо часто мыть руки водой с мылом, особенно после посещения туалета и перед работой с пищевыми продуктами. Если мыло и вода недоступны, нужно использовать дезинфицирующее средство для рук на спиртовой основе.
- Употребление только качественной воды. Важно пить только безопасную воду, в том числе бутилированную, кипяченую или продезинфицированную. Ее нужно использовать даже для чистки зубов. Горячие напитки, напитки в банках или бутылках в целом безопасны, но перед тем, как открывать их, нужно обеззаразить внешнюю поверхность упаковки. Также не стоит добавлять лед в напитки, если нет уверенности в том, что он изготовлен из чистой воды.
- Питание только проверенной пищей. Нужно отдавать предпочтение самостоятельно приготовленной и горячей пище, по возможности избегать еды от уличных торговцев. Рекомендуется отказаться от суши, а также от любой сырой или неправильно приготовленной рыбы и морепродуктов. Важно употреблять в пищу фрукты и овощи, которые можно очистить самостоятельно, например, бананы, апельсины и авокадо.
Заключение
Холера – это редко встречающееся в развитых странах заболевание. Однако это не значит, что риска заражения вовсе нет. Не стоит пренебрегать средствами профилактики в отношении этой инфекции, в особенности при планировании командировки или туристического посещения стран, в которых часто регистрируются случаи холеры.
Читайте также:

