Заболевания слизистой оболочки полости рта при инфекционных заболеваниях
Обновлено: 24.04.2024
Инфекционные болезни полости рта
Полость рта спереди ограничена красной каймой губ, сзади — местом соединения твердого и мягкого неба. В ней располагаются слизистая оболочка щек, верхние и нижние альвеолярные отростки с располагающимися на них зубами, ретромолярный треугольник, твердое небо, дно полости рта и ротовая часть языка.
В 1 мл слюны находится около 100 миллионов микроорганизмов нормальной флоры полости рта, представителей более 700 видов. В большинстве случаев причиной одонтогенных инфекций является условно-патогенная флора, в то время как вызывать поражение полости рта могут и патогенные микроорганизмы, например, вирус простого герпеса, Candida albicans и вирус папилломы человека.
а) Одонтогенные (зубные) инфекции. К инфекционным заболеваниям зубов относятся кариес, периапикальный абсцесс, пульпит, гингивит, периодонтит. Микробный состав представлен полифлорой, со значительным содержанием облигатных анаэробов. Более чем в 80% случаев высеиваются представители видов Streptococcus, Peptostreptococcus, Veillonella, Lactobacillus, Corynebacterium и Actinomyces, в развитии зубного кариеса особая роль принадлежит Streptococcus mutans.
Условно-патогенная флора способна вызвать инфекционное воспаление только в том случае, если ей удастся закрепиться на слизистых оболочках или поверхности зубов, избежать механического удаления, проникнуть вглубь тканей и противостоять защитным реакциям организма. Инфекционный агент с зубов может распространяться гематогенным путем к сердцу и протезным устройствам, также больные зубы могут стать причиной развития инфекции глубоких фасциальных пространств шеи. Основой лечения является использование антибиотиков широкого спектра действия, эффективных против грамположительной и анаэробной флоры.
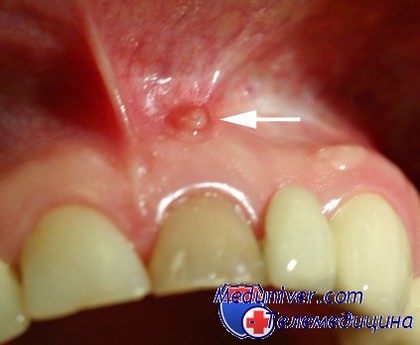
Свищ на десне
б) Кандидоз полости рта. Представители рода Candida могут стать причиной инфекции верхних отделов дыхательного и пищеварительного трактов. Наиболее часто возбудителем становится Candida albicans, но в некоторых случаях ими могут быть Candida tropicalis, Candida glabrata и Candida krusei. Заболевание характеризуется наличием на слизистой полости рта белесоватых творожистых налетов, при удалении которых шпателем обнажается болезненная, гиперемированная слизистая оболочка. Налеты представляют собой пленку, состоящую из кератина, слущенного эпителия, остатков пищи, лейкоцитов и бактерий.
Кандидоз полости рта часто сочетается с ангулярным стоматитом. Для постановки диагноза обычно достаточно сбора анамнеза и данных осмотра, возможно проведение микроскопии соскоба с гидроксидом калия или окрашивания по Граму, при которых определяются гифы, псевдогифы, наличие дрожжевых форм возбудителя. Кандидоз представляет собой оппортунистическую инфекцию, которая свидетельствует о низком уровне клеточного иммунитета, особенно у лиц с падением CD4+ до уровня 200-300 клеток/мл 3 . Поэтому особенно часто кандидоз развивается у пациентов, страдающих ВИЧ-инфекцией или онкологическими заболеваниями.
В некоторых случаях кандидоз полости рта развивается у больных с бронхиальной астмой, использующих ингаляционные кортикостероиды, даже при отсутствии нарушений иммунитета; у данной категории пациентов симптомы обычно разрешаются самостоятельно, без специфического лечения или отмены кортикостероидов. В остальных случаях используются противогрибковые препараты группы триазолов. Серьезной проблемой является возрастающая в последние годы резистентность грибов к флуконазолу.
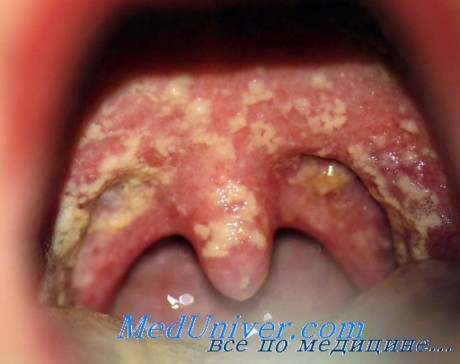
Кандидоз полости рта
в) Вирус простого герпеса. Вирус простого герпеса 1 типа является наиболее частой причиной появления язв на слизистой полости рта, ежегодно в США регистрируется около 600000 новых случаев. Чаще всего вирус передается контактным путем от человека, страдающего острой острой формой заболевания или обострением хронического процесса. Вирус оседает на слизистых оболочках, подвергается эндоцитозу, а затем размножается внутри клетки и вызывает ее лизис. Выход вирусных частиц за пределы клетки клинически проявляется образованием везикул.
Также вирус простого герпеса может быть захвачен нейронами, где он способен пребывать в латентном состоянии и через некоторое время рецидивировать. Диагноз ставится на основе клинических данных, для подтверждения диагноза или отслеживания течения процесса возможно выполнение тестов на содержание титров антител, анализ содержимого везикул, вирусные культуры. Патогномоничным признаком является обнаружение многоядерных клеток Тцанка, в которых находятся сгруппированные частицы вируса.
Маленькие пузырьки могут сливаться, сохраняясь в течение 1-2 дней с последующим изъязвлением и образованием корок. Заживление занимает 5-7 дней, у лиц с нормальным иммунным статусом рубцов обычно не остается. В большинстве случаев герпетического стоматита лечение системными противовирусными препаратами не требуется, но при локализации процесса на губах могут использоваться топические мази с доконазолом или пенцикловиром.
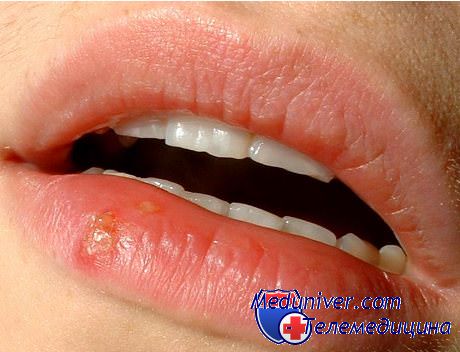
Герпес на губе
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое герпетический стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кожевникова С. Н., стоматолога со стажем в 28 лет.
Над статьей доктора Кожевникова С. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Герпетический стоматит — это инфекционное заболевание, которое вызывает вирус простого герпеса первого типа [6] . Сопровождается лихорадкой, слабостью, головной болью, появлением язв на слизистой полости рта и воспалением региональных лимфоузлов.
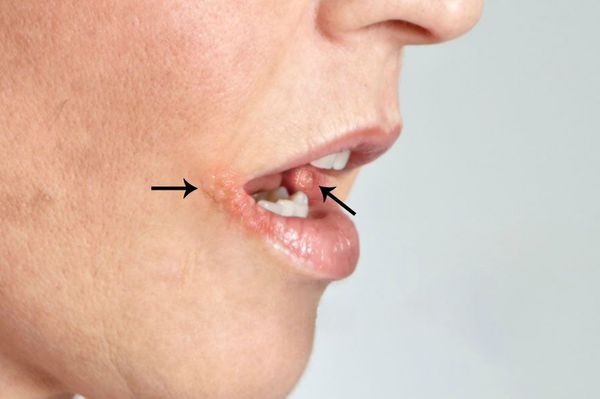
Этот вид стоматита составляет примерно 80 % всех инфекционных стоматитов полости рта. Он возникает чаще у детей, очень редко — у подростков и взрослых. Наиболее распространён в возрасте от 1 до 3 лет (до 70%) [7] . Это связано с расширением контактов у детей в этот период и особенностями местного иммунитета слизистой рта. В этом возрасте у ребёнка исчезают антитела, полученные от матери, которые защищали его в первые месяцы жизни. У каждого седьмого-десятого ребёнка заболевание переходит в рецидивирующую форму.
Вирус простого герпеса распространён по всему миру. Он содержит ДНК, в котором присутствует около 80 генов [6] . Развивается вирус внутри клеток. Во внешней среде при температуре 20-25 ℃ сохраняется в течение суток. При 50 ℃ разлагается через 30 минут. Устойчив к холодным температурам. На различных металлических предметах выживает до двух суток. Неустойчив к действию физических и химических факторов, разрушается под влиянием ультрафиолета и рентгеновских лучей, чувствителен к этиловому спирту и дезинфицирующим средствам [8] .
Герпетический стоматит — заразное заболевание. Источником является больной или бессимптомный носитель. Распространение идёт при непосредственном контакте. Никаких особых ситуаций и факторов для заражения не требуется, потому что вирус распространён повсеместно и контакт с ним происходит в детском возрасте. Большинство взрослых уже инфицированы.
Инкубационный период — скрытое течение болезни до появления его первых признаков — может длиться 2-26 дней, чаще 5-7 дней. Срок инкубации не влияет на тяжесть заболевания [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы герпетического стоматита
При лёгкой форме состояние ребёнка удовлетворительное. Инкубационный период не выражен, однако в процессе развития болезни (продромальном периоде) обязательно появляется субфебрильная лихорадка — до 38℃. Других симптомов в этот момент не возникает. Через 1-3 дня слизистая оболочка полости рта краснеет, усиливается слюнотечение. Далее покраснение становится ярче, появляется боль, ребёнок плохо ест и спит. Впоследствии возникают единичные или сгруппированные мелкие язвочки — афты (3-5 штук). Так начинается стадия разгара. Высыпания появляются однократно в течение 1-2 дней. После этого температура снижается, но боль ещё сохраняется, постепенно уменьшаясь. Общее состояние нормализуется, появляется аппетит, улучшается сон. Афты полностью заживают в течении 3-5 дней. Небольшое покраснение слизистой может сохраняться до 10 дней. Иногда увеличиваются шейные и подчелюстные лимфоузлы, но чаще при лёгкой форме этого не происходит. Изменения в крови не характерны.
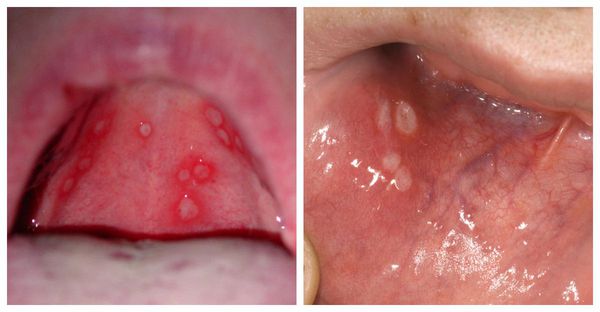
На пике лихорадки и интоксикации появляются изменения на слизистой и коже вокруг рта. На покрасневшей отёчной слизистой возникают афты. Обычно их количество достигает 25-30 штук, элементы могут сливаться. Усиливается слюноотделение, кровоточивость дёсен. После высыпания температура снижается, однако элементы могут появиться повторно вместе с новым подъёмом температуры. Воспаляются лимфоузлы.
Период разгара продолжается до 10 дней. В дальнейшем состояние постепенно улучшается: снижается температура, появляется аппетит, нормализуется сон. Элементы на слизистой и коже заживают. Дольше всего сохраняются покраснение и воспаление лимфоузлов. Появляются изменения в крови: снижается уровень лейкоцитов и увеличивается уровень лимфоцитов, может повыситься СОЭ (скорость оседания эритроцитов).
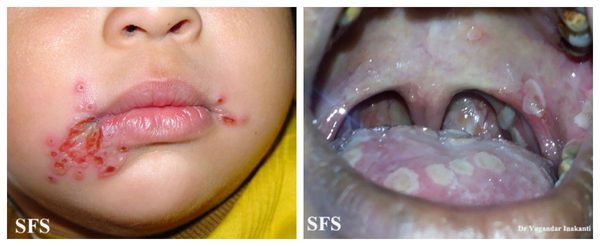
Тяжёлая форма встречается значительно реже. Уже в продромальном периоде у ребёнка выражены все признаки острого инфекционного процесса: вялость, слабость, головная боль, боль в мышцах и суставах. Температура повышается до 40℃. Сразу в первые сутки появляются изменения на слизистой и коже вокруг рта. Губы становятся сухими, слизистая отекает, приобретает ярко красный оттенок, сильно кровоточит, появляется много афт по всей слизистой рта и глотки, а также много пузырьков на коже вокруг рта, мочках ушей и век. Возможно развитие герпетических паронихиев на пальцах рук (гнойных воспалений). В местах слияния элементов имеются некротические (омертвевшие) участки. Высыпания неоднократно появляются снова и снова. Ярко выражено воспаление лимфоузлов. Выздоровление длительное. Наблюдаются изменения крови в виде понижения количества лейкоцитов со сдвигом формулы влево, может быть токсическая зернистость нейтрофилов, повышение СОЭ и С-реактивного белка.
У некоторых детей заболевание переходит в рецидивирующую форму. Последующие рецидивы уже могут протекать менее остро, без значимого нарушения самочувствия и лихорадки, т. к. в крови появляется некоторое количество антител. Но поражение слизистой полости рта будет возникать всегда [4] [5] [6] [7] [9] .
Патогенез герпетического стоматита
Механизм развития острого герпетического стоматита очень сложен и изучен не до конца [4] . Однако известны следующие звенья патогенеза.
В момент заражения вирус простого герпеса прикрепляется к рецепторам мембраны клетки, которая чувствительна к вирусу. Происходит слияние клеточной мембраны и внешней оболочки вируса, при этом клеточная мембрана не повреждается, и вирус проникает внутрь. Затем клеточные ферменты растворяют внутреннюю оболочку вируса, и он проникает внутрь ДНК клетки. В таком состоянии вирус простого герпеса может находиться длительное время [6] .
Прикрепление и размножение вируса, как правило, происходит в клетках местных тканей и близлежащих лимфоузлов. Этим объясняется лимфаденит (воспаление лимфоузлов), который наблюдается ещё до появления афт в полости рта [11] .
В разгар болезни вирус нарушает баланс между свёртывающей и антисвёртывающей системами крови, из-за чего дёсны и слизистая рта могут кровоточить. Предполагается, что эта же причина приводит к образованию микротромбов в капиллярах, из-за чего возникают участки некроза слизистой [11] .
После выздоровления выделение вируса со слюной может продолжаться ещё несколько недель [4] . Он способен сохраняться в нервных ганглиях в течение всей жизни человека. В это период он практически не поддаётся противовирусному лечению. После активации вирус переносится по аксиону в первичный очаг проникновения, из-за чего возникает повторное поражение. Бессимптомное выделение вируса в слюне наблюдается у 5-10 % людей.
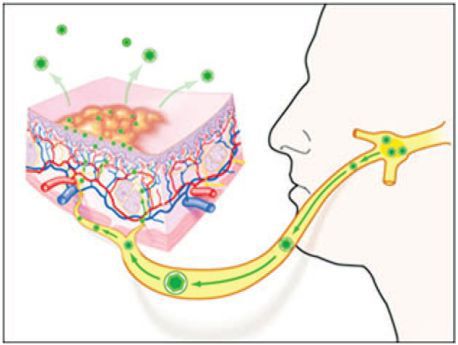
Классификация и стадии развития герпетического стоматита
Согласно Международной классификации болезней (МКБ-10), герпетический стоматит относится к инфекциям, вызванным вирусом герпеса и классифицируется как "В00.2 Герпетический гингивостоматит и фаринготонзиллит" [4] .
По течению бывает острым и хроническим рецидивирующим. При этом острый герпетический стоматит имеет три степени тяжести: лёгкую, среднетяжёлую и тяжёлую. Тяжесть течения болезни оценивается на основе совокупности общих и местных симптомов. К общим симптомам относятся рост температуры, слабость, чувство усталости; к местным — покраснение слизистой и появление афт.
Кроме этого выделяют пять периодов болезни: инкубационный, продромальный, начальный, разгар заболевания и реконвалесцентный — период выздоровления.
Осложнения герпетического стоматита
Как правило, герпетический стоматит не опасен, за исключением его развития у детей с первичным иммунодефицитом, проходящих химиотерапию, принимающих иммуносупрессивную терапию после пересадки органов и тканей, которая направлена на подавление нежелательной реакции иммунитета. У таких детей заболевание протекает в тяжёлой форме. Может сопровождаться кровотечением из слизистой рта и носа.
Наиболее частое осложнение — переход болезни в рецидивирующую форму. Рецидивы могут следовать один за другим, сильно изматывая пациента. Иногда возможны и другие, более серьёзные осложнения:
- герпетический миокардит — учащается пульс, снижается артериальное давление, возникает одышка, лихорадка;
- герпетический менингоэнцефалит — резко поднимается температура, отмечается головная боль, рвота, судороги;
- генерализованная герпетическая инфекция с поражением нескольких органов [4] .
Кроме этого может присоединяться вторичная бактериальная инфекция, бронхит, пневмония, отит, кератит, инфекционно-токсический шок — токсическое поражение мозга вирусом.
Диагностика герпетического стоматита
Диагноз острого герпетического стоматита ставится на основании совокупности данных: анамнеза (истории болезни), клинической картины, течения болезни и результатов лабораторных исследований.
При типичных формах заболевания диагностика трудностей не вызывает, поэтому дополнительные методы не используются. Лабораторная и инструментальная диагностика может помочь в выявлении осложнений либо при возникновении трудностей в диагностике: при нетипичном случае, затяжном течении, генерализованных формах болезни. Для этого могут использоваться следующие методы:
- микроскопический анализ — проводится не раньше второго дня болезни; под микроскопом исследуются мазки, взятые с поражённой слизистой, чтобы определить причину заболевания;
- иммунофлюоресцентный анализ (МФА) — проводится в период появления высыпаний; позволяет определить количество антигенов в крови;
- вирусологическое исследование — проводится в острый период болезни; используется для обнаружения клетки вируса и антигенов в крови;
- молекулярно-генетический метод (ПЦР) — проводится в острый период; помогает определить генотип вируса и верно подобрать способ лечения;
- иммуноцитохимия — проводится в острый период для выявления вируса;
- серологический тест— проводится на 7-10 день болезни, чтобы выяснить срок заболевания;
- исследование цереброспинальной жидкости — может потребоваться при осложнениях, чтобы подтвердить поражение центральной нервной системы;
- клинический анализ крови и мочи — проводится для определения осложнений;
- биохимический анализ крови — проводится в острый период для определения, поражены ли внутренние органы;
- инструментальная диагностика — УЗИ, КТ, МРТ, электроэнцефалография (ЭЭГ), рентгенография, электрокардиография (ЭКГ), офтальмоскопия.

Оценку всех исследований проводит только врач в комплексе с клиническими и анамнестическими данными [5] .
Лечение герпетического стоматита
Лечение пациентов с лёгкими и среднетяжёлыми формами заболевания проводится амбулаторно, т. е. дома, но с регулярным посещением врача. Госпитализации подлежат пациенты с тяжёлыми формами стоматита, осложнениями и генерализованными формами болезни — когда вирус поражает весь организм. Лечение включает в себя соблюдение режима, диеты, местной и общей терапии [5] .
Все пациенты нуждаются в щадящем режиме. Если ребёнок лежит, его нужно обеспечить свежим воздухом, регулярной сменой белья. Если он играет и отказывается от постели, не нужно его укладывать насильно — лучше занять спокойными играми, чтением и т. д. Не следует ходить с больным ребёнком в детский сад, школу, магазины, торговые центры, кинотеатры, детские площадки. Нужно помнить, что заболевание очень контагиозное, и другие дети могут заразиться. Но в период выздоровления прогулки на свежем воздухе отдельно от других детей возможны.
Помещение, где находится ребёнок, должно проветриваться 3-4 раза в день, необходима ежедневная влажная уборка. Также ребёнок нуждается в более продолжительном сне. Но если он спит почти весь день и с трудом просыпается или наоборот почти не спит, то требуется дополнительный осмотр врача.
А вот отказ от еды не так страшен. Приём пищи становиться для очень болезненным, поэтому не следует настаивать и тем более кормить ребёнка насильно. Стоит предлагать жидкую пищу, кашу, кисель, протёртые супы.
Важно заняться профилактикой обезвоживания. Маленькие лихорадящие дети очень быстро обезвоживаются, это усиливает интоксикацию и утяжеляет состояние. Поэтому необходимо обильно поить ребёнка. Стоит предлагать любые жидкости: воду, компот, чай, разведённые соки без сахара. Количество выпитой жидкости должно быть не меньше 1,5-2 литров. Если есть рвота или ребёнок отказывается от питья, нужно выпаивать его по чайной ложке каждые 5-7 минут.
Также немаловажную роль играет обезболивание. В разгар заболевания пациенты испытывают сильные головные боли и боли во рту. Для обезболивания чаще используют парацетамол и ибупрофен. Доза рассчитывается в зависимости от массы тела, препараты можно чередовать.
Лихорадку выше 38,5℃ у маленьких детей, у детей с фебрильными судорогами в анамнезе или при плохой переносимости следует сбить. Лихорадку выше 39,5℃ нужно снизить у всех пациентов. Если при приёме жаропонижающего средства температура снизилась хотя бы на градус — это хорошо, но если не снизилась или поднялась ещё выше, то требуется дополнительный осмотр врача.
При лёгкой степени тяжести вполне можно обойтись местным лечением. Для этого необходима тщательная гигиена полости рта, полоскание или обработка антисептическими растворами, которые не содержат спирт: фурацилин 1:5000, 2 % водный раствор хлоргексидина и т. д. Для обработки афт используется мазь ацикловир — 3 % для слизистых, 5 % для кожи. Примерно с третьего дня болезни добавляются заживляющие средства на основе масляного раствора витамина А, облепиховое масло, аекол, солкосерил. Местное лечение проводится 5-6 раз в день до полного заживления элементов поражения.
ВАЖНО: применение местных обезболивающих препаратов на основе лидокаина не рекомендуется детям до 12 лет [5] . Использование местных аэрозольных антисептиков при остром герпетическом стоматите также нежелательно.
При среднетяжёлых формах одного местного лечения недостаточно. Добавляется общее противовирусное лечение. Для этого у детей используют ацикловир и валацикловир (валтрекс). Первый препарат применяется в возрастной дозировке 5 раз в сутки — это важно. Валтрекс же применяется 2 раза в сутки, что удобнее.
ВАЖНО: препараты интерферонов (виферон, генферон, циклоферон), а также гомеопатические противовирусные средства (анаферон, афлубин) и иммуномодуляторы (имудон, тимоген, ликопид) не показаны, так как их эффективность и безопасность при лечении инфекций, вызванных вирусами герпеса, не доказана.
Рецидивирующие формы требуют дополнительного осмотра врача и назначения пролонгированного курса противовирусного лечения.
Тяжёлые и осложнённые формы болезни лечатся в профильном стационаре, так как амбулаторное лечение будет малоэффективным [1] [2] . Предполагает приём противовирусных средств в форме таблеток и инъекций, дезинтоксикационную терапию, восполнение потерянной жидкости и электролитов, внутривенную подачу необходимых растворов [11] .
Стоит помнить, что острый герпетический стоматит — это заболевание, вызванное вирусом. Поэтому в рутинных случаях не требует назначения антибиотиков, даже если лихорадка длится более трёх суток — это типичное состояние для болезни.
Прогноз. Профилактика
Прогноз заболевания в подавляющем большинстве случаев благоприятный. Герпетический стоматит заканчивается полным выздоровлением, но при этом вирус остаётся с человеком на всю жизнь. В 7-10 % случаев заболевание переходит в рецидивирующую форму. При герпетических менингоэнцефалитах и генерализованных формах прогноз крайне неблагоприятный, требуется обязательное лечение в стационаре [3] .
Профилактика герпетического стоматита заключается в соблюдении простых мер гигиены: мытье рук, проветривании помещений, соблюдении режима сна, закаливании, сбалансированном питании. Заболевшие дети должны быть изолированы. Взрослым с герпетическими высыпаниями на губах не рекомендуется целовать детей, пробовать пищу, облизывать ложку, соску. При контакте с ребёнком необходимо надевать маску. В детских учреждениях, где имеется вспышка или единичные случаи заболевания, необходимо провести дезинфицирующую уборку помещения и игрушек, организовать ежедневный осмотр детей [4] .
Ротовая полость здорового человека населена множеством различных микроорганизмов: зеленящим стрептококком, анаэробами, грибами рода Candida и др. При условии снижения местной и общей сопротивляемости организма (сахарный диабет, опухоли системы крови, СПИД, болезнь Крона, а также при курении и др.), воздействие этих микробов способно вызывать воспалительно-деструктивные заболевания полости рта и глотки.
Заболевания с поражением тканей периодонта
Начальной, ранней фазой периодонтита является гингивит – воспаление десен, которое практически во всех случаях возникает в результате неадекватного ухода за полостью рта. Наиболее частыми возбудителями являются анаэробные грамотрицательные микроорганизмы (например, Prevotella intermedia). Клейкий зубной налет, состоящий преимущественно из бактерий, накапливается вдоль края десен и в местах, малодоступных чистке. После 72 ч возможно уплотнение сохранившегося налета с образованием зубного камня, который невозможно удалить обычной зубной щеткой.
Аналогичная ситуация наблюдается при идиопатическом наследственном фиброматозе десен.
Симптомы простого гингивита включают покраснение и отечность десен, которые легко кровоточат во время еды и при контакте с зубной щеткой. Болевые ощущения обычно отсутствуют. Десны могут отставать от поверхности зуба. Формирование десневых абсцессов наиболее характерно для пациентов с декомпенсированным сахарным диабетом.
Гингивит на фоне гиповитаминоза С (цинга, скорбут) сопровождается выраженной кровоточивостью. Дефицит ниацина (пеллагра), помимо этого, характеризуется высокой наклонностью к развитию других инфекций полости рта.
Острый герпетический гингивит, стоматит протекает с очерченным болевым синдромом. Характерно наличие множественных поверхностных изъязвлений на слизистой оболочке полости рта.
Десквамативный гингивит, развивающийся в период менопаузы, характеризуется недостаточным образованием кератинсодержащих клеток эпителия десен, их повышенной ранимостью, появлением кровоточивости и болевых ощущений. Десквамации эпителия может предшествовать образование пузырьков. Заместительная терапия половыми гормонами приводит к стиханию явлений гингивита.
Подобная симптоматика может возникать при вульгарной пузырчатке и пемфигоиде, в части случаев как паранеопластического процесс. Лечение требует системного назначения кортикостероидных гормонов (при исключении онкологического заболевания).
Гингивит может выступать в качестве первого проявления лейкоза (до 25% случаев у детей). Он развивается в результате инфильтрации десен клетками опухоли, а также на фоне имеющегося иммунодефицита. Тромбоцитопения сопровождается выраженной кровоточивостью десен.
Общие правила лечения гингивитов включают удаление зубного налета, зубного камня, соблюдение правил гигиены полости рта, устранение других способствующих факторов. Лицам с повышенной предрасположенностью к воспалительным заболеваниям периодонта целесообразно профилактически производить очищение зубов от налета инструментально у стоматолога (от 2 раз в месяц до 2–4 раз в год), использовать препараты, способствующие местной защите слизистой ротовой полости (имудон).
Острый некротизирующий язвенный гингивит (ангина Винсента) сопровождается болью во рту, кровотечением, быстропрогрессирующим изъязвлением нередко обширных участков слизистой оболочки. Иногда протекает в гангреноподобной форме, напоминая ному (см. далее), с поражением как мягких тканей, так и костных структур. К развитию этой формы гингивита предрасполагают эмоциональное и физическое переутомление, истощение, особенно в условиях недостаточной гигиены полости рта, курение. Патогенез заболевания связывают с агрессивным влиянием анаэробных микроорганизмов – обитателей полости рта, таких как Prevotella intermedia, спирохеты. Нередко ангина Винсента является проявлением СПИДа. Начало болезни достаточно острое. Появляются неприятный запах изо рта, болевые ощущения в области десен, изъязвления межзубных десневых сосочков. Пораженная поверхность покрыта серым некротическим налетом, легко кровоточит. Этим проявлениям сопутствует субфебрильная лихорадка.
Лечебные мероприятия включают тщательное удаление некротизированной ткани и зубного налета в режиме максимального щажения, под местной анестезией. Больному необходимы режим отдыха, адекватное питание и восполнение жидкости.
Местно применяют антибактериальные средства и антисептики (например, смазывание гелем Метрогил Дента 2 раза в день, частое полоскание 1,5% раствором перекиси водорода). В течение первых суток назначают анальгетики.
При тяжелом течении (лихорадка, увеличение площади поражения) требуется системное применение антибиотиков, эффективных в отношении грамотрицательных анаэробов (пенициллин внутримышечно в дозе 500 мг 4 раза в день, эритромицин внутрь по 250 мг 4 раза в день или внутривенно по 0,5–1 г 3 раза в день, тетрациклин внутрь по 250 мг 4 раза в день, клиндамицин внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день; высокоэффективна комбинация пенициллина в той же дозе с метронидазолом внутрь в дозе по 500 мг 3 раза в день или внутривенно по 500 мг 3 раза в день).
Эффективно сочетание антибиотикотерапии с иммуностимулирующими препаратами, оказывающими действие в полости рта. К таким препаратам относится имудон, являющийся иммуностимулятором бактериального происхождения. Имудон активирует фагоцитоз, увеличивает содержание в слюне лизоцима, известного своей антибактериальной активностью. Имудон стимулирует иммунокомпетентные клетки, увеличивает количество секреторных IgA в слюне и замедляет окислительный метаболизм нейтрофилов. Оптимальная доза 6 – 8 т. в сутки. Противопоказанием к применению является повышенная чувствительность к препарату.
Периодонтит
Периодонтит – воспалительно-деструктивное поражение структур, окружающих корень зуба. Постепенное накопление зубного налета и отложение зубного камня в десневом кармане способствуют его углублению, в результате инфицированное содержимое проникает в промежуток между стенкой костной альвеолы и корнем зуба. Создаются благоприятные условия для размножения анаэробной микрофлоры. Происходит расплавление связок зуба, его расшатывание и выпадение.
Симптомами периодонтита являются покраснение, кровоточивость и болезненность десен; образование глубоких десневых карманов. Рентгенография позволяет уточнить состояние костной ткани, окружающей корень зуба.
Локализованный ювенильный периодонтит, ассоциированный с Actinobacillus actinomycetemcomitans, Capnocytophaga, Eikenella corrodens, Wolinella recta и другими анаэробами, вызывает быстрое выраженное образование десневых карманов, разрушение костной ткани. Установлено, что в патогенезе этого заболевания принимают участие наследственные дефекты хемотаксиса нейтрофилов и повреждение тканей токсинами микроорганизмов (лейкотоксином, коллагеназой, эндотоксином). Периодонтит взрослых связывают с агрессивным воздействием Porphyromonas gingivalis, Prevotella intermedia, других грамотрицательных организмов на фоне снижения механизмов местной защиты.
Лечение периодонтита проводит специалист-стоматолог (очистка глубоких десневых карманов, подрезание отслоившихся десен). В случае формирования абсцессов может возникнуть необходимость местного и системного применения антибиотиков (смазывание гелем Метрогил Дента 2 раза в день, пенициллин V внутрь по 500 мг 4 раза в день, бензилпенициллин внутримышечно в дозе 500 мг 4 раза в день, эритромицин внутрь по 250 мг 4 раза в день, тетрациклин внутрь по 250 мг 4 раза в день, клиндамицин внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день; комбинация пенициллина с метронидазолом внутрь по 500 мг 3 раза в день или внутривенно по 500 мг 3 раза в день). Перспективно применение имудона в сочетании с антибиотиками.
слизистой и мягких тканей
При рецидивирующем афтозном стоматите на слизистой оболочке рта периодически (с ремиссиями до нескольких лет или с непрерывными рецидивами) появляются одиночные или сгруппированные беловатые болезненные изъязвления, окруженные венчиком гиперемии, диаметром менее 5–10 мм. Центральная часть представляет собой область некротизированного эпителия. Изъязвления сохраняются в течение нескольких недель, заживают иногда с образованием рубца. Появление афт на подвижных участках слизистой оболочки рта, лишенных кератина (внутренняя поверхность щек, язык, глотка, мягкое небо), отличает их от герпетической сыпи, которая покрывает также и кератинизированные участки (десны, твердое небо).
Лечебные мероприятия носят симптоматический характер (местные анестетики, анальгетики, защитная паста с карбоксиметилцеллюлозой, нитрат серебра, CO2-лазер, суспензия тетрациклина). При распространенных поражениях, непрерывно рецидивирующем течении назначают преднизолон в начальной дозе 40 мг в сочетании с имудоном.
Ангина Людвига – целлюлит подъязычного или подчелюстного пространства, характеризующийся быстрым распространением. Обычно возникает как осложнение периодонтита нижних коренных зубов. Появляются фебрильная лихорадка, слюнотечение. Отек сублингвального пространства со смещением языка кверху и кзади может приводить к обструкции дыхательных путей. Лечебные хирургические мероприятия направлены на дренирование клетчатки полости рта. Назначают активные в отношении стрептококка и анаэробной микрофлоры полости рта антибиотики: ампициллин/сульбактам (по 1,5–3 г внутривенно или внутримышечно 4 раза в день) или пенициллин в высокой дозе внутримышечно или внутривенно в комбинации с метронидазолом (по 500 мг 3 раза в день внутривенно). В критических ситуациях возникает необходимость в проведении трахеостомии.
Нома – молниеносно протекающая гангрена тканей полости рта или лица, чаще развивающаяся у крайне ослабленных и истощенных пациентов или у детей. Рассматривается как очень тяжелая форма ангины Винсента. Этиологический фактор – анаэробы, обитающие в полости рта, особенно часто – фузоспирохеты (Fusobacterium nucleatum). Принципы лечения включают хирургическую обработку раны, назначение пенициллина в высокой дозе (по 500 мг 4 раза в день внутримышечно или внутривенно) в комбинации с метронидазолом (по 500 мг 3 раза в день внутривенно), коррекцию общего состояния пациента.
Кандидозный стоматит, вызываемый грибами рода Candida, развивается преимущественно в состоянии иммунодефицита (на фоне терапии иммуносупрессорами, ВИЧ-инфекции, тяжелого общего состояния) или в качестве осложнения антибиотикотерапии. На слизистой оболочке полости рта обнаруживаются пятна молочно-белого налета, при удалении которых обнажается эрозированная поверхность. Характерен металлический привкус во рту. Помимо устранения предрасполагающих к развитию кандидоза факторов, назначают противогрибковые средства местно (суспензия нистатина) или перорально флюконазол (200 мг в 1-й день, далее по 100 мг в день). Учитывая ведущую роль сапрофитной и условно-патогенной микрофлоры в патогенезе широкого спектра воспалительных заболеваний мягких тканей полости рта, десен и структур периодонта, для лечения и профилактики этих заболеваний разработан эффективный комбинированный препарат – гель Метрогил Дента. В его составе сочетаются метронидазол (оказывающий антипротозойное и антибактериальное действие против анаэробных простейших и анаэробных бактерий, вызывающих гингивит и периодонтит) и хлоргексидин (антисептик бактерицидного действия против широкого круга вегетативных форм грамотрицательных и грамположительных микроорганизмов, дрожжей).
При участии внутриклеточных транспортных белков анаэробных микроорганизмов и простейших происходит биохимическое восстановление 5-нитрогруппы метронидазола (производного нитроимидазола). При этом молекула метронидазола приобретает способность взаимодействовать с ДНК микроорганизмов, ингибируя синтез их нуклеиновых кислот, что в конечном итоге приводит к гибели возбудителей.
Соли хлоргексидина диссоциируют в физиологической среде, и освобождающиеся при этом катионы связываются с отрицательно заряженными оболочками бактерий. В низких концентрациях хлоргексидин способен вызывать нарушение осмотического равновесия бактериальных клеток, потерю ими калия и фосфора, что служит основой бактериостатического эффекта препарата. Хлоргексидин сохраняет свою активность и в присутствии крови и гноя.
Местное применение геля (на область десен 2 раза в день) обеспечивает высокую направленность действия с минимальными побочными явлениями, а также сокращением кратности назначения. При местной аппликации концентрация метронидазола в области десен значительно выше, чем при системном введении.
Применение Метрогила Дента показано при острых гингивитах, остром некротизирующем язвенном гингивите Винсента, хроническом гингивите (отечной, гиперпластической, атрофической/десквамативной форме), хроническом периодонтите, периодонтальном абсцессе, рецидивирующем афтозном стоматите, зубной боли инфекционного происхождения. После нанесения геля в течение 15 мин нельзя полоскать рот и принимать пищу.
Воспалительные заболевания глотки и зева (фарингиты, тонзиллиты)
Фарингит в большинстве случаев развивается на фоне вирусной инфекции (риновирусы, коронавирусы, вирус парагриппа). Симптомы включают боли в горле, заложенность носа в продромальном периоде, кашель, охриплость голоса, гиперемию, гиперплазию точечных фолликулов и отечность задней стенки глотки. При гриппе и аденовирусной инфекции выражены лихорадка, миалгии. При аденовирусной инфекции на задней стенке глотки может появляться экссудат (обычно слизистого характера).
Герпангина (инфекция вирусами Коксаки) сопровождается появлением везикулярных высыпаний на мягком небе между язычком и миндалинами и симптомами общей интоксикации.
Фарингит, вызванный вирусом простого герпеса, напоминает стрептококковую ангину тяжелого течения, сопровождается появлением везикул и эрозий на слизистой оболочке рта и глотки.
В группе воспалительных заболеваний зева и глотки бактериальной этиологии заслуживают отдельного рассмотрения фарингит и ангина (острый тонзиллит) на фоне инфекции стрептококками группы А (Streptococcus pyogenes). Стрептококковый фарингит изолированно встречается редко, обычно сочетаясь с тонзиллитом. Развитие заболевания нехарактерно для пациентов моложе 2 и старше 40 лет. Начало, как правило, острое, с появления лихорадки, выраженной боли в горле, усиливающейся при глотании и разговоре. Выявляются шейная лимфаденопатия, отечность и гиперемия глотки и миндалин, скопления гноя на их поверхности, лейкоцитоз в периферической крови. По тяжести течения различают легкую, средней тяжести и тяжелую ангину.
Стрептококковый фарингит и ангину диагностируют по результатам культурального исследования слизи из зева или с задней стенки глотки, а также недавно разработанных методик по выявлению стрептококкового антигена. Положительные результаты теста на антиген стрептококка по значимости приравниваются к положительным результатам посева слизи из зева; отрицательный же результат теста требует подтверждения отрицательным результатом посева.
Лечение проводят пенициллинами (ампициллин по 0,5–1 г 4 раза в день) или эритромицином (по 0,25–0,5 г 4 раза в день) per os в течение 10 дней либо путем однократного введения бензатинпенициллина внутримышечно (необходимая концентрация антибиотика в крови сохраняется до 3 нед); возможно применение других антибиотиков (амоксициллин внутрь по 0,5г 3 раза в день, цефалексин внутрь по 0,5 г 4 раза в день, цефуроксим внутривенно по 0,75–2 г 3 раза в день). Парацетамол назначают в качестве противовоспалительного средства. Необходимо соблюдение постельного режима, обильное питье, полоскание горла. Применение иммуностимуляторов (имудон) способствует усилению клинического эффекта антибиотиков.
Осложнения стрептококковой инфекции разделяют на гнойные (перитонзиллярный и ретрофарингеальный абсцесс) и негнойные (скарлатина, септический шок, ревматизм, острый гломерулонефрит). Антибактериальная терапия снижает риск ревматизма, однако не влияет на частоту развития гломерулонефрита, тяжесть и продолжительность ангины.
Фарингиты бактериальной природы также могут быть вызваны стрептококками групп C и G, Neisseria gonorrhoeae, Arcanobacterium hemolyticum, Yersinia enterocolitica, Corynebacterium difteriae, Mycoplasma pneumoniae, Chlamidia pneumoniae.
Перитонзиллярный абсцесс выступает как осложнение стрептококкового фарингита, тонзиллита. В его патогенезе могут также играть роль анаэробные микроорганизмы – обитатели полости рта. Боли в горле, выраженный односторонний отек и эритема в области зева с девиацией язычка являются наиболее характерными симптомами. Необходимо срочное дренирование абсцесса с назначением антибиотикотерапии: пенициллин в комбинации с метронидазолом (по 500 мг 3 раза в день внутрь или внутривенно), клиндамицин (внутрь по 150–450 мг 4 раза в день или внутривенно по 0,6–0,9 г 3 раза в день) или ампициллин/сульбактам (по 1,5–3 г внутривенно или внутримышечно 4 раза в день). После стихания острых воспалительных явлений рекомендуется тонзиллэктомия.
Парафарингеальный абсцесс – воспалительный процесс в парафарингеальном пространстве, распространяющемся от подъязычной кости до основания черепа, как правило, является осложнением инфекций полости рта (тонзиллита, фарингита, периодонтита) или паротита, мастоидита. Выражены симптомы общей интоксикации, лихорадка, боли в горле в покое и при глотании, защитное напряжение мышц шеи, нередко – тризм. При осмотре глотки отмечаются отечность ее боковой стенки, смещение миндалины. Диагноз подтверждает компьютерная томография с контрастированием. Лечение состоит из дренирования парафарингеальной клетчатки, применения антибиотиков (схема терапии аналогична таковой при перитонзиллярном абсцессе), контроля за состоянием дыхания. Крайне опасными осложнениями являются тромбофлебит яремных вен, аррозия сонной артерии, медиастинит, воспаление черепно-мозговых нервов. В их распознавании весьма информативна магнитно-резонансная томография.
Развитие позадиглоточного абсцесса может происходить как за счет прямого, так и лимфогенного распространения инфекции из близлежащих очагов. Боли в горле усиливаются, появляются симптомы общей интоксикации, одышка, затрудненяется речь (вплоть до стридора). При осмотре выявляют выбухание задней стенки глотки. Рентгенография с использованием мягкого излучения или компьютерная томография являются вспомогательными методами диагностики. Лечение включает проведение немедленного хирургического вмешательства (вскрытие и дренирование абсцесса), введение обладающих активностью в отношении стрептококка, золотистого стафилококка, H. influenzae антибиотиков (ампициллин/сульбактам по 1,5–3 г внутривенно или внутимышечно 4 раза в день; клиндамицин внутривенно по 0,6–0,9 г 3 раза в день в комбинации с цефтриаксоном по 1–2 г внутримышечно или внутривенно 1–2 раза в день).
2. Дж. Мерта. Справочник врача общей практики. Пер с англ. (c) 1998 Мак-Гроу – Хилл Либри Италия. 1230 с.
4. Терапевтический справочник Вашингтонского университета: пер. с англ./ Под ред. М. Вудли, А. Уэлан. М.: Практика, 1995; 832 с.
Хлоргексин + метронидазол:
МЕТРОГИЛ ДЕНТА
(UNIQUE Pharmaceutical Laboratories)
Иммуностимулятор бактериального происхождения:
(SOLVAY PHARMA)
Для цитирования: Дроботько Л.Н., Страхова С.Ю. Профилактика и лечение заболеваний слизистой оболочки полости рта. РМЖ. 1999;19:919.
Медико-стоматологический университет им. Н.А. Семашко
Клиническая картина стоматита варьирует в зависимости от формы заболевания.
Аллергический стоматит характеризуется резкой гиперемией и умеренным отеком слизистой оболочки полости рта. Часто наблюдаемые зуд, жжение или сухость могут быть следствием повышенной чувствительности к какому-либо продукту питания или губной помаде.
Острый язвенно-некротический гингивит, или болезнь Венсана, проявляется язвенно-некротическими поражениями десневых сосочков.
При кандидозе (молочнице), вызываемом дрожжеподобным грибом С. albicans, наблюдается белый “творожистый” налет, возвышающийся над гиперемированной слизистой оболочкой. При прогрессировании заболевания может отмечаться распространение процесса на небо, десны, небные миндалины, гортань, желудочно-кишечный тракт (ЖКТ). Кандидоз встречается у ослабленных детей и больных при иммунодефицитных состояниях, длительном применении антибиотиков, кортикостероидов и противоопухолевых препаратов.
Афтозный стоматит, как правило, является показателем заболеваний ЖКТ. Факторами, которые предрасполагают к развитию стоматита, служат дефицит железа, витамина В12, фолиевой кислоты. Заболевание может быть спровоцировано стрессом или местной травмой, характеризуется наличием овальных эрозий (афт).
Герпетический стоматит проявляется болезненными пузырьковыми высыпаниями на слизистой оболочке полости рта и губ. Первичная острая герпетическая инфекция развивается в основном у детей в возрасте от 1 до 3 лет (70% детей в этом возрасте переносят острый герпетический стоматит в той или иной форме).
При системных заболеваниях могут отмечаться следующие изменения слизистой оболочки полости рта: пятна Коплика (корь), пузыри (многоформная экссудативная эритема), геморрагические поражения (цинга, патология тромбоцитов), “малиновый“ язык (скарлатина), гиперемия губ и слизистой полости рта (кожно-слизистая лимфаденопатия – болезнь Кавасаки) и др.
Гингивит и пародонтит
Воспалительные или деструктивные изменения тканей, окружающих и поддерживающих зубы, т.е. пародонта (десны, альвеолярные отростки, цементное вещество) обычно начинаются с гингивита (воспаление десен), который прогрессирует в пародонтит (выраженное воспаление десен вплоть до деструкции костной ткани межзубных перегородок). Пародонтит является самой частой причиной потери зубов у взрослых. Считается, что причиной данного заболевания является несоблюдение гигиены полости рта, в результате чего образуется зубная бляшка (колонии микроорганизмов, крепко связанные с поверхностью зуба); местные факторы: патология прикуса, зубной камень, неправильно наложенные пломбы, нарушенное ротовое дыхание. Гингивит часто развивается вследствие эндокринных изменений у подростков и беременных женщин. Кроме того, гингивит, особенно у подростков, может быть ранним признаком скрытого сахарного диабета.
К характерным изменениям десны при гингивите относятся гиперемия, отек и кровоточивость при минимальной травме. Воспаление, как правило, хроническое, и без лечения гингивит переходит в пародонтит, признаками которого являются углубление десневых карманов, увеличение количества зубного камня, запах изо рта, ослабление опорного аппарата зуба и начало деструкции кости. Уменьшение костной ткани сопровождается расшатыванием зубов и атрофией десны. Для поздних стадий болезни характерно выпадение зубов.
Если в основе поражения слизистой оболочки полости рта лежит системное заболевание, назначается специфическая терапия. Необходимо устранение местных и общих предрасполагающих факторов. Во всех случаях обязательна тщательная гигиена и санация полости рта. При кандидозе используют противогрибковые средства (например, суспензию нистатина), при бактериальной инфекции – антибиотики. При обширных болезненных поражениях назначают полоскания полости рта 1-2% раствором лидокаина, содовым раствором. Иногда требуется врачебное вмешательство: удаление зубного камня, замена пломб, оперативная пластика преддверия полости рта и уздечки.
Одним из препаратов местного действия, эффективным при лечении и профилактике указанной патологии, является Имудон – иммуностимулятор бактериального происхождения. Имудон представляет собой поливалентный антигенный комплекс (лиофилизированная смесь сухих бактерий), состав которого соответствует возбудителям, наиболее часто вызывающим патогенные процессы в полости рта. В состав Имудона входят следующие микроорганизмы: Lactobacillus acidophilus, Lactobacillus fermentatum, Lactobacillus helveticus, Lactobacillus lactis, Streptococcus pyogenes, Enterococcus faecalis, Streptococcus sanguis, Staphylococcus aureus, Klebsiella pneumoniae, Corynebacterium pseudodiphteriticum, Fusiformis fusiformis, Candida albicans.
Воздействуя на иммунное звено патологического процесса, Имудон обладает следующими терапевтическими эффектами:
• усиление фагоцитарной активности макрофагов;
• увеличение содержания лизоцима в слюне;
• стимуляция и увеличение числа иммунокомпетентных клеток, ответственных за выработку антител;
• увеличение содержания секреторного иммуноглобулина А (IgA) cлюны;
• замедление окислительного метаболизма полиморфно-ядерных клеток.
Благодаря своей способности активизировать образование антител и стимулировать защитные силы слизистой оболочки полости рта Имудон усиливает борьбу против инфекции и облегчает состояние пациента.
Имудон действует местно в полости рта, в настоящее время отсутствуют данные о его системной абсорбции. Имудон обладает, как лечебным, так и профилактическим действием. Имудон можно применять для профилактики и лечения инфекционных осложнений после удаления зубов и имплантации искусственных зубных корней.
Таблетки следует полностью рассасывать в полости рта. При острых воспалительных заболеваниях полости рта препарат принимают по 8 таблеток в сутки; продолжительность курса лечения составляет 10 дней. При хронических воспалительных заболеваниях полости рта Имудон назначают по 6 таблеток в сутки в течение 20 дней. Рекомендуется проводить курсовую терапию 2–3 раза в год.
При использовании препарата по показаниям в рекомендуемых дозах побочного действия и случаев передозировки в настоящее время не описано. Следует отметить, что в случае необходимости полоскать рот можно не ранее, чем через 1 ч после применения Имудона. При назначении препарата поциентам, соблюдабщим бессолевую или малосолевую диету, нужно учитывать, что в одной таблетке содержиться 15 мг натрия. У женщин во время беременности или кормления грудью возможно применение препарата по показаниям.
В недавно проведенном на кафедре детской терапевтической стоматологии МГМСУ (зав. - проф. В.М. Елизарова) исследовании Имудон применялся у 30 детей в возрасте от 1 до 3 лет с острым герпетическим стоматитом. Имудон назначали в день обращения ребенка к врачу по 6–8 драже в день (таблетку держали во рту до полного ее растворения), одновременно применялась и противовирусная терапия.
Имудон уменьшал такие симптомы, как боль, воспаление, кровоточивость из десен. Продолжительность курса лечения зависела от тяжести болезни: при легкой – до 5–7 дней, среднетяжелой – 8–10 дней, тяжелой – 15 дней. Объективные клинические наблюдения, указывающие на положительную динамику в развитии острого герпетического стоматита, мы подтвердили, исследуя содержание лизоцима и секреторного IgА в слюне.
Таким образом, при лечении острого герпетического стоматита у детей наряду с противовирусными препаратами целесообразно применение Имудона, что значительно улучшает состояние больных.
Имудон может быть использован наряду с препаратами других групп без специальных мер предосторожности, так как он оказывает действие только в полости рта и не взаимодействует с другими лекарствами.
Иммуностимулятор бактериального происхождения:
Имудон (торговое название)
Читайте также:

