Заговоры от половых инфекций
Обновлено: 25.04.2024
Вагинальное спринцевание – процедура, так или иначе знакомая всем женщинам. Она применяется в качестве самостоятельного метода лечения ряда заболеваний и в составе комплексной терапии, а также используется при подготовке к различным гинекологическим манипуляциям, родам и др. Но важно знать, что от выбора раствора для проведения этой процедуры, алгоритма спринцевания, продолжительности курса лечения и других обстоятельств зависит то, окажется ли спринцевание полезным для здоровья или навредит ему. Поэтому перед процедурой необходимо проконсультироваться со своим врачом, чтобы точно знать, как делать спринцевание влагалища.
Основные правила спринцевания в домашних условиях
Основные правила, помогающие провести процедуру правильно и без риска для здоровья, несложны – их соблюдение не требует от женщины специальных знаний или навыков. Но важно учитывать все требования к правильному влагалищному спринцеванию. Только так можно быть уверенной, что процедура пойдет на пользу.
Температура раствора. В большинстве случаев температура раствора для спринцевания при выделениях и других неприятных ощущениях в интимной зоне не должна превышать температуру тела. Для ее измерения лучше использовать термометр для воды, предварительно обработанный антисептиком.
Длительность процедуры. Продолжительность женского спринцевания не должна превышать 15 минут. Этого времени достаточно для того, чтобы поверхность слизистой оболочки была полностью обработана раствором, но при этом не произошло вымывания полезной микрофлоры.
Длительность курса. Как долго должен продолжаться курс процедур, решает лечащий врач. Это зависит от состояния здоровья женщины и особенностей применения препарата для спринцеваний.
Уровень давления. Раствор должен поступать на слизистую оболочку интимной зоны, не оказывая на нее давления. В противном случае, если струя раствора очень сильная, она может преодолеть барьер в виде слизистой пробки в шейке матки и стать причиной нежелательных последствий.
Специальные приспособления. Для проведения спринцеваний может использоваться кружка Эсмарха. Она представляет собой баллон с выходящей из него гибкой трубкой. Регулировать напор струи достаточно легко: для этого следует поднять или опустить баллон. Также популярным средством для спринцеваний является специальная резиновая груша с наконечником.
Поза во время введения. Наиболее удобная для женщины поза, при которой можно сделать спринцевание, – лежа в ванне с ногами, закинутыми на ее бортики. Это напоминает положение, которое женщина занимает в кресле гинеколога. Также спринцевание можно проводить, сидя на унитазе или на корточках над тазиком. Но если предстоит продолжительная процедура, в такой позе можно быстро устать, что делает спринцевание дискомфортным.
Особенности приготовления растворов. Раствор для спринцевания в домашних условиях следует готовить непосредственно перед процедурой и в точном соответствии с инструкцией к препарату.
Особенности спринцеваний во время месячных
Лучше отказаться от спринцеваний во время критических дней (если это не назначено врачом). В данный период шейка матки приоткрыта – это позволяет менструальным выделениям свободно выходить наружу. Но это же обстоятельство повышает риск инфицирования: болезнетворные микроорганизмы, которые вымываются раствором для спринцевания, могут проникнуть в матку и стать причиной развития ее заболеваний.
Спринцевание отварами и настоями лекарственных трав
Спринцевания как средство от нежелательной беременности
Спринцевания, популярные в качестве средства контрацепции (раствором уксуса, лимонной кислоты, соды, минеральной водой и пр.), неэффективны. Кроме того, подобная процедура вполне может навредить здоровью женщины. Щелочные или кислые растворы, применяемые без медицинских показаний, нарушают кислотно-щелочной баланс слизистой интимной зоны, что подавляет активность полезных бактерий, которые сдерживают рост патогенной микрофлоры.
Раствор и порошок для приготовления раствора Тантум® Роза
Препарат Тантум® Роза, представленный в виде раствора и порошка для приготовления раствора, – это средство, которое:
Лучшая защита от ИППП – тщательный подбор половых партнеров. Если с этим есть проблемы, презерватив обязателен. Хотя и он не дает 100% гарантии, потому что может порваться. Также риск ЗППП останется при очагах инфекции на открытых участках тела.
Своевременная профилактика после такого контакта предупредит заражение. В тяжелых случаях потребуется прием сильных антибиотиков, которые остановят размножение бактерий. Их тип и продолжительность приема подбирает врач по результатам анализов.
Стоимость консультации по предупреждению ЗППП
Расчет стоимости лечения Все цены
Экстренная профилактика ЗППП
После незащищенного акта у вас есть не больше 5 часов, чтобы позаботиться о своем здоровье. Лучше всего антисептики действуют против ЗППП в первые 2 часа, потом эффективность будет снижаться. После 5 часов профилактика заболеваний, передающихся половым путем, бесполезна. За это время нужно успеть:
- обильно помочиться, чтобы возбудители ЗППП не прошли по уретре дальше;
- сменить нижнее белье;
- обработать наружные половые органы и внутреннюю сторону бедер антисептиком;
- ввести антисептический раствор во влагалище и уретру;
- выполнить обработку других частей тела, соприкасавшихся с очагами ИППП.
Специалисты

Средства для дезинфекции
- Хлоргексидин или Мирамистин. Предназначены для профилактики поражения слизистых оболочек ЗППП. Для мужчин в комплекте есть специальная насадка. Женщинам рекомендуется использовать спринцевание.
- Гексикон. Свечи для женщин, действующее вещество – хлоргексидин. Средство обеспечит защиту от гонококков, вируса герпеса, хламидии, стрептококков, кишечной палочки и стафилококков. Не подходит для профилактики при высокой чувствительности к хлоргексидину.
- Бетадин. Это вагинальные свечи с повидон-йодом. Нужны для предохранения от грибков, вирусов и бактериальных заболеваний, передающихся половым путем. Средство не вызывает привыкания, плохо всасывается в кровь, противопоказаний мало. Профилактика не рекомендована при чувствительности к йоду и дисфункции щитовидной железы.
Перечисленные меры профилактики различных ИППП только снижают вероятность заражения в 2-3 раза, но не дают гарантии. Поэтому экстренная обработка должна проводиться в редких случаях, а не становиться частью регулярного ритуала. Обнаружить заражение можно уже на 3 день, поэтому не стоит затягивать поход к врачу.
Антисептические препараты нельзя применять слишком часто, такая профилактика только навредит. Обеззараживающие составы уничтожают и возбудителей ЗППП, и полезные бактерии, приводя к нарушению баланса. Для его восстановления потребуется дополнительное лечение, без этого риск ЗППП вырастет в несколько раз.
Медикаменты против ЗППП
Не существует универсальных таблеток, которые спасут от любого типа инфекций, передающихся половым путем. Поэтому выбором профилактических мероприятий должен заниматься врач. Против вирусов, которые вызывают ВПЧ, гепатит В или генитальный герпес, применяется вакцинация. Возможна личная непереносимость компонентов прививки.
Вариант подходит для страховки от ИППП, но не для экстренных случаев. После случайной связи может потребоваться медикаментозная помощь. Профилактику или лечение должны проходить оба партнера, чтобы предотвратить повторное заражение и распространение заболеваний, передающихся половым путем.
Антибиотики
- Тикарциллин, Оксациллин и Ампиокс. Это препараты пенициллиновой группы, которые применяют для лечения сифилиса. Лекарства быстро растворяются в желудке, из-за этого чаще назначаются в виде инъекций в вену или мышцу.
- Сумамед, Азитромицин, Эритромицин. Используются, если ИППП не удалось уничтожить при помощи пенициллина. Макролиды эффективны против сифилиса, хламидиоза и гонореи, имеют мало противопоказаний и побочных действий. Для борьбы с инфекциями, передающимися половым путем, выписываются в виде таблеток или инъекций.
- Цефтриаксон, Цефтаролин, Цефиксим и Цефпиром. Антибиотики работают против ряда ЗППП: гонореи, патогенных микроорганизмов и сифилиса. Цефалоспорины оказывают сильное воздействие, профилактика с их помощью проводится под строгим контролем. Для лечения ИППП назначаются уколы.
- Офлоксацин и Норфлоксацин. Используются для профилактики и лечения хламидиоза, гонококков. Препараты подходят для длительного приема, имеют несколько форм выпуска. Их включают в схему лечения при различной тяжести ЗППП.
- Окситетрациклин, Тетрациклин и Доксициклин. Мощные антибиотики, которые оказывают токсичное воздействие на организм. Редко назначаются для профилактики. Применяются только в случае тяжелых ЗППП, когда не помогли препараты других групп. Борются с осложненной гонореей, сифилисом и хламидиозом. Терапия ИППП этими средствами может вызвать повышение внутричерепного давления, сильную аллергию, проблемы пищеварения. По этой причине вводятся только внутривенно.
- Оринидазол, Метронидазол. Применяются для профилактики и терапии трихомониаза. Их токсичность оценивается, как умеренная. Подходят для комплексной борьбы с ЗППП, выпускаются в виде свечей и таблеток.
- Гентамицин, Немицин, Спектомицин и Амикацин. Вводятся внутримышечно. Нужны для профилактики гонореи и лечения ЗППП со скрытым течением. Также применяются для устранения тяжелых форм венерических болезней.
Профилактика после незащищенного акта не превышает 7 дней. При Продолжительность подбирает врач в зависимости от типа ИППП и тяжести поражения. Все антибиотики оказывают негативное влияние на организм. Поэтому их прием сочетают с приемом противогрибковых препаратов. При наличии проблем с пищеварением дополнительно назначаются пробиотики.
Противовирусные средства
Используются для профилактики или лечения генитального герпеса и ВПЧ. Необходимы, если от этих вирусов ранее не были сделаны прививки. Лекарства работают против внешних проявлений, вирус навсегда остается в организме. Предупредить появление этих ЗППП может только вакцина, но ее рекомендуется вводить в подростковом возрасте.
- Ацикловир. Выпускается в виде мази, из противопоказаний только личная непереносимость. Применяется для профилактики генитального герпеса и его рецидивов. Предотвращает появление новой сыпи, ускоряет заживление. Наносится с первого дня появления ИППП 4-6 раз в сутки. Курс составляет 5-10 дней. В сложных случаях рекомендуется дополнительно принимать таблетки. Для беременных и кормящих женщин обязателен контроль врача.
- Олететрин и Сафоцид. Препараты комбинированного действия, работают против ЗППП, вызванных вирусами, грибками и бактериями. Справляются с предупреждением гонореи, герпеса, хламидиоза и трихомониаза. Имеют множество побочных действий, применяются для лечения ЗППП с осторожностью. Не выписываются лекарства пациентам до 18 лет, при беременности, заболеваниях сосудов, печени и почек.
Противогрибковые средства
При незащищенном сексе нужно позаботиться и о предупреждении кандидоза. Заболевание может на первых этапах не вызывать сильного дискомфорта. Но игнорировать его нельзя, запущенные формы молочницы приводят к тяжелым последствиям. Для предотвращения ЗППП применяются следующие лекарства:
- Флуконазол. За один прием уничтожает всех возбудителей ИППП. Применяется для лечения разных степеней заболевания, в этом случае дозы и длительность терапии подбирается индивидуально. Имеет побочные действия, может стать причиной галлюцинаций при длительном приеме.
- Пимафуцин. Имеет разные формы выпуска, подходит для обоих партнеров. Имеет мало негативных эффектов, назначается беременным и кормящим мамам для лечения ИППП. Возможна личная непереносимость компонентов препарата.
- Нистатин. Выпускается в виде таблеток, мази и свечей. В малых дозах применяется для предотвращения ЗППП. При терапии назначается обеим партнерам, даже если возбудитель обнаружен у одного.
- Дифлюкан. Обладает сильным действием, работает даже против хронического течения. Убивает грибки разного происхождения, назначается с осторожностью. Нельзя принимать с некоторыми лекарствами. Запрещено применение при болезнях почек и сердца, не выписывается беременным и кормящим женщинам. Побочные действия встречаются редко.
- Тержинан. Производит комбинированный эффект: убивает грибки и патогенные микробы. Выпускается в виде вагинальных таблеток. Подходит для профилактики, имеет мало негативных последствий. Под наблюдением врача возможен прием при беременности и лактации.
Будьте внимательны: вся информация представлена только для ознакомления! Таблетки от венерических заболеваний назначает врач после обследования, бесконтрольный прием приведет к негативным последствиям. Не занимайтесь самолечением ИППП, обратитесь к специалисту МЖЦ за точным диагнозом.
Перед назначением препарата врач порекомендует сделать анализы, чтобы выявить возбудителя. Без этого не получится правильно подобрать лекарства, и предотвратить развитие болезни. ИППП опасны, легко передаются половым партнерам. Поэтому не забывайте о мерах защиты, а при небезопасном контакте не медлите с проведением профилактики.
Несмотря на осведомленность большинства людей о методах контрацепции, незащищенный половой акт — нередкое явление. В порыве страсти партнеры часто забывают об использовании контрацептивов, а женщины, принимающие гормональные таблетки, порой пропускают очередную дозу. Кроме того, женщина может стать жертвой насилия. Опасный половой акт может быть и при нарушении целостности презерватива.
Такие ситуации опасны наступлением нежелательной беременности и заражением урогенитальными инфекциями, поэтому их нельзя оставлять без внимания. Следует знать, что предотвратить беременность и провести профилактику урогенитальных инфекций можно уже после интимного акта, но как можно раньше. Это позволит не прерывать в будущем беременность путем аборта.
Рассмотрим, что нужно сделать после полового акта без контрацепции, нужно ли сдавать анализы, в каком случае есть вероятность зачатия.

Что делать, если был незащищенный половой акт
Для начала разберемся, какой половой акт можно считать потенциально опасным. Если не использовались никакие методы контрацепции, здесь вопросов не возникает. Но об отсутствии защиты можно говорить и в других случаях.
Следует помнить, что внутриматочная спираль, оральные контрацептивы, спермициды защищают от беременности, но не уберегут от урогенитальных инфекций. Если интимная близость была со случайным партнером, нужно позаботиться о том, чтобы обследоваться на инфекции и при необходимости провести профилактику.
Многие считают прерванный половой акт способом защиты от нежелательной беременности. Но на самом деле эффективность этого метода крайне низкая, поэтому такой секс можно приравнивать к сексу без контрацептивов. Если зачатие нежелательно, после такого акта следует позаботиться об экстренной контрацепции, особенно если она состоялась в середине цикла, когда вероятность овуляции максимальна.
Опасно ли, если при постоянном приеме оральных контрацептивов пропущена одна или более таблеток. Да, даже один пропущенный прием — это риск нежелательного зачатия. Если оно крайне нежелательно в данный момент, следует принять дополнительные меры после полового акта.
Если порвался либо соскочил презерватив, также не следует надеяться на надежную защиту. В этом случае риск забеременеть очень большой.
Если половой партнер постоянный, и ему можно доверять, о заражении инфекциями, передающимися половым путем (ИППП), беспокоиться не следует. А вот при случайной связи стоит уделить внимание этому важному моменту и обратиться к врачу.
И так, разберем поэтапно, на какие вопросы нужно ответить:
Анализы после незащищенного полового акта
Во время полового акта без защиты можно заразиться не только ВИЧ, гепатитом В и такими венерическими заболеваниями, как гонорея, сифилис, но и другими урогенитальными инфекциями, которые могут передаваться половым путем, например: трихомониазом, хламидиозом, цитомегаловирусом, микоплазмозом.
Если вы не привиты от гепатита В, после сомнительного полового акта рекомендуется делать первую прививку с одновременным введением одной дозы специфического иммуноглобулина. При высоком риске заражения ИППП назначаются профилактические курсы антибиотиков. Но следует знать, что антибиотики имеют ряд побочных действий, а их дозировку нужно строго контролировать, поэтому принимать решение о необходимости профилактического курса должен врач. Обычно такие препараты назначают, если женщина стала жертвой насилия или же известно, что у партнера есть проблемы с интимным здоровьем.
Спринцевания, а также разовый прием антибиотиков неэффективны. Эти мероприятия могут повысить риск заражения и имеют множество осложнений. Не принимайте никакие препараты самостоятельно, как можно скорее обратитесь к гинекологу.
Сдавать ли анализы после потенциально опасного полового акта? Делать это сразу не имеет смысла, поскольку обследования ничего не покажут, даже если заражение произошло. Через 1-2 недели рекомендуется обследоваться на хламидии, трихомонады, гонококк. Обследование на ВИЧ и сифилис следует проводить не ранее, чем через месяц после вероятного заражения. Анализы на ВИЧ необходимо повторить через 3 и 6 месяцев, если первые обследования были отрицательными.
Урогенитальные инфекции на ранних стадиях хорошо поддаются лечению, но в запущенной форме избавиться от них тяжело. Кроме того, они часто приводят к бесплодию. Особенно опасна ВИЧ инфекция. Без антиретровирусной терапии она очень быстро приводит к необратимым последствиям и смертельному исходу.
Если у вас произошел половой акт без защиты, как можно раньше обратитесь к гинекологу. Врач скажет, когда и какие анализы нужно будет сдать, нужен ли профилактический курс антибиотиков. Отнеситесь к этому внимательно, ведь заразиться ИППП можно даже от с виду надежного партнера, который не подозревает, что он болен.
Также обращайте внимание на собственное самочувствие. Тревожными симптомами являются: боль внизу живота, сыпь в паховой области, необычные выделения из половых органов, боль либо неприятные ощущения при половом акте и мочеиспускании. Эти признаки служат поводом для немедленного обращения к врачу.

Как не забеременеть после незащищенного полового акта
Вероятность забеременеть после незащищенного полового акта зависит от того, в какую фазу менструального цикла состоялся половой акт. В среднем, вероятность забеременеть после одного полового акта составляет 25%, но если зачатие нежелательно, то это довольно большой риск. В целом, безопасных дней нет, риск при незащищенном половом акте есть всегда. Любая контрацепция, лучше прерывания беременности.
Контрацептивы, которые используются после полового акта, блокируют овуляцию. Следовательно, яйцеклетка не выходит из яичника, оплодотворения не происходит. Максимальная эффективность таких средств отмечается в первые трое суток после полового акта. Использовать их для предотвращения беременности после незащищенного полового акта чаще, чем один раз в течение цикла, не рекомендуется из-за увеличения риска ациклических кровотечений / кровянистых выделений.
Бытует миф об эффективности спринцевания в качестве средства защиты от нежелательного зачатия. На практике этот метод малоэффективен, поскольку сперматозоиды удерживаются на слизистой пробке в шейке матки. Кроме того, при использовании кислых или щелочных растворов есть большая вероятность уничтожения нормальной микрофлоры влагалища. Не стоит надеяться на этот метод, лучше воспользоваться современными средствами посткоитальной контрацепции, которые эффективны и безопасны.
К методам предотвращения беременности после полового акта без средств защиты относятся гормональные препараты и установка внутриматочной спирали (ВМС).
Для рожавших и делавших аборты женщин подходит ВМС. Если в течение 5 дней после интимного акта есть возможность обратиться к гинекологу для ее установки, можно воспользоваться этим методом. Он не только предотвратит зачатие в данный момент, но и защитит от него в будущем. Следует учитывать, что спираль нельзя использовать при воспалительных процессах в половых путях, а также молодым нерожавшим девушкам.
Таблетки для экстренной контрацепции относятся к гормональным средствам. Желательно заранее при посещении гинеколога попросить у него рецепт на таблетки для экстренной контрацепции, затем купить их в любой аптеке и всегда иметь под рукой на случай быстрого принятия мер по предотвращению нежелательной беременности. Метод отличается высокой эффективностью, безопасностью, доступностью и простотой применения.
Таблетки после незащищенного полового акта
Оплодотворение яйцеклетки происходит не сразу после полового акта. Процесс может длиться в течение нескольких дней. Это позволяет предотвратить беременность путем блокирования выхода из яичника яйцеклетки с помощью приема гормональных препаратов. Именно на этом и основано действие посткоитальных контрацептивов.
Современные препараты хорошо переносятся, имеют минимум противопоказаний. При их приеме в первые 72 часа вероятность зачатия составляет менее 2%. Чем раньше будут приняты эти препараты, тем выше их эффективность.
Прием посткоитальных контрацептивов не влияет на репродуктивную функцию. При желании уже в следующем цикле женщина может стать матерью.
После приема ТЭК нужно контролировать своевременность наступления менструации. Если в течение недели после положенного срока ее нет, необходимо обратиться за медицинской помощью для диагностики возможной беременности. Также показанием для обследования являются нерегулярные кровотечения и боли внизу живота.
Не нужно забывать, что Эскапел® и другие препараты на основе левоноргестрела не являются средствами для постоянной защиты от зачатия. Их можно принимать только в экстренных случаях. Для постоянной защиты следует использовать другие средства.
О контрацепции всегда нужно думать заранее, но, если по каким-либо причинам интимный акт без применения защиты произошел, нежелательное зачатие можно предотвратить с помощью современных безопасных средств. Таблетки экстренной контрацепции позволяют планировать свою жизнь, а не зависеть от случайностей.
Видео показания и противопоказания для прерывания беременности (аборта)
Редактор: Искандер Милевски. Дата обновления публикации: 17.1.2022
Стрессовые ситуации, обострение хронических заболеваний, игнорирование правил личной гигиены, частая смена партнёров, нарушение обменных и иммунных процессов, гормональный дисбаланс, микротравмы, химические и термические ожоги — всё это может спровоцировать развитие гинекологических заболеваний различной этиологии и симптоматики.
Необходимо внимательно относиться к своему организму, при возникновении проблем следует немедленно обращаться к специалисту, не занимаясь самолечением.
Воспаления влагалища, его слизистых оболочек и наружных/внешних половых органов одна из наиболее частых причин обращения к врачу-гинекологу.
По статистике, с этими заболеваниями сталкивается 60-65% [1] женского населения самого разного возраста.
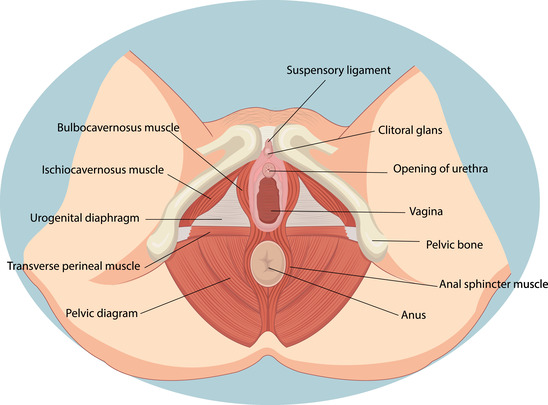
ОБЛАСТЬ ВОСПАЛЕНИЯ
Воспаления в интимной области могут охватывать наружные половые органы (вульва) и влагалище женщины как по отдельности, так и одновременно.
Какая область половых органов поражается зависит от типа заболевания, вида инфекции, здоровья, возраста и особенностей организма женщины.
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
О них и пойдет разговор в нашей статье. Читая информацию, не спешите ставить себе диагноз самостоятельно. Помните! Пока вас не осмотрел врач и не проведено обследование, вы не можете установить верный диагноз и назначить лечение, поэтому при появлении симптомов заболевания обратитесь к врачу.
Прочитав текст до конца, вы узнаете: как избежать заболевания, какие меры профилактики применять, как продиагностировать и как помочь организму быстрее выздороветь.
Диагностика проводится при помощи микроскопического исследования кожного покрова, с получением культуры дрожжеподобных грибков Candida.
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
выделения разного характера, неприятный запах. Их характер может существенно отличаться, зависит от заболевания и вида инфекции.
Они зависят от того, подвержена воспалению только вульва или задействованы ткани слизистой оболочки влагалища.
Несоблюдение правил гигиены (недостаточный или чрезмерный уход за половыми органами (частое, бесконтрольное спринцевание половых органов и влагалища), ношение синтетического белья, редкая смена прокладок и тампонов)
Травмы: аборт, жесткий половой акт, мастурбация, тесное белье, термические ожоги (горячая ванна), химические – спринцевание раствором марганцовки и другими агрессивными растворами;
Несвоевременное обращение к врачу, самолечение и игнорирование первых признаков заболевания (может привести к острой или хронической форме болезни и другим осложнениям).
Заболевание может развиться на фоне существующих предрасположенностей организма или в результате каких-либо изменений в его работе, а именно:
Заболевания, сопровождающиеся длительным течением, в том числе хронические: сахарный диабет, нарушение работы эндокринной системы, аллергия, онкология, авитаминоз, заболевания мочеполовой системы, болезни кожи (псориаз), лейкемия, заболевания желудочно-кишечного тракта, глисты, СПИД;
Лишний вес тела (ожирение), что приводит к увеличенному потоотделению и появлению кожных опрелостей в интимных местах;
Период менопаузы с 45 до 65 лет. Может развиваться на фоне гормональной недостаточности гормона эстрогена и атрофии поверхностного слоя влагалища;
Период беременности. Спровоцировать заболевание могут гормональные изменения, снижение общего иммунитета.
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
Микрофлора женских половых органов на 95-98% [6,7] состоит из полезных лактобактерий (бактерий семейства Lactobacillaceae, второе название — палочками Дедерлейна), их основная задача обеспечивать кислую среду во влагалище. Остальные 5-2% это условно-патогенные организмы, называемые условно-патогенная микрофлора.
Условно-патогенная микрофлора находится в организме в подавленном состоянии, стимулирует иммунитет и активизируется только при ослаблении иммунной системы, вызванной разнообразными факторами, в том числе перечисленными выше.
Большое количество лактобактерий в организме женщины свидетельствует о её здоровье; в случае сокращения этого количества и вытеснения полезных бактерий вредоносными микроорганизмами, у женщины будут возникать жалобы и проблемы, в том числе нарушение микрофлоры половых органов.
Важную роль в механизме возникновения патологических воспалительных процессов в половых органах женщины играет изменение микрофлоры половых органов в ответ на различные неблагоприятные воздействия.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
- мазок из влагалища с анализом на микрофлору и бактерии;
- забор материала на бактериальный посев,
- анализ по методу ПЦР, на присутствие венерических заболеваний;
- анализ крови и мочи;
- другие анализы - при необходимости, врач может назначить посев на гонококк и кольпоскопию, забор материала на гистологию, УЗИ.
- Назначается диета, подбираются витаминно-минеральные комплексы повышающие иммунитет.
- Если заболевание протекает в острой форме, женщине рекомендуется постельный режим.
- Весь период лечения обязателен половой покой (отсутствие интимной близости).
- Выписываются безрецептурные препараты для местного лечения (снижение очага воспаления в половых органах).
- смотрит результаты анализа на чувствительность к антибиотикам, какие бактерии или вирусы провоцируют заболевание в большей или меньшей степени;
- назначает программу лечения, состоящую из рецептурных и безрецептурных препаратов местного действия и орального применения. Подбор лекарственных средств, их концентрацию, длительность лечения врач определяет исходя из данных анализов и осмотра.
- выраженности клинических проявлений;
- возрастных особенностей;
- длительности течения заболевания наличия сопутствующих заболеваний и состояния иммунитета;
- метода контрацепции;
- наличия/отсутствия беременности или самой возможности того, что пациентка может быть беременной.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Для большинства заболеваний интимной зоны характерны ярко выраженные болезненные симптомы, лечение которых предполагает обязательную консультацию у врача-гинеколога. В целях предупреждения воспалений специалисты рекомендуют:
укреплять иммунитет. Фактором, укрепляющим иммунитет женщины, также будут систематические занятия спортом.

Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Ежедневно утром и вечером омывать половые органы, менять нижнее белье каждый день, не использовать ежедневные синтетические прокладки без необходимости, тампоны, во время месячных менять прокладки каждый 3-4 часа.
Не заниматься чрезмерной гигиеной. Вредно часто и бесконтрольно спринцевать (промывать) влагалище, особенно агрессивными растворами, что может привести к вымыванию хороших бактерий и размножению инфекции.
Спринцевание также может быть эффективной мерой профилактики и лечения воспалений вульвы и влагалища. Однако его необходимо применять как способ доставки лекарственного средства именно в период профилактики либо лечения заболевания, но не следует использовать его бесконтрольно и часто, если в этом нет необходимости. При спринцевании имеет значение степень орошения – равномерное, мягкое орошение (мягкий душ), чтобы избежать травмирования слизистой. Также должны применяться лекарственные препараты, которые показаны, не стоит использовать агрессивные средства, чтобы не навредить лактобактериям и микрофлоре влагалища.
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
При этом, существует ряд безрецептурных препаратов с широким спектром действия на грибы и бактерии, используя которые женщина получает возможность быстро облегчать болезненные симптомы и почувствовать себя хорошо.
В таких случаях удобно подобрать наиболее действенное и безопасное для здоровья средство. К ним относится Тантум Роза, который является безрецептурным, быстродейственным средством.

Тантум Роза - лекарственный препарат, разработанный на основе бензидамина (нестероидное противовоспалительное средство) с обезболивающим, антибактериальным, противогрибковым и антимикробным действием [4] .
Показания к применению: бактериальный вагиноз, вульвовагинит, цервиковагинит, профилактика послеродовых осложнений, а также послеоперационных инфекционных осложнений. Применяется интравагинально; дозировка устанавливается специалистом.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Благодаря действию активного вещества бензидамина подавляет болезнетворные бактериальные и грибковые микроорганизмы. Бензидамин действует на причину воспаления, уменьшает патологические выделения [9] .
Действует избирательно, подавляя только заражённую микрофлору влагалища - болезнетворные микробы и бактерии, сохраняя жизнь полезным лактобактериям.
Применение препарата Татнум Роза при комплексном лечении заболеваний снижает риск повторных заболеваний.
В состав Тантум Розы также входит масло розы, дополняющее терапевтические эффекты препарата приятной свежестью и ароматом розы.
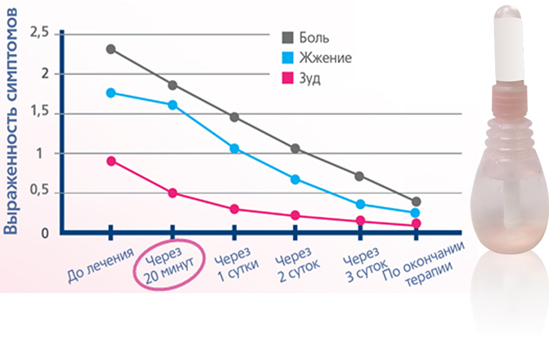
Показания к применению
Тантум Роза помогает при вульвитах, кольпитах, любых видах вульвовагинитов, неспецифическом бактерильном вагинозе. В зависимости от вида возбудителя используются разные курсы лечения препаратом Тантум Роза.
Препарат Тантум Роза может применяться без возрастных ограничений, а также на любом сроке беременности и грудном вскармливании [5] , что расширяет сферу его применения.
Технология проведения процедуры
Процедуру желательно проводить лежа, чтобы препарат дольше находился во влагалище (несколько минут). Процедуру можно проводить либо в ванне, либо с использованием впитывающей салфетки, либо в душе.
Важно использовать весь объем разового спринцевания, чтобы препарат успел проникнуть и в слизистую и в подслизистый слой.
Рекомендуемые дозы и курс лечения [5]
- При бактериальном вагинозе: 1-2 раза/сутки в течение 7-10 дней.
- При специфических вульвовагинитах (в составе комплексной терапии): 2 раза/сутки 3-5 дней.
- При неспецифических вульвовагинитах и цервиковагинитах любой этиологии, включая вторично развившиеся на фоне химиотерапии и радиотерапии: 2 раза/сутки не менее 10 дней.
- При профилактике родовых и постоперационных осложнений дозировка устанавливается специалистом.
Важно не прекращать применения препарата Тантум Роза, почувствовав облегчение, и провести соответствующий полный курс лечения.
Широкие возможности применения Тантум Розы при любом виде воспаления вульвы и влагалища делают его препаратом первой помощи при интимном дискомфорте в женской аптечке.
ЛИТЕРАТУРА
[1] Прилепская В.Н., Абакарова П.Р., Мухамбеталиева Д.Д. Вульвовагинальные инфекции и женское здоровье // Эффективная фармакотерапия. 2020. Т. 16. № 7. С. 40–46.
[3] Памела, Патрик Новотны Женщинам о половых инфекциях / Памела Патрик Новотны. - Москва: Крон-Пресс, 1995.
[4] Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J. Gun Invest 2001; 4(2): 99-105.
[5] Согласно инструкции по медицинскому применению препарата Тантум Роза. Рег. Номер: П N014275/01-2002, П N014275/02.
[6] Кузнецова И.В. Вопросы диагностики и лечения инфекционных заболеваний влагалища. // Эффективная фармакотерапия. 2016. № 14. С. 12–21.
[7] Слукин П.В., Фурсова Н.К., Брико Н.И. Антибактериальная активность бензидамина гидрохлорида против клинических изолятов бактерий, выделенных от людей в России и Испании. Эпидемиология и вакцинопрофилактика. 2018 №6.
[9] Magliano E. et al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; XI(2): 151-156.
[10] Kosian K et al. Therapeutische Aspekte vaginaler und zervikaler Infektionen bei adjuvanter Benzydaminapplikation. Der Frauen arzt 221/1992.
[11] Инфекционно-воспалительные заболевания женских половых органов: общие и частные вопросы инфекционного процесса: учебное пособие / С. В. Рищук, Е. И. Кахиани, Н. А. Татарова, В. Е. Мирский, Т. А. Дудниченко, С. Е. Мельникова. — СПб.: Изд-во СЗГМУ им. И. И. Мечникова, 2016. — 84 с


Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Мы выбрали 22 основных вопроса про простатит и его лечение. Все ответы написаны нашим ведущим специалистом в области мужкого здоровья, врачом-андрологом Сперанским Алексеем Геннадьевичем. Надеемся, что данная статья поможет вам и даст необходимые ответы на ваши вопросы.
Краткое содержание статьи:
Симптомы простатита: боль, жжение, выделения, резь, недержание
Симптомы при простатите чаще всего бывают 3х видов:
- нарушение мочеиспускания: затрудненное, учащенное, ночное мочеиспускание.
- болевые симптомы: боль в промежности,внизу живота, в паху. Боль может иррадиировать (отдавать) в мошонку или в крестец.
- смешанная форма, при которой присутствуют и нарушения мочеиспускания, и боль.
Причины возникновения простатита?
При бактериальном простатите
Инфекция попадает в предстательную железу из соседних органов:
- по кровеносным и лимфатическим сосудам из удаленного воспалительного очага (тонзиллит, гайморит, кариес).
Самой частой бактерией, выявляемой при простатите, является: кишечная палочка, клебсиелла, протеус, стафилококк золотистый, энтерококк.
Обсуждается роль инфекций, передающихся половым путем: хламидий, микоплазм, трихомонад.
Активность и, соответственно, проявления воспалительного процесса зависит от свойств микроорганизма, от состояния органов малого таза, их кровообращения, сопутствующих заболеваний и других предрасполагающих факторов.
При не бактериальном простатите
Важную роль играют застойные явления. Нарушение кровотока вызывает отек, экссудацию тканей простаты и создает условия для развития воспалительного процесса, не связанного с бактериальным агентом.
ЗППП и простатит
Вопрос о причастности инфекций, передающихся половым путем, к развитию простатита широко обсуждается в научных медицинских кругах. Единого мнения на этот счет нет.
Мы относимся себя к сторонникам прямой связи между инфекциями, возникновением и течением простатита.
Чем опасен простатит?
Простатит не представляет угрозы для жизни пациента, процесс носит хронический характер, ухудшающий качество жизни.

Начинающийся простатит. Как определить? Первые признаки
Первыми признаками простатита является изменение характера мочеиспускания: затрудненное, учащенное мочеиспускание, частые позывы к мочеиспусканию особенно ночью. Дискомфорт при мочеиспускании и боли разной интенсивности в паховой области.
Возраст простатита? Эта болезнь молодых и/или старых?
Простатит является воспалительным заболеванием, поэтому может иметь место в любом возрасте. А вот аденома или гиперплазия предстательной железы – это заболевание возрастное у мужчин после 50 лет и связано с развитием доброкачественной опухоли предстательной железы.
Хронический простатит. Возможно ли вылечить?
Наличие диагноза хронического простатита подразумевает наличие изменений в структуре тканей железы, которые остаются пожизненно. Как любое хроническое заболевание, простатит протекает чередованием периодов обострения и ремиссии – периода, когда пациента ничего не беспокоит. Периоды ремиссии при правильном лечении и образе жизни могут быть очень продолжительными, а жалобы не беспокоить пациента больше никогда.
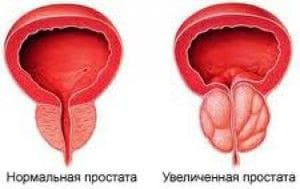
Бактериальный и другие виды простатита
Существуют различные классификации, самая часто используемая разработана в Институте Здоровья США в 1995 году:
Категория I. Острый простатит.
Категория II. Хронический бактериальный простатит.
Категория III. Не бактериальный простатит/Синдром хронической тазовой боли - не имеющий очевидных признаков инфекции и продолжающийся 3 месяца и более.
- Подкатегория III А. Синдром хронической воспалительной тазовой боли (с лейкоцитами в секрете простаты и выделением возбудителя).
- Подкатегория III Б. Синдром хронической не воспалительной тазовой боли (без лейкоцитов в секрете простаты).
Категория IV. Бессимптомно протекающий простатит (с лейкоцитами в секрете простаты, но без жалоб).
Для простоты понимания классификацию можно представить из 3х видов:
Острый простатит – протекает с выраженными болями, повышением температуры тела , нарушением мочеиспускания. В секрете простаты – большое количество лейкоцитов, что говорит о явном воспалительном процессе. Возникает, как правило, впервые у данного пациента. Если данные симптомы возникают у пациента с хроническим простатитом, то их относят к обострению хронического простатита.
Хронический бактериальный простатит – периодически беспокоящие пациента симптомы, как правило, менее выраженные, чем при остром простатите. При диагностике также повышение лейкоцитов в секрете простаты, удается выявить возбудителя воспаления.
Самым проблемным для диагностики, является не бактериальный простатит , или так называемый синдром хронической тазовой боли. Это связано с тем, что жалобы очень похожие на простатит, но связанные с заболеваниями других органов и систем, при которых не удается обнаружить признаков воспаления и патогенных бактерий: спазм тазовых мышц, нарушение взаимодействия между мышцами мочевого пузыря и его сфинктера, анатомические нарушения – стриктуры (сужения) уретры, приводит к воспалению за счет повышения давления внутри долек предстательной железы.
Кто лечит простатит - андролог или уролог?
Простатит лечит и уролог, и андролог.
Андролог – это уролог, имеющий специализацию по болезнями мужской половой и репродуктивной сферы.
Методы и схемы лечения простатита
Все схемы лечения предстательной железы состоят из препаратов:
- препаратов, улучшающих сокращение простаты и мочевого пузыря с одновременным расслаблением сфинктера.
Хорошие результаты дает одновременное назначение лекарственных средств и физиолечения (массаж простаты, комплексы для лечения простатита - Андрогин, Аэлтис и другие).
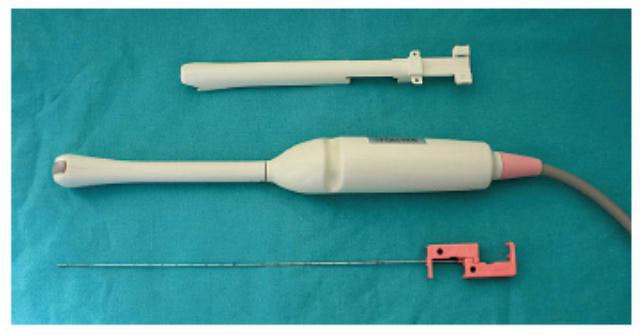
Какие анализы сдаются при простатите?
Для диагностики простатита требуется консультация уролога (андролога) с целью сбора жалоб пациента, истории болезни, микроскопия секрета простаты и ультразвуковая диагностика.
Для диагностики используется трансректальное ультразвуковое исследование предстательной железы (ТРУЗИ) и секрет предстательной железы, получаемый после массажа простаты, для микроскопического исследования.
Дополнительно может использоваться посев секрета предстательной железы на бактериальную флору с определением чувствительности высеянной микрофлоры к антибиотикам.
Хирургические вмешательства и операции при простатите
При простатите операции практически не применяются. За исключением абсцесса простаты - процесса, при котором формируются очаги с гнойным содержимым.
Можно ли вылечить простатит самому?
При наличии выраженных симптомов, лучше лечиться у специалиста, временной фактор играет большое значение при лечении, так как, чем дольше протекает воспаление, тем больше вероятность необратимых изменений в органе.
А вот профилактикой лучше заниматься самому, ни один врач за Вас это не сделает.
Избегайте переохлаждений, застойных явлений при длительном сидении, инфекций, передающихся половым путем, нерегулярной половой жизни - все это путь к эффективной профилактике простатита.
Лекарства от простатита: финалгон, витапрост, простамол, цефтриаксон, доксициклин, омникс и другие
Лекарства для лечения простатит делятся на группы по механизму действия:
Антибактериальные средства (антибиотики) назначаются только при наличии поставленного диагноза: хронический бактериальный простатит. Чаще всего применяются фторхинолоны, макролиды и группа препаратов доксициклина.
Альфа-адреноблокаторы: назначаются для восстановления нарушенного мочеиспускания, усиливая сокращение мочевого пузыря и расслабляя его детрузор.
Многочисленная группа биогенных стимуляторов и растительных препаратов: свечи витапрост, простатилен, простамол.
Эффективное лечение возможно только при правильно поставленном диагнозе, так как нет универсальных лекарств, при всех видах простатита. Зачастую пациенты принимают препараты для лечения простатита, при наличии у них совсем другого заболевания, но имеющего сходные симптомы.

Орехи, коренья, петрушка, огурец, мед, пчелы, пиявки и другие народные методы лечения простатита
Народные способы лечения имеют право на существование, но надо понимать, что подобрать народный способ, который подойдет Вам, очень непросто. По запросу лечение простатита народными способами поисковик выдает 70 млн. результатов.
Народные способы никто не исследовал на эффективность. То, что помогло одному пациенту при таком лечении (и это ли помогло) вовсе не означает, что поможет Вам.
Обострение простатита после лечения. Ремиссия, рецидив
Все хронические воспалительные процессы имеют периоды обострения и ремиссии, когда пациента ничто не беспокоит. Продолжительность ремиссии может быть разной и зависит от многих факторов, в том числе и от того, проводит ли пациент профилактическое лечение. Пациенты, которые периодически проводят профилактическое лечение, не дожидаясь ухудшения самочувствия, имеют, как правило, более редкие обострения.

Массаж предстательной железы в домашних условиях. Всегда ли необходим массаж при простатите?
Массаж предстательной железы можно делать и в домашних условиях, если Вы женаты на медсестре урологического кабинета. Любая медицинская манипуляция имеет свои тонкости и нюансы. Определить же показания к этой процедуре может только врач, так при некоторых заболеваниях: аденома предстательной железы ( при наличии острой задержки мочи) массаж простаты не желателен, а при опухолях – противопоказан.

Алкоголь и простатит
Алкоголь, сам по себе, не вызывает развитие простатита, но является фактором, усиливающим застой и отек предстательной железы и, тем самым, способствующим его развитию.
Половая жизнь и простатит
Между интенсивностью половой жизни и заболеванием простаты имеется прямая связь. При длительных воздержаниях в простате возникают явления застоя, что ухудшает обменные процессы, и нарушает микроциркуляцию крови, способствуя развитию воспалительных процессов. Для здоровья предстательной железы более важна регулярность, чем интенсивность половых контактов. Чрезмерные половые контакты, особенно с разными партнершами и незащищенные от инфекций, самый быстрый путь к простатиту.

Влияет ли простатит на женщин?
Влияние на здоровье женщины при простатите у партнера, безусловно, имеется. Простата совместно с семенными пузырьками вырабатывают жидкую составляющую спермы, которая при половом акте попадает в половые пути партнерши. Основной опасностью может являться наличие инфекции, передаваемой половым путем или бактериального простатита, что может спровоцировать воспалительные заболевания у женщины.
Беременность и простатит
Так как предстательная железа вырабатывает жидкую часть спермы, содержащую питательные вещества для сперматозоидов, то часто при простатитах отмечается снижение качества спермы, затрудняющее наступление беременности.
Профилактика. Что делать, чтобы не было простатита?
Профилактика напрямую связана с климатом, в котором живет пациент, и его профессией.
Профилактика простатита заключается в избегании и минимизации факторов, способствующих развитию простатита. Необходимо избегать переохлаждений, чередовать сидячую работу с периодами физической активности. Важным при простатите является регулярная половая жизнь.
Если у вас остались вопросы или хотите записаться на консультацию к врачу позвоните нам по телефону: 8 965 873 68 67 или запишитесь онлайн
Читайте также:

