Зеленая рвота у ребенка при отравлении
Обновлено: 24.04.2024
Виды рвоты у детей. Причины рвоты у ребенка
Чаще рвота возникает у детей раннего возраста, что, очевидно, связано с недостаточным формированием рвотного центра и мышечного аппарата глотки, пищевода и желудка. Обычно рвоте предшествует тошнота, однако возможно и слонтанное ее развитие. Разпичают следующие виды рвоты
- срыгивание у грудных детей - сбрасывание небольших количеств пищи (30-50 мл) обычно через 30-60 мин поспе кормления,
- обильная рвота - опорожнение желудка под значительным давлением, большое количество рвотных масс (50-100 мл у грудных детей, в старшем возрасте значительно больше) Это наиболее часто встречающийся вид рвоты;
- спастическая рвота ("фонтаном") - содержимое желудка извергается под сильным давлением в виде фонтана или струи на расстояние до 50 см; типична для пилоростеноза;
- атоническая рвота - вялое вытекание лиши или ее слабое извержение; ха~ рактерно для нарушений функции пищевода и атонии желудка
Важное диагностическое значение могут иметь следующие особенности рвотных масс
- кислый запах и кислая реакция субстанции указывают на извержение массы из желудка, а не из пищевода;
- примесь желчи характерна для массы из среднего отдела двенадцатиперстной кишки и из желудка при дуоденогастральном рефлюксе;
- примесь слизи - признак поражения слизистой оболочки желудка;
- примесь кала и каловый запах отмечается при кишечной непроходимости с низко расположенным стенозом кишки.
- тухлый залах рвотной массы может указывать на процессы гниения,
- пенистый вид и "винный запах", большое количество пузырьков газа в рвотных массах появляется при процессах брожения, что типично для синдрома мальабсорбции. Описаны случаи пенистой рвоты при отравлении моющими средствами (стиральный порошок, шампунь и др.);
- примесь крови в рвотной массе (гематемеэис) может быть обусловлена различными причинами.
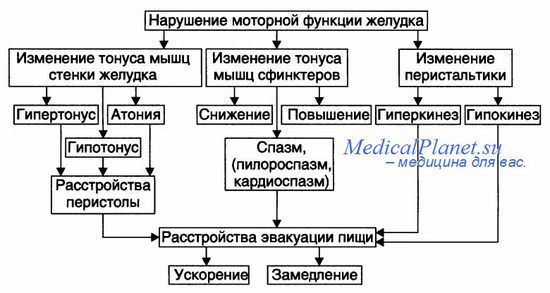
Рвота при поражении желудка разнообразна, что зависит от причины ее вызвавшей При гипертрофическом стенозе привратника (пилоростенозе), примерно через полчаса после кормления, возникает рвота струей ("фонтаном") большим количеством остаточной пищи из желудка Изверженные массы содержат молоко, желудочный сок, слюну, слизь, но никогда не содержат желчь V ребенка сохраняется аппетит В отличие от пилоростеноза при пилороспазме отмечается частая рвота небольшим количеством желудочного содержимого или съеденной пищей
При хроническом гастрите рвота возникает вследствие плохой переносимости грубой, непережеванной пищи, после приема пищи на фоне чувства переполненного желудка, болей в животе. Рвотные массы содержат съеденную пищу, значительное количество слизи. В тоже время у детей с хроническим гастритом при несостоятельности привратника рвота, в основном, возникает утром натощак, содержит большое количество слизи, желчь. Такая рвота стимулируется интенсивным забросом агрессивного дуоденального содержимого в желудок. При хроническом гастрите рвота приносит облегчение больному.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Ротовирус у ребенка - как правильно лечить? Частый понос и рвота у детей
Еще недавно основным сезоном развития инфекции считался период с октября по март месяцы, а сейчас более 25% родителей, отдыхавших на морских курортах вместе с детьми, надолго запоминают летний отдых как неприятный период, когда их ребенок капризничал и плакал из-за болей в животе, сильного поноса и рвоты во время поездки. Размножению вирусов кишечной инфекции способствует массовое скопление людей на пляжах, зараженность микробами морской воды и несоблюдение правил гигиены.
Ротовирус - самая распространенная разновидность острой кишечной инфекции, который был открыт лишь в 1973 году. До этого любое заболевание, сопровождаемое сильным поносом, рвотой, насморком и высокой температурой называли кишечным гриппом. Поэтому некоторые педиатры до сих пор называют ротовирусную инфекцию "кишечный" или "желудочный" грипп, несмотря на то, что вызывается это заболевание совсем другим видом вируса, чем известный всем грипп.
Ротавирус есть везде, не только в жарких странах, но и в холодных. Отличается он высокой заразностью. Стоит заболеть одному ребенку, как в опасности оказывается весь детский сад. Передается ротавирус не только воздушно-капельным путем, как вирусы гриппа, но и через посуду, игрушки и продукты. Он легко переносит горячие температуры, замораживание и хлорирование, поэтому летом заражаются им чаще всего во время купания в бассейнах, несмотря на то, что вода в них подвергалась дезинфекционной обработке. Кстати, устойчив ротовирус и к мылу, поэтому вопреки убеждению многих считать его "болезнью грязных рук" неправильно.

Заболеть ротовирусной инфекцией могут не только дети, но и взрослые. Достаточно выпить или съесть что-то зараженное или пообщаться с инфицированным человеком. Часто вместе с ребенком заболевают и родители, несмотря на уже имеющийся иммунитет. Причём, если для взрослого человека эта болезнь хоть и неприятна, но не опасна, то дети переносят его очень тяжело. Особенно опасно заражение ротовирусом для грудных детей, последствия обезвоживания из-за сильной диареи для них могут быть катастрофическими.
Из-за острой диареи, рвоты и, как следствия, обезвоживания, дети могут потерять более 15% веса, что указывает на то, что лечение ротовирусной инфекции проводилось неправильно. Зачастую педиатры, выслушав жалобы родителей о том, что ребенок ночью поносил, утром встал вялый, отказывался есть и пить, а после того, как он выпил стакан воды, его сразу вырвало, привычно ставят ему диагноз отравление и назначают лечение, которое может быть неэффективным при ротовирусной инфекции.
Ротавирус попадает через желудок в кишечник и поражает его клетки, в результате чего снижается их способность расщеплять и всасывать питательные вещества. Продукты жизнедеятельности микробов, пораженные клетки и токсины, оккупируют желудочно-кишечный тракт и приводят к интоксикации, что и становится причиной многократного поноса в дуэте с частой рвотой, отсутствия аппетита и слабости.
На протяжении 3-8 суток после заражения ротовирус изматывает ребенка приступами рвоты и жидкого поноса до 3-15 раз в сутки, схваткообразными болями в животе, общим недомоганием и слабостью. У детей при ротовирусе часто наблюдается повышение температуры до 39°C и выше, тогда как у взрослых жара обычно не бывает.

Если врач назначил для лечения ротовирусной инфекции антибиотики, то это говорит о его некомпетентности. Антибиотики при вирусных инфекциях не помогут. Ни в коем случае нельзя поить ребенка и слабым раствором марганцовки, как советуют многие бабушки и народные целители. Кристталлы марганцовки разъедают желудок и могут привести к необратимым последствиям. Правильное лечение ротовируса у детей состоит из следующих этапов:
1. Регидратация. Обычно для регидратации используют слабый солевой раствор или препараты типа Регидрона. В домашних условиях готовят этот раствор следующим образом: на 1 литр кипяченной воды добавляют 4 столовых ложки сахара, одну чайную ложку соли и одну чайную ложки соды. При этом детям младше 1 года разрешается пить этот раствор не более полстакана за один раз во избежание усиления рвоты.
2. Прием сорбентов. Сорбенты - препараты, удаляющие из организма возбудителей инфекции и продукты их жизнедеятельности. К ним относятся Активированный уголь, Энтеросгель и Смекта. Дозы приема сорбентов для детей должен назначить врач или они указываются на упаковке. Активированный уголь принимают обычно из расчета 1 таблетка на 10 кг веса человека.
3. Применение лекарственных препаратов. Боли в животе и высокую температуру при ротовирусе терпеть не стоит. При слишком сильных болях в животе можно дать ребенку таблетку Но-шпы, а для маленьких малышей её применяют в растворе. Сбивать температуру ниже 38 градусов, если ребенок переносит ее нормально, не следует. Дело в том, что вирусы погибают лучше и хуже размножаются в нагревшем организме. В случае, когда ребенок не может спать и есть из-за высокой температуры, необходимо ему дать привычные жаропонижающие средства. Например, Парацетомол, Панадол, детский сироп Нурофен или свечи Цефекон.
4. Обильное питье. Принимать препараты от поноса при ротовирусной инфекции неправильно. Ведь частые поносы - это жизненно необходимая реакция организма, с помощью которой из организма выводятся продукты интоксикации. Жидкий стул способствует естественному очищению организма, однако он может вызвать обезвоживание. В этом и заключается основная опасность кишечного гриппа. Чтобы не допустить обезвоживания, поить ребенка при ротовирусной инфекции надо часто и понемногу. Большой объем жидкости спровоцирует рвоту. Лучше всего давать ребенку пить крепкий чай, минеральную воду без газа или простую воду. Газированные напитки, соки, молоко и молокосодержащие продукты употреблять при кишечной инфекции не рекомендуется.
5. Прием пробиотиков. Выздоровление при ротовирусе наступает через 5-12 дней. После болезни вырабатывается иммунитет к штампу вируса, но непродолжительный. От повторного заражения ротовирусной инфекцией никто не застрахован, хотя следующее заболевание уже будет переноситься легче. Поэтому очень важно своевременно подготовить организм ребенка к дальнейшим атакам вирусов. Для этого после снижения основных симптомов болезни надо принимать пробиотики, чтобы восстановить микрофлору кишечника. Обычно для этого назначают Линекс, Бифиформ, Аципол и Бактисубтил. Они обладают противомикробным и противовоспалительным действием, и в короткое время восстанавливают полезную микрофлору в кишечнике. Во время болезни принимать пробиотики бесполезно, при частых поносах они выводятся из организма транзитом.

К сожалению, пищевое отравление у детей — довольно распространенный диагноз. Неокрепший организм ребенка больше подвержен поражению токсинами микробов и химических веществ чем организм взрослого. О том как выявить у ребенка пищевое отравление и что предпринять в таком случае читайте в нашей статье.
Виды пищевых отравлений
Пищевое отравление – это острые симптомы, возникающие у человека в результате попадания в организм недоброкачественных продуктов питания.
По своей природе различают два больших класса пищевых отравлений:
Микробы активнее вырабатывают токсин, если нарушен температурный режим хранения. Отсюда важность хранения пищи в холодильнике, а не при комнатной температуре. Тем более в жару.
В разных продуктах питания токсины вырабатываются с разной скоростью. Поэтому сроки годности продуктов разные. И соблюдать их важно. Очень быстро микробы начинают вырабатывать токсины в молочных и мясных продуктах: заварном креме, сметане, мясном фарше. Чем больше бактерий попало в пищу, тем больше токсинов они выработают. Поэтому так важна чистота производства. Сюда же относится и профилактика бактериальных инфекций у персонала, производящего продукты питания.
Немаловажна и правильная термическая обработка пищи. При недостаточно высоких температурах или слишком коротком времени тепловой обработки в готовом продукте микробы не погибают. Особенно опасны в этом плане куриные яйца. Приготовление детям блюда из сырых или полусырых яиц недопустимо: гоголь-моголь, яйцо всмятку или яичница с непрожаренным желтком. Недопустимы недостаточно обработанные мясные продукты: непроваренные котлеты, крупные куски мяса.
Отдельно стоит упомянуть о консервах. При нарушении технологии производства или повреждении целостности упаковки в них могут развиваться очень опасные грамотрицательные микробы: клостридии. Они вызывают тяжелое заболевание – ботулизм. Ботулотоксин в первую очередь поражает нервную систему, вызывая тяжелые неврологические нарушения: выраженную мышечную слабость, утерю приобретённых навыков, слабый плач, острый запор, урежение дыхания вплоть до его остановки.
Дети чаще всего ботулизмом заражаются при употреблении мёда. Большое количество научных статей посвящено этой проблеме, так как во всем мире мёд считается хорошим средством для лечения простудных заболеваний у детей. Медицинское сообщество сошлось во мнении, что мёд категорически запрещен детям до года. Их желудок не может вырабатывать достаточное количество кислоты, чтобы убить споры клостридий. И должен приниматься с осторожностью в дошкольном возрасте.
2. Отравление неинфекционное или токсическое. Ядами, химическими элементами, несъедобными растениями или грибами. Продукты, зараженные химическими элементами, например, тяжелыми металлами, в массовом производстве – редкость. Сырье на крупных заводах проходит проверку на качество. А вот употребление детьми несъедобного, особенно маленькими, встречается относительно часто. Дети могут пожевать опасную траву. Например, лютик, дурман или белладонну. Съесть несъедобную ягоду или гриб.

Педиатр расшифрует анализы в режиме онлайн звонка в приложении Zoom или WhatsApp.
- подробное пояснение врача педиатра.
- альтернативное мнение компетентного специалиста по расшифровке анализов.
- возможность задать вопросы врачу, касающиеся результатов анализов.
Симптомы пищевых отравлений ребенка
Симптомы пищевой токсикоинфекции развиваются очень быстро. От 30 минут до 8 часов после употребления испорченного продукта.
Симптомы, которые могут выявить родители:
- самый частый симптом тошнота и рвота. Рвота может быть один или несколько раз. Может быть многократной и изматывающей;
- вслед за рвотой появляется диарея. Стул становится жидким и частым. Иногда до 10-15 раз в сутки;
- боли в животе не всегда бывают при пищевом отравлении. Но, иногда они очень выраженные, схваткообразные. Дети дошкольного возраста не могут четко показать место, где болит. Показывают обычно в районе пупка. Дети постарше, обычно показывают верхние отделы живота или чуть ниже. Из-за острого начала и выраженных болей, можно перепутать токсикоинфекцию с хирургической болезнью. Иногда без консультации хирурга не обойтись;
- повышение температуры встречается реже рвоты, диареи и болей в животе. Чаще всего температура поднимается не выше 37,5*С. Иногда она достигает высоких цифр – 38,5 – 39*С. Но никогда при отравлении она не длится долго. Не дольше одного-двух дней;
- бледная кожа, иногда с синевой вокруг глаз и рта;
- холодный пот;
- язык сухой, с белым налетом;
- боли в верхнем отделе живота при прощупывании;
- Кроме того, ребенка может беспокоить слабость, головная боль, общее недомогание.
Рвота и частый жидкий стул особенно опасны у малышей, т.к. у них быстро наступают симптомы обезвоживания. Дети старшего возраста и взрослые, как правило, переносят симптомы отравления относительно легко и в течение короткого времени.
Симптомы, которые может выявить врач:
- пульс уряжается;
- тоны сердца становятся глухими;
- у деток старшего возраста давление будет несколько снижено.
Мамам детей до года особенно важно знать симптомы обезвоживания. При появлении этих симптомов нужно оказать первую помощь и показать малыша врачу как можно быстрее.
Симптомы выраженного обезвоживания:
- снижение частоты мочеиспусканий, относительно обычного. Меньше пяти раз за сутки – критический показатель;
- язык становится сухой и обложенный белым налетом;
- губы трескаются;
- кожа сухая, бледная, морщиниста;
- большой родничок западает;
- ребенок выраженно вялый, сонливый, заторможенный;
- плачет без слез или почти без слез.
Несколько сложнее обстоят дела с отравлением ядовитыми растениями. Симптомы отравления травами и грибами зависят от конкретного вида растения. Не всегда мама сразу может понять, что происходит с ребенком. Есть растения, которые вызывают ожоги при попадании на слизистые. Такое отравление распознать проще. Ребенка беспокоит острая боль почти сразу. Слизистая полости рта отечная, ярко-красная, иногда с волдырями и язвами.
Есть растения, которые вызовут симптомы только через некоторое время после попадания в организм. Это могут быть нарушения со стороны желудочно-кишечного тракта: тошнота, рвота, диарея. Дыхательные нарушения: одышка, затрудненное или редкое дыхание. Сердечно-сосудистые: снижение частоты пульса и давления. Неврологические: судороги, потеря сознания, головокружение и головные боли.
Отдельно хотелось бы сказать об отравлении растениями, содержащими алкалоиды группы атропина. К ним относят белладонну, дурман, скополию, белену и др. Характерными симптомами отравления такими растениями будут: возбуждение, учащение пульса, повышение давления, расширение зрачков.
Отравления химическими элементами при употреблении пищи встречается редко. Отдельно стоит упомянуть случаи, когда маленькие дети проглатывают бытовую химию, мыло, марганцовку, ополаскиватель для белья, спирт, уксус и подобное. К сожалению, такие отравления совсем не редкость. И они способны приводить к плачевным последствиям. Маме маленького ребенка стоит строго следить за тем, чтобы потенциально опасные жидкости хранились в недоступных для детей местах.
Обследование
Для того чтобы доктор поставил диагноз “пищевое отравление”, как правило, достаточно внимательно опросить родителей и осмотреть ребенка. Иногда доктор может дополнительно назначить:
- анализ крови, чтобы посмотреть не вызваны ли симптомы бактериальной или вирусной инфекцией;
- анализ кала, чтобы исключить инфекцию, вызванную патологическими бактериями;
- если потребовался осмотр хирурга, то он тоже может назначить дополнительное обследование.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Что делать при пищевом отравлении у ребенка
Что же делать при пищевом отравлении у ребенка? Первая помощь при пищевом отравлении средней и тяжелой степени – промывание желудка. У детей лучше не проводить эту процедуру самостоятельно, а обратиться за помощью к специалистам. Обычно промывание делают раствором гидрокарбоната натрия или перманганата калия до чистых промывных вод.
Категорически запрещается самостоятельно промывать желудок детям до годовалого возраста. Ребенок может захлебнуться. Нельзя делать промывание детям с отравлением химическими веществами (щелочами или кислотами) и растениями, сок которых способен вызвать ожог. При повторном прохождении через пищеварительный тракт, уже в обратном направлении, они вновь повредят слизистую.
Следующим шагом при пищевой токсикоинфекции, либо в ситуации ее легкого течения, будет применение адсорбентов.
Это вещества, которые собирают на своей поверхности токсины и яды, попавшие в организм. Есть два основных правила применения таких препаратов. Лекарство должно приниматься дробно: часто и маленькими порциями. Так ему удастся собрать максимальное количество токсина.
Применение адсорбента должно быть кратковременным. Не дольше 4-5 дней. Длительное употребление подобных препаратов у грудных детей приводит к чрезмерному уплотнению кала и образованию каловой пробки. Диарея может смениться болезненным запором.
Очень важный пункт лечения – отпаивание ребенка, особенно маленького ребенка. Для грудных детей рекомендуют частое прикладывание к груди, допаивание водой. Существуют специальные растворы для восполнения потерь жидкости. Они продаются в виде порошков, которые разбавляются водой. Употребляя их, ребенок восполняет потерю не только жидкости, но и микроэлементов, сахаров. После 3 лет, даже отпаивание обычной водой, слабым чаем, компотом вполне эффективно.
Согласно последним клиническим исследованиям применение антибиотиков и антисептиков при токсикоинфекции не эффективно. В период выздоровления важное значение имеет соблюдение диеты – употребление легкоусвояемой пищи, небольшими порциями. Добавление витаминов и микроэлементов.
Первая помощь при отравлении химическими веществами и ядами должна проводиться специалистами. В таких случаях них применяются антидоты.
При подозрении на ботулизм врачи применяют антитоксическую сыворотку.
Возможные последствия пищевых отравлений у детей
Как правило, пищевая токсикоинфекция, хотя и имеет яркие симптомы, заканчивается быстро и без последствий. Обычно уже на 3-4 день ребенку становится гораздо легче. В редких случаях у маленьких детей может развиться шоковое состояние в результате острой потери жидкости. У детей с тяжелой фоновой хронической патологией может развиться выраженное воспаление.
Несколько сложнее обстоят дела с отравлением химическими веществами и ядами. При несвоевременном оказании помощи или большом количестве отравляющего вещества, могут сохраниться поражения желудочно-кишечного тракта, центральной нервной или сердечно-сосудистой системы. Выраженность их зависит от многих факторов.
Ботулизм опасное заболевание. По данным современной литературы, до 10-20% случаев оканчиваются летальным исходом. Часты осложнения со стороны нервной системы.
Выводы
Несмотря на то что в большинстве случаев пищевое отравление имеет выраженную симптоматику, проходит оно относительно быстро и бесследно. Однако, у маленьких детей оно может иметь выраженные последствия. Поэтому так важно следить за тем, что ест и пьет грудной ребенок.
Ротавирус у ребенка – острое инфекционное заболевание, при котором преобладают симптомы желудочно-кишечного расстройства, интоксикация, лихорадка, возможны катаральные явления. По-другому болезнь еще называют кишечным гриппом.
Поражаются преимущественно дети в возрасте 6 месяцев – 5 лет. Возбудителем является РНК-содержащий ротавирус, который передается от больных людей или бессимптомных носителей. У взрослых и детей старшего возраста болезнь протекает в легкой или скрытой форме, часто расценивается как пищевое отравление и проходит без лечения.
Чем младше ребенок и слабее его иммунная система, тем чаще ротавирус у ребенка сопровождается обезвоживанием, многократной рвотой, поносом. Определить признаки ротавируса у детей и понять, чем его лечить, поможет врач-педиатр.
Причины ротавирусной инфекции у детей

Причина ротавирусной инфекции у ребенка – попадание в организм вируса. Путей заражения несколько:
Часто бывают вспышки ротавируса в детских коллективах – в садиках, яслях, школах, больницах, лагерях. Болеют ротавирусным энтеритом в основном в холодное время года, с весны до осени. От заражения вирусом до появления клиники проходит 1–4 дня.
Чем опасна ротавирусная инфекция для детей в возрасте до 5 лет?
У дошкольников заболевание протекает со значительным повышением температуры. Ротавирус поражает клетки кишечника и желудка, происходит разрушение ворсинок, нарушается функция пристеночного пищеварения и всасывания в тонкой кишке. Из-за этого в просвет ЖКТ секретируется большое количество воды, не усваиваются питательные вещества, теряются электролиты.
Так как ротавирус у детей протекает с высокой температурой, потери жидкости увеличиваются через верхние дыхательные пути из-за учащенного дыхания. Все это может привести к сильному обезвоживанию организма. На этом фоне могут наступить судороги, нарушение сознания, работы сердца, почек.
Состояния, которые должны насторожить взрослых и являются сигналом для срочного обращения к врачу:
- Рвота не прекращается более 24 часов.
- Ребенок не может пить воду в достаточном количестве и нарастают признаки обезвоживания – сухая кожа, западение родничка у грудных детей, глазных яблок, слабость, заторможенность, судороги, спутанное сознание, сухой язык, плач без слез, отсутствие мочи в течение 6 часов (в норме должна быть каждые 3 часа), моча темная и с резким запахом.
- Присоединились новые симптомы – сыпь, патологические примеси в кале, например, кровь, гной, слизь, второй раз поднялась температура.
Симптомы

Симптомы ротавируса у детей схожи с другими кишечными инфекциями:
- рвота – чем тяжелее заболевание, тем чаще она повторяется;
- понос от 3 до 20 раз в сутки, стул жидкий, обильный, могут быть пена и примеси слизи, цвет от желтого до зеленого, с неприятным запахом;
- запах ацетона из ротовой полости;
- боль в животе локализуется в верхней части и вокруг пупка;
- урчание и переливание в животе над областью тонкого кишечника;
- лихорадка – температура поднимается до 38–39 градусов;
- нарушение общего состояния – вялость, отсутствие аппетита, бледность, головная боль, головокружение.
Кроме этого, ротавирусы вызывают симптомы, похожие на простуду:
- боль в горле, першение, при осмотре краснота задней стенки глотки;
- выделения из носа, заложенность;
- может быть сухой кашель;
- увеличение лимфатических узлов под нижней челюстью;
- покраснение конъюнктивы глаз.
Катаральные явления появляются в начале заболевания и быстро уступают место расстройствам ЖКТ. Редко вирус поражает другие органы – поджелудочную железу, обостряются хронические болезни ЖКТ.
В зависимости от выраженности симптомов различают три степени тяжести заболевания:
- легкую;
- среднюю;
- тяжелую форму.
- дисбаланс электролитов, нарушения проводимости в сердечной мышце, судороги;
- поражение органов пищеварительной системы – поджелудочной железы, печени, желчного пузыря;
- сердечно-сосудистые нарушения, острая почечная недостаточность, поражения ЦНС.
Первая помощь, или что могут сделать родители до прихода врача?

Даже не зная причину кишечной инфекции, точный источник заражения, можно помочь больному ребенку. Главное – профилактика обезвоживания. Если родители видят симптомы гастроэнтерита, интоксикации, нужно давать ребенку питье. Принцип – часто и понемногу.
При диарее теряется не только вода, но и ионы натрия, калия, магния, глюкоза. Восполнить баланс электролитов помогает солевой раствор.
Не стоит кормить ребенка и давать ему самостоятельно лекарства:
- антибиотики (они не помогают при вирусной инфекции);
- противодиарейные средства, например, имодиум (они прекращают понос, но частицы вируса дольше сохраняются в кишечнике, приносят больше вреда);
- противовирусные препараты – лекарств с доказанной эффективностью против ротавирусов нет.
При сильной рвоте ребенка нужно уложить на бок, чтобы рвотные массы не попали в дыхательные пути. Желательно согреть его, успокоить. Если ребенок просит есть, можно дать еду в небольшом количестве и в протертом виде – овощной суп, пюре, кашу. Следует избегать макаронных изделий, хлебной продукции, жирного мяса, творога, молока, сладостей, свежих овощей и фруктов, картофеля. Пить можно компот, кисель, несладкий чай, воду без газа.
Диагностика
При постановке диагноза учитывают:
- Клиническую картину: инфекция начинается спустя 12 часов – несколько дней после контакта с больным. Основными симптомами являются острый гастроэнтерит (воспаление желудка и тонкого кишечника), лихорадка, интоксикация, обезвоживание при тяжелых формах.
- Эпидемиологические данные – заражение ротавирусом происходит у нескольких человек из одного коллектива. При смывах с поверхностей, исследовании остатков еды, каловых масс обнаруживают частицы вируса методом ПЦР.
- Лабораторные данные – анализ крови, мочи, микроскопия кала. Посев кала и микробиологическое исследование помогают исключить другие инфекции ЖКТ – холеру, сальмонеллез, дизентерию, эшерихиоз, энтеровирусную инфекцию. С пятого дня болезни в крови обнаруживают специфические антитела к ротавирусу.
После обследования ребенка врач сможет исключить острое отравление, обострение хронической патологии печени, желудка, поджелудочной железы, кишечника, другие бактериальные и вирусные инфекции.
Лечение
В лечении ротавирусной инфекции у детей главными направлениями являются:
- Профилактика и устранение обезвоживания. При выраженных симптомах растворы вводят внутривенно, при удовлетворительном состоянии достаточно просто пить.
- Меры по дезинтоксикации.
- Симптоматические средства – противорвотные, адсорбенты, жаропонижающие, спазмолитики.
Специфическое противовирусное лечение ротавирусной инфекции не требуется. Иногда врач может дополнительно назначить:
- ферментные препараты для улучшения переваривания пищи.
- пробиотики, пребиотики для поддержания собственной полезной микрофлоры кишечника.
Течение ротавирусной инфекции, сколько дней длится ротавирус
Чаще всего течение заболевания благоприятное, примерно через 5–7 дней наступает выздоровление. Однако выделение частиц вируса с калом может быть более длительное. Это нужно учитывать, чтобы не заболели другие дети. Рвота прекращается в течение 1–2 дней, понос чуть позже, через 3–5 дней. На тяжесть ротавирусных гастроэнтеритов влияет много факторов:
- возраст ребенка;
- его иммунитет;
- состояние пищеварительной системы, наличие сопутствующих заболеваний;
- первый раз встречается организм с вирусом или повторно;
- вирулентность, заразность возбудителя, его серовар.
Прогноз и профилактика

Заболевание опасно в том случае, если допустить развитие сильного обезвоживания. Чтобы защитить маленьких детей от ротавирусных гастроэнтеритов, разработана специфическая профилактика ротавирусной инфекции. Это вакцина в виде капель. Лекарство капают в рот ребенку, повторяют процедуру трехкратно с промежутками в месяц. Начинать вакцинировать грудничков можно с 1,5 месяцев, до этого у них есть в крови материнские антитела против ротавируса.
Также немалую роль играет неспецифическая профилактика:
- Руки мыть нужно после транспорта, прогулок, туалета, перед едой.
- Воду кипятить.
- Если в коллективе выявлен носитель или больной человек, который может стать источником распространения инфекции, его нужно изолировать до выздоровления.
- Правильное питание матери, грудное вскармливание укрепляет иммунные силы ребенка. Не зря заболеть ротавирусной болезнью больше шансов у детей на искусственном вскармливании.
- В семье у больного человека должна быть отдельная посуда, полотенце, постель. Уборку нужно проводить с добавлением обеззараживающих средств, стирать вещи при высокой температуре.
Вопрос/Ответ
Чем кормить ребенка при ротавирусе?
Кормить нужно, если ребенок хочет есть. В противном случае еду можно пропустить (выдержать паузу от 6 до 24 часов). Грудное вскармливание не ограничивают. Если молоко не усваивается, можно на время заменить его смесями без лактозы. Главное, чтобы соблюдался питьевой режим. Можно давать воду, несладкий чай (сахар усилит диарею), кисели, отвары ромашки. Кормить можно пищей, которая легко усвоится. Это блюда, приготовленные на пару, в духовом шкафу, вареные или тушеные. Не давать острые, жирные, жареные блюда, сырые фрукты и овощи, молоко, сдобу. Рекомендуют уменьшить размер порции и увеличить кратность приемов пищи.
В каком возрасте делать ребенку прививку от ротавируса?
Прививку делают в возрасте от 1,5 до 8 месяцев. Полную вакцинацию составляют три дозы с промежутком в 4 недели (обычно в 2, 3 и 4,5 месяца). Вакцина РотаТек пероральная (капают в рот), содержит живые ослабленные вирусы, обычно хорошо переносится.
Маленькие дети переносят ротавирусную инфекцию более тяжело. Особенно серьезный прогноз у новорожденных, ослабленных детей, родившихся недоношенными, перенесших родовую травму, имеющих признаки гипотрофии. После того как иммунитет против вируса сформируется, риск заболеть тоже есть, но болезнь протекает в более легкой форме.

Пищевое отравление – острая инфекционно-токсическая патология. Возникает при употреблении в пищу некачественных продуктов, в которых содержатся болезнетворные микроорганизмы, токсичные вещества и яды. Основные проявления – диарея, рвота, повышение температуры, признаки обезвоживания и сильной интоксикации. Задача лечения – быстро купировать симптомы отравления, восполнить дефицит жидкости, предотвратить развитие осложнений.
Классификация
Пищевое отравление относят к токсикоинфекции или интоксикации. Патология развивается после употребления некачественной пищи, воды, растительных, химических или лекарственных ядовитых веществ.
Пищевые отравления у детей бывают двух видов:
- Инфекционные. Возбудителями являются микробы и их токсичные продукты жизнедеятельности.
- Неинфекционные. Вызваны ядовитыми веществами растительного, животного происхождения, токсичными примесями.
Бессимптомная, или латентная стадия пищевого отравления начинается с момента проникновения токсинов в организм до появления первых симптомов. Продолжительность зависит от индивидуальных особенностей и возраста ребенка, количества и скорости всасывания ядов. Эта стадия наиболее благоприятна для проведения терапии, поскольку отравляющие вещества еще не проникли в кровь.
Токсикогенная стадия начинается с появления первых симптомов отравления, длится до полного выведения бактерий и ядов из организма. Для этого периода характерно проявление всех симптомов отравления. Чтобы лечение было эффективным, необходимо идентифицировать токсины, ускорить процесс элиминации.
На последней стадии реконвалесценции происходит восстановление нарушенных функций органов пищеварительной, выделительной, иммунной системы.
Причины

Пищевые отравления – одна из самых распространенных проблем в педиатрии. У детей интоксикация протекает тяжелее, чем у взрослых. Это связано с особенностями детского организма: пониженной кислотностью желудочного сока, не полностью сформированной микрофлорой кишечника, быстрым всасыванием ядов и распространением токсинов по всему организму.
Основные возбудители пищевых отравлений у детей – стафилококки, протеи, клебсиеллы, энтеротоксигенные штаммы кишечной палочки, клостридии. Патогены проникают в организм только с пищей, в которой размножаются, выделяют токсины.
Причины нарушения качества пищи:
- несоблюдение санитарно-гигиенических норм;
- нарушение правил хранения, приготовления и реализации продуктов питания;
- обсеменение пищи людьми с кишечными инфекциями, гнойными патологиями – тонзиллит, фурункулез, панариций, мастит, стрептодермия;
- заражение почвы и растений испражнениями животных.
Испорченные продукты могут иметь неприятный вкус, запах, нехарактерную консистенцию, но нередко органолептические показатели остаются в пределах нормы.
Неинфекционные отравления – следствие случайного употребления ядовитых ягод или растений, грибов. Интоксикация может возникнуть после употребления сельхозпродуктов, которые загрязнены ядовитыми фунгицидами, инсектицидами.
Какие продукты относят к потенциально опасным?

У детей пищевое отравление часто возникает после употребления некипяченой воды, пропавшего молока или молочных продуктов.
К опасным продуктам относятся:
- яйца;
- кондитерские изделия с кремом;
- рыба и морепродукты;
- колбасные изделия;
- мясные, овощные консервы;
- грибы.
Пищевые отравления чаще всего диагностируют летом, осенью. В этот период условия для размножения микробных патогенов наиболее благоприятные.
Симптомы пищевого отравления у ребенка

Несмотря на разнообразие токсикоинфекций, клинические проявления во многом схожи. Латентная стадия в среднем длится 2–6 часов, иногда не более 30 минут или более суток. Признаки отравления проявляются симптомами гастроэнтерита, интоксикации, обезвоживания.
Отравление всегда начинается остро – тошнота, многократная рвота с частицами непереваренной пищи. Ребенок жалуется на боль в животе, стул водянистый, присутствуют слизистые, зеленые примеси, прожилки крови. Опорожнение кишечника происходит до 5–10 раз в сутки.
Одновременно с диспепсическими расстройствами повышается температура до 38–39 градусов. Быстро нарастают признаки интоксикации: отказ от еды, головная и мышечная боль. Проявляются симптомы обезвоживания: кожа бледная и сухая, заостряются черты лица, уменьшается количество мочеиспусканий, пересыхают слизистые. У грудничков западает родничок. При пищевом отравлении часто возникают судороги, развивается ацидоз.
Чаще всего признаки отравления постепенно исчезают через 2–3 дня, но слабость и боль в животе могут сохраняться в течение нескольких недель.
Тяжелые формы пищевого отравления преимущественно наблюдаются у детей раннего возраста, при ослабленном иммунитете. Риск развития осложнений на фоне интоксикации увеличивается при недоношенности, гипотрофии и дисбактериозе в анамнезе.
Если ребенок отравился ядовитыми растениями, ягодами, наблюдаются поражения центральной нервной системы:
- заторможенность реакций;
- эйфория;
- галлюцинации;
- нарушение речи, зрения;
- судороги.
При поражении токсинами сердечно-сосудистой системы учащается или замедляется сердечный ритм, снижается артериальное давление.
Для детей очень опасно отравление грибами. После употребления бледной поганки начинается неукротимая рвота, холероподобный понос с примесями крови в каловых массах. Другие симптомы – кишечные колики, расстройства дыхания, судороги. Токсины негативно влияют на печень, что приводит к развитию токсического гепатита. В 90% случаев наступает летальный исход из-за острой печеночной недостаточности.
Признаки отравления мухоморами – повышенное слюноотделение, одышка, сильная рвота, судороги, бронхоспазм, галлюцинации, нистагм или косоглазие. Но смертность составляет не более 1%.
Ботулизм развивается при употреблении некачественных консервов. Токсин поражает нервную систему, что проявляется в виде параличей и парезов. Отравление у детей может стать причиной развития острой дыхательной недостаточности, нарушения сердечного ритма. Первые симптомы появляются через 4–6 часов. Беспокоит боль в области эпигастрия, тошнота, рвота, диарея. Иногда возникают проблемы со зрением. При поражении дыхательной системы начинается одышка, синеет кожа в области носогубного треугольника, развивается аритмия.
Первая помощь при отравлении у ребенка

Действовать необходимо незамедлительно. Правила оказания первой помощи:
- При отравлении грибами, ягодами, медикаментами вызвать рвоту.
- Промывать желудок до чистых вод для удаления токсинов из кишечника. Младенцам самостоятельно делать промывание нельзя, поскольку ребенок может вдохнуть рвотные массы. Вместо этого можно сделать очистительную клизму. Объем воды для промывания желудка – 16 мл/кг для детей 3–6 лет, старше 7 лет – 14 мл/кг.
- Прием энтеросорбентов – эти препараты собирают токсины в просвете кишечника, выводят их с калом.
- Больше поить. Пить нужно маленькими порциями, но часто. Поить ребенка можно слабым солевым раствором, некрепким чаем, минеральной водой без газа.
- Вызвать врача.
Своевременно оказанная первая помощь поможет избежать развития осложнений отравления.
При отравлении детям нельзя:
- давать обезболивающие, препараты, средства от рвоты и диареи;
- ставить горячие или холодные компрессы на живот;
- применять соду для вызова рвоты, марганцовку для промывания желудка;
- давать молоко и молочные продукты.
Диагностика пищевого отравления у ребенка

Диагностировать пищевое отравление у ребенка может педиатр или инфекционист. Обследование начинается со сбора анамнеза, осмотра пациента.
Для выделения возбудителя назначают специфические диагностические тесты. Биоматериал – каловые и рвотные массы, промывные воды желудка, остатки зараженной еды. При генерализованной форме инфекции назначают бакпосев крови. Вспомогательные методы – РИФ, ПЦР, ИФА. Дополнительно может потребоваться консультация невролога, гастроэнтеролога, хирурга.
Обязательно проводят дифференциальную диагностику для исключения острого гастрита, холецистита, панкреатита, лямблиоза, острой кишечной инфекции, воспаления аппендикса, менингита. Назначают анализ крови для исключения вирусной, бактериальной инфекции, анализ кала для выявления инфекций, вызванных патологическими бактериями.
Как лечить
Лечение отравления у ребенка начинается с устранения признаков обезвоживания. Применяют пероральную, парентеральную регидратационную терапию.
- ферменты;
- сорбенты;
- пребиотики для восстановления баланса кишечной микрофлоры;
- противомикробные препараты необходимы при тяжелом течении токсикоинфекции.
При отравлении бледной поганкой проводят экстренную гемосорбцию для очищения крови от токсинов.
Диета при отравлении у ребенка
В течение 12–24 часов после отравления ребенка лучше не кормить. Когда рвота прекратится, показана щадящая диета. Детям до года на естественном вскармливании необходимо пропустить несколько кормлений.
Чем кормить ребенка после отравления:
- жидкие каши – рисовая, гречневая, готовить на смеси из равного количества воды и молока;
- слизистые супы;
- сухари;
- кефир;
- компоты;
- через несколько суток – овощное пюре, детский творог или кефир, йогурт без добавок;
- постепенно в меню вводить суфле из мяса, рыбы.
Список запрещенных продуктов – выпечка, цельное молоко, черный хлеб, белый свежий хлеб. Нельзя давать ребенку макароны, шоколад, мороженое, чипсы, сладкие газированные напитки, пшеничную и перловую кашу. Из овощей противопоказаны огурцы, томаты, капуста.
Продолжительность диеты – 14 дней.
Возможные последствия пищевого отравления у ребенка

Осложнения возникают при тяжелом отравлении, отсутствии правильной и своевременной терапии.
- дисбактериоз;
- почечная и печеночная недостаточность;
- нарушения в работе нервной, иммунной системы;
- хронические заболевания органов ЖКТ.
Прогноз и профилактика
Отравление у ребенка легкой и средней степени тяжести заканчивается полным выздоровлением.
- правильно хранить продукты, соблюдать температурный режим и другие условия хранения;
- соблюдать правила термической обработки, детям категорически нельзя давать сырую рыбу, плохо прожаренное мясо;
- пить только кипяченую, очищенную воду, при купании в водоемах не глотать воду;
- тщательно мыть руки, овощи и фрукты;
- хранить медикаменты, химические вещества в недоступных для детей местах;
- рассказывать детям о ядовитых грибах, ягодах, растениях, опасности их употребления.
Люди, которые работают на кухне в детских учреждениях, должны регулярно проходить медицинский осмотр. При наличии гнойничковых патологий кожи, заболеваний дыхательных путей, признаков кишечной инфекции работника не допускают в пищеблок.
Лечение пищевого отравления в Москве
Вопрос-ответ
Чем опасно острое отравление для ребенка?
Температура, рвота чаще 3–5 раз, понос у ребенка – повод для незамедлительного вызова скорой помощи.
Отравление у ребенка в любом возрасте приводит к срыву иммунной системы. Для грудничков очень опасно обезвоживание. У детей до 4 лет при обильной рвоте и жидком стуле критическая фаза обезвоживания может наступить в течение нескольких часов.
Как поить малыша, если у него очень частая рвота?
Даже если рвота сильная и постоянная, ребенка обязательно нужно поить. Последствия обезвоживания крайне опасны для детского организма. Поить ребенка нужно маленькими порциями – по 1 ч. л. каждые 5 минут. Вода не должна быть холодной, чтобы не вызывать спазм и рвоту. Оптимальная температура – на несколько градусов выше температуры тела.
Читайте также:

