Зеленые сопли у ребенка стафилококк
Обновлено: 24.04.2024
Проведено исследование сопоставимости лечебного эффекта при хроническом катаральном рините 2% водного раствора протеината серебера (протаргол) и современного антисептика, рекомендованного для наружного применения и применения на слизистых оболочках. Терапевтический эффект оценен по противомикробной активности (in vitro), динамике клинических симптомов за семидневный период наблюдения, морфологическому и иммуногистохимическому исследованию биоптатов слизистой оболочки полости носа. Показано, что антисептические средства протаргол и октенисепт обладают сходным противомикробным действием относительно микроорганизмов, типичных для хронического катарального ринита. При местном применении как 2% протаргола, так и октенисепта в разведении 1:6 происходит восстановление эпителиального барьера и его защитной функции, со снижением имеющегося напряжения морфофункционального состояния эпителия с тенденцией к нормализации.
Ключевые слова: хронический катаральный ринит, 2% протеинат серебра
Библиография: 3 источника
Хронический катаральный ринит (ХКР) отличается доминированием симптома скудной, постоянной ринореи. Поскольку воспалительный процесс носит достаточной поверхностный характер, то в лечении наиболее часто используются топические средства для механического удаления экссудата и лекарственные препараты с противомикробным эффектом. Оптимально применять средства, обладающие комплексным фармакологическим действием [1, 2]. Такими свойствами обладает протаргол (Protargolum) – синоним: серебра протеинат, Argentum proteinicum.
Протаргол оказывает вяжущее, антисептическое и противовоспалительное действия. Диссоциирует с образованием ионов серебра. Ионы серебра препятствуют размножению бактерий, связываясь с их ДНК [3].
В основе механизма действия протаргола на поврежденную в результате воспалительного процесса слизистую оболочку или поверхность кожи лежит образование защитной пленки, возникающей за счет осаждения серебром белков, уменьшает чувствительность слизистых оболочек, кожи и активирует сужение сосудов, следовательно приводит к торможению воспалительных реакций. Также ионы серебра обладают способностью подавлять размножение различных бактерий, грибковой флоры и в меньшей степени вирусов. В меньшей процентной концентрации коллоидный раствор протаргола обладает бактериостатическим действием, а в более высокой – оказывает бактерицидное воздействие на бактериальную и грибковую патогенную флору [3].
Протаргол используется в медицине с 1964 г. Учитывая высокие приспособительные возможности современной патогенной микрофлоры возникает вопрос о сопоставимости лечебного эффекта протаргола и современных антисептиков.
Цель исследования
Таким образом, протаргол и октенисепт относятся к одной фармацевтической группе, имеют идентичный спектр показаний для применения в оториноларингологии, идентичные режим и способ использования. Оба препарата рекомендовано использовать для промывания полостей околоносовых пазух, обработки слизистой оболочки верхних дыхательных путей и глаз.
Исследование проведено по схеме:
Предварительное исследование видового состава микрофлоры полости носа у включенных в исследование пациентов с ХКР на фоне искривления перегородки носа выявило кокковую микрофлору с явным преобладанием гемолитического стрептококка (Str. pyogenes) и золотистого стафилококка (St. aureus). В обеих группах высок процент пациентов, у которых до лечения не выявлен рост микрофлоры в носовом секрете, несмотря на достаточное количество отделяемого. Такие больные в I группе составили 6 человек (24%), во II группе – 5 человек (20%). При наличии роста микрофлоры из полости носа наиболее часто высеян гемолитический стрептококк (Str. pyogenes) – 14 больных, при этом определена высокая степень роста – более 40 КОЕ/тампон. Золотистый стафилококк выделен у 12 больных, наблюдался умеренный и обильный рост культуры (от 18 до 46 КОЕ/ тампон), с преобладанием умеренного роста. Эпидермальный стафилококк выделен у 8 пациентов, степень роста составила от 16 до 42 КОЕ/ тампон. У 3 больных из назального секрета выделен умеренный рост энтерококка (Str. faecalis = Enterococcus faecalis) – 12–14 КОЕ/тампон.
На основании результатов выделенной микрофлоры определен спектр тестируемых in vitro бактериальных культур – Staphylococcus aureus, Streptococcus pyogenes, Staphylococcus epidermalis, Enterococcus faecalis.
В качестве тест-штаммов использовали грамположительные микроорганизмы из состава коллекции бактерий ГБУЗ НСО ГКБ № 1.
Для морфологического, иммуногистохимического исследования с диагностической целью были взяты биоптаты размерами 0,2×0,2 см из нижней носовой раковины, отступя 1–1,5 см в глубь от переднего края. Биоптаты фиксировали в 10% забуференном растворе формалина, после приготовления тонких срезов окрашивали гематоксилином и эозином, ставили ШИК-реакцию, в целях оценки пролиферативных изменений покровных, собственных железистых структур, степени васкуляризации проводился ряд иммуногистохимических реакций. Контролем служили 15 биоптатов слизистой оболочки нижней носовой раковины пациентов с идентичным диагнозом, не получавших интраназального лечения в подготовительном периоде септопластики.
Результаты исследования
В результате in vitro исследования у тестируемых средств выявлена сопоставимая противомикробная активность (табл. 1) в отношении микрофлоры, типичной для ХКР. Наибольшая чувствительность отмечена у гемолитического стрептококка (Streptococcus pyogenes), наименьшая у фекального стрептококка (Enterococcus faecalis). В отношении Enterococcus faecalis наблюдалась размытая граница зоны лизиса для препарата протаргол, что указывает на дозозависимый эффект противомикробной активности.
За период лечения с 9-х по 14-е сутки наблюдалось достоверное уменьшение выраженности симптомов ХКР. В группах сравнения на 15-е сутки наблюдения все контролируемые симптомы ХКР сопоставимы, достоверных различий между группами нет (табл. 2).

Тканевые изменения слизистой оболочки нижней носовой раковины при интраназальном применении тестируемых антисептиков
В контрольных образцах слизистой оболочки полости носа найдены следующие особенности. Гистологически эпителиальный покров слизистой оболочки полости носа отличался вариабельными воспалительными явлениями, признаками гипертрофии, участками метаплазии по плоскоклеточному типу, умеренно выраженным отечным разрыхлением эпителиального пласта с диссоциацией клеточных элементов.
При ШИК-реакциях в цитоплазме эптелиоцитов видны скопления гранул красного цвета, что связано с избыточным образованием слизи, базальная мембрана неодинаковой толщины, в некоторых участках отмечалась ее прерывистость за счет проникновения лейкоцитов, при этом четко выражены дистрофические и некробиотические изменения эпителиальных клеток. На поверхности эпителия были видны скопления слизи и нейтрофилов, клеточный эпителиальный ряд разнонаправленный, в отдельных участках наблюдалось слущивание поверхностно расположенных клеток с сохранением только клеток базального слоя, структурно отмечалось отсутствие четко выраженной дифференцировки по всем слоям покровного эпителия (рис. 1, 2). Межклеточные пространства чаще резко расширены особенно в базальной части эпителия, в утолщенной базальной мембране и под ней определялись капилляры, эндотелиоциты которых отечные, выступали в просвет и занимали большую его часть. Воспалительный инфильтрат обнаруживался как в супрабазальных, базальных слоях, так и в подэпителиальной ткани, тучные клетки единичные, эозинофилы не определены, много тканевых макрофагов, нейтрофилов, собственные слизистые железы преимущественно с повышенной секрецией, большим количеством бокаловидных клеток; микроциркуляторное русло с повышенной сосудистой проницаемостью, многочисленными диапедезными кровоизлияниями, просвет сосудов то щелевидной, то неправильной овальной формы, лимфатические коллекторы с расширенным просветом.
Заключение по гистологическому исследованию биоптатов слизистой оболочки нижней носовой раковины контрольных образцов: структурно-клеточная картина слизистой оболочки нижней носовой раковины соответствует гипертрофии слизистой оболочки носовой раковины при хроническом воспалении.
После интраназального применения тестируемых антисептических препаратов в первой группе (октенисепт в разведении 1 : 6) и во второй группе (2% протаргол) определена сходная гистологическая картина биоптатов, которая характеризовалась следующими данными.


В эпителиальном пласте четко выделялись полигональные базальные и цилиндрические клетки двух типов: реснитчатые и бокаловидные, в некоторых наблюдениях в толще пласта определялись внутриэпителиальные лимфоциты, располагающиеся преимущественно в базальной части (рис. 3). Железы собственной пластинки слизистой оболочки (белково-слизистые) оказывались в разном функциональном состоянии, что оценивалось по количеству выделяемого секрета. В межуточной части желез, а также около сосудов определялись круглоклеточные элементы с примесью тучных клеток, местами в большом количестве, кровеносные капилляры субэпителиального слоя разной плотности расположения, при этом количество экстравазатов из эритроцитов достоверно уменьшилось, клеточные мезенхимальные реакции сохранялись по типу слабо выраженных. Определен незначительный отек преимущественно в субэпителиальной зоне (рис. 4).
В целом наблюдалась более упорядоченная структура покровного слоя. Количество плазматических клеток в эпителии меньше по сравнению с контролем, хотя их можно было обнаружить в субэпителиальном слое. В строме незначительно увеличилось количество тучных клеток. Кроме того, при местном применении активировались реакции клеточного иммунитета, что выразилось в увеличении количества Т-лимфоцитов (рис. 5), а также повышением активности эндотелиоцитов посткапиллярных венул, что выражается в увеличении числа фигур деления, формировании вновь образованных сосудов.
Морфологические сопоставления биоптатов контроля и групп наблюдения позволили выявить коррелятивные связи изменений слизистой оболочки носа при использовании обоих тестируемых средств. Выявлена примерно равная площадь (%) покровного эпителия в контроле и в эксперименте (14,3±2,8; 13,6±1,5) соответственно, площадь стромальных структур (32,6±1,0; 37,8±1,5) соответственно.
Заключение
Гистоморфологическая картина слизистой оболочки в биоптатах 1-й и 2-й групп наблюдения идентична. По сравнению со слизистой оболочкой биоптатов контрольных образцов гистоморфологические изменения указывают на тенденцию к нормализации структуры слизистой оболочки.
Выводы
Тестируемые антисептические средства протаргол и октенисепт обладают сходным противомикробным действием относительно микроорганизмов, типичных для хронического катарального ринита. По данным передней риноскопии на 15-е сутки наблюдения имеет место идентичная клиническая эффективность нанесения на слизистую оболочку полости носа препаратов протаргол 2% и октенисепт в разведении 1 : 6. Местное применение протаргола 2% и октенисепта в разведении 1 : 6 нормализует структуру слизистой оболочки полости носа за счет уменьшения отека эпителия, активации Т-лимфоцитов, обеспечивающих барьерную функцию, нормализацию системы сосудистого русла, оживлению клеточных стромальных реакций с адекватным увеличением числа тучных клеток. При местном применении как 2% протаргола, так и октенисепта в разведении 1 : 6 происходит восстановление эпителиального барьера и его защитной функции со снижением имеющегося напряжения морфофункционального состояния эпителия с тенденцией к нормализации.
- Оториноларингология: национальное руководство. 2-е изд., перераб. и доп. / Под ред. В. Т. Пальчуна. М.:
- ГЭОТАР-медиа, 2016.
- Заболотный Д. И., Митин Ю. В., Безшапочный С. Б. Оториноларингология. Киев: Медицина, 2010.
- Регистр лекарственных средств России (РЛС). Энциклопедия лекарств / Под ред. Г. Л. Вышковского. М.: РЛС/
- РЛС-2004, 2004.

Насморк - типичный симптом простуды и других респираторных заболеваний. Если в клетки слизистой попадают вирусы или бактерии, начинается воспаление. Слизистые выделения из носа также характерны для аллергических реакций. Цвет выделений зависит от возбудителя и характера воспаления.
Почему текут сопли
Воспалительный процесс приводит к увеличению выработки слизи, которая в обычных условиях образуется в небольшом количестве. В зону воспаления стремятся нейтрофилы. Это особый вид лейкоцитов, содержание которых повышается при воспалениях и инфекциях. Нейтрофилы отвечают за поглощение патогенных микроорганизмов и продуктов распада тканей.
Когда сопли становятся зелеными
При гибели нейтрофилов высвобождается специальный фермент - пероксидаза. Именно он окрашивает слизь, которая выделяется из носа, придавая ей белый, желтоватый или желто-зеленый оттенок. Зеленый насморк у ребенка появляется на 4-7 день после начала заболевания. Это является благоприятным признаком и свидетельствует о скором выздоровлении. Иммунная система разрушает клетки слизистой, пораженные инфекцией. Загустение секрета и изменение его цвета связано с высоким содержанием в слизи клеток отмершего эпителия, лейкоцитов, погибших бактерий.
Принято считать, что зеленые сопли у детей обязательно связаны с бактериальной инфекцией. На самом деле причины такого явления могут быть разными. Зеленые сопли у ребенка без температуры появляются, если ребенок мало времени бывает на улице, из-за сухого воздуха в помещении, недостаточного употребления жидкости.
Лечение зеленых соплей у детей

Выбор средств, чем лечить зеленые сопли у ребенка, зависит от причины их появления. Если она вызвана слишком сухим воздухом в помещении, необходимо его регулярно проветривать, увлажнять, ежедневно находить время для прогулок на свежем воздухе. Для лечения зеленого насморка у детей при отсутствии температуры и признаков интоксикации подходят капли на основе очищенной морской воды. Ее можно заменить обычным физраствором. В этом случае лечение направлено на увлажнение слизистой, что способствует восстановлению поврежденных клеток.
При ОРЗ густые зеленые сопли у ребенка и отек слизистой становятся причиной нарушения носового дыхания. Для устранения неприятных симптомов используются капли, которые сужают сосуды. Сосудосуживающие средства нельзя применять бесконтрольно. Если пользоваться ими более 10 дней, снижается чувствительность рецепторов слизистой и развивается зависимость от данных препаратов.
Убрать зеленые сопли у детей помогут лекарства, которые воздействуют на источник насморка – саму инфекцию. Сиалор с ионами серебра оказывает антисептическое и противовоспалительное действие, подавляет размножение бактерий, не нарушая микрофлору слизистой. В качестве дополнительной терапии пользу также принесут препараты местного воздействия, которые содержат экстракты алоэ, ромашки, шалфея. Они снимают раздражение и воспаление, устраняют сухость, помогают восстановлению клеток слизистой.
При лечении зеленых соплей у детей требуется регулярная очистка носовой полости от слизи. При простудных заболеваниях важно правильно сморкаться: в каждую ноздрю по очереди, а не в две одновременно. При одновременном сморкании в две ноздри повышается давление в носовых пазухах. Это способствует распространению инфекции, грозит развитием гайморита, отита, а также травмированию слизистой. Важно научить ребенка правильно очищать нос от слизи. Это проще всего сделать в игровой форме.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Когда стоит беспокоиться о ребенке?
Как правило, насморк у детей, вызванный вирусом, проходит за 5-7 дней, но в некоторых случаях зеленые сопли сохраняются на протяжении длительного времени. Кроме выделений из носа, у ребенка отмечаются другие симптомы интоксикации: высокая температура, ломота в теле. Одна из возможных причин такого явления - синусит. Он представляет собой воспалительный процесс в слизистой околоносовых пазух. Заподозрить синусит можно по следующим признакам:
- У ребенка появляются головные боли.
- Возникают болевые ощущения пульсирующего характера в области щек, лба, чувство тяжести в районе переносицы, верхних зубов.
- Меняется тембр голоса на более гнусавый.
- Снижается обоняние.
Самый главный признак патологии - сильный насморк с примесями гноя. Выделения из носа становятся обильными, могут иметь желтый или зеленый оттенок и неприятный запах. Как правило, синусит развивается на фоне ОРВИ через 2-2.5 недели после начала заболевания. Обычные капли и спреи для носа в данном случае малоэффективны.
Прежде, чем лечить зеленый насморк у ребенка при подозрении на синусит, необходимо проконсультироваться с врачом. При неправильной терапии заболевание может перейти в хроническую форму. Диагностикой и лечением синуситов занимается ЛОР-врач.
По результатам диагностики специалист подбирает антибактериальные препараты, которые воздействуют на микрофлору дыхательных путей, определяет дозировку лекарств и длительность приема.
Для снятия воспаления и отека при синусите назначаются ингаляции. Эти процедуры можно проводить при отсутствии высокой температуры и острых симптомов заболеваний. Ингаляции проводят с использованием противовоспалительных и антисептических препаратов, лекарств для поддержания иммунитета. Важно знать: при гнойной форме заболевания запрещены паровые ингаляции и прогревание. Тепло улучшает приток крови к очагу патологии, что способствует размножению патогенной микрофлоры.
Стафилококк – одна из самых распространенных бактерий, которые присутствуют на человеческой коже или слизистых. Но почему-то, когда он обнаруживается у детей, родители начинают паниковать. Слишком беспокоиться не стоит, но и оставлять первые симптомы без внимания тоже нежелательно. Чем раньше обнаружится стафилококк в носу у ребенка, тем меньше вероятность того, что успеют развиться серьезные осложнения.
Содержание статьи
Пути заражения

Заразиться стафилококком дети могут уже при рождении, проходя через родовые пути матери. Нередко бактерия проникает через пупочную ранку при ее неправильной обработке. Инфицированная слизь может оказаться и в носу у ребенка, а затем распространиться дальше по организму.
Наибольшему риску повержены недоношенные дети, так как у них не развит иммунитет. Не менее опасно заражение для малышей, находящихся с первых же дней на искусственном вскармливании – их собственный иммунитет еще недостаточно силен, а готовые антитела, присутствующие в молоке матери, он не получает. Поэтому, если есть возможность обеспечить ребенка грудным молоком хотя бы в минимальных количествах, нельзя от нее отказываться.
Часто гнездится стафилококк в поликлиниках, больницах и детских учреждениях. Его легко обнаружить на руках почти у половины медработников, нянечек, воспитателей, работников кухни. А поскольку бактерия очень живуча, она легко переносится на кожу и слизистые ребенка, попадает на продукты питания, остается на посуде, полотенцах, постельном белье.
Таким образом, уже к 2 годам примерно половина детей оказывается носителем различных видов этой бактерии.
Проявление симптомов

Попадая на слизистую носа ребенка, стафилококк начинает активно размножаться и очень быстро достигает горла, проникает в органы дыхания и пищеварительный тракт. В процессе своей жизнедеятельности бактерия выделяет токсины, которые разрушают клетки слизистых и отравляют малыша. Организм у ребенка намного более чувствителен к токсичным веществам, чем у взрослого, поэтому первые симптомы у детей обычно проявляются по-другому:
- резкое повышение температуры, которая через некоторое время снижается до субфебрильной;
- появление признаков сильной интоксикации: тошнота, рвота, расстройство стула;
- слабость, полное отсутствие аппетита, сонливость, частый плач;
- возможны сильный метеоризм и диарея.
А те симптомы, которые первыми проявляются у взрослого, у ребенка развиваются позже, и их локализация не так четко выражена.
По всему телу или в отдельных зонах появляется красная и/или гнойная сыпь. Слизистые носа сильно воспаляются и отекают, начинается обильный насморк, иногда гнойный. В носу и вокруг него могут образовываться гнойные язвочки, фурункулы, прыщи.
Особенности разных видов стафилококка
Стафилококки очень разнообразны. Всего их насчитывается 27 видов. Опасными для здоровья являются всего четыре, один из которых не селится в носу, а поражает мочеполовую систему. Три остальных стафилококка на слизистых носа чувствуют себя прекрасно и проявляют себя по-разному:

- Эпидермальный – быстро распространяется по поверхности кожи, вызывая образование на ней прыщиков, язвочек, угрей. При отсутствии лечения развивается дерматит, экзема, фолликулит. Если бактерия попадает на слизистую глаз, она вызывает гнойный конъюнктивит.
- Гемолитический – его сложно обнаружить сразу, так как его симптомы очень напоминают ОРВИ. Начинается сильный насморк, появляется покраснение и отек слизистой носа, при попадании в горло, вызывает боль и сильный кашель. Очень важно не лечить самостоятельно малыша антибиотиками, так как это может только усугубить ситуацию.
- Золотистый – самый распространенный и опасный вид стафилококков, который способен поражать внутренние органы и вызывать тяжелые хронические заболевания. Именно он чаще всего гнездится в носу у ребенка и очень плохо поддается лечению. Его достаточно легко обнаружить, так как уже в первые часы после заражения в носу и около него появляются заполненные жидкостью прыщики, которые затем образуют гнойные язвочки или фурункулы.
Точно определить, какой именно вид стафилококка присутствует в организме ребенка, можно проведя диагностическое обследование.
Способы диагностики
У самых маленьких для того, чтобы высеять стафилококк, достаточно взять анализ кала. Эта бактерия быстро проникает в кишечник и там активно развивается. Другим способом ее выявить является бактериальный посев слизи из носа. Этот анализ позволяет не только определить штамм патогенного микроорганизма, но и проверить его чувствительность к различным лекарственным средствам.
Если врач подозревает, что инфекция уже успела вызвать различные осложнения, то он может предложить сделать рентген носа или УЗИ внутренних органов. В некоторых случаях дополнительно могут быть назначены анализы мочи и крови.
Только по результатам лабораторных исследований педиатр принимает решение, какими именно препаратами лечить стафилококк в данном случае.
Схема лечения
Снять воспаление горла и кишечника и быстрее вывести токсины прекрасно помогает ромашковый, липовый или малиновый чай (без сахара или меда!), отвары ромашки, розовая вода. Особенно полезны в этот период малышу продукты, содержащие большое количество витамина С: абрикосы, смородина, черника. Деткам старше 6 месяцев можно давать из них пюре (если отсутствует диарея).
Поврежденные участки кожи и слизистой 2-3 раза в день смазывать зеленкой – пожалуй, единственным антисептиком, способным быстро погубить стафилококк.
Меры профилактики
Учитывая то, что стафилококк является условно-патогенной бактерией и совершенно неопасен для здорового малыша с крепким иммунитетом, именно на общее оздоровление ребенка и должны быть направлены основные профилактические меры. Естественно, когда малыш уже заболел что-либо предпринимать не только не нужно, но и опасно. Но когда лечение закончено и повторные анализы, которые необходимо сделать через месяц после окончания курса, показали приемлемое количество стафилококка, можно начинать закаливание.

Основные меры профилактики сводятся к следующему:
- как можно раньше приучить ребенка к соблюдению основных правил личной гигиены;
- обеспечить ему полноценное натуральное питание богатое витаминами и микроэлементами;
- строго соблюдать санитарные нормы хранения и обработки продуктов питания;
- следить за чистотой, температурой и влажностью воздуха в комнате малыша;
- регулярно выполнять влажную уборку помещения, ковры и мягкую мебель чистить пылесосом;
- убрать из комнаты ребенка все раздражающие слизистую носа вещества и возможные аллергены (бытовую химию, парфюмерию, цветы с сильным запахом и др.);
- если ребенок здоров – ежедневно гулять с ним на свежем воздухе, одевая его по погоде;
- стимулировать активный образ жизни: подвижные игры, занятия спортом и гимнастикой;
- регулярно посещать поликлинику для профилактических осмотров.
Если малыш заболел и симптомы вызывают подозрение на стафилококк – ни в коем случае не лечите его самостоятельно. Этим должен заниматься только врач!
Не менее важно строго соблюдать все назначения и довести лечение до конца. Если в организме останутся бактерии, которые успели приспособиться к применяемым антибиотикам, то впоследствии они размножатся, а уничтожить их испробованными ранее способами уже не удастся.
Когда в семье заболел ребенок, взрослым тоже придется пройти обследование, а возможно и курс лечения. В противном случае они будут постоянно заражать малыша повторно, и ребенок никогда не избавится от живучей бактерии. Тем более нет гарантии, что источником первичного заражения как раз и не стали другие члены семьи.
Сопли у ребенка – явление настолько обыденное, что многие мамы не обращают на них внимания. Они появляются и проходят вместе с изменениями погодных условий, при воздействии внешних раздражителей, в других ситуациях. А где сопли, там и раздражение нежной кожи вокруг носа, покраснения, образование корочек. Поэтому и не спешат мамы к врачу, хотя именно таким образом может проявлять себя золотистый стафилококк в носу у ребенка на ранней стадии заболевания.
Содержание статьи
Причины появления

Чтобы понимать причины появления стафилококка у ребенка, полезно знать, что представляет собой золотистый стафилококк. Это грамположительная бактерия, которая при рассмотрении микроскоп представляет собой небольшие сферы характерной золотистой окраски (откуда и пошло название). Для взрослого она большой опасности не представляет, так как подавляется иммунными клетками. А дети еще не имеют достаточно сильного иммунитета, поэтому на их слизистых бактерии быстро размножаются и могут спровоцировать различные заболевания.
Чаще ребенок заражается стафилококком в детских или медицинских учреждениях. До 20% грудничков подхватывают его еще в родильном доме. А к 5 годам носителями бактерии становятся около 50% детей.
Виной тому поразительная живучесть этого микроорганизма. Он не погибает при обработке поверхностей спиртом и перекисью водорода, может выжить под прямыми солнечными лучами, устойчив ко многим видам антибактериальных препаратов
Сильный иммунитет способен длительное время сдерживать развитие и размножение бактерии. Как только защитные силы организма падают, стафилококк начинает активно размножаться, что приводит к проявлению внешних симптомов. При отсутствии лечения он быстро распространяется по коже и слизистым, а также может переноситься с кровью и лимфой на другие внутренние органы.
Пути заражения

Хотя золотистый стафилококк по воздуху не передается, но заразиться им при попадании слюны больного человека на кожу или в дыхательные пути здорового вполне реально. Поэтому дети легко могут получить эту бактерию от одного из родителей или близких родственников при поцелуе, кашле или чихании в непосредственной близости от ребенка.
Также в организм малыша золотистый стафилококк может попасть:
- в утробе матери (некоторые штаммы способны преодолевать плацентарный барьер);
- при прохождении через родовые пути (контакт с зараженной слизью);
- при кормлении грудью (с поверхности кожи или с кровью из трещинок на сосках);
- с продуктами питания (несвежими или загрязненными);
- во время проведения различных медицинских манипуляций (с нарушением стерильности).
Поэтому, когда в семье золотистый стафилококк диагностируют у ребенка, обязательное обследование проходят и все другие члены семьи. В противном случае лечение не даст результата, так как будет постоянное повторное заражение друг от друга. А сама бактерия только приобретет устойчивость к применяемым лекарственным препаратам.
Основные симптомы
Первые симптомы золотистого стафилококка в носу очень легко спутать с ОРВИ или простудой, потому и обнаруживается эта болезнь у детей обычно не сразу. Но по мере размножения патогенной бактерии количество симптомов начинает неуклонно расти:

- обильные слизистые выделения из носа;
- сильный зуд и покраснения кожи, слизистой;
- внешне похожие на герпес заполненные жидкостью пузырьки;
- сильная слабость, признаки общей интоксикации;
- повышение температуры тела стойкое или периодическое;
- затруднение дыхания, ощущение заложенности носа;
- образование мокрых или сухих корочек в носовых проходах;
- воспаление и увеличение аденоидов и миндалин.
При отсутствии лечения болезнь поражает слизистые носоглотки и горла, что провоцирует боль при глотании, першение, кашель. Проникая в носовые пазухи, стафилококк становится причиной гайморита, синусита, фронтита. При попадании в среднее ухо (из носоглотки через евстахиеву трубу) возможно развитие гнойного отита.
Когда золотистый стафилококк со слюной или слизью попадает в желудочно-кишечный тракт, он может вызвать нарушение работы и воспалительные процессы внутренних органов: колит, гастрит, дуоденит, стоматит, цистит и др. В тяжелых случаях инфекция проникает голову и сердце, провоцируя менингит и эндокардит. Поэтому лечение начинать надо как можно раньше.
Выявить наличие в организме золотистого стафилококка можно при помощи диагностических лабораторных исследований. Самый простой способ – сделать бактериальный посев слизи из носа и анализ кала на дисбактериоз. Одновременно в лабораторных условиях можно выяснить чувствительность присутствующего в организме штамма на различные типы препаратов. Тогда врачу будет проще подобрать максимально эффективный курс лечения.
Традиционное лечение
Главное, что необходимо запомнить – это никакого самостоятельного назначения антибиотиков! С этим видом препаратов надо быть осторожными и взрослым, а организму малыша их неправильное применение может причинить серьезный вред. Так, препараты пенициллинового ряда не только не уничтожат стафилококк, но еще сильно ослабят иммунитет. Это может стать причиной развития менингита, эндокардита, пневмонии, сепсиса.
Для предупреждения возможных аллергических реакций на антибиотики параллельно назначают антигистаминные препараты. Они же сокращают количество слизистых выделений, снимают отечность носа, успокаивают зуд. Для скорейшего заживления ранки и язвочки надо несколько раз в день смазывать раствором бриллиантовой зелени.
Народные средства
Лечить золотистый стафилококк у ребенка народными средствами не рекомендуется. Неправильно выбранные методы затянут время и позволят бактерии распространиться на другие органы и ткани. Использовать средства народной медицины можно как вспомогательные. И делать это лучше под контролем врача, чтобы они не ослабили действие лекарственных препаратов.
Но есть и другие способы ослабить действие этой бактерии:

- Эфирные масла. Обладают антисептическими, противовоспалительными, антибактериальными, ранозаживляющими свойствами. Наилучший эффект дает применение: можжевелового, пихтового, кедрового, эвкалиптового, чайного дерева. Наносить его надо очень осторожно ватной палочкой, смазывая кожу вокруг ранки или образовавшуюся корочку. На язвочку и открытую ранку наносить эфирные масла нельзя – будет сильный ожог и раздражение.
- Белая глина. Использовать можно только чистую глину без ароматизаторов и добавок. Она имеет мощные противовоспалительные свойства и прекрасно нейтрализует токсины. Глина хорошо впитывает влагу, способствует быстрому формированию корочек, устраняет покраснение. Наносить как аппликации на пораженные участки кожи.
- Травяные отвары. Обильное питье способствует скорейшему освобождению организма от токсинов, которые выводятся в растворенном состоянии. Но если давать ребенку травяные отвары и чаи, одновременно можно укрепить иммунитет и обеспечить дополнительную порцию витаминов. Наиболее полезны: отвар шиповника, липовый, малиновый, ромашковый чай, кукурузные рыльца, полевой хвощ, заваренные в кипятке листья и веточки смородины. Можно добавить в чай дольку лимона, а вот от меда пока лучше воздержаться, как и от добавления сахара.
- Ароматерапия. Использовать эфирные масла для лечения золотистого стафилококка можно и другим способом – для ингаляций или ароматерапии. Распыленные в воздухе, перечисленные выше эфирные масла способны нейтрализовать до 80% патогенных микроорганизмов, предотвращая, таким образом, их дальнейшее распространение. При паровой ингаляции с маслами, растворенными в горячей воде, они проникают глубоко в дыхательные пути, убивая бактерии стафилококка, попавшие на слизистые носоглотки и гортани.
Однако без применения антибиотиков полностью убрать из организма возбудителя заболевания, скорее всего, не удастся. А если бактерии останутся, то в любой момент при снижении иммунитете случится повторное обострение заболевания. И так может продолжаться очень долго.
Профилактика заражения
Никакие профилактические меры не могут дать полной гарантии того, что стафилококк не проникнет в детский организм. Уж очень коварен и живуч этот микроорганизм. Однако простые профилактические меры могут значительно снизить риск заражения:

- приучить ребенка обязательно мыть руки после улицы и посещения туалета;
- тщательно мыть проточной водой все овощи и фрукты, которыми вы кормите малыша, в жаркое время года – обдавать их кипятком;
- у ребенка, посещающего детский сад должна быть собственная постель, полотенце, желательно – своя посуда;
- во время выполнения процедур и других медицинских манипуляций мама должна следить за соблюдением медработниками условия стерильности;
- ели кто-то из взрослых в семье заражен стафилококком, желательно максимально оградить его от общения с ребенком.
А главное помните о том, что малышу с крепким иммунитетом стафилококк не так уж и страшен. Максимум, что он может вызвать – это похожее на легкую простуду состояние, небольшой насморк и раздражение около носа. Такие симптомы обычно проходят самостоятельно буквально за 3-4 дня.
Поэтому лучшее, что можно сделать, – укрепить иммунитет ребенка. Для этого нужны регулярные физические нагрузки, полноценное питание, закаливающие процедуры, правильный режим дня.
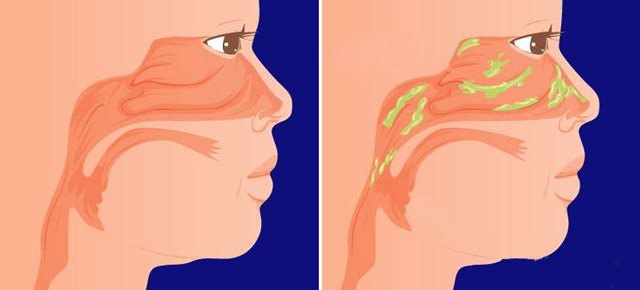
Если сопли стекают по задней стенке горла, это состояние называют постназальным затеком или синдромом постназального затекания. Почему возникает это состояние и какие бывают осложнения?
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Слизь смешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке горла
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
- разрастание аденоидов;
- врожденные аномалии строения слизистой задней стенки носоглотки;
- искривленная носовая перегородка;
- риносинусит разной этиологии составляет более 50% выявленных клинических случаев;
- попадание инородного тела в носовую полость.
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и сопли стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи. После отмены препарата выработка слизи нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние человека улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
- болью и неприятными ощущениями в глотке;
- регулярным желанием откашляться;
- частым кашлем;
- ощущением инородного тела в горле;
- изменением тембра голоса, осиплостью;
- жжением слизистой.
Осложнения синдрома
При отсутствии лечения постназальный затек ухудшает качество жизни человека. Он страдает от постоянного кашля и першения в области задней стенки глотки. Голос становится сиплым, в тяжелых случаях появляется афония - полная потеря голоса. Воспалительный процесс может распространяться в нижние отделы дыхательных путей. Это приводит к развитию фарингита, ларинготрахеита, бронхита, которые переходят в хроническую форму.
Как снять ночные стекания слизи
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать уровень влажности и употреблять много жидкости, чтобы облегчить ночной постназальный затек.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала затекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить его причину. В этом помогает общий анализ крови. При бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ. Вирусные инфекции приводят к нейтропении и лимфоцитозу. Аллергическим реакциям способствует эозинофилия.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита. При бактериальных инфекциях показан прием антибиотиков. Если воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае врач может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, которая направлена на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря такой процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которые и провоцируют постназальный затек.
При наличии показаний пациенту может быть назначена операция по резекции буллезных раковин носа или удалению кисты Торнвальдта - кистоподобного образования в носоглотке. Оно становится причиной постназального синдрома, который тяжело поддается консервативной терапии. После операции состояние пациента обычно нормализуется.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.
Читайте также:

