Жжение под мышками при вич
Обновлено: 19.04.2024
Среди большого числа проявлений ВИЧ-инфекции поражения кожи занимают особое место. Поражения кожи могут иметь важное диагностическое значение как для острой стадии болезни, так и для определения стадий вторичных заболеваний.
Among a large number of manifestations of HIV infection lesions occupy a special place. Skin lesions may have important diagnostic value for the diagnosis of acute stage of the disease, and to identify the stages of secondary diseases.
Заболеваемость ВИЧ-инфекцией (ВИЧ — вирус иммунодефицита человека) сохраняет тенденцию к неуклонному росту. Существенно увеличилось число больных с поздними стадиями ВИЧ-инфекции и наличием различных оппортунистических заболеваний, в частности поражений кожного покрова. Диагностика этих изменений нередко представляет большие трудности на догоспитальном уровне для врачей общего профиля, а также дерматологов и инфекционистов [1, 2].
Среди множества специфических проявлений ВИЧ-инфекции и оппортунистических заболеваний поражения кожи занимают особое место, т. к. уже с момента манифестации заболевания являются наиболее частым и ранним ее проявлением [1–3]. Вовлечение кожи в патологический процесс обусловлено как иммунодефицитом в целом, так и тем обстоятельством, что ВИЧ поражает не только Т-лимфоциты-хелперы, но и клетки Лангерганса, играющие важную роль в дермальных иммунных реакциях и, возможно, являющиеся местом первичной репликации ВИЧ в коже.
В 2011–2014 гг. в ИКБ № 2, куда госпитализируется более 80% ВИЧ-инфицированных больных в г. Москве, нами наблюдались 586 пациентов с различными кожными проявлениями, что составило 69% от общего числа госпитализированных (в 4-й стадии ВИЧ-инфекции — 88%). Их можно подразделить на 3 группы: кожные проявления при манифестации ВИЧ-инфекции, заболевания в стадии вторичных проявлений (4-я стадия) и поражения кожи, не связанные с ВИЧ-инфекцией. Поражения кожи могут иметь важное диагностическое значение. Часто на ранних стадиях развития болезни (уже через 3–4 недели после заражения) на коже больного может появиться острая экзантема (3-е место после мононуклеозоподобного синдрома и лимфаденопатии), состоящая из отдельных эритематозных пятен и папул [1, 4]. Пятнисто-папулезная сыпь — своеобразное поражение кожи у ВИЧ-инфицированных, которое до сих пор не получило определенного нозологического статуса. Сыпь имеет распространенный характер, обычно сопровождается легким зудом. Она локализуется в основном на верхней половине туловища, шее и лице; дистальные отделы конечностей поражаются редко. Папулезную сыпь рассматривают как проявление морфологической реакции кожи на инфицирование ВИЧ. Изменения на коже сопровождаются лихорадкой, изменениями на слизистых ротоглотки (чаще кандидоз полости рта). После стихания острой фазы (2–2,5 недели) пятна и папулы подвергаются спонтанному регрессу. Экзантема при острой ВИЧ-инфекции не отличается морфологической спецификой, поэтому в стационар больные чаще всего направляются с диагнозами: острая респираторная вирусная инфекция, токсикоаллергическая реакция, корь, краснуха. Надо отметить, что состояние иммунного статуса у этой категории больных не имеет существенных отклонений от нормы, а исследование крови на ВИЧ методом иммуноферментного анализа имеет сомнительные или отрицательные результаты, т. к. специфические антитела еще отсутствуют. В ранние сроки диагноз ВИЧ-инфекции может быть подтвержден только методом полимеразной цепной реакции. Серологические реакции на ВИЧ у этих больных становятся положительными позже, чаще через 6–12 недель от начала острой фазы болезни.
Экзантема, наблюдаемая в периоде сероконверсии, обусловлена самим вирусом иммунодефицита, все другие изменения кожи связаны с оппортунистическими заболеваниями, развивающимися на фоне иммунодефицита при снижении СД4+ менее 300 клеток. Этиологически можно выделить 3 основные группы кожных проявлений у больных ВИЧ/СПИД: неопластические, инфекционные (вирусные, грибковые, бактериальные, паразитарные) и дерматозы неясной этиологии. Первые две группы относятся к ВИЧ-индикаторным заболеваниям, так как все виды опухолей у больных ВИЧ/СПИД имеют вирусную этиологию и их формирование обусловлено тяжелым иммунодефицитом. Дерматозы неясной этиологии, возможно, обусловлены лекарственно-аутоиммунными поражениями, особенно при длительной антиретровирусной терапии (АРВТ) (в частности — Эпивиром) или специфической терапии оппортунистических заболеваний, не исключено и непосредственное воздействие ВИЧ на кожу. Самыми распространенными у больных СПИДом являются грибковые поражения кожи и слизистых. Наиболее часто наблюдаются кандидоз, руброфития, разноцветный лишай (81%) [5, 6]. Другие микозы встречаются значительно реже. Особенностями грибковых заболеваний при ВИЧ-инфекции являются: поражение лиц молодого возраста, особенно мужчин; быстрая генерализация с формированием обширных очагов, расположенных по всему кожному покрову; упорное течение; резистентность к проводимой терапии. Характерно сочетание поражения кожи и слизистых оболочек (полость рта, гениталии). Второе место среди поражений кожи занимает себорейный дерматит (68%). Как правило, у этих больных он протекает остро и тяжело. Вначале процесс локализуется только на лице (брови, усы, область рта), волосистой части головы и на разгибателях верхних конечностей. При развитии процесса на волосистой части головы можно обнаружить довольно сильное шелушение, напоминающее перхоть. Иногда при ВИЧ процесс может распространиться по всему кожному покрову в виде зудящих экзематозных бляшек. Такое распространение дерматита говорит о резко пониженном иммунитете и является плохим прогностическим признаком. Третье место по частоте занимают герпетические инфекции, в частности вирусы простого герпеса 1-го и 2-го типов и varicella zoster (28%) [7, 8]. Герпетические высыпания могут появиться на любом участке кожи и слизистых оболочек, но чаще они возникают на губах, половых органах или в перианальной области. Высыпания часто трансформируются в крупные, болезненные, долго не заживающие язвы. Нередко клинические проявления герпеса напоминают ветряную оспу или импетиго. Помимо поражения кожи и слизистых оболочек, при ВИЧ-инфекции у больных часто развивается герпетический проктит, который проявляется в виде болезненной отечной эритемы в перианальной области. Опоясывающий лишай при условии возникновения его у лиц молодого возраста из группы риска, отсутствии провоцирующих заболеваний и иммуносупрессивной терапии служит индикатором ВИЧ-инфекции. Пузырьковые высыпания сопровождаются сильными болями, оставляют рубцы, рецидивируют, что не наблюдается у лиц без иммунного дефицита. Наиболее характерным дерматологическим неопластическим проявлением ВИЧ-инфекции остается саркома Капоши, вызванная вирусом простого герпеса 6-го типа [9, 10]. Надо отметить, что ее частота снизилась с 40% у мужчин со СПИДом в 1980–90 гг. до 9% начиная с 2000 г. Основными клиническими особенностями саркомы Капоши является то, что у большинства больных заболевание развивается в возрасте до 35 лет; очаги поражения на коже носят распространенный характер; склонность к быстрой генерализации процесса (в первую очередь поражаются легкие, желудочно-кишечный тракт, лимфоузлы и слизистая оболочка полости рта); высокая смертность в течение короткого времени без лечения. Появление на коже различных пятен синюшного или розового цвета, бляшек или папул у лиц молодого возраста обязательно должно насторожить лечащего врача в отношении ВИЧ-инфекции и требует обязательного проведения гистологического исследования биоптата кожи для исключения саркомы Капоши. В поздних стадиях болезни кожные элементы (розеолы, папулы, пятна) становятся многочисленными, инфильтрируются, могут изъязвляться. Обильные кожные проявления практически всегда сопровождаются выраженным лимфостазом, поражением суставов, с развитием контрактур. Примером прямой зависимости поражения кожи от ВИЧ-инфекции может служить папилломавирусная инфекция кожи и слизистых оболочек (10%) [11, 12]. У ВИЧ-инфицированных больных изменения на коже имеют необычный вид, поражают нетипичные места, многочисленные, имеют участки распада в центре папул, сливаются и после хирургического удаления практически всегда рецидивируют. Эти элементы появляются преимущественно на лице, а также в области гениталий и могут быть крупными (гигантский моллюск), напоминать рак кожи, остроконечные кондиломы, обычные вульгарные бородавки и кератоакантомы.
У трети ВИЧ-инфицированных в течение нескольких недель от начала лечения различных оппортунистических инфекций этиотропными препаратами, а также АРВТ появлялась распространенная зудящая сыпь в виде эритематозных пятен и папул, что расценивалось как медикаментозная токсикоаллергическая реакция. Нами наблюдались и более тяжелые медикаментозные реакции, в частности синдром Стивенса–Джонсона и токсический эпидермальный некролиз.
Учитывая все вышеизложенное, больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек необходимо постоянное наблюдение врача-дерматолога. Для достижения положительного эффекта от проводимого лечения необходимы более продолжительные курсы терапии кожных заболеваний и максимальные дозы используемых препаратов, а после излечения — прием показанных препаратов профилактически. Помимо терапии кожных заболеваний больным ВИЧ-инфекцией показано назначение АРВТ. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению АРВТ, улучшению качества и продолжительности жизни пациента.
Литература
М. В. Нагибина* , 1 , кандидат медицинских наук
Н. Н. Мартынова**, кандидат медицинских наук
О. А. Преснякова**
Е. Т. Вдовина**
Б. М. Груздев***, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ ИКБ № 2, Москва
*** МГЦ СПИД, Москва
Инкубационный период ВИЧ-инфекции может достигать до 6 недель и более.
Ретровирус (вирус иммунодефицита человека) медленно размножается в организме человека, не провоцируя клинической картины.
На этом этапе больной уже является инфекционно-опасным.
Но присутствие вирусных частиц обнаружить при помощи лабораторных анализов еще невозможно.
Практически всегда единственным признаком присутствия в организме патогенного агента является увеличение лимфатических узлов.

Для ретровируса характерно увеличение сразу нескольких групп.
Увеличение лимфоузлов происходит постепенно, на начальной стадии это можно заметить в ходе пальпации.
По мере прогрессирования вирусной инфекции к росту лимфатических узлов присоединяется боль, ухудшение общего состояния больного и другие симптомы иммунодефицита.
Что собой представляют узлы лимфатической системы?
Лимфатические узлы (периферические органы) расположены почти во всех частях тела.
Они имеют близкую анатомическую связь с локальными лимфатическими сосудами.
Узлы являются своего рода защитным барьером.
Они заполнены лейкоцитами, которые ведут борьбу с инфекционными микроорганизмами, проникающими в лимфатические сосуды.
Чаще всего воспаляются узлы в области шеи (за ушами, под нижней челюстью, около сонных артерий), подмышками, надключичными областями, в паху.
Почему при ВИЧ наблюдается увеличение узлов (лимфаденопатия)?
Инфекция является наиболее распространенной причиной увеличения лимфатических узлов.
Поражение вызвано пролиферацией лейкоцитов из-за контакта с патогенными агентами.
Отек узлов может наблюдаться через несколько недель после заражения.
Или позже, в зависимости от состояния иммунной системы пациента.
Лимфаденопатия может наблюдаться при наличии практически любых инфекционных, вирусных, бактериальных, грибковых и паразитарных патологиях.
По этой причине наличие подобного симптома не может говорить о заражении ретровирусом.
Но данное явление должно стать поводом для посещения врача и прохождения необходимых медицинских анализов.
Воспаление лимфоузлов при ВИЧ
Воспалительная реакция в узлах лимфатической системы наблюдается на всех этапах развития инфекционного процесса.
В некоторых случаях увеличение можно заметить только при пальпации.
В других наблюдается внушительный отек в виде шишки до 5 см и более.
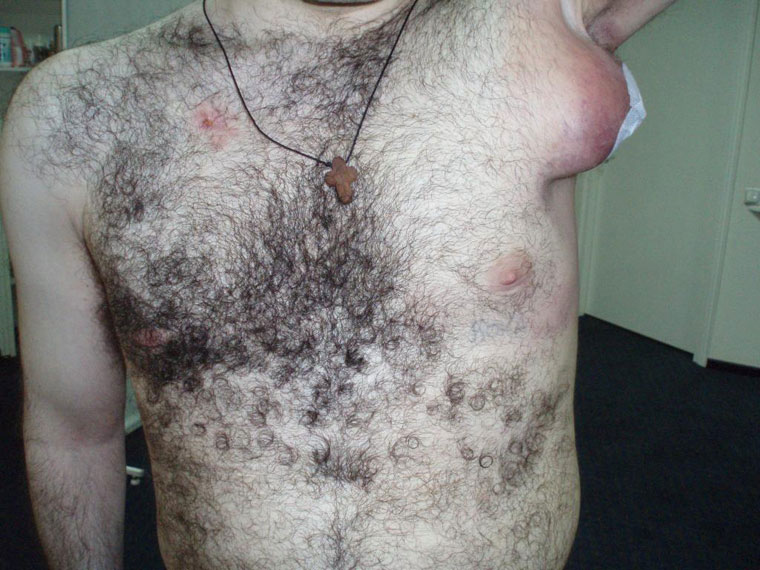
Как правило, появление шишек у больного отмечается сразу в нескольких местах, чаще на шее и в подмышечной области.
При протекающем отеке узлов более 8 недель, назначается лабораторное исследование крови на антитела к ВИЧ.
О наличии воспаления лимфоузлов следует говорить в случае присутствия болевого синдрома при ощупывании.
Вирус иммунодефицита человека подвергает организм значительной нагрузке.
Как следствие, кроме ВИЧ-инфекции присоединяются другие патологии бактериальной природы.
С чем и связано развитие у больного воспаления лимфоузлов.
Какие узлы лимфосистемы подвержены воспалению при ретровирусе?
Какие именно периферические органы будут подвержены воспалительному процессу, как быстро они будут увеличиваться и через сколько времени достигнут максимальных размеров?
Это зависит от состояния иммунной системы больного и ее способности сопротивляться инфекционным агентам.
При нарушении функционирования иммунитета, его ослаблении, лимфаденопатия может быть диагностирована на начальном этапе заболевания.
В ряде случаев наблюдается незначительная отечность, выявить которую возможно только при детальном осмотре с пальпацией.
В других вариантах, увеличение достигает внушительных размеров.
Сопровождается скоплением гнойного экссудата, который можно устранить путем оперативного вмешательства.
Отзывы больных относительно изменения узлов лимфосистемы неоднозначные.
Некоторые отмечают отсутствие подобного симптома на протяжении длительного времени.
Другие замечали увеличение лимфоузлов спустя несколько недель после предположительного заражения.
Как говорилось выше, ключевую роль играет состояние иммунитета и его способность реагировать на патогенные микроорганизмы.
Для ВИЧ-инфекции характерно воспаление узлов следующих групп:
- заушных, околоушных
- подчелюстных, шейных
- нижнечелюстных, затылочных
- надключичных, локтевых

При отсутствии патологического процесса узлы практически не будут прощупываться.
В случае воспаления наблюдается изменение их структуры, они становятся плотными, но эластичными.
При протекающем ВИЧ-заболевании чаще отмечается увеличение узлов до 2 см, их болезненность, присутствует гиперемия кожных покровов.
Лимфаденопатия, при которой наблюдается увеличение периферических органов до 4-5 и более см, характерна для инфекции на поздних этапах — асимптоматической и на стадии СПИДа.
У женщин в период беременности и после родов практически всегда наблюдается увеличение лимфоузлов всех групп.
Диагностируется генерализованная лимфоаденопатия.
В случае увеличения узлов только в паховой зоне, скорее всего, речь идет об ИППП.

О том какие анализы
сдавать на ВИЧ
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
| ДНК ВИЧ (кровь) | 5 д. | 3450.00 руб. |
Туберкулез лимфоузлов при ВИЧ
Туберкулез — инфекционное заболевание, вызванное бактерией Mycobacterium tuberculosis.
Второе название — бацилла Коха (в честь ее первооткрывателя).
Для данного микроорганизма характерно медленное размножение и повышенная устойчивость к окрашиванию микробиологическими красителями.
Кроме того, Mycobacterium tuberculosis резистентна к иммунной системе, что является основной проблемой в терапии заболевания.
Бацилла Коха локализуется вне клеток.
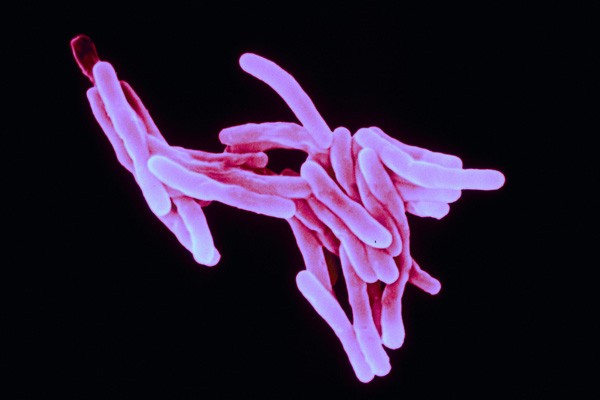
За счет чего ткани некоторое время не подвергаются патологическим изменениям.
Постепенно патоген tuberculosis попадает в регионарные узлы лимфатической системы, распространяясь по всему организму.
Так как ВИЧ сопровождается значительным ослаблением иммунной системы, пациенты данной категории особо подвержены туберкулезу.
На начальной стадии туберкулез лимфоузлов сложно дифференцировать от лимфоденопатии.
Поскольку увеличение узлов незначительное и при пальпации не отмечается болезненность.
Характерными симптомами патологии являются:
После появления вышеописанной клинической картины отмечается усиленный рост узлов лимфатической системы.
Вскоре они напоминают гроздья наростов.
При ощупывании пациент жалуется на выраженный болевой синдром.

Для постановки точного диагноза проводится исследование мокроты и биопсия патологически измененного узла.
Заразен или нет туберкулезный лимфаденит?
Заболевание является следствием проникновения в организм M. Tuberculosis.
Это патогенный микроорганизм, передающийся чаще воздушно-капельным путем.
Туберкулезный лимфаденит является заразным заболеваниям.
Следует избегать инфицированных пациентов и тесного с ними контакта.
Перспективы терапевтического воздействия
При диагностировании воспаления узлов на фоне туберкулезной инфекции, тактика терапии будет основываться с учетом стадийности патологии, сопутствующих заболеваний и состояния иммунной системы.
Назначаются противобактериальные средства широкого спектра действия, активные по отношению к микобактериям туберкулеза: Бенемецин, Рифадин, Изониазид.

Дополнительно назначаются препараты нестероидного ряда с противовоспалительным эффектом: Нимесил, Нимесулид.
Также НПВС могут использоваться в качестве средств, купирующих выраженный болевой синдром.
При туберкулезной лимфаденопатии длительность медикаментозного лечения не редко достигает 12 и более месяцев.
Требуется комплексное воздействие различными группами лекарственных средств.
Включая препараты, направленные на борьбу с ВИЧ.
На сегодняшний день современная терапия ВИЧ-инфекции делает определенные успехи.
Существует множество противовирусных препаратов, которые направлены на предотвращение распространения вируса.
Успешное лечение сопровождается уменьшением вирусных частиц с последующим увеличением CD4-Т-лимфоцитов.
В 2018 году в США одобрен медикамент под торговым названием Trogarzo или Ибализумаб (в России) для терапии больных с диагностированным мультирезистентным ВИЧ-1.
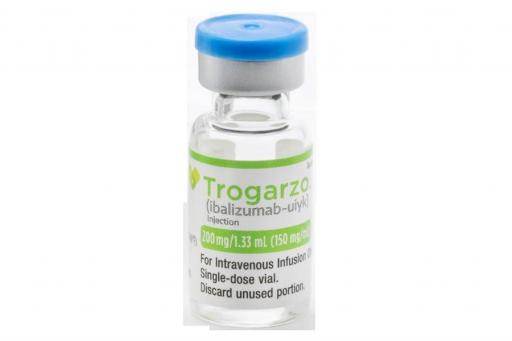
Согласно клиническим исследованиям, в течение 6 месяцев приема Ибализумаба, вирусная нагрузка у пациентов снизилась на 43%.
В исследовании участвовали пациенты, ранее прошедшие терапию 5 и более противовирусными медикаментами.
При достижении болезни терминальной стадии — СПИДа, и отсутствии адекватной реакции организма на противовирусную терапию, единственно возможное лечение заключается в контроле и своевременном подавлении рецидивирующих инфекций.
Кроме того, у пациентов с диагнозом СПИД высокий риск развития некоторых видов злокачественных образований.
В большинстве случаев, это ангиосаркома Капоши.
Саркома Капоши возникает из клеток лимфатических сосудов.

Причиной является заражение некоторыми подгруппами вирусов герпеса, что характерно для пациентов с сильным иммунодефицитом.
Вирусные частицы атакуют и повреждают клетки, вызывающие злокачественные изменения и развитие опухоли.
Тесная взаимосвязь между ВИЧ и присутствием герпеса проявляется в том, что оба вируса передаются половым путем.
Помимо СПИДа, саркома Капоши может развиваться у лиц, злоупотребляющих наркотиками.
Также у больных во время длительной иммуносупрессивной терапии.
Лечение женщин в период беременности подразумевает интенсивное использование противовирусных средств для минимизации рисков рождения ВИЧ-положительного ребенка.
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Совет тут один-лечите противотревожное расстройство.ВИЧ у вас нет.А вот ипохондрия и тревожность есть.Если подобные встречи доставляют вам столько морального и физического дискомфорта - зачем они нужны вообще….?


Пишете, что сердечник - какие есть хронические заболевания?ГБ, повышенный холестерин?Что пьёте от давления?
Яна, я немного подкован в вопросах медицины. Тахикардия у меня сейчас на фоне интоксикации организма, у меня не что подобное было после тяжёлой формы ковида. Тогда ни одни препараты не помогали, почти 3 месяца маялся. По сердцу проблемы серьёзные, Гб 2 типа, риск 4, дилатация левых отделов сердца. Но я сейчас не об этом, это из другой оперы. Спасибо Яна, что отозвались, правда. Но меня интересует мнения иныекционистов.

Михаил, думаю, инфекционисты тоже развеют Ваши страхи по поводу вышеперечисленной инфекции.Удачи вам и будьте здоровы)

Здравствуйте!По результатам анализов никаких клинически значимых отклонений не выявлено.
Похоже, что вы слишком сильно переживаете и тем самым загоняете свой организм в стресс, что и проявляется симптомами, указанными вами.
Зовиракс на ВЭБ не действует. Таким неправильным лечением вы усугубляете состояние и наногсите вред печени.
По обшему анализу крови нет данных за острый воспалительный процесс в организме.
Вам надо принимать успокаивающие средства, для сердца поможет валокардин, он также и немного стабилизирует нервную систему.
Нина, многие вещи я бы списал на психосоматика. Но боли в лимфоузлах исключение, я их не могу выносить. В сц сказали, что может быть такое состояние на фоне очень высокой вирусной нагрузки вич. По своему опыту антиген 24 на сроке 3 недели не показыаает? Просто кто что говорит, одни что раз у меня такая яркая клиника уже должны быть антитела, другие, что не обязательно. Ещё падают показатели АСТ и алт, трижды с интервалом в неделю сдавал, сейчас АСТ 13, алт 20, просто у меня за всю жизнь не были такие низкие показатели, на фоне стеатоза печени.

Вам надо дождаться результатов анализа. При ВИЧ лимфоузлы увеличиваются, но не болят и лимфоаденопатия, это не первичные проявления.
Манифестация первичного ВИЧ протекает в виде лихорадочного состояния, без каких-либо других проявлений.Длится эта стадия несколько дней, потом все проходит и самочувствие улучшается.
Через месяц после заражения таких симптомов не будет, какие есть у вас.
Нина, убойный курс противогерпетической антивирусной терапии мог подавить вирус вич? ПЦР спустя 3 недели -отрицательный? Насколько достоверен ПЦР на таком сроке?

На ВИЧ противогерпесная терапия не действует.
ПЦР через три недели если отрицательный результат, это хорошо, но надо еще проверить через 45 дней, сделать исследование ИФА 4 поколения
Нина, здравстауйте. Получил сегодня анализ на клетки. И отр. ИФА на сроке 32 дня. Скажите пжл есть ли какие отклонение на иммунограмме, по которым можно предположить ВИЧ?

Доброго вечера.
Явления в виде схожей симтоматики может давать ВЭБ, которая у вас диагностирована.
Насчет ВИЧ инфекции. Советую дождаться результатов обследований. Хотим мы того или нет, но без них говорить с 100% вероятностью ни о чем нельзя.
Если это острая стадия, то иммуноблот "поймает" вирус и покажет. В острую стадию ВИЧ идет массивное распространение вируса по организму и его размножение.
Поэтому, дожидаемся результатов анализов.
Если все хорошо и отрицательно, то пересдаем анализ через 3-6 мес. Если и в том случае анализы отрицательные - то заражение ВИЧ от данного незащищенного полового акта полностью исключено.
Наталья, а при такой яркой симптоматике антиген p 24 уже бы среагировал на сроке 3 недели или не обязательно?
Кожа — самый крупный орган тела и первая линия защиты от внешних инфекций. Когда эта защита прорвана — через порезы или царапины, — тело становится уязвимым для инфекций. Проблемы с кожей, волосами и ногтями могут быть первым сигналом о том, что у человека что-то не так со здоровьем.
Исследования показывают: больше половины людей, живущих с ВИЧ, отмечают проблемы с кожей. Не все эти проблемы требуют немедленного вмешательства, но, если есть сомнения, лучше проконсультироваться с вашим лечащим врачом.
Какие причины вызывают проблемы с кожей?
Бактериальные инфекции, включая Staphylococcus aureus — золотистый стафилококк, который может вызывать различные гнойничковые заболевания кожи, а в некоторых случаях приводить к развитию сепсиса и другим грозным заболеваниям, таким как менингит, пневмония и т.д. Большая часть из них лечится антибиотиками в форме мазей или таблеток. Но есть штаммы микроорганизма, устойчивые к действию антибиотиков.
Вирусные инфекции, включая бородавки, контагиозныого моллюска и герпетические язвы. Лечение может включать прижигание или замораживание жидким азотом в случае бородавок и антивирусные препараты в других случаях.
по теме

Лечение
Депрессия и ВИЧ
Грибковые инфекции могут поражать не только кожу, но и ногти на ногах и руках, обычно лечатся мазями, а в агрессивных случаях таблетками.
Рак кожи может проявляться в виде родинок странной формы, красных бугорков и обесцвечивания кожи и должен быть обследован дерматологом. Лечение в этом случае варьируется от простейших операций по удалению новообразования до химиотерапии или лучевой терапии. Один из видов раковых заболеваний, называемый саркомой Капоши, наиболее часто встречается среди людей с пониженным количеством CD4-клеток (как правило, менее 200 кл/мкл), но также может появиться и у людей, показатели которых в норме. Наиболее действенная профилактика в этом случае — держать ВИЧ под контролем и укреплять свою иммунную систему. Тем не менее, лечением саркомы Капоши являются химио- и лучевая терапия или использование специальных гелей.
Псориаз, вызванный гиперактивностью иммунной системы, приводит к возникновению шелушащихся красных пятен, обычно вблизи суставов. Обычно лечится с использованием стероидных препаратов или кремов. Похожее заболевание — экзема — тоже лечится кремами, но хроническое шелушение или пропадание волосяного покрова могут потребовать использования лосьонов и лечебных ванн.
Могут ли препараты АРВТ вызывать проблемы с кожей?
Кожная сыпь — довольно частый побочный эффект, который возникает у людей, начинающих прием ННИОТ (ненуклеозидных ингибиторов обратной транскриптазы), таких как эфавиренз, интеленс, невирапин и рилпивирин. Сыпь обычно проходит сама собой в течение пары недель и не требует особого лечения.
НИОТ (нуклеозидные ингибиторы обратной транскриптазы), такие как абакавир, известны тем, что часто вызывают сыпь, а также могут вызывать серьезное осложнение — реакцию гиперчувствительности, которая развивается примерно у 5 % принимающих их людей. Специальный тест крови поможет определить, кто находится в группе риска появления аллергических реакций, еще перед началом приема препарата. Если у вас проявляется аллергическая реакция, вам никогда не следует принимать абакавир снова.

Некоторые ингибиторы протеазы (ИП) могут вызывать кожные высыпания, это такие препараты, как дарунавир, фосампренавир. Такие ИП, как атазанавир и индинавир, могут также вызвать желтуху — иными словами, пожелтение кожи и слизистых оболочек. Однако желтуха может быть проявлением серьезных нарушений в работе печени, а значит, следует сразу же обратиться к вашему лечащему врачу для обследования.
Такой класс препаратов, как ингибиторы интегразы, также могут вызывать кожную сыпь. Это является наиболее частым побочным эффектом в случае приема таких препаратов, как ралтегравир, элвитегравир и долутегравир.
В последнее время обесцвечивание (или гиперпигментация) кожи и ногтей наблюдается у некоторых пациентов, принимающих зидовудин и эмтрицитабин. Чаще этот побочный эффект встречается у пациентов с темным цветом кожи.
Простые советы:
Накладывайте повязки на царапины и порезы, чтобы облегчить заживление и предотвратить инфицирование.
Поддерживайте вашу иммунную систему и следите за уровнем CD4-клеток, чтобы избежать проблем с кожей.
Используйте крем от загара с SPF 30 или больше. Не стоит находиться на солнце во время приема препаратов, так как они делают вашу кожу более уязвимой к той части спектра, которая вредна для нее. Проконсультируйтесь с вашим лечащим врачом, если сомневаетесь.
ВИЧ сам по себе может вызывать сухость кожи, как и определенные препараты. Хорошей идеей будет использование увлажняющего лосьона каждый раз после приема душа.
Расскажите вашему лечащему врачу о возникновении любых проблем с кожей, а также предоставьте ему информацию о том, как менялись форма и размер беспокоящих вас родинок или обесцвеченных участков кожи.
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Сделайте мрт шейного отдела позвоночника, примите найз 100мг 5дней, проколите витамины группы В по 2.0внутримышечно 10 раз через день например Комбилипен

Здравствуйте! Можно посмотреть плечевой сустав - подвигайте руку по кругу и шею, наклоняйте в разные стороны, есть ли где то боль?
После 30 лет нужно 1 раз в год проходить узи молочных желез, поэтому тоже можно пройти (но молочные железы почти никогда не болят, вначале увеличиваются лимфоузлы возле ключицы и в подмышечной области).

Тогда вероятно напряжение большой грудной мышцы из-за перенапряжения. Если только дискомфорт, можно несколько дней не напрягать, местно раствор Меновазин. Если боль сильная - парацетамол 500 мг. И можно пройти узи молочной железы.

Подмышечные и у здоровых прощупывается, они должны быть не более 1-1,5 см и безболезненные при нажатии. Если срослись с кожей, большие по размеру, тогда не норма.
Наталья, скажите пожалуйста, если бы был лимфоузел воспален, мне бы больно было рукой двигать, поднимать?

Если есть какая-то наследственность и вы беспокоитесь по поводу груди, лучше сходить к маммологу. У всех по разному, иногда ничего не болит, иногда есть дискомфорт.



Онемения руки, боли подмышкой, всё это чаще всего признаки шейного остеохондроза. По возможности конечно лучше пройти МРТ шейного отдела.
По лечению попейте Нимесил по 1 пакетику 2 раза в день - 5-7 дней.
Аксамон 20 мг по 1 таб 2 раза в день - 1 месяц.
В шею и подмышечную область втирать Долгит крем 3 раза в день- 10 дней.
Гимнастку на шею по Шишонину выполнять регулярно. Спать на ортопед подушке.

Если бы они были воспалены? да, но прощупать врач должен ( не всегда пациент сам может понять увеличены или нет).

А Вы под наблюдением хирурга находитесь по поводу грыжи? Если явные признаки воспаления обязательно покажитесь хирургу, спец бандаж нужно носить утягивающий именно зону пупка, и при болях можно попить Нимесулид 100 мг по 1 таб 2 раза в день - 1 неделя. Но грыжа проблема хирургическая, по этому прежде хирургу покажитесь.

Яна, а ещё скажите пожалуйста при вдохе или выходе иногда (редко) отдает в подмышечную впадику это тоже относится к остеохондрозу?




Скорее всего это мышечная боль. Пока начните принимать мелоксикам 7.5 мг 1 рд 7 дней; мидокалм 150 мг 2 рд 10 дней. Нагрузки желательно ограничить.

Здравствуйте. Желательно попасть на очный приём, чтобы посмотрели молочные железы, подмышечные лимфоузлы. В шейном отделе позвоночника боли не беспокоят?

Возможно, это просто мышечная боль, связанная с нагрузками. А может быть связано с шейным остеохондрозом. Так как беспокоит онемение руки, МРТ шейного отдела желательно пройти.
Если присутствует мышечный спазм, можно пропить миорелаксанты - мидокалм 150мг на ночь 7-10 дней. Местно вольтарен 3 раза в день 10 дней. От онемения - аксамон 20 мг 2 р в день 1 мес.
Регулярно делайте гимнастику для шейного отдела позвоночника по Шишонину.
Читайте также:

