Жжение в заднем проходе у мужчин глисты
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при дефекации: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Дефекация – это физиологический процесс выделения каловых масс из прямой кишки, являющейся конечным отделом толстого кишечника. Она заканчивается задним проходом, в котором различают два сфинктера (мышечных кольца). Под давлением каловых масс они раскрываются. Человек можем контролировать только внешний сфинктер.
Появление болезненных ощущений сигнализирует о нарушении правильной работы кишечника и прилежащих органов.
При нормальной функции кишечника дефекация происходит 1–2 раза в сутки, иногда чуть реже. Частота испражнений сопровождается изменением консистенции каловых масс. Частый стул характеризуется жидкой консистенцией, а при запоре кал становится твердым, может травмировать слизистую оболочку прямой кишки, вызывая болезненные ощущения разной степени выраженности.
По мере заполнения прямой кишки каловыми массами поступает сигнал в мозг, мышечные кольца сокращаются и происходит испражнение. При целом ряде неврологических заболеваний нарушается правильная передача сигнала, и процесс опорожнения замедляется, что приводит к накоплению кала в прямой кишке, чрезмерному давлению на стенки кишечника и сфинктер.
Боль при дефекации – серьезный симптом многих заболеваний, поэтому своевременное обращение за медицинской помощью необходимо.
Разновидности боли при дефекации
Боль при дефекации может ощущаться непосредственно в области заднего прохода или иррадиировать (отдавать) в нижние отделы живота, поясницу, ноги. Пациенты описывают ее как режущую, тянущую, пульсирующую, тупую или ноющую.
Возможные причины возникновения боли при дефекации
Одна из частых причин боли при дефекации – защемление геморроидального узла. Вокруг прямой кишки располагаются вены, которые перерастягиваются, когда в них происходит застой крови. Причин такого застоя много - малоподвижный образ жизни, регулярное поднятие тяжестей, наследственная предрасположенность, неправильное питание, беременность, анальный секс, злоупотребление слабительными средствами, некоторые виды спорта (велоспорт, верховая езда) и т. д. В расширенных участках вен формируются тромбы и язвы. Взбухающие стенки вен могут ущемляться и выпадать из заднего прохода. Приступ геморроя всегда сопровождается болью при дефекации и кровянистыми выделениями.
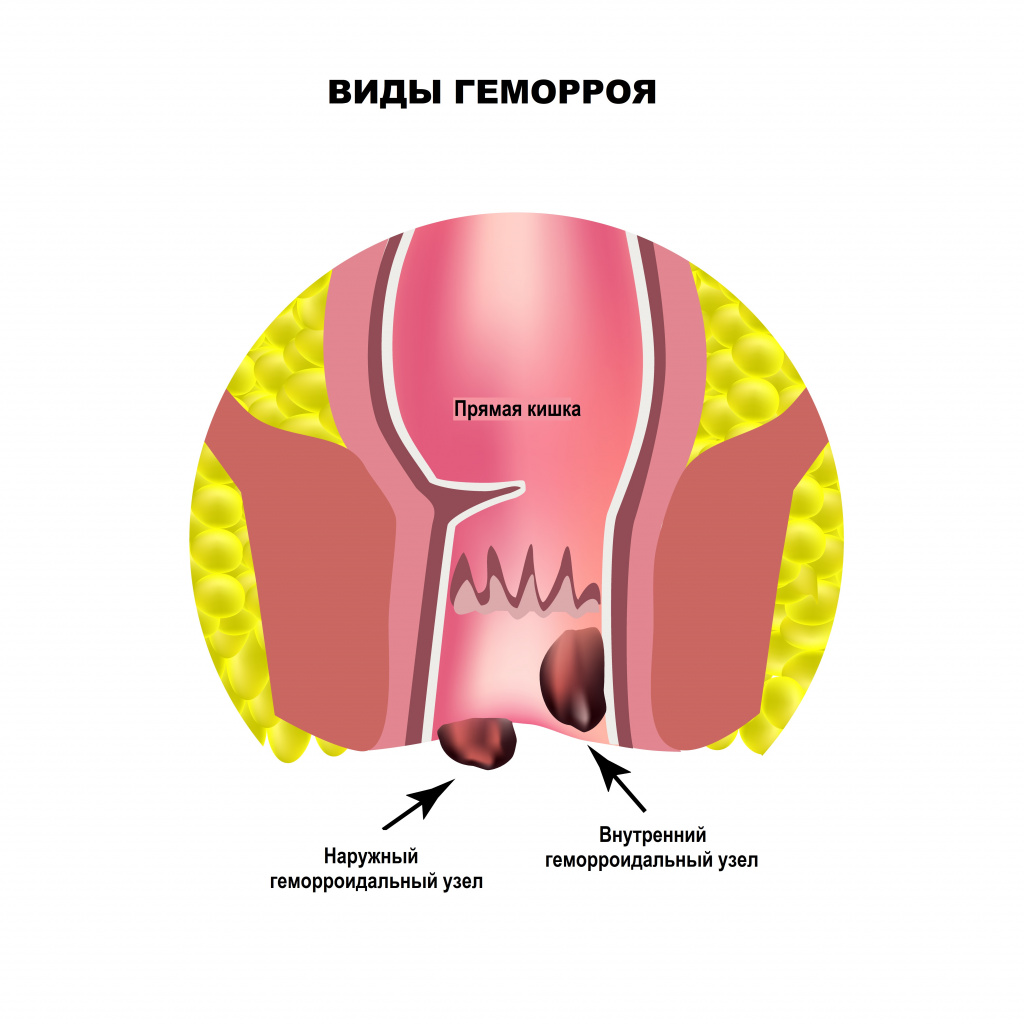
Заболевание серьезно ухудшает качество жизни, а при откладывании визита к врачу и самолечении может привести к осложнениям.
При наличии трещин анального прохода, то есть нарушении целостности слизистой прямой кишки, во время испражнения ощущается сильная кратковременная боль, процесс может сопровождаться выделением крови. Причиной этой патологии часто становится неправильное питание, сидячая работа.
Недостаточное количество клетчатки в пище приводит к нарушению нормальной консистенции каловых масс, а малоподвижный образ негативно влияет на работу мышечных волокон, которые участвуют в изгнании кала из кишечника.
В результате человеку приходится прикладывать больше усилий при испражнении, что и вызывает появление трещин в анальном проходе. При попадании в трещины инфекции может сформироваться гнойный очаг, абсцесс в подслизистой оболочке прямой кишки. Помимо боли при дефекации ощущается чувство тяжести в промежности, пульсирующая боль, повышается температура тела, возникает общая слабость.
Несбалансированное питание и сидячий образ жизни повышают риск развития дивертикулеза толстой кишки – множественных грыжеподобных выпячиваний стенки кишки. Причиной же заболевания является генетическая предрасположенность, в результате которой ухудшается сократительная способность стенки кишечника и на ней формируются дивертикулы. Боль при этом заболевании локализуется в области живота, иррадиирует в поясницу, задний проход, паховую область и проходит после дефекации.
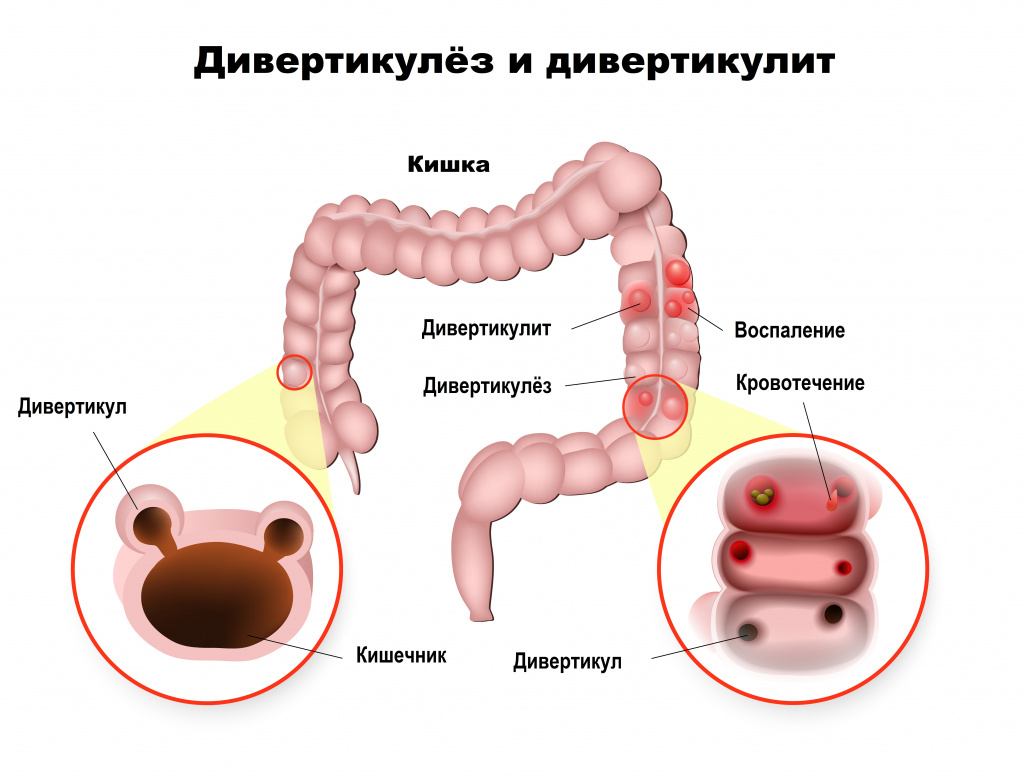
При парапроктите - воспалении тканей, окружающих анальное отверстие, - гнойный очаг может располагаться рядом с анальным отверстием. Это заболевание начинается внезапно, характеризуется острой болью при дефекации, высокой температурой, ознобом, болевые ощущения могут сохраняться в покое и усиливаться при движении.
Неспецифический язвенный колит и болезнь Крона – воспалительные заболевания толстого кишечника, которые развиваются вследствие иммунных нарушений в организме, когда собственные ткани, в данном случае клетки кишечника, воспринимаются иммунной системой как чужеродные и организм начинает с ними бороться, запуская процесс воспаления. Это хронические заболевания, их течение характеризуется периодическими обострениями и периодами ремиссии.
Первым симптомом язвенного колита и болезни Крона может стать боль при дефекации, в кале будет присутствовать слизь и/или кровь.
Также отмечается общее недомогание, слабость, снижение массы тела, температура может повышаться до 37–37,5°С.
Боль при дефекации может быть симптом такого грозного заболевания, как рак прямой кишки. При появлении жалоб на слабость, снижение аппетита, потерю веса, кровянистые выделения при дефекации следует незамедлительно обратиться к специалисту.
При каких заболеваниях возникает боль при дефекации
- Геморрой.
- Трещины анального прохода.
- Абсцесс перианальной области.
- Острый парапроктит.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Дивертикулез.
- Опухолевый процесс.
- Синдром раздраженного кишечника.
Лечением заболеваний толстого кишечника занимается врач-проктолог. После тщательного осмотра и сбора анамнеза назначают дополнительные анализы и инструментальные исследования. Может потребоваться консультация следующих специалистов: врача-онколога , врача-гастроэнтеролога .
Диагностика и обследования при боли во время дефекации
Для уточнения диагноза назначают следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой с целью выявления воспалительного процесса.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В жизни женщины или мужчины иногда случается неприятность, от которой нужно как-то избавиться, но спрашивать совета врачей и знакомых неловко. Самолечение зуда в заднем проходе методом проб и ошибок может плохо закончиться, а оставлять без внимания такой неприятный симптом нельзя. Что тогда с ним делать, и почему он возникает, рассказывает данная статья.

Почему чешется в заднем проходе
Зуд в околоанальной области хотя бы раз в жизни беспокоил каждого человека. Он редко бывает изолированным признаком. Чаще сопровождается дискомфортом, жжением, болью, покраснением, раздражением, мокнутием близлежащих участков, слизью в кале и даже кровью. При заболеваниях, передающихся половым путём, образовываются небольшие язвочки.
Причин такого клинического симптома может быть множество. Человек иногда сам замечает, после чего появляется неистовое желание чесаться. Порой это требует длительной диагностики, сдачи анализов крови, мочи и кала, посещения профильного врача. В каждом третьем случае наблюдается свербёж средней интенсивности, связанный с недостаточной гигиеничностью уязвимой и чувствительной области.
Типы анального зуда
Если видимых причин так и не удаётся найти, говорят о первичном или идиопатическом анальном зуде. Его причину связывают с ослаблением сфинктера и раздражающим воздействием слизи, которая выделяется из ануса.
Вторичный зуд является следствием различных состояний, среди которых:
- Механические травмы и ожоги.
- Молочница, актиномикозы.
- Воспаление гениталий, например, простатит.
- Проктит, геморрой, сфинктерит, хронические анальные трещины.
- Патологии пищеварительного канала: колиты, дисбиоз, полипы, гастриты с повышенной и пониженной кислотностью.
- Язвенная болезнь, при которой могут образоваться сквозные отверстия.
- Гонорейно-трихомонадная инфекция, лобковый педикулёз.
- Аллергические дерматиты.
- Себорея, чешуйчатый или плоский лишай.
Кроме этого, различают зуд:
- Ятрогенный и нейрогенный. Первый возникает после приёма некоторых лекарств, второй становится следствием нервного расстройства. Зудеть может после лечения антибиотиками. Неприятные ощущения охватывают промежность и приводят к отёчности, отслоению и уплотнению кожи.
- Острый отличается внезапным появлением, интенсивным развитием и постоянным характером. Сопровождается мацерацией (увлажнением) кожного покрова.
- Для хронического свойственно медленное течение, постепенное усиление интенсивности, склонность к сухости, без пигментации и расчёсов.
Зуд при сахарном диабете отличается высокой интенсивностью и выраженностью. Погрешности в питании и нарушения режима приводят к обострению.
Свербёж в области ануса наблюдается у алкоголиков и наркоманов, а также у страдающих неврозами.
Нервные рецепторы в зоне ануса могут раздражаться повышенным количеством соединений азота, возникающим из-за появления в каловых массах протеолитических энзимов и резких изменений кислотности среды в сигмовидном и прямом отделах кишечника.
К другим не таким опасным причинам зуда относятся:
- Сухость кожного покрова, как следствие обезвоживания организма, часто встречающегося у пожилых пациентов.
- Недержание кала, диареи, излишняя потливость приводят к переувлажнению и раздражению.
- Частое пользование жёсткой мочалкой и едкими моющими составами.
- Применение свечей для контрацепции и антигеморроидальных средств.
- Острая пища и ожирение.
- Депиляция в интимной зоне.
В любом случае зуд в заднем проходе — симптом, который лучше не игнорировать, не пытаться вылечить самостоятельно, а обратиться к врачу. Только он сможет выяснить его происхождение и предложить эффективную терапию.
Постоянный зуд
Если за 10 дней лечения пробиотиками дискомфорт не проходит, понадобится дальнейшее обследование с целью выявить скрытые причины дисбиоза.
Зуд по ночам

Симптом, возникающий в тёмное время суток, говорит о поражении глистами, особенно, острицами. Ими чаще заражаются дети. Но гельминтозы как причины зуда у взрослых тоже не редкость. Дискомфорт беспокоит вечером и ночью, когда самки выходят для яйцекладки и оставляют возле ануса секрет — причину сильного дискомфорта.
Зуд может вызвать воспалённый геморроидальный узел. В результате у больного развивается бессонница. Человек расчёсывает околоанальную область, отчего кожа истончается, легко повреждается и открывает ворота для инфекций.
Без квалифицированной помощи проблемы усугубляются, а их решение усложняется. Сами по себе они не разрешатся, а при грамотном лечении уже через день-другой наступит улучшение и, возможно, полное выздоровление.
Зуд после дефекации
Симптом свидетельствует об ослаблении анального сфинктера. Явление довольно распространённое. Его причины:
- Врождённые дефекты в строении аноректальной зоны.
- Воспаление, низкая чувствительность нервных окончаний и усиливающаяся перистальтика кишечника. Такая симптоматика характерна для геморроя, стриктур и опухолей в области заднего прохода.
- Нервные расстройства, особенно связанные с нарушениями функций спинного мозга.
- Механическое повреждение слизистой и мышечного слоя. Возможно после неправильного клизмирования, проведённого эндоскопического исследования, травмирования беременной в процессе родовой деятельности, хирургической операции, анального секса.
Проблемы с недостаточностью сфинктера решает врач-проктолог.
Зуд после приема пищи

Острая аджика, специи, соленья, синтетические вкусоароматические добавки доставляют массу приятных вкусовых ощущений, но не на следующий день, когда выделяются из организма. Ведь в специях нет компонентов, растворимых в пищеварительном канале, и они целиком попадают в стул, раздражая клетки слизистой кишечника, идентичные тем, что в ротовой полости.
Зуд у женщин
При наступлении менопаузы снижается уровень эстрогена и как следствие нарушается состав микрофлоры вагины. Её слизистая становится сухой, дискомфорт распространяется и на область заднего прохода.
К таким же последствиям приводит молочница, при которой возбудители кандидоза с влагалища попадают в околоанальную зону и покрывают её белым творожистым налётом. Участок начинает сильно свербеть.
Лечиться приходится таблетками и другими составами до тех пор, пока одним прекрасным утром женщина просыпается, не испытывая никакого дискомфорта.
Зуд с кровью
Подобный симптом требует незамедлительного обращения за врачебной помощью. Он может быть следствием ряда серьёзных патологий, среди которых:
- лейкемия;
- язва желудка или 12-перстной кишки, сопровождаемая слабым периодическим жжением;
- геморрой и анальные трещины;
- инфицирование кишечника;
- туберкулёз;
- болезнь Крона;
- варикоз.
Сильный зуд с кровью может быть симптомом ранней стадии раковой опухоли. Во избежание развития онкологического поражения кишечника необходимо своевременное обращение к врачу и выполнение всех его рекомендаций по диагностике.
Полипы как доброкачественные новообразования способны образовывать наросты и при дефекации приводить к кровянистым выделениям.
Срочное обращение к врачам понадобится, если:
- Имеет место непрекращающееся и обильное кровотечение.
- Резко ухудшается общее состояние больного.
- Болит в животе и повысилась температура.
- Присоединилась рвота с примесями крови.
Лечение медикаментами
Терапия анального зуда начинается с комплексного обследования. Облегчить состояние помогают препараты местного действия.
- Если патологический симптом вызван болезнетворными бактериями или грибками, назначается лечение фунгицидами или антибиотиками. При гельминтозах врач выписывает антипаразитарные составы.
- Если зуд вызван циррозом печени, гепатитами, сифилисом, эндокринными заболеваниями, то лечение основной патологии может быть довольно сложным и длительным.
- Для снятия дискомфорта и зуда в околоанальной области используют мази, содержащие лидокаин, декспантенол и преднизолон. Помогает клизмирование растворами протаргола и колларгола с массовой долей основного компонента 3%.
- При помощи центральной электроанальгезии и электросна удаётся купировать стойкий болевой синдром.
- В сложных случаях помогают небольшие дозы глюкокортикостероидов, а также мази с гормональной основой, растворы, содержащие новокаин, ментол, анестезин и оказывающие охлаждающее воздействие.
Специальные наружные средства с подсушивающим эффектом помогают при дерматитах, например, цинковая и салициловая мази. При геморрое используют:
- Ультрапрокт.
- Детралекс.
- Ауробин.
- Релиф.
Меновазин избавляет от жжения и зуда, если беспокоит наружный геморрой.
Неприятности, связанные с глистами, частично устраняются при соблюдении личной гигиены. После каждого похода в туалет околоанальную область промывают, используя мягкие составы, и мажут глицерином. Для уничтожения яиц паразитов и во избежание повторного заражения рекомендована стирка нижнего белья в очень горячем мыльном растворе и последующее проглаживание утюгом.
Для лечения гельминтозов чаще всего принимают:
- Вормил.
- Вермокс.
- Метронидазол.
При наличии внутренней картины болезни снятие зуда в заднем проходе устранит лишь один из её симптомов, но в целом проблему не решит.
Труднее всего лечить болезнь неизвестной этиологии. В таких случаях взрослым приходится отказываться от острого и спиртного, тщательно, но не избыточно, соблюдать правила личной гигиены, принимать медикаменты успокаивающего действия. После дефекации очищать кожу при помощи влажных антибактериальных салфеток.
Народные средства
После одобрения лечащего врача можно применять природные продукты и лекарственные травы.
Если зудит и чешется в заднем проходе, помогут:
- Отвар льна. Для его приготовления понадобятся семена растения (1 ст. л.) и 0,5 л воды. После закипания смесь остужают, процеживают и пьют 3 раза в день по 1 ст. л.
- Ванночка из цветков календулы и ромашки. На 1 л кипятка берут по 2 ст. л. растительного сырья. Настаивание длится 3 часа. После этого состав можно вылить в ванну и принимать водные процедуры. Вторым вариантом станет раствор на основе дубовой коры.
- Мазь, приготовленная в домашних условиях. Ингредиенты: вазелин (100 г) и свежий сок клюквы (30 мл). Компоненты соединить и полученной смесью обработать околоанальную область.
- Примочки с кусочками льда в марлевой салфетке.
Профилактика
При раннем выявлении, своевременном начале лечебных мероприятий, строгом соблюдении рекомендаций врача зуд в заднем проходе имеет благоприятный прогноз. Диета без солёной и острой пищи, гигиена околоанальной области предупредят рецидивы и не допустят ухудшения состояния пациента.
Другие профилактические мероприятия следующие:
- Ношение натурального воздухопроницаемого нижнего белья, чтобы не допускать чрезмерной потливости, парникового эффекта и активного размножения бактерий.
- Ежедневное подмывание и гигиенический душ, использование мягких моющих составов с соответствующей текстурой, частая смена (минимум 2 раза в день) нижнего белья.
- Пользование только личными полотенцами отдельно для тела и ног.
- Ежедневные воздушные ванны.
Во избежание аллергических реакций женщинам рекомендуется не использовать ароматизированные гигиенические прокладки.
К какому врачу обратиться
Первым делом следует посетить колопроктолога. В дальнейшем после уточнения диагноза к лечению подключатся гинеколог, инфекционист.
Главное, проблему не запускать, без стеснений обращаться к докторам, выполнять их рекомендации, чтобы жить с комфортом и удовольствием.
Жжение в заднем проходе является симптомом большинства проктологических заболеваний: острого и хронического проктита, анальной трещины, геморроя. Причинами дискомфорта часто становятся прямокишечные неоплазии, кокцигодиния, перианальный дерматит. Для диагностики этиологии неприятных проявлений назначаются инструментальные методики (УЗИ, ректороманоскопия, анальная манометрия и ЭМГ), лабораторные анализы (копрограмма, исследование на яйца гельминтов, гистология биоптатов). С целью купирования жжения в заднем проходе применяют микроклизмы и ректальные суппозитории, системные препараты, физиотерапевтические методики.
Причины жжения в заднем проходе
Микротравмы
У здоровых людей жжение может возникать при неправильной гигиене: применении жесткой мочалки и грубой туалетной бумаги, злоупотреблении мылом. При этом образуются микротравмы анального сфинктера, которые проявляются неприятным покалыванием и жгучими ощущениями. Дискомфорт в заднем проходе выражен умеренно, не сопровождается другими патологическими признаками. На протяжении 2-3 дней после устранения причины симптоматика бесследно проходит.
Сильное жжение в прямой кишке наблюдается после анального секса, поскольку слизистая заднего прохода очень нежная и легко травмируется. Дискомфортные ощущения беспокоят человека несколько дней, иногда сочетаются с расстройством стула и недержанием кала. Подобные проявления также встречаются у приверженцев сексуальных практик с введением посторонних предметов в анус.
Проктит
Острое воспаление прямой кишки вызывает постоянное мучительное жжение в заднем проходе, сопровождающееся интенсивными болями и анальным зудом. При проктите жгучие ощущения достигают максимальной выраженности в момент дефекации. После опорожнения кишечника и гигиены анальной зоны симптомы немного уменьшаются, однако не прекращаются полностью. Больные предъявляют жалобы на выделение слизи, гноя с прожилками крови из ануса.
При хроническом проктите симптомы выражены незначительно. Преобладает умеренное жжение, покалывание, зуд в заднем проходе, что доставляет дискомфорт, но не нарушает работоспособность и общее состояние. В кале зачастую заметны примеси слизи. Такие симптомы сохраняются несколько месяцев. Обострение проктита характеризуется повышением температуры, усилением болей, появлением слизисто-гнойных выделений из заднепроходного отверстия.
Геморрой
Выраженное жжение в области ануса отмечается уже на первой стадии болезни. Пациент испытывает мучительную жгучую боль в ходе дефекации. Иногда она настолько сильная, что больной пытается подавить позывы к опорожнению кишечника, еще более усугубляя ситуацию. Умеренное жжение в заднем проходе наблюдается в течение дня, симптом усиливается при длительном нахождении в положении сидя.
По мере прогрессирования геморроя характерные симптомы дополняются выпадением венозных узлов, что проявляется резкой болью. На третьей-четвертой стадиях заболевания жжение достигает максимальной интенсивности, из-за чего пациент не может сидеть. Постоянно возникают кровотечения при дефекации. На фоне этого кожа, окружающая анус, мацерируется, что усугубляет жгучие ощущения и зуд.

Анальная трещина
Характерно появление жжения и боли непосредственно в процессе дефекации, когда происходит разрыв слизистой прямой кишки. Неприятные ощущения могут иррадиировать в крестец и промежность. На туалетной бумаге или на поверхности каловых масс остается несколько капель крови. Жжение в заднем проходе периодически беспокоит около 2-3 недель, пока дефект полностью не заживет. Симптом сочетается со спазмом сфинктера, что затрудняет дефекацию и усиливает дискомфорт.
Если лечение острой анальной трещины не проводится, она переходит в хронический дефект. В таком случае жжение в заднем проходе чаще развивается после дефекации, сохраняется длительное время. Постоянные жгучие ощущения, неудобства при сидении и ходьбе снижают качество жизни пациентов. Больные испытывают страх перед опорожнением кишечника, поэтому откладывают этот процесс либо злоупотребляют слабительными.
Недержание кала
Непроизвольное выделение каловых масс приводит к мацерации, воспалению и изъязвлению перианальной зоны, вызывающим интенсивное жжение. Симптом беспокоит постоянно, немного уменьшается после гигиенических мероприятий и применения лекарственных средств. Если недержание связано с проктологическими болезнями, жгучие ощущения дополняются болью, выделением гноя или крови из заднего прохода.
Опухоли прямой кишки
Дискомфорт в зоне ануса встречается как при доброкачественных образованиях (полипах, ворсинчатых опухолях), так и при раке прямой кишки. Первая группа новообразований продолжительное время протекает бессимптомно. Жжение появляется, когда образования достигают больших размеров, воспаляются или эрозируются. Злокачественные опухоли имеют разнообразную клиническую картину: жгучие боли в заднем проходе, спазмы прямокишечного сфинктера, дискомфорт внизу живота.
Анокопчиковый болевой синдром
При кокцигодинии жжение в заднем проходе возникает при отсутствии органических изменений со стороны прямой кишки. Пациенты жалуются на изнуряющие жгучие ощущения, внезапные спазмы, зуд, покалывание. Симптомы беспокоят больного несколько месяцев, не снимаются типичными анальгетиками и спазмолитиками. Жжение периодически нарастает и ослабляется, иногда совсем исчезает на некоторое время, после чего возобновляется снова.
Перианальный дерматит
Воспаление кожи вокруг заднего прохода проявляется постоянным мучительным жжением и зудом, вследствие чего больные расчесывают пораженную зону. При травмировании кожного покрова ногтями дискомфорт усиливается. Жгучие боли становятся мучительными и постоянными, как следствие человек не может сидеть, лежать на спине. При перианальном дерматите кожные покровы вокруг ануса гиперемированы, отечны, покрыты везикулезными и пустулезными высыпаниями.
Редкие причины
- Гельминтозы:энтеробиоз, аскаридоз, стронгилоидоз.
- Воспалительные процессы: криптит, сигмоидит.
- Гинекологические заболевания: ректовагинальный свищ, синдром хронической тазовой боли у женщин.
- Урологическая патология: простатит, колликулит, рак предстательной железы.
- Половые инфекции: генитальный герпес, гонорея, хламидиоз.
- Нарушения обмена веществ: сахарный диабет, гипотиреоз, болезнь Иценко-Кушинга.
Диагностика
Ценную информацию дает физикальное обследование. При визуальном осмотре колопроктолог выявляет мацерацию и высыпания в перианальной зоне. При пальцевом ректальном исследовании врач может прощупать увеличенные геморроидальные узлы, объемные новообразования. Для уточнения этиологических факторов жжения в заднем проходе применяются следующие инструментальные и лабораторные методы:
- Ректороманоскопия. При эндоскопическом осмотре анального канала диагностируют воспалительные, язвенные и опухолевые процессы заднего прохода. Способ информативен для оценки степени увеличения геморроидальных узлов, обнаружения в заднем проходе рубцовых изменений. Для комфорта пациента ректороманоскопия может проводиться с анестезией.
- УЗИ. Сонография — быстрый и безболезненный метод, который помогает обнаружить новообразования, признаки распространения воспалительных процессов на окружающие ткани. Мужчинам обязательно выполняют трансректальное ультразвуковое исследование (ТРУЗИ) простаты, чтобы убедиться в отсутствии урологических заболеваний.
- Анальная манометрия. Методика оценки сфинктерного тонуса необходима, чтобы подтвердить недержание кала или, наоборот, патологический спазм мышц заднего прохода. Для уточнения диагноза специалисты в сфере проктологии используют данные электромиографии заднепроходного сфинктера.
- Копрограмма. Наличие в каловых массах слизи и большого числа лейкоцитов указывает на острый воспалительный процесс в заднем проходе. При язвенных дефектах и новообразованиях в испражнениях обнаруживают примеси крови. Дополнительно исследуют каловые массы на яйца возбудителей гельминтозов.
- Дополнительные исследования. Иногда жжение в заднем проходе вызвано толстокишечной патологией, поэтому рекомендованы обзорная рентгенография ОБП, ирригоскопия, колоноскопия. При выявлении подозрительных образований во время эндоскопии берут биоптат для гистологического исследования.

Лечение
Помощь до постановки диагноза
Чтобы уменьшить жжение в анальной зоне, нужно тщательно соблюдать гигиену. Промежность обмывают теплой водой после каждого опорожнения кишечника, а при выделении из ануса слизи или гноя водные процедуры проводят чаще. Чтобы предотвратить мацерацию кожи, необходимо носить мягкое хлопковое белье, при обильных выделениях — применять специальные прокладки.
Мыло и другие химические средства, использующиеся в гигиенических целях, следует тщательно смывать, поскольку остатки средств могут спровоцировать сильное жжение. Для комфортного очищения перианальной зоны рекомендовано иметь влажную туалетную бумагу, которая не травмирует кожу и не усугубляет дискомфорт. Принимать лекарства можно только после визита к проктологу, который выяснит причину дискомфорта и подберет терапию.
Консервативная терапия
Лечение любого проктологического заболевания начинается со специальной диеты. В рационе ограничивают жирную, соленую и острую пищу, уменьшают содержание грубоволокнистой клетчатки. Щадящее меню обеспечивает мягкую консистенцию каловых масс для профилактики запоров и максимально безболезненного опорожнения кишечника. С учетом этиологии жжения в заднем проходе назначаются:
- Ректальные суппозитории. Свечи с противовоспалительными и смягчающими компонентами быстро устраняют зуд и жжение в прямой кишке, улучшают самочувствие больного. Лекарства облегчают акт дефекации, обволакивают прямокишечную слизистую и защищают ее от повреждения.
- Антибиотики. При острых проктитах препараты быстро ликвидируют патогенного возбудителя, предотвращают распространение воспалительного процесса и развитие парапроктита. Если патология вызвана глистами или простейшими, рекомендованы другие этиотропные средства: противогельминтные, антипротозойные.
- Гормоны. Прием кортикостероидов короткими курсами позволяет быстро снять воспаление и отечность при тяжелом течении проктита, обострении геморроя. При аллергической этиологии анального жжения лечение дополняют антигистаминными медикаментами.
- Флеботропные средства. Препараты для укрепления венозных стенок используются при геморрое, чтобы не допустить увеличения узлов и кровотечения из них. В остром периоде показаны местные комбинированные препараты, которые обладают венотоническим и анальгезирующим действием.
Для целенаправленного введения лекарственных веществ в задний проход применяют микроклизмы с местными анестетиками, отваром ромашки, масляными растворами. После стихания острого процесса назначают сидячие ванны с перманганатом калия, промежностный душ. Чтобы устранить жжение и болевой синдром, используются физиотерапевтические воздействия: лазерное излучение, диадинамотерапия, ультразвук.
Хирургическое лечение
При первой-второй стадии геморроя эффективны малоинвазивные методики — электрокоагуляция или склеротерапия узлов, которые улучшают состояние пациента. При тяжелых формах болезни назначается лигирование латексными кольцами, геморроидэктомия по Лонго. При стенозе заднего прохода, обусловленном хроническим проктитом, выполняется бужирование. Злокачественные новообразования — показание к радикальной операции по удалению опухоли вместе с лимфатическими узлами.
2. Выбор медикаментозной терапии геморроя/ Л.А. Благодатный // Хирургия. Приложение Сonsilium medicum. – 2013.
4. Кокцигодиния/ И.И. Хидиятов, А.В. Куляпин, М.В. Герасимов, Э.К. Валиева// Медицинский вестник Башкортостана. – 2013.
Боль в заднем проходе у мужчин возникает при проктологических заболеваниях, некоторых андрологических патологиях. Может быть кратковременной, длительной, постоянной, незначительной, умеренной, сильной, тупой, острой, жгучей, давящей, тянущей, распирающей, режущей, пульсирующей. Возможно сочетание с зудом, жжением, тенезмами, запорами, диареей, слизистыми либо кровянистыми выделениями. Для установления этиологии болевого синдрома проводят опрос, внешний осмотр, производят УЗИ, ректороманоскопию, аноскопию, лабораторные анализы. Схемы лечения включают антибиотики, противовоспалительные, анальгетики, обволакивающие препараты, местные процедуры.
Почему появляется боль в заднем проходе у мужчин
Внешние причины
Геморрой
Увеличение геморроидальных узлов является одной из самых частых проктологических причин болей в заднем проходе. Неосложненный геморрой проявляется жжением, распиранием в момент опорожнения кишечника, нередко дополняется неинтенсивной тупой ноющей либо тянущей болью. Все симптомы сохраняются не более нескольких часов.
У пациентов с тромбозом симптом усиливается, становится постоянным. Связь с актом дефекации утрачивается. При присоединении воспаления боли еще больше нарастают, сохраняются по ночам, становятся пульсирующими. Воспаленные тромбированные узлы увеличиваются, ощущаются, как инородное тело в зоне ануса. Возможно ухудшение общего состояния, гипертермия.
Выпадение геморроидальных узлов возникает через несколько лет после манифестации хронического геморроя, вначале протекает бессимптомно или с кратковременным ощущением помехи в заднем проходе, исчезающей после самостоятельного вправления узлов. Боль и зуд присоединяются, когда узлы перестают вправляться самостоятельно, начинают выпадать вне акта дефекации. Манифестация воспалительного процесса характеризуется резкими болями, субфебрилитетом.
Анальная трещина
Острая анальная трещина проявляется спазмом, интенсивными болями, возникающими в процессе дефекации и сохраняющимися долгое время после ее завершения. Из-за боли мужчины стараются отложить опорожнение кишечника, что приводит к запорам и усугубляет проблему. При хронизации трещины симптом несколько уменьшается, но не исчезает, спазм становится более стойким. Обе формы болезни сопровождаются зудом, появлением небольших мазков крови на туалетной бумаге либо прожилок крови в испражнениях.

Проктит
Острый проктит характеризуется ложными позывами, расстройствами стула, общей гипертермией, сильной болью в заднем проходе, которая нарастает при дефекации, отдает в мошонку, поясничную область. Клиническая картина несколько различается с учетом вида проктита:
- Катаральный. Симптомы выражены слабо либо умеренно.
- Эрозивный. Протекает тяжелее катарального, отмечается выделение крови и слизи.
- Язвенный. Еще более тяжелая форма. Сопровождается выделением большого количества крови.
- Лучевой. Развивается во время либо после завершения лучевой терапии. Проявления достаточно вариабельны.
У мужчин, страдающих хроническим проктитом, выраженность симптоматики снижается. Боли неинтенсивные, тупые, тянущие или ноющие. Периодически возникают рецидивы с клиникой, напоминающей острую форму болезни.
Прокталгия
Болевой синдром вызывается спазмом ануса, развивается вторично на фоне других патологий либо формируется самостоятельно вследствие психических и физических перегрузок. Болезненные ощущения интенсивные, колющие, режущие, спастического характера, появляются внезапно в любое время вне зависимости от акта дефекации. Продолжительность приступа прокталгии не превышает нескольких часов. Иногда симптом исчезает после опорожнения кишечника либо теплой сидячей ванны.
Травматические повреждения
Причиной травмы может стать половой акт у пассивных гомосексуалистов, введение различных предметов с целью мастурбации, при психических расстройствах, неправильном проведении назначенных врачом процедур, попытке самостоятельного лечения с использованием народных средств. Чаще отмечаются микротравмы, поверхностные ожоги слизистой. Иногда выявляются надрывы и разрывы.
Инородные тела попадают в кишечник не только через анус, но и через пищеварительный тракт. Мужчины иногда проглатывают зубочистки, мелкие рыбьи кости, другие острые предметы, которые впиваются в слизистую, вызывают резкую боль, частые позывы. Тупые чужеродные тела и каловые камни провоцируют ощущение тяжести, распирающую, давящую боль.
При травме слизистой, возникновении воспалительного процесса все симптомы усиливаются, возможны повышение температуры, появление слабости, разбитости. Резкая мучительная боль свидетельствует о нарушении целостности стенки прямой кишки и выходе постороннего предмета в параректальную клетчатку. Невыносимая режущая боль, вслед за которой появляются симптомы острого живота, указывает на проникновение чужеродного тела в брюшную полость.
Новообразования
Тупые боли в заднем проходе могут провоцироваться крупными ворсинчатыми опухолями, прямокишечными полипами. Иногда появление болевого синдрома свидетельствует об эрозировании или травме доброкачественной неоплазии. Меланомы аноректальной зоны, рак прямой кишки вначале протекают бессимптомно, затем сопровождаются быстро нарастающими болями, ложными позывами, кровотечениями, отделением слизи.
Прочие проктологические патологии
Перечень других болезней заднего прохода и нижнего отдела толстой кишки с болевым синдромом включает:
- острый и хронический парапроктит;
- воспалившийся эпителиальный копчиковый ход;
- параректальную дермоидную кисту;
- воспаление крипт.
Кроме того, болевые приступы у мужчин могут развиваться вследствие ущемления выпавшей прямой кишки. Иногда внезапные болезненные ощущения в момент дефекации наблюдаются у людей с недержанием кала на фоне хронических болезней, после травм, проктологических операций.
Запоры и диарея
Вероятность появления болей при диарее коррелирует с длительностью и тяжестью расстройства. При острой форме симптом имеет спазматический характер либо возникает на фоне перерастяжения сфинктера. У больных с хронической формой зуд, жжение, боли могут свидетельствовать о формировании вторичного перианального дерматита.
Давящие, распирающие болезненные ощущения, сочетающиеся с чувством переполнения кишечника, нередко беспокоят мужчин с хроническим запором. После дефекации болевой синдром формируется из-за повреждения ануса слишком твердыми каловыми массами.
Мужские болезни
Боль в анусе при воспалении предстательной железы носит иррадиирующий характер. Не является обязательным признаком патологии. Особенности болевых ощущений в заднем проходе у мужчин зависят от формы простатита:
- Острый. Иррадиация в анус иногда определяется на второй стадии заболевания, через некоторое время после учащения мочеиспускания, появления болей в крестце и промежности.
- Хронический. Некоторых пациентов беспокоит незначительная болезненность при дефекации.
- Калькулезный. Преобладает тупая ноющая боль в мошонке, крестце, копчике, зоне ануса. Возможны болевые приступы при дефекации, длительной ходьбе, тряской езде, физической нагрузке, половых актах.
- Застойный. Болезненные ощущения постоянные, локализуются в перианальной зоне, промежности, половом члене, мошонке. Иррадиируют в копчик, поясницу, по внутренней поверхности бедер.
При раке простаты, возникшем на фоне хронического простатита, болезненность также обусловлена иррадиацией, сочетается с болью в промежности, тазу, над лобком. У больных колликулитом дискомфорт, тупая боль, ощущение чужеродного предмета в заднем проходе выражены слабо, медленно прогрессируют. Возможно непроизвольное семяизвержение в ходе дефекации.

Диагностика
Определением этиологии боли в заднем проходе занимается специалист-проктолог. Мужчин с патологией простаты осматривает андролог. По данным опроса и физикального обследования пациенту назначаются такие диагностические манипуляции, как:
- Проктологический осмотр. Включает оценку состояния ануса, осмотр в ректальных зеркалах, пальцевое исследование, иные методики. Дает возможность обнаружить трещины, свищи, признаки геморроя, чужеродные предметы, неоплазии, воспалительные инфильтраты.
- Ректальное исследование простаты. Показано при подозрении на простатит, рак предстательной железы. В ходе процедуры врач определяет форму, размеры и структуру простаты, выявляет признаки воспаления, объемные образования.
- Ультразвуковые методы. Пациентов направляют на трансректальное УЗИ прямой кишки для диагностики рака, полипов, геморроя, кист, свищей, травм. УЗИ простаты может выполняться трансректально либо трансабдоминально, подтверждает воспалительные изменения, участки кальциноза, изменения эхоструктуры, характерные для раковой опухоли.
- Эндоскопические методики. Ректороманоскопия и аноскопия высокоинформативны при эрозиях, язвах, воспалительных процессах, полипах, злокачественных опухолях, свищах, внутреннем геморрое. Возможен забор материала для последующего морфологического исследования.
- Анальная манометрия. Методика рекомендована при прокталгии, недержании кала, других состояниях, сопровождающихся снижением или повышением тонуса анального сфинктера.
- Лабораторные анализы. Общее копрологическое исследование назначают для выявления признаков воспаления и кровотечения, обнаружения паразитов. По результатам посева определяют этиологию воспалительного процесса. По данным цитологического или гистологического исследования устанавливают характер опухолей.
- Прочие методы. При заболеваниях толстой кишки выполняют обзорную рентгенографию ОБП, колоноскопию, биохимический анализ кала. В отдельных случаях требуется диагностическая лапароскопия. Мужчинам с подозрением на рак простаты показано исследование ПСА.
Лечение
Помощь до постановки диагноза
Для предупреждения болей, появляющихся при действии внешних раздражителей, следует выбирать удобное белье, делать регулярные перерывы при сидячей работе, откорректировать диету, достаточно двигаться для предупреждения запоров. Уменьшить вероятность случайных травм можно путем отказа от нетрадиционных сексуальных практик и самолечения.
Лекарственная терапия до определения причины боли не показана. При общей гипертермии, интенсивных болях, обильном отделении крови необходимо срочно обратиться к проктологу. Если боль в заднем проходе дополняется расстройствами мочеиспускания, нужно записаться на консультацию к урологу-андрологу.
Консервативная терапия
Для создания условий, благоприятствующих лечению проктологических заболеваний, мужчине назначают специальную диету. Необходимо исключить жирное, жареное, соленое. При склонности к запорам следует увеличить количество растительных волокон, обеспечить возможность комфортного опорожнения кишечника в определенное время суток.
При частых поносах рекомендуется отказаться от продуктов, стимулирующих моторику, усиливающих брожение и газообразование. Предпочтение стоит отдавать блюдам, приготовленным на пару. В схему лекарственной терапии при болях в заднем проходе включают следующие медикаменты:
- Ректальные суппозитории. Свечи с обезболивающим, противовоспалительным и смягчающим эффектами уменьшают тяжесть симптоматики. Обволакивающие компоненты обеспечивают защиту слизистой от травм при прохождении кала.
- Антибактериальные средства. Назначаются при острых воспалительных заболеваниях, обострении хронических воспалительных патологий. Медикаменты подбирают с учетом чувствительности возбудителя.
- Гормональные препараты. Для быстрого устранения отека и воспалительных явлений мужчинам с тяжелым проктитом, осложнениями геморроя выписывают лекарства из группы кортикостероидов.
- Флебопротекторы. Применяются при хроническом геморрое. Укрепляют стенки сосудов, замедляют прогрессирование болезни, уменьшают вероятность развития тромбоза и кровотечения.
- Местные процедуры. В фазе обострения для повышения эффективности лечения выполняют микроклизмы с обезболивающими средствами, противовоспалительными и смягчающими растворами. После устранения острых явлений используют ванночки с перманганатом калия, промежностный душ.
- Физиотерапия. Для устранения жжения и болевого синдрома мужчинам выдают на правление на лазеротерапию, диадинамотерапию, ультразвук.
Медикаментозное лечение простатита предусматривает проведение длительной антибиотикотерапии. В числе немедикаментозных средств назначают массаж простаты, ультразвук, лазерное воздействие, микроклизмы. При раке предстательной железы возможны радиотерапия, химиотерапия, гормональная терапия.
Хирургическое лечение
Мужчинам с болезнями ануса и прямой кишки выполняют следующие хирургические вмешательства:
- Геморрой. На начальных стадиях применяют малоинвазивные методики: электрокоагуляцию, склеротерапию, лазерную коагуляцию, инфракрасную коагуляцию. При прогрессировании болезни рекомендованы лигирование латексными кольцами, открытые операции.
- Анальная трещина. При хронических трещинах с признаками рубцевания, но без выраженного мышечного спазма производят инфракрасную, лазерную или радиочастотную коагуляцию. Глубокие трещины с распространенными рубцовыми изменениями, значительным спазмом подлежат хирургическому иссечению.
- Инородные тела, новообразования. Чужеродные предметы, копролиты, полипы, ворсинчатые опухоли удаляют открытым способом либо с применением эндоскопических методик.
- Злокачественные опухоли. Показаны обширные хирургические вмешательства – частичное или полное удаление прямой кишки с низведением либо наложением стомы.
- Выпадение прямой кишки. В экстренном порядке осуществляют вправление. Для устранения патологии кишку фиксируют путем ректопексии, проведения операций Зеренина-Кюммеля, Альтмейера, Делорма.
- Болезни параректальной области. При остром парапроктите проводят вскрытие гнойника. Свищи иссекают с использованием различных методик (в зависимости от типа свищевого хода). Дермоидные кисты удаляют.
Мужчинам, страдающим андрологическими заболеваниями, могут быть показаны такие операции, как:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в заднем проходе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль, возникающая в области заднего прохода (ануса), сопровождается существенным дискомфортом, а ее интенсивность объясняется наличием здесь значительного количества нервных окончаний.
Разновидности боли в заднем проходе
Болезненные ощущения в области заднего прохода могут характеризоваться как тупые и ноющие, обжигающие, резкие, пронзающие, спазмические, иррадиирующие в нижнюю часть живота, копчик и промежность. Часто врач может поставить предварительный диагноз на основании характера боли.
Боль может беспокоить при ходьбе, долгом нахождении в положении сидя, в момент акта дефекации и сразу после него.
Возможные причины боли в заднем проходе
Основными причинами боли в области заднего прохода являются заболевания прямой кишки. Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Боль при геморрое появляется только при осложнении заболевания - выпадении и тромбозе геморроидального узла.
Развитие геморроя вызывают наследственные факторы, а также неправильный образ жизни, нерациональное питание, некоторые заболевания, например цирроз печени. Длительное пребывание в сидячем положении, горячие ванны, подъем тяжестей, тесная одежда – все эти факторы приводят к венозному застою в области малого таза и формированию геморроидальных узлов. Если при этом каловые массы имеют плотную консистенцию из-за недостатка жидкости и растительных волокон в пище, то акт дефекации сопровождается длительным натуживанием, которое, в свою очередь, способствует выпадению узлов в просвет прямой кишки.
Выпячивание или выпадение геморроидальных узлов, их ущемление сопровождаются чувством тянущей боли, распирания, зуда. Симптомы усиливаются после острой пищи, тяжелого физического труда, подъема тяжестей. Разрыв сосудов ведет к упорным кровотечениям, при этом на каловых массах хорошо заметны сгустки алой крови. Длительно протекающее заболевание приводит к появлению боли в заднем проходе при любой физической нагрузке, нахождении в вертикальном положении или при ходьбе.
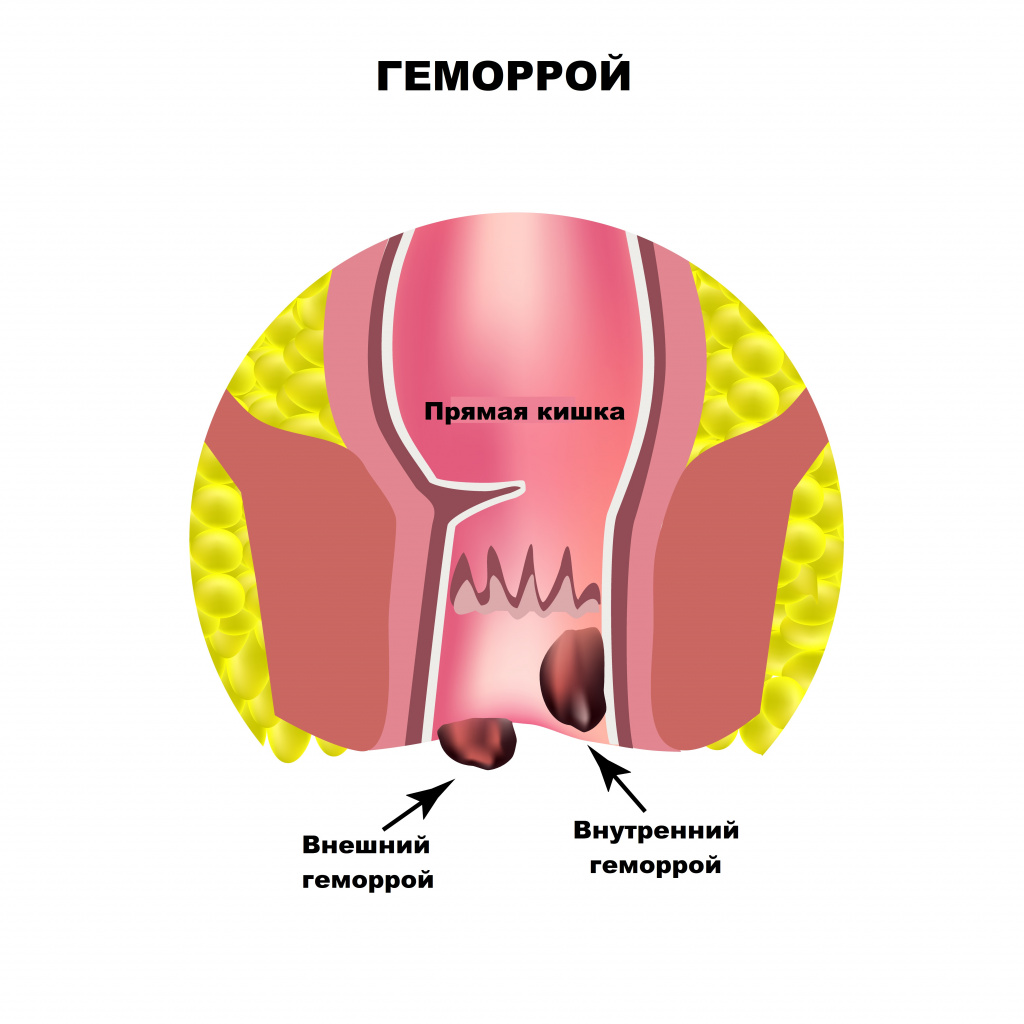
Среди заболеваний, вызывающих боль в заднем проходе, второе место занимает сфинктерит – воспаление слизистой оболочки круговой запирательной мышцы. Сфинктерит чаще всего развивается на фоне заболеваний желудочно-кишечного тракта: панкреатита, язвенной болезни желудка и двенадцатиперстной кишки, хронических гастритов и дуоденитов, синдрома раздраженной прямой кишки. Запор или понос, сопровождающие эти заболевания, повышают риск развития воспалительных процессов в прямой кишке. В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
Третье место по распространенности заболеваний прямой кишки, которые дают сильные и упорные боли в заднем проходе, занимают трещины прямой кишки. Для этой патологии характерна боль во время дефекации и после нее, возможно выделение небольшого количества крови.
К появлению трещин могут приводить застойные явления в сосудистой сети, нарушение нервно-мышечной регуляции, травмы. Последние чаще всего обусловлены повреждением слизистой оболочки кишки твердыми каловыми массами.
Часто трещины сочетаются с геморроем, что сопровождается выпадением узлов и более обильным кровотечением. Сочетание этих состояний приводит к формированию порочного круга: боль во время дефекации вызывает спазм мышц сфинктера заднего прохода, а спазм усиливает боль. Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
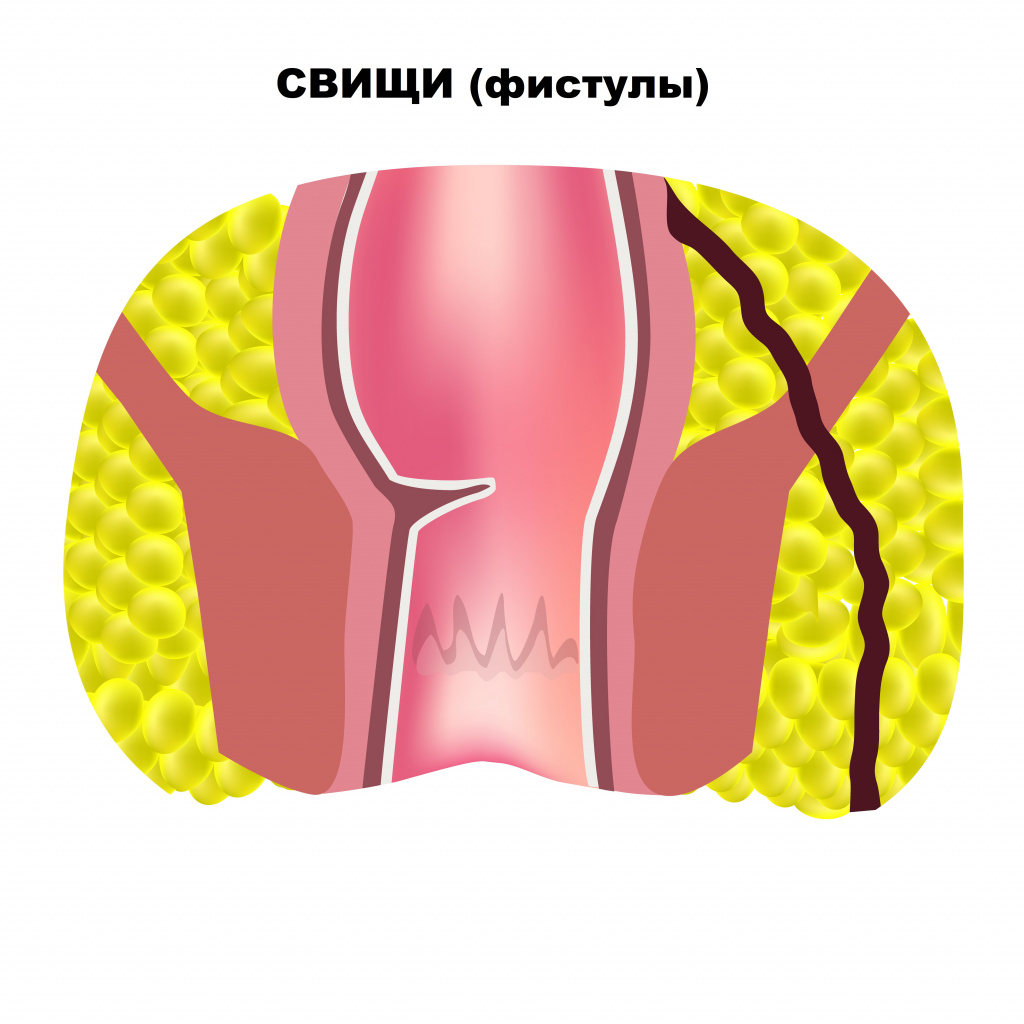
К формированию свища прямой кишки приводит также парапроктит. Это острое воспаление тканей, окружающих прямую кишку.
О парапроктите свидетельствует усиление боли, возникновение припухлости в области заднего прохода, повышение температуры тела до 38°C и выше.
Свищ может не закрываться несколько месяцев, а потом рецидивировать.
Злокачественные опухоли, формирующиеся в анальной области, характеризуются ярко выраженной симптоматикой: алой кровью в кале, примесью слизи, болью в заднем проходе (сначала во время дефекации, а потом в течение всего дня), отдающей в половые органы, бедро, низ живота. Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Боль в заднем проходе не обязательно связана с заболеваниями прямой кишки. Ее причиной могут стать патологии смежных органов и тканей, в частности, эпителиальный копчиковый ход, который проявляется болью в области крестца лишь в случае воспаления. Это образование формируется в период эмбрионального развития и представляет собой узкий канал, выстланный эпителием, внутри которого находятся волосяные луковицы и сальные железы.
Еще одна причина боли в заднем проходе - кокцигодиния – воспаление в области копчика.
В значительной доле случаев кокцигодиния представляет собой спазм глубоких мышц тазового дна в результате раздражения болевых рецепторов окружающих тканей при радикулопатиях, тяжелых родах, воспалительных заболеваниях органов малого таза. Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в заднем проходе характерна и для простатита. При остром простатите помимо острой боли в промежности, паху и в области заднего прохода возможны повышение температуры тела, болезненные мочеиспускание и дефекация. Однако чаще простатит развивается постепенно, приобретая хроническую форму. При этом пациента беспокоят те же симптомы, но их выраженность значительно снижена.
Диагностика и обследования при боли в заднем проходе
Диагностика начинается с тщательного опроса пациента, в ходе которого врач уточняет интенсивность, продолжительность и характер болевого синдрома, предшествующие и сопутствующие заболевания. Кроме того, в обязательном порядке врач дает направления на клинический и биохимический анализы крови, общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

