Зиннат при ротавирусной инфекции
Обновлено: 19.04.2024
Питание при ротавирусной инфекции - больше жидкостей в диете
Ротавирусная инфекция характеризуется тем, что поражает клетки эпителия тонкого и толстого кишечника, вызывая воспаление слизистой оболочки кишки - энтерит. Через поврежденные клетки в просвет кишки начинает массово выделяться жидкость - транссудат, а в кровь выделяются токсины как вырабатываемые самим вирусом, так и кишечными бактериями, которым в норме мешает неповрежденный эпителиальный покров. Кроме того, биологически активные вещества, выделяемые при любом воспалении, вызывают спазм мышечного слоя кишечника. Все эти процессы и обеспечивают характерные симптомы ротавирусной инфекции - тошнота, диарея, боли в животе, повышение температуры, угнетенное состояние. Довольно часто это заболевание встречается у детей и лишь в 10-15% случаев - у взрослых.
Специфического лечения ротавирусной инфекции не существует, в норме иммунитет сам справляется с ней за 3-7 дней. Помочь организму при этом можно поддерживающей диетой, которая, помимо всего прочего, препятствует развитию осложнений данного заболевания. Важно отметить, что из-за интенсивной рвоты и диареи ребенок теряет очень много жидкости и жизненно необходимых электролитов, поэтому главное в диете при ротавирусной инфекции - восполнять их потери. Причем желательно давать не простую воду, а специальный раствор солей для регидратации (например, Регидрон), данные растворы имеют все необходимые электролиты в нужной пропорции и концентрации.

Так как практически любой прием пищи при ротавирусной инфекции вызывает усиление тошноты, необходимо изменить схему и характер питания. Во-первых, еда должна быть легкоусвояемой - фруктовые пюре (из бананов, яблок), рисовая каша. В некоторых аптеках и магазинах продаются специальные рационы питания для детей с диареей, включающие в себя легкоусвояемые смеси. Во-вторых, для уменьшения тошноты и рвоты рекомендуется принимать пищу часто, но небольшими порциями. Ребенку очень важно кушать в этот период, так как отсутствие питания в сочетании с инфекцией может значительно ослабить иммунитет, что может привести к увеличению сроков выздоровления (вплоть до двух недель) и к различным осложнениям ротавирусной инфекции.
Исключение составляет первый период заболевания у детей до трех лет. У них он характеризуется очень частыми приступами рвоты - каждые 20-30 минут. Понятное дело, что при таких условиях питание не эффективно. Однако уже необходимо принимать меры для возмещения потерь жидкости - в перерывах между приступами рвоты нужно давать ребенку грудное молоко или специальный раствор для регидратации. Очень важно - если период частой рвоты длиться более двенадцати часов, нужно срочно обращаться к врачу.

Имеются ряд продуктов, использование которых не рекомендуется при ротавирусной инфекции. К ним относятся молочные продукты (за исключением грудного молока) - при данной инфекции в кишечнике нет ферментов для расщепления компонентов молока, поэтому его прием в пищу лишь усилит диарею и боли в животе. Также нужно избегать чрезмерно сладких продуктов - они вызывают приток жидкости в просвет кишечника, что, в конечном итоге, также способствуют более сильной диарее. Тяжелые продукты для ребенка с ротавирусной инфекцией - любая жареная или жирная пища. Она способна усиливать рвоту.
Важно помнить, что при ротавирусной инфекции все же важнее адекватное восполнение жидкости и электролитов. Хорошее питание необходимо только для поддержания иммунитета, но без воды и неорганических ионов, особенно калия, могут происходить тяжелые нарушения в организме. В частности, крайне редкие случаи смерти из-за ротавирусной инфекции (в основном детей первого жизни) связаны именно с дегидратацией организма.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо). Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гаст
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо).
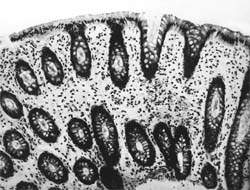 |
| Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимально выраженный катаральный колит. х 100. |
Ротавирусы представляют собой род семейства Reoviridae, который объединяет большое количество сходных по морфологии и антигенной структуре вирусов, вызывающих гастроэнтерит у человека, млекопитающих и птиц. Систематическое изучение ротавирусов человека началось с 1973 года, когда они были обнаружены при электронной микроскопии ультратонких срезов биоптатов слизистой оболочки двенадцатиперстной кишки, полученных от больных острым гастроэнтеритом детей Австралии (Р. Бишоп и соавторы). В том же году Т. Флеветт обнаружил сходный вирус в копрофильтратах больных гастроэнтеритом методом электронной микроскопии при негативном контрастировании препаратов.
Вирусные частицы имеют диаметр от 65 до 75 нм. При проникновении контрастирующего вещества в вирион выявляется электронно-плотный центр диаметром 38 — 40 нм, который представляет собой так называемую сердцевину, окруженную электронно-прозрачным слоем. Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободом, поэтому их стали называть ротавирусами (лат. rota — колесо).
Ротавирусы имеют две белковые оболочки — наружный и внутренний капсиды. Сердцевина содержит внутренние белки и генетический материал, представленный двунитчатой фрагментированной РНК. Геном ротавирусов человека и животных состоит из 11 фрагментов, которые могут быть разделены при электрофорезе в полиакриламидном геле (ПААГ) или агарозе. В составе ротавирусов обнаружено четыре антигена; основной из них — это групповой антиген, обусловленный белком внутреннего капсида. С учетом группоспецифических антигенов все ротавирусы делятся на пять групп: A, B, C, D, E. Ротавирусы одной группы имеют общий групповой антиген, который выявляется иммунологическими реакциями: иммуноферментный анализ, иммунофлюоресценция, иммунная электронная микроскопия и др. Большинство ротавирусов человека и животных относятся к группе A.
| Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями |
Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями. Вирусы в фекалиях заболевших появляются одновременно с развитием клинических симптомов, наибольшая концентрация их в кале (до 109 — 1011 вирусных частиц в 1 г) регистрируется в первые 3 — 5 дней болезни. В эти дни больные представляют наибольшую эпидемиологическую опасность для лиц, контактирующих с ними. Наиболее частым источником заболевания для детей первого года жизни являются инфицированные ротавирусом матери; для взрослых и детей более старшего возраста — дети, в основном из детских коллективов. Возможность заражения человека от животных не доказана.
Патогенез ротавирусной инфекции характеризуется проникновением вируса в эпителиоциты слизистой оболочки желудочно-кишечного тракта, преимущественно тонкой кишки, что приводит к их повреждению и отторжению от ворсинок. Вследствие этого на ворсинках тонкой кишки появляются функционально и структурно незрелые энтроциты с низкой способностью синтезировать пищеварительные ферменты. При ротавирусном гастроэнтерите это проявляется снижением уровня дисахаридаз, развивается вторичная дисахаридазная недостаточность, при которой в просвете тонкой кишки накапливаются нерасщепленные дисахариды, что создает повышенное осмотическое давление и приводит к выводу в просвет кишечника воды и электролитов из тканей организма. Это является основной причиной диареи и дегидратации и определяет основные клинические проявления болезни.
Ротавирусный гастроэнтерит как инфекционное заболевание имеет циклическое течение. Инкубационный период продолжается чаще всего от 12 — 24 часов до двух суток. Клиническая картина ротавирусного гастроэнтерита характеризуется в основном острым началом, однако в ряде случаев может иметь место продромальный период длительности от 12 до 48 — 72 часов. В этот период больные отмечают недомогание, общую слабость, повышенную утомляемость, снижение аппетита, головную боль, познабливание, урчание и неприятные ощущения в животе, умеренно выраженные катаральные явления: заложенность носа, першение в горле, легкий кашель.
В клинической картине ротавирусного гастроэнтерита в период развернутых клинических проявлений ведущими являются синдромы гастроэнтерита и интоксикации. Выраженность диареи и обусловленной ею той или иной степени дегидратации организма, а также токсикоза, продолжительность этих симптомов в значительной мере определяет тяжесть течения заболевания.
Синдром гастроэнтерита характеризуется развитием диареи, снижением аппетита, появлением урчания и болей в животе, тошноты и рвоты. Наиболее типичен для ротавирусного гастроэнтерита обильный водянистый пенистый стул желтого или желто-зеленого цвета. У больных с легким течением заболевания стул может быть кашицеобразным. Как правило, патологические примеси в стуле отсутствуют. Боль локализуется преимущественно в верхней половине живота или является диффузной, она может быть разной интенсивности. Почти всегда она сопровождается громким урчанием в животе.
Синдром интоксикации появляется в самом начале заболевания. Слабость, зачастую резкая, является наиболее частым проявлением этого синдрома; реже отмечается головная боль. При более тяжелом течении имеют место головокружение, обморочное состояние, коллапс. Обращает на себя внимание следующая особенность ротавирусного гастроэнтерита: два ведущих в клинической картине болезни синдрома развиваются в процессе заболевания не всегда однонаправленно; у некоторых больных на фоне сравнительно слабо выраженных диспепсических явлений могут наблюдаться резко выраженные симптомы общей интоксикации, особенно слабость.
Повышение температуры тела не всегда может отмечаться при ротавирусном гастроэнтерите, особенно у взрослых. У некоторых больных может быть озноб без повышения температуры. В то же время нередко в разгар заболевания выраженность лихорадочной реакции варьируется от субфебрильных цифр и выше и может достигать 38 — 39°С как у детей, так и у взрослых.
Важным в диагностическом плане для ротавирусного гастроэнтерита считается сочетание двух ведущих клинических синдромов с симптомами поражения верхних дыхательных путей. Катаральный синдром встречается приблизительно у 50% больных и проявляется в виде гиперемии и зернистости слизистых оболочек мягкого неба, небных дужек, язычка, задней стенки глотки, а также насморка, заложенности носа, кашля, болей в горле. В ряде случаев катаральные симптомы наблюдаются уже в продромальном периоде, до проявления симптомов гастроэнтерита.
В разгар болезни отмечается изменение функционального состояния сердечно-сосудистой системы, чаще у пациентов с более тяжелым течением и при наличии сопутствующих заболеваний органов кровообращения. У большинства пациентов отмечается тенденция к артериальной гипертензии, тахикардия, определяется глухость сердечных тонов при аускультации. У больных с тяжелым течением заболевания, как правило, возникают обмороки и коллапсы из-за выраженных расстройств гемоциркуляции, в генезе которых наряду с токсическими воздействиями существенное значение имеет гиповолемия. Потери жидкости и электролитов вследствие рвоты и диареи могут быть значительными и приводят к развитию дегидратации. Клинические проявления дегидратации зависят от ее степени. При легком и среднетяжелом течении ротавирусного гастроэнтерита отмечается жажда, сухость во рту, слабость, бледность (дегидратация I — II степени), при тяжелом течении наряду с этими симптомами наблюдаются также осиплость голоса, судороги мышц конечностей, акроцианоз, снижение тургора кожи, уменьшение диуреза (дегидратация III степени).
В связи с развитием при ротавирусном гастроэнтерите возможных осложнений, главным образом циркуляторных расстройств, острой сердечно-сосудистой недостаточности, нарушений гомеостаза, выделяют группы больных повышенного риска, в которые включают новорожденных, детей младшего возраста, лиц пожилого возраста, а также больных с тяжелыми сопутствующими заболеваниями. Описанные в литературе и наблюдавшиеся нами случаи ротавирусного заболевания с летальным исходом относятся именно к этим группам.
Выделяются две основные клинические формы ротавирусного заболевания — гастроэнтерическая и энтерическая. Симптомы только острого гастрита (гастритический вариант) встречаются в 3 — 10% случаев. Функциональные и морфологические нарушения со стороны желудочно-кишечного тракта, возникающие при ротавирусном гастроэнтерите в случае наличия у пациентов фоновой гастроэнтерологической патологии, нередко способствуют развитию таких осложнений основного заболевания, как обострение сопутствующих болезней: хронического гастрита, энтероколита, панкреатита, часто в сочетании с выраженными явлениями дисбактериоза кишечника, требующими коррекции при лечении.
Методы диагностики ротавирусной инфекции
При ротавирусном гастроэнтерите гемограмма изменяется следующим образом: в остром периоде заболевания с высокой частотой выявляются лейкоцитоз с нейтрофилезом и повышенная СОЭ. В периоде реконвалесценции картина крови обычно нормализуется полностью. Изменения урограммы у большинства больных имеют кратковременный характер и проявляются чаще всего небольшой протеин-, лейкоцит- и эритроцитурией; в редких случаях в моче появляются гиалиновые цилиндры в незначительном количестве. При тяжелом течении заболевания нарушения функции почек могут быть более выраженными, с повышением уровня мочевины крови, олигоурией или анурией, снижением клубочковой фильтрации. На фоне проводимой терапии указанные изменения быстро исчезают и при повторных обследованиях не отмечаются.
В качестве примера, иллюстрирующего особенности клинического течения ротавирусного гастроэнтерита, приводим выписку из истории болезни.
Лечение: обильное питье солевых растворов, парентеральная регидратационная и дезинтоксикационная терапия — трисоль 1000 мл внутривенное капельное введение, внутрь ферментные препараты: абомин, панкреатин, тансол, карболен. Течение заболевания без осложнений. На третий день болезни — субфебрильная температура, оставалась слабость; боли в животе прекратились. Стул кашицеобразный до пятого дня от начала заболевания. Полное выздоровление наступило на седьмой день болезни.
Дифференциальный диагноз у больных ротавирусным гастроэнтеритом проводят с другими острыми кишечными инфекциями как вирусной так и бактериальной этиологии, прежде всего в тех случаях, когда в клинической картине на первый план выступает синдром гастроэнтерита: с вирусными диареями различной этиологии (аденовирусы, коронавирусы, астровирусы, калицивирусы, вирус Норфолк, энтеровирусы Коксаки и ЕСНО); с гастроинтестинальной формой сальмонеллеза, с гастроэнтеритическим и гастроэнтероколитическим вариантами острой дизентерии, с пищевыми токсикоинфекциями, вызванными условно-патогенными бактериями; с холерой.
Обнаружение специфических антител и нарастание их титра в сыворотке крови больных и переболевших ротавирусным гастроэнтеритом при помощи серологических реакций с целью текущей диагностики на практике в настоящее время широкого распространения не получило и используется в основном для ретроспективного анализа различных эпидемиологических ситуаций.
Методы обнаружения вирусспецифической РНК, которые можно назвать высокочувствительными и специфичными, имеют, однако, ряд недостатков, ограничивающих их практическое применение (необходимость наличия специальной аппаратуры, реактивов, квалифицированного персонала и др.) Наиболее простой метод в этой группе — электрофорез ротавирусной РНК в полиакриламидном геле. Этот метод, позволяющий идентифицировать штаммы вирусов, вызвавшие заболевание, и дать характеристику штаммов, циркулирующих на данной территории, в основном применяется при эпидемиологических исследованиях.
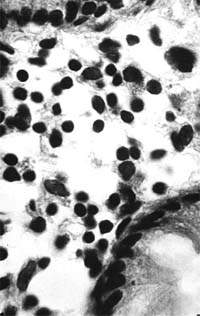 |
| Рисунок 2. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимальное содержание плазматических клеток в собственной пластинке, увеличение в ней числа макрофагов. х 400 |
В клинической практике врач нередко сталкивается с обстоятельствами (сомнительные результаты вирусологических и серологических исследований, случаи микст-инфекций), когда возникает необходимость в применении дополнительных методов для верификации диагноза. С этой целью может быть использован доступный для практического здравоохранения интрументальный метод исследования — ректороманоскопия с аспирационной биопсией слизистой оболочки толстой кишки. При гистологическом, морфометрическом и гистохимическом исследованиях биоптатов при ротавирусном гастроэнтерите выявляются характерные изменения в виде поверхностного минимально выраженного катарального колита с незначительной дистрофией эпителия (рис. 1), снижения числа серотонинсодержащих желудочно-кишечных эндокриноцитов (ЕС-клетки) в эпителиальном пласте кишечных желез, умеренной инфильтрацией собственной пластинки плазматическими клетками и увеличением в ней числа макрофагов (рис. 2). Эти особенности имеют дифференциально-диагностическое значение, поскольку отличаются указанным показателем от других острых кишечных инфекций, что может быть использовано в диагностически сложных случаях.
Здравоохранение в настоящее время не располагает препаратами, обладающими специфическим антиротавирусным действием, поэтому терапия ротавирусного гастроэнтерита является патогенетической. Основные ее цели — борьба с дегидратацией, токсикозом и связанными с ними наиболее часто встречающимися при ротавирусном гастроэнтерите нарушениями функции жизненно важных органов — сердечно-сосудистой системы и органов мочевыделения, степень выраженности которых во многом определяет тяжесть течения заболевания и его прогноз.
Для правильного выбора характера и объема проводимой регидратационной терапии в первую очередь необходимо установить степень дегидратации у того или иного пациента. При эксикозе I — II степени следует ограничиваться пероральной регидратационной терапией (препараты регидрон, глюксолан и др.). При дегидратации III степени целесообразно прибегать к комбинированной парентеральной и пероральной регидратации. Для парентеральной регидратации применяют растворы трисоль, квартасоль, ацесоль и др. С целью дезинтоксикации и улучшения гемодинамики при среднетяжелом и тяжелом течении заболевания показаны коллоидные растворы (гемодез, полиглюкин и др.).
| Для ротавирусной инфекции характерно сочетание гастроэнтерита, интоксикации и симптомов поражения верхних дыхательных путей |
Современными представлениями о патогенезе диарейного синдрома при ротавирусном гастроэнтерите обусловлено и назначение соответствующих средств, способствующих нормализации состояния пищеварительного тракта, а также диеты. Учитывая нарушения активности ряда пищеварительных ферментов, в частности лактазы, рекомендуется исключить в острый период заболевания из пищевого рациона больных молоко и молочные продукты. Кроме того, по этой же причине целесообразно ограничивать и пищу, богатую углеводами. В связи с вышеизложенным, в острый период необходимы энзимные препараты (панзинорм-форте, фестал и др). Кроме того, в остром периоде заболевания могут быть использованы адсорбирующие и вяжущие средства, способствующие ускоренному формированию стула (смекта, карболен и др.) также возможно применение хилака-форте. Высокой частотой дисбактериозов кишечника различной степени выраженности у больных ротавирусным гастроэнтеритом обусловлена необходимость применения в комплексной терапии бактерийных биологических препаратов. Лучшая терапевтическая эффективность при ротавирусном гастроэнтерите отмечена при применении лактосодержащих бактерийных биологических препаратов (ацилакт, лактобактерин и др.), что, по-видимому, связано с заместительным действием бактериальной лактазы, содержащейся в лактобактериях. В последние годы в комплексной терапии ротавирусного гастроэнтерита начал применяться комплексный иммуноглобулиновый препарат (КИП), который разработан и выпускается в МНИИЭМ им. Г. Н. Габричевского. Это первый отечественный иммуноглобулиновый препарат для энтерального применения. КИП характеризуется повышенной концентрацией антител к микроорганизмам, возбудителям острых кишечных инфекций, в том числе ротавирусам, сальмонеллам, шигеллам, эшерихиям и др. Применение КИП в комплексной терапии больных ротавирусным гастроэнтеритом оказывает отчетливый положительный терапевтический эффект, существенно сокращая продолжительность интоксикации и диареи, что открывает новые возможности в лечении этого заболевания.
Литература
1. Букринская А. Г., Грачева Н. М., Васильева В. И. Ротавирусная инфекция. М., 1989.
2. Дроздов С. Г., Покровский В. И., Шекоян Л. А., Машилов В. П. и др. Ротавирусный гастроэнтерит. М., 1982.
3. Новикова А. В. и др. Архив патологии, 1989, №6.
4. Щербаков И. Т. и др. Архив патологии, 2995, №3.
5. Юшук Н. Д., Царегородцев А. Д.. Лекции по инфекционным болезням. М., 1996.
По данным экспертов ВОЗ, практически каждый ребенок до 5 лет переносит ротавирусную инфекцию (РВИ). Ежегодно в мире регистрируется до 25 млн случаев ротавирусной диареи, из них 3% заканчиваются летальным исходом. В России в год регистрируется около 300 тыс. ротавирусных гастроэнтеритов. В эпидемический период до 80% острых кишечных инфекций (ОКИ) приходится на РВИ, которая регистрируется в виде спорадических заболеваний или вспышек в семье и детских коллективах. Наиболее высокая восприимчивость у детей до 5 лет, и она обусловлена анатомо-физиологическими особенностями органов желудочно-кишечного тракта, незрелостью как специфических, так и неспецифических факторов иммунной защиты. Максимальная заболеваемость РВИ приходится на зимне-весенний период.
В типичных случаях клиническая картина РВИ характеризуется острым началом, лихорадкой, гастроэнтеритом, развитием токсикоза с эксикозом на фоне осмотической диареи, вторичной дисахаридазной недостаточностью. Практически у всех детей отмечаются изменения в микрофлоре кишечника (снижение индигенной флоры, рост условно-патогенной флоры), что существенно усугубляет клиническую симптоматику и элиминацию ротавирусов из кишечника.
В лечении больных РВИ используются принципы комплексной терапии, включающие диету и применение препарата Лактаза Бэби, этиотропные средства, патогенетические средства (энтеросорбенты, пероральная и инфузионная регидратация, пробиотики, ферменты). В современных условиях длительное использование одних и тех же этиотропных средств, долговременное использование одних и тех же пробиотиков и ферментов приводит к снижению их эффективности. Поэтому оправдан поиск эффективных препаратов, позволяющих сократить сроки элиминации вируса, избежать развития осложнений и возможных побочных действий.
Цель исследования — изучение клинико-эпидемиологических особенностей РВИ у детей в современных условиях и оценка эффективности проводимой терапии.
Материалы и методы
Из 1386 больных, поступивших в 2011 г. в ДИБ № 3 г. Санкт-Петербурга с диагнозом ОКИ неуточненной этиологии (ОКИНЭ), у 241 ребенка (17,4%) подтверждена РВИ.
Обнаружение ротавирусных антигенов группы А проводилось с помощью иммуноферментного анализа (ИФА) однократно в образцах стула, собранного в первые сутки с момента поступления ребенка в стационар. Для расшифровки диагноза проводилось бактериологическое исследование фекалий у всех детей на предмет энтеропатогенов (Shigella spp., Salmonella spp., патогенные Escherichia coli, Yersinia spp., Campylobacter spp.) и оппортунистических бактерий (Gram-negative bacteria, staphylococci). Подтверждение условно-патогенной этиологии заболевания осуществляли дважды — при поступлении и через 15 дней после выписки из стационара. Также в стандарт обследования входили исследования с дизентерийным, сальмонеллезным и иерсиниозным эритроцитарными антигенными диагностикумами в РНГА с целью обнаружения специфических антител в динамике заболевания. Потеря воды со стулом свыше 10 мл/кг массы тела в сутки расценивалась как диарейный синдром. Тяжесть дегидратации определяли клинически.
В день поступления в стационар всем больным назначалась базисная терапия, которая включала: диету (низколактозная и Лактаза Бэби — для детей на грудном вскармливании); оральную регидратацию; по показаниям инфузионную терапию (глюкозосолевыми растворами); этиотропные средства (интерфероны, противоротавирусный иммуноглобулин); энтеросорбенты; ферменты; пробиотики.
40 больным с РВИ проводилась пробиотическая терапия. В зависимости от применения пробиотика все дети были разделены на две группы.
Первая группа — основная (20 детей) получала пробиотик Примадофилус Детский, содержащий Bifidobacterium infantis, B. longum, Lactobacillus rhamnosus, L. acidophilus. Данный препарат не содержит лактозу, может назначаться с рождения, устойчив к антибиотикам, содержит пребиотик мальтодекстрин. Препарат назначался в дозе: детям от одного мес до одного года — 0,5 чайной ложки, от одного года до пяти лет — 1 чайная ложка 1 раз в день до еды в условиях стационара и после выписки из клиники общей продолжительностью 16–18 дней.
Вторая группа — группа сравнения (20 детей) получала пробиотики (Лактобактерин — 5 детей, Линекс — 5 детей, Бифиформ — 10 детей) в возрастной дозировке, в условиях стационара и после выписки из клиники общей продолжительностью 16–18 дней. Группы были репрезентативны по полу, возрасту, срокам поступления в стационар, преморбидному фону, тяжести заболевания, базисной терапии.
Возрастной состав групп: от одного мес до одного года — 42,5%, от одного года до трех лет — 42,5%, от трех до пяти лет 25%. Из 40 больных: мальчиков — 62,5%, девочек — 37,5%. Госпитализированы в первые сутки от начала заболевания — 67,5%, во вторые сутки — 15%, на третьи сутки и позже — 17,5%.
Преморбидный фон у 80% детей был отягощен ранним переходом на искусственное вскармливание, недоношенностью, перинатальной энцефалопатией, анемией, дисбактериозом кишечника, дискинезией желчевыводящих путей. Все 40 детей поступили в стационар в среднетяжелом состоянии с умеренно выраженными симптомами интоксикации (беспокойство, слабость, вялость, снижение аппетита и др.), развитием токсикоза с эксикозом I ст. у 65%, II ст. — у 35%. Начальными проявлениями РВИ было повышение температуры. У всех больных отмечались признаки поражения ЖКТ, включающие срыгивания, рвоту, болевой синдром, метеоризм, диарею. Рвота отмечалась у 85%, с частотой от одного до 3 раз/сут — у 35,3%, от 4 до 10 раз/сут — у 64,7%. Нелокализованные абдоминальные боли отмечались у половины больных, явления метеоризма — у 77,5%. Одновременно или через несколько часов после рвоты у всех больных появлялся жидкий обильный водянистый стул: с частотой до 5 раз/сут — у 35%; от 6 до 10 раз/сут — у 57,5%; свыше 10 раз/сут — у 7,5% детей. Патологические примеси в стуле (слизь, зелень) визуально определялись у 65%, у трети их них наблюдались прожилки крови. У всех больных в копроцитограмме отмечались различной степени выраженности нарушения: жирные кислоты, нейтральный жир, крахмал, клетчатка, йодофильная флора, свидетельствующие о развитии синдрома избыточного бактериального роста (СИБР). У 65% детей, наряду с признаками нарушения переваривания и всасывания в копроцитограмме, определялся колитический синдром (лейкоциты и эритроциты). У всех детей с РВИ в посевах кала на условно-патогенную микрофлору (УПМ) выявлено снижение роста полноценной кишечной палочки и активация Е. coli с измененными свойствами. У 80% высевалась УПМ (Staphylococcus aureus, Proteus mirabilis, P. vulgaris, P. rettgeri, Klebsiella pneumoniae, K. oxytoca, Citrobacter freundii, Enterobacter cloacae), превышающая допустимые концентрации в 1,5–2 раза. У 30% одновременно высевалось несколько возбудителей.
Результаты исследования, обсуждение и заключение
Из поступивших в стационар 1386 детей с диареей ротавирусный антиген обнаружен у 17,4%. Пик регистрации детей с ротавирусной диареей приходился на март-апрель, составляя соответственно 27,4% и 15,4%. В летние месяцы РВИ встречалась с частотой от 2,9% до 5,4%. С декабря отмечался сезонный подъем РВИ (8,7%). Наиболее часто ротавирусы выявлялись в фекалиях детей в возрасте от одного мес до двух лет, составляя в сумме 66,3%, с возрастным пиком от одного года до двух лет (43,1%). Результаты клинико-лабораторного исследования позволили установить моно-РВИ у 47,9% и микст-РВИ у 52,1% детей. Структура микст-ротавирусной диареи была следующей: у 44,2% детей обнаружена УПМ, у 27,9% — энтеропатогенный эшерихиоз (ЭПЭ), у 15,5% — сальмонеллы, у 12,4% — шигеллы.
У детей в возрасте до одного года моно-РВИ диагностирована у 12,1% детей, микст-РВИ у 87,9%. В большинстве случаев была выявлена УПМ — 59,7%, ЭПЭ — 25,9%, сальмонелла — 13,8%. Среди УПМ наиболее часто выделялись стафилококки, клебсиеллы, протей, цитробактер, синегнойная палочка. У детей в возрасте от одного года до двух лет также был выявлен высокий процент микст-инфекции (72,2%), но УПМ выделялись реже — 29,2%, шигеллы — 29,8%, сальмонеллы — 39,5% и только ЭПЭ — 1,5%. Среди детей старше двух лет моноинфекция встречалась у большинства больных (85,3%), микст-инфекция — у 14,7%. Ассоциантами были, как правило, шигеллы и ЭПЭ.
Клинические проявления моно-РВИ во всех возрастных группах характеризовались острым началом. Повышение температуры отмечалось у 93,7% больных, в большинстве случаев лихорадка была в пределах 38–39 °C (52,7% детей) общей продолжительностью 2–3 дня, только у 5,4% детей лихорадка сохранялась до 8–10 дней.
Постоянным признаком РВИ была рвота или срыгивание, наблюдаемые у всех больных. Ведущим симптомом заболевания, отмечавшимся у всех больных, была диарея. Характер стула — частый, обильный, водянистый, желтого цвета, пенистый, с резким запахом и незначительной примесью зелени. Кратность стула до 5 раз в сутки отмечена у 41,1%, от 6 до 10 раз — у 53,6%, более 10 раз — у 5,4%. Длительность диареи в среднем составила 4–6 дней у 73,2%. Боли в животе умеренные, без четкой локализации, метеоризм, урчание по ходу кишечника отмечены у половины больных.
В группе детей (20 чел.), получающих Примадофилус Детский, достоверные различия выявлены в динамике диарейного синдрома. Продолжительность диареи в основной группе, получающей Примадофилус Детский, составила 4,1 ± 1,2 дня, в группе сравнения — 5,6 ± 1,0 дня (Р ≤ 0,05). Одновременно с нормализацией частоты и характера стула у больных, получавших Примадофилус Детский, быстрее исчезали патологические примеси в стуле (слизь, зелень, примесь крови), что свидетельствовало о положительном влиянии препарата на процессы репарации кишечника. При изучении количественного содержания УПМ установлено, что в обеих группах по окончанию применения пробиотиков у больных повышалось количество ПКП до нормы и уменьшалось количество E. coli с измененными свойствами. В основной группе, получавшей Примадофилус Детский, у всех больных имело место достоверное снижение УПМ, а у 7 (41%) отмечалась полная санация от УПФ. В группе сравнения по окончанию курса лечения пробиотиками у 12 из 15 больных была отмечена тенденция к снижению количества УПМ, однако у 8 больных (53,3%) возбудители S. aureus, P. mirabilis, P. vulgaris, Kl. pneumoniae выделялись повторно в диагностически значимых концентрациях.
Заключение
За период проведенных исследований в стационаре ДИБ № 3 из 1386 больных с диагнозом ОКИНЭ у 241 (17,4%) верифицирована РВИ. Заболевание протекало в виде моно- и микст-РВИ преимущественно в среднетяжелой форме с возрастным пиком от одного года до двух лет.
Включение в комплексную терапию среднетяжелых форм РВИ у детей синбиотика Примадофилус Детский, в сравнении с применением других пробиотиков (Линекс, Бифиформ, Лактобактерин), способствовало более быстрому купированию диарейного синдрома и нормализации копроцитограммы. Препарат имеет высокие органолептические свойства, хорошо переносится больными, не дает побочных эффектов. Примадофилус Детский обладает более высоким санирующим эффектом в отношении УПМ (стафилококков, клебсиелл, энтеробактеров, цитробактеров, протея), у 41% отмечалась полная санация, что согласуется с литературными данными.
Литература
- Мазанкова Л. Н., Рыбалко Г. А. Профилактика ротавирусной инфекции у детей // Актуальные вопросы инфекционной патологии и вакцинопрофилактики у детей. V конгресс педиатров-инфекционистов России: тезисы. М., 2006. С. 99.
- Кафарская Л. И., Ефимов Б. А., Постникова Е. А. и др. Особенности становления микрофлоры у детей раннего возраста // Детские инфекции. 2006. Т. 5, № 1, с. 6–12.
- Учайкин В. Ф., Новокшонов А. А., Мазанкова Л. Н. и др. Острые кишечные инфекции у детей: пособие для врачей. М., 2005. 36 с.
В. Н. Тимченко, доктор медицинских наук, профессор, академик МАНЭБ
Е. Б. Павлова, кандидат медицинских наук, доцент
М. Д. Субботина, кандидат медицинских наук, доцент
СПбГПМА, Санкт-Петербург
Контактная информация об авторах для переписки: 194100 Санкт-Петербург, ул. Матросова, 5
одной из основных причин распространения ротавирусов, является несоблюдение правил личной гигиены, когда передача инфекции происходит через руки, которыми в свою очередь, загрязняются посуда, игрушки, белье
Возбудитель передается через грязные руки, то есть механизм передачи фекально-оральный, хотя возможен и воздушно-капельный. Может поражать людей в любом возрасте, а возбудителем ротавирусного гастроэнтерита является вирус из отряда Rotavirus, семейства Reoviridae. Пути передачи: контактно-бытовой (через грязные руки и предметы обихода); водный (при употреблении инфицированной вирусами воды, в том числе бутилированной); алиментарный (чаще всего при употреблении молока, молочных продуктов).
Не исключена возможность воздушно-капельного пути передачи ротавирусной инфекции. Но одной из основных причин распространения ротавирусов, является несоблюдение правил личной гигиены, когда передача инфекции происходит через руки, которыми в свою очередь, загрязняются посуда, игрушки, белье.
Переносчиком инфекции является больной человек или здоровый вирусоноситель. Вирус размножается в клетках слизистой оболочки желудочно-кишечного тракта и выделяется с калом на протяжении до 3 недель (чаще 7-8 дней от первых симптомов болезни). Поражение слизистой пищеварительного тракта нарушает переваривание пищи и приводит к развитию сильной диареи и обезвоживанию организма. Основной механизм передачи ротавирусной инфекции – пищевой. Заражение происходит фекально-оральным путем.
Симптомы ротовируса
Ротавирус или кишечный грипп отличается высокой заразностью, быстро распространяется в замкнутых пространствах. Если заболевает один член семьи, то с большой долей вероятности инфекция передастся всем. Чаще всего заболевшие предъявляют жалобы на головокружение, тошноту, слабость, озноб, рвоту и диарею.
Один из ведущих симптомов ротавирусной инфекции — внезапно возникшая диарея.
В течении болезни выделяют инкубационный период длительностью до 5 суток, острый период длительностью 3–7 суток и период восстановления (4–5 суток).
Начало заболевания всегда внезапное и характеризуется резким повышением температуры а также многократной усиливающейся рвотой, схваткообразными болями и урчанием в животе, возможно развитие диареи. Характер стула помогает диагностировать ротавирусную инфекцию. В первый день болезни стул жидкий желтого цвета, в последующие дни стул становится серо-желтым глинообразной консистенции. Кроме кишечных проявлений заболевания, больных беспокоят насморк, першение и боль в горле, кашель.
Кратность дефекаций чаще соответствует тяжести болезни. При обильном жидком стуле может развиться обезвоживание. С самого начала заболевания могут наблюдаться боли в животе. Чаще они умеренные, постоянные, локализованы в верхней половине живота; в отдельных случаях — схваткообразные, сильные. Признаки поражения органов пищеварения сохраняются в течение 3–6 дней.
Профилактика ротовируса
Неспецифическая профилактика включает в себя комплекс мер санитарно-гигиенического характера (регулярное мытье рук, применение только кипяченой питьевой воды, проветривание помещений, влажная уборка). Также важным моментом является своевременная изоляция заболевшего человека, у которого наблюдаются признаки ОРВИ и кишечной инфекции.
Гастроэнтерологи советуют в качестве профилактики принимать пребиотики и пробиотики. Пробиотики, которые называют "дружественными бактериями", это живые микроорганизмы, помогающие пищеварению и улучшающие защиту от возможных инфекций. Натуральные пробиотики содержатся в кисломолочных продуктах: биойогуртах и сырах, супе мисо, хлебе, приготовленном на закваске, и квашеной капусте. Есть также пищевые добавки с пробиотиками, которые выпускают в капсулах или напитках.
Лечение ротавируса
Основой лечения ротавирусной инфекции являются адекватное восполнение потерь жидкости (регидратация) и диета. В домашних условиях лечения при начальных симптомах обезвоживания регидратация проводится путем введения внутрь дополнительного объема жидкости. Предпочтение отдается не обычной воде, а специальным растворам для регидратации, которые продаются в аптеке (регидрон, гидровит и др.).
При значительной потери жидкости (обильный жидкий стул, рвота) необходимо восполнять потери, в таких ситуациях обычно назначают препараты для пероральной регидратации, например регидрон, орсоль, хлосоль. Также обычно назначаются препараты из группы сорбентов, например полисорб, энтеросгель, смекта, активированный уголь. При выраженных спазмах в брюшной полости, возможно назначение спазмолитических препаратов, например но-шпа, дротаверин, спазмалгон.
При температуре выше 38,5 обычно назначают жаропонижающие препараты, например парацетамол, ибупрофен, ибуклин (комбинированный препарат). При интенсивном жидком стуле обычно назначают противодиарейные средства, например лоперамид, имодиум, лопедиум. При выраженной тошноте и рвоте могут быть назначены противорвотные средства, например церукал, мотилак, мотилиум.
Противовирусные препараты назначает врач. Это лекарства, которые в составе имеют интерферон и другие противовирусные компоненты. Например, Виферон, Цитовир, Анаферон, Генферон – влияет на местный и общий иммунитет, обладает противовирусным, антибактериальным действием. Хорошо повышает уровень интерферона в организме Ингавирин. Снимает воспалительный процесс и угнетающе действует на вирус. Эргоферон – применяется для лечения и профилактики ротавируса и возможных осложнений, укрепляет иммунную систему.
Опасна ли ротавирусная инфекция детей? Признаки заражения ротавирусом и когда вызывать врача
Ротавирусная инфекция - заболевание, которому чаще всего подвержены дети. Связано это с пристрастием малышей хвататься руками за самые различные предметы, с особенностями устройства детской пищеварительной системы - низкой кислотностью желудочного сока, а также с неокрепшим иммунитетом, который защищаться от вирусов достаточно активно пока не в состоянии. В связи с этим переносят ротавирусные инфекции дети обычно тяжелее взрослых.
Данное инфекционное заболевание характеризуется нарушением работы пищеварительной системы. Ротавирус, попавший в организм, внедряется в клетки слизистой оболочки тонкой кишки, а иногда и желудка, вызывая энтерит или гастроэнтерит - воспалительный процесс. Из-за гибели клеток слизистой тонкого кишечника и желудка нарушается переваривание пищи и всасывание питательных веществ, что объясняет характерную симптоматику ротавирусной инфекции.
1. Большое количество вирусных частиц, вызывающих воспаление в кишечнике, провоцирует повышение температуры, которая в вечерние и ночные часы может достигать 39 градусов.
2. Пища перестает адекватно перевариваться, поэтому ребенок стремительно теряет в весе.
3. Нарушение нормальной структуры слизистой тонкой кишки и желудка приводит к появлению болей в животе (чаще всего в области пупка или немного выше) разной степени выраженности, также имеет место вздутие, урчание живота.

4. Опасными симптомами являются рвота и диарея. Они довольно часто бывают многократными. Причем рвота возникает у ребенка через небольшой промежуток времени после приема пищи или жидкости в количестве более 50 мл. Она включает практически непереваренные кусочки пищи со слизью. Что касается стула, то в начале заболевания он имеет желтоватый цвет, и в нем тоже очень часто обнаруживается слизь. Затем стул обесцвечивается, становится как бы глинистым.
5. Часто параллельно наблюдаются признаки простуды (гриппа), так как вирус поражает и слизистую оболочку носоглотки, что проявляется болью в горле и насморком.
6. Безусловно, имеют место признаки общей интоксикации - слабость, сонливость, раздражительность, потеря аппетита.
В классике ротавирусная инфекция не только характеризуется перечисленными симптомами, но также протекает циклично. Первый период - скрытый, когда никаких явных симптомов нет, вирус только размножается в кишечнике. Длится он от 1 до 5 дней. Затем наступает острый период, продолжительность которого может составлять от 3 дней до целой недели. В это время инфекционный процесс в самом разгаре - все симптомы очень выражены. Наконец, наступает период выздоровления, когда симптомы начинают угасать и исчезают окончательно. Этот этап продолжается до 5 дней.
Как отмечалось выше, дети тяжелее переносят ротавирусную инфекцию, чем взрослые. И если последние могут даже не заметить, что заболели или перенести болезнь "на ногах" всего за пару дней, то малыши часто страдают от среднетяжелой или даже тяжелой формы течения, перенося классический "кишечный грипп" по описанию выше.
Однако все же стоит отметить, что во многом характер течения данной кишечной инфекции у ребенка зависит от того, насколько укреплен был его иммунитет до заражения, насколько стабильна была нормальная микрофлора, имел ли ребенок какие-то хронические заболевания, и, конечно, большую роль играет лечение. Как видите, на многие из этих факторов можно основательно повлиять, а значит, можно изменить и течение инфекции в лучшую сторону.

- Прежде всего, как только вы заподозрили данное заболевание, оцените состояние ребенка на тот момент, когда он заболел. Ослабленным детям априори требуется консультация врача, и для этого не следует ждать появления яркой симптоматики.
- Ротавирусная инфекция опасна тем, что в результате частых поносов и рвоты теряется большое количество жидкости, микроэлементов, в том числе калия и магния, которые необходимы для нормальной работы сердечной мышцы. Поэтому требуется обязательно восполнять потерю жидкости, но за один раз не следует давать ребенку более 50 мл воды, так как можно таким образом рвоту только спровоцировать. Также обязательно привносить потерянные элементы, с этой целью обычно назначают регидрон. Итак, если вы заметили, что частые поносы и рвота имеют место более двух-трех дней, следует обратиться к врачу.
- Температура тоже может стать большой проблемой, повышаясь до 39 градусов и даже выше. Кончено, это отрицательно сказывается на состоянии ребенка. Самостоятельно температуру можно снижать до 38 градусов, однако если она держится подозрительно долго, не медлите с обращением в больницу.
- Вполне вероятно, что к ослабленному вирусом организму присоединится и бактериальная инфекция. Это может значительно ухудшить течение болезни и потребовать специфического лечения. Впрочем, сальмонеллез, например, по характеру течения и симптоматике тоже похож на ротавирусную инфекцию. Поэтому если ребенка мучают слишком резкие и продолжительные боли в животе, симптомы в виде рвоты, поноса и высокой температуры не проходят, а состояние на протяжении двух дней нисколько не улучшается, следует обратиться к врачу. Он точно определит причину заболевания, назначит подходящее лечение и адекватную симптоматическую терапию.
Читайте также:

