Зубы гетчинсона при сифилисе
Обновлено: 18.04.2024
Гипоплазия эмали. Под гипоплазией эмали понимают недоразвитие или неправильное развитие органического матрикса эмали молочных или постоянных зубов. Различают два типа гипоплазии эмали: средовую, обусловленную неблагоприятным влиянием факторов окружающей среды, и наследственную, называемую также незавершённым амелогенезом.
Гипоплазия эмали — средовой тип.
К этиологическим факторам, обусловливающим гипоплазию эмали, относят недостаточность витаминов А, С и D в пище, инфекцию, проявляющуюся высыпаниями и лихорадкой (корь, ветряная оспа, скарлатина), врождённый сифилис, гипокальциемию, родовую травму, гемолитическую болезнь новорождённых, локальную инфекцию, травму, избыточное поступление в организм фтора, лучевую терапию на область челюстей в детском возрасте; при неустановленной причине говорят об идиопатической гипоплазии эмали. Эмаль развивается от резцового края по направлению к шейке зуба, поэтому по уровню границы эмали можно судить о возрасте, в котором нарушилось её развитие. Так, если основываться на этом признаке, то можно полагать, что нарушение развития эмали в случае, показанном на рисунке, произошло примерно в возрасте 3 лет.
Гипоплазия эмали, связанная с лихорадкой, затрагивает все зубы, подвергающиеся минерализации в период лихорадки. Дефект эмали при этом может быть выражен в различной степени — от белой горизонтальной линии или ямок до образования жёлоба на коронке или выраженной её деформации, обусловленной отсутствием эмали. При лёгкой гипоплазии поражённая часть зуба имеет белесоватый цвет, при выраженной — жёлтый или коричневый.
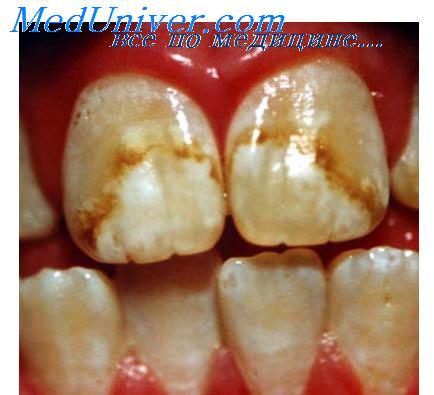
Врождённый сифилис клинически проявляется триадой Гетчинсона, которая включает интерстициальный диффузный кератит, вызывающий нарушение зрения, поражение внутреннего уха с нейросенсорной тугоухостью и гипоплазию эмали медиальных резцов (гетчинсоновские резцы). Для поражённых резцов характерно сужение наподобие отвёртки по направлению к режущему краю и наличие на нём полулунной выемки. На поражённых молярах имеются добавочные бугорки, придающие этим зубам сходство с тутовой ягодой.
Тернеровская средовая гипоплазия эмали, тернеровский зуб обусловлена воспалением или травмой молочного зуба, который мешает развитию растущего под ним постоянного зуба (тернеровский зуб). Поражение молочного зуба приводит к нарушению роста амелобластов постоянного зуба. Наиболее часто поражаются премоляры при абсцедировании молочного моляра. Абсцесс локализуется в области разветвления молочного моляра непосредственно над коронкой растущего постоянного премоляра и приводит к гипоплазии эмали его жевательной поверхности. Причиной поражения постоянных верхних резцов бывает абсцесс или травма верхних молочных резцов. Дефект эмали может иметь вид белого пятна и быть более выраженным.
Флюороз
Флюороз, или крапчатая эмаль, обусловлен избыточным поступлением в организм фтора с питьевой водой в период развития зубов. Оптимальной концентрацией фтора считают 0,7— 1 часть на 1 млн. Если она превышает 1,5 части на 1 млн, развивается флюороз. Чем больше концентрация фтора в воде, тем сильнее выражены проявления флюороза. Поражаются как верхние, так и нижние зубы. Поражение носит симметричный характер и проявляется в виде пятна на зубе, цвет которого может соответствовать всем оттенкам от меловидного до бледно-жёлтого или даже тёмно-коричневого. Наиболее выраженные изменения отмечают на премолярах. Они поражаются чаще остальных зубов, затем по частоте следуют вторые моляры, верхние резцы, клыки и первые моляры. Нижние резцы поражаются сравнительно редко. Изменение цвета усиливается после прорезывания. Устранить пятно можно путём отбеливания.
Гипоплазия эмали — наследственный тип (незавершённый амелогенез). Под незавершённым амелогенезом понимают группу наследственных заболеваний, характеризующихся нарушением образования эмали молочных или постоянных зубов. Незавершённый амелогенез на основании клинических, гистологических, рентгенологических и генетических особенностей делят на 4 основных типа (гипопластический, незрелый, гипокальцифицированный и незрелость или гипоплазия эмали с тауродентизмом) и 15 подтипов. Подтип, характеризующийся X-сцепленным типом наследования, связан с мутацией гена, кодирующего амелогенин. Подтипы с аутосомно-доминантным типом наследования связаны с мутацией гена энамелина, а также гена, локализующегося на хромосоме 4.
Гипопластический незавершённый амелогенез (I тип) встречают наиболее часто, он обусловлен недостаточностью матрикса эмали. Однако эмаль нормально минерализована, не откалывается. Гипопластический незавершённый амелогенез делят на 7 подтипов, которые обозначают буквами от А до G. Четыре подтипа наследуются по аутосомно-доминантному типу, два — по аутосомно-рецессивному и один — сцеплено с Х-хромосомой. Для клинической картины характерно генерализованное или локальное появление ямок или шероховатости.
Для незрелого незавершённого амелогенеза (II тип) характерно нормальное количество эмали, но из-за незрелости её матрикса она бывает мягкой и недостаточно минерализованной, при надавливании на зуб периодонтальным зондом образуется ямка. Эмаль при этом типе незавершённого амелогенеза бывает меловидной, шероховатой, с бороздками, цвет её может измениться, она часто ломается. В некоторых случаях возникает сходство с зубами, отпрепарированными под искусственную коронку, межзубные промежутки расширены. Этот тип незавершённого амелогенеза имеет 4 подтипа, которые обозначают буквами от А до D. Наследование происходит по аутосомно-рецессивному типу и сцеплено с Х-хромосомой.
При гипокальцифицированном типе (III тип) незавершённого амелогенеза эмаль имеет нормальный матрикс, но кальцификация её нарушена. Различают два подтипа: IIIA (наследуется по аутосомно-доминантному типу) и IIIВ (наследуется по аутосомно-рецессивному типу). Развитие и прорезывание зубов происходит нормально, форма их не изменена; на рентгенограммах эмаль по плотности соответствует дентину. При прорезывании эмаль имеет золотисто-коричневатый цвет. Вскоре после прорезывания эмаль начинает откалываться, обнажая шероховатую коричневую поверхность дентина; местами, особенно вблизи десневого края, на дентине сохраняются остатки эмали. Из-за уменьшения заднего вертикального размера часто отмечают передний открытый прикус.
- Вернуться в оглавление раздела "Стоматология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Зубы Гетчинсона — особая форма системной гипоплазии (недоразвития) дентина, при которой происходит изменение коронок зубов. При этой патологии верхние центральные резцы приобретают бочкообразную форму коронки, т. е. размер в области шейки больше, чем в области режущего края.
Что представляет собой патология
Гетчинсоновские зубы — это патология развития тканей, которая может встречаться у взрослых после перенесённых заболеваний при проникновении инфекции в зачатки зуба, быть следствием травмы или врождённой. При данном нарушении коронки зубов имеют отвёрткообразную форму с полулунной выемкой. Этот участок может быть покрыт эмалью, но иногда она есть только на углах зуба, а в средней части дентин остаётся неприкрытым.
Дедова Л. Н., д. м. н., профессор [1]
Самой частой причиной возникновения считается неполное развитие и даже отсутствие тканей зуба. Вначале патология проявляется незначительными изменениями внешнего вида зубов. На них появляются депигментированные участки, углубления, бороздки. Вот некоторые особенности нарушения:
Основной симптом — болевые ощущения на раздражители.
Гипоплазия приводит к развитию пульпита, глубокого кариеса, формированию неправильного прикуса.
Причиной проблемы являются врождённые пороки и нарушения обмена веществ у плода. Закладка клеток зародыша происходит неправильно из-за воздействия вредных факторов. Если мама перенесла краснуху, ОРВИ, токсоплазмоз, беременность протекала с сильно выраженным токсикозом, то риски гипоплазии зубов у малыша возрастают. Негативными факторами являются также недоношенность детей, травмы во время родов, рахит, нарушения обмена кальция, энцефалопатии.
Гипоплазию эмали диагностируют на молочных и постоянных зубах, но чаще на постоянных [2, 3] .
Помимо эстетического недостатка, зубы Гетчинсона создают трудности при приёме пищи. Это отражается на работе пищеварительного тракта и состоянии всего организма в целом. Нестандартно выглядящие зубы часто становятся причиной развития психологических комплексов, например из-за насмешек окружающих. Квалифицированный врач поможет избавиться от психологического и физического дискомфорта, связанного с аномалией зубов.
Этиология
Развитие патологии может происходить по следующим причинам:
Разные резус-факторы крови матери и плода, вступающие в конфликт между собой.
Вирусные, инфекционные заболевания, перенесённые женщиной в начале беременности или ребёнком в первые полгода жизни.
Гетчинсоновские зубы могут быть признаком врождённого сифилиса. Чаще всего патология появляется, когда болезнь протекала скрытно или бессимптомно. Поздний врождённый сифилис регистрируется у детей старше двух лет, встречается редко и почти всегда в сочетании со специфическими симптомами (глухота и паренхиматозный кератит).
Тяжёлый, длительный поздний токсикоз.
Дистрофия ребёнка, рахит (плохой аппетит, недостаток витаминов).
Нарушения метаболических процессов.
Выделяют 3 степени развития зубов Гетчинсона:
начальная — небольшие тёмные пятна пигментации на эмалевом слое зубов;
средняя — поверхность эмали покрыта выпуклыми бороздками, углублениями;
сильная — видимая деформация зубных единиц.
Как диагностируют
Для постановки диагноза стоматолог проводит визуальный осмотр и собирает анамнез пациента. При необходимости привлекаются врачи других специализаций. На поздней стадии симптомы гипоплазии становятся ярко выраженными, что облегчает распознавание патологии. В начальной стадии симптомы зубов Гетчинсона очень напоминают развитие кариеса поверхностного типа.
Лечение
Устранение последствий нарушения проводится разными способами в зависимости от возраста пациента, стадии развития гипоплазии, анамнеза и ряда других факторов:
Протезирование после окончательного формирования постоянного прикуса: винирами, полукоронками, коронками.
Реставрация зубов при помощи композитных пломб светового отверждения прямым методом за одно посещение.
На ранних стадиях действенным методом является реминерализация, поэтому врачи часто прибегают к этой процедуре. Разрушительное действие гипоплазии приостанавливает тщательный уход за зубами.
Профилактические мероприятия
Уменьшить риск развития гипоплазии зубов помогут следующие мероприятия:
Обеспечение нормального внутриутробного развития ребёнка (здоровое питание, отказ от вредных привычек, осторожность с применением лекарств, поскольку многие негативно влияют на плод, и др.).
Своевременная коррекция нарушений эндокринной системы, лечение инфекционных и хронических заболеваний у ребёнка.
Сокращение количества кислых и сладких продуктов в рационе ребёнка.
Использование правильно подобранных стоматологом зубных паст.
Преждевременное выявление сифилиса у матери и его эффективное лечение.
Регулярное посещение стоматолога для профилактики и своевременной диагностики и лечения нарушений развития зубов.
Зубы Гетчинсона — патология тканей зуба, характеризующаяся истончением или полным отсутствием эмали. На ранних стадиях выглядит, как кариес, на поздних имеет специфическую, легко узнаваемую форму бочонка. Диагностировать подобную аномалию зубов может только квалифицированный врач-стоматолог. План лечения составляется индивидуально с учётом специфики аномалии и индивидуальных особенностей пациента.
Врожденным называется сифилис, который передается будущему ребенку трансплацентарно через кровь матери.
Поздний врожденный сифилис выявляется обычно после 15-16 лет, а до тех пор никак не проявляет себя. Впрочем, иногда симптомы позднего врожденного сифилиса проявляются, начиная с третьего года жизни.
Что провоцирует / Причины Позднего врожденного сифилиса:
Врожденный сифилис развивается в случае попадания бледной трепонемы в организм плода через пупочную вену или по лимфатическим щелям от больной сифилисом матери. Плод может инфицироваться в случае болезни матери до беременности, а также на разных этапах своего развития. Патологические изменения в органах и тканях плода развиваются на V-VI месяцах беременности, т. е. во время развития плацентарного кровообращения.
Патогенез (что происходит?) во время Позднего врожденного сифилиса:
По мнению ряда ученых, сифилитическая инфекция может влиять и на хромосомный аппарат зародышевых клеток родителей. Различают сифилитические гаметопатии (дегенеративные изменения, возникшие в половых клетках до оплодотворения), бластопатии (поражение зародыша в период бластогенеза) и сифилитические эмбриопатии (патологические изменения плода в период от 4 нед. до 4-5 мес. беременности). У таких больных детей обнаруживают разнообразные дефекты физического, неврологического и психического, интеллектуального характера.
Врожденный сифилис возникает в результате попадания бледной трепонемы в плод через плаценту от болеющей сифилисом матери. Инфицирование плода может произойти как в случае заболевания матери до зачатия, так и позднее, на разных стадиях развития плода. Бледные трепонемы проникают в организм плода через пупочную вену или по лимфатическим щелям пупочных сосудов. Несмотря на раннее проникновение бледных трепонем в организм плода, патологические изменения в его органах и тканях развиваются только на V-VI месяцах беременности. Поэтому активное противосифилитическое лечение в ранние сроки беременности может обеспечить рождение здорового потомства. Поскольку вторичный сифилис протекает с явлениями спирохетемии, наиболее велик риск рождения больного ребенка у беременных, болеющих вторичным сифилисом. Кроме того, передача сифилиса потомству происходит в основном в первые годы после заражения матери; позднее эта способность постепенно ослабевает. Считается возможным рождение больных сифилисом детей от матери, страдающей врожденным сифилисом (сифилис второго и даже третьего поколения). Однако такие случаи наблюдаются очень редко. Исход беременности у больной сифилисом женщины бывает различным: она может закончиться поздним выкидышем, преждевременными родами, рождением больных детей с ранними или поздними проявлениями болезни или латентной инфекцией. Для женщин, болеющих сифилисом, характерен различный исход беременности на различных этапах течения процесса, так как степень инфицирования плода зависит от активности инфекции. Возможность заражения плода путем передачи инфекции через сперматозоид от отца до сих пор не доказана.
Симптомы Позднего врожденного сифилиса:
Поздний врожденный сифилис (syphilis congenita tarda)
Клинические симптомы возникают не раньше 4-5-летнего возраста, могут наблюдаться на 3-м году жизни, но чаще – в 14-15 лет, а иногда и позднее. У большинства детей ранний врожденный сифилис протекает без симптомов (ранний скрытый врожденный сифилис) или может отсутствовать даже ранний скрытый сифилис, у других обнаруживаются характерные для раннего врожденного сифилиса изменения (седловидный нос, рубцы Робинзона – Фурнье, деформация черепа). При позднем врожденном сифилисе на коже и слизистых оболочках появляются бугорки, гуммы, отмечаются многочисленные висцеропатии, заболевания центральной нервной системы, эндокринных желез. Клиническая картина позднего врожденного сифилиса не отличается от таковой третичного периода сифилиса. Отмечается диффузное уплотнение печени. Значительно реже могут появляться гуммозные узлы. Возможны поражения селезенки, а также нефрозы, нефрозонефриты. При вовлечении в патологический процесс сердечно-сосудистой системы выявляются недостаточность сердечных клапанов, эндокардит, миокардит. Имеются данные о поражениях легких, пищеварительного тракта. Типичным является поражение эндокринной системы (щитовидной железы, надпочечников, поджелудочной и половых желез).
Характерными особенностями клинической картины позднего врожденного сифилиса являются специфические симптомы, которые подразделяются на безусловные (достоверно указывают на врожденный сифилис) и вероятные (требуют дополнительного подтверждения диагноза врожденного сифилиса). Также имеется группа дистрофических изменений, наличие которых не подтверждает диагноз сифилиса, но которые следует исключить.
Безусловные симптомы
Паренхиматозный кератит (keratitis parenchymatosa). Как правило, первоначально в патологический процесс вовлекается один глаз, через 6-10 мес – второй. Независимо от лечения отмечаются признаки паренхиматозного кератита (диффузное помутнение роговицы, светобоязнь, слезотечение, блефароспазм). Помутнение роговицы проявляется более интенсивно в центре и нередко развивается не диффузно, а отдельными участками. Прикорнеальные сосуды и сосуды конъюнктивы расширены. Острота зрения снижается и нередко исчезает. Одновременно могут наблюдаться другие поражения глаз: ирит, хориоретинит, атрофия зрительного нерва. Прогноз относительно восстановления зрения неблагоприятный. Практически у 30% больных отмечается значительное снижение остроты зрения.
Специфический лабиринтит, лабиринтная глухота (surditas labyrinthicus). Наблюдается у 3-6% больных в возрасте от 5 до 15 лет (чаще у девочек). Вследствие воспалительных явлений, геморрагий во внутреннем ухе, дистрофических изменений слухового нерва внезапно наступает глухота, обусловленная поражением обоих нервов. В случае развития до 4-летнего возраста она сочетается с затрудненностью речи, вплоть до немоты. Костная проводимость нарушена. Отличается стойкостью к специфической терапии.
Следует отметить, что все три достоверных симптома позднего врожденного сифилиса – триада Гетчинсона – одновременно встречаются довольно редко.
Вероятные симптомы
Учитываются в диагностике при условии выявления других специфических проявлений, данных анамнеза и результатов обследования семьи пациента.
Специфический гонит, впервые описанный Клеттоном в 1886 г., протекает в виде хронического синовита коленных суставов. Клиническая картина поражения хрящей эпифизов отсутствует. При осмотре отмечают увеличение сустава, его отечность, ограничение подвижности, безболезненность. Возможно симметричное поражение другого сустава. Нередко в патологический процесс вовлекаются локтевые и голеностопные суставы.
Седловидный нос наблюдается у 15-20% больных с поздним ВС. Вследствие разрушения носовых костей и носовой перегородки ноздри выступают вперед.
Козлиный и лорнетовидный нос образуется в результате мелкоклеточной диффузной инфильтрации и атрофии слизистой оболочки носа, хряща.
Ягодицеобразный череп. Лобные бугры выстоят как бы разделенные бороздой, что происходит вследствие сифилитической гидроцефалии и остеопериостита костей черепа.
Дистрофические поражения зубов. На первом моляре отмечается атрофия контактной части и недоразвитие жевательной поверхности. По форме зуб напоминает кисет (зуб Moon). Жевательная поверхность может быть изменена также на 2 и 3 моляре (зубы Moser и Pfluger). Вместо нормального жевательного бугорка на поверхности клыка образуется тонкий конический отросток (щучий зуб Фурнье).
Радиальные рубцы Робинзона – Фурнье. Вокруг углов рта, губ, на подбородке располагаются радиальные рубцы, которые являются следствием перенесенного в грудном или раннем детском возрасте врожденного сифилиса – диффузной папулезной инфильтрации Гохзингера.
Поражение нервной системы наблюдается часто и проявляется умственной отсталостью, расстройством речи, гемиплегией, гемипарезами, спинной сухоткой, джексоновской эпилепсией (судорожные подергивания одной половины лица или конечности вследствие возникновения гуммы или ограниченного менингита).
Диагностика Позднего врожденного сифилиса:
При проведении дифференциального диагноза раннего скрытого врожденного сифилиса и пассивной передачи антител большое значение имеют количественные реакции. Титры антител у больного ребенка должны быть выше, чем у матери. У здоровых детей титры антител снижаются и в течение 4-5 мес происходит спонтанная негативация серологических реакций. При наличии инфекции титры антител стойкие или наблюдается их повышение. В первые дни жизни ребенка серологические реакции могут быть отрицательными, несмотря на наличие сифилиса, поэтому их не рекомендуется проводить в первые 10 дней после рождения ребенка.
При подозрении на врожденный сифилис необходимо соблюдать диагностическую тактику, которая заключается в следующем:
- проводить одномоментное обследование матери и ребенка;
- не рекомендуется забор крови для серологического исследования у женщины за 10-15 дней до и раньше 10-15 дней после родов;
- нецелесообразен забор крови для серологического исследования из пуповины ребенка в первые 10 дней после рождения, так как в этот период наблюдаются лабильность белков, неустойчивость коллоидов сыворотки, отсутствие комплемента и естественного гемолиза и др.;
- при серологическом исследовании матери и ребенка необходимо использовать комплекс серологических реакций (реакция Вассермана, РИФ, РИБТ);
- следует также помнить, что положительные серологические реакции у ребенка могут быть обусловлены пассивной передачей антител от матери, но постепенно, в течение 4-6 мес после рождения, антитела исчезают и результаты исследования становятся отрицательными.
Лечение Позднего врожденного сифилиса:
Бледная трепонема является фактически единственным микроорганизмом, сохранившим до настоящего времени, несмотря на десятилетия пенициллинотерапии, уникальную высокую чувствительность к пенициллину и его производным. Она не производит пенициллиназ и не имеет других механизмов антипенициллиновой защиты (вроде мутаций белков клеточной оболочки или гена поливалентной лекарственной устойчивости), давно выработанных другими микроорганизмами. Поэтому и сегодня главным методом современной противосифилитической терапии является длительное систематическое назначение производных пенициллина в достаточных дозах.
И лишь при аллергии больного на производные пенициллина или при подтверждённой устойчивости выделенного от больного штамма бледной трепонемы к производным пенициллина может быть рекомендован альтернативный режим лечения - эритромицин (другие макролиды, вероятно, тоже активны, но их эффективность не подтверждена документально инструкциями Минздрава, а потому они не рекомендуются), или производные тетрациклина, или цефалоспорины. Аминогликозиды подавляют размножение бледной трепонемы только в очень высоких дозах, оказывающих токсическое действие на организм хозяина, поэтому применение аминогликозидов в виде монотерапии при сифилисе не рекомендуется. Сульфаниламиды при сифилисе вообще не эффективны.
При нейросифилисе обязательно сочетание перорального или внутримышечного введения антибактериальных препаратов с их эндолюмбальным введением и с пиротерапией, повышающей проницаемость гемато-энцефалического барьера для антибиотиков.
При распространённом третичном сифилисе на фоне выраженной устойчивости бледной трепонемы к антибактериальным препаратам и при хорошем общем состоянии больного, допускающем определённую токсичность проводимой терапии, может быть рекомендовано добавление к антибиотикам производных висмута (бийохинол) или производных мышьяка (миарсенол, новарсенол). В настоящее время эти препараты не доступны в общей аптечной сети и поступают только в специализированные учреждения в ограниченных количествах, так как высокотоксичны и редко используются.
При сифилисе следует обязательно провести лечение всех половых партнеров больного. В случае больных с первичным сифилисом лечению подвергаются все лица, имевшие половые контакты с больным в течение последних 3 месяцев. В случае вторичного сифилиса - все лица, имевшие половые контакты с больным в течение последнего года.
Прогноз заболевания в основном определяется рациональным лечением матери и тяжестью заболевания ребенка. Как правило, раннее начало лечения, полноценное питание, тщательный уход, вскармливание грудным молоком способствуют достижению благоприятных результатов. Большое значение имеют сроки начала лечения, так как специфическая терапия, начатая после 6 мес, является менее эффективной.
В последние годы у детей грудного возраста с врожденным сифилисом вследствие проведения полноценного курса лечения стандартные серологические реакции становятся отрицательными к концу 1-го года жизни, при позднем врожденном сифилисе – значительно позже, а РИФ, РИБТ могут длительное время оставаться положительными.
Профилактика Позднего врожденного сифилиса:
К каким докторам следует обращаться если у Вас Поздний врожденный сифилис:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Позднего врожденного сифилиса, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Врожденный сифилис развивается при внутриутробном заражении плода через плаценту от больной сифилисом матери. Этот вид сифилиса подразделяют на 3 формы:
- сифилис мертворожденных недоношенных плодов;
- ранний врожденный сифилис новорожденных и грудных детей;
- поздний врожденный сифилис детей дошкольного и школьного возраста, а также взрослых.
Тканевые изменения при врожденном сифилисе разнообразны. Одни из них вызываются самой трепонемой, другие являются результатом задержки или нарушения развития (дисплазии) органов под влиянием возбудителя сифилиса.
При сифилисе мертворожденных недоношенных плодов смерть плода обычно наступает между VI и VII лунным месяцем в утробе матери. Это приводит к преждевременным родам мацерированным плодом. Причиной смерти является токсическое действие трепонемы.
Поздний врожденный сифилис характеризуется деформацией зубов, в основе которой лежат гипоплазия эмали и образование полулунной выемки на обоих верхних центральных резцах или же на одном из них с последующим искривлением. Зубы становятся бочкообразными: на уровне шейки зуб шире, чем на свободном крае; размеры зубов уменьшены - зубы Гетчинсона. Развиваются паренхиматозный кератит, глухота, которые в сочетании с измененными зубами составляют так называемую триаду Гетчинсона, характерную для позднего врожденного сифилиса. Изменения в органах сходны с проявлениями приобретенного сифилиса третичного периода. Отличия касаются вилочковой железы, в которой могут встречаться полости, наполненные серозной жидкостью с примесью нейтрофилов и лимфоцитов. Полости окружены валом из эпителио-идных клеток и носят название абсцессов Дюбуа.
Плацента при сифилисе роженицы изменена: ее масса увеличена (до 2250 г вместо 600 г), цвет желтовато-серый, консистенция кожистая. В ней обнаруживаются отек, клеточная инфильтрация, резкая гиперплазия ворсин, иногда в них образуются обсцессы; в стенках сосудов отмечаются воспалительные изменения
Ранний врожденный сифилис. Признаки врожденного сифилиса
При раннем врожденном сифилисе наличия специфических гранулем не наблюдается, возникновение их является следствием зрелого реактивного ответа на трепонему. Гранулемы встречаются поэтому только у детей после 6—7-месячного возраста.
Чем старше ребенок, тем отчетливее у него выражена специфичность тканевых реакций.
Для этой медленно прогрессирующей формы врожденного сифилиса, кроме типичной триады (сифилитический кератит, саблевидные голени и бочкообразные передние зубы), характерным являются также поражение ЦНС — менинговаскулярные специфические процессы с одновременной задержкой психического развития и глухотой.
Клинические проявления раннего врожденного сифилиса грудных детей чаще наблюдаются на 2-м месяце жизни, однако могут быть с рождения. Характерны специфические кожные поражения, ринит (сухой катар), анемия, желтуха, сплено- и гепатомегалия, симптомы костных поражений, повышение температуры, общее истощение. Все эти симптомы могут быть выражены в большей или меньшей степени и хорошо купируются при соответствующей терапии.

Патологоанатомические изменения при внутриутробном сифилисе новорожденного или грудного возраста характеризуются типичными поражениями кожи, которые, однако, не всегда наблюдаются; к ним относятся радиарно расположенные трещины (эрозии) на границе слизистой оболочки губ и кожи лица, в области входа в полость носа.
Трещины ярко-красные, как бы лакированные, на границе их нежные чешуйки, могут быть корочки. Они могут наблюдаться также в меж пальцевых промежутках, вокруг ануса. На коже лица, туловища и конечностей — экзантема пустулезная или псориазоформная. Типичной является сифилитическая пузырчатка с дряблыми относительно крупными пузырями, наполненными мутным экссудатом, с характерной локализацией их на ладонной и подошвенной стороне стоп.
Печень увеличена в 1,5—2 раза, поверхность гладкая, на разрезе цвет буроватый, или с оливковым оттенком, изредка мож.но обнаружить мелкие желтоватые очажки, иногда избыточное разрастание беловатой фиброзной ткани в области ворот. Редко встречаются крупные узловатые очаги в паренхиме органа у детей старше 6 мес на фоне выраженной желтухи печени.
Масса селезенки увеличена значительно (иногда в 9 раз), на разрезе красно-бурого цвета, на капсуле рыхлые сероватые наложения (периспленит). Поджелудочная железа, надпочечники макроскопически без изменений. Легкие увеличены в объеме, плотноватые, масса их увеличена, имеют большое сходство с изменениями при пневмоцистной пневмонии.
У детей старше 6 мес в редких случаях могут быть крупные гуммозные узлы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

