Звенья инфекционного процесса вби
Обновлено: 24.04.2024
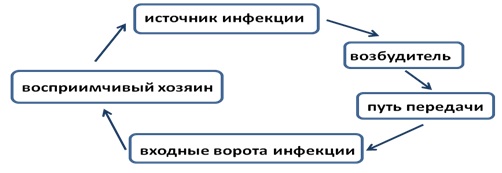
Для возникновения ВБИ необходимо наличие звеньев инфекционного процесса:
1) источник инфекции:
медицинский персонал: носители, а также страдающие выраженными (манифестными) или стертыми формами инфекций
носители скрытыми формами инфекции;
больные с острой, стёртой или хронической формой инфекционных заболеваний, включая раневую инфекцию, а также носители разных видов патогенных и условно-патогенных микроорганизмов;
матери (в основном, в акушерских стационарах и отделениях для детей раннего возраста): носители или больные;
Посетители стационаров очень редко бывают источниками ВБИ.
2) возбудитель (микроорганизм);
3) факторы передачи (чаще всего выступают пыль, вода, продукты питания, оборудование и медицинские инструменты).
4) восприимчивый организм
Ведущими путями заражения в условиях ЛПУ являются:
- воздушно-капельный или воздушно-пылевой;
- контактно-бытовой (через предметы ухода за больными, белье, медицинский инструментарий, аппаратуру, а также руки персонала);
- парентеральный (при введении инфицированных препаратов крови, изотонических растворов и других лекарственных препаратов - характерно для гепатитов В, С, D и др. заболеваний)
- алиментарный (через молоко, растворы для питья, пищевые продукты);
- вертикальный (трансплацентарный — от матери к плоду или новорожденному через плаценту).
Значимость отдельных путей и факторов передачи возбудителей ВБИ зависит от профиля ЛПУ. Так, если в родовспомогательных учреждениях преобладает стафилококковая инфекция, основным источником которой являются носители золотистого стафилококка среди медицинского персонала, а ведущим фактором передачи — воздух, то в ожоговых отделениях доминирует синегнойная палочка, основным источником инфекции являются больные, а основным путем передачи — контактно-бытовой (предметы ухода, руки персонала и др.). В урологических стационарах преобладают инфекции, вызываемые грамотрицательными бактериями: энтеробактериями, протеем, синегнойной и кишечной палочкой.
Процент распространения ВБИ также непосредственно связан с профилем лечебного учреждения. Данные статистики по одному из регионов России за 2010 год приведены в диаграмме 2.

Распространение вби. Факторы распространения, группы риска.
Механизм передачи инфекции включает три фазы:
1) выведение возбудителя из источника инфекции;
2) пребывание возбудителя во внешней среде;
3) внедрение возбудителя в восприимчивый организм.
К факторам внутрибольничной среды, способствующим распространению ВБИ относятся:
- недооценка эпидемической опасности внутрибольничных источников инфекции и риска заражения при контакте с пациентом;
- наличие невыявленных носителей внутрибольничных штаммов среди медперсонала и пациентов;
- нарушение медперсоналом правил асептики и антисептики, личной гигиены;
- несвоевременное проведение текущей и заключительной дезинфекции, нарушение режима уборки;
- недостаточное оснащение ЛПУ дезинфекционными средствами;
- нарушение режима дезинфекции и стерилизации медицинских инструментов, аппаратов, приборов и т. д.;
- устаревшее оборудование и неудовлетворительное состояние пищеблоков,
- отсутствие фильтрационной вентиляции.
К лицам с повышенным риском заражения внутрибольничными инфекциями относятся:
без определенного места жительства, мигрирующее население,
с длительными не долеченными хроническими соматическими и инфекционными заболеваниями,
не имеющие возможность получать специальную медицинскую помощь;
назначена терапия, подавляющая иммунную систему (облучение, иммунодепрессанты);
проводятся обширные хирургические вмешательства с последующей кровезаместительной терапией, программный гемодиализ, инфузионная терапия;
Родильницы и новорождённые, особенно недоношенные и переношенные;
Дети с врождёнными аномалиями развития, родовой травмой;
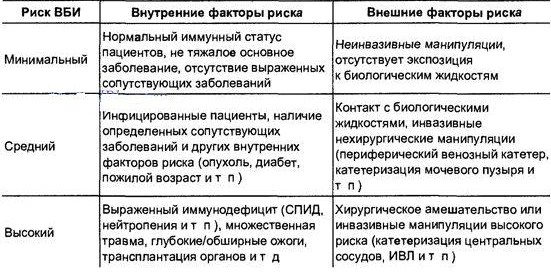
Степень риска возникновения ВБИ условно можно разделить на три основные группы –минимальный, средний и высокий уровень риска. Характеристика каждого из уровней приведена в таблице 2.
Поток медицинских манипуляций в современных лечебно-профилактических учреждениях непрерывно растет. По данным ВОЗ, около 30 % из них не продиктованы необходимостью. Особенно опасно переливание крови и ее препаратов. Круг инфекций, которые могут быть переданы с кровью, весьма широк – вирусные гепатиты, ВИЧ-инфекция, сифилис, цитомегалия, листериоз, токсоплазмоз и другие.
Существует реальная возможность заражения ВБИ как при таких сравнительно редких операциях, как пересадка органов и тканей, костного мозга, так и при любых широко осуществляемых оперативных вмешательствах, начиная от удаления миндалин и аденоидов до операций на жизненно важных органах.
Заражение возможно при диагностических процедурах (зондирование, пункции, бронхо-, гастро-, эндоскопии). Многие виды аппаратуры, широко используемые в медицине на современном этапе весьма трудно надежно обеззаразить. Наиболее часто заражение происходит при применении рутинных процедур, таких, как инъекции лекарственных средств, закладывание глазных мазей и т.д.
К опасным диагностическим процедурам (процедурам с повышенным уровнем риска заражения ВБИ) можно отнести:
взятие крови, процедуры зондирования, эндоскопии, пункции, венесекции, мануальные ректальные и вагинальные исследования
К опасным лечебным процедурам относят:
трансфузии, инъекции, пересадки тканей, органов, операции, интубации, ингаляционный наркоз, ИВЛ, катетеризация сосудов и мочевыводящих путей, гемодиализ, ингаляции, бальнеологические процедуры
В таблице 3 приведены соответствия медицинских манипуляций и инфекционных заболеваний, риск заражения которыми возможен при выполнении указанных процедур.
ВБИ - это любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения в нее за лечебной помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении вне зависимости от появления симптомов заболевания до или во время пребывания в больнице ( по определению ВОЗ, 1979г.).
Факторы, влияющие на рост ИСМП:
- тесное общение пациентов и персонала крупных больничных комплексов;
- длительность пребывания пациентов в стационаре;
- нарушение правил асептики и антисептики и любые отклонения от санитарно-гигиенических норм;
- широкое использование для диагностики и лечения инвазивных технологий;
- применение лекарственных средств, подавляющих иммунитет пациента;
- появление резистентных (устойчивых) штаммов микроорганизмов.
Инфекционный процесс
Инфекционный процесс – сложный многокомпонентный процесс (цепочка событий) взаимодействия инфекционных патогенных агентов с макроорганизмом, с развитием в последующем комплекса морфологических и иммунологических изменений. Знание элементов (звеньев) инфекционного процесса помогает предотвратить ВБИ.
Элементы инфекционного процесса
Возбудитель
- вирусы (СПИД, гепатит, грипп…);
- бактерии (патогенные, условно патогенные);
- простейшие;
- грибки (кандида…);
- многоклеточные паразиты (гельминты, чесоточный зудень, вши).
- Вирулентность – степень, мера патогенности, индивидуально присущая каждому штамму патогенного возбудителя
- Инвазивность – способность к проникновению в ткани и органы макроорганизма и распространению в них
- Токсигенность – способность к выработке и выделению различных токсинов
- Патогенность (болезнетворность) – способность вызывать заболевание. Виды микроорганизмов по типу действия:
- патогенные – вызывающие развитие инфекционного процесса
- условно-патогенные – вызывают развитие инфекционного заболевания только при определенных условиях
- непатогенные – никогда не вызывают заболевание
Источник (резервуар)
- пациенты;
- персонал;
- посетители;
- больные и носители
Основные резервуары микроорганизмов во внешней среде
- дыхательная аппаратура;
- медицинское оборудование и инструментарий;
- поверхности, находящиеся вблизи пациентов;
- предметы ухода;
- дезинфицирующие растворы пониженной концентрации;
- медикаменты;
- емкости для воды;
- системы кондиционирования.
Восприимчивый хозяин
Восприимчивый хозяин - организм, имеющий слабую сопротивляемость. Факторы риска для заражения являются:
СПЭР – комплекс мероприятий, осуществляемых в ЛПУ с целью предупреждения ВБИ, для создания оптимальных гигиенических условий пребывания пациентов и скорейшего их выздоровления.
Основные элементы СПЭР:
- Сведение к минимуму возможности заноса инфекции, своевременное выявление и изоляция заболевших, или подозрительных на инфекцию.
- Исключение выноса инфекции за пределы ЛПУ.
- Соблюдение режимов дезинфекции и стерилизации изделий медицинского назначения.
- Соблюдение действующих нормативных документов.
- Соблюдение асептики и антисептики при проведении лечебно-диагностических процедур.
- Соблюдение требований к санитарному состоянию помещений ЛПУ (ремонты, уборки, проветривание, кварцевание, борьба с насекомыми).
- Контроль за гигиеническим содержанием пациентов (смена белья, уход за кожей и слизистыми).
- Контроль за посещением пациентов, за передачами, за хранением пищевых продуктов с целью недопущения токсикоинфекции.
- Обеззараживание рук персонала, соблюдение техники безопасности при работе с биологическими объектами.
- Контроль за состоянием здоровья персонала.
Асептика – комплекс мероприятий, направленных на предупреждение попадания микробов в рану. В переводе с греческого: а - без, septikos – гнойный.
Основной принцип асептики: все, что соприкасается с раной, должно быть свободно от микробов, т.е. стерильно. Инфекция может попасть в рану изнутри (эндогенно) или снаружи (экзогенно).
Эндогенная инфекция - находящаяся внутри организма или на кожных покровах и слизистых. Источниками являются очаги хронической инфекции во внутренних органах.
Экзогенная инфекция - попадающая в рану из внешней среды из воздуха, с соприкасающихся с раной предметов и др.
Антисептика - комплекс мероприятий, направленных на уничтожение микробов в ране или в патологическом очаге. Включает:
- механическую хирургическую обработку;
- обработку химическими - антисептическими средствами, создающими неблагоприятные условия для развития инфекции, либо оказывающими губительное действие на микроорганизмы;
- применение биологических антисептиков – антибиотиков, и др.
ДЕЗИНФЕКЦИЯ
Дезинфекция – это комплекс мероприятий по уничтожению в окружающей среде патогенных (болезнетворных) микроорганизмов.
При применении моющего средства "Биолот" на 1 литр моющего средства используют 5 грамм порошка и 995 мл воды. Изделия погружаются на 15 мин при температуре 40-45 0 С, затем промываются под проточной водой в течении 3 минут
СТЕРИЛИЗАЦИЯ
Стерилизация – метод полного уничтожения на стерилизуемом материале патогенных и непатогенных микроорганизмов – их вегетативных и споровых форм.
Стерильными должны быть все предметы и отдельные виды диагностической аппаратуры, соприкасающиеся с раной, кровью, инъекционными препаратами, с поврежденными слизистыми оболочками.
Предметы многоразового использования перед стерилизацией должны быть подвергнуты тщательной предстерилизационной очистке. Цель – удаление белковых, жировых, лекарственных, механических загрязнений, в том числе невидимых (слизь, кровь), дезинфицирующих средств. Это обеспечит эффективность стерилизации. Предстерилизационная подготовка проводится ручным и механическим способами. Качество подтверждается проведением цветных проб.
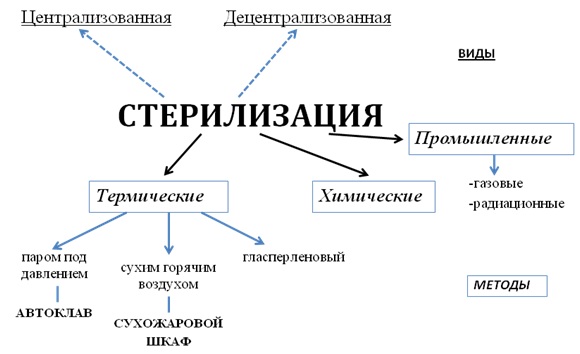
Виды стерилизации
- Централизованная – в специальном отделении – ЦСО.
- Децентрализованная – на рабочем месте.
Методы стерилизации:
- Термические – воздушный, паровой, глассперленовый.
- Химические – химическими препаратами, газовый.
- Промышленная стерилизация – газовая и радиационная.
![]()
Воздушная стерилизация – сухим горячим воздухом, в сухожаровом шкафу. Самый доступный метод. Стерилизуют хирургические, гинекологические, стоматологические инструменты. Нельзя стерилизовать хлопчато-бумажные, и синтетические ткани, резиновые изделия.
Стерилизация проводится в упаковке из специальной бумаги или без упаковки (открыто).
Паровая стерилизация – горячим насыщенным водяным паром под давлением в автоклаве. Бактерицидность горячего воздуха увеличивается по мере его увлажнения, а чем выше давление, тем выше температура пара. Стерилизации подвергают изделия из текстиля (белье, вату, бинты, шовный материал), из резины, стекла, из некоторых полимерных материалов. Кроме того - питательные среды, лекарственные препараты.
Упаковочные материалы
После вскрытия упаковки материал остается стерильным в течении 6 часов.
Глассперленовая стерилизация – стерилизуются цельнометаллические стоматологические и косметологические изделяия путем погружения их в среду стеклянных шариков, нагретых до 190-250 0 С. Время обработки указывается в инструкции.
Стерилизация химическими растворами – применяется для изделий, не позволяющих использовать термические способы - оптические приборы (эндоскопы). Другое название – холодная стерилизация, т.к. используются растворы комнатной Т. Изделия в разобранном виде полностью погружаются в раствор, выдерживают нужную экспозицию. По окончании изделия извлекают, промывают стерильной жидкостью, высушивают стерильными салфетками и помещают в стерильную емкость.
Промышленная стерилизация (газовая и радиационная) - позволяет обрабатывать изделия одноразового использования, шовный материал, лекарственные препараты.
Газовая стерилизация – оксидом этилена при низких температурах.
Радиационная стерилизация – используется гамма и бета – излучение.
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.
![Внутрибольничные инфекции]()
Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции - инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов - в 5 раз.
![Внутрибольничные инфекции]()
Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Читайте также: