Актуальные вопросы вирусных инфекций
Обновлено: 19.04.2024
А.А. Зайцев, А.В. Власова
Первый МГМУ им. И.М. Сеченова, Москва
Статья посвящена вопросам этиологии, диагностики и лечения острых респираторных вирусных инфекций (ОРВИ). До настоящего времени существует ряд актуальных проблем фармакотерапии ОРВИ: во-первых, эффективное этиотропное лечение по большому счету возможно только при гриппозной инфекции, во-вторых, многообразие клинических проявлений ОРВИ (гипертермия, головная боль, общая слабость, ринорея, кашель и др.) справедливо требует одновременного назначения нескольких лекарственных средств разных фармакологических групп. И наконец, сложности в разграничении вирусной и бактериальной инфекций приводят к неоправданно широкому применению антибактериальных препаратов, что, очевидно, сопровождается ростом антибиотикорезистентных штаммов микроорганизмов. Удобной альтернативой для больного ОРВИ при наличии нескольких симптомов заболевания является применение комбинированных препаратов. Возможность одновременно воздействовать на несколько симптомов вирусной инфекции обеспечивает чрезвычайную популярность данных лекарственных средств.
Острые респираторные вирусные инфекции (ОРВИ) являются одними из наиболее значимых заболеваний человека вследствие крайне высокого уровня заболеваемости, обычно носящей характер сезонных эпидемий. Общемировая практика свидетельствует о том, что каждый взрослый человек ежегодно переносит как минимум 2–3 эпизода ОРВИ, а дети – до 6–8 случаев [1–3]. Столь значительная заболеваемость ОРВИ сопровождается обременительными экономическими потерями, в первую очередь за счет косвенных издержек, связанных с потерей пациентами трудоспособности.
Под термином ОРВИ понимают гетерогенную группу заболеваний, этиологическими агентами которых служат различные респираторные вирусы, преимущественно поражающие эпителий верхних дыхательных путей и сопровождающиеся ринореей, общим недомоганием, гипертермией, першением и болью в горле, кашлем [3–4]. К этиологическим агентам ОРВИ относятся респираторные вирусы – рино-, коронаро-, адено-, респираторно-синцитиальный вирус, энтеровирусы, а также вирусы гриппа и парагриппа [3–5]. Среди всех возбудителей ведущую роль играют риновирусы и вирусы гриппа, характеризующиеся высокой контагиозностью, связанной с исключительной легкостью распространения инфекции как воздушно-капельным путем через мелкодисперсный аэрозоль (при гриппе), так и контактным (риновирусная инфекция), и тем самым обусловливающие высокую сезонную заболеваемость. Грипп – одно из самых тяжелых и социально значимых вирусных поражений респираторного тракта и в связи с этим рассматривается отдельно от других ОРВИ. Заболеваемость риновирусной инфекцией носит отчетливый сезонный характер с пиком в осенне-зимний период и снижением весной. Эпидемии гриппа чаще всего наблюдаются в зимние месяцы.
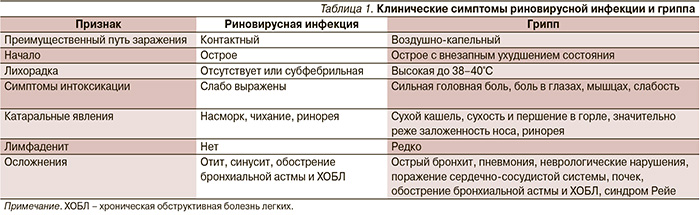
Вариабельность клинических проявлений ОРВИ обусловлена многообразием этиологических агентов данного заболевания. Впрочем, ввиду того факта, что наиболее актуальная сезонная заболеваемость, ассоциированная со значительным числом заболевших, обусловлена либо риновирусной инфекцией, либо вирусами гриппа, целесообразно акцентировать внимание именно на клинических симптомах этих актуальных инфекций. Так, развернутая клиническая картина при поражении риновирусом наблюдается спустя 10–12 часов после заражения. Напротив, при гриппе инкубационный период может достигать 7 дней (в среднем 2 дня). Характерной чертой риновирусной инфекции является поражение эпителия носовой полости (клинически – насморк, чихание, ринорея). Лихорадка чаще всего отсутствует, наблюдается лишь небольшой субфебрилитет. Гриппозная инфекция чаще всего манифестирует с резкого подъема температуры тела до 38–40°С, сопровождающегося ознобом, болями в мышцах, головной болью и выраженной общей слабостью (табл. 1). Вирусы гриппа способны поражать эпителий как верхних, так и нижних дыхательных путей с возможным развитием острого трахеобронхита (клинически проявляется сухим надсадным кашлем), бронхиолита с синдромом обструкции. Для аденовирусной инфекции, нередко обусловливающей вспышки в организованных коллективах, характерно развитие конъюнктивита или поражение слизистой оболочки желудочно-кишечного тракта (гастрит, энтерит).
Общими для всех ОРВИ являются такие симптомы, как общее недомогание, вялость, апатичность, потеря аппетита, головные боли.
Течение риновирусной инфекции, которую, как правило, называют попросту простудой, нетяжелое и кратковременное (5–7 дней). Вирусы же гриппа относятся к наиболее опасным возбудителям, ассоциированным с высокой частотой развития осложнений и в ряде случаев с фатальными исходами заболевания. Средняя продолжительность заболевания составляет 7–10 дней. Тяжесть течения гриппа и развитие осложнений зависят от возраста, иммунного статуса и наличия сопутствующей патологии. Наиболее тяжелые формы заболевания отмечаются у детей, лиц пожилого возраста, а также у людей с хроническими заболеваниями сердечно-сосудистой системы, органов дыхания, нарушениями обмена веществ и функции иммунной системы. Степень тяжести определяется выраженностью симптомов общей интоксикации – гипертермии, неврологических симптомов, геморрагического синдрома и др. В случае легкой формы гриппа температура тела может оставаться нормальной или повышаться до 38°С, симптомы инфекционного токсикоза слабо выражены или отсутствуют. Среднетяжелая степень харак-теризуется повышением температуры тела в пределах 38,5–39,0°С, умеренно выраженным инфекционным токсикозом, слабостью, головной болью. Для тяжелой степени характерны повышение температуры тела до 40,0–40,5°С, головокружение, бред, судороги, галлюцинации, рвота. Гипертоксическая форма сопровождается выраженным гипертермическим, менингоэнцефалитическим и геморрагическим синдромами.
В ряде случаев вирусная инфекция предрасполагает к развитию осложнений, наиболее частые из которых отит, синусит, обострение хронического бронхита/ХОБЛ или бронхиальной астмы. Редким осложнением риновирусной инфекции является пневмония; напротив, при гриппе пневмония развивается у 5–38% пациентов с гриппом А и у 10% – с гриппом В [5]. При тяжелом течении гриппозной инфекции могут наблюдаться неврологические расстройства (фебрильные судороги, токсическая энцефалопатия, вирусный энцефалит, иммунный параинфекционный энцефалит); бактериальный менингит; цереброваскулярные заболевания; психические расстройства. Тяжелым осложнением гриппа является синдром Рейе, который развивается у детей и подростков от 2 до 18 лет. Клиническая картина синдрома Рейе характеризуется появлением неукротимой рвоты, сопровождающейся внезапным изменением психического статуса, чаще всего через 5–6 дней после начала вирусной инфекции и на фоне приема салицилатов (аспирин).
До настоящего времени существует ряд актуальных проблем фармакотерапии ОРВИ: во-первых, эффективное этиотропное лечение по большому счету возможно только при гриппозной инфекции; во-вторых, многообразие клинических проявлений ОРВИ (гипертермия, головная боль, общая слабость, ринорея, кашель и др.) справедливо требует одновременного назначения нескольких лекарственных средств из разных фармакологических групп.
И наконец, сложности в разграничении вирусной и бактериальной инфекций приводят к неоправданно широкому применению антибактериальных препаратов, что, очевидно, сопровождается ростом антибиотикорезистентных штаммов микроорганизмов.
Антибактериальная терапия при ОРВИ является наиболее распространенной ошибкой в реальной клинической практике. Несмотря на то что антибиотики не активны в отношении вирусной инфекции, врачи широко назначают их, предполагая, что их прием минимизирует риск развития их бактериальных осложнений. Стоит отметить, что такая практика не имеет какой-либо доказательной базы, а приводит лишь к значительному увеличению затрат на медицинскую помощь и повышает вероятность развития побочных эффектов. Показанием к назначению антибактериальной терапии является развитие бактериальных осложнений вирусной инфекции (пневмония, острый бактериальный синусит, острый средний отит).
Наиболее грозным осложнением гриппа является пневмония, чаще всего развивающаяся у пожилых пациентов, у лиц, страдающих серьезной сопутствующей патологией (сахарный диабет, сердечно-сосудистые и хронические легочные заболевания, почечная недостаточность, иммуносупрессии), лиц из организованных коллективов (военнослужащие).
Симптоматическая терапия ОРВИ предполагает использование препаратов различного действия – анальгетики-антипиретики, противокашлевые средства, деконгестанты и пр. – табл. 3.
Для купирования лихорадки наиболее безопасными и рекомендуемыми препаратами являются парацетамол и ибупрофен. Данные препараты лишены ряда побочных эффектов, свойственных другим нестероидным противовоспалительным средствам – НПВС (эрозивно-язвенные поражения желудочно-кишечного тракта, бронхоспазм, нарушение состава периферической крови и пр.). Однако появление в последние годы свидетельств гепатотоксического действия парацетамола, особенно у лиц, систематически принимающих алкоголь, послужило рекомендацией к снижению дозы препарата до 1,0–1,5 г/сут. Применение ацетилсалициловой кислоты (аспирин) пациентами младше 18 лет должно быть исключено с целью минимизации риска развития синдрома Рейе. Применение селективных НПВС в рамках лечения ОРВИ также не рекомендовано.
С целью устранения назальной блокады и ринореи применяются сосудосуживающие средства – деконгестанты. К местным деконгестантам относятся нафазолина нитрат, ксилометазолин, оксиметазолин [10]. По продолжительности сосудосуживающего действия наиболее эффективен оксиметазолин (до 12 часов), несколько короче эффект у ксилометазолина (8–10 часов), для нафазолина и других представителей данной группы (тетризолин и инданазолин) характерен самый непродолжительный эффект (не более 4–6 часов). Среди всех местных деконгестантов оксиметазолин – один из самых безопасных; напротив, препараты короткого действия характеризуются наибольшим токсическим действием на клетки реснитчатого эпителия слизистой оболочки носа. Все топические деконгестанты нельзя использовать более 5 дней из-за опасности развития медикаментозного ринита, для препаратов короткого действия оптимален срок лечения до 3 дней. При длительном и бесконтрольном использовании возможно развитие атрофии слизистой оболочки носа.
Из системных деконгестантов в клинической практике применяется фенилэфрин, входящий в состав ряда комбинированных препаратов. Следует иметь в виду, что фенилэфрин в дозах 40–60 мг способен вызывать повышение артериального давления, что требует осторожности при его назначении пациентам с артериальной гипертензией, возможно развитие возбуждения, беспокойства, раздражительности, головокружения, головной боли и бессонницы. Как правило, в одной дозе комбинированного средства содержится 10 мг фениэфрина (исключение составляет Инфлюнет®, в рецептуре которого 5 мг фенилэфрина), однако при неоднократном приеме препарата в течение суток стоит помнить о возможности развития серьезных побочных эффектов. В педиатрической практике фенилэфрин может применяться только у детей старше 12 лет.
Для купирования насморка также используются антигистаминные препараты I поколения, обусловливающие свой эффект за счет побочного антихолинергического действия.
К недостаткам препаратов данной группы относят выраженный седативный эффект, что не позволяет использовать их социально активным пациентам (в числе противопоказаний – недопустимость вождения автомобиля и выполнение работ, требующих концентрации внимания). И наконец, в ряде исследований было показано, что применение антигистаминных препаратов для облегчения симптомов простуды эквивалентно плацебо, но при этом сопровождается значимым седативным эффектом [11]. В связи с этим антигистаминные препараты I поколения целесообразно рекомендовать только для приема на ночь. Применение интраназальных глюкокортикостероидов при ОРВИ не рекомендовано [12].

Для лечения кашля, возникшего на фоне ОРВИ, нецелесообразно в остром периоде применять противокашлевые препараты центрального и периферического действий (кодеинсодержащие средства, декстрометорфан, либексин). Муколитики (ацетилцистеин, амброксол) показаны только при кашле с отхождением вязкой мокроты. Наиболее физиологичным методом лечения кашля при ОРВИ является частое питье теплых растворов. С целью уменьшения сухости, болезненности в горле наиболее эффективно полоскание теплыми растворами. Получившие огромную популярность средства в виде леденцов, пастилок, содержащих чаще всего местный анестетик (2,4-дихлорбензил алкоголь, амилметакрезол) и различные растительные добавки, позволяют уменьшать болезненные проявления и оказывают антисептическое действие. В случае длительно сохраняющегося кашля после перенесенной ОРВИ (>3 недель), т.н. постинфекционного кашеля, возможно применение ипратропия бромида в виде ингаляций.
Удобной альтернативной для больного ОРВИ при наличии нескольких симптомов заболевания является применение комбинированных препаратов [13–15]. Возможность одновременно воздействовать на несколько симптомов вирусной инфекции обеспечивает чрезвычайную популярность данных лекарственных средств. Помимо всего прочего, комбинированные препараты обладают более низкой стоимостью, чем набор различных монокомпонентных лекарств. Рецептура комбинированных препаратов стандартная и, как правило, содержит жаропонижающий компонент – НПВС, системный деконгестант, антигистаминные препараты, аскорбиновую кислоту. В рецептуру некоторых средств включают противокашлевые средства, однако, на наш взгляд, такая комбинация выглядит нецелесообразной. При выборе комбинированного средства необходимо использовать три основных правила:
- каждый активный ингредиент должен присутствовать в эффективной и безопасной концентрации;
- препарат должен использоваться только при наличии нескольких симптомов одновременно;
- выбор препарата основывается на соответствии конкретных симптомов инфекции наличию активных веществ в его составе.
С учетом современных требований к безопасной разовой и суточной дозировке парацетамола (1,0–1,5 г/сут), фенилэфрина (40–60 мг/сут), что повышает риск развития побочных эффектов, оптимальной рецептурой обладает комбинированный препарат Инфлюнет®, в состав которого входят парацетамол (350 мг), аскорбиновая кислота (300 мг), янтарная кислота (120 мг), рутозид (20 мг), фенилэфрина гидрохлорид (5 мг).
Янтарная кислота совместно с аскорбиновой кислотой оказывают оптимизирующее влияние на метаболические процессы, что позволяет снижать дозировки парацетамола и фенилэфрина без потери их эффективности. Это означает, что риск развития потенциальных побочных эффектов также существенно снижается.
При применении в рекомендуемых дозах Инфлюнет® хорошо переносится, а побочные явления развиваются крайне редко [16].
Литература
Об авторах / Для корреспонденции
Острые респираторные вирусные инфекции (ОРВИ) являются самой распространенной формой острых заболеваний. Основным симптомокомплексом при ОРВИ является катаральное воспаление дыхательных путей, развивающееся через 2–7 дней после инфицирования. Цели лабораторного обследования при ОРВИ — обнаружение бактериальных очагов, не определяемых клиническими методами, а также мониторинг коморбидной патологии. Для лечения гриппа доступны ингибиторы нейраминидазы, производные адамантана, умифеновир, при этом химиопрофилактика и химиотерапия не являются альтернативой вакцинации и не влияют на ее эффективность. Однако многообразие возбудителей и отсутствие для большинства из них средств этиотропной терапии вызывают необходимость поиска и изучения лекарственных средств с неспецифическим механизмом действия, в т. ч. патогенетических. Фармакотерапевтический комплекс при ОРВИ должен быть минимизирован и формироваться на основе средств с доказанной эффективностью. В отношении остальных групп препаратов целесообразно проведение качественных исследований, в ходе которых будет определено возможное место (или его отсутствие) в существующей программе помощи больным ОРВИ. Показано, что гомеопатический препарат Афлубин ® ускоряет регрессию симптомов ОРВИ (назальные симптомы, головная боль, головокружение, миалгии, температурная реакция).
Ключевые слова: острые респираторные вирусные инфекции, вирусно-бактериальные ассоциации, бактериальные очаги, полипрагмазия, эффективность.
Для цитирования: Белан Э.Б., Садчикова Т.Л. Острые респираторные вирусные инфекции: актуальный взгляд на проблему и современный подход к лечению. РМЖ. Медицинское обозрение. 2018;2(11):60-64.
E.B. Belan, T.L. Sadchikova
Volgograd State Medical University
Acute respiratory viral infections (ARVI) are the most common form of acute diseases. The main symptom complex in ARVI is catarrhal inflammation of the respiratory tract, which develops 2–7 days after infection. The purpose of laboratory examination in ARVI is a detection of bacterial foci that are not determined by clinical methods, as well as monitoring of comorbid pathology. Neuraminidase inhibitors, adamantane derivatives, umifenovir are available for treatment of influenza, while chemoprophylaxis and chemotherapy are not an alternative to vaccination and do not affect its effectiveness. However, the diversity of pathogens and the lack of etiotropic therapy for most of them necessitate the search and study of medications with a nonspecific mechanism of action, including pathogenetic ones. Pharmacotherapeutic complex in ARVI should be minimized and formed on the basis of agents with proven effectiveness. With respect to the remaining groups of medications, it is advisable to conduct a qualitative study, during which a possible place (or its absence) in the existing program of care for ARVI patients is determined. It is shown that the homeopathic drug Aflubin ® accelerates the regression of symptoms of ARVI (nasal symptoms, headache, dizziness, myalgia, temperature reaction).
Key words: acute respiratory viral infections, viral-bacterial associations, bacterial foci, polypragmasia, efficacy.
For citation: Belan E.B., Sadchikova T.L. Acute respiratory viral infections: сurrent view on the problem and the modern approach to treatment // RMJ. Medical Review. 2018. № 11. P.60 –64.
Статья посвящена современным аспектам терапии острых респираторных вирусных инфекций.
Введение
Острые респираторные вирусные инфекции (ОРВИ) являются самой распространенной формой острых заболеваний, составляющих в РФ 80–90% от всех регистрируемых инфекций. Не менее 1 раза в год болеет практически каждый житель страны [1]. Причинами этого являются высокая контагиозность возбудителей, разнообразие их видового состава (рис. 1) (известно более 200 вирусов — возбудителей ОРВИ, образующих различные группы (вирусы парагриппа, гриппа, аденовирусы, риновирусы, энтеровирусы и т. д.) при генетической лабильности многих возбудителей, приводящей к постоянному образованию новых штаммов [1]. Способствовать хронизации процесса, затяжному и/или осложненному течению заболевания могут также представители семейства Herpesviridae [2]. Одновременное коинфицирование несколькими возбудителями приводит к более тяжелому течению заболевания (рис. 2).
Классификация
Для различных форм ОРВИ предусмотрены следующие коды в МКБ-10:
J00 Острый назофарингит
J02 Острый фарингит
J04 Острый ларингит и трахеит
J04.0 Острый ларингит
J04.1 Острый трахеит
J04.2 Острый ларинготрахеит
J06 Острые инфекции дыхательных путей множественной и неуточненной локализации
J06.0 Острый ларинготрахеит
J06.9 Острая инфекция верхних дыхательных путей неуточненная
Особые проблемы — отсутствие средств этиотропной терапии для большинства возбудителей или резистентность к имеющимся средствам, высокая частота вирусно-бактериальных ассоциаций, сопровождающихся более тяжелыми формами заболевания. По данным О. Kurskaya et al. [3], частота вирусных ассоциаций у госпитализированных больных составляла до 30%.
Несмотря на то, что заболевание в большинстве случаев носит саморазрешающийся характер, непосредственной причиной смерти обычно является развитие на фоне респираторной вирусной инфекции тяжелых осложнений (пневмонии, бронхита, синусита, острого среднего отита, энцефалопатии, бронхиальной астмы, многочисленных сердечно-сосудистых и обменных нарушений) [4, 5].
Особенности течения
Инкубационный период большинства ОРВИ составляет 2–7 дней. Максимальное выделение вируса происходит на 3-й день после заражения (этот же период характеризуется и наиболее выраженными симптомами), резко снижается к 5-му дню заболевания (появляется вирусспецифический IgM), хотя у некоторых больных вирус может выделяться до 2 нед. (до достижения титра вирусспецифических IgG, достаточного для элиминации возбудителя) [7].

Основным симптомокомплексом при ОРВИ является катаральное воспаление дыхательных путей. Вместе с тем развитие симптомов является не столько следствием повреждающего действия возбудителя в отношении эпителиальных клеток, сколько результатом их десквамации и реакции иммунной системы, прежде всего факторов врожденного иммунитета. Синтез провоспалительных цитокинов (IL-1, IL-6, IL-8 и др.) способствует развитию пирогенной реакции при инфекционных болезнях, индуцирует системную и локальную воспалительные реакции. Повышение проницаемости сосудов слизистой дыхательных путей при ОРВИ связано с гиперсекрецией слизи, исчезновение прозрачности назального секрета и возможное появление желтоватого или зеленоватого оттенка — с миграцией активированных лейкоцитов в очаг реакции. Подобные симптомы необязательно свидетельствуют о присоединении бактериальной инфекции и необходимости назначения антибиотиков [7]. Несмотря на участие иммунных механизмов в развитии клинических симптомов ОРВИ, их следует рассматривать в качестве патогенетического, но не патогенного фактора, необходимо обеспечить нормальное функционирование иммунной системы при заболевании.
Диагностика ОРВИ базируется на клинико-эпидемиологических данных, результатах инструментального и лабораторного обследования [5, 7].
Несмотря на сходство клинических проявлений ОРВИ различной этиологии, существуют особенности клинических проявлений гриппа, респираторно-синцитиальной вирусной инфекции (РСВ) и т. д. (табл. 1) [8].
Методы исследования
Целью лабораторного обследования при ОРВИ является обнаружение бактериальных очагов, не определяемых клиническими методами, у детей, а у взрослых — приведшей к ухудшению течения коморбидной патологии.
Клинический анализ крови у взрослых относится к обязательным методам исследования (типичны нормоцитоз и ускорение СОЭ), у детей целесообразен только при выраженных общих симптомах с лихорадкой [5, 7].
Клинический анализ мочи у взрослых является обязательным методом исследования (при неосложненном течении ОРВИ не должно быть изменений), у детей — рекомендуется проводить при наличии лихорадки без катаральных явлений [5, 7].
Определение уровня С-реактивного белка (СРБ) рекомендовано для исключения тяжелой бактериальной инфекции у детей с фебрильной лихорадкой (повышение температуры выше 38 °С), особенно при отсутствии видимого очага инфекции (вероятность 85% при уровне СРБ >30–40 мг/л) [7].
Плановые вирусологическое и бактериологическое исследования в настоящее время не рекомендуются, поскольку они требуют дополнительных визитов в лечебно-профилактическое учреждение, сопряжены с дополнительными затратами, часто не дают немедленного ответа, а результаты не влияют на выбор тактики лечения больных. Исключение составляют экспресс-тесты на грипп у пациентов с высокой лихорадкой и на стрептококк при подозрении на острый стрептококковый тонзиллит.
Инструментальные исследования (рентгенография органов грудной клетки при подозрении на пневмонию; рентгенография придаточных пазух носа при подозрении на развитие синусита; ЭКГ при наличии кардиальных симптомов) при неосложненном течении не проводят. Детям с симптомами острого ринофарингита не рекомендуется проводить рентгенографию пазух носа в первые 12 дней болезни. У взрослых консультация врача-оториноларинголога показана при подозрении на развитие синусита или отита, детям отоскопия рекомендована во всех случаях ОРВИ. При тяжелом/среднетяжелом течении или отказе от госпитализации рекомендована консультация врача-инфекциониста.
Лечение
Заболеваемость острыми респираторными вирусными инфекциями (ОРВИ) и гриппом остается важной проблемой современного здравоохранения вследствие высокой распространенности этих заболеваний и наносимого ими экономического ущерба. В публикации представлены анализ данных об эпидемиологии ОРВИ и гриппа, актуальные проблемы диагностики ОРВИ, направления фармакотерапии и профилактики, включая возможности вакцинопрофилактики гриппа и режимы применения противогриппозных химиопрепаратов. В публикации отражены перспективы применения интерферонов и их индукторов при ОРВИ, представлены основные санитарно-гигиенические правила, являющиеся эффективными методами профилактики ОРВИ и гриппа. Современные подходы к фармакотерапии ОРВИ предполагают включение в схему лечения симптоматической терапии, а также противовирусного лечения (эффективного против вирусов гриппа) — ингибиторов нейраминидазы. Помимо этого появляются отдельные свидетельства эффективности средств повышения неспецифической резистентности организма — интерферонов и их индукторов. Эффективными способами профилактики ОРВИ являются вакцинация, химиопрофилактика противовирусными препаратами, в ряде клинических ситуаций возможно применение средств из группы интерферонов и их индукторов, санитарно-гигиенические мероприятия. Наиболее распространенной ошибкой в реальной клинической практике является необоснованное включение в схему лечения антибактериальных препаратов для минимизации риска развития бактериальных осложнений ОРВИ. Это приводит к значительному увеличению затрат на медицинскую помощь и повышает вероятность развития нежелательных реакций.
Ключевые слова: острые респираторные вирусные инфекции, грипп, эпидемиология, фармакотерапия, профилактика, санитарно-гигиенические правила.
Для цитирования: Зайцев А.А., Акимкин В.Г., Тутельян А.В., Марьин Г.Г. Актуальные вопросы эпидемиологии, фармакотерапии и профилактики острых респираторных вирусных инфекций. РМЖ. Медицинское обозрение. 2018;2(11):53-57.
A.A. Zaitsev 1,2 , V.G. Akimkin 2 , A.V. Tutelyan 2 , G.G. Maryin 3
1 Burdenko Main Military Clinical Hospital, Moscow
2 Central Research Institute of Epidemiology, Moscow
3 Russian Medical Academy of Continuous Professional Training, Moscow
Key words: acute respiratory viral infections, influenza, epidemiology, pharmacotherapy, prophylaxis, sanitary and hygienic rules.
For citation: Zaitsev A.A., Akimkin V.G., Tutelyan A.V., Maryin G.G. Topical issues of epidemiology, pharmacotherapy, and prevention of acute respiratory viral infections // RMJ. Medical Review. 2018. № 11. P. 53–57.
В статье представлены основные меры профилактики ОРВИ и гриппа. отражены перспективы применения интерферонов и их индукторов при ОРВИ,
Введение
Этиология ОРВИ, пути передачи инфекции
Фармакотерапия и профилактика ОРВИ
Вакцинация
Эффективным методом профилактики гриппа остается вакцинация противогриппозными вакцинами [15, 25–27]. Доказано, что вакцинация в группах повышенного риска (пожилые люди, лица с сопутствующей патологией и пр.) позволяет снизить заболеваемость гриппом, уменьшает риск развития осложнений и ведет к значительному уменьшению экономических потерь [15, 25–27]. В течение сезона гриппа в 2016–2017 гг. скорректированная общая эффективность вакцины против сезонного гриппа вирусов типов А и В составила 42% [26].
К группам риска осложненного течения гриппа относятся [27, 28]: пациенты в возрасте 65 лет и старше; лица с сопутствующими хроническими заболеваниями бронхолегочной, сердечно-сосудистой системы, сахарным диабетом, заболеваниями почек, крови, нервной системы (эпилепсия, миопатии и др.); лица с иммуносупрессией (включая больных ВИЧ и принимающих иммунодепрессанты); беременные; пациенты с морбидным ожирением (индекс массы тела ≥40 кг/м 2 ); лица, проживающие в домах престарелых и других учреждениях закрытого типа. Вакцинация также рекомендуется медицинским работникам, осуществляющим лечение и уход за лицами, входящими в группы высокого риска осложнений гриппа [15, 28].
Вакцинация гриппозной вакциной проводится ежегодно, оптимальное время для проведения вакцинации — октябрь — первая половина ноября. Предпочтение у взрослых следует отдавать инактивированным вакцинам.
В настоящем сезоне ВОЗ рекомендует включать в трехвалентные вакцины против сезонного гриппа для применения в северном полушарии следующие штаммы вируса гриппа: A/Michigan/45/2015 (H1N1) pdm09; A/Hong Kong/4801/2014 (H3N2); B/Brisbane/60/2008. В четырехвалентные вакцины рекомендуется дополнительно к трем вышеперечисленным вирусам включать вирус, подобный B/Phuket/3073/2013 (Yamagata) [25].
Химиопрофилактика противовирусными средствами
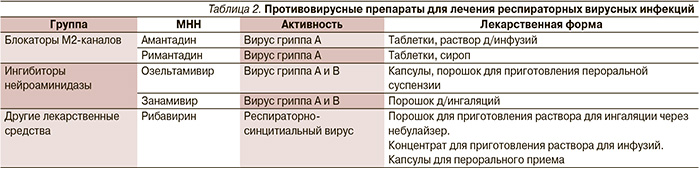
В настоящее время специфическая профилактика также возможна только при гриппозной инфекции. Профилактическая эффективность ингибиторов нейраминидазы достигает 70–80% [15, 29]. Использовать амантадин или римантадин не рекомендуется из-за высокой устойчивости к этим препаратам циркулирующих в настоящее время вирусов гриппа А, кроме того, они не обладают активностью против вирусов гриппа B [3, 15, 29].
Схема профилактики осельтамивиром у взрослых — по 75 мг ежедневно 1 р./сут в течение 7 дней. Прием препарата нужно начинать не позднее чем в первые 2 дня после контакта. Профилактическое действие продолжается столько, сколько длится прием препарата. Схема профилактики занамивиром — по две ингаляции (2×5 мг) 1 р./сут в течение 7 дней [29].
Химиопрофилактика может проводиться как иммунизированным лицам, так и не прошедшим вакцинацию. Важно, что поствакцинальный иммунитет у взрослых формируется в среднем спустя 2 нед., поэтому применение противовирусных средств при наличии показаний рекомендовано именно в этот период.
В то же время, учитывая потенциальный риск формирования устойчивости, профилактическое применение ингибиторов нейраминидазы не рекомендуется здоровым людям (не имеющим сопутствующих заболеваний) [15, 29]. Эта профилактическая стратегия рекомендована лицам с высоким риском развития осложнений гриппа, которые не вакцинировались (или вакцинировались в течение последних 2 нед.), для профилактики подтвержденных вспышек гриппа в домах престарелых, профилактики гриппа у невакцинированных медицинских работников [15, 29].
Санитарно-гигиенические правила
Самым эффективным методом профилактики ОРВИ и гриппа остается изоляция болеющего человека. Изоляцию больного гриппом и ОРВИ проводят до исчезновения клинических симптомов, но не менее 7 дней с момента появления симптомов респираторной инфекции [15, 18].
Некоторое распространение в больших городах получила практика ношения ватно-марлевой (бумажной) повязки — маски, что является достаточно эффективной мерой профилактики. Однако стоит помнить о том, что важнейшим путем передачи инфекции является контактный (через рукопожатие, дверные ручки и пр.). В этой связи частое мытье рук также является эффективным барьером на пути распространения ОРВИ [15].
В период сезонного подъема заболеваемости не менее важны другие общегигиенические правила: промывание полости носа, полоскание горла антисептическими растворами, а также проветривание помещений и, в первую очередь, снижение числа контактов с источниками инфекции [15, 18]. Также интересным способом ежедневной профилактики является использование недавно появившихся на фармацевтическом рынке препаратов, обеспечивающих барьерный механизм на пути вирусной инфекции. Так, назальные порошковые спреи, содержащие микроцеллюлозу, образуют прозрачный гелеобразный, не мешающий дыханию защитный слой, который блокирует проникновение вирусов в слизистую оболочку носа.
Вывод
ОРВИ являются наиболее актуальной инфекционной патологией, требующей пристального внимания экспертного сообщества. Несмотря на то, что при ОРВИ назначение антимикробных препаратов нецелесообразно, до настоящего времени это остается важной проблемой практического здравоохранения. Современные методы лечения ОРВИ и гриппа включают применение противогриппозных средств (осельтамивир и занамивир), по показаниям возможно применение индукторов ИФН, также большое значение имеет правильная симптоматическая терапия. Наиболее действенными методами профилактики ОРВИ являются вакцинация против гриппа, химиопрофилактика гриппа, использование ИФН и их индукторов, а также санитарно-профилактические мероприятия (изоляция болеющего человека, соблюдение санитарно-гигиенических правил: ношение маски, гигиеническая обработка рук, проветривание помещений и пр.).
Острые респираторные вирусные инфекции (ОРВИ) являются одними из наиболее значимых заболеваний человека, вследствие крайне высокого уровня заболеваемости, обычно носящего характер сезонных эпидемий. Общемировая практика свидетельствует о том, что каждый взрослый ежегодно переносит, как минимум, 2-3 эпизода ОРВИ, а дети до 6-8 случаев 1. Столь значительная заболеваемость ОРВИ сопровождается обременительными экономическими потерями, в первую очередь, за счет косвенных издержек, связанных с потерей пациентами трудоспособности.
Под термином ОРВИ понимают гетерогенную группу заболеваний, этиологическими агентами которых являются различные респираторные вирусы, преимущественно поражающие эпителий верхних дыхательных путей, и сопровождающиеся ринореей, общим недомоганием, гипертермией, першением и болью в горле, кашлем 3. Этиологическими агентами ОРВИ являются респираторные вирусы – риновирусы, коронаровирусы, аденовирусы, респираторно-синцитиальный вирус, энтеровирусы, а также вирусы гриппа и парагриппа 5. Среди всех возбудителей ведущее значение имеют риновирусы и вирусы гриппа, характеризующиеся высокой контагиозностью, связанной с исключительной легкостью распространения инфекции, как воздушно-капельным путем через мелкодисперсный аэрозоль – при гриппе, так и контактным (риновирусная инфекция) и обуславливающие тем самым высокую сезонную заболеваемость. Грипп является одним из самых тяжелых и социально значимых вирусных поражений респираторного тракта и, в этой связи, рассматривается отдельно от других ОРВИ. Заболеваемость риновирусной инфекцией носит отчетливый сезонный характер с пиком в осенне-зимний период и снижением весной. Эпидемии гриппа чаще всего наблюдаются в зимние месяцы.
Общими для всех ОРВИ являются такие симптомы, как общее недомогание, вялость, апатичность, потеря аппетита, головные боли.
Таблица 1.
Клинические симптомы риновирусной инфекции и гриппа
Течение риновирусной инфекции, которую, как правило, называют попросту простудой, нетяжелое и кратковременное (5-7 дней). Вирусы же гриппа относятся к наиболее опасным возбудителям, ассоциированным с высокой частотой развития осложнений, и, в ряде случаев, с фатальными исходами заболевания. Средняя продолжительность заболевания составляет 7–10 дней. Тяжесть течения гриппа и развитие осложнений зависят от возраста, иммунного статуса и наличия сопутствующей патологии.
Наиболее тяжелые формы заболевания отмечаются у детей, лиц пожилого возраста, а также у людей с хроническими заболеваниями сердечно-сосудистой системы, органов дыхания, нарушениям обмена веществ и функции иммунной системы. Степень тяжести определяется выраженностью симптомов общей интоксикации - гипертермии, неврологических симптомов, геморрагического синдрома и пр. В случае легкой формы гриппа, температура тела может оставаться нормальной или повышаться до 38°С, симптомы инфекционного токсикоза слабо выражены или отсутствуют. Среднетяжелая степень характеризуется повышением температуры тела в пределах 38,5-39°С, умеренно выраженным инфекционным токсикозом, слабостью, головной болью. Для тяжелой степени характерно повышение температуры тела до 40-40,5°С, головокружение, бред, судороги, галлюцинации, рвота. Гипертоксическая форма сопровождается выраженным гипертермическим, менингоэнцефалитическим и геморрагическим синдромом.
В ряде случаев вирусная инфекция предрасполагает к развитию осложнений, наиболее частыми из которых являются: отит, синусит, обострение хронического бронхита/ХОБЛ или бронхиальной астмы. Редким осложнением риновирусной инфекции является развитие пневмонии, напротив, при гриппе пневмония развивается у 5–38% пациентов с гриппом А и у 10% с гриппом В [5]. При тяжелом течении гриппозной инфекции могут наблюдаются неврологические расстройства (фебрильные судороги, токсическая энцефалопатия, вирусный энцефалит, иммунный параинфекционный энцефалит); бактериальный менингит; цереброваскулярные заболевания; психические расстройства. Тяжелым осложнением гриппа является синдром Рейе, который развивается у детей и подростков от 2 до 18 лет. Клиническая картина синдром Рейе характеризуется появлением неукротимой рвоты, сопровождающейся внезапным изменением психического статуса, чаще всего через 5–6 дней после начала вирусной инфекции и на фоне приема салицилатов (аспирин).
До настоящего времени существует ряд актуальных проблем фармакотерапии ОРВИ: во-первых, эффективное этиотропное лечение по большому счету возможно только при гриппозной инфекции, во-вторых, многообразие клинических проявлений ОРВИ (гипертермия, головная боль, общая слабость, ринорея, кашель и др.) справедливо требует одновременного назначения нескольких лекарственных средств из разных фармакологических групп. И, наконец, сложности в разграничении вирусной и бактериальной инфекции приводят к неоправданно широкому применению антибактериальных препаратов, что, очевидно, сопровождается ростом антибиотикорезистентных штаммов микроорганизмов.
Таблица 2.
Противовирусные препараты для лечения респираторных вирусных инфекций
Концентрат для приготовления раствора для инфузий
Капсулы для приема per os
Антибактериальная терапия при ОРВИ является наиболее распространенной ошибкой в реальной клинической практике. Несмотря на то, что антибиотики не активны в отношении вирусной инфекции, врачи широко назначают их, предполагая, что их назначение минимизирует риск развития бактериальных осложнений простуды. Стоит отметить, что такая практика не имеет под собой какой-либо доказательной базы, а приводит лишь к значительному увеличению затрат на медицинскую помощь и повышает вероятность развития нежелательных реакций. Показанием к назначению антибактериальной терапии является развитие бактериальных осложнений вирусной инфекции (пневмония, острый бактериальный синусит, острый средний отит).
Симптоматическая терапия ОРВИ предполагает использование препаратов различного действия – анальгетики-антипиретики, противокашлевые средства, деконгестанты и пр. – табл. 3.
Таблица 3.
Направления симптоматической терапии при ОРВИ
| Симптом | Направления фармакотерапии |
|---|---|
| Лихорадка | Жаропонижающие средства (парацетамол, ибупрофен) |
| Заложенность носа, ринорея | Деконгестанты (местные либо системные), антигистаминные средства I поколения |
| Кашель | Полоскания горла, обильное питье теплых растворов, противокашлевые и отхаркивающие средства по показаниям, паровые ингаляции |
| Боль в горле | Местные анестетики, анальгетики, препараты, уменьшающие раздражение, полоскания растворами |
| Головная боль | Анальгетики |
Для купирования лихорадки наиболее безопасными и рекомендуемыми препаратами являются парацетамол и ибупрофен. Данные препараты лишены ряда побочных эффектов, свойственных другим нестероидным противовоспалительным препаратам – НПВП (эрозивно–язвенные поражения желудочно–кишечного тракта, бронхоспазм, нарушение картины периферической крови и пр.). Однако, появление в последние годы свидетельств гепатотоксического действия парацетамола, особенно у лиц систематически принимающих алкоголь, послужило рекомендацией к снижению дозы препарата до 1-1,5 г. в сутки. Применение ацетилсалициловой кислоты (аспирин) у пациентов младше 18 лет должно быть исключено с целью минимизации риска развития синдрома Рейе. Применение селективных НПВП в рамках лечения ОРВИ также не рекомендовано.
Из системных деконгестантов в клинической практике применяется фенилэфрин, входящий в состав ряда комбинированных препаратов. Следует иметь ввиду, что фенилэфрин в дозах 40-60 мг способен вызывать повышение артериального давления, что требует осторожности при его назначении пациентам с артериальной гипертензией, возможно развитие возбуждения, беспокойства, раздражительности, головокружения, головной боли и бессонницы. Как-правило, в одной дозе комбинированного средства содержится 10 мг фениэфрина (исключение составляет Инфлюнет, в рецептуре которого 5 мг фенилэфрина), однако при неоднократном приеме в течение суток стоит помнить о возможности развития серьезных нежелательных явлений. В педиатрической практике фенилэфрин может применяться только у детей старше 12 лет.
Для купирования насморка также используются антигистаминные препараты I поколения, обуславливающие свой эффект за счет побочного антихолинергического действия. К недостаткам данной группы препаратов относят выраженный седативный эффект, что не позволяет их использовать у социально-активных пациентов (в числе противопоказаний – недопустимость вождения автомобиля и выполнение работ, требующих концентрации внимания). И, наконец, в ряде исследований было показано, что назначение антигистаминных препаратов для облегчения симптомов простуды эквивалентно плацебо, но при этом сопровождается значимым седативным эффектом [11]. В этой связи антигистаминные препараты I поколения, целесообразно рекомендовать только для приема на ночь. Применение интраназальных глюкокортикостероидов при ОРВИ не рекомендовано [12].
Для лечения кашля, возникшего на фоне ОРВИ нецелесообразно в острый период применение противокашлевых препаратов центрального и периферического действия (кодеинсодержащие средства, декстрометорфан, либексин). Муколитики (ацетилцистеин, амброксол) показаны только при кашле с отхождением вязкой мокроты. Наиболее физиологичным методом лечения кашля при ОРВИ является частое питье теплых растворов. С целью уменьшения сухости, болезненности в горле наиболее эффективно полоскание теплыми растворами. Получившие огромную популярность средства в виде леденцов, пастилок, содержащие чаще всего местный анестетик (2,4-дихлорбензил алкоголь, амилметакрезол) и различные растительные добавки, позволяют уменьшить болезненные проявления и оказывают антисептическое действие. В случае длительно сохраняющегося кашля после перенесенной ОРВИ (> 3 недель), так называемый постинфекционный кашель, возможно ингаляционное использование ипратропия бромида.
Удобной альтернативной для больного ОРВИ при наличии нескольких симптомов заболевания является применение комбинированных препаратов 15. Возможность одновременно воздействовать на несколько симптомов вирусной инфекции обеспечивает чрезвычайную популярность данных лекарственных средств. Помимо всего прочего, комбинированные препараты обладают более низкой стоимостью, чем набор различных монокомпонентных лекарств. Рецептура комбинированных препаратов стандартная и содержит, как правило, жаропонижающий компонент – НПВП, системный деконгестант, антигистаминные препараты, аскорбиновую кислоту. В рецептуру некоторых средств включают противокашлевые средства, однако на наш взгляд такая комбинация выглядит нецелесообразной.
При выборе комбинированного средства необходимо использовать три основные правила:
- каждый активный ингредиент должен присутствовать в эффективной и безопасной концентрации;
- препарат должен использоваться только при наличии нескольких симптомов одновременно;
- выбор препарата основывается на соответствии конкретных симптомов инфекции наличию активных веществ в его составе.
С учетом современных требований к безопасной разовой и суточной дозировке парацетамола (1-1,5 г/сутки), фенилэфрина (40-60 мг/сутки повышает риск развития нежелательных явлений) оптимальной рецептурой обладает комбинированный препарат Инфлюнет. Состав препарата: парацетамол - 350 мг, аскорбиновая кислота - 300 мг, янтарная кислота - 120 мг, рутозид – 20 мг, фенилэфрина гидрохлорид – 5 мг.
Янтарная кислота совместно с аскорбиновой кислотой образуют мощную комбинацию, которая помогает оптимизировать метаболические процессы, что позволяет снижать дозировки парацетамола и фенилэфрина, без потери их эффективности. Это означает, что риск развития потенциальных побочных эффектов также существенно снижается. При применении в рекомендуемых дозах Инфлюнет хорошо переносится, а побочные явления развиваются крайне редко.
Литература
Читайте также:

