Алкогольное отравление лечение при гепатите
Обновлено: 15.04.2024
Неотложные состояния и острые поражения органов пищеварения, как правило, развиваются на фоне тяжелого алкогольного эксцесса или вследствие внезапной отмены алкоголя и развития алкогольного абстинентного синдрома.
К сожалению, на практике теснейшая причинно-следственная связь между этими событиями часто недооценивается. Этому в известной степени способствует и то, что в международной классификации болезней (МКБ-10) эти заболевания включены в различные рубрики.
Перечислим рубрики МКБ-10, связанные с алкогольной болезнью печени и неотложными состояниями вследствие злоупотребления алкоголем.
Алкогольные заболевания печени: К70.0 - алкогольная жировая дистрофия печени; К70.1 - алкогольный гепатит; К70.2 - алкогольный фиброз/склероз печени; К72.0 - острая и подострая печеночная недостаточность; К71.1 - хроническая печеночная недостаточность; К76.6 - портальная гипертензия.
Алкогольные заболевания нервной системы: G31.2 - дегенерация ЦНС, вызванная алкоголем; G62.1 - алкогольная полинейропатия.
Психические расстройства: F10.0 - острое отравление, вызванное употреблением алкоголя; F10.3 - абстинентное состояние, вызванное употреблением алкоголя; F10.04 - абстинентное состояние с делирием, вызванное употреблением алкоголя; F10.2 - хронический алкоголизм (алкогольная зависимость).
Наиболее высок риск летального исхода при остром отравлении алкоголем. Так, в Москве ежегодно регистрируются более 2 тыс. случаев острого отравления алкоголем. В 2002 г. оно стало причиной смерти более 3 тыс. жителей Московской области. В 2004 г. в России от острого отравления алкоголем погибли 22 тыс. человек.
Несмотря на то что около 80% всех смертельных случаев от острых отравлений алкоголем и наркотиками развиваются вне клинических условий, неотложные состояния, ассоциированные со злоупотреблением алкоголем, достаточно редко встречаются в практике врача амбулаторного звена системы здравоохранения. Однако специалисты выездных бригад и больниц скорой медицинской помощи (СМП) сталкиваются с этой патологией практически ежедневно. Например, число указанных пациентов превышает 10% от общего числа больных, ежедневно находящихся в отделениях интенсивной терапии стационаров СМП. В многопрофильных больницах СМП заболевания, ассоциированные со злоупотреблением алкоголем, являются причиной 10-13% летальных исходов.
Стратегия догоспитальной медицинской помощи при остром отравлении алкоголем также основана на известной методологии оказания неотложной помощи при экзогенной интоксикации и включает следующие этапы: выделение ведущего патологического синдрома; диагностика тяжести состояния и риска летального исхода заболевания; выявление этиологического фактора; дифференциальная диагностика; определение прогноза состояния; определение показаний и объема неотложной терапии; определение показаний и выбор направления экстренной госпитализации.
Однако с тактической точки зрения при оказании догоспитальной помощи пациенту с острым отравлением алкоголем принципиально важно помнить, что это неотложное состояние развивается у больного на фоне уже существующей более или менее выраженной полиорганной недостаточности, которая существенно влияет и на тяжесть состояния пациента, и на прогноз заболевания. В связи с этим тяжесть поражения внутренних органов при остром отравлении алкоголем также в значительной степени определяется преморбидным фоном. У пациентов без клинически выраженной алкогольной болезни печени такие симптомы, как желтуха, а также признаки хронической портальной гипертензии (гепатомегалия, спленомегалия, варикозные вены передней брюшной стенки, отеки, асцит и др.) могут полностью отсутствовать. Как правило, диагностика острого отравления этанолом существенных трудностей не вызывает. Тем не менее при осмотре больного на догоспитальном этапе целесообразно придерживаться определенных последовательностей и принципов оказания неотложной помощи при остром отравлении алкоголем.
- Установить факт недавнего приема алкоголя и определить его характеристики (дата последнего приема, запойный или разовый прием, количество и качество выпитого, общая длительность регулярного приема алкоголя). Возможна поправка на социальный статус больного.
- Установить факт хронической алкогольной интоксикации, уровень питания.
- Определить риск развития синдрома отмены.
- В рамках токсической висцеропатии определить: состояние сознания и ментальных функций, выявить грубые неврологические нарушения; стадию алкогольной болезни печени, степень печеночной недостаточности; выявить поражение других органов-мишеней и степень их функциональной полноценности.
- Определить прогноз состояния и разработать план наблюдения и фармакотерапии.
Ведущим клиническим синдромом у больных с острым отравлением алкоголем является тяжелая экзогенная интоксикация с преимущественным нарушением функции центральной нервной системы и угнетением сознания, развитием печеночно-почечной недостаточности. От больного исходит отчетливый запах алкоголя. Состояние тяжелое, сознание нарушено от сопора до комы (10-0 баллов по шкале Глазго). Имеют место выраженная гиперемия лица, одышка и поверхностное дыхание, ацидоз, тахикардия, олигурия. У больных сохраняется нормальный окулоцефалический рефлекс, глаза смотрят прямо, зрачки не сужены и реагируют на свет. В начале заболевания возможны подъем артериального давления, гипертермия. При прогрессировании заболевания, по мере утяжеления состояния больного определяется тенденция к развитию гипотонии и анурии.
Для прогнозирования исхода острого отравления также принципиально важно не только оценить тяжесть всех проявлений алкогольной висцеропатии, но и определить степень сохранности личности и социальной адаптированности больного. Наихудшим прогноз острого отравления алкоголем будет у пациентов с алкогольной болезнью печени и печеночной недостаточностью, судорожным синдромом, алкогольной энцефалопатией, выраженным снижением массы тела и развитием гнойно-септических осложнений.
Абстинентное состояние, вызванное употреблением алкоголя
Исследование эпидемиологии алкогольного абстинентного состояния, вызванного употреблением алкоголя, представляется существенно более трудной задачей. Эта рубрика МКБ-10 на практике, при оформлении медицинской документации принимается во внимание чрезвычайно редко, несмотря на то, что именно тяжелый абстинентный синдром является наиболее частой непосредственной причиной декомпенсации алкогольной висцеропатии. В 2003 г., по данным Московского городского центра патологоанатомических исследований, заболевания из спектра алкогольной поливисцеропатии были признаны причиной летального исхода более чем в 7% аутопсий, проведенных в стационарах г. Москвы. Без сомнения, в подавляющем большинстве указанных случаев непосредственной причиной смерти стало развитие тяжелого абстинентного синдрома у пациентов с хронической алкогольной интоксикацией. Необходимо отметить, что больных с абстиненцией легкой или средней тяжести обычно лечат амбулаторно или без применения врачебной помощи или фармакотерапии.
Абстинентный синдром наиболее тяжело протекает у лиц, только что перенесших острое отравление алкоголем. Однако даже не осложненный делирием абстинентный синдром всегда приводит к обострению алкогольной висцеропатии. В этом случае специфические симптомы абстиненции: тошнота, рвота, головная боль, тремор, выраженные вегетативные нарушения, возбуждение, спутанность сознания, нарушения поведения и галлюцинации - могут манифестировать на фоне острого поражения или декомпенсации функции печени, поджелудочной железы, сердца и сосудов или развития гнойно-септических осложнений (наиболее часто - пневмонии). По различным данным, у 30-68% больных в исходе острого отравления этанолом на фоне абстинентного синдрома возникают острый алкогольный гепатит или декомпенсация цирроза печени с развитием печеночной недостаточности - основной причины выраженной тошноты и рвоты у больных с алкогольным синдромом отмены. Целью настоящей статьи не является обсуждение методов диагностики и лечения алкогольной болезни печени на догоспитальном этапе. Тем не менее необходимо отметить, что доклиническая диагностика алкогольной болезни печени представляет собой вполне разрешимую задачу, поскольку базируется на расспросе и осмотре больного, которые позволяют выявить большинство специфических симптомов гепатита и цирроза печени.
Тошнота и рвота, осложняющие течение абстиненции и обострение алкогольной болезни печени, являются одним из наиболее мучительных и потенциально опасных синдромов. Однако при синдромах, связанных со злоупотреблением алкоголем и нарушением сознания, основная опасность рвоты заключается в развитии потенциально фатальных эметических осложнений, таких как дегидратация, гипокалиемия, аспирация рвотных масс и синдром Мэллори-Вейса. Для профилактики рвоты пациентам с тошнотой в качестве средства патогенетической терапии внутримышечно вводят 10 мг метоклопрамида каждые 6-8 ч. Одномоментное введение более высоких доз метоклопрамида нецелесообразно, поскольку не приводит к существенному усилению антиэметического действия и при этом сопряжено с риском развития судорог и центральных нарушений дыхания. Как уже говорилось, применение основного средства этиотропного лечения тошноты и рвоты - массивной инфузионной, дезинтоксикационной терапии - на догоспитальном этапе категорически недопустимо. У пациентов с алкогольным синдромом отмены это особенно опасно, поскольку введение больших количеств изотонических кристаллоидных растворов чревато развитием отека мозга. На фоне абстинентного синдрома показаниями к догоспитальной инфузионной терапии гипертоническим раствором глюкозы или реополиглюкином служат дегидратация и гиповолемия.
ЖКК необходимо заподозрить у любого больного с алкогольным абстинентным синдромом и упорной гипотонией. Базовый алгоритм фармакотерапии у больных с ЖКК на фоне алкогольной болезни печени представлен на рисунке.
У пациентов с признаками хронической алкогольной интоксикации и алкогольной поливисцеропатией острое отравление алкоголем и абстинентный синдром необходимо дифференцировать с печеночной энцефалопатией (ПЭ). ПЭ представляет собой потенциально обратимое расстройство нервной и психической деятельности при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента.
Как и при алкогольном абстинентном синдроме, ведущим клиническим синдромом ПЭ является глубокое расстройство сознания, протекающее с интеллектуально-мнестическими и неврологическими нарушениями. К ранним признакам нарушений сознания при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерна сонливость и инверсия нормального ритма сна и бодрствования. При этом утяжеление состояния и переход от сонливости к коме могут наблюдаться в течение очень короткого времени.
Дифференциальная диагностика печеночной энцефалопатии и алкогольного делирия
Алкогольный делирий (синдром отмены): двигательное и психическое возбуждение; дезорганизация сознания; бессонница; галлюцинации; тремор (нарастает при произвольных движениях и исчезает в покое); повышение активности вегетативной нервной системы; анорексия (содержание глюкозы в плазме нормальное и гипергликемия).
Изменения личности и интеллекта при ПЭ диагностировать труднее всего, поскольку они всегда накладываются на конституциональные, приобретенные ранее нарушения и требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатии), наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома. Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени.
У больных с циррозом печени важнейшим аспектом диагностики также является выявление причин, приведших к развитию ПЭ.
Факторы, способствующие развитию острой ПЭ при циррозе печени
- Метаболические: нарушения электролитного баланса (прием диуретиков, массивная рвота, выраженная диарея); длительное голодание; прекращение приема алкоголя (абстинентный синдром); массивный лапароцентез.
- Кровотечение и кровопотеря: из варикозных вен пищевода и желудка; из острых гастродуоденальных язв (портальная гастропатия); при синдроме Мэллори-Вейса; при хирургическом пособии или травме.
- Влияние химических и фармакологических факторов: острый алкогольный эксцесс; прием опиатов, бензодиазепинов, барбитуратов.
- Инфекционные заболевания: cпонтанный бактериальный перитонит; инфекции мочевыводящих путей; бронхолегочная инфекция.
- Запоры.
- Рацион с большим содержанием белка.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика ПЭ на догоспитальном этапе особенно затруднена. В этих случаях диагноз ПЭ должен ставиться, во-первых, на основании тщательного изучения анамнеза (если это возможно), во-вторых, необходим анализ эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (табл.).
Наблюдение за больным с алкогольным абстинентным синдромом на догоспитальном этапе организуют в соответствии с общереанимационными принципами и проводят фармакотерапию, направленную на поддержание витальных функций и коррекцию гиповолемии. Массивную инфузионную и направленную симптоматическую терапию, например лечение электролитных нарушений, на догоспитальном этапе целесообразно осуществлять только при наличии соответствующего портативного лабораторного оборудования и в соответствии с основными показателями химического гомеостаза.
Сегодня в распоряжении ряда служб СМП имеются портативные анализаторы газов и электролитов крови (типа GASTAT-mini, Techno Medica), позволяющие в пробе капиллярной крови пациента определять КЩС, уровень гликемии, парциальное давление углекислого газа и рН крови, концентрацию Na+ и K+ и мочевины крови, концентрацию гемоглобина и гематокрит.
Для проведения анализа при помощи портативного анализатора газов и электролитов крови GASTAT-mini требуются: проба капиллярной крови объемом 0,5-1 мл; время выполнения анализа - 180- 270 с; проведение калибровки перед измерением (калибратор встроен в сенсорный картридж); подогрев пробы крови (в приборе имеется встроенный термостат); соблюдение условий эксплуатации: температура 10-30°С, влажность 30-80%.
Хочется отметить, что доклиническая лабораторная диагностика показателей химического гомеостаза позволяет на догоспитальном этапе использовать компьютеризированные модульные системы диагностики и лечения.
Так, уровень гликемии и содержание алкоголя в крови являются высокоспецифичными признаками, позволяющими у больных, в отношении которых существует подозрение, что они злоупотребляют спиртным, на догоспитальном этапе острое отравление алкоголем и абстинентный синдром дифференцировать от других состояний, не требующих госпитализации в отделение интенсивной терапии. Более того, определение содержания глюкозы в крови - приоритетная задача организации направленной симптоматической терапии любых неотложных состояний с нарушением сознания.
Е. И. Вовк, кандидат медицинских наук, доцент
МГМСУ, ННПОСМП, Москва
Причины заболевания
Болезнь формируется в результате длительного злоупотребления спиртными напитками, особенно суррогатами. Скорость её развития определяется принимаемыми дозами, крепостью и качеством алкоголя. Немаловажное значение имеют индивидуальные особенности организма пьющего. Обычно через 5-7 лет регулярного пьянства появляются тяжёлые осложнения. Быстрее всего патология развивается у лиц с врождённой недостаточностью ферментов, обезвреживающих этанол и у ослабленных больных.

Как возникает алкогольный гепатит печени
В его окислении задействованы 3 основных пути:
- При участии фермента алкогольдегидрогеназы (АДГ).
- На фоне микросомальной этанолокисляющей реакции.
- С помощью каталазы.
Самое важное значение имеет 1 вариант. Все три системы функционируют благодаря гепатоцитам. В результате их воздействия на спирт образуется ацетальдегид – ядовитый спиртовый катаболит. В его ускоренном расщеплении принимает участие печёночные дегидрогеназы.
Постоянный приём больших доз алкоголя становится причиной повреждения клеток. Они теряют свои защитные свойства, и яды начинают быстро разрушать все органы. В печени возникает воспалительный процесс.

- Увеличение объема органа.
- Нарушение работоспособности.
- Отёк.
- Болезненность.
На этом фоне в гепатоцитах нарушается весь биохимический клеточный цикл, возникает гипоксия и их гибель. Воспалительная реакция приобретает диффузный характер.
Классификационные разновидности
Алкогольный гепатит имеет множество разнообразных вариантов течения. Врачам важно учитывать ряд главных характеристик для выбора тактики терапии.
На этом основании они выделяют 2 основных типа по течению:
- Персистирующий. Данная форма отличается стабильным характером и обратимым развитием при условии ведения трезвого образа жизни.
- Прогрессирующий. Для этого процесса свойственно быстрое нарастание симптоматики, разрушение клеток и повреждение органа (мелкоочаговый некроз с переходом в цирротические изменения).

Стадии болезни:
Заболевание имеет фазы:
- Острую – более выраженную и быстротекущую.
- Хроническую , характеризующуюся вялым течением с периодическими обострениями.
Симптомы
Симптоматика алкогольного гепатита зависит от стадии и варианта остроты процесса.
По клиническим проявлениям выделяют следующие формы:
- Латентная.
- Желтушная.
- Холестатическая.
- Фульминантная.
- Неприятными ощущениями в правом подреберье.
- Периодическим появлением тошноты, сниженным аппетитом.
- Увеличением содержания трансаминаз в биохимическом анализе крови.

Для желтушной (самой частой) характерны:
- Постоянная слабость.
- Утрата аппетита.
- Боль в области печени.
- Снижение массы тела.
- Диспептические расстройства, понос, часто тошнота и рвота.
- Желтушность кожных покровов и склер.
- Длительная субфебрильная температура.
- Болезненность печени при пальпации.
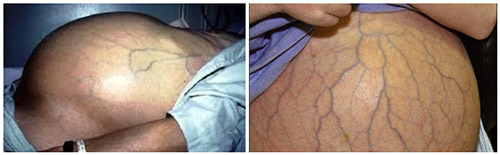
В запущенной стадии появляется увеличение селезенки, жидкость в брюшной полости, покраснение ладоней, телеангиэктазии (сеть расширенных мелких сосудов на коже). Эти признаки свидетельствуют о начале цирротического процесса.
Холестатическому варианту свойственны:
- Выраженный кожный зуд.
- Обесцвеченный кал.
- Явная желтуха.
- Темный цвет мочи.
Данный вид патологии встречается реже и имеет затяжное течение.

Фульминантная форма протекает со следующей симптоматикой:
- Тяжёлое течение.
- Стремительное наступление печёночной недостаточности.
- Геморрагический синдром.
- Быстрое развитие коматозного состояния.
Хронический алкогольный гепатит протекает с умеренно выраженными жалобами и незначительными изменениями в лабораторных анализах.
Диагностика
На диагностическом приёме специалист внимательно осматривает и опрашивает клиента и/или его родственников.
Доктор обращает внимание на наличие внешних признаков алкоголизма и осложнений:
- Одутловатое лицо.
- Деградацию.
- Дрожь в руках.
- Атрофию мышц.
- Наличие контрактуры Дюпюитрена – фиброзное перерождение сухожилий кисти.
- Поражение сердца, нервной системы.

Все эти признаки косвенно свидетельствуют о наличия патологических сбоев в печени. При выявлении заболевания врачи нередко сталкиваются с трудностями. Особенно если речь идет о начальных стадиях болезни. В этом случае специалиста настораживают отклонения в биохимическом составе крови.
- У пациентов выявляется:
- Лейкоцитоз – повышенное содержание лейкоцитов, свидетельствующее об остром течении болезненного нарушения.
- Лейкопения – снижение уровня белых кровяных клеток, свойственное токсическому поражению красного костного мозга.
- Анемия, вызванная дефицитом витамина В12.
- Ускорение СОЭ.
- Высокие показатели печёночных трансфераз – АЛТ и АСТ.
Кроме осмотра, опроса и пальпации нарколог назначает УЗИ и МРТ.
При ультразвуковом исследовании выявляются:
- Увеличенные размеры органа.
- Неоднородность структуры.
- Повышенная эхогенность.

Магнито-резонансная томография выявляет:
- Застой крови в системе портальной вены.
- Обширную сеть коллатерального кровообращения (в связи с повышением давления в печёночных сосудах).
- Повреждение поджелудочной железы.
Лечение
Исцеление алкогольного гепатита подразумевает комплексный подход.
- Устранить главную причину заболевания – злоупотребление алкоголем. Больной должен пройти базовую терапию алкоголизма, медикаментозное излечение его последствий, психотерапию и кодировку. Режим абсолютной трезвости – самое необходимое условие выздоровления.
- Подобрать пациенту подходящую диету.
- Назначить лекарственное лечение.

При лёгких формах воспалительных изменений в печени вполне достаточно просто отказаться от спиртного. Болезнетворный процесс в большинстве случаев получит обратное развитие.
В более тяжёлых ситуациях необходима фармакотерапия, состоящая из:
- Инфузионно-капельной терапии с ускоренной нейтрализацией токсинов и облегчением работы печёночных клеток.
- Введение аминокислот, снижающих патологический белковый катаболизм и разрушение запасов белка, улучшающих работу мозга.
- Назначения гепатопротекторов, особенно на основе эссенциальных фосфолипидов. Они хорошо уменьшают жировое перерождение тканей, обладают выраженным антиоксидантным эффектом. Вызывая регенерацию органа, они способствуют более эффективному исцелению.
- Приёма цитопротекторов.
- Витаминотерапии. Болящий организм нуждается в пиридоксине, тиамине, цианокобаламине и рибофлавине.

В самых тяжёлых случаях больным проводят гормональную терапию глюкортикостероидами, назначают плазмозаменители, интерфероны, препятствующие формированию фиброза.
Диетическое питание должно содержать достаточное количество витаминов, ненасыщенных жирных кислот.
Прогноз алкогольного гепатита зависит от клинической формы патологии и поведения пациента. При помощи современных препаратов имеется возможность вылечить или приостановить патологический процесс даже при серьёзных стадиях болезни. Но если человек продолжает принимать спиртное, то у него рано или поздно сформируется цирроз. Высока вероятность развития гепатоцеллюлярной карциномы (злокачественного перерождения). В обоих случаях прогноз для жизни неблагоприятный.
Литература:
- Схема дифференциального диагноза алкогольного и вирусного гепатита [Текст] : (Метод. рекомендации) / М-во здравоохранения СССР ; [Сост. Лебедев С.П., Мухин А.С., Потекаева М.А. и др.]. - Москва : б. и., 1979. - 8 с.
- Алкогольная болезнь печени : метод. рекомендации / Воен.-мед. акад. им. С.М. Кирова
- 2004 (ГУП РК Респ. тип. П.Ф. Анохина).
- Дифференцированный подход в ведении пациентов с алкогольным гепатитом : автореферат дис. . кандидата медицинских наук : 14.01.28 / Комкова Инна Игоревна; [Место защиты: Первый моск. гос. мед. ун-т. им. И.М. Сеченова]. - Москва, 2013. - 24 с.
![]()
Проконсультируйтесь
со специалистом

Именно печень является своего рода фильтром, где происходят основные реакции метаболизма этилового спирта. При этом на одном из этапов биотрансформации образуется ацетальдегид, который по токсическому воздействию на ткани в разы превосходит этанол. Алкогольная интоксикация печени (ее также нередко называют алкогольной болезнью) включает несколько патологических состояний, которые при постоянном употреблении горячительных напитков поэтапно сменяют друг друга. Это жировой гепатоз, гепатит (может протекать в разных формах), цирроз. Скорость развития, как и тяжесть поражения зависит не только от количества регулярно выпиваемого алкоголя. На эти факторы влияет и половая принадлежность (у женщин алкогольное отравление печени прогрессирует быстрее из-за более низкого уровня алкогольдегидрогеназы). Не последнюю роль играют и сопутствующие заболевания, в частности, вирусные и инфекционные гепатиты, паразитарные инвазии, патологии пищеварительного тракта, сердечно-сосудистой системы, диабет, ожирение и т.д.
Жировой стеатоз
Под влиянием алкогольдегидрогеназы этиловый спирт в гепатоцитах расщепляется сначала с образованием ацетальдегида, который впоследствии в реакциях цикла Кребса трансформируется до вполне безопасных соединений: воды и углекислого газа. Поэтому нерегулярное употребление алкоголя в разумных количествах практически никак не сказывается на состоянии гепатобилиарной системы.
Но если этанол регулярно поступает в организм, последовательность метаболических реакций расщепления нарушается, в результате образуются избыточные количества холестерина, лактата, пальмата и прочих соединений, провоцирующих развитие атеросклеротических нарушений и жировой дистрофии. Также синтезируются и другие токсические вещества, которые способствуют дальнейшему некрозу гепатоцитов, и как следствие, прогрессированию алкогольной интоксикации печени.

Клиническая картина
В подавляющем большинстве случаев стеатоз протекает бессимптомно. Как правило, клинические признаки заметны во время осмотра у гастроэнтеролога или хирурга (обращают внимание на гепатомегалию). Лишь иногда, особенно после употребления жирной пищи и алкоголя, возможно появление:
- тошноты;
- общего дискомфорта, слабости;
- метеоризма;
- диареи;
- тупой, ноющей боли в верхней части живота.
Гепатит
Срок развития индивидуален, но в среднем составляет порядка 7 лет с момента окончательного формирования устойчивого пристрастия к горячительным напиткам. Может протекать в двух формах:
Если несмотря на все ухудшающееся состояние человек продолжает пить, возможно обострение гепатита. При этом нельзя исключить риск летального исхода.

Клинические признаки
В зависимости от симптомов, течения и прогнозов патологию делят на несколько видов:
- Латентный — наиболее благоприятный вариант, практически не сопровождается выраженной симптоматикой, нередко диагностируется только при инструментальном или лабораторном обследовании.
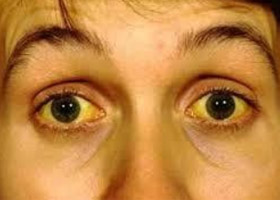
- Холестатический — встречается приблизительно в 10–13% случаев. Характерно изменение цвета кожи и белков глаз, причем желтуха сопровождается выраженным кожным зудом. Кал светлеет, становится почти белым, моча, наоборот, — коричневатой.
- Желтушный — встречается чаще других. Беспокоит отсутствие аппетита, расстройства пищеварения, тошнота с приступами рвоты, пожелтение склер, кожи и слизистых, боль в проекции печени. Возможно некритичное повышение температуры.
- Фульминантный — наиболее опасная разновидность. Болезнь прогрессирует крайне быстро с развитием печеночной недостаточности, комы. Даже своевременная медицинская помощь может не принести результата.
Кроме того, на стадии гепатита при алкогольной интоксикации печени возможны:
- аритмия, боль в области груди, одышка и другие симптомы кардиомиопатии;
- чрезмерная возбужденность или, наоборот, заторможенность;
- поведенческие расстройства;
- тремор конечностей, век, языка;
- проявления панкреатита, гастрита или язвенной болезни желудка.

Алкогольное отравление печени заметно повышает вероятность тяжелого течения и осложнений различных инфекций, пиелонефрита, гормональных расстройств.
Цирроз
При циррозе усугубляются все симптомы, возникшие ранее из-за гепатита. Это:
Сильная и постоянная боль в правой части живота может свидетельствовать о злокачественной гепатоцеллюлярной карциноме.
Методы диагностики
- Сбор анамнеза. Врачу важно знать о продолжительности алкогольной зависимости, ориентировочном количестве употребляемого регулярно спиртного, наследственной предрасположенности к онкологическим заболеваниям, диабету, атеросклерозу.

Некоторые из перечисленных исследований повторяют и в процессе лечения для оценки его эффективности.
Основные способы терапии
Главное условие успешного лечения — категорический отказ от спиртного. Но доктора предупреждают, что восстановление функций печени возможен только лишь при стеатозе. В остальных случаях предстоит длительный (с высокой долей вероятности, пожизненный) прием лекарств, строгая диета.
Курс терапии напрямую зависит от степени поражения гепатобилиарной системы и сопутствующих заболеваний. При стеатозе назначают:

- препараты, содержащие эссенциальные фосфолипиды;
- средства на основе урсодезоксихолевой кислоты;
- лекарства на основе адеметионина, аминокислоты, обладающей широким спектром терапевтического действия: гепатопротекторным, антидепрессивным, антиоксидантным и т.д.
При гепатите помимо перечисленных медикаментов иногда применяют кортикостероиды, средства для купирования симптомов печеночной энцефалопатии, парентерального заместительного питания. Лечение цирроза обычно симптоматическое, так как восстановление полноценной активности печени на данном этапе алкогольной болезни практически невозможно. Нередко в таких случаях спасти жизнь человеку может операция по трансплантации органа.
Борьба с алкогольной зависимостью

- медикаментозное и гипнотическое кодирование;
- аппаратные процедуры детоксикации;
- курсы индивидуальной и групповой психотерапии;
- физиотерапию;
- аппаратное воздействие на центральную нервную систему и т.д.
На базе клиники работает стационар с комфортабельными палатами, предоставляется услуга вызова врача на дом для выведения из запоя или кодирования.
![]()
Проконсультируйтесь
со специалистом

Среди форм хронических заболеваний печени алкогольная болезнь печени занимает 24%. Алкогольная болезнь печени — это группа заболеваний, которые являются следствием длительного злоупотребления алкоголем. Это последовательно развивающиеся состояния — от стеатоза печени до цирроза, которые являются стадиями одного процесса. Алкоголь оказывает токсическое действие на клетки печени и развивается алкогольный токсический гепатит. Продолжительное и ежедневное употребление более опасно, чем эпизодический прием алкоголя, поскольку при этом печень может восстанавливаться и регенерировать. Токсический эффект зависит от дозы этанола и не зависит от вида напитка: 10 г этанола содержится в 25 мл водки, 200 мл пива и 100 мл вина. Больные не относят пиво к таковым, а между тем, ежедневного принятия этого напитка достаточно для развития гепатита. Установлено, что рискованной дозой этанола для развития поражения печени является ежедневное употребление 30-60 г этанола, опасной дозой — 60-80 г, а циррогенной дозой считается 80-160 г. Женщины более чувствительны к алкоголю, и у них часто развиваются тяжелые формы заболевания при недлительном употреблении небольших доз алкоголя.
Диагноз устанавливается на основании регулярного употребления алкоголя, наличии клинических изменений и лабораторно-инструментальных отклонений. Актуальность проблемы заключается в том, что данная патология связана с высоким риском развития цирроза печени, который приводит к инвалидизации и летальному исходу. Цирроз печени — это кульминация болезни. Код алкогольного цирроза печени по МКБ-10 — K70.3.
Патогенез
Значение в повреждении печени имеет токсический продукт метаболизма этанола — является ацетальдегид. Он вступает в химическую связь с внутриклеточными компонентами (на первом месте — белки) и нарушает их функции. Под действием ацетальдегида разрушается мембрана клеток и фосфолипиды, нарушается транспорт веществ через мембрану, а также увеличивается уровень цитокинов — это и является причиной появления сначала стеатоза, потом гепатита, фиброза и цирроза. При взаимодействии с ацетальдегидом образуются вещества, имеющие антигенные свойства. Они в свою очередь повышают активность звездчатых клеток. Активированные клетки играют основную роль в фиброгенезе — развитии и прогрессировании фиброза печени. Таким образом ацетальдегид вызывает иммуно-опосредованное поражение клеток печени. Кроме этого, у лиц, которые длительно употребляют алкоголь, значительно повышается проницаемость кишечника. В результате этого продукты жизнедеятельности бактерий кишечника попадают в кровоток, в ответ на это вырабатываются провоспалительные цитокины и фактор некроза опухоли TNFα, который повреждает гепатоциты и имеет большое значение в развитии алкогольного гепатита. При развитии цирроза венулы печени расширяются, артериолы сужаются, что ведет к повышению давления в системе воротной вены (развивается портальная гипертензия с характерными проявлениями — варикозное расширение вен желудка, пищевода, передней стенки живота, увеличение селезенки и асцит).
Классификация
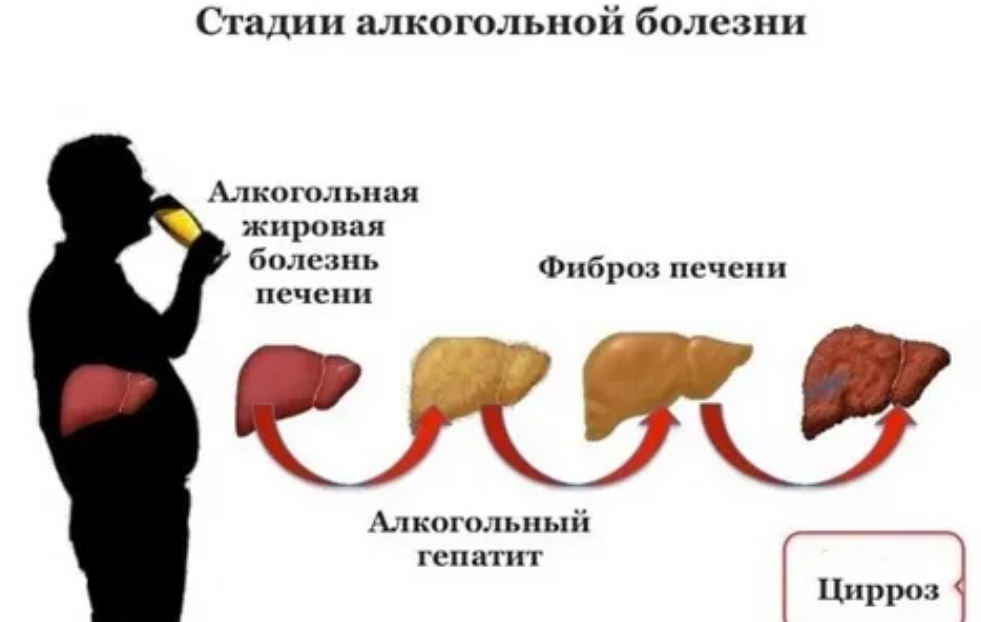
Алкогольная болезнь печени имеет основные формы:
- Алкогольный стеатоз (алкогольная жировая инфильтрация).
- Острый или хронический алкогольный гепатит (синоним алкогольный стеатогепатит).
- Алкогольный фиброз и цирроз.
По степени тяжести алкогольный гепатит бывает:
- Легкий.
- Средней тяжести.
- Тяжелый.
По течению гепатит выделяют:
- Персистирующий. Отличается стабильным течением и при наличии правильного лечения и исключения алкоголя процесс обратим.
- Прогрессирующий. Характеризуется ухудшением самочувствия и постепенным прогрессированием процесса.
- В итоге развивается цирроз, печеночная недостаточность с энцефалопатией и печеночной комой.
Цирроз подразделяется на стадии:
- Стадия I или А (компенсированная). На этой стадии либо отсутствуют, либо слабо выражены проявления.
- Стадия II или В (она считается субкомпенсированной). Появляются признаки нарушения функции органа и портальной гипертензии.
- Стадия III или С (это стадия декомпенсации). Признаки печеночной недостаточности и портальной гипертензии нарастают.
Алкогольный стеатоз (гепатоз) — самая частая и распространенная форма поражения печени при алкоголизме. Он развивается у 90% лиц, употребляющих 60 г и более алкоголя. Характеризуется накоплением внутри клеток печени жировых капель. Неосложненный стеатоз протекает бессимптомно или проявления его незначительны: тяжесть в правом подреберье, незначительное увеличение печени, тошнота и непереносимость жирной пищи.
Показатели проб печени остаются в норме или незначительно повышены, повышение уровня щелочной фосфатазы связано с холестазом (внутрипеченочный застой желчи). Увеличение печени возникает вследствие увеличения органелл гепатоцита, которые принимают участие в метаболизме алкоголя, и рассматривается как реакция на постоянную алкогольную нагрузку. Степень увеличения печени прямо связана с тяжестью жировой дистрофии. Тем не менее, при отказе от алкоголя алкогольный стеатоз через 4-6 недель уменьшается и может полностью исчезнуть (исчезают внутриклеточные жировые отложения).
Острый алкогольный гепатит — тяжелая форма алкогольной болезни печени. Он связан с токсическим некрозом печени, который развивается при приеме больших доз при запоях. Возникает на фоне хронических заболеваний печени — вирусный гепатит или цирроз и представляет угрозу для жизни. Выделяют несколько форм: желтушная, латентная и фульминантный алкогольный гепатит. Последний отличается тяжелым течением, быстро развивается и имеет высокую смертность. Риск развития его увеличивается у таких больных при приеме парацетамола (даже умеренных доз). Больные находятся в тяжелом состоянии, у них развивается желтуха, повышается температура, тошнота, появляется асцит, быстро развивается почечная недостаточность.
Заболевание заканчивается печеночной комой, а через несколько недель — смертью пациента. Желтушная форма наиболее частая. Помимо желтухи, больного беспокоит боль, тошнота, рвота, отсутствие аппетита, кожный зуд, лихорадка до 39-40°С. Также обесцвеченный кал и появляется темная моча. Нередко асцит и бактериальные осложнения (пневмония, перитонит, пиелонефрит, абсцесс легких). У больных наблюдается нарушение психики, они возбуждены, нарушается сон.
Неблагоприятными признаками являются:
- Желтуха с уровнем билирубина более 300 мкмоль/л.
- Асцит.
- Энцефалопатия.
- Развитие ДВС — синдрома.
Латентный вариант гепатита проявляется умеренными болями, тошнотой, отрыжкой. Гепатит является той стадией, при которой эффективно лечение.
Хронический алкогольный гепатит имеет следующие формы: с минимальной активностью, умеренной активностью и выраженной. Хронический гепатит на фоне алкоголизма с умеренной активностью отличается скудными проявлениями: слабость, диспепсические явления, снижение работоспособности. Гепатит C выраженной активностью рассматривается как продолжение острого гепатита. Чаще отмечается желтушная форма, но желтуха не выражена, кожного зуда нет, беспокоит тошнота и похудание, астения, незначительное увеличение печени, иногда развивается асцит. Заболевания прогрессирует даже если больной прекращает прием алкоголя.
Хронический алкогольный гепатит всегда протекает с сопутствующими заболеваниями — пиелонефрит, панкреатит, туберкулез легких, энцефалопатия, пневмония, атрофия мускулатуры, патология сердечно-сосудистой и нервной системы, алкогольная полинейропатия. При биохимическом исследовании крови — увеличение трансаминаз в 2-5 раз в зависимости от степени активности, повышение билирубина, щелочной фосфатазы и холестерина, а также иммуноглобулина А.
Алкогольный фиброз печени протекает скрыто и развивается постепенно. У 60% больных при приеме алкоголя 40-80 г в день фиброз формируется в течение 25 лет. Первоначально он появляется в области вокруг вен печени. Причиной его развития является способность этанола стимулировать рост соединительной ткани. На этой стадии больные жалуются на постоянную боль в подреберье справа, слабость и утомляемость. При осмотре — умеренное увеличение печени. Пункционная биопсия печени необходима для установления стадии фиброза. Дальнейшее злоупотребление алкоголем неизбежно приводит к развитию цирроза.
Алкогольный цирроз печени. Это конечная стадия алкогольного поражения органа. Заболевание характеризуется неблагоприятным прогнозом, даже в том случае, если больной прекращает прием алкоголя, поскольку при циррозе имеется высокий риск гепатоцеллюлярной карциномы. Симптоматика цирроза различна, что связано со степенью нарушения функции органа, стадии цирроза и выраженности портальной гипертензии.
Варикозное кровотечение ухудшает течение заболевания, поскольку после него часто развивается асцит, энцефалопатия и ухудшение до состояния комы. У больных наблюдаются признаки белковой недостаточности и витаминной, они имеют характерный вид (псевдокушингоидный). Энцефалопатия — это грозное осложнение, которое часто заканчивается комой и смертью. Проявляется психоневрологическими симптомами: возбуждение или заторможенность, снижение реакции, галлюцинаторные расстройства, сопорозное состояние. Если начало комы острое, то стремительно развивается прекома с возбуждением и рвотой, а потом больные впадают в кому, появляется парез конечностей. Если развитие комы медленное, то продромальный период с энцефалопатией и желтухой длится несколько дней и даже недель. Боль у больных циррозом обусловлена панкреатитом, а боль в области печени не характерна. Если появляется постоянный болевой синдром нужно исключить цирроз-рак.
Причины
Злоупотребление алкоголем, которое в какой-то степени связно с генетической предрасположенностью. В половине случаев предрасположенность к зависимости наследуется и связана с изменениями генов GABRA2, PNPLA3 и PARy2. Установлено, что у носителей мутации гена PNPLA3 в 2,8 раза повышен риск цирроза печени.
Наличие связи с хроническим вирусным гепатитом. Сочетание вирусного гепатита С и алкоголизма вызывает более значительное повреждение органа.
Также стоит отметить факторы, влияющие на развитие алкогольной болезни в тяжелой форме:
- доза и длительность употребления;
- вид алкоголя;
- пол (в данном случае женский пол); ;
- дисбаланс питательных веществ (потребление избыточного количества жиров, недостаток витаминов и белков);
- трофологическая недостаточность.
Симптомы алкогольного гепатита
Проявления алкогольного поражения печени зависят от вида поражения и его тяжести.
Так, алкогольный гепатоз протекает бессимптомно или с минимальными симптомами. Больных беспокоит периодическая тяжесть подреберье справа, которая появляется после приема алкоголя, тошнота и плохая переносимость жирной пищи. При осмотре обнаруживается увеличение печени, показатели проб печени в норме или повышены. Характерно повышение уровня щелочной фосфатазы.
Симптомы алкогольного гепатита вариабельны, что зависит от активности процесса. Чаще всего гепатит протекает с нарастающей желтухой, которая является основным признаком, снижением веса, повышенной температурой, тошнотой, сниженным аппетитом.
Тяжесть гепатита определяется по степени нарушения функции печени.
- При легкой степени активность ферментов выше нормы в три раза.
- При средней степени — в пять раз.
- При тяжелой степени — более, чем в пять раз.
У большинства после месяцев воздержания от алкоголя отмечается улучшение функции печени.
Расширение вен пищевода бывает у половины больных. Декомпенсированный цирроз проявляется осложнениями: желтуха, кровотечение, асцит и энцефалопатия. Желтуха развивается вследствие недостаточности функции печени, а асцит из-за повышения давления в воротной вене и задержки натрия. Обычно декомпенсация развивается после кровотечения и бактериального перитонита. И то и другое осложнение связано с высокой смертностью.
При значительном нарушении функции органа развивается печеночная энцефалопатия. Это могут быть минимальные нарушения психики или печеночная кома. Печеночная энцефалопатия бывает эпизодическая (после провоцирующего фактора), повторяющаяся (два раза за год) и рецидивирующая (развивается после прерывания лечения).
Анализы и диагностика
В диагностике алкогольной болезни печени важное значение имеет тщательный сбор анамнеза (длительность злоупотребления, количество выпиваемого алкоголя, частота запоев и прочее).
Лечение
При алкогольном поражении печени применяются следующие подходы к лечению:
- Отказ от алкоголя. Выполнение одного этого условия на стадии жирового гепатоза вызывает обратное развитие изменений в печени, а при гепатите и циррозе способствует улучшению состояния здоровья и биохимических показателей функции печени.
- Калорийное и богатое белками питание, восполнение его витаминами (фолиевой кислоты и витамина В 1).
- Дезинтоксикационная терапия в случае острого гепатита и активного хронического.
- Гепатопротекторы (фосфолипиды и аминокислоты, стабилизирующие мембраны клеток).
- Препараты урсодезоксихолевой кислоты.
- Противовоспалительная (кортикостероиды) на стадии тяжелого гепатита.
- При необратимом поражении печени — трансплантация органа.
Медикаментозное лечение алкогольного гепатита
Основой медикаментозного лечения печени на любой стадии являются гепатопротекторы. Это обширная группа препаратов с разным механизмом действия.
- Прежде всего — это эссенциальные фосфолипиды в виде препаратов Эссенциале-форте Н, Ливенциале, Ливолин-форте (содержит фосфолипиды витамин Е, витамин В1, В2, В6, В 12, Никотинамид), Ливолайф Форте. Их принимают длительными курсами по 3-4 месяца.
- Препараты адеметионина (Гептрал, Гептор, Гепаретта, Гептразан). Механизм действия заключается в активации синтеза глутатиона в клетках печени. Препараты оказывают регенерирующее и антиоксидантное действие, способствуют уменьшению фиброза. Повышает выживаемость даже на терминальной стадии поражений печени. Адеметионин назначают в дозе 800 мг в течение месяца (сначала внутривенно, потом таблетки внутрь).
- Препараты глутатиона Гепавал, Глатион. Глутатион является защитным фактором для печени. Учитывая то, что при алкогольном поражении печени истощается содержание глутатиона в митохондриях, то назначение данной группы препаратов обоснованно. Эти препараты восстанавливают мембрану гепатоцитов, ускоряют регенерацию, оказывают антиоксидантное и детоксицирующее действие.
- Препараты урсодезоксихолевой кислоты (Урсосан, Урсолив, Урсохол) показаны при холестатической форме гепатита, поскольку они хорошо устраняют зуд, улучшают показатели функции печени (печеночные ферменты и билирубин) и оказывают цитопротективное и иммуномодулирующее действие. Их назначают по 12-15 мг на кг веса в сутки в течение 3-6 месяцев.
- Силимарин-содержащие гепатопротекторы на основе растения расторопши (Силибор, Гепабене), артишока (Хофитол) тоже оказывают антиоксидантное и регенерирующее действие Длительность курса до 3 месяцев, сочетают с Ливолином-форте или Эссенциале-форте Н.
- Источники аминокислот аргинина и бетаина необходимых для нормальной функции печени, поскольку они улучшают внутриклеточный обмен, белоксинтезирующую функцию и участвуют в синтезе фосфолипидов.
- Препараты Цитраргинин и Бетаргин.
- Для активации гликолиза в печени важна альфа-липоевая кислота (препараты Липоевая кислота в таблетках, Берлитион, Нейролипон, Октолипен).
- Препарат Глутаргин (аргинин+глутаминовая кислота) восстанавливает целостность мембран, стимулирует синтез белка, улучшает обеспечение клеток печени энергией, восстанавливает детоксикационную функцию печени, связывая токсичный продукт аммиак. Особенно показан при циррозе печени; печеночной энцефалопатии с явлениями гипераммониемии, прекоме и коме.
- Глюкокортикоиды используются при лечении гепатита с нарушением печеночной функции. Но их применение должно быть коротким (не более 4 недель). Преднизолон применяется по 30-40 мг в день. После этого контролируют уровень билирубина. Если он снижается на 25%, то лечение продляют до месяца. Снижение билирубина при лечении преднизолоном коррелирует с выживаемостью больных.
- При лечении алкогольного фиброза воздействуют на процессы образования фиброгена: γ-Интерферон, Нео-минофаген С, Искадор.
- Дезинтоксикационная терапия и витамины — по показаниям.
Лечение алкогольного гепатита обязательно включает коррекцию пищевого статуса больного. У больных выражено эндогенное истощение, связанное со снижением запасов гликогена в печени. Это состояние усугубляется экзогенным истощением — больные плохо питаются и их рацион имеет низкую калорийность (меньше 1000 ккал) и среди таких больных отмечается высокий уровень смертности.
Этиология
Самая очевидная причина развития — многолетнее злоупотребление спиртными напитками. При этом значение имеет не только количество алкоголя, но и частота эпизодов выпивки, конкретный вид горячительных напитков. Для большинства людей критическая доза этанола — 80–160 г в сутки в течение 10–20 лет регулярного пьянства.
Но у женщин болезнь развивается при употреблении гораздо меньших доз спиртного (20–40 г в день) и за более короткий период. Это объясняется меньшим количеством участвующих в расщеплении этанола ферментов. И если терапия начата слишком поздно, у 50% женщин патология прогрессирует вплоть до и гепатоцеллюлярной карциномы даже при условии избавления от зависимости.

Кроме того, риск алкогольного токсикоза печени повышен при:
- генетических особенностях, из-за которых нарушаются механизмы выработки ферментов, которые влияют на метаболизм спирта;
- избыточном весе, что провоцирует накопление висцерального жира;
- сопутствующих вирусных и инфекционных заболеваниях печени;
- приеме гепатотропных лекарственных препаратов (противогрибковые средства, антибиотики, иммунодепрессанты), противоязвенных медикаментов, которые снижают активность алкогольдегидрогеназы;
- аутоиммунных болезнях.
Патогенетические механизмы интоксикации печени
Основной метаболит этилового спирта, ацетальдегид сам по себе оказывает повреждающее действие на гепатоциты. Это соединение вызывает:
- повреждение мембран клеток и, соответственно, их некроз;
- увеличение синтеза триглицеридов и их отложение в гепатоцитах;
- нарушение синтеза сывороточного альбумина (этот белок определяет коллоидно-осмотическое давление крови);
- нарушение фильтрационной функции печени;
- стимуляция процессов перекисного окисления липидов.
На месте поврежденных гепатоцитов формируются очаги соединительной ткани. Это приводит к ухудшению кровоснабжения клеток печени, прогрессированию воспалительной реакции, активизации процессов канцерогенеза. Установлено, что одна из самых опасных форм онкологических заболеваний, гепатоцеллюлярная карцинома, в подавляющем большинстве случаев развивается на фоне прогрессирующего цирроза.
Клиническая картина алкогольной интоксикации печени
Симптомы заболевания зависят от его стадии и конкретной формы.
Стеатоз

Наиболее часто встречающееся (диагностируется почти у 90% людей, злоупотребляющих алкоголем) проявление патологии. Признаки жировой дистрофии неспецифичны, поэтому большинство пациентов попросту не обращает на них внимания. Отмечают:
- снижение аппетита;
- дискомфорт (незначительная боль, тяжесть) в области правого подреберья;
- метеоризм;
- расстройства стула (преимущественно, диарея);
- быстрая утомляемость, общее недомогание;
- ухудшение самочувствия после переедания, употребления жирной, жареной пищи.
Желтуха и другие, характерные для поражения печени симптомы, появляются крайне редко (менее, чем у 10% пациентов с диагностированным стеатозом).
Алкогольный гепатит
Может протекать в острой или хронической форме. Острый является наиболее тяжелой разновидностью алкогольной интоксикации печени, обычно развивается после затяжного алкогольного эксцесса на фоне стеатоза, компенсированного цирроза, фиброза.
Выделяют несколько типов острого алкогольного гепатита:
- Желтушный. Сопровождается тошнотой, отсутствием аппетита, рвотой, выраженными нарушениями пищеварения. Характерна желтушная окраска кожных покровов, белков глаз на фоне сильной лихорадки, аритмии. Усиливаются соматические симптомы алкоголизма (тремор, полинейропатия, чрезмерное возбуждение или наоборот, заторможенность).
- Холестатический. Типична выраженная желтуха с сильным кожным зудом, повышением температуры, резким снижением массы тела. Из-за спазма желчевыводящих путей, изменения концентрации билирубина моча приобретает темно-коричневый оттенок, а кал обесцвечивается.
- Фульминантный. Наиболее неблагоприятный вариант, возникает при массивном некрозе гепатоцитов. Манифестирует лихорадкой, исчезновением аппетита. Патология прогрессирует очень быстро. Иногда даже при своевременной медицинской помощи не исключен геморрагический синдром, энцефалопатия, острая почечная недостаточность, отек мозга и летальный исход.

Хроническая форма характеризуется не столь выраженной клинической картиной. Типичны:
- разнообразные расстройства пищеварения;
- умеренный болевой синдром в области живота;
- периодически возникающая желтуха (один из предикторов неблагоприятного прогноза развития недуга);
- слабость, непереносимость физических нагрузок, сонливость.
Гепатит опасен осложнениями, так как из-за нарушения фильтрационной функции печени снижается общий иммунитет, соответственно, повышается риск инфицирования туберкулезом, ВИЧ и т.д. Нередко на фоне поражения гепатобилиарной системы диагностируют кардиомиопатии, панкреатит, пиелонефрит.
Цирроз

По симптоматике начальная стадия цирроза мало отличается от хронического гепатита. Но желтуха приобретает уже постоянный характер, больной истощен на фоне анорексии и резкого похудения. По мере прогрессирования болезни появляются следующие признаки:
Диагностика
Помимо стандартных общеклинических анализов, в обязательном порядке назначают:
- биохимию крови;
- печеночные пробы;
- коагулограмму;
- анализ на определение уровня электролитов в крови;
- исследования для выявления основных маркеров гепатотропных вирусов, ВИЧ;
- иммунограмму для оценки функций иммунитета и возможных сопутствующих аутоиммунных заболеваний;
- анализ для определения показателей липидного, белкового обмена;
- анализ на уровень глюкозы в крови.

Также при интоксикации печени показаны:
- УЗИ (обычно выявляют гепатомегалию, спленомегалию, характерные изменения эхоструктуры);
- допплерографию для оценки кровотока в воротной и селезеночной вене;
- гастроскопия;
- эластрография (неинвазивная методика диагностики цирроза);
- КТ или МРТ;
- биопсия (при подозрении на гепатоцеллюлярную карциному).
Принципы лечения
Терапия алкогольной интоксикации печени невозможна без полного отказа от спиртного. Поэтому основное внимание уделяют дезинтоксикации организма, кодированию (медикаменты применяют с осторожностью, преимущество отдают аппаратной кодировке, гипнотерапии), психотерапии.
Коррекция питания
Диета должна быть сбалансированной, высококалорийной (до 35 ккал/кг в сутки), содержать достаточное количество белка (1г/кг, но при развитии печеночной энцефалопатии суточное потребление белковой пищи снижают до 20 г с одновременным внутривенным введением растворов аминокислот), ненасыщенных жирных кислот, витаминов, макроэлементов. Естественно, из рациона полностью исключают жирные, жареные блюда, соленья, копчености, колбасные, кондитерские изделия и т.д.
Медикаментозное лечение

Для ускорения регенерации гепатоцитов, снижения активности реакций перекисного окисления липидов, ликвидации проявлений холестаза и фиброза назначают:
- кортикостероиды (с осторожностью применяют при сопутствующих вирусных, бактериальных и грибковых инфекциях) на 7–14 дней с последующим постепенным снижением дозы;
- растительные и комбинированные гепатопротекторы, препараты, содержащие эссенциальные фосфолипиды (это одни из структурных компонентов мембран клеток печени);
- витамины (тиамин, пиридоксин, кобаламин, никотиновая, аскорбиновая, фолиевая кислота, токофелол, ретинол);
- микроэлементы (обязательно лекарства, содержащие калий, фосфор, магний, цинк);
- антиоксиданты;
- панкреатические ферменты;
- диуретики;
- пробиотики;
- селективные иммунодепрессанты (при выявлении сопутствующих аутоиммунных нарушений);
- специфические противовирусные препараты (если был диагностирован гепатит С) и др.
Продолжительность лечения алкогольного отравления печени, как и необходимость госпитализации определяется в индивидуальном порядке. При обращении к специалисту и отказе от алкоголя на ранних стадиях недуга положительного результата удается добиться у 90% пациентов. Но по мере прогрессирования патологических изменений в печени шансы на исцеление стремительно снижаются.
Читайте также:

