Аллергический ринит при гепатите с
Обновлено: 25.04.2024
Острые респираторные вирусные инфекции (ОРВИ), причиной которых являются вирусы парагриппа, гриппа, аденовирусы, риновирусы и др., являются наиболее распространенными заболеваниями и составляют около 90% в структуре всех инфекций [1]. По данным ВОЗ, каждый взрослый человек болеет ОРВИ в среднем 2 раза, дети - от 3 до 6 раз в год. Отмечено, что больные аллергией страдают ОРВИ чаще и тяжелее переносят симптомы респираторной инфекции [2]. При этом, учитывая широкую распространенность аллергических заболеваний (АЗ), показатели которой составляют от 15 до 35% [2], наличие той или иной формы аллергии (латентной или клинически выраженной) или предрасположенности к формированию аллергопатологии, может иметь место у каждого 3-5 пациента, обратившегося к лечащему врачу, что диктует настоятельную необходимость учета особенностей ведения указанных больных при ОРВИ, а также при выборе тактики лечения острого респираторного вирусного заболевания.
Вспышки ОРВИ чаще всего приходятся в осенне-зимний сезон, однако случаи заболевания могут отмечаться и в другое время года. Постановка диагноза зачастую бывает осложнена сходством симптомов респираторной аллергии с симптомами ОРВИ. Возбудители ОРВИ обладают тропностью к клеткам слизистых оболочек дыхательных путей, что обусловливает развитие выраженной местной воспалительной реакции. Всасывание в системный кровоток продуктов клеточного распада ведет к возникновению общетоксических проявлений, а также к запуску аллергических реакций [3]. Развитие клинических симптомов (заложенность носа, ринорея, отек и зуд слизистых оболочек органов респираторного тракта и др.) как при ОРВИ, так и при респираторной аллергии обусловлено высвобождением медиаторов воспаления (гистамин, простагландины, лейкотриены и др.). Приоритетную роль играет медиатор гистамин, обладающий способностью усиливать спазм гладких мышц, раздражение нервных окончаний, увеличение проницаемости стенок капилляров, обусловливающих возникновение экссудации и отека. Результаты зарубежных исследователей свидетельствуют, что при ОРВИ уровень содержания гистамина и его метаболитов в крови и моче пациентов соответствуют уровню гистамина при обострении аллергического заболевания [3]. При этом вирусы обладают индуцирующей активностью, усиливая выброс медиаторов воспаления. Таким образом, при вирусной инфекции у лиц с аллергопатологией могут усугубиться симптомы аллергического воспаления.
Усилению воспаления аллергического генеза способствует также присутствующий в организме больного АЗ постоянный уровень минимального воспаления. Указанный хронический воспалительный процесс характеризуется инфильтрацией тканей воспалительными клетками (эозинофилами и нейтрофилами), а также экспрессией (активацией) межклеточных молекул адгезии - ICAM-1, являющегося рецептором для 90% риновирусов, использующих межклеточные молекулы адгезии для проникновения в эпителиальные клетки макроорганизма. Минимальное персистирующее воспаление у лиц, склонных к аллергии, может не иметь отчетливых клинических признаков, но при контакте с причинно-значимыми специфическими факторами и/или факторами неспецифической природы (вирусной и др.) усиливается, проявляясь в виде выраженных клинических симптомов АЗ [4].
В настоящее время известно, что для больных АЗ характерны особенности иммунного ответа, обусловливающие частое развитие ОРВИ. Этому способствуют: снижение синтеза γ-интерферона, уровень которого во многом определяет тяжесть течения атопического заболевания и способность макроорганизма к осуществлению противовирусной и противомикробной защиты; способность некоторых вирусов (аденовирусы, вирусы гриппа) изменять активность межклеточных молекул адгезии, тем самым повышая свою способность проникать в клетки респираторного эпителия, увеличивать вероятность развития инфекции и проявления аллергических реакций, чаще со стороны органов респираторного тракта, а также увеличивать риск развития поздних аллергических реакций за счет индуцирующего воздействия на выработку провоспалительных цитокинов из клеток-мишеней; увеличение притока эозинофилов в очаг воспаления, снижение чувствительности β-адренорецепторов [5].
Аллергический ринит (АР) является одним из наиболее распространенных АЗ, показатели распространенности которого в различных странах мира достигают 35% [6]. Однако в РФ отмечается явная гиподиагностика указанного АЗ. Данные официальной статистики о его распространенности, основанные на показателях обращаемости пациентов, не отражают истинной картины, так как не учитываются лица, не обратившиеся за медицинской помощью, и больные, которым был поставлен неправильный диагноз. Согласно результатам обследования 1000 больных, проведенного в клинике ФГБУ "ГНЦ Институт иммунологии" ФМБА России, только у 12% пациентов АР диагностируется в первый год от начала заболевания, у 50% - в первые 5 лет, у остальных - через 9-30 и более лет после появления симптомов [7]. Таким образом, несвоевременная верификация диагноза, а соответственно, отсутствие проведения своевременных и полнообъемных диагностических и лечебных мероприятий обусловливают нарастание тяжести АР, развитие осложнений, а также отсутствие учета наличия АЗ у пациента при назначении лечения по поводу ОРВИ.
Наиболее тяжелое течение имеет круглогодичный аллергический ринит (КАР), особенно его персистирующая форма АР, при которой симптомы возникают чаще 4 дней в неделю и продолжительность обострений составляет более 4 недель в году. Причинно-значимыми аллергенами при КАР являются домашняя и библиотечная пыль, эпидермальные аллергены домашних животных, аллергены "внутрижилищных" насекомых, пищевые, иногда аллергены пыльцы растений [6].
При персистирующем течении наблюдается изменение реактивности слизистых оболочек дыхательных путей, присоединение вторичной бактериальной флоры, вирусной инфекции. Течение инфекционного ринита у больных КАР отличается длительностью, торпидностью к проводимой терапии. Отмечаются частые осложнения в виде синуситов, отитов. Сочетанное воздействие аэроаллергенов (бытовых, эпидермальных, пыльцевых и др.) и инфекционных агентов, в том числе вирусов, обусловливает развитие стойкого отека слизистой оболочки не только носа, но и околоносовых пазух. В результате воспаления слизистых оболочек верхних дыхательных путей и снижения функции цилиарного аппарата нарушается естественный дренаж из околоносовых пазух, что приводит к стазу назального секрета с последующим присоединением бактериальной инфекции. Отмечено также, что частые респираторные инфекции увеличивают риск формирования бронхиальной астмы у больных КАР [4].
Таким образом, аллергическое воспаление способствует внедрению респираторных вирусов, которые, в свою очередь, влияют на развитие и нарастание тяжести клинических симптомов аллергии.
Лечение ОРВИ у пациентов с сопутствующей аллергопатологией должно быть комплексным и направленным не только на ликвидацию симптомов заболевания. Пациентам рекомендуется проведение элиминационных мероприятий, позволяющих исключить контакт с причинно-значимым аллергеном (домашняя пыль, эпидермис животных, пыльца и др.) и таким образом снизить аллергенную нагрузку на организм больного. С этой же целью следует соблюдать не только гипоаллергенную диету с исключением продуктов (жареных, острых, сладких, соленых блюд и др.), способствующих активной либерации медиаторов воспаления - гистамина и др., но и элиминационную диету с исключением из рациона в период болезни пищевых продуктов, обладающих "перекрестной" активностью с бытовыми аллергенами (дрожжевые продукты, квас, пиво, сыр с плесенью, вина, шампанское и другие продукты, подвергшиеся ферментации в процессе обработки), усиливающие выраженность симптомов респираторного АЗ и, соответственно, негативно влияющие на тяжесть клинических проявлений при ОРВИ.
Подбор средств фармакотерапии должен осуществляться строго индивидуально для каждого конкретного пациента, с учетом клинических особенностей течения АЗ и причинно-значимых факторов, оказывающих сенсибилизирующее воздействие на организм больного. Важно учитывать, что для указанной категории пациентов не всегда подходят препараты, широко применяемые при ОРВИ. Так, особую осторожность нужно соблюдать при применении фитопрепаратов, входящих в состав, например, отхаркивающих средств и иммуномодулирующих препаратов растительного происхождения.
Симптоматическую терапию необходимо усилить применением препаратов, используемых в лечении респираторной аллергии - антигистаминных препаратов (АГП), топических глюкокортикостероидных препаратов, антилейкотриеновых препаратов и других медикаментозных средств, обладающих противоаллергической и противовоспалительной активностью, а также препаратов кромоглициевой кислоты, обладающих способностью подавлять не только высвобождение медиаторов воспаления из клеток-мишеней, но и вирусную нейроминидазу и мембранные функции вирусов [8].
В современной клинической практике широко используются Н1-антигистаминные препараты 1-го и 2-го поколения как отечественных, так и зарубежных фармацевтических компаний. Выбор антигистаминного препарата, способ введения и доза зависят от возраста пациента, степени тяжести заболевания и стадии его развития, от наличия сопутствующих заболеваний, индивидуальной переносимости препаратов и др. [7]. Известно, что АГП повсеместно используются в лечении ОРВИ у лиц, не имеющих отягощенного преморбидного фона аллергического генеза, однако эта практика недостаточно научно обоснована. В то же время согласно Национальной научно-практической программе "Острые респираторные заболевания у детей: лечение и профилактика" (2002 г.) рекомендуется назначать АГП всем пациентам с ОРВИ при наличии у них аллергических заболеваний или высокого риска их развития [4]. Однако помня о выраженной гиподиагностике АЗ в РФ, необходимо тщательно собирать аллергоанамнез, особенно у пациентов, часто болеющих ОРВИ или имеющих предрасположенность к затяжному и осложненному течению инфекции.
При выборе АГП рекомендуется отдавать предпочтение препаратам 2-го поколения. Применение препаратов 1-го поколения ограничено из-за общеизвестных особенностей и нежелательных побочных эффектов, к которым, в частности, относятся: седативный эффект, побочные действия на сердечно-сосудистую систему, желудочно-кишечный тракт и др. системы, сухость слизистых, формирование тахифилаксии, приводящей к необходимости замены одного препарата на другой в ходе курсового лечения, кратковременность действия и необходимость многократного приема [6]. Препараты указанной группы обладают М-холинолитическим эффектом, способствуя повышению сухости слизистых оболочек и, следовательно, затруднению отхождения мокроты у больных ОРВИ. Повышая вязкость мокроты, АГП первого поколения усиливают обструкцию бронхов, тем самым ухудшая течение заболевания. В связи с этим нежелательно их применение в лечении больных АР, бронхиальной астмы, поллинозом, обструктивным бронхитом. При ОРВИ с осторожностью следует применять также комбинированные противовоспалительные медикаментозные средства, состав которых включает АГП первого поколения [9].
При этом следует отдавать предпочтение АГП 2-го поколения, которых отличает высокая избирательность действия и сродство к Н1-рецепторам. АГП 2-го поколения отличают продолжительность действия (при однократном приеме - от 18 до 24 ч.), т. е. режим применения - 1 раз в сутки. Они обладают быстрой абсорбцией, и их воздействие на организм не зависит от приема пищи. АГП 2-го поколения не проникают через гематоэнцефалический барьер и лишены побочных нежелательных центрального, холинолитического и седативного эффектов, что позволяет расширить возможности использования этой группы препаратов у лиц, профессия которых требует повышенного внимания и активности.
Наличие минимального персистирующего воспаления у больных АЗ и высокий риск развития осложнений при сочетанном воздействии факторов аллергической и вирусной природы обусловливает необходимость достаточно длительного применения препаратов указанной группы при лечении ОРВИ у больных с аллергопатологией. Назначение адекватного лечения ОРВИ с применением АГП предупреждает нарастание тяжести симптомов АЗ, снижает риск развития осложнений, улучшает течение и прогноз основного заболевания, повышает эффективность и результативность проводимой терапии [4].
Результаты применения АГП 2-го поколения дезлоратадина, обладающего высоким сродством к Н1-рецепторам, быстрым началом действия, способностью воздействовать на высвобождение медиаторов аллергии и выраженность аллергического воспаления, способствуют его широкому использованию при лечении респираторных АЗ 12. Дезлоратадин (Эриус®), селективно блокируя Н1-рецепторы, способствует уменьшению симптомов ринореи, назального зуда и чихания. Препарат обладает противовоспалительной активностью за счет способности снижать экспрессию молекул межклеточного взаимодействия, ингибирующего влияния на провоспалительные цитокины, а также противоаллергической активностью, т.к. препарат обладает ингибирующей активностью в отношении медиаторов тучной клетки и базофилов, а также оказывает влияние на торможение миграции эозинофилов и, таким образом, на снижение интенсивности проявления клинических симптомов поздней фазы IgE-зависимой аллергической реакции. Эриус® обладает высоким показателем периода полувыведения, что обеспечивает его высокую терапевтическую эффективность. Дезлоратадин обладает высокой степенью абсорбции, высокой биоактивностью, на которую не влияет прием пищи и лекарственных препаратов, практически не связывается с холинорецепторами, серотониновыми и др. рецепторами. Отсутствие блокады холинорецепторов особенно важно при наличии сопутствующей бронхиальной астмы, так как применение препарата не сопровождается увеличением вязкости секрета, а значит, и усилением бронхоспазма. Препарат практически не проникает через гематоэнцефалический барьер и не вызывает седативного эффекта в отличие от АГП 1-го поколения, не нарушает психомоторные и когнитивные функции.
Действие препарата начинается через 20 мин., а максимальный эффект достигается через 1 ч после приема внутрь. Препарат активен более 24 ч, что позволяет назначать его один раз в сутки в таблетированной форме взрослым и детям с 12 лет, а также в форме сиропа маленьким детям с 1 года жизни [14,15] .
Результаты большого числа работ зарубежных и отечественных исследователей 15, подтверждающие безопаснось и высокую терапевтическую эффективность препарата, свидетельствуют о возможности и целесообразности применения дезлоратадина в лечении больных ОРВИ, страдающих КАР с сенсибилизацией к бытовым аллергенам.
Что такое вазомоторный ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воробьёвой М. А., ЛОРа со стажем в 9 лет.
Над статьей доктора Воробьёвой М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вазомоторный ринит — это хроническое заболевание носовой полости, при котором наблюдается заложенность носа и обильный насморк, не связанный с каким-либо аллергеном или инфекцией. Он является наиболее распространённым типом ринита. Его также называют неинфекционным и неаллергическим ринитом.

В целом ринит, как аллергический, так и неаллергический, поражает примерно 20 % населения промышленно развитых стран. Его симптомы обычно развиваются в возрасте 30-60 лет [3] . От неаллергического ринита женщины страдают чаще, чем мужчины. По статистике, 70 % женщин в возрасте 50-64 лет болеют одной из форм вазомоторного ринита постоянно.
Возникновение вазомоторного ринита связано с расширением кровеносных сосудов в носовых раковинах, которое приводит к отёку, застою и обильному выделению слизи из носа. Пока неизвестно, что именно запускает эти изменения. Выделяют лишь несколько общих триггеров, способствующих развитию такой реакции, а именно:
- Воздействие раздражителей — смога, выхлопных газов или табачного дыма.
- Возраст старше 20 лет ( аллергический ринит обычно возникает у людей младше 20 лет , особенно в детском возрасте).
- Приём некоторых лекарств. Насморк является побочным эффектом использования различных лекарств. К ним относятся: антигипертензивные средства, препараты, направленные на лечение эректильной дисфункции (силденафил), и некоторые психиатрические средства (хлорпромазин, габапентин) [14] .
- Длительное использование сосудосуживающих средств . Безрецептурное применение назальных капель или спреев дольше 7-10 дней только ухудшает состояние слизистой за счёт так называемого синдрома рикошета: гладкая мускулатура сосудов носовой полости из-за длительного сокращения сначала становится невосприимчивой к внешним и внутренним факторам, которые способны её сократить, а затем расслабляется, приводя к ещё более сильной заложенности носа.
- Гормональные изменения у женщин . Циклический или медленно повышающийся уровень эстрогена и прогестерона, вызванные менструацией или беременностью, влияют на слизистую оболочку носа. Они расширяют сосуды носовых раковин, за счёт чего возникает отёк с обильным насморком. До 65 % женщин жалуются на заложенность носа во время беременности. После родов уровень эстрогена и прогестерона снижается, что приводит к быстрому улучшению ринита и полному исчезновению симптомов [11] .
- Профессиональные раздражители : зерно и мука, древесная пыль, строительные материалы, органические клеи, пары от разлагающегося компоста, соли тяжёлых металлов, латекс, лабораторные крысы, мыши и морские свинки. Чаще всего с этими триггерами сталкиваются пекари, животноводы, ветеринары, работники промышленности и медики [12] . Люди этих профессий подвергаются повышенному риску развития вазомоторного ринита.
- Наличие определённых проблем со здоровьем. Ряд хронических заболеваний может вызвать или усугубить ринит. К ним относятся гипотиреоз, синдром хронической усталости, гранулематоз Вегенера; рецидивирующий полихондрит, системная красная волчанка, синдром Шегрена ( аутоиммунное поражение слюнных и слёзных желёз ), аутоиммунный ринит, акромегалия, метаболические синдромы, муковисцидоз, синдром Картагенера ( зеркальное расположение внутренних органов, сопровождающееся хроническим риносинусит ом и другими нарушениями), саркоидоз, иммунодефицит, амилоидоз, синдром рефлюкс-фарингита, ларингофарингит [10] .
- Стресс. Эмоциональное или физическое напряжение также может спровоцировать развитие вазомоторного ринита у некоторых людей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вазомоторного ринита
В зависимости от преобладающей симптоматики пациенты с вазомоторным ринитом делятся на две группы:
- "с заложенным носом", т. е. с застойными явлениями — нос перестаёт дышать из-за отёка, при этом слизистого отделяемого нет;
- "с влажным носом", т. е. с ринореей (насморком) — нос также не дышит из-за отёка, но к этому присоединяется умеренное или сильное слизетечение.

Заложенность носа возникает то в одной, то в другой половине носа. Ярче всего этот симптом проявляется в положении лёжа, когда пациент переворачивается с одного бока на другой.
Вазомоторный ринит, как правило, беспокоит человека в течение нескольких лет без тенденции к выздоровлению [1] . Его сезонное обострение из-за изменений атмосферного давления, температуры и влажности пациенты могут ошибочно принять за аллергический ринит.
Помимо прочего люди с вазомоторным ринитом могут жаловаться на чихание и снижение обоняния. Они чувствительны к факторам окружающей среды, таким как сильные запахи, холодный и сухой воздух, употреблению алкоголя и/или острой пищи.
Патогенез вазомоторного ринита
Термин "вазомоторный ринит" часто используют для описания симптомов ринита, не связанного с аллергическими или неинфекционными факторами, т. е. ринита без чёткой причины, которую не удалось установить в результате исчерпывающего диагностического поиска.
Патофизиология неаллергического ринита сложна, многое ещё только предстоит открыть. Частично его возникновение связывают с нарушением регуляции симпатических и парасимпатических нервов, обеспечивающих связь слизистой оболочки носа с центральной нервной системой [1] .
Обычно секреция слизи в носовой полости регулируется в первую очередь парасимпатической нервной системой, а тонус сосудов контролирует симпатическая нервная система. Дисбаланс между медиаторами, передающими нервные импульсы, увеличивает проницаемость сосудов и выработку слизи из подслизистых носовых желёз [2] . Поэтому при нарушении тех или иных медиаторов возникают симптомы слизетечения, зуда и чихания. Причём выраженность симптомов у каждого человека может быть разной, отличаясь преобладающими проявлениями.
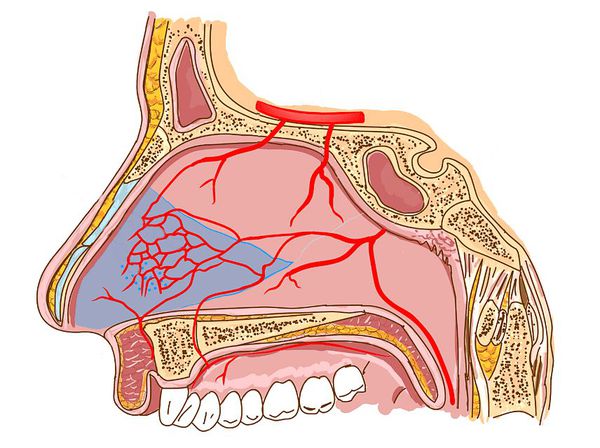
Классификация и стадии развития вазомоторного ринита
Существуют первичный и вторичный типы неаллергического ринита. Первичный тип возникает самостоятельно, вторичный — на фоне других заболеваний и нарушений.
В зависимости от причин вазмоторного ринита выделают восемь подтипов болезни:
- медикаментозный ринит;
- пищевой ринит;
- гормональный ринит;
- неаллергический эозинофильный ринит (вазомоторный ринит с повышенным уровнем эозинофилов — клеток крови, борющихся с аллергеном);
- старческий ринит;
- атрофический ринит;
- ринит при утечке спинномозговой жидкости;
- идиопатический неаллергический ринит (возникший по неустановленной причине).
По течению вазомоторный ринит делят на два типа:
- интермиттирующий ринит — симптомы болезни беспокоят пациента не дольше 4-х дней в неделю или в течение нескольких недель подряд;
- персистирующий ринит — симптомы ринита беспокоят пациента дольше 4-х дней в неделю или в течение нескольких недель подряд [14] .
По степени тяжести вазомоторный ринит может быть лёгким, среднетяжёлым или тяжёлым [14] . При среднетяжёлом или тяжёлом течении болезни к основным симптомам присоединяется хотя бы один из нижеперечисленных признаков:
-
;
- снижение дневной активности;
- ухудшение работоспособности.
При лёгкой форме вазомоторного ринита эти нарушения либо не возникают, либо не доставляют существенных проблем.
Осложнения вазомоторного ринита
Проявления вазомоторного ринита часто мешают работать и учиться из-за потери производительности и частых посещений врача. Кроме того, заболевание часто ассоциируется с другими состояниями, такими как головные боли, дисфункция слуховой трубы (заложенность ушей, треск при открывании рта и глотании), обструктивное апноэ во сне (остановка дыхания) и хронический кашель. Эти симптомы могут значительно усложнить лечение и снизить качество жизни [10] .
Основные осложнения вазомоторного ринита:
- Носовые полипы — мягкие доброкачественные новообразования, которые развиваются на слизистой оболочке носа или придаточных пазух из-за хронического воспаления. Небольшие полипы не вызывают проблем, но более крупные могут блокировать поток воздуха через нос, затрудняя дыхание.
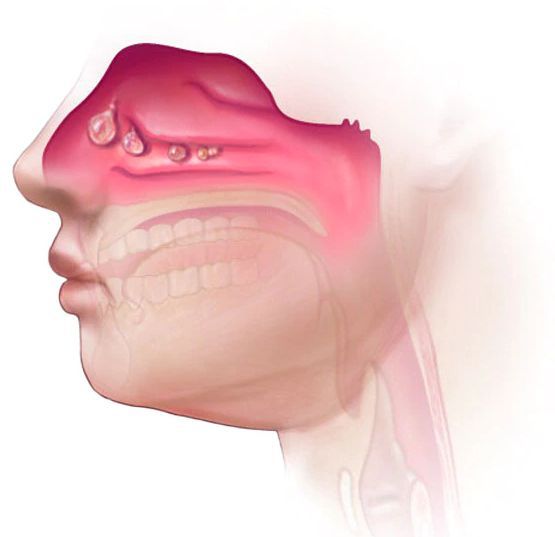
- Риносинусит — воспаление слизистой оболочки околоносовых пазух. Длительная заложенность носа при вазомоторном рините может увеличить шансы на развитие риносинусита и привести к появлению гнойного гайморита и фронтита, которые требуют лечения антибиотиками.
- Инфекции среднего уха — острый катаральный, экссудативный или гнойный средний отит. Они вызывают такие симптомы, как ушная боль и обратимое снижение слуха, которое может длиться от нескольких дней до месяца. К их появлению приводит повышенная текучесть и заложенность носа.
Диагностика вазомоторного ринита
Вазомоторный ринит является диагнозом исключения. Его устанавливают только при отсутствии данных, которые бы указывали на инфекционный или аллергический ринит.
Отличительный признаки инфекционного ринита: гнойное отделяемое из носа, стекание слизи по задней стенке глотки, давление и боль в области лба и щёк, лихорадка (до 38°С), боль в горле. Если эти проявления беспокоят пациента в течение десяти дней или дольше, то ему нужно незамедлительно обратиться к врачу для назначения лечения. Иногда температура может отсутствовать (в зависимости от остроты инфекции), поэтому она не всегда являться критерием для назначения антибиотиков. Физическое обследование часто выявляет гной в области среднего прохода с гиперемией (покраснением), отёком или коркой вдоль средней носовой раковины.
Отличить вазомоторный ринит от аллергического иногда довольно сложно. Их симптомы и результаты физического обследования часто очень похожи. Но дифференцировать эти варианты ринита всё же можно благодаря тщательному сбору анамнеза (истории болезни), аллергическим пробам и лабораторному анализу крови на сывороточные антитела IgE, которые вырабатывает организм в ответ на аллерген.
Симптомы насморка и время его возникновения позволяют различить неаллергический и аллергический ринит. Сезонные пики пыльцы, наличие дома животных или спор плесени, смена климата, приводящие к появлению симптомов, могут указывать на аллергическую природу ринита.
Для подтверждения диагноза выполняются провокационные аллергические тесты. Они направлены на выявление причинного раздражителя. Для этого предполагаемый аллерген вводят в кожу или в носовую полость, после чего врач оценивает клинический ответ организма и проводит объективное обследование с помощью риноманометрии и акустической ринометрии — измеряет размер носовой полости, давление в ней и силу воздушного потока [6] . При вазомоторном рините, как правило, результат провокационных тестов отрицательный.

Тестирование на аллергию само по себе может быть неспецифичным, но в сочетании с подробным анамнезом и физическим обследованием оно является ценным способом, позволяющим отличить вазомоторный ринит от аллергического.
Анализ крови на сывороточные антитела IgE при вазомоторном рините, как правило, даёт отрицательные результаты к соответствующим аллергенам.
Риноцитограмма (мазок слизистой из носа) может предоставить информацию о типах клеток, из которых состоит слизистая оболочка, и выявить маркеры воспаления. Отсутствие аллергена и наличие эозинофилов, количество которых увеличивается при воспалительных и аллергических процессах, будет указывать на неаллергический ринит с синдромом эозинофилии, который является подвидом хронического вазомоторного ринита.
Компьютерная томография придаточных пазух носа является диагностическим вариантом для пациентов с подозрением на риносинусит, а магнитно-резонансная томография может помочь при подозрении на массовые поражения головы и шеи. Однако в случае вазомоторного ринита визуализация редко выявляет патологию и не особенно полезна для организма.
Лечение вазомоторного ринита
После постановки диагноза "вазомоторный ринит" пациент в первую очередь должен оградить себя от раздражителей окружающей среды [5] . Избегание таких факторов, как духи, табачный дым, моющие средства и др., может значительно уменьшить симптомы вазомоторного ринита.
Исключить воздействие триггеров, как правило, не сложно, но если контакт с ними неизбежен, то пациенту назначают медикаментозную терапию. Она позволяет уменьшить проявления болезни [1] . Чаще всего применяется поэтапный фармакологический подход, в первую очередь направленный на преобладающий симптом [5] .
Актуальные интраназальные кортикостероиды в форме капель и спрея считаются первой линией лечения при вазомоторном рините, особенно в случае застоя слизи и заложенности носа. Они влияют на слизистую оболочку носа, тем самым уменьшая отёк и воспаление. Переносятся, как правило, хорошо. Побочные эффекты, такие как сухость в носу, образование корок и раздражение перегородки, встречаются редко.
Эффективность местных интраназальных стероидов в лечении вазомоторного ринита подтверждают многочисленные исследования. Флутиказона пропионат и беклометазон в настоящее время являются единственными актуальными стероидными препаратами, одобренными FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [7] . Флутиказон пропионат безопасен в лечении пациентов в возрасте от чётырех лет. Будесонид также показал свою эффективность. Сегодня он является единственным стероидным препаратом с рейтингом B, что говорит о его безопасности при применении на всех сроках беременности.
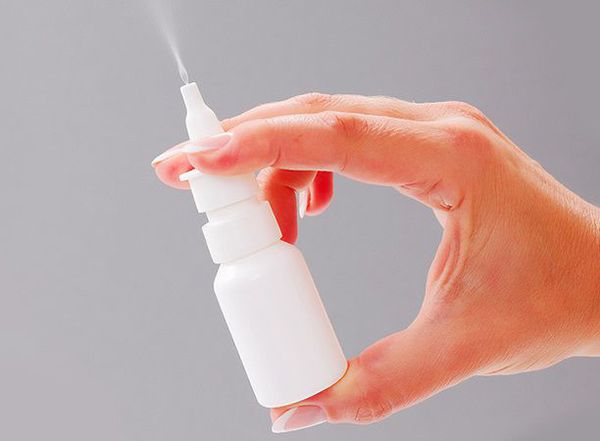
Антихолинергические препараты помогают избавиться от неослабевающей ринореи (насморка). Они действуют локально, блокируя влияние парасимпатической нервной системы на слизистые оболочки носа. В редких случаях от их употребления могут возникнуть системные побочные эффекты, такие как помутнение зрения, сухость во рту и носовое кровотечение [8] .
Антигистаминные препараты в форме таблеток приносят пользу пациентам, у которых вазомоторный ринит сопровождается чиханием и зудом. Одним из таких препаратов является азеластин. Он одобрен для лечения как аллергического, так и неаллергического ринита. Азеластин оказывает противовоспалительный эффект и значительно снижает вазомоторную симптоматику, включая заложенность носа, ринорею и отёк носа [9] . Как показали рандомизированные клинические испытания этого препарата, самочувствие пациентов после приёма азеластина улучшилось в течение первой недели лечения.
Пациенты с вазомоторным ринитом, как правило, менее чувствительны к медикаментозной терапии, чем пациенты с аллергическим ринитом. Поэтому для них наиболее эффективным способом лечения является комбинация интраназальных стероидов и местных антигистаминных препаратов.
Местные сосудосуживающие средства лишь кратковременно облегчают симптомы. Они стимулируют адренорецепторы сосудистой стенки слизистой оболочки носа. Это действие приводит к сужению сосудов, уменьшению кровотока и скапливающейся слизи в полости носа. Сосудосуживающие средства можно использовать для лечения детей до 6 лет, но только не дольше 3-4 дней и не превышая указанной дозировки.
Если в течение 6-12 месяцев консервативного лечения симптомы вазомоторного ринита не удаётся купировать, встаёт вопрос о хирургическом вмешательстве [14] .
Следует помнить, что сам по себе вазомоторный ринит не требует хирургического лечения. Единственным показанием к изначальному выполнению операции может быть выраженная деформация носовой перегородки.
Хирургическое лечение вазомоторного ринита не направлено на устранение причины болезни. Оно позволяет улучшить носовое дыхание, но практически не влияет на ринорею, чихание, зуд в носу и нарушение обоняния.
Все методы хирургического вмешательства пи вазомоторном рините можно разделить на чётыре группы:
- латеропозиция — надлом и раздвижение нижних носовых раковин для расширения носового хода;
- резекция подслизистого слоя — частичное удаление костной пластинки нижней носовой раковины;
- турбинопластика — удаление костной части носовой раковины с сохранением слизистой;
- варианты поверхностного или подслизистого воздействия: коагуляция носовых раковин (прижигание отёчной ткани), шейверная редукция (удаление мягких тканей с помощью специальной "микробритвы"), криохирургия и др.
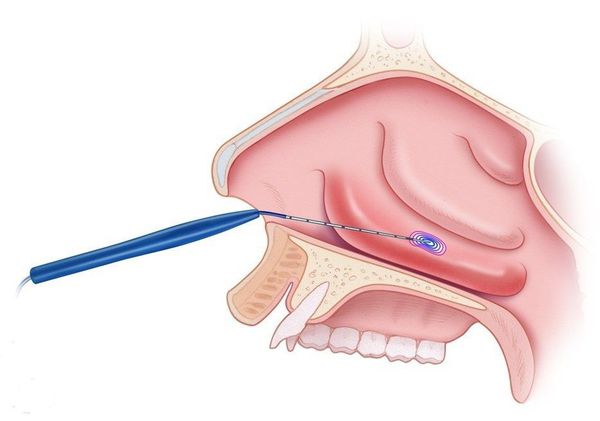
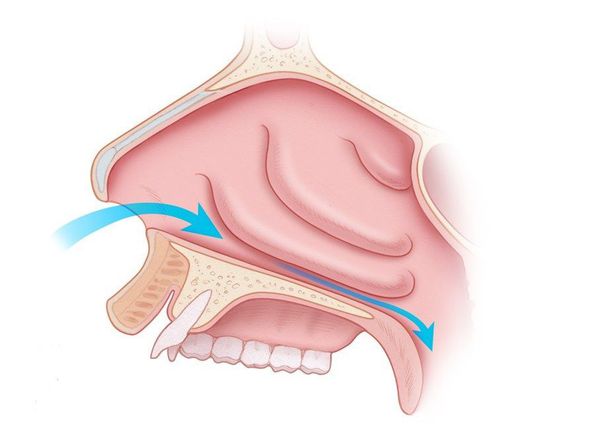
Выбор тактики лечения зависит от выраженности утолщения слизистой, степени сосудистых нарушений и личного опыта хирурга. Предпочтительными вариантами являются прижигание сосудов нижних носовых раковин с их фиксацией к наружной стенке носовой полости, а также шейверная редукция [14] .
Прогноз. Профилактика
В целом вазомоторный ринит не опасен для жизни, но может значительно ухудшить её качество. Как показало обследование 180 пациентов с неаллергическим ринитом через 3-7 лет после постановки диагноза, обострение заболевания возникло у 52 % обследуемых, приём у 12 % пациентов симптомы стали более стойкими, а у 9 % — более выраженными [13] . Кроме того, у больных вазомоторным ринитом развивались новые сопутствующие заболевания, чаще всего возникали астма и хронический синусит [12] .
Важно понимать, что вазомоторный ринит — это хроническое состояние, которое обычно беспокоит человека на протяжении всей жизни. Так как его симптомы могут приносить неудобства, пациенту нужно научиться жить с ними. Самое главное в этом случае — выяснить причину, по которой они возникают, и всячески её избегать.
Если вазомоторный ринит проявляется независимо от факторов, которые были описаны выше, то с помощью лечения можно уменьшить симптомы и улучшить качество жизни. Но как только эффект от лечения будет заканчиваться, симптомы возобновятся.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Гепатит С – это вирусное инфекционное заболевание, которое вызывает воспаление печени, зачастую приводя к ее серьезным повреждениям. Вирус гепатита С распространяется через зараженную кровь.
До недавнего времени лечение гепатита С требовало еженедельных инъекций и приема пероральных препаратов, которые многие люди, инфицированные вирусом, не могли использовать из-за других проблем со здоровьем или серьезных побочных эффектов.
Сегодня ситуация изменилась – разработаны лекарства нового поколения, и с их помощью хронический гепатит С поддается терапии.
Тем не менее около половины людей с гепатитом С не подозревают о том, что инфицированы, поскольку часто болезнь протекает бессимптомно.
Поэтому скрининг гепатита С необходимо проходить регулярно, особенно при наличии факторов риска заражения.
Причины появления гепатита С
Заболевание обычно распространяется, когда кровь человека, зараженного вирусом гепатита С, попадает в организм незараженного. Особенно часто это происходит в среде наркоманов.
В группе риска находятся люди, которым часто переливают кровь, и длительное время находящиеся на гемодиализе.
Заражению подвержены новорожденные дети, если их мать больна гепатитом С.
Кроме того, существуют редкие, но все же возможные ситуации инфицирования вирусом:
- Совместное использование предметов личной гигиены, которые могли соприкасаться с кровью больного человека (бритвы, ножницы или зубные щетки).
- Половой контакт с человеком, зараженным вирусом гепатита С.
- Татуировки или пирсинг, выполненные в ненадлежащих санитарных условиях.
Вирус гепатита С не передается при совместном использовании столовых приборов, кормлении грудью, объятиях, поцелуях, при держании за руку, кашле или чихании, через укусы насекомых. Также он не распространяется через еду или воду.
- Острый гепатит С – это ранняя стадия, когда гепатит длится менее шести месяцев.
- Хронический гепатит С – это долгосрочный тип, когда заболевание длится больше шести месяцев.
- Минимальная активность (печеночные трансаминазы (АЛТ и АСТ) в биохимическом анализе крови повышены не более, чем на 3 нормы)).
- Умеренная активность (3–10 норм печеночных трансаминаз).
- Высокая активность (> 10 норм).
В течение первых 6 месяцев от начала заболевания человек может даже не подозревать, что болен, ощущая лишь необъяснимую усталость, плохой аппетит, тяжесть в правом подреберье, регулярную головную боль и головокружение.
В этот же период может меняться цвет кала (от светлого вплоть до белого) и мочи (от темно-желтой до коричневой). Некоторые пациенты говорят, что у них болят суставы.
По мере прогрессирования заболевания к первоначальным симптомам присоединяются спонтанные кровотечения (носовые, маточные, кровотечения из десен), желтушность кожных покровов, склонность к образованию гематом, зуд, накопление свободной жидкости в брюшной полости (асцит), отеки ног. Кроме того, пациенты начинают терять вес, снижается память, появляются проблемы со зрением, на коже формируются сосудистые звездочки.
У мужчин может отмечаться гинекомастия (увеличение грудных желез), снижение либидо, уменьшение размера яичек.
Симптомы острого гепатита С включают желтуху, усталость, тошноту, жар и мышечные боли. Они появляются через 1-3 месяца после инфицирования вирусом и продолжаются от двух недель до трех месяцев.
Диагностика гепатита С
Диагноз ставится на основании жалоб больного и анамнеза. При подозрении на вирусный гепатит С врач обязательно выясняет, были ли в течение жизни переливания крови, хирургические манипуляции, не употреблял ли пациент инъекционные наркотики, делал ли татуировки и пирсинг, имели ли место незащищенные половые контакты.
Для уточнения диагноза могут понадобиться следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Храп: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Храп – это специфический низкочастотный вибрирующий звук, издаваемый человеком при дыхании во время сна. Он отмечается у 5-10% детей и приблизительно у 30% взрослых. Легкое похрапывание может быть у каждого и не требует лечения. Громкий храп нередко является признаком синдрома обструктивного апноэ сна (СОАС) – многократной кратковременной остановки дыхания.
Когда человек бодрствует, мышцы глотки, мягкого нёба и языка находятся в тонусе, просвет верхних дыхательных путей сохраняется свободным, дыхание - легким и бесшумным. Во время сна мышечный тонус снижается, мышцы мягкого нёба и стенок глотки постепенно расслабляются, немного сужается просвет глотки. Если присутствуют предрасполагающие факторы, приводящие к избыточному расслаблению мышц глотки и/или ее сужению, то при дыхании и прохождении струи воздуха ее стенки начинают вибрировать и создавать характерный звук (храп).
В фазе глубокого сна происходит дальнейшее снижение мышечного тонуса в нижней части носоглотки и ротоглотке (мягкое нёбо, корень языка, надгортанник), что может приводить к полному спадению глотки и развитию острого эпизода удушья.
В результате органы начинают испытывать кислородное голодание, в ответ на это головной мозг восстанавливает контроль над глоточной мускулатурой и дыхательные пути снова открываются. Человек громко всхрапывает и делает несколько глубоких вдохов - в организме восстанавливается нормальное содержание кислорода. За ночь этот цикл может повторяться многократно (до 400–500 остановок дыхания различной продолжительности).
Величина просвета верхних дыхательных путей на уровне глотки зависит:
- от исходного внутреннего диаметра глотки,
- от степени снижения давления в просвете во время вдоха,
- от тонуса глоточных мышц во время сна.
Острый и хронический недостаток кислорода во время сна существенно увеличивает риск артериальной гипертензии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне.
Тяжелая форма апноэ сна у детей ведет к выраженному синдрому дефицита внимания и гиперактивности, к отставанию физического и психического развития.
Разновидности храпа
Врачи выделяют несколько видов храпа в зависимости от тяжести его развития и возможных последствий:
- изолированный, или неосложненный храп:
- эпизодический – может наблюдаться у всех людей во время простуды, а также в результате сильной усталости, употребления алкоголя;
- постоянный – возникает не реже трех раз в неделю;
- отложение жира в стенках глотки у пациентов с ожирением (отложения жира в области мягкого нёба, нёбного язычка, боковых дужек сужают и сдавливают просвет глотки);
- увеличение нёбных миндалин, аденоиды, полипы в носу;
- искривленная носовая перегородка;
- врожденные аномалии верхних отделов дыхательные путей, недоразвитие верхней или нижней челюсти;
- злокачественные или доброкачественные новообразования носоглотки;
- увеличение языка (синдром Дауна, врожденные опухоли, эндокринные нарушения, амилоидоз);
- ринит, протекающий с воспалением и отеком носовых ходов;
- удлиненный небный язычок;
- киста Торнвальда (врожденное кистоподобное образование, расположенное на задней стенке носоглотки);
- деформации лицевого скелета после травмы;
- гипертрофия голосовых связок, гортани, языка при акромегалии др.
Основными причинами храпа и формирования синдрома обструктивного апноэ сна у детей являются аденотонзиллярная гипертрофия аллергического или воспалительного происхождения, ожирение и ринит.
Пациенты с гипотиреозом (снижением функции щитовидной железы) предрасположены к набору массы тела и отекам висцеральных тканей, а также снижению мышечного тонуса. Как результат - склонность к возникновению храпа.
При акромегалии у взрослых отмечается непропорциональный рост отдельных органов, в том числе языка, что приводит к сужению просвета глотки на уровне корня языка и увеличивает риск развития СОАС.
Нервно-мышечные дистрофические процессы (старение, нейромышечные заболевания, боковой амиотрофический склероз) обуславливают нарушение работы мышц, в том числе тех, которые отвечают за поддержание просвета дыхательных путей в открытом состоянии во время сна. Это увеличивает риск спадения стенок глотки и развития синдрома обструктивного апноэ сна.
Алкоголь, наркотики обладают миорелаксирующим действием (расслабляющим действием на мускулатуру), тормозят активность головного мозга и способствуют возникновению храпа.
Курение оказывает отрицательное хроническое раздражающее действие на верхние дыхательные пути – в результате формируется отек тканей, приводя к сужению дыхательных путей и провоцируя нарушение дыхания во сне.
К каким врачам обращаться при храпе
При наличии храпа необходимо обратиться к отоларингологу или сомнологу (специалист, занимающийся проблемами сна). Могут быть рекомендованы консультации и лечение у других специалистов - онколога , диетолога, стоматолога-ортодонта, кардиолога , эндокринолога , невропатолога .Диагностика и обследования при храпе
Полисомнография — это длительный инструментальный метод диагностики нарушений сна, который проводится для оценки функционирования организма в период сна, выявления отклонений активности головного мозга, дыхания, сердечной деятельности и определения причины нарушений сна. На пациента устанавливают около 18 датчиков, которые крепятся на голову, туловище и конечности. Во время сна датчики регистрируют показатели дыхания, насыщение крови кислородом, дыхательные движения грудной клетки и брюшной стенки, положение тела и движения нижних конечностей, электрокардиограмму, электроэнцефалограмму (электрическую активность мозга), электроокулограмму (движения глаз), электромиограмму (тонус подбородочных мышц), храп. Видеокамеры над кроватью фиксируют реакции человека во время сна. Затем врач расшифровывает полученные данные.
Компьютерная сомнография - метод диагностики нарушений дыхания во сне. Прибор размещают на запястье, а два внешних датчика устанавливают на палец (для регистрации насыщения крови кислородом и пульса) и на грудь (для регистрации эпизодов храпа, позиции тела, движения грудной клетки). Результат обрабатывает компьютер.
Кардиореспираторный мониторинг – аппаратный метод регистрации потока воздуха, проходящего через нос и рот, движения грудной клетки и брюшной стенки, храпа, насыщения крови кислородом. Кроме того, снимается электрокардиограмма.
Респираторный мониторинг – аппаратный метод фиксации дыхательного потока, храпа, содержания кислорода в крови, параметров пульса. Прибор крепится на запястье, а идущая от него канюля устанавливается в носу.
Рентгенографию лицевого отдела черепа, компьютерную томографию или МРТ проводят для уточнения особенностей деформаций костей носа, челюстей; определения точной локализации, размера, структуры новообразования: рентген околоносовых пазух, рентген черепа, МРТ головного мозга, КТ головного мозга и черепа, КТ околоносовых пазух.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
Гепатит С – болезнь печени, вызываемая у ребенка или взрослого человека вирусом гепатита С.
Эпидемиология
95 случаев посттрансфузиоиного и парентерального гепатита из 100 в США и Западной Европе вызвано ВГС (вирусом гепатита С). Болезнь возникает часто после переливания крови, содержащей вирус, плазмы, антигемофильного фактора, фибриногена и прочих препаратов крови. Также болезнь может быть вызвана внутривенными вливаниями иммуноглобулиновых препаратов больным детям с иммунодефицитами. Среди острых гепатитов гепатит С является ведущим среди пациентов отделений трансплантации органов, в центрах гемодиализа, в центрах плазмафереза, онкологических стационарах и т. д.
Гепатит С передается исключительно через кровь, вместе с кровью. Потому большой риск заразиться при переливании крови или ее препаратов, если кровь была недостаточно проверена. Риск заражения присутствуют при любых инъекциях или операциях с применением нестерильных инструментов. Гепатит С передается при бытовом контакте при наличии микротравм. Есть вероятность заражения плода от больной матери через плаценту. Младенец может подхватить гепатит С во время рождения или после него, если есть даже небольшие повреждения кожных покровов. Предполагают вероятность передачи ВГС половым путем.
Что провоцирует / Причины Гепатита С у детей:
Вирус гепатита С принадлежит к семейству флавивирусов, его диаметр составляет 22-60 нм. ВГС может быть обнаружен в крови, в экстрактах печени человека или шимпанзе, которые были заражены в процессе экспериментов.
ВГС отличается от других типов гепатита тем, что находится в малых количествах в сыворотке крови заболевшего ребенка. Специфические антитела дают слабый иммунный ответ не вовремя.
Вирус гепатита С можно убить с помощью хлороформа и формалина. Также при повышении температуры среды до 60° С ВГС гибнет за 10 часов. Кипячение позволяет уничтожить ВГС за 2 минуты. Препараты крови для уничтожения вируса стерилизуют ультрафиолетовыми лучами.
Патогенез (что происходит?) во время Гепатита С у детей:
В механизме поражения печеночных клеток при гепатите С ведущую роль играет иммунный цитолиз, реализуемый Т-клеточной цитотоксичностью, направленной против инфицированных гепатоцитов. Исследователи допускают возможность прямого цитопатического воздействия ВГС на клетки печени.
Хронические формы гепатита С могут возникнуть из-за ослабленных способностей мононуклеаров крови к продукции у-интерферона, изменения соотношения иммупорегуляторных субпопуляций Т-хелперов и Т-супрессоров с преобладанием последних и связанного с этим недостаточно эффективного Т-клеточного и гуморального иммунного ответа на действие возбудителя и инфицированных гепатоцитов. Также большую роль в формировании хронических форм гепатита С играет повышенная способность антигена ВГС маскироваться в иммунные комплексы, что приближает это заболевание к иммунокомплексным. Под иммунокомплексными болезнями подразумевают группу заболеваний, которые возникают как следствие отложения иммунных комплексов в разных органах и тканях человека, включая стенки кровеносных сосудов и клубочки почек.
Патоморфология
Не наблюдается строго специфичных изменений в печени при гепатите С. При острой форме гепатита С менее выражено портальное воспаление. Это воспаление клеток печени, окружающих портальную зону. Портальная зона — область, где в ткань печени входят артерия, вена и желчевыводящий проток. Реже случаются очаговые некрозы, более выражен стеатоз (если сравнивать гепатит С с другими формами). Стеатоз печени также известен как жировая инфильтрация печени. Он выражается в накоплении жира в тканях печени.
При хроническом гепатите С усиливается портальная и перипортальная воспалительная реакция с накоплением мононуклеарных элементов. Также может быть выявлен легкий фиброз с тенденцией к септальной пролиферации (разрастание ткани организма путём деления клеток).
В гепатоцитах наблюдаются диффузные дистрофические изменения от легких до тяжелых, включая баллонную дистрофию и некроз.
Хронический процесс в печени может проявляться в морфологической картине сходной с таковой при персистирующем гепатите. Но чаще всего это активный гепатит с относительно редкими мостовидными некрозами и умеренной лимфоидной инфильтрацией.
Симптомы Гепатита С у детей:
Клинические проявления
От 7 до 8 недель длится инкубационный период при гепатите С. Если заражение массивное, срок сокращается до нескольких дней. Если же в организм попало незначительное количество вируса, инкубационный период составит 26 недель. Заболевание имеет плавное, не острое начало. Начинается недомогание, вялость, тошнота, температура тела может повыситься незначительно. В некоторых случаях больные дети жалуются на боли в животе, возможна также рвота. Моча темнеет, и кал становится обесцвеченным через несколько суток. У всех заболевших детей отмечают увеличение печени, а в некоторых случаях и селезенки. У 15-40% больных детей отмечают желтуху, это сравнительно низкий процент.
Если желтухи нет, в таких случаях наиболее ярко проявляются такие симптомы как астенизация, недомогание и увеличение печени. Усилена активность АлАТ и АсАТ в сыворотке крови (в 100% случаев), в части случаев повышено содержание общего билирубина за счет прямой фракции. Редко бывает снижение протромбина, явления диспротеинемии и т. д. От тяжести поражения печени зависят показатели функциональных печеночных проб.
Классификация гепатита С проводится по тем же параметрам, что и у других гепатитов. Болезнь может быть типичной и атипичной. По параметру тяжести гепатит С классифицируют на легкий, среднетяжелый и тяжелый, а также злокачественный. По течению гепатит С делят на острые, затяжные и хронические формы.
Течение
Только в 10-20 случаях из 100 встречается острое течение гепатита С у детей, в остальных случаях заболевание протекает в хронической форме. При переходе в хроническую стадию отмечается гиперферментемия и относительно нормальное общее состояние ребенка. Жалобы отсутствуют. Но печень может быть слегка увеличена и уплотнена. Когда хронический гепатит сформировался, у больных появляется повышенная утомляемость, слабость в теле, диспепсические явления (расстройства пищеварительного тракта). Осмотр позволяет зафиксировать изменения в сосудах, например, телеангиэктазии, пальмарную эритему. Во всех случаях печень увеличена, часто наблюдается увеличение селезенки. Несмотря на малую выраженность клинической симптоматики, патологический процесс в печени морфологически в большинстве случаев соответствует хроническому активному гепатиту, нередко с признаками формирующегося цирроза.
![Гепатит С у детей]()
Диагностика Гепатита С у детей:
Диагностировать ВГС помогает анализ крови, при котором методов ИФА в сыворотке крови находят специфические антитела к структурным и неструктурным белкам вируса. Также метод ПЦР позволяет обнаружить РНК вируса, что дает возможность поставить точный диагноз – гепатит С у детей.
Лечение Гепатита С у детей:
Лечат гепатит С у детей по общим принципам, как и другие виды гепатитов вирусного характера. Больному ребенку показан постельный режим, специальная диета, средства для снятия симптомов. При злокачественных формах болезни врачи назначают прием кортикостероидных гормонов. Больные с хроническими формами гепатита применяют для лечения препараты рекомбинантного интерферона, например, интрон А, виферон, роферон А и прочие – по назначению лечащего врача.
Чтобы снять токсическую нагрузку на печень, проводят энтеросорбционную терапию с помощью таких препаратов как энтеродез или энтеросгель. Для длительной энтеросорбции используют селективный энтеросорбент, который имеет выраженные гидрофобные свойства.
Детям с хроническим вирусным поражением печени (HBV и HCV) прописывают комбинированную терапию с применением препаратов с противирусной активностью с различным механизмом действия. Если ребенок более хронической формой гепатита В, рекомендованы ламивудин и циклоферон или виферон и пиклоферон.
Больным необходима патогенетическая терапия – направленная на механизмы развития заболевания. При хроническом гепатите С применяют урсосан – уреодезоксихолиевую кислоту. Она обладает корригирующим действием на основные звенья патогенеза, предопределяющие хроническое течение инфекции. Урсосан дает иммуномодулирующий, антихолестатический, антиоксидантный, антифибротический эффекты. Препарат применяют в дозе от 10 до 15 мг на кг тела больного ребенка в сутки во время приема интерферонов. Или же проводя монотерапию урсосаном (для лечения применяется лишь 1 препарат). Курс может длиться от 3-6 месяцев до 1 года.
Профилактика Гепатита С у детей:
Основные принципы профилактики совпадают с таковыми при гепатите В. Необходимо применять лишь одноразовые шприцы во избежание попадения зараженной крови в организм здорового ребенка. При проведении любых процедур, включащих инъекции родители должны строго следить за инструментарием (в т.ч. за шприцами), которые использует персонал медицинского заведения. Одноразовыми должны быть системы для инфузий, катетеры.
Следует придерживаться правил стерилизации мединструментария – хирургического, стоматологического и др. Это поможет снизить заболеваемость как гепатитом С, так и гепатитом В.
Чтобы снизить заболеваемость среди реципиентов препаратов кроки, нужно проводить тестирование препаратов крови на анти-HCV и активность трансаминаз. Положительные образцы исключаются.
К каким докторам следует обращаться если у Вас Гепатит С у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гепатита С у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:


