Баланопостит при вирусе папилломы
Обновлено: 18.04.2024
Баланопостит – это патологическое состояние, которое оказывает негативное влияние на пенис, вызывает воспаление крайней плоти и головки полового члена.
По статистике ВОЗ, 11% обращений мужчин к урологу связаны с баланопоститом, данный диагноз составляет почти 50% от всех заболеваний кожи полового члена.
Причины
Заболевание имеет много причин, но наиболее активно способствуют его развитию:
- плохая гигиена,
- суженная уплотнённая крайняя плоть.
Ряд факторов может увеличить риск возникновения заболевания. У людей, имеющих баланопостит, часто выявляется одна из нескольких причин:
Инфекции
одна из наиболее частых причин баланопостита. Хотя сам по себе баланопостит не является венерической патологией, некоторые микроорганизмы, передающиеся половым путём, могут способствовать его возникновению:
- дрожжевые грибки
- хламидия
- гонорея (возбудитель – гонококк)
- простой герпес
- вирус папилломы человека (ВПЧ)
- первичный или вторичный сифилис
- трихомонады.
Дрожжевые грибки
еще одна распространенная причина баланопостита. Кандида - тип грибка, который обычно встречается в небольших количествах в организме человека.
Неинфекционные процессы
также могут увеличить риск баланопостита. Некоторые из этих условий включают:
- хронический баланит (постоянное воспаление крайней плоти)
- экзема
- травмы и несчастные случаи
- раздражение, причиненное путем трения или царапания
- раздражение от воздействия химических веществ
- сахарный диабет (вследствие постоянного раздражения крайней плоти мочой с высоким содержанием глюкозы)
- приём антибиотиков (вызывает дисбаланс микрфолоры, способствует выходу грибков – кандид на первый план в зоне препуциального мешка)
- местные аллергические реакции, в том числе на приём антибиотиков
- псориаз
- реактивный артрит
- суженная уплотнённая крайняя плоть.
Бытовые раздражители могут также привести к баланопоститу. Например, воздействие хлора в бассейне может вызвать раздражение полового члена.
В других случаях баланопостит проявляется через несколько дней после полового акта, может быть результатом трения или использования латексных презервативов.
Исходя из причин, выделяют различные виды баланопостита:
В зависимости от характера заболевания, баланопостит может подразделяться на:
- эрозивный (с небольшими язвочками), как подвид - цирцинарный (с множественными язвочками ярко-красного цвета);
- язвенный – может появиться на фоне лечения стероидами патологий суставов, например, системных заболеваний - образуются большие язвы на крайней плоти и головке пениса;
- фолликулярный – с образованием небольших воспалительных пузырьков;
- ксеротический – когда хроническая форма воспаления крайней плоти приводит к её огрублению и уплотнению;
- вялотекущий - термин применим к хроническому медленному течению баланопостита без выраженных симптомов;
- рецидивирующий – когда на фоне хронического течения происходит всплеск обострения заболевания, плохо поддающегося лечению.
Также, в зависимости от стадии заболевания, различают:
- катаральный баланопостит (лёгкое воспаление головки и крайней плоти);
- гнойный (более серьёзное воспаление с образованием гноя);
- гангренозный (критическая стадия, чреватая заражением крови и всего организма).
Симптомы острой и хронической формы
Признаки баланопостита появляются около головки полового члена и крайней плоти, могут варьироваться от легких до тяжелых.
Проявления баланопостита способны затруднять мочеиспускание и половой акт.
Общие симптомы включают:
Симптомы хронической формы
При хроническом течении баланопостита, симптомы будут выглядеть следующим образом:
- умеренная отечность головки полового члена;
- постоянно возобновляющийся налет на головке;
- дискомфортные ощущения;
- покраснение и раздражение головки пениса, крайней плоти, периодически проходящие.
В поздних стадиях хронического баланопостита или при развитии острого процесса могут возникать такие явления как:
- отёк и болезненность полового члена;
- покраснение;
- мутная моча с примесью гнойного отделяемого;
- выделение гноя из-под крайней плоти, в некоторых случаях - крови;
- повышение температуры тела.
В крайне запущенных случаях баланопостита, возможен переход заболевания в некротическую форму – гангрену, что проявляется:
- образованием язв в области крайней плоти и головки пениса;
- почернением крайней плоти и головки (образованием собственно некротической ткани);
- нарастанием болей и гипертермии до 39С и выше;
- признаками отравления продуктами распада некроза: мышечной слабостью, жаждой, снижением артериального давления, нарушением сознания.
Сочетание симптомов обычно зависит от причины баланопостита. Например, процесс, вызванный дрожжевой инфекцией, может включать такие симптомы, как зуд, жжение и белое пятно вокруг головки пениса и крайней плоти.
С чем можно спутать баланопостит
Дифференциальную диагностику следует проводить со следующими заболеваниями:
Фимоз, баланит и баланопостит
Говоря о баланопостите, часто путают его с двумя похожими заболеваниями: фимозом и баланитом. Все три патологии, так или иначе, влияют на пенис. Однако, каждое патологическое состояние влияет на различную его часть.
- Фимоз (N 47 по МКБ-10) - состояние, которое затрудняет извлечение головки полового члена в результате сужения крайней плоти.
- Баланит (N 48.6 по МКБ-10) – это воспаление головки полового члена.
- Баланопостит (N 48.1 МКБ -10) - воспаление, как головки полового члена, так и крайней плоти.
Фимоз может возникать наряду с баланитом или баланопоститом. Во многих случаях, он является как симптомом, так и причиной. Например, наличие фимоза провоцирует раздражение головки пениса и крайней плоти. Как только это раздражение происходит, такие явления как боль и отёк могут затруднять выход головки из листков крайней плоти.
Какой врач лечит
Если вы испытываете раздражение вокруг головки пениса или крайней плоти, следует обратиться к врачу, который специализируется на урологии (уролог) или на кожных заболеваниях (дерматолог-венеролог).
Вряд ли патология пройдёт без специального лечения, хотя в редких случаях это возможно. Вероятнее всего, без лечения лёгкая катаральная стадия перейдёт либо в хроническую форму, либо в гнойную, а затем в опасную гангрену.
Лечение баланопостита
Баланопостит достаточно неплохо поддается терапии, при условии, что лечебные мероприятия предприняты вовремя.
Лечащий врач начнёт с того, что спросит вас о симптомах и осмотрит ваш половой член. Медики могут взять мазок с головки пениса, крайней плоти для исследования под микроскопом или для посева на микроорганизмы. Возможно определение чувствительности высеянного микроорганизма к конкретным антибактериальным средствам.
В зависимости от симптомов, могут потребоваться различные анализы, такие как анализ крови общий, на сахар, ВИЧ, сифилис, анализ мочи, биопсия крайней плоти (взятия кусочка ткани на микроскопическое исследование).
Лечение баланопостита заключается в:
- наружных промываниях,
- ванночках и примочках,
- приёме антибактериальных средств
- введении антибиотиков внутримышечно и/или внутривенно.
Адресное (в зависимости от чувствительности по результатам посева) применение антибиотиков даёт лучший результат, чем эмпирическое (слепое) их использование.
При аллергических и аутоиммунных формах назначают антигистаминные препараты и гормоны – глюкокортикоиды.
Различные мази при лечении баланопостита, в основном, скомпрометировали себя, так как в 60 % случаев возникают нежелательные реакции на мазевую основу.
При вирусных инфекциях могут потребоваться противовирусные и иммунные препараты.
Из антисептиков для наружного эмпирического применения (в виде ванночек, промываний, обёртываний) хорошо себя зарекомендовали растворы
- хлоргексидина биглюконата 0,05 % ,
- мирамистина,
- фурацилина,
- слабый раствор марганцовки.
Нежелательно применять раствор перекиси водорода, ввиду её значительно агрессивности для нежной кожи крайней плоти. Неплохо, в сочетании с химическими растворами, действуют водные травяные настои ромашки, череды, чистотела, шалфея, коры дуба, которые не так раздражают кожу и способствуют восстановление нормальной микрофлоры препуциального мешка.
Срок такой терапии в среднем может составлять от одной до двух недель.
Так, в отношении таких возбудителей как стафилококк и стрептококк эффективны антибиотики группы синтетических пенициллинов.
При грибковом поражении действенны специальные антигрибковые крема: Клотримазол, Миконазол и Эконазол, добавляют таблеточные препараты – дифлюкан ( флуконазол).
При выявлении вируса простого герпеса в курс терапии назначают Ацикловир, Валацикловир.
Важно! Половые партнёры также подлежат лечению и обследованию.
Лечение баланита и баланопостита, в основном, не отличается, так как части органа, поражаемые этими процессами, находятся в тесном соприкосновении. В хронических, трудноизлечимых случаях с частыми рецидивами, а также при осложнениях острого процесса, проводится хирургическое лечение.
Операция при баланопостите
Оперативное лечение баланопостита заключается в круговом иссечении крайней плоти (обрезании).
Показаниями к оперативному вмешательству является
- неэффективность консервативной терапии,
- частые рецидивы заболевания,
- сочетания баланопостита с фимозом и избыточной крайней плотью.
Как проходит операция
Период реабилитации – 2-3 недели. На этот период исключаются занятия сексом, купания в пресной и морской воде, бани и сауны, приём алкоголя и острой пищи.
Профилактика баланопостита
В профилактике огромное значение имеет гигиена препуциального мешка, головки полового члена.
Своевременное лечение инфекций, передающихся половым путём.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
ВПЧ у мужчин встречается примерно с той же частотой, что и у женщин.
Ошибочно полагать, будто представительницы прекрасного пола по каким-либо причинам заражаются патогеном чаще.
Заражение происходит с одинаковой частотой, просто симптомы болезни чаще развиваются у женщин.

Больные, оказываясь на приеме у дерматолога, задаются вопросом о том, что это за болезнь – ВПЧ, и в чем ее особенности.
Как проявляется недуг, и как избавиться от него?
Что это за болезнь
ВПЧ – широко принятая в обращение аббревиатура, под которой скрывается вирус папилломы человека.
Заболевание легко передается от больного пациента к здоровому.
Отличается возможностью в течение длительного времени существовать в организме, ничем о себе не напоминая.
Собственно, последний факт и является основной особенностью вируса.
Он может жить в теле человека годами, а тот даже не будет подозревать о том, что он заражен.
Оказавшись в организме при определенном стечении обстоятельств вирус начинает негативно влиять на процессы деления клеток.
В результате на кожном покрове и слизистых оболочках появляются небольшие новообразования.
В большинстве своем они носят доброкачественный характер.
Врачи заостряют внимание пациентов на том, что наибольшую опасность представляют патологические образования, расположенные на внутренних органах.
Вирус передается достаточно легко.
Этим объясняется его широкая распространенность в популяции людей.
Некоторые разновидности патогена обладают онкогенной активностью, однако есть она не у всех штаммов.
Если заражение произошло, пациенту рекомендуется взять заболевание под контроль.
Сегодня полностью избавиться от болезни, к сожалению, невозможно, однако можно эффективно взять ее под контроль.
Для этого достаточно соблюдать рекомендации врача относительно терапии патогена.
Стоит помнить о том, что наличие в организме даже онкогенных штаммов – это ни в коем случае не приговор и не повод для того, чтобы отчаиваться.
В конце концов, существуют эффективные способы контроля заболевания, которые в том числе помогают и предотвратить развитие онкологии.
Варианты заражения
Вирус папилломы человека у пациентов закономерно ассоциируется с заболеваниями, передающимися половым путем.

В этом нет ничего удивительного.
Ведь основной путь распространения вируса – половой.
При половом варианте передачи патоген находится в сперме у мужчин, в вагинальных выделениях у женщин.
Естественно, если игнорировать базовые рекомендации по защищенному сексу, заразиться оказывается довольно легко.
Достаточно единичного полового контакта.
Врачи особое внимание акцентируют на том, что патоген может распространяться не только при классических сексуальных контактах.
Заражение может произойти также в том случае, если партнеры практикую незащищенные анальные или оральные контакты.
Ведь поражать микроорганизм способен не только слизистые половых путей, но и слизистые ротоглотки, ануса.
Однако передаваться от человека к человеку ВПЧ может не только половым путем.
Мужчина легко может заразиться контактно-бытовым способом.
Это происходит в том случае, если используются общие мочалки, полотенца, зубные щетки и другие предметы гигиены, которые в норме должны быть исключительно индивидуальными.
Микроорганизм неплохо выживает в окружающей среде, а потому контактно-бытовое распространение не исключено.
ВПЧ также может передаваться от матери к ребенку во время родов.
Вероятность проникновения вируса трансплацентарно минимальна.
А вот прохождение по инфицированным родовым путям неминуемо занесет инфекцию в детский организм.
Причем заразиться так может не только маленькая девочка, но и мальчик.
Разновидности
Доктора разработали несколько классификаций вируса, которые помогают ориентироваться во всем его многообразии.
На сегодняшний день известно более 100 штаммов, отличающихся друг от друга онкогенностью и рядом других показателей.

Классификация ВПЧ облегчает доктору работу.
В первую очередь вирусы делятся на группы:
- низкого риска, провоцирующие патологические перерождения тканей в исключительных случаях
- среднего риска, способные при определенных обстоятельствах привести к развитию онкологических процессов
- высокого риска, отличающиеся способность вызывать онкологию в значительном числе случаев
ВПЧ 18 у мужчин наравне с 18 штаммом представляют наибольшую онкологическую опасность, являясь причиной опухолей в 85% случаев.
Помимо риска онкогенности принято классифицировать заболевание, опираясь на выраженность симптомов.
Различают:
- латентную форму, характеризующуюся нахождением вируса в организме, но отсутствием симптомов его проявления
- субклиническую форму, для которой характерны смазанные симптомы
- клиническую форму с типичной симптоматикой, отличающуюся способностью сильно снижать качество жизни пациента
Чаще всего в медицинской практике встречается латентная форма заболевания.
Яркие клинические симптомы – это в большинстве случаев следствие обострения заболевания, спровоцированное воздействием внешних факторов.
Причины обострения вируса в организме
Вирус папилломы человека – патоген, на который иммунная система реагирует очень специфично.
После первого попадания в организм вирус проявляет себя ярко в исключительных случаях.
Как отмечают врачи, чтобы патоген проснулся, необходимо воздействие на организм ряда негативных факторов.
Среди них могут выступать:
- воздействие слишком низких или, напротив, слишком высоких температур
- влияние на организм других инфекций как полового, так и неполового типа
- ослабление организма под воздействием хронических заболеваний в декомпенсированной стадии
- нехватка витаминов и минералов, необходимых для активной работы иммунной системы
- снижение иммунитета из-за недостатка некоторых гормонов
- частое воздействие стрессов, активное психоэмоциональное давление на человека и др.

Все эти факторы негативно сказывается на иммунной защите организма.
Как следствие, иммунитет падает и не может больше сдерживать патоген, находящийся в организме.
Вирус начинает активно размножаться, давая яркую клиническую симптоматику.
Среди всех папилломавирусов (а их известно более 100 типов), одним из наиболее опасных считается вирус папилломы человека 16 типа – ВПЧ 16.
Относительно этого возбудителя доказана очень высокая онкогенность.
То есть способность провоцировать злокачественные процессы у мужчин и у женщин.
Огромной проблемой является отсутствие специфических симптомов, позволяющих идентифицировать ВПЧ 16 инфекцию в ранней стадии, до формирования рака.
Поэтому основное внимание необходимо уделять профилактике заражения.
Если папилломы уже появились – необходимо детальное обследование и выработка индивидуальной тактики лечения новообразования.
ВПЧ: общая характеристика возбудителя
Среди более, чем 100 типов ВПЧ, половые органы поражают около 40.
- встраивают свой геном в ядро эпителиальных клеток
- в результате те начинают неконтролируемое размножение
- на пораженных участках кожи и слизистых оболочек мочеполовой системы появляются доброкачественные (изначально) новообразования – папилломы, кондиломы
- синтез новых копий вирусов и выход их в межклеточное пространство не отмечается
Но потом, спустя несколько лет от первых проявлений ВПЧ, некоторые доброкачественные образования трансформируются в злокачественные процессы.
Благодаря развитию молекулярных методик, во многих опухолях мужской мочеполовой системы медики стали обнаруживать ДНК ВПЧ 16 типа.
В связи с этим, возбудителя отнесли к папилломавирусам высокого онкогенного риска.
Считается, что папилломавирус 16 отвечает за развитие таких заболеваний у мужчин:
- 38% всех случаев рака члена
- 80% всех случаев анального рака
- до 40% случаев рака мошонки
Ситуация усугубляется тем, что никто не знает точной распространенности ВПЧ типа 16 среди представителей сильного пола.
Пути заражения ВПЧ 16
Можно утверждать, что наибольшее число заразившихся приходится на возрастную группу 17-38 лет.
Это связано с особенностями передачи инфекции.
Как и любые другие папилломавирусы, ВПЧ 16 передается при непосредственном телесном контакте.

Для мужчины, такие ситуации наиболее характерны в возрасте половой зрелости:
- Незащищенный секс, при локализации папилломавирусной инфекции у партнерши на слизистой влагалища или на шейке матки.
- Телесные ласки – петтинг, некинг.
- Менее актуальными путями заражения является пользование предметами гигиены – мочалка, полотенце.
Пессимизма добавляет то, что эпителиальные клетки человеческого организма обладают слабой стойкостью к инфицированию ВПЧ.
Так, вероятность заразиться при первом же контакте условно считается равной 80%.
Так что для многих мужчин даже однократный секс с зараженной партнершей (или партнером) может повлечь неприятные последствия.
Особенно, если при контакте были повреждения и микротравмы эпителия половых органов.
Клинические проявления и симптомы
Первые признаки заражения ВПЧ 16 типа у мужчин ничем особенным не выделяются.
Инкубационный период составляет от 30 дней до 2 лет, хотя периодически встречаются упоминания о 10 годах.
Такие большие сроки скорее всего связаны с латентным течением инфекции.
Когда только через 10 лет от момента заражения мужчина обращает внимание, что у него что-то не в порядке с кожей половых органов или в паху.
Первые заметные глазу симптомы, так называемая – визуальная форма ВПЧ инфекции:
- на коже крайней плоти, венечной борозде или на головке появляется небольшое образование – папиллома
- очаги чаще единичные, размер – от 1 мм в поперечнике
- образования безболезненные
- приподняты над поверхностью окружающих тканей
- окраска – телесная или красноватая
- поверхность гладкая
Несколько иначе выглядят поражения ВПЧ на мошонке.
Там они больше похожи на типичную бородавку с жесткой поверхностью.
Папилломы и кондиломы медленно растут, практически не причиняя дискомфорта.
Процесс может быть локализован в области меатуса или в ладьевидной ямке (конечная часть мочеиспускательного канала).
Тогда достаточно рано появляются расстройства мочеиспускания, эякуляции – папиллома просто перекрывает путь оттока моче и сперме.
С течением времени образования растут, увеличивается их размер и количество.
Учитывая локализацию, на них может присоединяться вторичная флора с формированием типичного воспаления.
Момент, когда пропадают симптомы доброкачественности и опухоль озлокачествляется, заметить очень сложно.

Следует обращать внимание на такие признаки:
- начало бурного роста, когда поперечник очага заметно увеличивается в течение нескольких недель
- появление чешуек, шелушения на изначально гладкой поверхности папилломы
- формирование язв по диаметру первичного очага
- кровотечения
Для ВПЧ 16 типа такая картина всегда указывает на перерождение в рак, чаще всего – плоскоклеточный с ороговеванием или без.
Если мужчина проигнорирует ранние признаки, то через несколько месяцев или даже недель присоединяются симптомы прогрессирующей опухоли.
Увеличиваются паховые лимфоузлы, в месте опухоли разрушаются ткани, присоединяется инфекция.
Повторимся: на ранних стадиях, когда образование доброкачественное, ни по одному визуальному признаку нельзя сказать, что его причиной стало заражение ВПЧ именно 16 типа.
Мужчине необходима помощь, пока не случилось страшное.
Так что же делать при появлении любых новообразований на члене – головке, стволе или крайней плоти, на мошонке, в области заднепроходного отверстия или просто на коже паха?
Нужно обратиться к опытному и квалифицированному врачу дерматологу или венерологу для дообследования.
Диагностические мероприятия
Раннее выявление факта заражения ВПЧ 16 типа возможно только с использованием молекулярной диагностики.
Она позволяет установить уникальные последовательности ДНК, присущие только искомым папилломавирусам.
Для этого используется три вида методик:
- неамплификационные
- амплификационнные (ПЦР)
- сигнальные амплификационные (система гибридной ловушки – Digene Hybrid Capture System II)
Анализы первого типа в практической медицине не используются из-за высокой стоимости и сложности постановки.
Амплификационные методы, среди которых наиболее изучена ПЦР, применяются достаточно широко и хорошо изучены.

Позволяют установить факт заражения именно ВПЧ 16.
Выявляют вирусы других типов (заразиться несколькими представителями папилломмавирусов одновременно вполне реально).
Методика ПЦР в реальном времени еще и устанавливает концентрацию ДНК онкогенных вирусов.
Такой показатель имеет важно прогностическое значение в динамике.
Изначально большие цифры на начало лечения должны постепенно падать под влиянием специальной терапии.
И полностью исчезнуть после любого деструктивного лечения, хирургического вмешательства.
Если же концентрация вирусной ДНК в диагностическом материале изначально невысока, то врач может порекомендовать выжидательную тактику.
Иногда есть 20% вероятность, что ВПЧ 16 типа с низкой концентрацией ДНК самопроизвольно элиминируется из очага.
Digene (или Дайджин-тест) от ПЦР отличаются беспрецедентной точностью и высокой скоростью проведения исследования (в течение одного дня).
Также Дайджин позволяет провести количественный анализ (подсчитать концентрацию) вирусной ДНК.
От внедрения этой методики в широкую клиническую практику удерживает только заметная стоимость исследований.
Для проведения таких достаточно сложных и высокотехнологических анализов, мужчине следует обращаться к врачам, имеющим доступ к современным лабораторным центрам.
Применение онкоцитологии, – самого известного способа диагностики опухолевых процессов, является оправданным только для выработки тактики лечения мужчины.
Метод позволяет установить, состоялось ли перерождение клеток образования в злокачественный процесс или папиллома еще остается доброкачественной.
Эта информация, предоставляемая онкоцитологическим исследованием образца тканей из подозрительного очага, является определяющей для разработки тактики лечения.
Иммунограмма в классическом ее понятии, для диагностики ВПЧ инфекции 16 типа у мужчин представляет небольшую ценность.
С ее помощью можно только установить примерный срок заражения – по типам выявленных иммуноглобулинов.
IgA и IgM обнаруживаются при недавнем инфицировании, а IgG – когда давность заражения составляет несколько месяцев.
Лечебные мероприятия
Учитывая высокий риск развития злокачественной опухоли на месте поражения ВПЧ 16, лечить нужно всех мужчин с подтвержденным диагнозом.

Независимо от концентрации возбудителей.
Особенно, если образование достаточно крупное и/или расположено в области уретры, мешает мочиться.
Исключение – когда при небольших папилломах обнаруживаются малые концентрации вирусной ДНК.
Это дает определенный шанс на самостоятельное выздоровление.
Притом необходимо обеспечить регулярный контроль за состоянием папилломы.
Но и здесь, по индивидуальным показаниям, врач может рекомендовать все-таки пролечиться.
Общих подходов три:
- удаление внешних проявлений инфекции – вместе с пораженными клетками убираются и вирусы
- консервативное лечение – применение разного вида лекарств и препаратов, как местного действия, так и системного
- комбинированный подход – сбалансированное сочетание хирургической и консервативной составляющей
Как правило, наилучший эффект достигается при использовании третьего подхода.
Поэтому мужчине лучшее сразу настроиться, что лечиться придется минимум в двух учреждениях.
Хирургического профиля для этапа удаления папилломы и терапевтического – для закрепления достигнутых результатов.
Также необходимо будет периодически обследоваться, чтоб убедиться в эффективности лечения или обнаружить ранние признаки рецидива.
Все – в амбулаторном режиме, без лишних затрат времени и денег.
Хирургическое лечение
Еще до недавнего времени, считалось, что только удаление пораженного очага может гарантировать полную элиминацию ДНК вируса 16 типа из организма мужчины.
В связи с этим, было разработано много разных способов удаления внешних проявлений инфекции – папиллом:
-
жидким азотом
- выжигание током высокой частоты
- лазерная вапоризация
- простое иссечение скальпелем
У каждого из таких методов есть свои плюсы и минусы.
Но в отношении лечения ВПЧ 16 наиболее эффективным остается все же скальпель.
Кроме того, если по результатам обследования подтверждается этот тип вируса, то после удаления папилломы необходимо сделать онкоцитологическое исследование иссеченных тканей.
Предоставить такой диагностический материал способно только традиционное хирургическое вмешательство.
Разумеется, чем раньше обратиться за помощью, тем меньшие объемы удаления потребуются.
Консервативное лечение
Единственно, на что можно рассчитывать – это прекратить размножение и заражение новых клеток.
А уже сформированные очаги позволит убрать любой вариант с деструкцией или удалением внешних проявлений ВПЧ.
Спектр доступных лекарств сейчас достаточно широк.
По механизму действия, их разделяют на несколько категорий:
Достичь максимального эффекта можно, если комбинировать эти лекарства, применять их в одной сбалансированной схеме.
Такие назначения, как правило, делает врач инфекционист или квалифицированный дерматолог.
Тот же доктор определяет длительность лечения, когда и какие препараты подключать, а когда – отменять.
Так, при малейшем подозрении на развитие злокачественного процесса, от иммунологических препаратов необходимо отказаться до выяснения деталей случая.
Очень важен опыт медика.
Так как большинство лекарств обладают рядом побочных эффектов.
Наиболее часто встречается аллергия на лекарственный компонент или одно из вспомогательных веществ.
Особое внимание требуется пациентам при сопутствующей ВИЧ-инфекции.
Серьезные иммунные расстройства не позволяют опираться на иммунограмму как метод оценки эффективности лечения.
Также такие мужчины, абсолютно все, нуждаются в назначении антиретровирусной терапии.
Иначе прогрессирование ВПЧ 16 остановить будет очень сложно.
Грамотно подобранная и сбалансированная схема лечения позволяет достичь выздоровления более чем 80% мужчин.
Если они обратились за помощью на доброкачественной стадии.
Контроль эффективности лечения
После удаления очага с кожи члена или мошонки и закрепления результатов консервативным методом, мужчине необходимо наблюдаться еще некоторое время у лечащего врача.
В течение нескольких месяцев проводятся повторные анализы для контроля эффективности лечения:
- иммунограмма, в которой должны постепенно падать концентрации специфических иммуноглобулинов
- ПЦР или Дайджин с подсчетом концентрации ДНК ВПЧ с обработанных участков тела

Такие контрольные исследования, по аналогии с мазками из гинекологии, необходимы.
Их задача - подтверждение полного выздоровления и снятия риска развития онкологии, вызванной ВПЧ 16 типа.
Рецидива следует ждать при сохранении высоких титров антител к вирусу в крови мужчины.
Даже если анализы с кожи и слизистых оказываются негативными.
Если там их иммунная система не элиминирует, то спустя несколько месяцев или даже лет, папиллома начнет расти снова.
Или разовьется онкологический процесс.
Чтоб предотвратить неудачи, необходимо очень ответственно отнестись к назначениям врачей во время первого курса.
И если контрольные анализы не дают гарантии полного выздоровления, то лучше пройти повторное лечение.
До того момента, когда опухоль сформируется и станет визуально диагностируемой.
Это послужит идеальной профилактикой онкологических осложнений, вызываемых у мужчин ВПЧ 16 типа.
Если игнорировать ВПЧ 16 у мужчин: осложнения
Если мужчина проигнорирует изначально доброкачественный процесс, вызванный ВПЧ 16, то последствия ожидаются очень серьезные.
Онкология – с ней лучше не шутить.
Поверхность папилломы начинает шелушиться (на коже) или трансформируется в язву (на коже и на слизистых).
Процесс начинает активно увеличиваться в размерах.
Переходит на прилежащие участки члена, мошонки, прорастает органы вглубь, начинает кровить.
Уже на этом этапе становится болезненной или невозможной эрекция, эякуляция, а значит – и зачатие, и беременность.
В течение первых 3-6 месяцев, у 50% мужчин метастазами поражаются регионарные лимфатические узлы.
Спустя 10-12 месяцев, есть почти 100% гарантия, что метастазирование произойдет и в другие органы таза.
Если вовремя отреагировать, то начальные стадии плоскоклеточного рака можно устранить с высокой эффективностью.
Только объемы хирургического вмешательства потребуются намного более обширные, чем при удалении еще доброкачественной папилломы.
Это удаление полового члена, кастрация, тазовая лимфаденэктомия и другие.
Химиотерапия также уже будет другая, придется использовать препараты с очень выраженными побочными реакциями.
Естественно, здесь уже потребуется лечение у онколога, в хирургическом стационаре.
Профилактика заражения
Наиболее правильным и эффективным способом уберечь себя от заражения, остается профилактика инфекции.
В отношении ВПЧ любого типа, в том числе и 16, гарантию может дать только полное воздержание.
Но мужчинам такое поведение не свойственно.
Поэтому для профилактики инфицирования при половых контактах, следует всегда пользоваться презервативами.
Вспомним, что у многих женщин поражения ВПЧ локализуются на шейке матки или на слизистой влагалища.
Альтернатива – специфическая профилактика от заражения ВПЧ путем вакцинации.
Создать вакцину от всех папилломавирусов невозможно (пока).
В дерматовенерологической практике используются бивалентные (против ВПЧ типов 16 и 18 – Cervarix®) и квадривалентные (против типов 6, 11, 16 и 18 – Gardasil®/Silgard®) вакцины.
В их состав входят белки оболочки вирусов, без фрагментов ДНК.
Вакцина вводится внутримышечно, причем даже факт ВИЧ-инфекции не является противопоказанием.
На текущий момент, сроки клинических наблюдений за эффективностью вакцин от ВПЧ составляют около 10 лет.
Американская служба FDA называет их 100% эффективными в плане защиты здорового мужчины от заражения при сексе с зараженным половым партнером.
Что касается тех людей, у которых ВПЧ уже обнаружены, то вакцинация должна становиться завершающим этапом после хирургического и курса консервативного лечения.
Такой подход еще в несколько раз снижает риск рецидива.
При появлении признаков ВПЧ обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
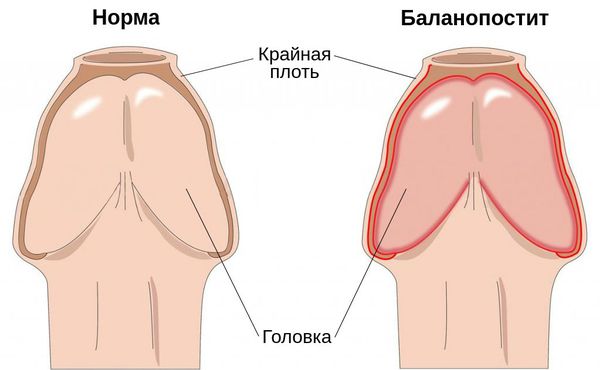
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
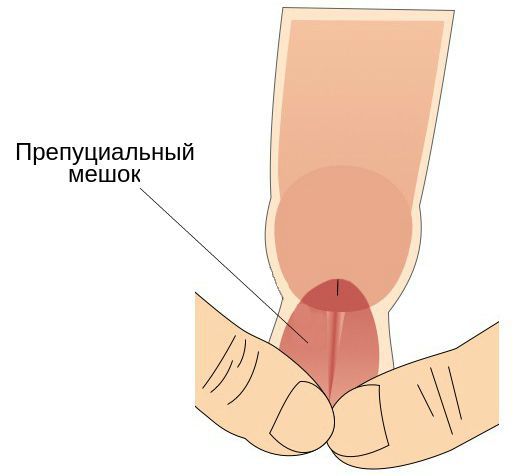
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
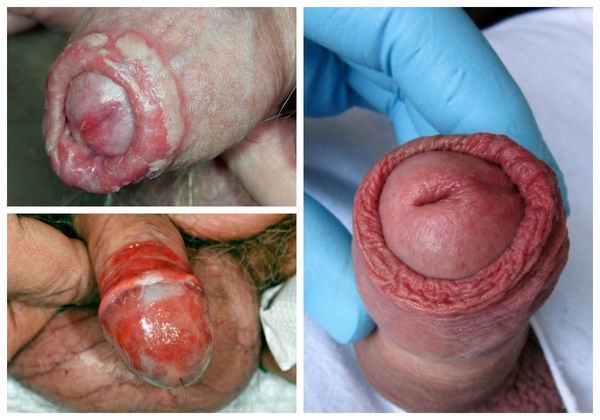
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
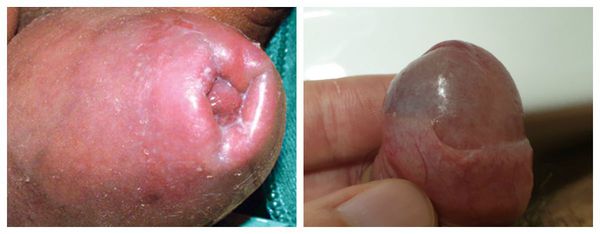
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
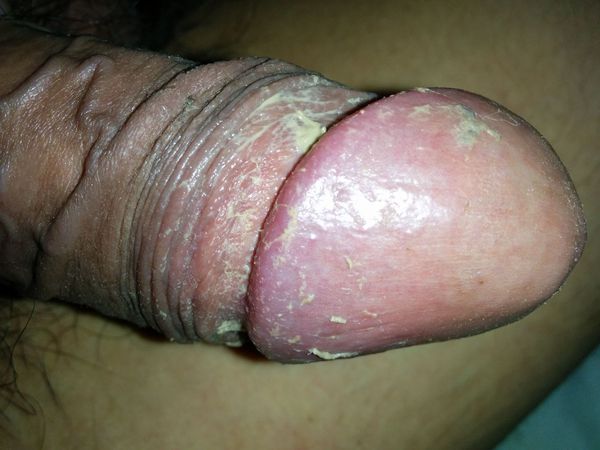
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
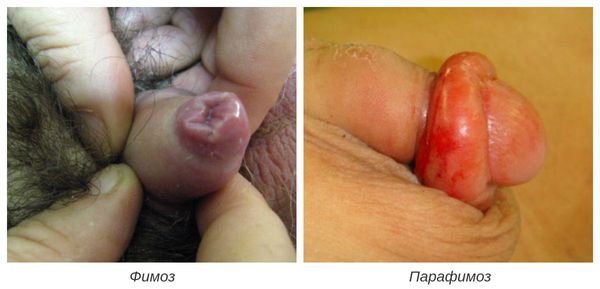
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
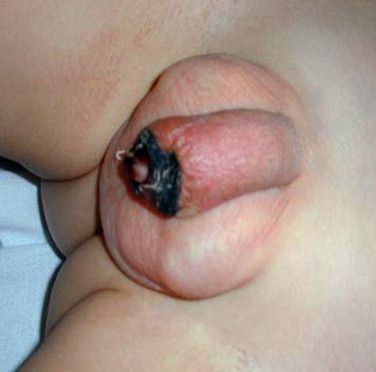
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
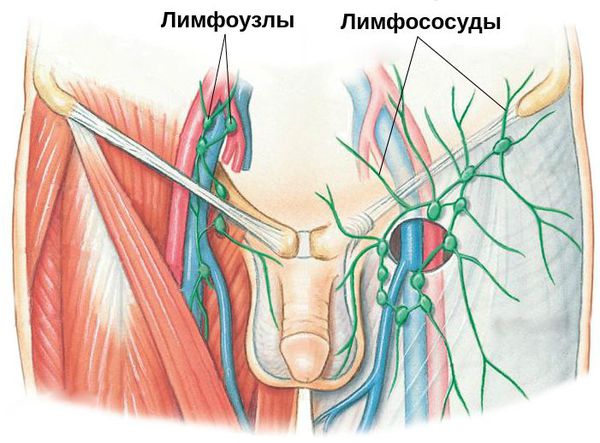
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
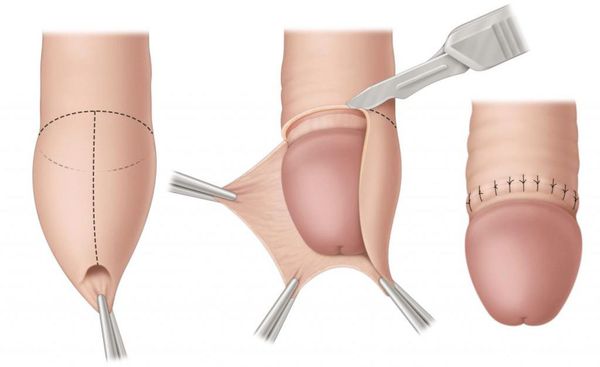
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также:

