Боль в плечевом суставе при гриппе
Обновлено: 25.04.2024
Даже слабая боль в руке приносит дискомфорт и беспокойство. А если болит ведущая рука — неприятностей ещё больше. Когда боли в плечевом суставе настолько сильны, что руки не могут комфортно двигаться, нужно срочно начать лечение. Но к кому идти и что проверять в первую очередь? Давайте обо всём по порядку.
Почему может болеть плечо?
Основные факторы, которые провоцируют дискомфорт в плече, это:
- Недолеченные травмы сустава. Повреждённое сухожилие или хрящ продолжает испытывать нагрузку, что ведёт к ещё большим разрушениям ткани;
- Долгая тяжёлая нагрузка на одну сторону. Из-за постоянного напряжения может начаться воспаление в сухожилии;
- Неправильная осанка. Искривляется позвоночник, могут деформироваться позвонки и соединение плеча, в запущенных случаях начинаются воспаления нервных волокон;
- Малоподвижный образ жизни. Ухудшается кровообращение вокруг сустава, что может привести к разрушениям входящим в него хрящей.
Из-за них неприятные ощущения могут появиться даже у здорового человека. Однако, боль могут вызвать не только механические повреждения, но и инфекции, воспаления и опухоли. Боль в плечевых суставах часто свидетельствует о следующих заболеваниях:
| Остеохондроз шейного отдела | Из-за патологически изменённого позвоночника пережимаются и нарушают свою работу нервы |
| Артрит | Воспаление само по себе приносит боль, а в случае сустава ещё и ограничивает подвижность |
| Артроз | Из-за разрушения хряща нарушается строение сустава, что приводит к воспалениям и боли при движении |
| Тендинит | Патологическое состояние, при котором воспаляются сухожилия и другие мягкотканные структуры, окружающие плечевой сустав |
| Капсулит | На воспалённый участок суставной капсулы идёт постоянное воздействие сухожилий и костей |
| Неврит плечевого нерва | Воспаление в нерве вызывает острую боль и нарушает чувствительность руки |
| Бурсит | Воспаления вокруг сустава вызывают неприятные ощущения при движении. Чаще всего поражается синовиальная сумка. Она выполняет важную функцию: защищает мышцы и суставной хрящ от повреждения при неправильной нагрузке или перегрузках. Длительное раздражение синовиальных сумок приводит к их воспалению |
| Опухоли | Новообразования ограничивают подвижность, воспаление распространяется на соседние участки и требуют ранней диагностики |
| Наследственные патологии | Множество врождённых заболеваний (например, аутоимунные процессы или гипермобильность суставов) приводят к разрушению хрящей, воспалению суставов и, как следствие, острой боли |
| Инфекционные заболевания | Опасные микроорганизмы через кровь попадают в сустав, где провоцируют воспаление и нагноение, особенно в случае травм |
Симптомы возможных заболеваний
Травмы — ушибы, переломы — определить проще всего. Кроме того, что им предшествует повреждение (например, падение), у них достаточно характерная боль: резкая, усиливающаяся при движении. В случае перелома рука вовсе теряет способность двигаться.
При остеохондрозе боль сначала ноющая и слабая, но при отсутствии лечения — усилится. Она может распространиться на всю руку, начнётся онемение и покалывание пальцев.
Артрит — это воспаление сустава. Часто он наблюдается на обоих плечах одновременно, но может развиться и с одной стороны. Больной участок отекает, становится малоподвижным. Боль резкая, почти нестерпимая.
Артроз обычно наблюдается у пожилых людей. Разрушается хрящ, что приводит к нарушению строения всего сустава, воспалению синовиальной жидкости и ослаблению связок. Боли в плечевом суставе усиливаются при поднятии тяжестей или активном движении. Также больной чувствует дискомфорт при давлении на ключицу или лопатку.
Тендинит — воспаление сухожилий — возникает при чрезмерной нагрузке на конечность. Например, при постоянных занятиях спортом. Боль может быть как ноющая, так и резкая. Главный признак — внезапность каждого приступа. Также снижается подвижность руки.
Воспаление капсулы сустава — капсулит — очень редкое заболевание. При нём сильная ноющая боль ощущается не только в плече, но и в шее и верхней части спины. Ощущения настолько острые, что руку невозможно поднять или завести назад.
При неврите плечевого нерва больной испытывает острую внезапную боль, которая проходит через всё плечо. Его можно спутать с артритом или тендинитом, однако сами суставы при этом полностью здоровы: проблема именно в воспалённом нерве.
Постоянная боль, которая не проходит в течение нескольких недель — признак бурсита. Это воспаление околосуставной сумки — опасный процесс, который без лечения может перейти в хроническую форму.
При инфекциях боли напоминают артрит: начинает воспаляться и разрушаться сустав. И не стоит забывать, что в плечо может отдавать боль от внутренних органов: при ишемической болезни сердца, панкреатите, воспалении лёгких.
Диагностика. Кто поможет избавить от боли в плечевом суставе?
Зависит это в первую очередь от причины болезни. Если вы ушибли или вывихнули плечо, обратитесь к травматологу. Неврит и остеохондроз диагностирует и лечит невролог. Проблемы с суставами и сухожилиями — артрит, тендинит, артроз — лечат хирург и ревматолог.
Ну а если вас беспокоит не только боль в плече, но и общее ухудшение состояния, посетите:
- терапевта — он определит круг специалистов, к которым стоит обратиться в первую очередь. Это позволит провести диагностику быстрее;
- онколога — причиной боли может быть злокачественное новообразование;
- кардиолога — в случае болезней сердца;
- гастроэнтеролога — если в плечо переходит боль от желудочно-кишечного тракта.
Скорее всего, придётся пройти нескольких врачей, чтобы точно установить диагноз. При этом, в зависимости от заболевания, вам могут назначить:
- рентген сустава или всей руки, ,
- Рентген или МРТ позвоночника,
- УЗИ сустава,
- общий анализ крови, ЭКГ и др. (определит терапевт).
Если с суставом всё в порядке, а плечо болит из-за патологий, то вас, в зависимости от причины, направят на:
- ЭКГ,
- гастроскопию,
- флюорографию,
- анализы крови на половые инфекции.
Почему с причиной боли стоит бороться?
Даже если вам кажется, что сейчас боль не сильна и не ухудшает самочувствия, помните, что отсутствие лечения всегда приводит к плохим последствиям. А так как в этом случае у боли может быть много различных причин, невозможно предсказать, что именно вас ждёт через несколько лет.
Например, ушиб пройдёт сам, без сторонней помощи. Но более тяжёлые повреждения нельзя вылечить без специалиста. Все патологические процессы суставов приведут к полной потере движения и могут со временем распространиться на весь организм. У болезней сердца и лёгких тяжёлые осложнения, которые сильно сокращают продолжительность жизни. А онкология пока успешно лечится и вовсе только на начальных стадиях. Помните, что вовремя посещённый врач может избавить вас от последствий.
И не стоит забывать о простой профилактике, про которую мы регулярно говорим: подвижный образ жизни, правильная осанка, отсутствие переохлаждения, комфортное спальное место. Эти простые правила избавят вас не только от болей в суставах, но и от множества других неприятных заболеваний.

Грипп легко отличить от другой ОРВИ по типичному симптому – ломоте в суставах и мышцах. Она возникает из-за неблагоприятного воздействия вируса на клетки тканей, вызывая воспаление и в мышцах, и в суставах.
Причины боли в суставах при гриппе
Вирус, попав в организм, начинает свою активную деятельность. Он прикрепляется к клетке и стремится проникнуть внутрь нее. Преодолев оболочку, вирус превращает клетку в инкубатор для создания микроорганизмов, подобных самому себе. Иначе вирусы размножаться не могут. Клетки тканей под действием инфекции в тканях начинают воспаляться. Ткани мышц имеют особые клетки, ответственные за болевые ощущения. Именно они остро реагируют на появление гриппа, вот почему человек чувствует ломоту во всем теле – организм так реагирует на возбудителя.
В чем опасность гриппа
Гриппом болеют более 3 млрд. человек ежегодно по всему Земному шару, и 3 млн. из них погибают каждый год от этой инфекции. Боль в суставах – это не самое страшное, что может случиться с больным гриппом. Опасный вирус комфортнее всего себя чувствует на стенках эпителия в дыхательных путях, особенно в легких.
Признаки, характерные для гриппа:
Лихорадка – температура тела может мгновенно взлететь до отметки в 40˚C.
Интоксикация организма, проявляющаяся общей слабостью, отсутствием аппетита, иногда тошнотой и рвотой.
Грипп поражает капилляры легких, в связи с чем, главный орган дыхания отекает и не может нормально функционировать.
Пневмония, развивающаяся при гриппе, чаще всего, имеет вирусную этиологию, а это значит, то ни один антибиотик не поможет в борьбе с инфекцией. Не оказанная своевременно медицинская помощь может привести к гибели больного.
Как бороться с болью в суставах при гриппе
Всеобщая борьба организма с вирусом требует огромного количества энергии. Поэтому медики настаивают на постельном режиме при первых проявлениях болезни. Кроме того, нельзя насильно кормить больного, если его аппетит снизился. Человек испытывает чувство голода не только потому, что прошло больше трех часов после еды и его желудок пуст, но еще и потому, что органы пищеварения приходят в состояние готовности переваривать новую порцию пищи.
Если больной не хочет есть – значит, его поджелудочная не готова к обработке белков и жиров, а печень еще не наполнила желчный пузырь. То есть желудочно-кишечный тракт не готов к перевариванию, расщеплению и усвоению пищи. Кормление через силу может привести к аллергическим реакциям пищевого характера, а неусвоенные минералы могут откладываться в суставах, приводя к образованию солей или разбивая хрящевую ткань.
При сильной боли в суставах можно принять болеутоляющие препараты, направленные именно на тот тип боли, который возникает при гриппе:
Оба препарата оказывают и жаропонижающее действие, что объясняет облегчение состояния при попытках сбить высокую температуру указанными лекарствами.
Ибупрофен, согласно медицинским исследованиям, эффективен именно при болях, вызванных воспалительными процессами, что характерно для гриппа. Парацетамол, тоже являясь анальгетиком, в меньшей степени снимает болевой синдром при вирусном инфицировании, однако препарат может избавить от ломоты на 4-6 часов.
Если температура тела не высокая – до 39˚, то сбивать ее не стоит, а значит, прием ибупрофена и парацетамола крайне не желателен. В противном случае, сбив температуру, больной остановит выработку спасительного интерферона, чем может усугубить свое состояние. Поэтому, бороться с болью в суставах придется при помощи местной терапии.
В качестве обезболивающих препаратов можно выбрать гели и мази с диклофенаком или кетопрофеном. Такие средства будут действовать непосредственно на болезненных участках, не оказывая системного эффекта на весь организм. При болях в стопах можно по 15 минут каждые 4 часа делать теплые солевые ванночки, снимающие напряжение и выводящие застоявшуюся жидкость из нижних конечностей.
Если на боль в суставах жалуется ребенок, не стоит заниматься самолечением – нужно немедленно обратиться к специалисту. Важно помнить, что прием аспирина строго противопоказан пациентам, младше 18 лет. Он запрещен во многих европейских странах и для взрослых. Ограничение по возрасту в нашей стране связано лишь с тем, что после достижения совершеннолетия человек сам вправе решать, принимать опасный препарат или нет.
Аспирин, а точнее, его действующее вещество – ацетилсалициловая кислота, обладая, как и ибупрофен, жаропонижающим, противовоспалительным и обезболивающим эффектом, влияет на систему кроветворения. Он снижет уровень тромбоцитов, провоцируя развитие анемии и увеличивая длительность кровотечений. Если тяжесть течения гриппа приведет к отеку легких и поражению сосудов легочной ткани, прием аспирина станет фатальной ошибкой, из-за которой легочное кровотечение остановить будет невозможно.
Как облегчить течение гриппа при боли в суставах
Важным условием для активной работы иммунитета является большое количество потребляемой жидкости. Предпочтения следует отдавать растворам для пероральной регидратации, прием которых восстановит водно-солевой баланс в клетках и тканях. Если такого порошка дома нет, можно пить морсы, компоты, травяной чай и просто чистую питьевую воду.
Важно, чтобы температура напитка была близкой к температуре тела больного – это обеспечит быстрое всасывание напитка из желудочно-кишечного тракта. Прием холодных напитков, которые, по мнению многих, должны снизить температуру тела больного, напротив может усугубить ситуацию. При контакте с холодной жидкостью, сосуды и капилляры ЖКТ сужаются, останавливая как отдачу тепла, так и способность всасывания.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный – М01.1;
- гонококковый - M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
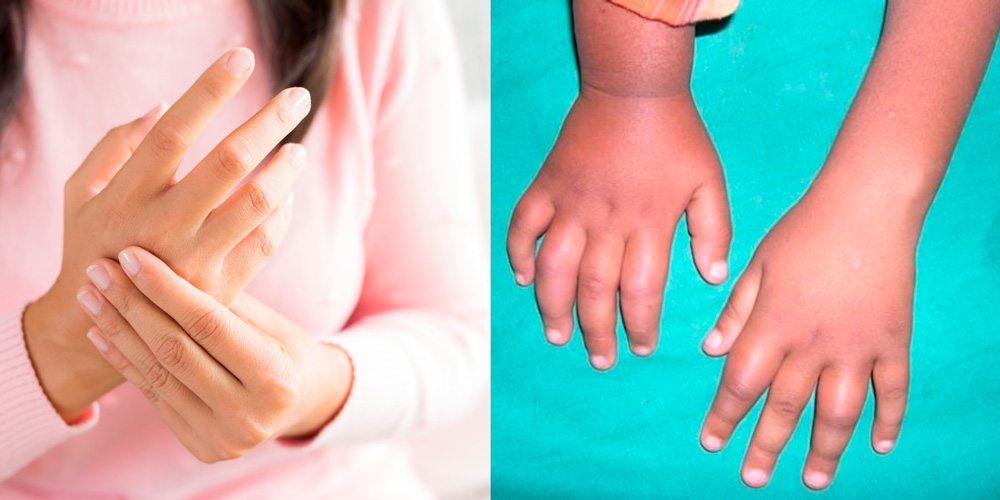
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
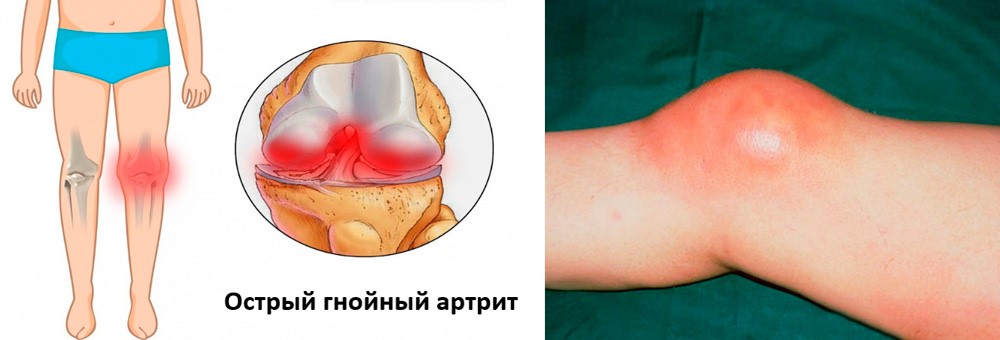
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
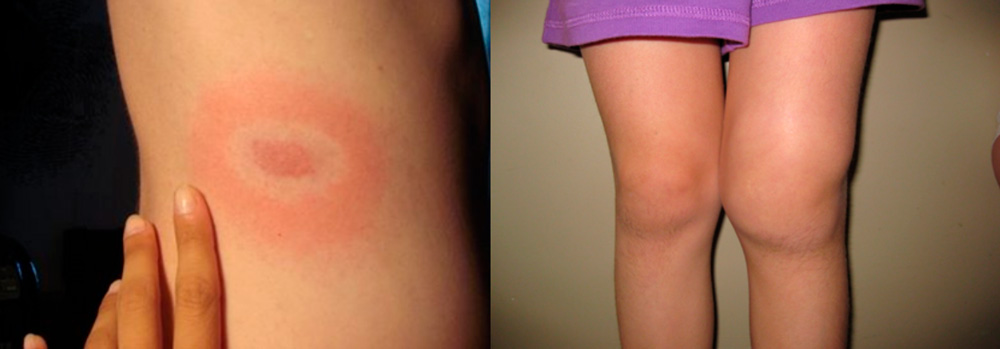
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Острый артрит – что это такое
Это воспалительный процесс в суставной полости, протекающий с ярко выраженными симптомами. Если воспаление развивается в одном суставе, то носит название моноартрита, в двух - трех – олигоартрита, при множественном поражении - полиартрита.
Заболевание может развиваться в любом возрасте у мужчин и женщин. Отдельные его виды чаще поражают женщин (ревматоидный артрит) или мужчин (реактивный артрит). Код по Международной классификации болезней 10-го пересмотра (МКБ10) М13.9 (другие неуточненные артриты).
Большинство острых артритов заканчиваются полным выздоровлением. Но некоторые виды после окончания острого периода переходят в хроническую форму и продолжают медленно прогрессировать с разрушением хрящевой ткани. Любой нелеченый артрит также может принять хроническое течение с чередованием обострений и ремиссий и постепенной утратой суставной функции.
Причины острого артрита
Причины развития данной патологии могут быть разными:
- Травма. При закрытой травме поврежденные клетки реагируют выделением провоспалительных (поддерживающих воспаление) веществ. Это приводит в развитию асептического (без инфицирования) серозного (негнойного) воспаления сустава. Чаще всего травмируется колено.
- Проникновение в суставную полость инфекционных возбудителей. Инфекция может попадать в сустав при открытых травмах, из расположенных рядом гнойников или из отдаленных очагов инфекции. Все инфекционные возбудители делятся на:
- неспецифические – в основном это представители условно-патогенной микрофлоры, обитающие на соприкасающихся с внешней средой поверхностях тела – коже и слизистых; при определенных условиях они становятся патогенными (золотистый стафилококк, стрептококк, пневмококк и др.); эти возбудители могут вызывать, как серозные, так и гнойные острые артриты;
- специфические – сустав инфицируется при какой-то общей инфекции – бруцеллезе, туберкулезе, гонорее и др.
- Инфекционно-аллергические процессы – с развитием аллергической реакции на инфекцию или на токсические продукты, выделяемые инфекционными возбудителями (реактивный артрит).
- Аутоаллергии. Заболевание начинается после попадания в организм инфекции, развития на нее аллергии, после чего потом происходит сбой в работе иммунной системы и развитие аллергии на собственные суставные ткани (ревматоидный артрит).
- На фоне общего заболевания - острый артрит развивается на фоне псориатического, подагрического.
Предрасполагающие факторы, способствующие развитию заболевания: профессиональная деятельность, связанная с тяжелыми физическими перегрузками или частыми травмами (спортсмены, грузчики), переохлаждения, малоподвижный образ жизни в сочетании с лишней массой тела. Для инфекционно-аллергических и аутоаллергических артритов основным предрасполагающим фактором является отягощенная наследственность (аналогичные заболевания у близких родственников).
Симптомы острого артрита
Острый артрит имеет характерные симптомы, поэтому его трудно с чем-то спутать.
Первые признаки
Начальные симптомы острого артрита: повышение температуры тела, недомогание, слабость, головная боль. При серозном воспалении эти симптомы могут быть выражены незначительно, при гнойном – ярко. Кожа над пораженной областью отекает, краснеет, становится горячей на ощупь. Болевой сидром выражен, особенно, если процесс гнойный. Ограничение подвижности из-за боли. При поражении височно-нижнечелюстного сустава появляются боли в нижней челюсти и нарушение жевания.
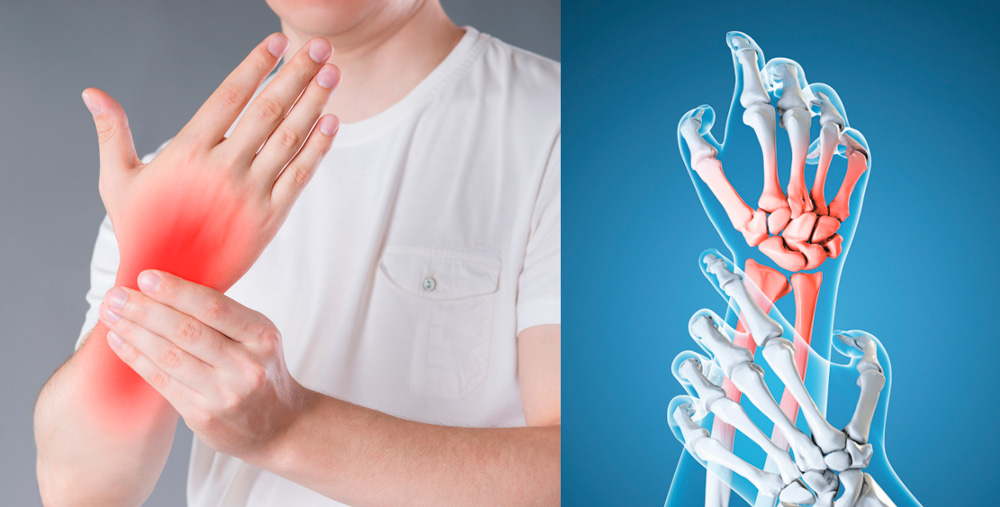
Боли в суставах и покраснения кожного покрова - основные симптомы острого артрита
Явные симптомы
Все симптомы нарастают, больной сустав неподвижен из-за боли. Нарастает отечность и покраснение околосуставных тканей. При скоплении в суставной полости большого объема воспалительной жидкости (экссудата) у проводящего обследование врача появляется ощущение движения жидкости под пальцами (флюктуации). При отсутствии медицинской помощи появляется риск развития серьезных осложнений.
Опасные симптомы
За медицинской помощью следует обращаться, если появились следующие симптомы:
- лихорадка в сочетании с отеком, покраснением и болезненностью сустава;
- боль, припухлость и покраснение в одном или нескольких суставах;
- появление вышеперечисленных симптомов через несколько дней после травмы или резкое внезапное обострение всех симптомов, которые ранее были значительно менее выражены;
- сильная суставная боль в суставе, препятствующая сгибанию и разгибанию конечности;
- боли в нижней челюсти и нарушение процесса жевания.
Чем опасно заболевание
Асептический воспалительный процесс может пройти самостоятельно, но, если присоединится инфекция, возможно тяжелое течение заболевания с многочисленными осложнениями и деформацией сустава.
Стадии острого артрита
Стадии острого серозного неосложненного артрита:
- Начальная – воспаление и отек синовиальной оболочки, скопление в суставной полости серозного содержимого. Кожа над суставом отекает, краснеет, появляется боль (от умеренной до сильной);
- Развернутая – нарастание всех признаков воспаления без значительного разрушения тканей сустава. Но на клеточном уровне разрушения имеются. Боли нарастают, конечность сгибается с трудом;
- Восстановительная - постепенное стихание острого воспаления и риск разрастания внутри сустава соединительной ткани, что приведет к нарушению суставной функции. Поэтому очень важно правильное проведение реабилитации.
Стадии острого гнойного артрита:
- Начальная – в суставной полости появляется гной, пока еще не разрушающий сустав. Симптомы: высокая температура, отечность и болезненность, больно пошевелить конечностью. На рентгенографии выявляется расширение суставной щели из-за нарастающего объема гноя. Прилегающие ткани могут быть не изменены, но иногда вокруг сустава образуются гнойники, при этом состояние больного резко ухудшается.
- Развернутая – разрушаются мягкие ткани внутри сустава: синовиальная оболочка, связки, сухожилия мышц. Конечность неподвижна из-за сильнейших болей. Эта стадия может протекать, как с поражением, так и без поражения околосуставных тканей.
- Деструктивная – разрушается хрящевое покрытие сустава и расположенная под ним кость. На рентгенограмме просматривается очаговое разрушение хряща и кости, сужение суставной щели. Деструкция может протекать без проникновения гноя в окружающие ткани, с образованием абсцессов и флегмон, а также с прорывом гноя на поверхность тела и образованием свищей.
- Конечная – при своевременно начатом лечении можно остановить гнойный воспалительный процесс на любой стадии. В зависимости от того, насколько далеко зашло разрушение сустава, возможно полное выздоровление или частичное нарушение функции сустава.
Функция в значительной степени может быть восстановлена при проведении реабилитационных мероприятий. При отсутствии лечения развивается полная неподвижность сустава (анкилоз).
Возможные осложнения
Любые артриты опасны. А гнойный артрит – это еще и риск для жизни больного. При отсутствии адекватное лечения возможны следующие осложнения:
- развитие стойких нарушений суставной функции с его неподвижностью и инвалидизацией;
- переход острого воспаления в хроническое с обострениями артрита и постепенным разрушением суставных тканей;
- тяжелые гнойные местные (абсцессы, флегмоны) и общие (сепсис) осложнения с угрозой жизни больного.
Распространенное осложнение острого артрита - нарушение суставной функции
Первая помощь больному при осложнении
- принять обезболивающее (Анальгин, Пенталгин, Найз – если повышена температура, то эти лекарства подействуют и как жаропонижающее) и успокоительное (настой валерианы или пустырника, Валокордин);
- нанести на больной сустав любую обезболивающую мазь или гель - Диклофенак, Пенталгин и др.
- вызвать врача на дом; если очень высокая температура, то лучше вызвать скорую помощь;
- лечь и принять положение, максимально уменьшающее боль.
При подозрении на гнойный артрит врач направит вас в хирургическое отделение больницы. Не отказывайтесь от госпитализации – на кону может стоять не только ваше здоровье, но и жизнь.
Клинические формы острого артрита
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Каждый вид артрита имеет как общие с остальными видами клинические симптомы, так и собственные отличительные особенности.
Травматический острый артрит
Даже при небольших травмах и перегрузках нарушается работа клеток синовиальной оболочки сустава, в ответ они вырабатывают активные действующие вещества (простагландины, цитокины), поддерживающие воспаление. Чаще всего при закрытых травмах артрит имеет асептический характер и проявляется в виде небольшой припухлости и болезненности сустава. Но в суставную полость может попасть инфекция. Это происходит при открытых ранах или с током крови из отдаленных очагов инфекции, например, из ЛОР-органов (тонзиллиты, гаймориты), кариозных зубов и др., что становится причиной развития острого неспецифического артрита, в том числе гнойного.
Асептическое воспаление может пройти самостоятельно без последствий, но иногда при этом все же остаются изменения, приводящие к нарушению функции сустава. Поэтому заболевание необходимо лечить под контролем врача с последующим проведением реабилитации.
Острый гнойный артрит (неспецифический)
Присоединение неспецифической (патогенной и условно-патогенной - постоянно обитающей на поверхности тела человека) инфекции к любому виду артрита проявляется ухудшением общего состояния. Артрит может иметь серозный или гнойный характер. При серозном (негнойном) слегка повышается температура тела, усиливается покраснение и отек околосуставных тканей. При назначении антибактериальной терапии заболевание заканчивается полным выздоровлением. Если не лечить, то в результате процесс может переходить в гнойный.
Гнойный артрит – это тяжелое общее заболевание, сопровождающееся высокой лихорадкой, ознобом, головной болью, недомоганием. Одновременно появляется покраснение и отечность тканей над суставом с сильной болью и невозможностью движения в конечности.
Заболевание требует экстренной госпитализации в хирургическое отделение больницы с последующей длительной реабилитацией в амбулаторных условиях.
Острый инфекционный артрит (специфический)
Инфекционные специфические артриты протекают по-разному, в зависимости от вызвавшего его возбудителя. Так, гонорейный артрит протекает остро, с лихорадкой, покраснением и отеком сустава. Остро протекают вирусные артриты (при парвовирусной инфекции, хронических гепатитах, краснухе), но клиническое течение их доброкачественное, заканчивающееся, как правило, благоприятным исходом.
Острый подагрический артрит
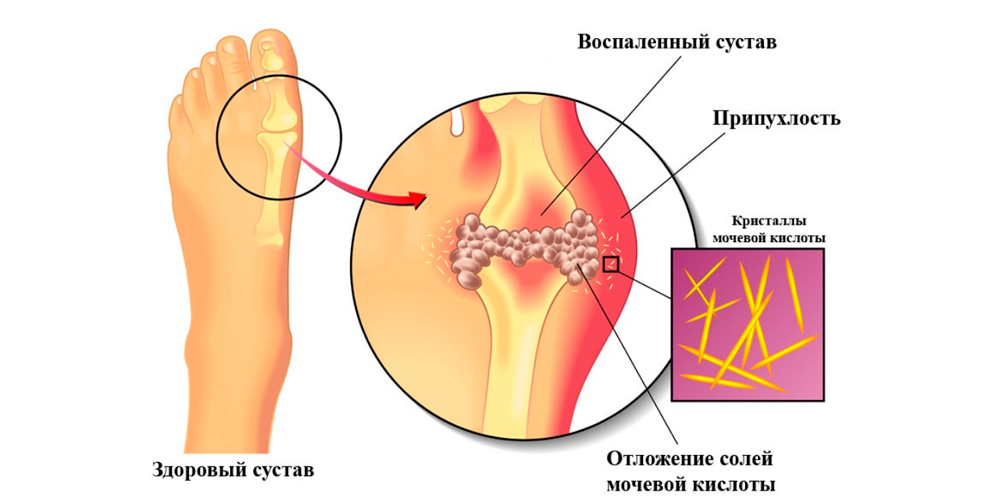
Острый подагрический артрит стопы
Причиной подагры является повышенное содержание солей мочевой кислоты в крови и скопление ее кристаллов в суставных и околосуставных тканях, вызывающее раздражение и воспаление. Приступы подагры всегда протекают остро. Внезапно появляется сильнейшая боль в одном или нескольких суставах. Над пораженным суставом появляются резкий отек и выраженное покраснение тканей. Боли очень сильные, но через некоторое время все проходит без каких-либо последствий. Повторный приступ может появиться через несколько месяцев или даже лет.
После первого же приступа острого подагрического артрита необходимо обратиться к врачу (лучше сразу к ревматологу), провести обследование и придерживаться всех рекомендаций специалиста, иначе со временем нарушаются суставные функции.
Острый реактивный артрит
Этот вид артрита развивается через 1 – 1,5 месяца после перенесенной мочеполовой, кишечной или ЛОР-инфекции. Воспаление имеет серозный (негнойный) характер с асимметричным поражением нескольких суставов, в том числе, коленного и нижней челюсти. Имеется склонность к рецидивированию и появлению хронических болей. Поэтому очень важно вовремя выявить и пролечить инфекцию, а также провести реабилитационные мероприятия.
Острый ревматоидный артрит
Заболевание обычно протекает хронически и начинается постепенно. Но иногда встречаются и острые воспалительные процессы с резким отеком и покраснением пораженных тканей, сильными болями и нарушением движений. И если при медленном незаметном начале чаще поражаются мелкие суставы кисти и стопы, то при остром артрите обычно происходит симметричное поражение одного – двух крупных суставов.
Острый ревматоидный артрит – это негнойный процесс, но боли могут быть очень сильными. В дальнейшем присоединяется поражение мелких суставчиков и процесс протекает с характерными для заболевания проявлениями, может часто обостряться. Чем раньше больной обращается за медицинской помощью, тем больше у него шансов на сохранение функции суставов.
Острый ревматический артрит
Поражение суставов при ревматизме может возникнуть через 1 – 2 недели после перенесенной инфекции (обычно стрептококковой). Клинически ревматический артрит проявляется небольшим повышением температуры, недомоганием, слабостью, покраснением и отечностью в нескольких симметричных суставах. Боли могут иметь летучий характер. Через некоторое время все эти симптомы полностью исчезают, может оставаться лишь незначительная болезненность в суставах. Но это вовсе не значит, что наступило выздоровление: второй этап – поражения сердца, они гораздо более тяжелые.
Ревматический артрит очень опасен именно осложнениями со стороны сердца, поэтому требует немедленной медицинской помощи, длительного лечения и соблюдения рекомендаций врача.
Боль в плечевом суставе – это специфические тягостные ощущения, обусловленные поражением головки плеча, суставной впадины лопатки, хряща, капсулы, окружающих мягких тканей и близлежащих анатомических образованиях. Бывает острой или тупой, постоянной или преходящей, ноющей, тянущей, распирающей, сверлящей и пр. Часто усиливается при движениях. Может зависеть от погоды и времени суток. Для определения причины боли используются рентгенография, КТ, МРТ, УЗИ, артроскопия, пункция сустава, лабораторные исследования. До уточнения диагноза показаны покой, иммобилизация конечности, прием обезболивающих средств.
Причины боли в плечевом суставе
Травматические повреждения
Боли в суставе являются следствием падения на руку, выворачивания плеча, резкого рывка или удара. Возникают при бытовых, уличных и спортивных травмах. Реже формируются при несчастных случаях на производстве, падениях с высоты, дорожно-транспортных происшествиях. Отмечается отек, возможны кровоподтеки и ссадины.
Ушиб плечевого сустава развивается при ударе. Боль в момент травмы умеренная, достаточно быстро стихает. Отек умеренный или незначительный, функция конечности сохранена, ограничена из-за боли. Вывих формируется при падении на прямую руку или ударе. Наблюдается очень резкая боль в сочетании со щелчком. Высокая интенсивность боли сохраняется до момента вправления. Плечевой сустав деформирован, на месте головки плеча определяется западение. Движения невозможны.
Перелом головки или шейки плеча, отрыв большого бугорка возникают при ударе, падении на плечо. Типична интенсивная взрывная боль, иногда слышен костный хруст. Болевые ощущения не ослабевают с течением времени. Чтобы избежать усиления боли, пациент придерживает больную руку здоровой. Выявляется выраженный отек, разлитая синюшность, возможна деформация, патологическая подвижность, крепитация. Движения резко ограничены.
Надрывы и разрывы вращательной манжеты плеча сопровождаются резкой болью, иррадиирующей в шею, предплечье, кисть. В зависимости от того, какая мышца пострадала, боль усиливается при попытке подъема, отведения либо вращения руки. Если движение невозможно – это говорит о полном разрыве сухожилия, если возможно, но резко болезненно – о частичном.
Заболевания мягких тканей
Повреждение Банкарта возникает в отдаленном периоде после передних вывихов плеча, характеризуется сильной дергающей, жгучей или режущей болью при попытке отведения руки назад в сочетании с ощущением нестабильности сустава, сознательным ограничением движений из-за страха перед повторным вывихом.
Тендопатии развиваются при других заболеваниях плечевого сустава, после травм. Вначале характеризуются кратковременными болевыми ощущениями на пике нагрузки. Затем ноющие или тянущие боли начинают беспокоить при умеренных и незначительных нагрузках, в покое, по ночам. При кальцифицирующих тендинозах слышен хруст во время движений.
При адгезивном капсулите болевой синдром появляется без связи с внешними причинами, постепенно нарастает в течение 2-4 недель, усиливается по ночам, в положении лежа на больном плече. Боли хронические, постоянные, изматывающие, препятствующие совершению любых движений, в том числе пассивных. Болевые ощущения постепенно уменьшаются и исчезают в течение 10-14 месяцев одновременно с прогрессирующим ограничением объема движений.
Острые миалгии дельтовидной мышцы развиваются на фоне травмы, инфекции, значительной физической нагрузки, экзогенной интоксикации. Сопровождаются локальной ноющей, давящей, распирающей болью. Боль резко нарастает при напряжении мышцы, вынуждает пациента к поиску удобного положения конечности.
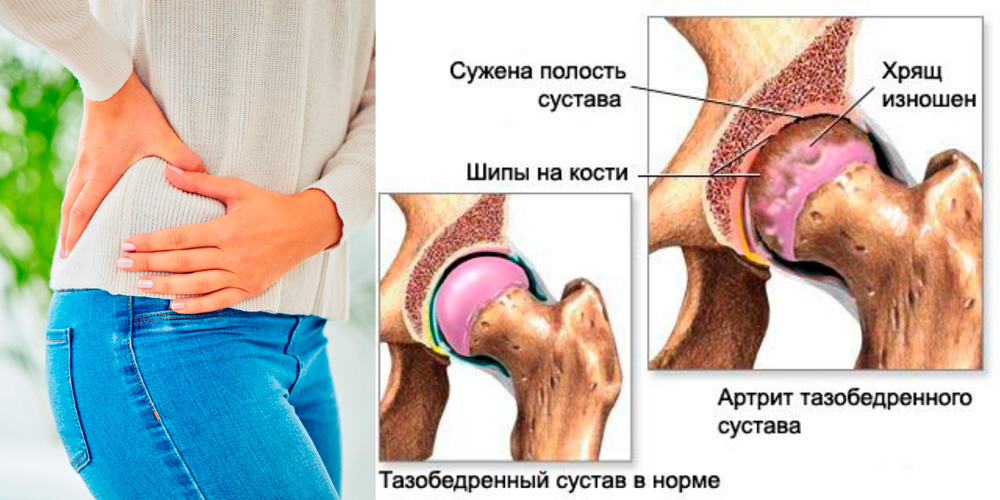
Дегенеративные поражения сустава
Артроз плечевого сустава характеризуется хроническими разлитыми болями с преимущественной локализацией в глубине сустава. Вначале боли периодические, неинтенсивные, тупые, ноющие, тянущие, появляются в начале движений, после значительной нагрузки. В последующем болевые ощущения становятся более длительными, иногда – жгучими, дергающими, опоясывающими. Сохраняются в покое, возникают по ночам, сопровождаются хрустом, сочетаются с нарастающим ограничением подвижности.
При артрозе ключично-акромиального сочленения боль ощущается над плечевым суставом, в дистальной части надплечья. Болевые ощущения хронические, имеют ту же динамику, что при артрозе плечевого сустава, но отличаются четкой локализацией и более поверхностным расположением, усиливаются при надавливании на акромиальный конец ключицы, приведении согнутого плеча к корпусу.
Синовиальный хондроматоз возникает после травм либо без внешних причин, характеризуется волнообразной тупой болью умеренной интенсивности, нередко усиливающейся по ночам. Возможны кратковременные сильные стреляющие боли и внезапные ограничения движений вследствие блокады сустава хондромными телами.
Асептический некроз головки плеча (болезнь Хасса) встречается редко, на начальном этапе проявляется непостоянными тупыми тянущими или давящими болями при движениях. Примерно в течение года длительность и интенсивность болей постепенно нарастают, потом болевые ощущения появляются в покое, функция конечности ограничивается.

Воспаление твердых структур
При артрите плечевого сустава боли разлитые, тупые, тянущие, возникают после травмы, на фоне инфекционного или ревматического заболевания. Сначала болевые ощущения слабые, непостоянные, усиливающиеся к вечеру, после физической нагрузки. Потом – длительные, средней интенсивности, сохраняющиеся в покое. При инфицировании боли становятся резкими, дергающими, стреляющими, пульсирующими, сочетаются с симптомами общей интоксикации.
Гематогенный остеомиелит обычно встречается в детском возрасте, поражает верхние отделы плечевой кости, проявляется локальной распирающей, рвущей, сверлящей болью, которая быстро усиливается до невыносимой, сочетается с симптомами интоксикации, ознобами, резким ухудшением общего состояния. При посттравматическом остеомиелите клинические проявления аналогичны, но развиваются медленнее, возникают на фоне открытых переломов.
Воспалительные болезни мягких тканей
Острый асептический бурсит плечевого сустава проявляется умеренно выраженной распирающей разлитой тупой болью, отеком, незначительной гиперемией. При переходе в хроническую форму боли уменьшаются, при развитии инфекционного бурсита – усиливаются, становятся острыми, дергающими, пульсирующими, лишают ночного сна, сочетаются с нарастанием отека, гиперемией, повышением температуры тела, признаками общей интоксикации.
Тендинит формируется после надрывов вращательной манжеты или на фоне перегрузок. Пациента беспокоят болевые ощущения при попытке отвести руку в сторону (поражение надостной мышцы), развернуть плечо кнаружи (воспаление подостной или малой круглой мышцы), завести руку за спину (тендинит подлопаточной мышцы). Боли умеренные или неинтенсивные, ноющие либо тянущие.
Синовит является осложнением травм и других заболеваний сустава, характеризуется тупой распирающей болью, постепенно усиливающейся на протяжении нескольких суток, коррелирующей с увеличением объема сустава (количеством жидкости). При нагноении выпота боль острая, дергающая, интенсивная, выматывающая, сопровождающаяся нарушениями общего состояния.
Аутоиммунные патологии
При ревматоидном артрите в процесс часто вовлекаются оба сустава. Для легкой формы типичны непостоянные слабые боли тянущего или давящего характера, утренняя скованность. Умеренная активность аутоиммунного процесса проявляется периодическими продолжительными тупыми давящими, ноющими либо распирающими болевыми ощущениями в покое и при движениях, продолжительной скованностью. При тяжелой форме наблюдается разлитая волнообразная интенсивная боль, усиливающаяся по ночам, постоянная скованность, упорные синовиты, слабость, гипертермия.
При системной красной волчанке боли в плечевых суставах чаще симметричные, хотя возможно и одностороннее поражение. В легких случаях болезненные ощущения тупые, локальные, тянущие либо ноющие, быстро исчезают. При тяжелом течении боли прогрессирующие, волнообразные, разлитые, нарушающие ночной сон, сочетающиеся с отеком, покраснением, синовитами. Отмечаются поражения кожи, внутренних органов.
Ревматизм проявляется сильными, но кратковременными мигрирующими болями в плечевых и других суставах, которые возникают через 1-2 недели после острого инфекционного заболевания. Типична вариабельность – боли могут быть пульсирующими, жгучими, пекущими или тупыми, давящими, тянущими. Сохраняются в течение нескольких дней, затем исчезают либо резко ослабевают.
Опухоли
Доброкачественные опухоли (неоссифицирующие фибромы, остеохондромы, хондромы) протекают длительно, малосимптомно, характеризуются непостоянной неинтенсивной локальной болью, которая сохраняется примерно на одном уровне в течение многих месяцев или лет. При увеличении неоплазии возникают синовиты, в области сустава прощупывается твердое уплотнение.
При злокачественных неоплазиях болевые ощущения вначале тупые, неопределенные, нечеткие, неяркие, иногда усиливаются в ночное время. Боли быстро прогрессируют, становятся разлитыми, острыми, распирающими, пекущими, дергающими, режущими. Сопровождаются отеком, деформацией, нарушением общего состояния. На запущенной стадии боль нестерпимая, изматывающая, снимается только наркотическими анальгетиками.
Неврологические причины
- остеохондроз;
- грыжа диска;
- спондилит;
- спондилоартроз;
- деформирующий спондилез;
- спинальный стеноз.
Боли в плечевом суставе, надплечье, верхней части плеча могут быть обусловлены верхним плекситом (параличом Дюшенна-Эрба). Наблюдается односторонняя стреляющая боль при давлении на над- и подключичную область, ограничение движений, нарушения чувствительности.
Другие причины
При заболеваниях внутренних органов возникают отраженные боли в плечевом суставе, обусловленные наличием миофасциальных триггерных точек. Причиной болевых ощущений становятся следующие патологии:
- сердечно-сосудистая система: ИБС, перикардит;
- органы грудной клетки: пневмония, плеврит, опухоли средостения, рак Панкоста;
- органы брюшной полости: язвенная болезнь желудка и ДПК, холецистит, холангит, гепатит, цирроз, жировой гепатоз.
Болевой синдром в области плечевого сустава иногда возникает при депрессии, некоторых психических расстройствах. При сахарном диабете имеет органическую основу из-за повышенной вероятности развития тендинитов, капсулита, других малых ревматологических заболеваний. Может провоцироваться приемом анаболических стероидов (вследствие некроза ключицы и акромиального отростка), кортикостероидных препаратов (в результате некроза головки плеча).
Диагностика
Травматические повреждения находятся в ведении травматологов, при болях нетравматического генеза пациенты обращаются к врачам-ревматологам или ортопедам. Специалисты осуществляют сбор жалоб, проводят внешний осмотр, устанавливают время и обстоятельства появления, динамику развития симптомов, их зависимость от внешних обстоятельств. Обследование может включать следующие методики:
- Рентгенография. Выполняется в одной или двух проекциях. О наличии нарушений свидетельствуют изменение контуров головки плеча и суставной впадины, уменьшение размера суставной щели, участки разрежения в толще костной ткани, краевые дефекты, остеофиты.
- Ультразвуковое исследование. При оценке состояния околосуставных мягких тканей обнаруживает кровоизлияния, признаки воспаления, дегенерации, очаги кальцификации. Сонография визуализирует свободные внутрисуставные тела, жидкость в суставе, часто позволяет определить причину болевого синдрома.
- КТ и МРТ. Назначаются на заключительном этапе диагностического поиска при неясных данных других методик, для уточнения тактики лечения. Позволяют с высокой точностью определить локализацию, распространенность и характер патологических изменений травматического, воспалительного, опухолевого генеза.
- Пункция сустава. Производится при наличии признаков синовита. Полученную жидкость направляют на микробиологическое или цитологическое исследование, изучают с помощью иммунологических методов.
- Биопсия синовиальной оболочки. Осуществляется при ревматологических заболеваниях, специфических артритах, опухолевых процессах для последующего гистологического исследования.
- Артроскопия. Проводится для визуального осмотра элементов сустава, забора биоптата. При определении патологии диагностические мероприятия дополняются лечебными (например, удалением свободно лежащих тел).
- Лабораторные анализы. При ревматической патологии выявляют специфические маркеры различных заболеваний. При воспалительных процессах подтверждают повышение СОЭ, лейкоцитоз со сдвигом влево. При онкологических поражениях оценивают выраженность анемии, степень нарушения функции органов и обменных расстройств.
Лечение
Помощь до постановки диагноза
При травматическом повреждении нужно зафиксировать руку шиной или косыночной повязкой, приложить грелку с холодной водой либо пакет со льдом, завернутый в полотенце. При отсутствии ран ссадин на кожу можно нанести хлорэтил. При сильных болях возможен прием анальгетика. Категорически противопоказаны самостоятельные попытки вправления, массаж, активные движения конечностью – это может усугубить травму и усложнить дальнейшее лечение.
При нетравматических патологиях рекомендован покой, возвышенное положение конечности. При обострении дегенеративных заболеваний (тендинозов, артроза) на плечевой сустав наносят мазь с обезболивающим, противовоспалительным и согревающим действием. Появление красноты, нарастающего отека, сильной боли, признаков общей интоксикации является показанием для немедленного обращения к специалисту.

Консервативная терапия
Общей мерой является охранительный режим, составленный с учетом особенностей заболевания. Он может включать постоянную иммобилизацию гипсовой либо косыночной повязкой, временное ношение ортезов, исключение всех либо некоторых видов нагрузки на руку. Неоправданная неподвижность, как и неоправданная перегрузка наносят вред суставу, поэтому режим активности должен определяться врачом.
При вывихах выполняют вправление, при переломах со смещением – репозицию. Наиболее распространенными немедикаментозными методами считаются ЛФК, массаж, физиотерапия. При лечении сустава применяется широкий спектр физиотерапевтических методик, в числе которых:
- УВЧ;
- лазеротерапия;
- магнитотерапия;
- лекарственный электрофорез;
- гальванизация;
- ультразвук;
- ударно-волновая терапия.
По показаниям назначают медикаментозное лечение – НПВС в таблетках и инъекциях, хондропротекторы, местные средства (мази, гели, кремы, согревающие пластыри). В ряде случаев осуществляют внутрисуставное введение хондропротекторов и гормональных препаратов, блокады мягких тканей с глюкокортикоидами. При синовитах выполняют лечебные пункции.
Хирургическое лечение
Оперативные вмешательства на плечевом суставе выполняются открытым и артроскопическим доступом, подразделяются на следующие группы с учетом варианта патологии:
- свежие травмы: остеосинтез отломков, открытое вправление вывихов, шов повреждения ротаторов плеча, резекция головки плечевой кости;
- последствия травм: деротационная остеотомия или укрепление капсулы при привычных вывихах, ушивание повреждения Банкарта;
- дегенеративные заболевания: субакромиальная декомпрессия, удаление внутрисуставных тел, тенодез сухожилия двуглавой мышцы;
- новообразования: удаление опухоли, краевая или сегментарная резекция кости, экзартикуляция плечевого сустава.
Ограничение движений вследствие рубцевания мягких тканей становится показанием для редрессации, из-за изменений суставных концов костей – для артропластики, артродеза, эндопротезирования сустава. При злокачественных опухолях хирургические вмешательства дополняют химиотерапией, лучевой терапией.
1. Боли в плечевом суставе – подходы к диагностике и лечению/ Шостак Н.А., Клименко А.А.// Клиницист – 2013 - №1.
2. Боль в плечелопаточной области: клинические аспекты диагностики и лечения/ Фирсов А.А., Шмырев В.И.// Архив внутренней медицины – 2014 - №2.
Читайте также:

