Больно глотать температура грипп
Обновлено: 18.04.2024
Грипп – это острое, тяжелое заболевание, вызываемое вирусной инфекцией. Вирус гриппа входит в группу ОРВИ (острых респираторных вирусных инфекций), но ввиду тяжести протекания, как правило, рассматривается отдельно. Грипп поражает верхние дыхательные пути, трахею, бронхи, а иногда и легкие, вызывая насморк, кашель, токсикоз; заболевание может приводить к серьёзным осложнениям и даже летальному исходу. В наибольшей степени грипп опасен для тех, чей организм ослаблен. Дети, люди пожилого возраста, лица, страдающие хроническими заболеваниями, переносят грипп особенно тяжело.
Причины гриппа
Грипп вызывается вирусной инфекцией. Было выделено три типа вируса гриппа.
Вирус типа B передается только от человека к человеку. Хотя данный тип также видоизменяется, он не вызывает столь тяжких эпидемий. Вспышки гриппа B носят, как правило, локальный характер. Периодичность таких вспышек 4-6 лет. Они могут предшествовать эпидемиям гриппа типа А или накладываться на них.
Вирус типа C мало изучен. Он также передается только от человека к человеку, но не вызывает тяжелых симптомов (в некоторых случаях инфицирование вообще не вызывает симптомов).
Основной путь передачи инфекции – воздушно-капельный. Однако также возможен и бытовой путь – через предметы обихода. Вирус попадает в воздушную среду с частичками слизи, слюны или мокроты, выбрасываемых при кашле или чихании. Зона, в которой риск заражения достаточно высок, обычно составляет 2-3 м. вокруг больного. На большем расстоянии концентрация аэрозольных частиц незначительна и не представляет угрозы.
Осложнения гриппа
Грипп опасен, в частности, осложнениями, которые он может вызвать. Поэтому так важно осуществлять лечение гриппа под контролем врача. Обычно назначаемый курс лечения и диагностические процедуры направлены как раз на то, чтобы исключить возможность развития осложнений. Иногда именно опыт и квалификация врача помогают вовремя обнаружить осложнение и начать соответствующее лечение.
Наиболее частыми осложнениями гриппа являются:
-
(воспаление легких); ;
- воспаление оболочек головного мозга (менингит, арахноидит);
- другие осложнения со стороны нервной системы (полиневрит, радикулит, невралгия);
- осложнения со стороны сердечно-сосудистой системы (перикардит, миокардит);
- осложнения со стороны почек.
Симптомы гриппа

Инкубационный период гриппа составляет около 2-х суток. Заболевание начинается остро: поднимается температура, начинает болеть голова (это симптомы интоксикации), проявляются катаральные признаки заболевания. Высокая температура и другие проявления интоксикации держатся, как правило, до 5 дней. Если температура не спадает через 5 дней, следует предполагать бактериальные осложнения.
Катаральные явления продолжаются чуть дольше – до 7-10 дней После их исчезновения больной считается выздоровевшим, однако ещё в течение 2-3 недель могут наблюдаться последствия перенесенного заболевания: слабость, раздражительность, головная боль, возможно, бессонница.
При заболевании гриппом обязательно нужно вызвать врача. Проводить лечение гриппа без обращения к специалисту опасно, можно пропустить развитие осложнений. А при тяжелом течении заболевания своевременная профессиональная медицинская помощь абсолютно необходима, иногда это – просто вопрос сохранения жизни.
На тяжелое или осложненное течение гриппа указывают следующие симптомы:
- температура выше 40°C;
- сохранение высокой температуры более 5-ти дней;
- сильная головная боль, не снимающаяся обычными болеутоляющими средствами;
- одышка или неправильное дыхание;
- судороги, нарушения сознания;
- появление геморрагической сыпи.
Интоксикация при гриппе проявляется, прежде всего, как:
-
. При легком течении гриппа температура может не подниматься выше 38°C, но для гриппа средней тяжести типична температура 39-40°C, а при тяжелом течении заболевания может быть ещё выше;
- озноб; ; (преимущественно в области лба и глаз);
- суставные и мышечные боли;
- в некоторых случаях – тошнота и рвота.
Типичные катаральные симптомы при гриппе это:
-
;
- сухость и боль в горле (осмотр выявляет покраснение горла); . При неосложнённом течении гриппа наблюдается, как правило, сухой горловой кашель. Но в некоторых случаях инфекция может спуститься ниже и вызвать воспаление бронхов (бронхит) и легких (пневмонию). К подобному течению болезни предрасположены курильщики, люди с ослабленным иммунитетом, а также больные, страдающие бронхиальной астмой и легочными заболеваниями; , резь в глазах.
Геморрагические явления при гриппе наблюдаются в 5-10% случаях. Это:
- кровоизлияния в слизистых (глаз, рта);
- носовые кровотечения;
- кровоизлияния на коже (при тяжелом течении заболевания).
Методы лечения гриппа

Лечение гриппа, протекающего без осложнений, осуществляется в домашних условиях. Как правило, при лечении гриппа назначаются:
- обильное питье;
- жаропонижающие средства;
- средства, поддерживающие иммунитет;
- средства, снимающие катаральные симптомы (сосудосуживающие для облегчения носового дыхание, противокашлевые);
- антигистаминные препараты при угрозе аллергической реакции.
Однако лечение гриппа должно осуществляться по назначению врача, поскольку многое зависит от стадии заболевания, его тяжести, состояния организма и т.д.
При проявлении симптомов гриппа (в первую очередь, обращает на себя внимание высокая температура), к больному следует вызвать врача. Обратившись в АО "Семейный доктор", Вы можете вызвать на дом к взрослому – терапевта, а к ребенку – педиатра.
Профилактика гриппа, прежде всего, предполагает ограничение контакта с заболевшими людьми. Необходимо не допускать попадания вируса на слизистые оболочки носа, рта или глаз. При касании предметов, на которых может оказаться вирус (предметы обихода больного), следует тщательно вымыть руки.
Укрепление иммунитета снижает риск заболевания гриппом и другими ОРВИ. Этому способствуют правильное питание, размеренный образ жизни, физические упражнения, прогулки на свежем воздухе, исключение стрессов, здоровый сон. Так как курение снижает иммунитет, желательно бросить курить.
В случае вспышки гриппа в коллективе или эпидемической угрозы целесообразен профилактический прием противовирусных средств. Однако прежде чем начинать прием необходимо посоветоваться с врачом.
Вакцинацию не следует рассматривать в качестве экстренной меры при угрозе заражения, так как иммунитет к заболеванию формируется в течение недели после прививки. Поэтому прививку необходимо делать заранее. Если Ваша профессия связана с работой с людьми, Ваш риск заболеть выше. Всемирная организация здравоохранения рекомендует вакцинацию от гриппа также тем группам населения, для которых грипп является наиболее опасным (предрасположенным к заболеванию ОРВИ, страдающими хроническими заболеваниями сердца, легких, почек, печени, эндокринной и нервной систем, детям, посещающим детские учреждения и т.п.).
Каждой год состав прививки от гриппа меняется, следуя за изменчивостью самого вируса. Есть сложность в том, чтобы предсказать, какой штамм вируса вызовет эпидемию в данном году. При удачном прогнозе эффективность прививки оказывается высокой. Если точный прогноз сделать не удалось, то прививка всё равно снижает восприимчивость организма к вирусу, так как содержит некоторые его общие составляющие. Однако гарантировать, что человек, которому сделана вакцинация, не заболеет, нельзя.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Вирусная инфекция - одна из основных причин появления боли в горле. Вирусные заболевания горла следует отличать от бактериальных, в первую очередь - стрептококковой ангины. Дело в том, что вирусная инфекция горла не поддается лечению антибиотиками. Как же понять, что причина болезни горла - именно вирусная инфекция?
Содержание статьи

Вирусные инфекции горла могут иметь легкое и тяжелое течение, беспокоить в течение 3х дней или 2х недель, вызывать боль при глотании, потерю голоса, кашель и другие симптомы. Такое разнообразие клинических проявлений обусловлено неоднородностью вирусных инфекций, способных вызвать болезни горла.
В данной статье мы подробно рассмотрим типы вирусных заболеваний горла, особенности их симптоматики, диагностики, а также расскажем о том, как правильно их лечить.
Что такое вирусная инфекция?
Вирусные заболевания - группа нарушений, связанных с внедрением в организм очень мелких, и при этом высоко контагиозных (т.е. заразных) инфекционных агентов. Действительно, вирусы в сотни раз меньше по размеру, чем самые мелкие бактерии и грибки. Вирусы могут проникать в клетки человека и брать под собственный контроль все молекулярные процессы, происходящие внутри нее. В результате этого клетка перестает выполнять присущую ей функцию, и занимается только тем, что помогает вирусу делиться, т.е. образовывать тысячи своих копий.
К счастью, большинство вирусов способно проникать только в определенный тип клеток. Например, респираторные вирусы нарушают работу только клеток слизистой оболочки дыхательного тракта.
В течение 3-7 дней иммунная система человека формирует иммунитет по отношению к вирусу в виде специфических антител. Благодаря этому респираторные вирусные инфекции беспокоят человека не дольше недели.
Опасность в том, что во время вирусного заболевания на слизистой оболочке образуется большое количество мокроты. Она является хорошей питательной средой для других инфекционных агентов - бактерий. Бактериальные осложнения вирусных инфекций могут иметь тяжелое течение и серьезные последствия. Именно поэтому так важно вовремя лечить вирусные заболевания горла.
Какие бывают вирусные болезни горла?
Так, по локализации инфекции вирусные болезни горла делят на:
Ларингит, фарингит и тонзиллит могут быть частью клинической картины различных заболеваний, вызванных внедрением в слизистую оболочку дыхательного тракта разных видов вирусов.
Известно, что болезни горла могут быть связаны с такими инфекциями, как:

- вирус гриппа;
- вирусы ОРВИ (острые респираторные вирусные инфекции), вызывающие простуду;
- вирус Коксаки, который вызывает очень болезненную инфекцию горла под названием герпетическая ангина;
- вирус Эпштейна-Барр, вызывающий инфекционный мононуклеоз.
Cимптомы
В зависимости от вида вируса-возбудителя симптомы заболеваний горла будут варьировать. Предлагаем ознакомиться с таблицей, в которой представлены основные симптомы, особенности и прогноз течения вирусных заболеваний, поражающих глотку, миндалины или гортань (см. Табл. 1).
Табл.1 Вирусные инфекции, способные вызвать болезни горла.
Как диагностируется заболевание?

Как мы уже знаем, горло может болеть по разным причинам. В зависимости от того, какое именно вирусное заболевание горла имеет место, подбирается соответствующая терапия.
Таким образом, лечение горла следует начинать из точного определения причин болезни, т.е. постановки диагноза.
Стоит отметить, что симптомы стрептококковой ангины во многом сходны с вирусным тонзиллитом.
Во многих случаях сдача анализов не требуется. Если у больного все симптомы ОРВИ (насморк, боль в горле, чихание), лечение начинают немедленно.
Дополнительные анализы могут потребоваться, если у больного произошло ухудшение самочувствия, или болезнь не проходит в течение 7 дней. В таком случае лечащий врач может заподозрить развитие бактериальной инфекции на фоне вирусной.
Лечение
Лечение вирусных инфекций в горле аналогично лечению простуды.
Если у больного развиваются симптомы гриппа - высокая температура тела, боль в горле, кашель, ломота в мышцах и суставах, необходимо вызвать врача. Лечение гриппа основывается на приеме противовирусных препаратов.
При ОРВИ к приему противовирусных прибегают не всегда. Они оказывают влияние на течение болезни только в том случае, если лечение начато в первый-второй день болезни. При герпангине и инфекционном мононуклеозе противовирусные малоэффективны.
Организм человека довольно быстро, в течение 3-5 дней, вырабатывает антитела к вирусу, и с этого момента больной идет на поправку. Таким образом, главное поддерживать организм во время острого периода (в первые 3 суток болезни). Острый период - наиболее опасный; именно в это время у больного может быть лихорадка, сильная боль в горле, чихание, насморк, нарушение пищеварения. В острый период следует контролировать температуру тела и бороться с обезвоживанием. Вспомогательную роль играет симптоматическое лечение препаратами местного действия. Очень важно во время острого периода придерживаться постельного режима, так как на борьбу с вирусом организм тратит много энергии.
Таким образом, в острый период болезни могут использоваться такие средства лечения:
- противовирусные препараты;
- жаропонижающие препараты (при повышении температуры до 38,5°С и более);
- обильное питье (отдайте предпочтение теплым травяным чаям, минеральной воде);
- сон и отдых;
- питание легкой витаминизированной пищей, переедать не следует;
- местное лечение - закапывание носа, полоскание горла, орошение миндалин лекарственными средствами и т.д.;
- при ларингите следует как можно меньше разговаривать, в том числе шепотом.
Начиная с 3-4 дня состояние больного должно значительно улучшиться. Общие симптомы, такие как головная боль и лихорадка, отступают на второй план и постепенно исчезают; остаются только местные симптомы - боль при глотании, насморк, кашель. В этот период главной задачей лечения является очищение дыхательного тракта от слизи и предотвращение развития бактериальных осложнений. С этой целью рекомендуются такие процедуры, как:
- полоскание горла водно-солевым раствором или раствором соды;
- полоскание отварами лекарственных растений (если вы уверены, что у вас нет аллергии);
- орошение горла антисептическими препаратами в форме спрея (подойдет любой антисептик для обработки миндалин и глотки - Ингалипт, Хепилор, Гексорал);
- рассасывание лекарственных леденцов (Стрепсилс, Фарингосепт, Лизобакт) - не только оказывает антисептическое действие, но и уменьшает боль;
- продолжает быть актуальным обильное питье, в рацион можно вводить привычные блюда.
Вирусные болезни, такие как тонзиллит, фарингит и ларингит, хорошо поддаются лечению и имеют благоприятный прогноз. Если домашнее лечение не дает эффекта в течение недели, проконсультируйтесь с лечащим врачом. Возможно, схему лечения придется пересмотреть.
О противовирусных препаратах
Повлиять на течение вирусной инфекции не так просто, как может показаться. Для многих вирусов до сих пор не разработаны препараты, эффективность которых подтверждалась бы исследованиями.
Например, вирус Эпштейна-Барр и вирус Коксаки практически не поддается влиянию каких-либо противовирусных средств. Лучшее лекарство против этих вирусов - антитела, вырабатываемые собственной иммунной системой заболевшего.
Таким образом, лечение мононуклеоза и герпангины в основном симптоматическое (отдых, антисептическая обработка горла, обильное питье и т.п.).
Тем не менее, существуют препараты, эффективные в отношении некоторых вирусов, например, вируса гриппа. Так как именно грипп несет серьезную угрозу жизни человека, его лечение следует начинать с приема противовирусного препарата.
Препараты, активно использующиеся в лечении гриппа, можно разделить на 3 группы:
- Вещества, нарушающие размножение вируса путем блокады фермента нейрамидаза (такие препараты как Занамивир, Осельтамивир).
- Препараты, влияющие на обмен белка М2, необходимого для деления вируса (Амантадин, Римантадин).
- Средства, стимулирующие выработку собственного противовирусного вещества - интерферона (препараты Арбидол, Амиксин, Гропринозин, Циклоферон).
Противовирусные средства, как и любые другие лекарства, могут иметь противопоказания и побочные эффекты, поэтому перед их применением необходимо внимательно прочитать инструкцию и проконсультироваться со специалистом.
Гипертермия и воспаление слизистой гортани – явные признаки развития инфекционного заболевания. Если у пациента болит горло, больно глотать и повысилась температура, необходимо выяснить тип ЛОР-заболевания и пройти соответствующее лечение.
Содержание статьи

Как правило, характерная симптоматика возникает вследствие развития бактериальной или вирусной флоры в дыхательных путях. Повышение температуры возникает в результате активации защитных механизмов организма.
Гипертермия – хорошо или плохо?
Гипертермия – защитно-приспособительная реакция, которая возникает в ответ на негативное влияние патогенных раздражителей. Повышение температуры способствует нагреву тканей и расширению кровеносных сосудов, что создает избыточную нагрузку на сердечно-сосудистую систему. По этой причине рекомендуется строго соблюдать постельный режим в период обострения респираторных заболеваний.
Лихорадочное состояние играет немаловажную роль в процессе уничтожения патогенной флоры в очагах воспаления. Гипертермия способствует:
- созданию неблагоприятных условий для размножения патогенных микроорганизмов в очагах воспаления;
- интенсивной выработке интерферона, препятствующего развитию болезнетворных вирусов;
- стимуляции защитных механизмов и повышению местного иммунитета.
Субфебрильная и фебрильная лихорадка приводят к нарушению водно-солевой обмена в тканях, что может стать причиной обезвоживания организма.
Этиология

Развитию инфекционных заболеваний способствует резкое снижение резистентности организма. Дети дошкольного возраста болеют чаще взрослых, что связано с практическим отсутствием специфического (приобретенного) иммунитета. Спровоцировать размножение условно-патогенных микроорганизмов в ЛОР-органах могут:
- сильное переохлаждение;
- акклиматизация;
- плохая экология;
- хронические заболевания;
- гиповитаминоз;
- злоупотребление антибиотиками;
- вторичный иммунодефицит;
- механические травмы слизистых горла;
- кариес и стоматит;
- хронический ринит;
- контакт с инфицированными больными.
Повысить общий и местный иммунитет ребенка позволяет прием витаминно-минеральных комплексов и иммуностимуляторов. Однако препараты должны назначаться только педиатрами в связи с возможным проявлением побочных реакций.
Распространенные ЛОР-заболевания
Что делать, если очень сильно болит горло, больно глотать и есть температура? Клинические проявления не специфичны, поэтому точно определить вид ЛОР-заболевания можно только после прохождения обследования у специалиста. Характерная симптоматика может свидетельствовать о развитии следующих патологий у детей и взрослых:
Симптоматическое лечение препаратами местного действия ликвидирует неприятные проявления болезни, однако не уничтожает патогенную флору в очагах воспаления.
Болезненное глотание слюны возникает по причине воспаления слизистых оболочек горла.
В процессе глотания происходит сокращение мышц глотки, вследствие чего закрывается надгортанный хрящ, препятствующий проникновению жидкости в трахею и нижние дыхательные пути. В случае катарального или гнойного воспаления тканей пациенты чувствуют боли в области горла.
Ларингит
Ларингит – инфекционное воспаление слизистой оболочки и голосовых связок в гортани, которому чаще всего способствует переохлаждение, перенапряжение глотки, механические травмы, вдыхание запыленного воздуха и т.д. Развитию патологии могут предшествовать корь, пневмония, ангина, бактериальный насморк или бронхит. К числу основных клинических проявлений заболевания можно отнести:
- першение в горле;
- боли при глотании слюны;
- сиплость голоса;
- субфебрильную лихорадку;
- продуктивный (влажный) кашель;
- мышечную слабость;
- ринит.
Важно! Перенапряжение голосовых связок препятствует выздоровлению, поэтому в период острого воспаления ЛОР-органов пациенту не рекомендуется разговаривать.

Заболевание представляет особою опасность для детей в возрасте до 7-8 лет, что связано с риском возникновения ложного крупа. Отек гортани и спазмы голосовой щели могут стать причиной гипоксии.
Фарингит
Фарингитом называют вирусное заболевание, характеризующееся воспалением лимфоидных тканей и слизистых оболочек горла. Провокаторами патологических процессов являются аденовирусы и риновирусы. При отсутствии адекватной терапии к вирусной флоре могут присоединиться микробы, а именно стафилококки, пневмококки и т.д., которые провоцируют гнойное воспаление тканей лимфаденоидного кольца.
Клинические проявления во многом определяются характером ЛОР-заболевания. В случае развития острого фарингита дети и взрослые предъявляют жалобы на:
- субфебрильную лихорадку;
- сухой саднящий кашель;
- боли при глотании слюны;
- затрудненное дыхание;
- наличие признаков интоксикации.
При визуальном осмотре слизистой ротоглотки обнаруживается гиперемия (покраснение) лимфоидных тканей, изъязвление и отечность горла. В случае развития хронического фарингита симптомы менее выражены. Больные могут жаловаться на сиплость голоса, першение в горле и периодический кашель. Во время обострения воспаления клинические проявления патологии ничем не отличаются от симптомов острого фарингита.
Эпиглоттит

Эпиглоттит – воспалительные процессы в надгортаннике и основных отделах глотки, возникающие вследствие развития бактерий типа гемофилус инфлюэнце. Заболевание чаще всего встречается у детей в возрасте от 2 до 5 лет, однако в редких случаях патологию диагностируют и у взрослых. Опасность эпиглоттита заключается в стремительном развитии патологических процессов, вследствие чего у больных в течение нескольких часов проявляются следующие симптомы:
- лихорадка;
- повышение температуры;
- дискомфорт при глотании;
- обильное слюноотделение;
- затрудненное дыхание;
- дисфония (гнусавость голоса).
Проникновение вирусов и бактерий в подслизистый слой глотки провоцирует отек тканей, вследствие чего наблюдается сужение просвета воздухоносных путей. По причине разрыва мелких кровеносных капилляров в слюне обнаруживаются кровянистые примеси.
Различают несколько основных форм эпиглоттита:
- абсцедирующую;
- отечную;
- инфильтративную.
Запоздалое лечение болезни в 10% случаев приводит к развитию пневмонии и перикардиту.
Наибольшую опасность для здоровья ребенка представляют абсцедирующий и инфильтративный эпиглоттит, что связано с повышением температуры до фебрильных отметок, сильными болями в глотке, ощущением нехватки воздуха и отеком воздухоносных путей.
Тонзиллит
Тонзиллит или ангина – воспалительные процессы в лимфаденоидных образованиях, т.е. небных миндалинах. Возбудителями инфекции чаще всего выступают бактерии, в частности стафилококк и бета-гемолитический стрептококк. Острое воспаление провоцирует повышение температуры до фебрильных отметок, что негативно сказывается на самочувствии пациента. На начальных стадиях развития болезни пациенты жалуются на:
- жжение в гландах;
- гипертермию;
- затрудненное глотание;
- сухой кашель;
- отсутствие аппетита;
- миалгию;
- боли в глотке;
- тошноту и рвоту;
- неприятный запах изо рта.
Существует несколько основных форм тонзиллита, каждая из которых характеризуется проявлением определенной симптоматики:
Гипертермия при тонзиллите
| Вид тонзиллита | Клинические проявления | Показатели температуры тела |
| катаральный | гиперемия глотки и небных миндалин, болезненное глотание слюны, увеличение регионарных лимфоузлов | 37-38 |
| фолликулярный | скопление гнойных масс в фолликулах (белые прожилки на миндалинах), боли при глотании, иррадиирующие в уши | до 38.5-39 |
| лакунарный | белый налет на корне языка и горле, желтоватые пробки в небных лакунах (тонзиллолиты) | 39-40 |
| флегмозный | боли в глотке, повышенное слюноотделение, увеличение одной или сразу обеих небных миндалин | 39-40 |
| фиброзный | белая пленка на поверхности гланд, боли в голове и глотке | 38.5-40 |
| язвенно-некротический | незначительное увеличение одной из миндалин, изъязвление слизистой глотки, серый налет на гландах | 37-38 |
У маленьких детей ангина нередко возникает на фоне развития скарлатины, при которой на глотке и зеве возникает покраснение. Гиперемия слизистых оболочек и острое воспаление лимфоидных тканей вызывает сильную боль при глотании слюны и разговоре.
Важно! О развитии скарлатины сигнализирует мелкая сыпь, возникающая на кожных покровах.

Корью называют высококонтагиозное вирусное заболевание, характеризующееся воспаление дыхательных путей, фебрильной лихорадкой, конъюнктивитом и папулезными высыпаниями на коже. Инфекционная патология чаще всего встречается у детей в возрасте до 5 лет и относится к числу самых грозных детских болезней.
По данным ВОЗ, от кори ежегодно умирает не менее 150 тыс. человек, большинство из которых дети дошкольного возраста. Возбудителем инфекции является РНК-вирус, который передается воздушно-капельным путем. В 95% случае заболевание диагностируется у детей в возрасте от 2 до 5 лет.
Особенность патологии заключается в том, что болезнетворная флора, проникая в воздухоносные пути и, соответственно, кровь, поражает абсолютно все виды белых иммунокомпетентных клеток.
- высокая температура (39-40 градусов);
- сильный насморк;
- коревая энантема;
- дискомфорт при глотании;
- головные боли;
- светобоязнь;
- хриплость голоса;
- гиперемия зева;
- постоянное чихание.
Примерно на 4-5 день развития заболевания у ребенка возникает коревая экзантема, т.е. папулезные высыпания на коже. При возникновении характерных симптомов нужно обратиться за помощью к педиатру.

Запоздалая терапия может стать причиной серьезных осложнений, в частности лимфаденита и коревого энцефалита.
Неадекватное лечение кори провоцирует сбои в работе центральной нервной системы и стеноз гортани.
Взрослые, не переболевшие корью в детском возрасте, тяжело переносят заболевание. Пациенты жалуются на общую усталость, затрудненное дыхание, фебрильную лихорадку и сильные боли в области горла. Часто у взрослых возникают осложнения в виде бактериального воспаления ротоглотки и коревой пневмонии.
Грипп
Симптомы гриппа не являются специфическими, поэтому точно определить тип респираторного заболевания без сдачи лабораторных анализов практически невозможно.
Тяжесть патологии может варьироваться от легкой до гипертоксической формы, которая чаще всего встречается у маленьких детей. О развитии типичной гриппозной инфекции сигнализируют следующие клинические проявления:
Тяжелая форма гриппа чревата развитием сосудистого коллапса, который может стать причиной воспаления мозга.
Средне-тяжелые формы ЛОР-заболевания могут вызвать серьезные системные и местные осложнения, что связано с особенностями протекания патологических процессов в организме. Вирусная инфекция оказывает выраженное капилляротоксическое воздействие, вследствие чего наблюдается снижение тканевой реактивности.
Дифтерия
Дифтерией называют бактериальное воспаление слизистых оболочек ротоглотки, бронхов и гортани. Тяжесть патологии во многом обусловлена скоплением избыточного количества ядовитых веществ в тканях, которые выделяются дифтерийной палочкой. Если патогенная флора поражает не только ротоглотку, но и воздухоносные пути, помимо общей интоксикации не исключено развитие стеноза глотки, при котором наблюдается сужение просвета воздухоносных путей.
Дифтерийный круп – часто встречающаяся форма ЛОР-заболевания, которая характеризуется преимущественным поражением слизистой оболочки гортани. Бактериальная флора локализуется в гортани, трахее и бронхах, вследствие чего наблюдается отек слизистых оболочек ЛОР-органов. Как правило, заболевание сопровождается следующими клиническими проявлениями:
- высокая температура;
- мышечная слабость;
- увеличение небных миндалин;
- пленчатый налет на горле;
- затрудненное глотание;
- першение в горле;
- увеличение регионарных лимфоузлов.
Токсическая и гипертоксическая дифтерия требует незамедлительного медикаментозного лечения. У детей дошкольного возраста болезнь вызывает фебрильные судороги, потерю сознания, образование геморрагической сыпи на коже и т.д. В случае нарастания сердечно-сосудистой недостаточности, обусловленной капиллярным коллапсом, летальный исход наступает примерно через 3-4 суток после проявления грозных симптомов.
Особенности фармакотерапии

Лечение ЛОР-заболеваний может быть назначено только квалифицированным специалистом после точной постановки диагноза. Паллиативная (симптоматическая) терапия нацелена только на облегчение симптомов болезни. Чтобы ликвидировать причину возникновения проблемы, необходимо пройти курс антибактериальной или противовирусной терапии с приемом препаратов патогенетического действия.
В схему комплексного лечения инфекционных заболеваний, сопровождающихся дискомфортом в горле и гипертермией, включают следующие виды медикаментов:
Дискомфорт в горле – неспецифический симптом, появляющийся в случае функционального нарушения, септического и асептического воспалении слизистых оболочек ЛОР-органов. Что делать, если болит горло и больно глотать?
Содержание статьи

Принципы лечения определяются причинами возникновения, локализацией и интенсивностью болевых ощущений. Дискомфорт при глотании может сопровождаться гипертермией, лихорадкой, рвотой, ознобом, миалгией, увеличением лимфоузлов и т.д.
Точно диагностировать вид патологи может квалифицированный специалист после прохождения пациентом визуального осмотра и сдачи соответствующих анализов. Своевременное обращение к врачу и прохождение медикаментозной терапии позволяет предупредить развитие системных осложнений, представляющих угрозу для жизни пациента.
Патологическая физиология болей
Что делать, если сильно болит горло и больно глотать? Прежде чем использовать препараты местноанестезирующего и антифлогистического действия, нужно определить причину появления дискомфортных ощущений. Боли любой локализации представляют собой субъективный признак, возникающий в случае развития катаральных процессов в тканях.
Дискомфорт при глотании – естественная реакция на воспаление и деструкцию мягких тканей ЛОР-органов. Для формирования неприятных ощущений в воздухоносных путях достаточно незначительного поражения лимфоидных тканей и мерцательного эпителия. Возникновение локализованного воспаления воспринимается пациентами, как боль.
Боль в горле при глотании – это тревожный сигнал, в ответ на который происходит мобилизация резервов иммунной системы, предотвращающей дальнейшее развитие патологических процессов. Болевые ощущения формируются при участии сосудов и болевых рецепторов (ноцицепторов). В результате воспаления тканей происходит обильное кровенаполнение очагов поражения. Расширение капилляров увеличивает проницаемость их стенок, вследствие чего в пораженных тканях образуются выпоты и, соответственно, отек.
Ускорение микроциркуляции крови в слизистой оболочке ЛОР-органов способствует питанию поврежденных клеток кислородом и органическими соединениями, которые ускоряют регенерационные процессы.

С током крови в пораженные воспаление ткани мигрируют иммунокомпетентные клетки, которые обезвреживают патогены, что стимулирует процесс выздоровления. Иными словами, дискомфорт в области глотки – подтверждение наличия катаральных или гнойных процессов, спровоцированных поражением мерцательного эпителия. Нарушение целостности мерцательного эпителия и лимфоидных тканей обусловлено воздействием неинфекционных или инфекционных факторов. К числу первых относят болезнетворные вирусы, простейшие, грибки и бактерии, ко вторым – механическое и химическое воздействие неблагоприятных экзогенных факторов.
Классификация болей
В зависимости от субъективных ощущений, боль при глотании разделяют на два типа: тупую и острую. Сенсорное восприятие во многом определяется глубиной поражения тканей, распространенностью очагов воспаления, интенсивностью и порогом болевой чувствительности. В случае появления дискомфорта в области глотки следует обращать внимание на сопутствующую симптоматику, которая позволяет определить природу неприятных ощущений.
Острые боли локализуются в отдельных участках воздухоносных путей, они практически не поддаются контролю, поэтому плохо переносятся пациентами. Тупые ноющие боли характеризуются умеренной интенсивностью, вследствие чего определить точное местонахождение очага воспаления не всегда удается. В зависимости от продолжительности дискомфорта, болевые ощущения условно разделяют на:
- периодические;
- волнообразные;
- хронические;
- нарастающие;
- стихающие.
Интенсивные режущие боли в органах дыхания могут привести к болевому шоку и летальному исходу.
Жжение, першение, царапанье и сдавливание – разновидности болевых ощущений, возникающие в результате септического и асептического воспаления тканей. Определить природу дискомфорта и степень поражения ЛОР-органов можно только после прохождения пациентом аппаратного обследования и сдачи необходимых анализов.
Инфекционные факторы
Если очень сильно болит горло, с чем это может быть связано? Дискомфортные ощущения возникают по причине септического или асептического воспаления мягких тканей.

К числу возможных инфекционных причин появления симптома можно отнести:
- дифтерию;
- острый тонзиллит;
- паратонзиллярный абсцесс;
- острый фарингит;
- гортанный тонзиллит;
- острый ларингит;
- инфекционный мононуклеоз;
- хондроперихондрит гортани;
- аденоидит;
- корь;
- скарлатину;
- грипп;
- эпиглоттит;
- кандидозный и афтозный стоматит;
- острый ларинготрахеит;
- язычную ангину;
- краснуху;
- орофарингеальный кандидоз.
По причине вариабельности характера проявления боли, установить вид патологии на основании субъективных ощущений пациента практически невозможно. Для выяснения причин появления неприятного симптома необходимо определить и изучить сопутствующие клинические проявления ЛОР-заболевания.
Неинфекционные факторы
Что делать, если болит горло и больно глотать? Не всегда возникновение симптома обусловлено развитием бактериальной или вирусной инфекции. Иногда дискомфортные ощущения в области глотки связаны с раздражающим влиянием негативных факторов на слизистую оболочку воздухоносных путей:

- продолжительные нагрузки на связки горла (крик, пение, чтение лекции);
- травма глотки режущими предметами (рыбные косточки, металлическая стружка);
- ожог мерцательного эпителия (вдыхание горячего пара, употребление горячих напитков);
- непреднамеренное проглатывает твердых предметов (детские игрушки, пластмассовые колпачки);
- раздражение слизистых оболочек летучими химикатами (фенол, хлор, формалин, метиловый спирт);
- пересыхание мерцательного эпителия в связи с недостаточным увлажнением воздуха;
- гастроэзофагеальный рефлюкс, при котором происходит забрасывание желудочного сока в пищевод;
- невроз глотки, возникающий в результате воспаления языкоглоточного нерва;
- шейный остеохондроз, провоцирующий нарушение иннервации тканей горла;
- вегето-сосудистая дистония и заболевания крови.
Важно! Боли, вызванные неинфекционными причинами, при разговоре и глотании слюны не усиливаются.
Лечение заболеваний в домашних условиях возможно только по рекомендации специалиста. При отсутствии серьезных патологий терапия проводится с помощью медикаментов и физиотерапевтических процедур. Однако следует учесть, что самолечение чревато распространением патологического процесса и сужением просвета воздухоносных путей. В ряде случаев отек тканей приводит к развитию острой асфиксии, которая может стать причиной смерти пациента.
Сильные боли
Когда болит горло, прежде всего, нужно определить причину возникновения неприятных ощущений. Острые и нарастающие боли зачастую возникают в результате септического воспаления тканей. Болезнетворные агенты, проникшие в ткани ЛОР-органов, отравляют организм продуктами своей жизнедеятельности, вследствие чего возникает инфекционно-аллергическая реакция.
Сильный дискомфорт при глотании слюны в 90% случаев возникает на фоне развития таких патологий:
Следует отметить, что заглатывание острых предметов приводит к травмированию слизистых оболочек и моментальному появлению дискомфортных ощущений.
При этом интенсивность субъективных ощущений во многом зависит от глубины рассечения тканей и локализации пореза.
Несвоевременная обработка органов дыхания антисептиками может спровоцировать размножение условно-патогенных микроорганизмов, населяющих слизистые оболочки воздухоносных путей.
Дискомфорт при глотании
Что могло стать причиной воспаления ЛОР-органов, если больно глотать слюну? Обострение дискомфорта при глотании чаще сигнализирует о развитии катаральных процессов. Сокращение мышц глотки приводит к упругой деформации мягких тканей, при наличии очагов поражения наблюдается раздражение болевых рецепторов, вследствие чего возникают болевые ощущения. Когда больно глотать пациенту, диагностируют следующие виды патологий:
- шейный остеохондроз;
- шилоподъязычный синдром;
- невроз глотки;
- фарингит;
- ожог глотки;
- опухоль щитовидной железы;
- гипертрофия небных миндалин;
- язва желудка;
- спазм пищевода;
- желудочно-пищевой рефлюкс;
- ахалазия пищевода.
Постепенное усиление боли сигнализирует о прогрессировании катаральных процессов и поражении более глубоких слоев мерцательного эпителия.
Дискомфорт в горле без температуры

Дискомфортные ощущения в органах дыхания, не сопровождающиеся гипертермией, чаще свидетельствуют о развитии асептического воспаления.
Провокатором патологических изменений в тканях может стать ожог, опухоль, механическая травма, пересыхание слизистой, перенапряжение мышц глотки и т.д.
Следует учесть, что горло может болеть и по причине развития инфекционных заболеваний.
Грибковое и вялотекущее воспаление крайне редко провоцирует повышение температуры.
Поэтому к числу возможных инфекционных причин появления тревожного симптома можно отнести хронический фарингит, афтозный стоматит, орофарингеальный кандидоз и т.д.
Чтобы уменьшить боли и облегчить течение болезни, многие пациенты прибегают к приему обезболивающих средств. Однако симптоматическая терапия не препятствует прогрессированию патологии, что может усугубить состояние больного. В ряде случаев дискомфорт в глотке при отсутствии гипертермии сигнализирует о развитии синдрома Хельгера, при котором наблюдается расширение внутреннего диаметра сонной артерии.
Дискомфорт в горле при гипертермии
Высокая температура – явный признак развития инфекционного поражения органов дыхания. Дискомфорт в области гортани зачастую обусловлен распространением вирусного или микробного воспаления в воздухоносных путях. Ужасный кашель возникает при гиперсекреции слизи мерцательным эпителием, которая стекает по стенкам глотки и вызывает раздражение кашлевых рецепторов.
Патологический секрет, отделяемый при кашле, возникает на фоне развития таких заболеваний:
- кандидозный фарингит;
- язычный тонзиллит;
- грипп;
- коклюш;
- аденоидит;
- ларингит;
- синусит.

Болевые ощущения могут быть следствием развития злокачественной или доброкачественной опухоли в глотке.
Если во время кашля боли иррадиируют в ухо, чаще всего специалисты диагностируют тубоотит (евстахиит) или средний отит.
Запоздалое лечение инфекционного воспаления может привести к перфорации ушной перепонки и развитию кондуктивной тугоухости.
Общие принципы терапии
Очень болит горло, больно глотать, что делать? Терапия дискомфортных ощущений в области глотки заключается в использовании патогенетических или этиотропных, а также паллиативных методов. Этиотропное лечение нацелено на ликвидацию причинного фактора болевого синдрома, т.е. на устранение болезнетворных агентов, вскрытие абсцессов и восстановление целостности мерцательного эпителия. Исходя из этого, к этиотропным способам лечения можно отнести:
- оперативное вмешательство (зашивание ран, извлечение инородных предметов, иссечение поврежденных тканей, вскрытие абсцессов и т.д.);
- противомикробную терапию (прием сульфаниламидов и антибиотиков, уничтожающих болезнетворные бактерии);
- антимикотическую терапию (прием противогрибковых средств, препятствующих развитию дрожжеподобных и плесневых грибков);
- противовирусную терапию (прием антивирусных лекарств, угнетающих размножение вирионов).
Этиотропная терапия позволяет полностью ликвидировать причинный фактор, вызвавший развитие ЛОР-заболевания. При отсутствии рисков осложнения болезни ограничиваются паллиативным лечением, при котором используются медикаменты, уменьшающие выраженность болевого синдрома и патологических реакций.

Облегчить боли при глотании помогут:
- анальгетики;
- антипиретики;
- гомеопатические препараты;
- физиотерапевтические процедуры;
- противовоспалительные средства.
Антибиотики
Если больно глотать, как лечить воспаление? В случае развития бактериальной инфекции ликвидировать очаги поражения в органах дыхания можно посредством противомикробных средств. Для лечения бактериальной ангины, фарингита и других ЛОР-заболеваний применяют антибиотики пенициллинового ряда. Они разрушают клеточные структуры микробов, что приводит к уменьшению численности патогенов в воспалившихся тканях. К числу самых действенных медикаментов можно отнести:
Некоторые виды бактерий синтезируют особый фермент – бета-лактамазу, который повышает устойчивость патогенов к воздействию антибиотиков. В случае неэффективности пенициллиновых препаратов применяют следующие антимикробные средства:

Нельзя назначать тетрациклиновые антибиотики детям дошкольного возраста, так как они замедляют рост костей и приводят к гипоплазии эмали.
Вылечить бактериальную инфекцию можно в течение 7-10 дней. Преждевременное окончание антибактериальной терапии может привести к рецидиву воспаления и хронитизации патологических процессов.
Леденцы и аэрозоли для горла
Что делать, если очень больно глотать? Облегчить течение инфекционного заболевания позволяют препараты местного действия. Лечить горло можно с помощью леденцов для рассасывания, а также аэрозолей и спреев для туширования ротоглотки. В схему комплексного лечения ЛОР-патологий включают препараты, обладающие местноанестезирующим, антифлогистическим, противоотечным и антимикробным действием.
Чтобы смягчить больное горло и убрать воспаление, целесообразно использовать такие таблетки медикаменты, как:
После устранения болевых ощущений вышеперечисленные препараты для орошения ротоглотки быстро всасываются в ткани, за счет чего достигается максимальная концентрация активных компонентов препаратов в очагах воспаления. Регулярное применение спреев и аэрозолей ускоряет регресс патологических процессов, вследствие чего уменьшаются дискомфортные ощущения при глотании. Какими лекарствами целесообразнее убирать нежелательные проявления инфекционного заболевания?
После устранения болевых ощущений вышеперечисленные препараты желательно заменить растворами для полоскания ротоглотки.
Они создадут в полости рта неблагоприятную для развития бактерий среду, что предотвратит рецидив воспаления.
Фарингитом называется воспаление слизистой оболочки задней стенки зева (воспаление глотки). Глотка – это верхняя часть горла. Глотка состоит из трёх частей:
- носоглотка – начинается от задней части полости носа. При осмотре горла её не видно, так как она скрыта мягким нёбом;
- ротоглотка – это как раз тот отдел глотки, который мы наблюдаем при рассматривании горла;
- гортаноглотка – нижний отдел глотки.
В целом глотка принадлежит сразу двум системам организма. Она входит в состав как дыхательных, так и пищевых путей. Эта её особенность играет важную роль в развитии и проявлениях фарингита.
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться – за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание – это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.

Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, – например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус – возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко – бактериальный, грибковый, аллергический и травматический фарингиты.
Формы фарингита
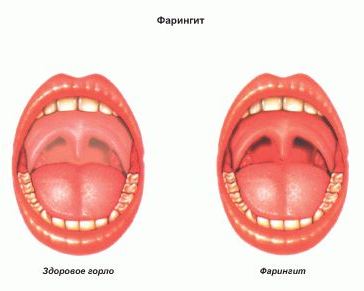
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
Течение фарингита и его возможные осложнения
Острый фарингит, как правило, не представляет опасности. Однако лечение его должно быть соответствующим и своевременным. Если фарингит не лечить или лечить неправильно, он способен преподнести сюрпризы.
Поэтому очень важно своевременно обратиться к врачу для установления точного диагноза и назначения курса лечения. Ангина вызывается бактериями, и для её лечения могут быть назначены антибиотики. Фарингит же обычно имеет вирусную природу, и антибиотики при фарингите будут только вредны – полезную микрофлору они уничтожат, а развитие болезни не остановят. С другой стороны, встречаются фарингиты, вызванные, как и ангина, стрептококковой инфекцией. Осложнения, которые они могут вызвать, столь же опасны. Это – аутоиммунные реакции, в числе которых ревматизм суставов и клапанов сердца, а также поражение почек (гломерулонефрит).
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле – довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным – сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите – сухой кашель.
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия – визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления - покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Методы лечения фарингита

Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Как дополнительный вспомогательный метод лечения при фарингите может использоваться физиотерапия. С этой целью могут применяться электрофорез с применением антисептиков, УВЧ и дарсонвализация.
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

