Бородавки что это вирус или грибок
Обновлено: 15.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
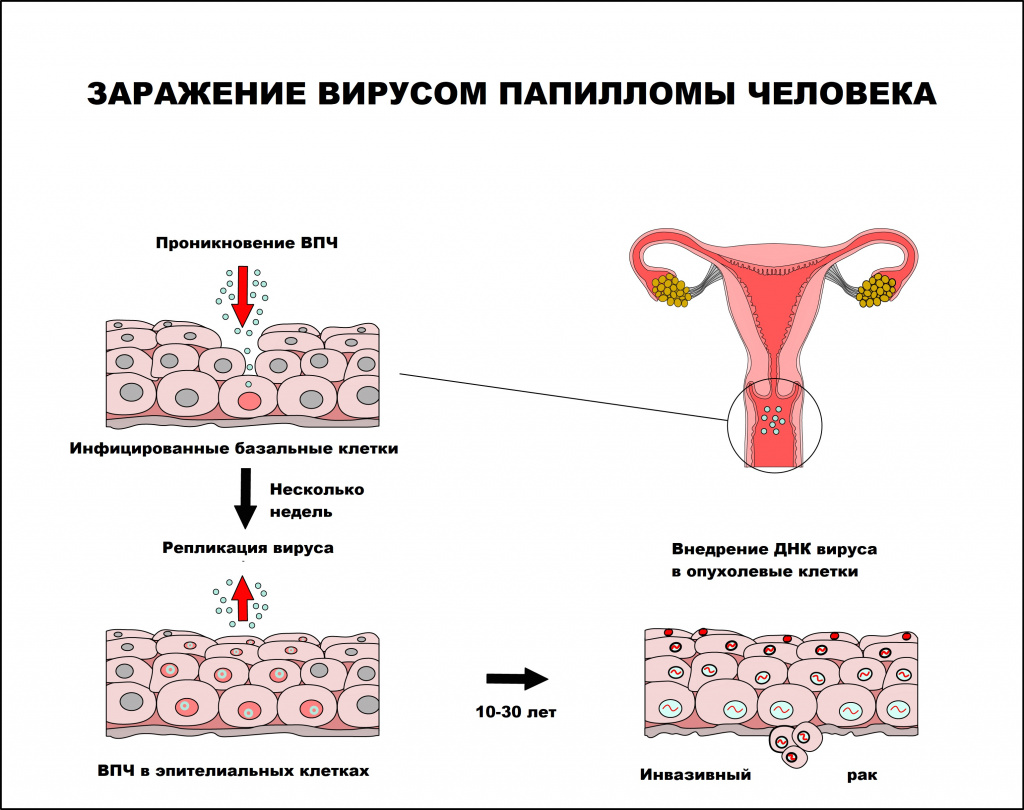
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
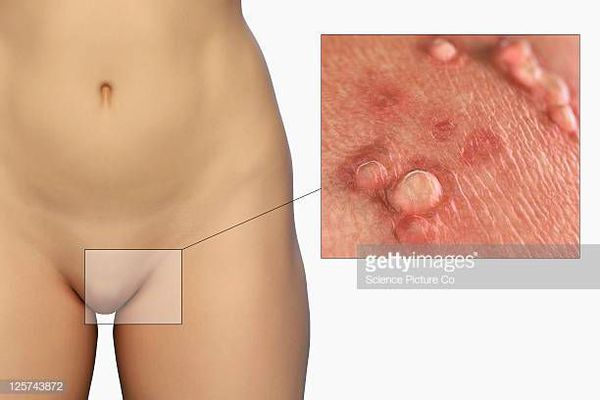
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
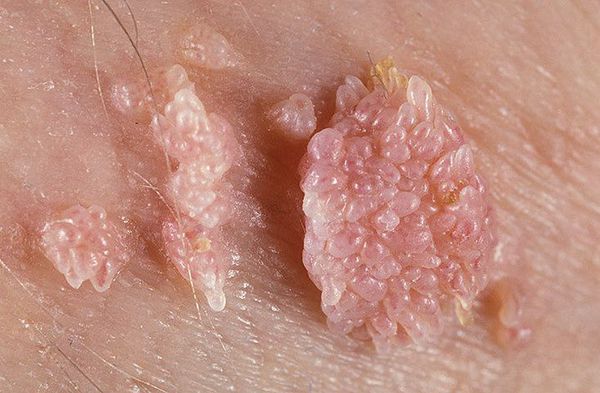
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
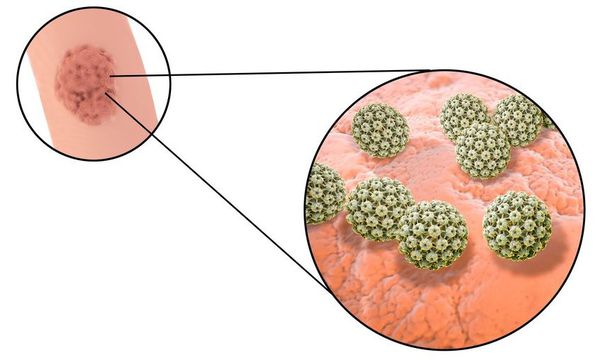
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
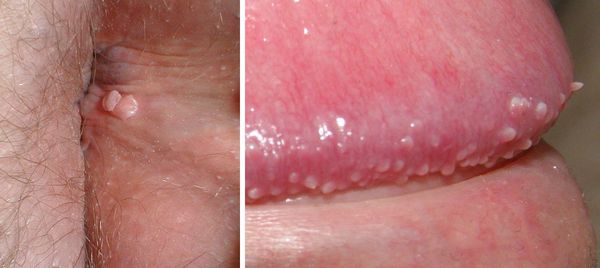
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
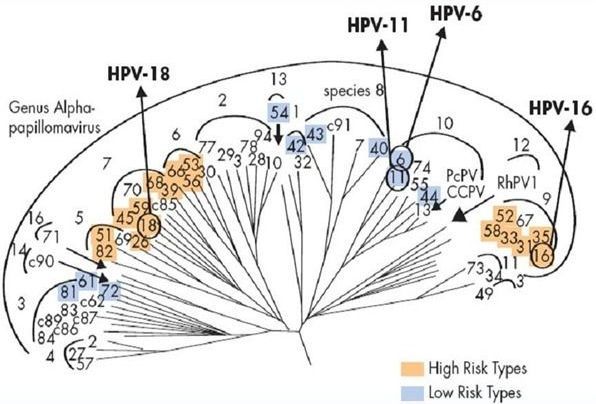
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
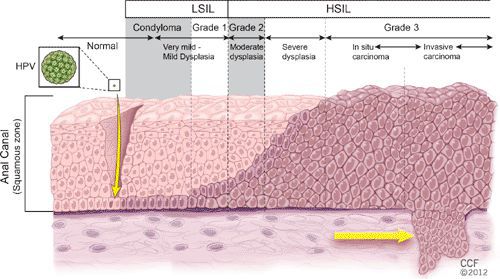
Размножение
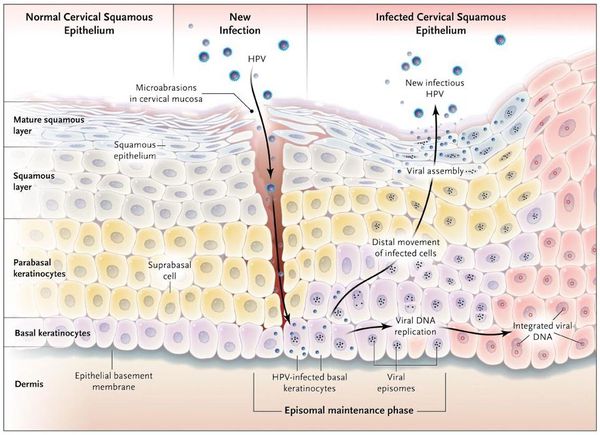
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
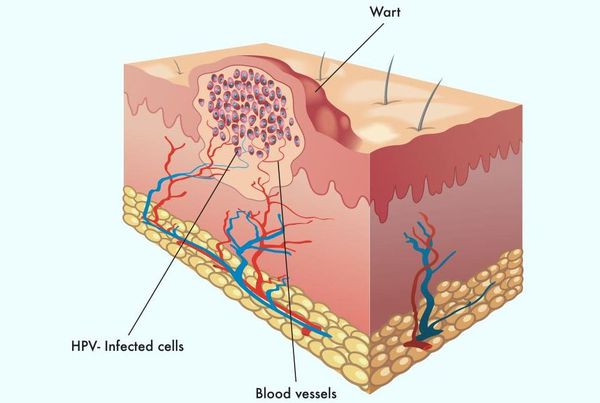
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
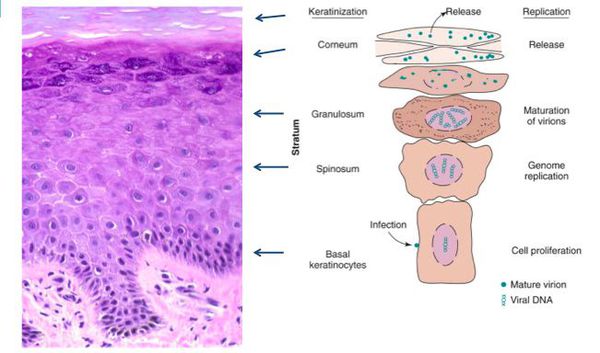
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
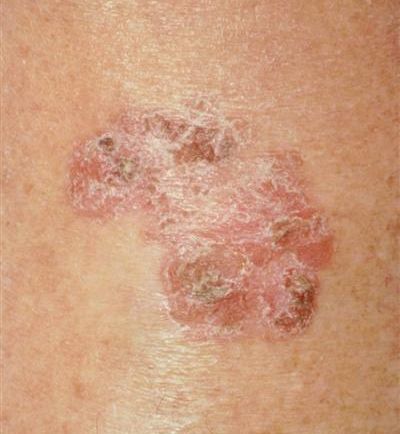
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
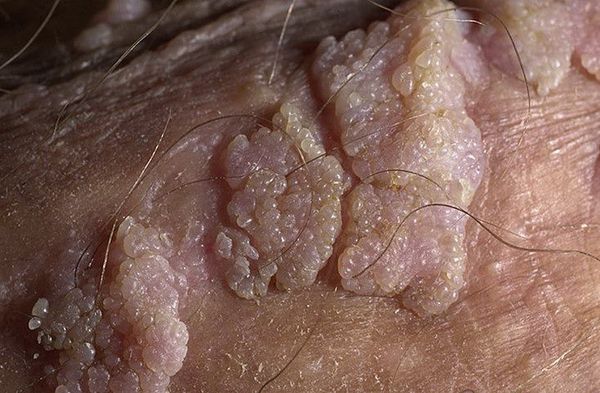
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
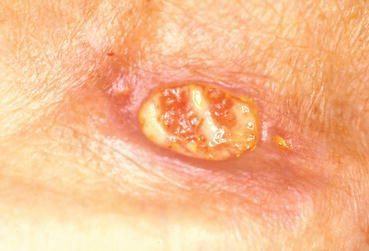
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
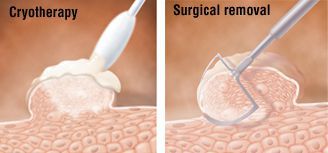
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]

Как и герпес, бородавки — результат деятельности вируса. За развитие бородавок ответственны более ста видов вирусов, большинство из которых — ВПЧ. Так как среди ВПЧ есть онкогенные типы, некоторые образования могут быть особенно опасными в плане рака, например, развивающиеся вокруг гениталий.
Какими бы ни были и где бы ни располагались бородавки, никогда не чешите, не трите и не царапайте их, так как они могут переносить миллионы вирусов в другие области кожи, где могут появиться новые образования!
Подцепить вирусы бородавок очень легко. Например, зараженные эпителиальные клетки человека попадают в воду бассейнов. Они, плавая в воде, легко находят свою жертву. Также вирус бородавок может распространяться через прямой физический контакт, просто при рукопожатии . Проникновению вирусов в организм способствуют крошечные повреждения на коже.

Рукопожатие
У детей бородавки часто появляются под ногтями в результате сосания или жевания пальцев, что может быть болезненно и трудно поддаваться лечению. Дети могут легко подцепить вирусы во время игры. В итоге каждый четвертый ребенок имеет вирусные бородавки на руках или ногах.
Заразимся ли мы вирусом или нет, зависит от того, насколько сильна наша иммунная система. Сильный иммунитет подавляет инфекцию, вызывающую бородавки.
Профилактика
Избежать вирусных инфекций невозможно. Даже при сильной иммунной системе необходимы меры предосторожности, например, каждый должен использовать в бассейнах и на пляжах свои тапочки и полотенце.
Против некоторых штаммов бородавок, вызванных ВПЧ, существуют вакцины. Но прививки приходится делать за свои деньги и они пока не популярны.
Типы бородавок
Не путайте настоящие бородавки с родинками и другими мягкими наростами на коже!
Обыкновенная бородавка (verruca vulgaris)
Обыкновенные бородавки чаще всего встречаются на пальцах, возле ногтей, на руках, вокруг коленей или локтей или на лице. Этот тип бородавок легко узнаваем по внешнему виду, напоминающему цветную капусту. Они имеют размер горошины, могут быть белыми, серыми или коричневыми и различаются по форме.
Вульгарные бородавки вызываются разными группами вирусов, кроме вирусов, провоцирующих половые генитальные формы.
Плавательные бородавки (контагиозный моллюск)
Эти бородавки представляют собой безвредные полусферические наросты. Их поверхность блестящая, больше всего напоминает паприку.
Быстрее всего заразиться контагиозным моллюском можно в бассейне. Холодная вода смягчает кожу, позволяя бородавкам легко в нее проникать. Чаще этим типом бородавок заражаются дети, особенно те, у кого атопический дерматит .
У большинства детей бородавки появляются на животе, спине, руках или ногах. При этом они образуют группы. Это одна из их самых ярких особенностей контагиозной бородавки.
В отличие от других бородавок, этот тип вызван не вирусом папилломы человека, а вирусом оспы (Molluscipoxvirus).
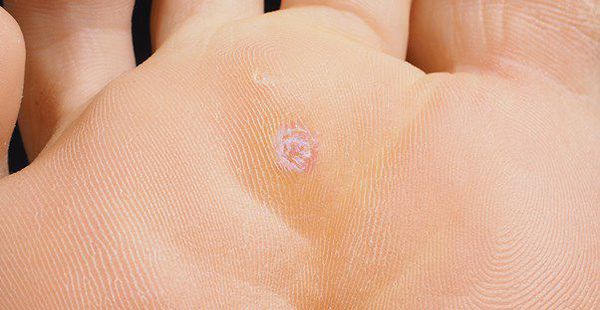
Подошвенные бородавки (verruca plantaris)
Подошвенные бородавки часто образуются на подошвах ног. Подобно корням растений, подошвенные бородавки растут внутри тканей,. И в отличие от многих видов бородавок, это не только косметическая проблема, они также очень болезненные.

Подошвенная бородавка
Тем, у кого такие бородавки на подошвах может причинять боль каждый шаг, потому что они поражают внутренние ткани, снаружи выступает лишь небольшая их часть. На самом деле они намного больше, поэтому от них очень трудно избавиться. Если не удалить такую бородавку полностью, она опять вырастет.
Бородавки имеют коричневатый или сероватый цвет, также на них видны темные маленькие точки, представляющие собой крошечные синяки, вызываемые ходьбой.
Висячие бородавки (verruca filiformis)
Висячие бородавки — удлиненные, волокнистые, часто кистевидные, беловатые или кожистые. Они развиваются в основном на лице, шее, губах, веках, подбородке и лбу. Распространяются висячие бородавки очень легко, достаточно прикоснуться к инфицированному человеку.

Висячая бородавка
Поскольку они развиваются на чувствительных и видимых участках тела, удалять их может только дерматолог.
Плоские бородавки (verruca plana)
Плоские бородавки — это доброкачественное разрастание кожи, вызываемое некоторыми штаммами вируса папилломы человека (ВПЧ). Verruca plana представляет собой плоскую слегка выпуклую бородавку, обычно встречающуюся группами. Плоские шишки на поверхности кожи часто принимают за родинки.
Плоские бородавки растут на запястьях, на руках и предплечье и реже на ногах или лице. Встречаются в основном у детей и подростков в период полового созревания (12-18 лет), но может развиться и у пожилых людей и у пациентов с ослабленной иммунной системой.
Себорейная бородавка
Это доброкачественные опухоли кожи в виде чечевицы или бобов обычно появляются с возрастом. За внешний вид, себорейные бородавки могут быть легко приняты за рак кожи.
Генитальные бородавки (verruca genitalis)
Генитальные бородавки — это особый тип кондилом. Они передаются главным образом половым путем и могут быть очень опасными. Этот тип бородавок вызван онкогенными вирусами ВПЧ.
В настоящее время существует вакцинация против ВПЧ, но защиту от штаммов, вызывающих кондиломы обеспечивает только 4- или 9-компонентная вакцина. Важное условие эффективности — пациент не должен быть инфицирован на момент прививки.
Заметив половые бородавки, не экспериментируйте с домашним лечением! Чем раньше вы обратитесь к дерматологу, тем лучше. Также желательно пройти обследование партнеру, даже если у него / нее еще не развились симптомы. Кстати генитальные бородавки удаляют гинекологи и урологи.
Лечение бородавок
Лечение бородавок является в первую очередь дерматологической задачей. Имеющиеся в аптеках противоопухолевые препараты лишь временно уменьшают размер образований, поэтому окончательным решением является только удаление бородавки.

Удаление бородавок
При этом удалять нужно первую же бородавку, а если их несколько — удаляют все до единой. Развитию бородавок способствуют повреждение кожи (которое может быть почти незаметно) и ослабление иммунной системы. Плохо удаленные и оставшиеся бородавки будут продолжать инфицировать кожу.
В дополнение к местному лечению могут также использоваться иммуностимулирующие препараты.
Удаление бородавок
Удаление может быть выполнено под местной анестезией специальным скальпелем, иссечением электрическим ножом или лазером. Эта процедура короткая и безболезненная, не оставляет шрамов, поэтому применяется даже для чувствительных участков кожи.
Второй вариант — замораживание бородавки жидким азотом. Воздействие на бородавку специальным устройством, заставляет высыхать образование в течение нескольких дней. Также замораживание повышает местную иммунную защиту кожи, помогая заживлению и предотвращая частые рецидивы. Но этот метод не подходит для видимых участков кожи, так как может оставлять следы.
Бородавки — это малоэстетичные доброкачественные новообразования, которые появляются на коже при заражении вирусом папилломы человека. Внедряясь в верхние слои эпидермиса, вирус провоцирует разрастание его клеток, в результате чего появляются бородавки разной формы, размера и цвета.
Папилломавирусом человека инфицировано около 80 % людей на планете, при этом далеко не каждый пациент знает о своем диагнозе, поскольку ВПЧ в большинстве случаев протекает бессимптомно.
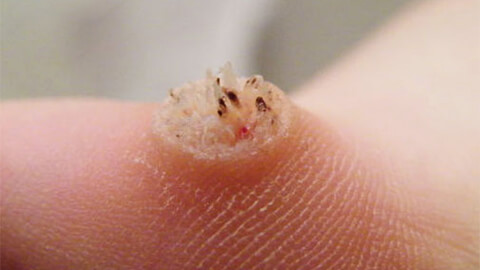
Виды бородавок
Различают разные виды бородавок в зависимости от места расположения на теле, цвета, размера, формы и типа возбудителя.
Обычные или вульгарные бородавки
Наиболее распространены, их появление не зависит от возраста или пола больного. Располагаются на кистях рук, между пальцев, на тыльной стороне ладоней (реже на самих ладонях). Вульгарные бородавки имеют неправильную или округлую форму и благодаря телесно-розоватому цвету обычно не очень заметны на коже. Размер варьируется от 1 до 3 мм, при длительном заражении и отсутствии лечения на пораженном участке могут появляться группы новообразований.
Плоские бородавки
Новообразования этого вида чаще появляются детей и подростков, поэтому их второе название – юношеские бородавки. Представляют собой узелки телесного или светло-коричневого цвета овальной или круглой формы, с гладкой поверхностью, слегка возвышающиеся над кожными покровами. Преимущественно локализуются на коже лица, шеи, рук и верхней части туловища.
Подошвенные бородавки
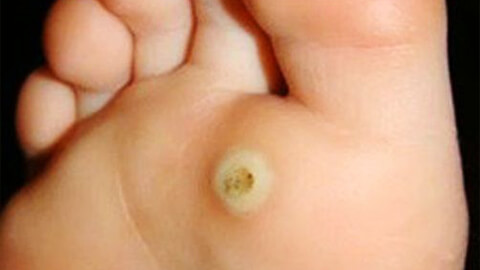
Этот вид бородавок появляется исключительно на коже стоп, благодаря чему и получил свое название. Представляет собой шероховатый нарост с ороговевшим слоем кожи или группу таких наростов. Кожа вокруг подошвенных бородавок теряет естественный цвет, становится серо-желтой. Поверхность бородавки становится жесткой и начинает давить на здоровые ткани вокруг нее, причиняя сильный дискомфорт.
Висячие бородавки
Старческие бородавки
Бородавки такого типа чаще поражают кожу людей преклонного возраста. Их также называют себорейными бородавками или кератомами. Развиваются они по причине возрастных изменений и ухудшения обмена веществ из клеток эпидермиса, часто захватывая верхнюю часть волосяных фолликулов. Кератомы имеют круглую форму, четко очерченные границы, локализуются на волосистой части головы или на лице. Размер варьируется от нескольких миллиметров до 4-5 см.
Остроконечные бородавки
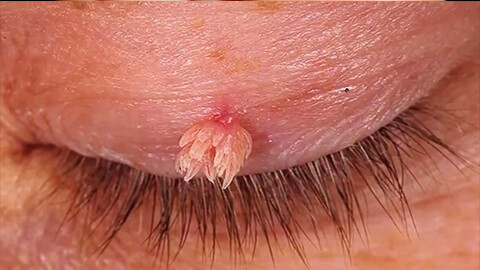
Остроконечные бородавки или кондиломы представляют собой наиболее неприятный и болезненный вид новообразований. Их возбудителем является папилломавирус человека 6 и 11 типов. Остроконечные кондиломы поражают кожу, граничащую со слизистыми оболочками: на губах и веках; в области гениталий, мочеиспускательного канала, ануса.
Причины появления бородавок
Провоцирует появление бородавок повышенная активность папилломавируса человека в организме. Заражение происходит контактно-бытовым путем: через прикосновения, рукопожатия, предметы общего пользования и в общественных местах при несоблюдении правил личной гигиены. Остроконечные бородавки передаются половым путем.
В активную форму вирус переходит при наличии таких факторов, как:
- сильный или хронический стресс;
- перенесенные инфекционные заболевания;
- сниженный иммунитет;
- гормональные сбои, неправильный обмен веществ;
- повышенная потливость;
- травмы и микротравмы кожи;
- ношение одежды и обуви из ненатуральных материалов.
При бессимптомном протекании заболевания, диагностировать его можно только лабораторным путем.
Бородавки у взрослых
Появление папиллом или бородавок возможно в любом возрасте. Пол при этом не играет особой роли – ВПЧ подвержены и мужчины, и женщины. При этом риск развития бородавок у женщин выше, поскольку их иммунитет чаще бывает ослаблен из-за гормонального фона, беременностей, кормления детей. Из-за особенностей анатомического строения, женщины также более подвержены появлению бородавок на половых органах, в частности, кондилом, которые повышают риск развития рака шейки матки.
У мужчин бородавки появляются только в случае резкого снижения иммунитета, что с сильным полом случается не так часто. При этом мужчины крайне редко выступают носителями ВПЧ 16 и 18 типов, которые провоцируют развитие онкологических заболеваний.
Бородавки у детей
Бородавки – распространенное явление у детей и подростков, поскольку их иммунитет не сформирован до конца, вследствие чего они легко заражаются папилломавирусами. Немаловажную роль играет тот факт, что дети, посещающие детские сады и школы, как правило, пребывают в повышенных стрессовых условиях, что негативно сказывается на защитных способностях организма. Помимо контактно-бытового способа инфицирования. возможно также внутриутробное заражение от матери.
Чаще всего у детей развиваются вульгарные, юношеские или подошвенные бородавки, при этом юношеские исчезают сами к 14-18 годам.
Лечение бородавок
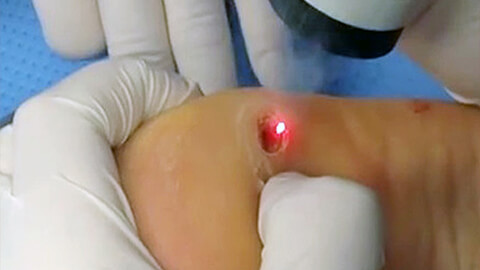
При лечении бородавок, следует понимать, что полностью устранить из организма возбудителя – папилломавирус человека – невозможно. Попав в организм, он остается в нем навсегда, но здоровый иммунитет способен держать его под контролем и сводить к минимуму проявления его жизнедеятельности.
Сам факт появления бородавок свидетельствует о снижении иммунного статуса организма, следовательно, в терапию ВПЧ необходимо включать мероприятия по укреплению иммунитета. При сниженной защитной реакции организма даже при успешном удалении бородавок, существует высокая вероятность возникновения рецидивов. При этом у людей с сильным иммунитетом бородавки могут проходить самостоятельно.
Терапию должен подбирать компетентный врач после тщательного обследования. Самолечение недопустимо, поскольку неспециалист не сможет отличить бородавку от злокачественного новообразования. Вопрос об удалении бородавки также решается специалистом – травмированное новообразование может переродиться из доброкачественного в злокачественное.
Существуют следующие способы избавления от бородавок.
- Криодеструкция (заморозка жидким азотом). Этот способ особенно эффективен в отношении обычных бородавок. На новообразование воздействуют жидким азотом в течение 10-30 секунд. Этот метод хорош своей низкой травмоопасностью, для полного удаления бородавки требуется от 1 до 5 сеансов.
- Лазерокоагуляция (удаление лазером). Новообразование удаляется под местной анестезией по частям. На месте бородавки остается след в виде углубления, который исчезает примерно через месяц.
- Электрокоагуляция (удаление током). Бородавку удаляют тонкой металлической петлей, воздействуя высокочастотным током. Этот способ характеризуется отсутствием кровотечения и дополнительным обеззараживанием тканей. Ткани новообразования остаются неповрежденными, поэтому могут быть отправлены на гистологическую экспертизу. Следы от манипуляции проходят в течение недели.
- Хирургическое иссечение. Таким способом пользуются лишь в крайних случаях, когда новообразования слишком крупные или сгруппированы в единую конгломерацию. Под местной анестезией осуществляется удаление бородавки скальпелем как при обычном хирургическом вмешательстве. Удаленный материал отправляется на гистологическое исследование. Наличие шрамов на месте проведения иссечения зависит от мастерства хирурга, накладывавшего швы.
- Метод химического воздействия при котором используются различные кислоты или щелочь. Этот способ является самым болезненным, травматичным и опасным, поскольку риск вторичного инфицирования тканей на месте воздействия крайне высок. При решении его применения, стоит помнить, что воздействовать можно лишь на саму бородавку, не затрагивая кожу возле нее.
Препараты для лечения бородавок
- Мазь Виферон. Противовирусное средство, повышающее местный иммунитет. Применять можно не более месяца от 1 до 4 раз в день.
- Оксолиновая мазь. Этот препарат также обладает противовирусным эффектом. Наносится на бородавку 1-3 раза в день. Срок лечения от недели до нескольких месяцев.
- Крем Имиквимод. Иммунномодулятор с противовирусным эффектом. Применяется на ночь 2-3 раза в неделю. Срок лечения до 3 месяцев.
- Салициловая кислота. Необходимо использовать концентрированный раствор. Применяется в виде примочки раз в сутки. При этом нужно принимать меры против возникновения химического ожога кожи.
- Коломак. Препарат в виде раствора на основе салициловой, молочной кислот и полидоканола. Наносится 1-2 раза в день, но не более 10 мг в сутки. Курс лечения – не более месяца.
- Веррукацид. Раствор эффективен в отношении многих видов бородавок. Помимо противовирусного воздействия осуществляет коагуляцию внутриклеточного белка наростов, препятствуя развитию рецидивов. Наносится разово, при наличии крупных новообразований возможно повторное нанесение через 1-2 недели.
Перед применением местных средств следует проконсультироваться с дерматологом и сдать анализы для установления характера новообразований, поскольку воздействие лекарственных препаратов может стать причиной перерождения клеток бородавки в злокачественные.
Нетрадиционные методы борьбы с бородавками
В рецептах народной медицины для борьбы с бородавками используют:
- чеснок;
- лук;
- чистотел;
- молочай;
- полынь;
- масло льна.
Методы народной медицины хороши в качестве дополнения к основной терапии после консультации с лечащим врачом.
Профилактика бородавок
Лучшей профилактикой возникновения бородавок является банальное соблюдение правил личной гигиены: своевременное мытье рук, использование личных маникюрных принадлежностей, полотенец, мочалок, обуви. Не следует ходить босиком в бассейне, общих душевых, банях и саунах. Также при остановке в гостиницах стоит захватить с собой антисептические средства для обработки санузлов. Параллельно необходимо укреплять иммунитет и заботиться об общем состоянии здоровья.
Читайте также:

