Чем лечить боль в животе при вирусной инфекции
Обновлено: 24.04.2024
Вирус гриппа у детей: какие типы распространены
Грипп получил свое название из-за респираторного вируса, который его вызывает – вируса гриппа (на латыни influenza). Инфекция распространяется, когда люди кашляют или чихают, и зараженные вирусом капельки слюны, слизи из носоглотки попадают в воздух, а другие люди вдыхают их. Капли также могут попадать на дверные ручки или тележки для покупок, заражая людей, которые их касаются.
Как он распространяется
Грипп очень заразен, особенно когда дети находятся в закрытых помещениях, например, в школьных классах или группах детского сада. Он распространяется, когда они вдыхают капли слизи с живыми вирусами, которые выделяет зараженный при чихании, крике, плаче либо кашле, либо когда они вступают в прямой контакт со слизью или слюной от кого-то, кто болеет гриппом (общие игрушки, посуда, грязные пальцы). Дети заразны примерно за сутки до проявления симптомов, а затем еще приблизительно неделю, пока есть симптомы.
Есть особенности распространения вируса у детей: он может легко переходить от ребенка к ребенку, поскольку они делятся такими вещами, как карандаши, игрушки, компьютеры, пульты дистанционного управления, ложки и вилки. Другой основной метод – после прикосновений к инфицированным поверхностям, а затем дети пальцами трут глаза, нос или рот Источник:
Клинико-лабораторная характеристика гриппа у детей на современном этапе. Чудакова Т.К., Михайлова Е.В., Зрячкин Н.И. Вестник Волгоградского государственного медицинского университета, 2013. с. 67-69 .
Классификация
В популяции циркулирует три основных типа вирусов гриппа, опасные для человека. Типы A и B вызывают ежегодные вспышки, причем тип А более опасен и серьезен. Он имеет множество штаммов, которые отличаются но набору антигенов, например, H5N1 (птичий грипп), H3N2 (гонконгский грипп) или H1N1 (свиной грипп). Тип C приводит к легким эпизодическим случаям.
Заразен ли грипп
Грипп очень заразен. Люди могут передавать его за день до того, как почувствуют себя больными, и распространяют все время, пока не исчезнут все симптомы. Это примерно 1 неделя для взрослых, но для маленьких детей срок может быть больше. Грипп обычно протекает в форме ежегодных эпидемий. Эпидемия – это когда болезнь быстро распространяется и одновременно поражает множество людей в одном районе. В некоторые годы эпидемия становится более серьезной и распространенной, чем в другие годы. Эпидемия, которая распространяется по всему миру, называется пандемией. Это встречается гораздо реже. В ХХ веке было три пандемии гриппа, а в 21 веке – пока только одна в 2009 году пандемия гриппа A (H1N1).
Во время пандемии ношение масок может помочь защитить сообщество от распространения вирусов. Всем детям в возрасте от 2 лет рекомендовано носить маски, когда они находятся в общественных местах или рядом с людьми, которые не живут с ними и имеют признаки инфекций. Маски могут помочь остановить распространение гриппа.
Симптомы гриппа у детей
Когда дети болеют гриппом, они обычно чувствуют себя хуже, чем при простуде. У детей, заболевших гриппом, первые признаки и симптомы обычно появляются примерно через 2 дня после контакта с вирусом гриппа. У них могут быть:
- температура при гриппе у детей;
- озноб;
- головная боль;
- мышечные боли;
- головокружение;
- потеря аппетита;
- усталость;
- кашель;
- боль в горле или першение;
- насморк;
- тошнота или рвота;
- слабость;
- боль в ушах;
- понос.
Младенцы, заболевшие гриппом, также могут быть беспокойными, много плачут, вялые или просто сонливые Источник:
Особенности гриппа у детей, современные возможности лечения и профилактики. Лобзин Ю.В., Бабаченко И.В., Васильев В.В., Усков А.Н. Consilium Medicum, 2016. с. 12-17 .
У детей, заболевших гриппом, могут быть многие из тех же симптомов, что и у взрослых, но могут быть различия:
- у новорожденных и младенцев может быть высокая температура, которую невозможно объяснить, и никаких других признаков болезни;
- маленькие дети обычно имеют температуру выше 39,5 градусов и фебрильные судороги;
- расстройство желудка и боли, рвота и диарея типичны у детей младшего возраста;
- часто встречаются боли в ушах и красные глаза;
- в некоторых случаях воспаление мышц может привести к сильной боли в ногах или спине.
Диагностика
Лечение гриппа у детей
Для терапии гриппа в детском возрасте разработаны клинические рекомендации, определяющие тактику врача и необходимые лекарства для каждой степени тяжести инфекции.
Большинство детей, больных гриппом легкого и среднетяжелого течения поправляются дома. Как лечить вирусный грипп у детей будет определять врач, которого нужно вызвать на дом.
Во время болезни ребенок должен пить много жидкости, чтобы предотвратить обезвоживание. Также на время лихорадки должен соблюдать постельный режим, который расширяется до полупостельного и домашнего по мере улучшения состояния.
Дети, заболевшие гриппом, должны оставаться дома, не посещать школу и детские учреждения, пока они не выздоровеют.
Врачи могут прописать противовирусные препараты и от гриппа для детей в очень тяжелом случае или когда есть риск развития более серьезных симптомов. Лекарство может сократить грипп на 1-2 дня. Лучше всего, если дети начнут принимать его в течение 48 часов после начала гриппа. Если врач прописывает вашему ребенку противовирусные препараты, спросите о возможных побочных эффектах. Врачи не назначают антибиотики от гриппа. Антибиотики действуют только против бактерий, а не вирусов. В любом случае, всегда нужно уточнять у врача, что можно давать ребенку, включая витамины и травяные добавки.
Осложнения
Грипп может привести к другим проблемам со здоровьем. Это может быть воспаление носовых пазух (синусит), развитие среднего отита, обострение астмы или пневмония. Позвоните врачу, если температура у вашего ребенка держится более 3-4 дней. Также звоните, если они жалуются на затрудненное дыхание, боль в ушах, заложенность носа или сильную головную боль, кашель, который не проходит или если кажется, что состояние ухудшается.
Маленькие дети до 2 лет чаще, чем дети старшего возраста, попадают в больницу из-за осложнений гриппа.
Профилактика гриппа у детей
Нет гарантированного способа избежать гриппа. Но ежегодная вакцинация от гриппа может помочь. Каждый ребенок в возрасте 6 месяцев и старше должен получать прививку каждый год. В России детям предлагают вакцину от гриппа с сентября по декабрь. Лучше всего получить ее до конца октября, чтобы она обеспечила защиту до того, как грипп начнет распространяться среди населения.
Дополнительная памятка по профилактике
Чтобы снизить вероятность распространения гриппа, все члены вашей семьи должны:
- Тщательно и часто мыть с мылом теплой проточной водой, особенно после кашля либо чихания, а также перед едой или приготовлением пищи.
- Никогда не делиться использованными салфетками или многоразовыми платками.
- Никогда не делиться чашками и столовыми приборами.
- Не ходить на работу или в школу, если у них грипп.
- При кашле либо чихании закрывать рот с носом одноразовой салфеткой, а затем выбросить ее в мусор.
- Кашлять или чихать в предплечье, а не в руки, когда нет платка Источник:
Современные подходы к лечению и профилактике ОРВИ и гриппа у детей. Сидорович О.И. Медицинский совет, 2014. с. 14-17 .
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
.jpg)
Выделения из влагалища — результаты работы желёзок, располагающихся в слизистых оболочках влагалища. Здоровые выделения присутствуют всё время. По характеру выделений можно оценить здоровье интимной системы женщины и её организма в целом. Что такое выделения из влагалища Влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. Внутренние стеночки влагалища выстланы слизистыми оболочками.
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений из влагалища
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений - это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции. Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза.
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы). В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.
По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
Причины появления выделений из влагалища
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы.
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.
Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.
Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища?
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы. УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови, цитологическое исследование и/или кольпоскопию.
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога. При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр.
Лечение патологического выделения из влагалища

Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения?
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.








Современные методы лечения




Острая кишечная инфекция
Кишечные инфекции – одно из самых распространенных заболеваний в мире.
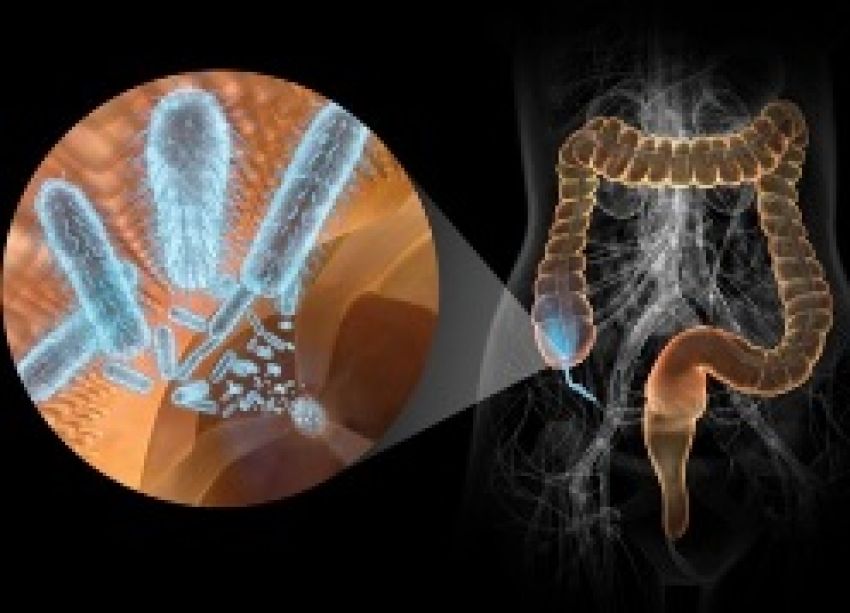
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения.
Причины кишечных инфекций
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество – лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающиежелудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Кроме того, слизистая кишечника содержит секреторный иммуноглобулин – IgA, играющий роль в иммунитете организма человека.
Микрофлора, населяющая кишечник, делится на облигатную (обязательную для присутствия в кишечнике), к которой относятся бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Функция облигатной флоры – защитная за счет конкурентного присутствия и участие в процессах пищеварения. Другая группа микроорганизмов, населяющих кишечник, называется факультативной (добавочной) флорой, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Добавочная флора также может участвовать в процессе пищеварения за счет выработки определенных ферментов, однако условно-патогенная при определенном росте может вызвать развитие кишечного синдрома. Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Какие возбудители могут явиться причиной острой кишечной инфекции?
Выделяют несколько видов кишечных инфекций в зависимости от этиологии:
- Кишечная инфекция бактериальная: cальмонеллез (Salmonellae enteritidis et spp.), дизентерия (Shigellae sonnae et spp.), иерсиниоз (Iersiniae spp.), эшерихиоз (Esherihiae coli энтероинвазивные штаммы), кампилобактериоз (энтерит, вызванный Campylobacter), острая кишечная инфекция, вызванная синегнойной палочкой (Pseudomonas aeruginosa), клостридиями (Clostridium), клебсиеллами (Klebsiellae), протеем (Proteus spp.), стафилококковое пищевое отравление (Staphilococcus spp.), брюшной тиф (Salmonellae typhi), холера (Vibrio cholerae), ботулизм (отравление ботулотоксином) и прочие.
- ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы).
- Грибковые кишечные инфекции (чаще грибы рода Candida).
- Протозойные кишечные инфекции (лямблиоз, амебиаз).
Причины возникновения кишечных инфекций

Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Иммунитет после перенесенной инфекции нестойкий, строго типоспецифический.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37? и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции, длится от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит – для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит – ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
Осложнения острых кишечных инфекций
- Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых: - 1 степень (компенсированная) – потеря массы тела до 3% от исходной; 2 степень (переходная) – потеря массы тела 4-6% от исходной; 3 степень (субкомпенсированная) – 7-9% от исходной; 4 степень (декмпенчированная) – более 10% потери массы тела от исходной. Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульса, снижение АД).
- Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
- Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
- Пневмония (воспаление легких).
- Острая почечная недостаточность.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
Острая кишечная инфекция у детей и взрослых занимает второе место по распространённости после респираторных болезней. Этот группа инфекционных заболеваний, протекающих в ЖКТ и сопровождающихся местными и общими симптомами. Особенно остро кишечная инфекция проходит у младенцев. Согласно статистике ВОЗ, каждый год в мире от кишечных инфекций умирает примерно 2 млн детей младше 5 лет. Поэтому очень важно своевременно обращаться за квалифицированной помощью.
Всплески заболевания обычно приходятся на теплое время года, особенно когда влажно. Болезнетворные микроорганизмы живучи и могут существовать до нескольких дней вне тела человека. Это могут быть вирусы и бактерии. Дети раннего возраста наиболее подвержены заражению и сложнее переносят инфекцию. У них велик риск осложнений и серьезного вреда здоровью в целом. Микроорганизмы проходят через рот и желудок, потом закрепляются в кишечнике и размножаются, от этого происходит общая интоксикация.
Разновидности инфекций
Все инфекции делятся на бактериальные и вирусные, которые в свою очередь тоже классифицируются на несколько видов.
Бактериальные виды
- Стафилококковая – на ее фоне появляется рвота, диарея, незначительно повышается температура тела. Может быть насморк, желудочные и кишечные спазмы, покраснение горла.
- Сальмонеллезная – ребенка лихорадит, у него повышается температура, стул становится жидким, но сохраняет нормальный цвет.
- Брюшно-тифозная – возникает лихорадка, ломота в теле, может носом идти кровь, болеть горло, при мочеиспускании ребенку больно.
- Эшерихиоз – рвота, понос, повышение температуры тела, колики в животе. Источник:
А.Н. Сурков
Тактика лечения острых кишечных инфекций у детей
// Вопросы современной педиатрии, 2011, т. 10, №6, с.141-147
Вирусные формы
Причины развития заболевания
Возбудителями острых кишечных инфекций могут выступать патогенные и условно-патогенные бактерии, вирусы.
Основные формы передачи вируса: орально-фекальная, а для вирусной инфекции характерен воздушно-капельный путь. Нередко заражение происходит от грязных, несвежих или недостаточно приготовленных продуктов, сырой воды. Вирус или бактерия проходит через рот и желудок и далее укрепляется в кишечнике, где начинается активное размножение, приводящее к интоксикации организма.
Основные причины заражения:
- контакт с людьми-носителями;
- некачественные или несвежие продукты питания;
- низкое качество и загрязненность воды;
- плохо вымытые овощи и фрукты.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
- бактериологические посевы кала и рвоты;
- анализ крови (общий, иммуноферментный);
- копрологический анализ кала. Источник:
Д.В. Усенко, А.А. Плоскирева, А.В. Горелов
Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии
// Вопросы современной педиатрии, 2014, т.13, №3, с.12-20
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии. Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Лечение острой кишечной инфекции у детей
Первое желание родителей – что-то дать ребенку, как-то начать его лечить еще до консультации с врачом.
До прихода врача нужно оказать первую помощь:
Если соблюдать все рекомендации врача, бороться с обезвоживанием и соблюдать диету, ребенок сможет выздороветь за 4-5 дней.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Меры против высокой температуры
Антибиотики
ВОЗ дала рекомендации, когда при кишечных инфекциях показана терапия именно противомикробными препаратами:
- диарея на протяжении нескольких дней;
- кровь в рвотных и каловых массах;
- холера в тяжелой форме.
Сорбенты
Это именно то, что можно дать ребенку при кишечной инфекции, чтобы избежать интоксикации. Согласно данным ВОЗ, нет прямых доказательств действенности таким препаратов именно против заболевания. Однако и вреда они не наносят, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Болезнь будет протекать хуже, если кормить ребенка молочными и мясными продуктами. Почти любая еда может ухудшить состояние. Поэтому в идеале показано голодание на 1-2 дня. Однако далеко не все родители согласны на такое и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает кормить ребенка так же, как и до болезни, но лучше перевести его на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи, крупы.
Профилактика кишечных инфекций
- соблюдать личную гигиену;
- употреблять в пищу только чистые и свежие продукты;
- подвергать их необходимой термической обработке;
- пить только кипячёную воду;
- избегать контактов с больными.
Источники:
- А.Н. Сурков. Тактика лечения острых кишечных инфекций у детей // Вопросы современной педиатрии, 2011, т.10, №6, с.141-147.
- Д.В. Усенко, А.А. Плоскирева, А.В. Горелов. Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии // Вопросы современной педиатрии, 2014, т.13, №3, с.12-20.
- Х.С. Хаертынов, В.А. Анохин. Современные принципы терапии острых кишечных инфекций // Казанский медицинский журнал, 2010, т.1, №XCI
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Энтеровирусная инфекция — это группа вирусных заболеваний, поражающих различные системы организма (как правило, кожу, пищеварительный тракт и органы дыхания). После перенесенной болезни формируется устойчивый иммунитет (до нескольких лет), но только к конкретному вирусу, вызвавшему заболевание.
Поэтому болеть ребенок может несколько раз. Из-за этого, к тому же, нет вакцины от этой болезни. У детей на грудном вскармливании есть иммунитет от матери. Но он не стойкий и быстро проходит после прекращения кормления грудью. Чаще всего энтеровирусной инфекцией болеют дети от 3 до 10 лет и подростки. Чем меньше возраст, тем большую опасность представляет собой болезнь.
Энтеровирусную инфекцию вызывают вирусы групп ЕСНО (Эховирусы) и Коксаки. Для них характерно разнообразие симптоматики – от конъюнктивита до диареи. Источник инфекции – другой человек. Она передается фекально-оральным и воздушно-капельным путем. В регионах с умеренным климатом наблюдается сезонность заболевания – чаще болеют в начале осени и конце лета. Энтеровирусы долго живут в воде: 18 дней – в водопроводной, 33 – в речной, 65 – в очищенных стоках. Источник:
Г.П. Мартынова
Энтеровирусная (неполио) инфекция у детей //
Сибирское медицинское обозрение, 2014, №3
Виды энтеровирусов
Существует более 100 возбудителей такой инфекции. Основные – это ЕСНО, полиовирусы (возбудители полиомиелита), вирусы Коксаки А и В, энтеровирусы, не поддающиеся классификации.
Вирусы Коксаки – это несколько серотипов возбудителя, относящихся к группам А, В и С. Вирусы Коксаки типа А – причина тяжелых форм энтеровирусных заболеваний. Это геморрагический конъюнктивит, герпетическая ангина, асептический менингит. Тип В опаснее, потому что провоцирует гепатит, миокардит, перикардит. Источник:
В.В. Ботвиньева, Л.С. Намазова-Баранова, О.Б. Гордеева, О.К. Ботвиньев, Т.Н. Коноплева
Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей
// Педиатрическая фармакология, статья поступила: 22.01.2012 г., принята к печати: 12.05.2012 г.
Вирусы ЕСНО наиболее опасны для новорожденных. У них они вызывают менингит, миокардит, гепатит. Это часто становится причиной смерти. У детей постарше осложнений не бывает.
Причины
Группа энтеровирусов очень разнообразна. Они распространены повсеместно: в воде и земле, продуктах питания и организмах людей и животных, в фекалиях (сохраняют жизнеспособность до 6 месяцев). Они устойчивы к факторам внешней среды и химическому воздействию ряда средств, но погибают при температуре выше 50 градусов, высушивании, воздействии формальдегида и хлора. Вспышки заболевания характерны для тёплого времени года.
Основные пути заражения:
- фекально-оральный;
- контактно-бытовой;
- воздушно-капельный;
- вертикальный (от беременной к плоду);
- водный (известны случаи заражения даже через бутилированную воду).
Симптомы
В зависимости от типа вируса, наблюдается различная симптоматика энтеровирусной инфекции у ребёнка. Некоторые из них протекают сравнительно легко, другие способны спровоцировать серьёзные осложнения. Для болезни характерен инкубационный период до 10 дней. Большая часть признаков энтеровирусной инфекции схожа с проявлением простудных заболеваний:
В зависимости от типа вируса возможны:
Можно выделить ряд симптомов, которые появляются при осложнении энтеровирусной инфекции:
Методы диагностики
Диагноз в большинстве случаев можно поставить по характерным симптомам, физикальному обследованию и истории болезни.
После осмотра и сбора жалоб, педиатр назначит ряд анализов, направленных на выявление типа вируса. Врач может назначить:
- общий анализ мочи;
- анализ кала;
- анализы крови (общий, биохимический, серологический и пр.);
- иммуногистохимический анализ тканей (для выявления антител к энтеровирусной инфекции);
- посевы биоматериала (слюна, соскоб из горла и пр.).
Для точной постановки диагноза также может потребоваться метод дифференциальной диагностики для исключения других заболеваний со схожей клинической картиной.
Выполняются и другие диагностические тесты:
- Лабораторные
Серология – исследование крови, выявляющее повышенное количество антител. Их организм вырабатывает, чтобы бороться с вирусом в остром периоде и на этапе выздоровления. Анализ позволяет определить ЕСНО 6, 7, 9, 11, 30 и Коксаки B1-В6. Отрицательный результат не обязательно означает отсутствие заболевания, просто этот анализ не определяет другие типы вирусов.
ПЦР – высокочувствительный (100%) и специфичный (97%) тест. Позволяет обнаружить РНК энтеровирусов в спинномозговой жидкости. ПЦР крови определяет вирус у 30% больных на фоне синдрома хронической усталости. Источник:
А. В. Демина, В.А. ТЕРНОВОЙ,
Н.И. Шульгина, С.В. Нетесов
Энтеровирусы. Часть 3. Лабораторная диагностика, лечение, иммунопрофилактика // Бюллетень СО РАМН, том 31, №3, 2011г.
Анализ спинномозговой жидкости нужен, если есть симптомы поражения спинного и головного мозга и их оболочек. Жидкость забирается путем пунктирования. При асептическом менингите повышен уровень лейкоцитов. Глюкоза – в норме или чуть понижена. Белок – в норме или немного повышен.
Тропонин I и сердечные энзимы – это анализ крови, чтобы определить уровень указанных показателей. Если они повышены, значит повреждено сердце. В норме в сыворотке крови должно быть тропонина I от 0 до 0,5 нг/мл.
ОТ-ПЦР – анализ для выявления общих участков РНК энтеровирусов. Тест имеет чувствительность 95%, специфичность – 97%. Одобрен для диагностики энтеровирусного менингита. Лучшие результаты получаются, если материал для исследования – спинномозговая жидкость. Может исследоваться мокрота, кровь и слизь из дыхательных путей, кал. Однако результат будет не таким точным. - Инструментальные
Электроэнцефалография – оценивает степень и тяжесть болезни.
Рентгенография грудной клетки – может выявить увеличение объемов сердца у больных с миоперикардитом.
Эхокардиография – проводится при подозрении на миокардит. Показывает неправильное движение стенок сердечных камер. Может выявить острое снижение фракции выброса и расширение желудочка в тяжелых случаях.
Осмотр офтальмологом с помощью щелевой лампы – показан тем детям, у кого присутствует геморрагический конъюнктивит и эрозии роговицы. Из мазков конъюнктивы в течение 3 дней с момента заражения могут быть выявлены вирусы Коксаки A24 и Энтеровирус 70.
Методы лечения энтеровирусной инфекции
Медикаментозная терапия – это:
- лекарства для купирования симптомов (жаропонижающие, обезболивающие и т. д.).
- витамины и микроэлементы.
Для снятия симптоматики ребенку могут быть назначены препараты разных групп:
Иммуноглобулины стимулируют иммунитет ребенка. Их вводят инъекционно – внутримышечно или внутривенно. Второй вариант более эффективен и распространен.
Важно! Противовирусные препараты не показали высокой эффективности на поздних стадиях и не включены в официальный план лечения. Они помогают на очень ранней стадии, когда с момента заражения прошло 5-10 часов. Но выявить болезнь на этом этапе почти невозможно.
Хорошо поддерживают организм ребенка в этот непростой период – витамины (особенно витамин D) и добавки, содержащие незаменимые микроэлементы (магний, цинк, калий, селен, кальций), помогающие бороться с вирусом.
Важно! Антибиотики против энтеровирусной инфекции не работают, так как это антибактериальные, а не противовирусные препараты.
Ребенку должен быть обеспечен постельный режим, обильное питьё с использованием растворов для восстановления водно-электролитного баланса, специальная щадящая диета. Основное назначение диеты – снизить интоксикацию и повысить иммунитет, при этом в щадящем для органов пищеварения режиме. В рационе должно быть достаточно витаминов, минералов, белка.
Профилактика
Основа профилактики энтеровирусной инфекции у ребёнка — соблюдение правил гигиены:
- мытьё рук и продуктов питания перед употреблением;
- кипячение воды;
- избегание мест скопления большого количества людей в период эпидемии.
- Крайне важно предпринимать меры для повышения иммунитета: соблюдать режим, правильно питаться, закаливаниваться.
- Г.П. Мартынова. Энтеровирусная (неполио) инфекция у детей // Сибирское медицинское обозрение, 2014.
- В.В. Ботвиньева, Л.С. Намазова-Баранова, О.Б. Гордеева, О.К. Ботвиньев, Т.Н. Коноплева. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей // Педиатрическая фармакология, статья поступила: 22.01.2012 г., принята к печати: 12.05.2012 г.
- А. В. Демина, В.А. Терновой, Н.И. Шульгина, С.В. Нетесов. Энтеровирусы. Часть 3. Лабораторная диагностика, лечение, иммунопрофилактика // Бюллетень СО РАМН, том 31, №3, 2011г.
Маркова Дарья Олеговна
Clinic
Маркова Дарья Олеговна
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

