Чем отличается чума от туберкулеза
Обновлено: 26.04.2024
Недавно ученые выяснили, что туберкулез повлиял на эволюцию человека. Аналогичным образом действовали чума, холера и даже ВИЧ. Рассказываем, как человечество изменили смертельные эпидемии.
Что такое эпидемия?
Эпидемия — прогрессирующее распространение инфекционного заболевания среди людей, значительно превышающее обычно регистрируемый на данной территории уровень заболеваемости и способное стать причиной чрезвычайной ситуации.
В обиходе универсальным эпидемиологическим порогом считается заболевание 5% жителей территории или иногда 5% какой-либо социальной группы. Однако многие медицинские ведомства рассчитывают собственные эпидемические пороги для обычных заболеваний, исходя из среднестатистического уровня этого заболевания в течение многих лет.
Раздел медицины, изучающий эпидемии и методы борьбы с ними, — эпидемиология. Она изучает эпидемии как инфекционных, так и неинфекционных заболеваний.
Что такое эпидемический процесс?
Эпидемический процесс заключается в непрерывной передаче заболевания (в случае инфекционного заболевания — возбудителя инфекции) в популяции. Иначе говоря, для возникновения эпидемического процесса необходимы три фактора (или условия):
- источник возбудителя инфекционного процесса или причины неинфекционного заболевания;
- механизмы передачи;
- восприимчивые к заболеванию люди (или вообще живые организмы: животные, растения).
На возникновение и течение эпидемий влияют как процессы, протекающие в природных условиях (природная очаговость, эпизоотии и т. п.), так и социальные факторы (коммунальное благоустройство, бытовые условия, состояние здравоохранения и др.).
Инфекции, источниками которых является только человек, являются антропонозами, источниками которых являются и человек, и животные, — антропозоонозами.
При всех инфекционных заболеваниях от момента заражения до появления первых видимых признаков заболевания проходит определенное время, называемое инкубационным периодом. Длительность этого периода при различных инфекциях неодинакова — от нескольких часов до нескольких лет.
Механизмы передачи возбудителя инфекции
В зависимости от характера заболевания основными механизмами передачи возбудителя инфекции во время эпидемии могут быть:
- фекально-оральный (реализуется через водный, пищевой или контактно-бытовой путь);
- воздушно-капельный (например, при гриппе); (при малярии и сыпном тифе);
- контактный (при ВИЧ-инфекции, бешенстве).
Иногда играют роль несколько механизмов передачи возбудителя инфекции. От того, каким путем он проник в организм человека, будет зависеть течение инфекционной болезни.
Например, весьма различны легочная, кишечная и кожно-бубонная формы чумы или сибирской язвы. Инфекционные факторы могут быть также факторами риска неинфекционных заболеваний.
Крупнейшие эпидемии

Афинская чума (ок. 1652—1654 гг., Михаэль Свертс), иллюстрирующий разрушительную эпидемию, поразившую Афины в 430 г. до н. э.
Как человечество изменили смертельные заболевания?
Туберкулез активнее всего поражал носителей мутации P1104A в гене TYK2. Она влияет на активность моноцитов — особых клеток иммунной системы — и делает организм более уязвимым для инфекции. Сегодня благодаря естественному отбору эта вариация в человеческой популяции очень редка.
Согласно работе исследователей из Университета Южной Каролины (США), люди, пережившие эпидемию средневековой чумы, в среднем были здоровее тех, кто населял Европу до распространения Черной смерти.
К такому выводу палеогенетики пришли, изучив останки более тысячи человек. Часть из них погибла до вспышки чумы в XIV веке, остальные — во время нее или после. Эксперты обращали внимание не только на причины смерти, но на состояние костей и зубов.
Оказалось, что пережившие эпидемию и их потомки часто достигали 70-80-летнего возраста и в целом обладали крепким здоровьем.
Как выяснили ученые из Гарвардского университета (США), реже всего болезнь диагностируют у жителей дельты Ганга — индийцев и бангладешцев. Более чем тысячелетний постоянный контакт с возбудителем инфекции спровоцировал изменения в их ДНК, и они фактически неуязвимы для холеры.
Прежде всего речь идет о генах, кодирующих калиевые каналы, которые высвобождают хлорид-ионы в кишечнике. Именно нарушения в их работе у зараженных приводят к диарее.
ВИЧ зародился в Африке. Именно у жителей этих мест ученые обнаружили первые признаки зарождающейся естественной защиты. Исследователи изучили образцы крови ВИЧ-пациентов из Конго и обнаружили, что почти 4% из них — элитные контроллеры, то есть вирусная нагрузка у них крайне мала, а сама болезнь, хотя они не принимают специальную антиретровирусную терапию, никак себя не проявляет.
Для сравнения: в остальных странах мира этот показатель не превышает 1% среди всех ВИЧ-инфицированных.

Туберкулез является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу.
В 2013 году в мире 9 миллионов человек заболели туберкулезом и 1,5 миллиона человек умерли от этой болезни.
Более 95% случаев смерти от туберкулеза происходит в странах с низким и средним уровнем дохода, и эта болезнь является одной из трех основных причин смерти женщин в возрасте от 15 до 44 лет.
В 2013 году около 550 000 детей заболели туберкулезом и 80 000 ВИЧ-негативных детей умерли от него.
Туберкулез является одной из основных причин смерти людей с ВИЧ: он приводит к четверти всех случаев смерти.
По оценкам 2013 года, у 480 000 людей в мире развился туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ).
За период с 1990 по 2013 год смертность от туберкулеза снизилась на 45%. По оценкам, 37 миллионов человеческих жизней было спасено с 2000 по 2013 год благодаря диагностике и лечению туберкулеза.
Около 2 миллиардов людей, почти треть населения Земли, инфицировано (люди инфицированы бактериями туберкулеза, но еще не заболели этой болезнью). Риск того, что инфицированные люди заболеют туберкулезом на протяжении своей жизни, составляет 10%.
БЦЖ, единственная существующая в настоящее время вакцина против туберкулеза, обеспечивает защиту от туберкулезного менингита и диссеминированной формы туберкулеза у младенцев и детей младшего возраста
За год человек, больной туберкулезом, может инфицировать до 10-15 других людей, с которыми он имеет тесные контакты. При отсутствии надлежащего лечения до двух третей людей, больных туберкулезом, умирают.

Материалы для скачивания
Спецпроект "Медицинского вестника": вакцинопрофилактика. Туберкулез
Дополнительные материалы
Общие сведения
Туберкулез (чахотка) – одна из наиболее распространенных болезней, которая известна еще с древности. Возбудителем туберкулеза является бактерия (Mycobacterium tuberculosis), чаще всего поражающая легкие.
Туберкулез (ТБ) является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу. Туберкулез распространяется от человека к человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух бактерии. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Вероятность заболеть
Туберкулез распространен повсеместно. По данным ВОЗ, около 2 миллиардов людей, почти треть населения Земли, инфицировано (люди инфицированы бактериями туберкулеза, но еще не заболели этой болезнью). Риск того, что инфицированные люди заболеют туберкулезом на протяжении своей жизни, составляет 10%. Однако люди с ослабленной иммунной системой (с ВИЧ, недостаточностью питания, диабетом или употребляющие табак) подвергаются гораздо более высокому риску заболевания. заболеет туберкулезом, возрастает в 21-34 раза.
За год человек, больной туберкулезом, может инфицировать до 10-15 других людей, с которыми он имеет тесные контакты.
Симптомы и характер протекания заболевания
Общими симптомами активного легочного туберкулеза являются кашель (иногда с мокротой и кровью), боль в груди, слабость, потеря веса, лихорадка и ночной пот. Для диагностирования туберкулеза многие страны до сих пор полагаются на давно используемый метод, называемый микроскопией мазка мокроты. При проведении трех таких тестов диагноз может быть поставлен в течение одного дня, но этот тест не выявляет многочисленные случаи менее инфекционных форм туберкулеза.
Особенно сложно диагностировать туберкулез у детей. В 2013 году около 550 000 детей заболели туберкулезом, и 80 000 ВИЧ-негативных детей умерли от него. Возбудитель туберкулеза может жить в организме человека годами. Когда у человека развивается активный туберкулез, то симптомы (кашель, лихорадка, ночной пот, потеря веса и др.) могут быть умеренными в течение многих месяцев. Это может приводить к запоздалому обращению за медицинской помощью и к передаче бактерий другим людям.
Осложнения после перенесенного заболевания
Осложнения при туберкулезе чрезвычайно опасны. К наиболее частым осложнениям туберкулеза легких относят легочное кровотечение, туберкулезный плеврит, туберкулезную пневмонию, милиарный туберкулез (распространение туберкулезной инфекции на другие органы и системы), развитие легочного декомпенсированного сердца. Легочное кровотечение может иметь вид кровохарканья. Продолжительное легочное кровотечение без своевременной помощи может привести к резкому ослаблению организма, острой анемии и – в особо тяжелых случаях — смерти больного.
Наиболее тяжелым осложнением туберкулеза легких является распространение туберкулезной инфекции на другие органы и системы. При милиарном туберкулезе бывает поражение оболочек мозга, так называемая менингеальная форма. В этих случаях наблюдаются сильные головные боли, нарушение сознания, высокая температура тела, замедление пульса, параличи. Для бурно растущего организма туберкулёз может обернуться тяжелыми последствиями, включая поражение головного мозга, а это влечет за собой задержку психического и физического развития. ВИЧ и туберкулез представляют собой смертельное сочетание, компоненты которого ускоряют развитие друг друга. В 2013 году около 360 000 человек умерли от ВИЧ-ассоциированного туберкулеза. Примерно 25% случаев смерти среди людей с ВИЧ вызваны туберкулезом. По оценкам ВОЗ, в 2013 году произошло 1,1 миллиона новых случаев заболевания туберкулезом среди ВИЧ-позитивных людей, 78% которых имели место в Африке.
У 480 000 людей в мире развился туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ). Болезнь, вызванная устойчивыми бактериями, не поддается обычному лечению препаратами первой линии. МЛУ-ТБ можно лечить и излечивать, используя препараты второй линии. Однако выбор препаратов второй линии ограничен, а рекомендуемые лекарства не всегда доступны. Требуемая экстенсивная химиотерапия (лечение длительностью до 2 лет) дороже и может вызывать тяжелые побочные реакции у пациентов.
Смертность
При отсутствии надлежащего лечения до двух третей людей, больных туберкулезом, умирают. В 2013 году 9 миллионов человек заболели туберкулезом, и 1,5 млн человек умерли от этой болезни.
Особенности лечения
Лечение туберкулёза, особенно внелёгочных его форм, является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Фактически с самого начала применения антибиотикотерапии возник феномен лекарственной устойчивости. Поэтому на сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия. Благодаря этому, туберкулез можно лечить и излечивать. В случае активной, чувствительной к лекарствам формы туберкулеза проводится стандартный 6-месячный курс лечения 4 противомикробными препаратами при обеспечении для пациента информации, наблюдения и поддержки со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такого наблюдения могут возникать сложности в соблюдении медицинских предписаний в отношении лечения, и болезнь может распространяться дальше. Подавляющее большинство случаев туберкулеза можно излечивать при условии надлежащего обеспечения и приема лекарств.
Эффективность вакцинации
Число людей, ежегодно заболевающих туберкулезом, уменьшается, хоть и очень медленно. За период с 1990 по 2013 год смертность от туберкулеза снизилась на 45%. По оценкам ВОЗ, 37 миллионов человеческих жизней было спасено с 2000 по 2013 год благодаря диагностике и лечению туберкулеза.
Вакцинация БЦЖ является обязательной в 64 государствах и официально рекомендована в 118 странах и территориях (всего в мире 270 стран и территорий). За последние 70 лет в мире иммунизированы сотни миллионов людей. В высокоразвитых странах, где заболеваемость невелика, вакцинируют только группы риска (иммигрантов из стран с высокой заболеваемостью в районах их плотного проживания, лиц имеющих контакты с больными и т.п.).
Вакцины
Мнение эксперта
С.М. Харит

профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний НИИ детских инфекций
Вакцина БЦЖ, единственная существующая в настоящее время вакцина против туберкулеза, обеспечивает защиту от туберкулезного менингита и диссеминированной формы туберкулеза у младенцев и детей младшего возраста. Однако она не предотвращает первичное инфицирование или реактивацию латентного туберкулеза, которая является основным источником распространения микобактерий среди населения. В отсутствие лечения оба эти состояния обычно приводят к летальному исходу.
Таким образом, за прошедшие годы вакцинация БЦЖ позволила спасти тысячи человеческих жизней, т.к. смерть детей обычно обусловлена туберкулезным менингитом или диссеминированной формой заболевания.
Последние эпидемии
Исторические сведения и интересные факты
Врачи древней Греции и Рима, в частности Гиппократ, описывали клиническую картину легочной чахотки. Возбудитель туберкулеза — микобактерии туберкулеза (МБТ) — открыт в 1882 г. Р. Кохом. Туберкулез – страшная болезнь, которая унесла миллионы жизней, и болезнь коварная. День открытия микобактерии туберкулеза Робертом Кохом 20 марта объявлен ВОЗ всемирным днем борьбы с туберкулезом.

Новость
Автор
Редактор
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Незнакомка в маске
Лики чумы
Возможно, преобладание какой-либо из форм чумы (преимущественное поражение того или иного органа) во время разных эпидемий связано не только с механизмами передачи бактерий, но и со свойствами конкретного штамма-возбудителя.
Решающей стала третья пандемия, разгоревшаяся в Китае в 1855 году. На разгадку самой страшной тайны были брошены все научные силы, изрядно к тому времени поокрепшие. И наконец в 1894 году исследования французского бактериолога Александра Йерсéна (Alexandre Yersin) и японского врача Сибасабуро Китасато (Shibasaburō Kitasato), проводимые независимо друг от друга в Гонконге, принесли долгожданные результаты. Исследуя человеческий патологический материал и трупы грызунов, Китасато и Йерсен выделили и описали коккобациллы, предположительно вызывающие чуму. И если результаты Йерсена нареканий не вызвали, то японскому бактериологу изрядно подпортили репутацию (и вызвали бесконечные споры относительно приоритета в открытии чумной палочки) противоречия в описании возбудителя, судя по всему, объясняемые загрязнением образцов оппортунистами-пневмококками [4].
Жертва мутации
Однако этого приобретения Y. pestis было недостаточно для того, чтобы научиться вызывать опаснейшую системную инфекцию (септическую форму чумы). Оказалось, что для подобного усовершенствования потребовалась всего одна (!) аминокислотная замена в белке Pla — I259T. Эта замена оптимизировала протеолитическую активность белка и существенно повысила инвазивный потенциал бактерий при развитии бубонной чумы. Таким образом, ученые полагают, что первым делом бактерия приобрела свойства легочного патогена, провокатора вспышек легочной чумы, а позже в результате дополнительной мутации появились еще более опасные штаммы, вызывающие пандемии легочно-септической и бубонно-септической чумы [6].
Тем не менее среди всех минусов Y. pestis ученые находят и плюсы ее контакта с людьми. В 2014 году в журнале PLoS ONE была опубликована статья Шэрон де Витте из Университета Южной Каролины, в которой говорилось, что люди, пережившие пандемию чумы, стали обладателями более крепкого здоровья. Ученые исследовали останки людей, живших до, во время и после чумы, обращая особое внимание на причины смерти и состояние их костей. Результаты показали, что пережившие эпидемию, а также их потомки, доживали в среднем до 75 лет и обладали завидным иммунитетом.
Немного о Pla

Почему же протеаза Pla относится к факторам вирулентности, то есть как именно она помогла чумной палочке, которая и так может похвастать богатым арсеналом приспособлений для процветания в млекопитающих и трансмиссии блохами? Одна из обязанностей Pla — активация плазминогена: образующийся при этом плазмин разрушает фибриновые сгустки, что важно, например, для распространения бактерии из бубонов по организму.
Недавно была установлена связь развития первичной легочной инфекции с механизмом, связанным с инактивацией апоптотической сигнальной молекулы под названием Fas-лиганд (FasL). Роль FasL в клетке определяется его способностью запускать процесс апоптоза. У этого белка, пронизывающего мембрану активированных цитотоксических Т-лимфоцитов и эпителиальных клеток дыхательных путей, есть внеклеточный домен, который связывается с рецептором FasR на поверхности других клеток (преимущественно лимфоцитов, а также гепатоцитов, раковых и некоторых других), что посредством активации протеаз caspase-8 и caspase-3/7 запускает апоптоз. Так поддерживается гомеостаз иммуноцитов, предотвращаются аутоиммунные процессы и уничтожаются клетки, экспрессирующие чужеродные антигены.
Проводимые на мышах эксперименты показали следующее: бактерии с нормальной протеазой Pla способствовали снижению количества FasL, что приводило к быстрой колонизации легких, в то время как йерсинии с инактивированной Pla размножались медленнее. Описанный механизм подавления иммунного ответа, по мнению ученых, может использоваться и другими патогенами, в особенности вызывающими инфекции дыхательный путей. А это, в свою очередь, открывает новые перспективы в борьбе с такими заболеваниями: можно подумать, например, над разработкой ингибиторов Pla или введением дополнительных молекул FasL [7].

Блохи — прожорливые кровососы. Питание особи может длиться от одной минуты до нескольких часов; некоторые виды умудряются заполнить свои желудки до отказа — так, что даже не успевают переварить свой кровавый обед. Возможно, именно этот факт сыграл для насекомых злую шутку, но пришелся как нельзя более кстати Y. pestis.


Рисунок 4. Крысы (Rattus norvegicus) являются переносчиками блох, а следовательно, и чумной палочки. Рисунок из [12].
В наше время туберкулез — основная причина смертности прежде всего в развивающихся странах. От него умирает больше людей, чем от других инфекций, включая СПИД и заболевания, сопровождающие ВИЧ.

Что такое туберкулез ?
Пока имеются на земле трущобы, куда не проникает луч солнца, чахотка и дальше будет существовать. Солнечные лучи — смерть для бацилл туберкулеза. Я предпринял свои исследования в интересах людей. Ради этого я трудился. Надеюсь, что мои труды помогут врачам провести планомерную борьбу с этим страшным бичом человечества.

Роберт Кох
В медицине выделяют открытую и закрытую формы туберкулеза: БК+ и БК–. Открытая форма заразна, пациенты с этим диагнозом остаются в стационаре до момента исключения риска заражения здоровых людей. При открытой форме или в случаях бактериовыделения в мокроте больного обнаруживаются палочки Коха, наблюдаются некротические изменения и казеоз — туберкулезный гной.
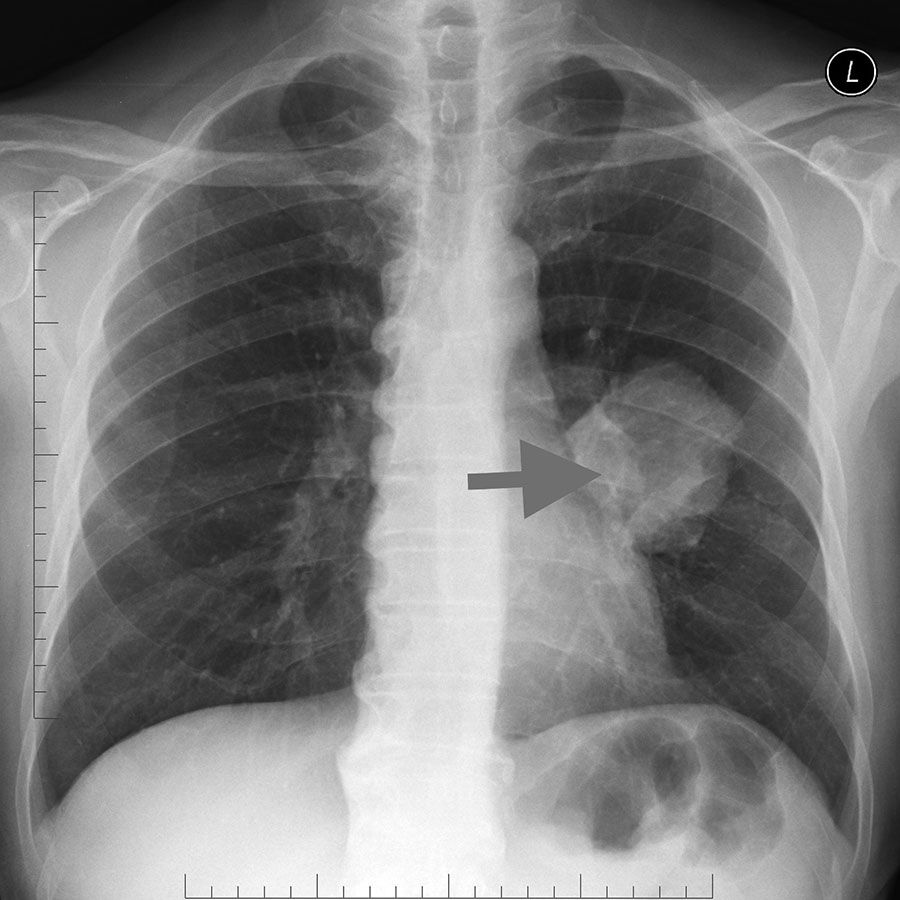
Закрытый туберкулез определить непросто, поэтому он требует специфической диагностики. Эта форма не опасна для окружающих и хорошо поддается лечению при своевременном обнаружении. При открытой форме люди всегда жалуются на кашель, повышение температуры, слабость и потливость. Возможно кровохарканье. Открытая форма туберкулеза может быть вылечена при строгом соблюдении рекомендаций врача и своевременном начале лечения.
Благодаря Коху туберкулез из смертоносной чахотки превратился в хроническую болезнь, с которой, даже заразившись, при применении терапии и мониторинге заболевания с помощью флюорографии грудной клетки можно прожить долго. Изначально спектр диагностики туберкулеза включал в себя поиск непосредственно самого возбудителя микроскопией мазка мокроты и определением специфических противотуберкулезных антител в крови. Сегодня существуют различные современные, высокотехнологичные методы. Например, метод генетической идентификации микобактерий туберкулеза.
Секвенирование в основном используется в научных исследованиях, так как для практического применения в клинических лабораториях эта технология сложна. Кроме того, стоит такая методика дорого, а результаты могут быть ложными.
Разнообразие форм устойчивости и наличие штаммов, резистентных одновременно к нескольким препаратам, требуют развития технологий мультианализа микобактерий туберкулеза на биочипах для ускоренного обнаружения возбудителя и определения его устойчивости к антибиотикам как первого, так и второго ряда в одном анализе. Мультиплексный анализ на биочипах выявляет десятки, сотни и даже тысячи видоспецифичных генетических последовательностей, а также генетических вариаций, определяющих резистентность микобактерий к антибактериальной терапии.
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы. Более 95% случаев заболевания и смерти приходится на развивающиеся страны.
У людей, инфицированных ВИЧ, вероятность развития активной формы туберкулеза возрастает в 20–30 раз. Более высокому риску развития активного туберкулеза также подвергаются люди, страдающие от других нарушений здоровья, ослабляющих иммунную систему.
В 2017 году 1 млн детей (0–14 лет) заболели туберкулезом, 230 тыс. детей (включая детей с ВИЧ-ассоциированным туберкулезом) умерли от этой болезни.
Употребление табака тоже значительно повышает риск заболевания и летального исхода. 7,9% случаев инфицирования связаны именно с курением.
Болезнь не отступает
Сегодня на рассмотрении в российском правительстве находится проект Государственной стратегии ликвидации туберкулеза к 2030 году. Никто не надеется, что к этому времени вообще не будет больных, речь идет о том, чтобы проблема перестала быть глобальной, объясняют специалисты. Особенно в свете проблем, с которыми столкнулись фтизиатры — множественной лекарственной устойчивостью микобактерий туберкулеза (МЛУ) и его сочетанием с ВИЧ-инфекцией.
Рост МЛУ — общемировая проблема. Если в 2009 году среди российских пациентов, выделяющих микробактерии туберкулеза, МЛУ-формы встречались в 10,5% случаев, то в 2017-м — уже в 54%. Среди инфицированных детей встречается в 40% случаев. Если у взрослых устойчивость развивается при нарушении назначенного режима и дозы препаратов или прерывании лечения, то дети сразу инфицируются уже резистентной к лекарствам бактерией. И если не остановить распространение МЛУ-туберкулеза от взрослых к детям, то инфицированные дети через 10–20 лет могут заболеть этой формой.
Сегодня улучшается молекулярно-генетическая диагностика заболевания, появляются быстрые (1,5–2 дня) тесты на лекарственную устойчивость возбудителя. В проекте Стратегии ставится цель охватить такими тестами до начала лечения 97% пациентов.Вторая основная проблема современной фтизиатрии связана с тем, что сегодня 21% больных, впервые попадающих на учет по туберкулезу, ВИЧ-инфицированы. И их доля продолжит расти, констатируют специалисты: у людей с вирусом иммунодефицита риск заражения туберкулезом повышен в 30–40 раз. Кроме того, медики недостаточно следят за детьми, которые родились без ВИЧ от инфицированных матерей.
Усугубляют ситуацию и антипрививочные настроения в обществе: большое число здоровых женщин, родивших здоровых детей, отказываются от их вакцинации. На сегодняшний день выписываются из роддомов с прививками лишь 80% новорожденных (необходимо 95%). В итоге среди детей до года, заболевших туберкулезом, около 41% не имели прививки БЦЖ. Всего же в прошлом году в России диагноз туберкулез был поставлен 300 детям до трех лет, 22% из них не были привиты.
Палочка-мутант
Ученые из Института общей генетики имени Н. И. Вавилова РАН и МФТИ создали каталог мутационных изменений в 319 генах вирулентности микобактерий, вызывающих туберкулез. Эти гены кодируют белки, ответственные за преодоление иммунного ответа у человека. Последующий анализ выявил набор из трех мутаций, они могут позволить микобактериям быстро развиваться в организме людей с пониженным иммунитетом. Появление новых штаммов требует иных подходов к лечению и предполагает разработку новых генно-инженерных вакцин, эффективных с точки зрения иммунного состояния конкретного пациента и особенностей вирулентности патогена.
Наночастицы против микобактерий
Тест-системы позволят проводить комплексную диагностику в три этапа. Первый этап предполагает быстрый анализ мокроты для обнаружения микобактерии в течение нескольких минут с использованием специфических антител, меченных наночастицами золота. Для подтверждения положительных результатов будет разработана тест-система на основе биочип-картриджа, сочетающего мультианализ на биочипе и флюидные технологии. В качестве специфических реагентов для определения специфического паттерна антител пациента будут использованы белковые маркеры-антигены. Для третьего этапа диагностики разработают молекулярно-генетические методы обнаружения генетических маркеров лекарственной устойчивости микобактерий на основе мультианализа на биочипах.
Борьба с туберкулезом продолжается уже несколько веков. Пока он не побежден. Самым важным шагом на пути к окончательной капитуляции палочки является всеобщая вакцинация. Но, учитывая вышеупомянутые мутации вируса, каждому здоровому человеку следует проходить рентгенологическое исследование грудной клетки один раз в два года. Флюорография в системе профилактики позволяет начать лечение на ранних этапах заболевания, что является важным условием успешности борьбы с туберкулезом.
Читайте также:

