Чем промывать глаза при вирусной инфекции
Обновлено: 23.04.2024
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство ИВДП изначально имеют вирусную природу, потенциал применения антибактериальных препаратов (АП) ограничен. Каждый случай назначения АП должен рассматриваться индивидуально. Подобный подход предполагает выделение случаев заболевания, при которых эффект антибактериальной терапии (АТ) преобладает над еe неблагоприятными последствиями.
Диагностика
Диагностическая значимость признаков риносинусита изучена в исследовании J. Williams и M. Lindbaek таблица. Последний выделил четыре симптома, с высокой степенью достоверности прогнозирующие заболевание. К ним относились: двухфазное течение заболевания, гнойная ринорея, гнойное содержимое в полости носа и скорость оседания эритроцитов (СОЭ) > 10 мм/ч. При наличии трех из четырех симптомов специфичность теста составила 81% при чувствительности 66%. В то же время для такого признака, как перимаксиллярный отeк, характерна специфичность 99%. Большинство же других симптомов, выявляемых при осмотре, характеризуются низкой прогностической ценностью.
Диагностика риносинусита строится преимущественно на клинических, анамнестических и лабораторных данных. В то же время частое выявление рентгенологических признаков риносинусита при ОРВИ ограничивает возможности лучевых методов исследования. Именно поэтому рентгенография исключена из перечня рутинных методов диагностики неосложнeнных форм риносинусита. Применение лучевых методов исследования в подавляющем большинстве нецелесообразно и по причине необоснованного повышения стоимости лечения.
Классификация
Согласно методическим рекомендациям, утверждeнным комиссией по антибиотической политике при Министерстве здравоохранения РФ и Российской академией медицинских наук, Межрегиональной ассоциацией по клинической микробиологии и антимикробной химиотерапии, принята классификация, выделяющая:
- Острый синусит ( < 3 мес).
- Рецидивирующий острый синусит (2–4 случая острого синусита за год).
- Хронический синусит (> 3 мес).
- Обострение хронического синусита (усиление имеющихся и/или появление новых симптомов).
В целях оптимизации лечебной тактики можно также предложить выделение следующих форм риносинуситов:
- По месту развития:
A.1. Внебольничный.
A.2. Нозокомиальный. - По длительности сохранения симптомов:
B.1. Острый (длительность < 4 нед).
B.2. Подострый (4–12 нед).
B.3. Хронический (> 12 нед, или ≥ 4 случаев острого рецидивирующего риносинусита длительностью > 7–10 сут при условии сохранения остаточных явлений в синусе через 4 нед после окончания терапии). - По преморбидному фону:
C.1. Риносинусит у лиц с нормальным иммунным статусом.
C.2. Риносинусит у лиц с иммуносупрессией.
C.2.1. Гуморальный иммунодефицит.
C.2.2. Клеточный иммунодефицит.
Вышеприведенные замечания к классификации были представлены в согласительных рекомендациях Американской академии оториноларингологии, Фонда хирургии головы и шеи, а также некоторых других обществ. Синусит подразделяется на четыре категории: острый (бактериальный) риносинусит, хронический риносинусит без полипов, хронический риносинусит с полипами и аллергический грибковый синусит. По мнению зарубежных специалистов, обновлeнная классификация позволяет более прицельно осуществлять лечение заболевания, однако обсуждение еe преимуществ выходит за рамки настоящей статьи.
Тактика АТ риносинусита, как и других инфекций респираторного тракта, зависит от тяжести течения заболевания и осложнений. Степень тяжести оценивается по совокупности симптомов. Например, при подозрении на орбитальные или внутричерепные осложнения течение всегда расценивается как тяжeлое, независимо от выраженности других симптомов.
По тяжести течения выделяют:
- лeгкое течение — заложенность носа, слизистые или слизисто-гнойные выделения из носа и/или в ротоглотку, повышение температуры тела до 37,5 °С, головная боль, слабость, гипосмия; на рентгенограмме околоносовых синусов — толщина слизистой оболочки менее 6 мм;
- среднетяжелое — заложенность носа, гнойные выделения из носа и/или в ротоглотку, температура тела выше 37,5 °С, боль и болезненность при пальпации в проекции синуса, головная боль, гипосмия, недомогание, могут быть иррадиирующие боли в зубы, уши; на рентгенограмме околоносовых синусов — утолщение слизистой оболочки более 6 мм, полное затемнение или уровень жидкости в одном или двух синусах;
- тяжeлое — заложенность, часто обильные гнойные выделения из носа и/или в ротоглотку (но может быть их полное отсутствие), температура тела выше 38 °С, сильная болезненность при пальпации в проекции синуса, головная боль, аносмия, выраженная слабость; на рентгенограмме околоносовых синусов — полное затемнение или уровень жидкости более чем в двух синусах; анализ крови: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ; орбитальные, внутричерепные осложнения или подозрение на них. Крайне серьeзным осложнением является тромбоз кавернозного синуса, летальность при котором достигает 30% и не зависит от адекватности антибактериальной терапии.
Стандартом этиологической диагностики риносинусита является бактериологическое исследование аспирата, полученного при пункции синуса. Диагностически значимый титр составляет 10 5 КОЕ/мл. Возбудителя удаeтся выделить в 60% случаев; по некоторым данным, в 20–30% случаев определяется полимикробная этиология. Последняя более свойственна подострому и хроническому течению заболевания.
Имеется тесная зависимость роли возбудителей от варианта течения заболевания: при остром риносинусите и обострении хронического риносинусита основное значение имеют Streptococcus (Str.) pneumoniae (20–35%) и aemophilus (H.) influenzae (нетипируемые штаммы, 6–26%). Более тяжeлые случаи заболевания чаще связаны со Str. pneumoniae. Гораздо реже причиной риносинусита являются Moraxella (M.) catarrhalis (и другие грамотрицательные бациллы, 0–24%), Str. pyogenes (1–3%; до 20% у детей), Staphylococcus (S.) аureus (0–8%), анаэробы (0–10%). Роль грамотрицательных бактерий (Pseudomonas aeruginosa, Klebsiella pneumoniae, Escherichia coli, Proteus spp., Enterobacter spp., Citrobacter) при остром синусите минимальна, но возрастает при нозокомиальном инфицировании, а также у лиц с иммуносупрессией (нейтропения, СПИД) и лиц, получавших повторные курсы антибактериальной терапии. Возбудителями одонтогенного (5–10% от всех случаев гайморита) верхнечелюстного синусита являются: H. influenzae, реже Str. pneumoniae, энтеробактерии и неспорообразующие анаэробы.
Терапия
АП в сочетании с назальными и/или системными противоотeчными средствами, в том числе и интраназальными стероидами и орошением слизистой носа физиологическим раствором, занимают основное место в терапии острого, а также при обострении хронического, риносинусита. Применяются антихолинергические препараты: ипратропия бромид; местные деконгестанты: оксиметазолина гидрохлорид; системные деконгестанты: фенилпропаноламина гидрохлорид; комбинация псевдоэфедрина гидрохлорид + ацетаминофен. По показаниям (например, в целях этиологической диагностики, особенно при неэффективности терапии на 3-и сутки, подозрении на микоз; при выраженном болевом синдроме, требующем декомпрессии синуса и т. д.) применяются пункция синусов и другие методы лечения.
Заблуждением является назначение (при отсутствии явных признаков аллергического риносинусита) антигистаминных препаратов, способствующих увеличению вязкости секрета и затруднению дренажа пазух. Ещe одна ошибка заключается в профилактическом назначении АП пациентам с ОРВИ в первые сутки манифестации риносинусита. Попытка предотвращения бактериальных осложнений, в том числе и со стороны синусов, лишена смысла.
Антибактериальная терапия. Главная цель АТ состоит:
- в эрадикации возбудителя и восстановлении стерильности синуса;
- сокращении риска хронизации (на настоящий момент недостаточно данных, доказывающих способность АТ предотвращать переход процесса в хроническую форму или предупреждать развитие серьeзных осложнений);
- предотвращении осложнений;
- облегчении клинической симптоматики.
В первые дни болезни, когда наиболее вероятной причиной заболевания являются вирусы, в частности респираторно-синцитиальный вирус, назначения АП не требуется. При сохранении симптомов риносинусита > 7–10 сут, у 60% пациентов можно предполагать наличие бактериальной инфекции. Именно в пределах данной группы целесообразно проведение АТ. Последняя может начинаться и раньше. Основанием для этого служит лихорадка и цефалгия, плохо поддающиеся действию анальгетиков.
При лeгком и среднетяжeлом течении острого риносинусита терапия одинаковая. Препаратом выбора является амоксициллин. Учитывая вариабельность всасывания препарата, для обеспечения качественного лечения представляется целесообразным применение микроионизированной формы, обеспечивающей постоянство абсорбции на уровне 93% (солютаб). Длительность терапии — 7–14 сут. В случае эпидемиологической значимости (предлагается > 5% от выделяемых штаммов) пенициллиноустойчивых Str. pneumoniae минимальная подавляющая концентрация (МПК) пенициллина — 0,12–2,0 мг/л, доза амоксициллина составляет 3 г/сут. В этом случае преимущество высокоадсорбируемой растворимой формы очевидно.
Если в большинстве случаев амоксициллин является адекватным средством терапии острого риносинусита, то в случае подострого течения, как и при наличии нижеперечисленных признаков, требуется применение ингибиторозащищeнных аминопенициллинов (амоксициллин/клавуланат).
К факторам, требующим применения ингибиторозащищeнных аминопенициллинов, относятся:
- применение АП в предшествующий месяц;
- неблагоприятная эпидемиологическая ситуация (резистентность);
- курение;
- данные анамнеза о неэффективности предыдущего (если было) лечения;
- посещение детских дошкольных учреждений;
- возраст менее 2 лет;
- аллергия к амоксициллину;
- поражение лобных или сфеноидальных синусов;
- осложнeнный этмоидальный синусит;
- длительность симптомов > 30 сут.
К альтернативным, не менее эффективным препаратам, применяемым при непереносимости аминопенициллинов, относят:
- макролиды (азитромицин, кларитромицин);
- цефуроксим аксетил, цефпрозил, цефподоксим проксетил;
- доксициклин (применение ограничено в связи с ростом устойчивости пневмококка в России).
Относительно роли цефалоспоринов необходимо отметить следующее. Накапливается всe больше данных о взаимосвязи между уровнем потребления АП и уровнем резистентности микроорганизмов. В аналитическом обзоре J. Granizo продемонстрировано неблагоприятное влияние оральных цефалоспоринов на распространение резистентных к пенициллину штаммов Str. pneumoniae. Поэтому их применение, при наличии амоксициллина (амоксициллина/клавуланата) и современных макролидов, следует ограничивать случаями неэффективности АТ макролидами и непереносимости амоксициллина.
Препараты, применяемые при тяжелом течении риносинусита, вводятся внутривенно. При появлении признаков улучшения, наблюдаемого на 3–5-е сутки, практикуется переход на пероральную форму того же препарата (или амоксициллина/клавуланата при применении цефалоспоринов III поколения). Ступенчатая терапия эффективна, безопасна и позволяет сократить стоимость лечения.
Основными препаратами для лечения тяжeлых форм риносинусита являются:
- ингибиторозащищенные пенициллины (амоксициллин/клавуланат, предпочтительна микроионизированная растворимая форма солютаб);
- цефалоспорины III поколения (цефтриаксон, цефотаксим);
- при аллергии к β-лактамам — левофлоксацин, моксифлоксацин или хлорамфеникол парентерально.
При развитии осложнений со стороны центральной нервной системы (ЦНС) следует отдавать предпочтение цефтриаксону (2–4 г/сут в 2 приема) или цефотаксиму (12 г/сут в 4 приема). При развитии менингита, вызванного резистентными Str. pneumoniae (МПК ≥ 0,12 мкг/мл), дополнительно вводится ванкомицин (2 г/сут в 4 приема). Не исключено применение моксифлоксацина, однако данных, подтверждающих безопасность его применения, недостаточно.
Препараты, применяемые при неэффективности АТ
- При неэффективности амоксициллина или макролидов — амоксициллин/клавуланат или цефалоспорины III поколения;
- при неэффективности ингибиторозащищeнных аминопенициллинов и цефалоспоринов — респираторные фторхинолоны (левофлоксацин, моксифлоксацин) + компьютерная томография/эндоскопия/пункция придаточных пазух для исключения микоза.
В последнее время большие надежды в лечении синуситов, вызванных пенициллиноустойчивыми (МПК > 4 мг/л) пневмококками, возлагаются на респираторные фторхинолоны (гемифлоксацин, моксифлоксацин). Активность препаратов распространяется на пенициллиноустойчивые штаммы Str. pneumoniae, β-лактамазопродуцирующие штаммы H. influenzae, M. catarrhalis, а также на атипичные и анаэробные микроорганизмы.
Как видно, спектр применяемых в лечении синуситов АП представлен весьма широко, и достаточно сложно найти ту грань, когда оправдано применение аминопенициллинов, а когда следует выбрать их ингибиторозащищeнные формы, цефалоспорины или фторхинолоны. Существенную помощь в разрешении этой проблемы могут оказать выводы контролируемых исследований и метаанализов.
Согласно их данным, при нетяжeлых формах заболевания новые АП демонстрируют незначительное преимущество при сравнении с амоксициллином, тем более с его микроионизированной формой, а также с бензилпенициллином при лечении острых неосложнeнных синуситов. Такой вывод соответствует и результатам ретроспективного фармакоэпидемиологического исследования, выполненного в США. Общая эффективность терапии препаратами первой линии у 17329 пациентов оказалась несколько меньшей и составила 90,1%. В то же время у 11773 пациентов, получавших альтернативную терапию, эффект получен в 90,8% случаев. Разница составила 0,7% (95% доверительный интервал, 0,01%–1,40%; p < 0,05). Причиной такого положения дел является присутствие в исследуемых группах лиц, инфекционный процесс у которых мог бы разрешиться и без АТ, так как в 2/3 случаев острого заболевания наблюдается тенденция к спонтанному разрешению.
Оценка качества проводимой терапии. В период первичного осмотра и назначения терапии пациент должен быть проинформирован о возможных вариантах течения заболевания. В большинстве случаев процесс своевременно разрешается и дополнительных врачебных осмотров не требуется.
В случае отсутствия улучшения в первые 3 сут применения АТ осуществляется переход на ингибиторозащищeнный аминопенициллин (предпочтительнее форма солютаб) или макролид.
В этом же случае, как и при ухудшении состояния в любой момент терапии, ведeтся поиск причин ее неэффективности. Чаще всего к ним относятся: некомплаентность пациента, развитие внутричерепных осложнений, ошибочный диагноз, резистентность возбудителя к применяемому препарату (грибы, продукция β-лактамаз).
Причины неэффективности. При вирусной инфекции основными причинами неэффективности АТ неосложнeнного риносинусита является раннее начало терапии, до момента присоединения бактериальной инфекции (как правило, в первую неделю после появления симптомов ОРВИ).
Неэффективность терапии острых бактериальных риносинуситов при назначении незащищeнных пенициллинов может объясняться продукцией β-лактамаз H. influenzae и M. catarrhalis. Характерной причиной неудач при назначении доксициклина и макролидов является распространение устойчивых штаммов Str. pneumoniae и H. influenzae.
Особого внимания требует неэффективность терапии, связанная с нечeтким следованием пациента предписанному режиму терапии (некомплаентность). Чаще всего это отказ от продолжения терапии при первых признаках улучшения, наблюдаемых к 3-м суткам терапии, а также пропуск очередной дозы и/или сокращение частоты приeма препарата. В результате недооценки этих причин нередко назначается терапия ингибиторозащищeнными аминопенициллинами, цефалоспоринами и фторхинолонами.
Известно, что лучшая комплаентность наблюдается при применении препаратов, принимаемых 1 раз в сутки. Это подтверждено результатом недавно выполненного систематического анализа, показавшего комплаентность при применении препарата 1 раз в сутки в пределах 79 ± 14%, 2 раза в сутки — 69 ± 15%, 3 раза в сутки — 65 ± 16% и 4 раза в сутки — 51 ± 20%. В данном случае различие между первыми двумя режимами было статистически недостоверно. Характерно, что комплаентность при лечении инфекций респираторного тракта гораздо выше и достигает 97% (например, при использовании азитромицина). Применение макролидов, по данным сравнительных исследований, вообще характеризуется наилучшей комплаентностью.
Очень часто АП назначаются без явных показаний. Объяснением в большинстве случаев служит личный опыт, подтверждающий увеличение частоты повторных визитов в случае неприменения АТ. Ряд исследований отрицает подобную точку зрения. Оказалось, что пациенты, имеющие хороший контакт с врачом, уяснившие возможные варианты течения заболевания и не получающие АТ, без необходимости не приходят на прием повторно. Более того, не отмечено и увеличения случаев неудовлетворeнности лечением.
Длительность терапии зависит от формы и степени тяжести течения болезни. При остром синусите лечение продолжается от 1 сут (азитромицин 2 г — микросферическая форма) до 3–10 дней.
Выводы
- Симптомы риносинусита чаще всего обусловлены вирусной инфекцией.
- Основные возбудители бактериального риносинусита — Str. pneumoniae, H. influenzae и M. catarrhalis (чаще у детей).
- Диагностика бактериального риносинусита необходима для ограничения применения АП.
- Диагностика базируется на клинических и лабораторных критериях.
- Вероятность бактериального риносинусита возрастает при длительности симптомов > 10 сут.
- Ошибочно рутинное применение при неосложнeнных формах заболевания лучевых методов исследования.
- Культуральное исследование, цель: получение локальных данных по резистентности возбудителей и оценка возможной причины неэффективности терапии.
- АТ показана при бактериальном риносинусите.
- Амоксициллин — препарат выбора, альтернативное средство — амоксициллин/клавуланат (сульбактам), азитромицин, кларитромицин.
- Применение коротких курсов терапии, препаратов с однократным суточным приeмом и максимальной степенью всасывания активных ингредиентов предпочтительно, так как повышает комплаентность пациента, снижая риск нежелательных реакций.
По вопросам литературы обращайтесь в редакцию.
И. А. Гучев, кандидат медицинских наук
А. А. Колосов
421-й военный госпиталь МВО МО РФ, Смоленск

Лечится конъюнктивит с помощью лекарственных препаратов. Народными средствами избавиться от этой болезни, какой бы ни была природа ее возникновения — бактериальная, вирусная, аллергическая, — невозможно. Применяются в терапии данного недуга и растворы для промывания. Узнаем, как и чем можно промывать глаза при конъюнктивите.
В этой статье
Воспаление конъюнктивы — часто встречающееся заболевание, которым болеют или болели хотя бы раз в жизни 70% населения Земли. Лечить конъюнктивит нужно всегда под наблюдением врача и с применением медикаментов. Однако не все люди следуют этому простому правилу, пытаясь устранить симптомы болезни народными средствами или одними растворами для промывания. Они могут использоваться при терапии конъюнктивита, но не должны быть альтернативой лекарствам.
Это может стать причиной возникновения осложнений. В самых тяжелых случаях болезнь приводит к сильному ухудшению зрения и даже полной его утрате. При этом назвать конъюнктивит очень опасной патологией нельзя. Рассмотрим ее особенности и узнаем, чем промывать глаза и как это делать.
Из-за чего возникает конъюнктивит и как он проявляется?
Воспалительный процесс на соединительной оболочке может развиться по самым разным причинам. Спровоцировать его способны вирусы, бактерии, грибки, косметика, бытовая химия, раствор для контактных линз. Нередко конъюнктивит является следствием хронической аллергии на пыльцу растений, лекарственные препараты, продукты питания. Виновником заболевания может быть и обычная травма глазного яблока. Факторов, способствующих развитию этой патологии, много. Причины конъюнктивита определяют ход его развития, форму протекания, симптоматику.

Перечислим общие признаки этого недуга:
- зуд и жжение в глазах;
- сухость роговицы и вызываемое ей неконтролируемое слезотечение;
- ощущение присутствия на поверхности глазного яблока инородного тела;
- повышенная чувствительность к свету;
- покраснение конъюнктивы и век;
- отечность;
- слизистые и/или гнойные выделения;
- образование фолликул или пленок на слизистой глаза;
- высыпания на веках, пузырьки.

При некоторых разновидностях конъюнктивита возникают и симптомы, которые не связаны с органами зрения:
- повышение температуры тела;
- кашель и насморк;
- воспаление лимфоузлов;
- слабость и сонливость, потеря аппетита;
- головные боли;
- першение в горле.
Перечисленные признаки наблюдаются не при каждой разновидности конъюнктивита. Следует их рассмотреть по-отдельности. По характеру протекания болезни можно определить, чем можно промывать глаза, как правильно это делать и с какой периодичностью.
Нужно ли обрабатывать глаза при бактериальном конъюнктивите?
При бактериальном воспалении всегда происходит выделение гнойного экссудата. Сначала обычно наблюдается слизь на конъюнктиве, но через день-два появляется и гной. Причем образуется его много. В нем содержится большое количество бактерий — гонококков, стрептококков, пневмококков и пр. Они активно размножаются, что приводит зачастую к инфицированию второго глаза, хотя начинается болезнь на одном. Протекает бактериальный конъюнктивит всегда в острой форме. Начинается он внезапно и буквально за сутки возникают почти все симптомы недуга. У пациента сильно зудят глаза, развиваются слезотечение и блефароспазм, веки и конъюнктива краснеют, отекают.
Лечится этот тип воспалительного процесса антибактериальными лекарствами — каплями и мазями. Назначаются и антибиотики. Независимо от того, какая бактерия стала причиной воспаления, всегда используются растворы для промывания. Из-за гноя веки склеиваются. На их краях образуются корочки. Удаляются они с помощью специальных антисептических средств, из которых делаются растворы. Проводить эту процедуру с использованием обычной воды не рекомендуется. Во-первых, она не борется с микробами. Во-вторых, в ней могут быть другие опасные для органов зрения микроорганизмы.

Обработка глаз при вирусном конъюнктивите
Самые распространенные разновидности вирусного конъюнктивита — аденовирусный и герпетический. Первый возникает на фоне острой аденовирусной инфекции, которая сопровождается повышением температуры тела, насморком и кашлем. Воспаление конъюнктивы происходит только в результате попадания на нее аденовирусов. При этом инкубационный период может продлиться 7-10 дней, спустя которые появляются следующие симптомы:
- зуд в глазах;
- слезоточивость;
- слизистые выделения;
- слабое покраснение век и конъюнктивы.
Чем промывать глаза при конъюнктивите аллергическом?
Рассмотрим кратко и эту разновидность патологии, так как выявляется она достаточно часто. Аллергия может возникнуть абсолютно на любое вещество. Это зависит от работы иммунной системы. Но зачастую аллергические реакции вызываются пыльцой растений, лекарствами и продуктами. Развивается заболевание очень быстро. Первые симптомы появляются уже через несколько часов после воздействия аллергена на конъюнктиву. Типичный признак аллергии на глазах — очень сильный зуд. Также больного беспокоит слезоточивость.
Аллергический конъюнктивит — единственный вид рассматриваемой патологии, который не передается от человека к человеку. Еще одно отличие — отсутствие гнойных выделений. Слизь также наблюдается редко, только при тяжелом протекании болезни. Лечится она антигистаминными препаратами. Кортикостероиды назначаются в крайних случаях, так как они имеют много побочных эффектов. Купируются симптомы увлажняющими каплями из природной слезы. В них нет консервантов, они используются при конъюнктивите у ребенка и у взрослого.

Можно ли промывать глаза физраствором при конъюнктивите?
Физраствор — это самый доступный и безвредный препарат, представляющий собой 0,9-процентный раствор натрия хлорида в стерильной воде. Он применяется при болезнях носа и горла. Используется он и для обработки контактных линз. Подходит ли для промывания глаз физраствор при конъюнктивите? На этот вопрос можно ответить утвердительно. Данный препарат оказывает следующие действия:
- устраняет зуд и жжение;
- препятствует росту и размножению патогенных микробов;
- обеспечивает увлажнение роговицы.
Противопоказаний к использованию для обработки глаз физраствором нет. Его не применяют только при индивидуальной непереносимости, что бывает очень редко. Возлагать больших надежд на это лекарство также не стоит. При лечении конъюнктивита необходимо воздействовать на причину воспаления. Физраствор же может стать вспомогательным средством.
Как промывать глаза при конъюнктивите?
Сразу стоит отметить, что при конъюнктивите всегда нужно обрабатывать оба глаза, даже если воспаление охватило только один из них. Иначе болезнь обязательно примет двусторонний характер. Как часто необходимо проводить эту процедуру? Она не отнимает много времени, а сами растворы, используемые для обработки глаз настолько безвредны, что количество процедур в день не ограничено. При конъюнктивите промывать веки лучше по утрам и перед сном. Также желательно это делать каждый раз перед инстилляцией капель.
- смочите вату в растворе и протрите ею веки от внешнего уголка к внутреннему;
- удаляйте образовавшиеся из-за гноя корочки;
- далее промойте второй глаз, используя новый тампон;
- завершить процедуру нужно очисткой век ватой, смоченной в кипяченой прохладной воде.
Теперь Вы можете приступить к закапыванию капель или закладыванию мазей. Если пациент школьник, Вам нужно помочь ему провести обработку век раствором, проследить за тем, что он все делает правильно. Совсем маленькому ребенку можно промывать глаза более 6-8 раз в сутки, сразу же после появления слизи или гноя. Старайтесь провести процедуру максимально гигиенично.

Теперь Вы знаете, как нужно промывать глаза при конъюнктивите и чем это делать. От этой процедуры частично зависит характер протекания болезни, ее продолжительность. В среднем она лечится 7-14 дней. Если заболевание запустить, оно станет хроническим. Кроме того, на его фоне могут развиться другие глазные недуги — блефарит, кератоконъюнктивит, кератит. Они сопровождаются нарушением зрительных функций. Не занимайтесь самолечением, а сразу же обратитесь к офтальмологу.
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
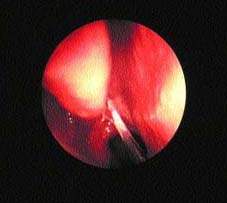 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
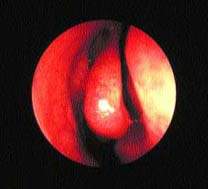 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
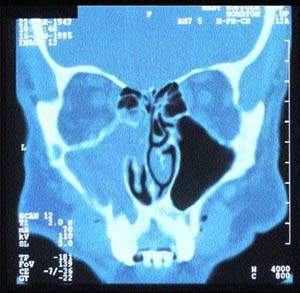 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
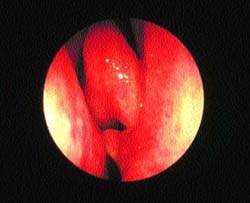 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.

Конъюнктивит — распространенное глазное заболевание, знакомое почти каждому из нас. Особенно часто этим воспалением зрительных органов болеют дети. Конъюнктивит может возникнуть как самостоятельный недуг или развиться на фоне вирусных инфекций: ОРВИ и гриппа. Расскажем о видах этой глазной патологии при простуде и способах лечения.
В этой статье
Конъюнктивит, в зависимости от причины, по которой он возник, делится на три вида:
- вирусный;
- аллергический;
- бактериальный.
Вирусный конъюнктивит — самый распространенный из всех типов этого заболевания, который нередко развивается как осложнение какого-либо вирусного недуга. Возбудителями и основной болезни, и воспаления глаз являются обычно аденовирусы. Расскажем подробнее о видах конъюнктивита на фоне простуд и способах их лечения.
Что такое аденовирусы
Это частые возбудители вирусных патологий. Впервые аденовирусы были выделены в 50-х годах XX века, и на сегодняшний день в медицинской практике известны 54 типа патогенных для человека аденовируса, которые подразделяются на 7 групп.

Эти микроорганизмы весьма живучи. Они могут сохраняться до 2 недель в активном состоянии на грязных поверхностях, а погибают лишь при нагревании до 56 градусов, при обработке хлорамином или прогреве ультрафиолетом. Кроме того, вирусы легко передаются воздушно-капельным и контактно-бытовым путем, отчего болезни, вызванные ими, приобретают эпидемическое течение. Основная часть аденовирусов вызывает инфекции верхних дыхательных путей: ОРВИ, грипп, а также часто являются причиной конъюнктивита, тонзиллита, отита и прочих недугов.
Более всего восприимчивы к аденовирусам дети до 6-7 лет. Их иммунитет слишком слаб, и не способен сопротивляться проникшему в организм вирусу слишком активно. При обнаружении признаков заболевания у ребенка — температуре, кашле, насморке — нужно принимать срочные терапевтические меры. По данным медицинской статистики, на долю аденовирусных инфекций у детей в возрасте до шести лет приходится до 30% случаев от всех вирусных недугов. При этом конъюнктивит является частым осложнением на их фоне.
Вот при каких заболеваниях может возникнуть воспаление глаз:
- грипп, парагрипп;
- ОРВИ — острая респираторная вирусная инфекция (их насчитывается до 200 видов);
- ринофарингит;
- острые респираторные заболевания и т.д.
Какие симптомы сопровождают вирусные инфекции у взрослых и детей?
Недуги данного типа имеют характерные признаки, говорящие о вирусной этиологии. Начинаются они, как правило, с повышения температуры, в некоторых случаях она достигает 39°С. Также им сопутствуют следующие проявления:
- слабость и вялость в мышцах;
- сильный кашель и насморк, заложенность носа с обильными выделениями;
- першение в горле, боль при глотании;
- отечность миндалин с появлением на них белесого гнойного налета;
- слезотечение, отек и гиперемия конъюнктивы, резь в глазах;
- ухудшение аппетита;
- увеличение околоушных и шейных лимфатических узлов.

Так называют это осложнение ОРВИ и гриппа сами офтальмологи. При развитии данных заболеваний у детей и взрослых почти всегда начинается сопутствующее воспаление глаз. Конъюнктива краснеет и отекает, начинается сильный зуд и жжение, слезотечение, возникает ощущение инородного тела в глазах, раздражение от яркого света, для некоторых видов вирусного конъюнктивита характерно помутнение роговицы и снижение четкости зрения.
В случае длительного течения простудного заболевания или гриппа к нему может присоединиться бактериальная инфекция, и тогда к симптомам вирусного конъюнктивита добавятся еще и гнойные выделения из глаз.
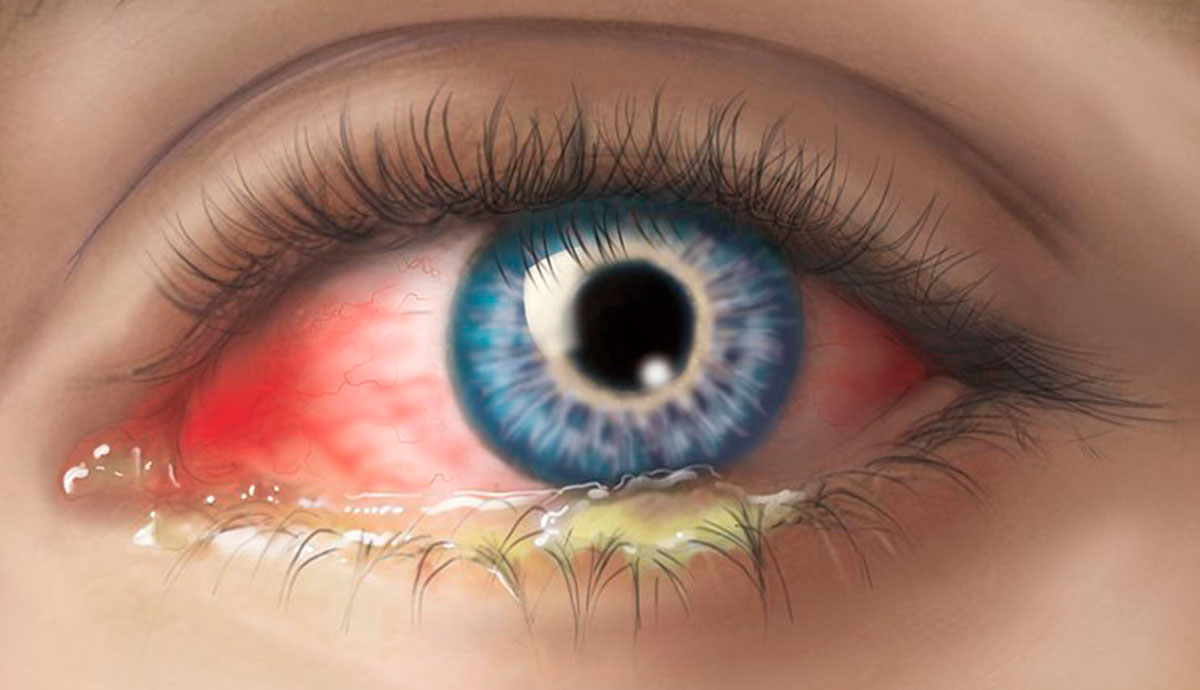
В такой ситуации лечение займет более длительный период. Врачи постоянно напоминают: при появлении любых неприятных ощущений в органах зрения нужно посетить специалиста для выяснения причины, а не искать советов на форумах и не заниматься самолечением.
Вот какие виды конъюнктивитов как осложнения могут возникать на фоне аденовирусных инфекций.
Катаральный поверхностный конъюнктивит
Катаральную форму воспаления глаз лечить нужно своевременно, так как его последствия представляют опасность для зрения. Для заболевания характерно обильное отделяемое из глаз, от которого слипаются ресницы, а также наблюдается заметный отек век, покраснение слизистой оболочки. Вот какие проявления могут указывать на то, что у пациента развился катаральный гнойный конъюнктивит:
- жжение, зуд в глазах;
- повышенная чувствительность к дневному свету или искусственному освещению;
- обильное отделяемое в виде мутной слизи с хлопьями;
- изъязвление роговицы;
- гиперемия и отек слизистой и окружающих тканей;
- блефароспазм (неполное смыкание век).
Для этого вида конъюнктивита при ОРВИ назначают противовирусные препараты, способствующие устранению симптомов. Помимо этого, лечат также само заболевание, на фоне которого он развился. При своевременном обращении к врачу, соблюдении курса терапии и правил гигиены катаральный конъюнктивит успешно излечивается за 2 недели, при хронической форме процесс может растянуться на 30-40 дней.
Однако в некоторых случаях, когда начало лечения затянуто или пациент не соблюдает предписания врача, могут наступить негативные последствия:
Катаральный конъюнктивит — опасное глазное заболевание, требующее ответственной и своевременной терапии. Для каждого конкретного случая необходим индивидуальный подход. Неправильно подобранное лекарство может ухудшить ситуацию.
Признаки катарального конъюнктивита на фоне ОРВИ у ребенка идентичны общей симптоматике у взрослых.

Различие выражается лишь в том, что в детском возрасте болезнь, как правило, имеет более острое течение: больше слизистых выделений, поражение обоих глаз, сильная опухоль нижнего века, однако, переносится легче, чем у взрослых. Полное выздоровление наступает в течение 7-14 дней, при этом симптомы сохраняются на протяжении недели.
Пленчатый конъюнктивит
Данный тип заболевания встречается реже, чем остальные, и имеет некоторые отличительные особенности. На слизистой оболочке образуются серовато-белые пленки, которые следует устранять при помощи ватной палочки. Обычно они отделяются без проблем, однако, если они уже плотно спаялись с конъюнктивой, то при удалении поверхность может повредиться и начать кровоточить. После курса лечения и устранения симптомов конъюнктивита иногда остаются рубцы на слизистой оболочке. Бывает, что этот недуг путают с дифтерией.
Фолликулярный конъюнктивит
Для данного типа болезни характерны пузырьковые высыпания (фолликулы) на слизистой оболочке глаз. Они могут быть разного диаметра: от мелких, точечных до крупных, с прозрачной жидкостью внутри. Внешне такие проявления напоминают начальную стадию трахомы, однако, офтальмолог выявит истинную причину. При трахоме нет заложенности носа и кашля, а фолликулы располагаются на верхнем веке.
Эпидемический кератоконъюнктивит
Эпидемический кератоконъюнктивит — осложнение аденовирусной или бактериальной инфекции. Заболевшие сначала жалуются на ощущение инородного тела в одном глазу, а затем к этим проявлениям присоединяется опухоль век, покраснение слизистой, век, обильное слезотечение, зуд, светобоязнь, ухудшение четкости зрения. Через несколько дней признаки эпидемического кератоконъюнктивита, как правило, переходят на второй глаз (в 70% случаев).
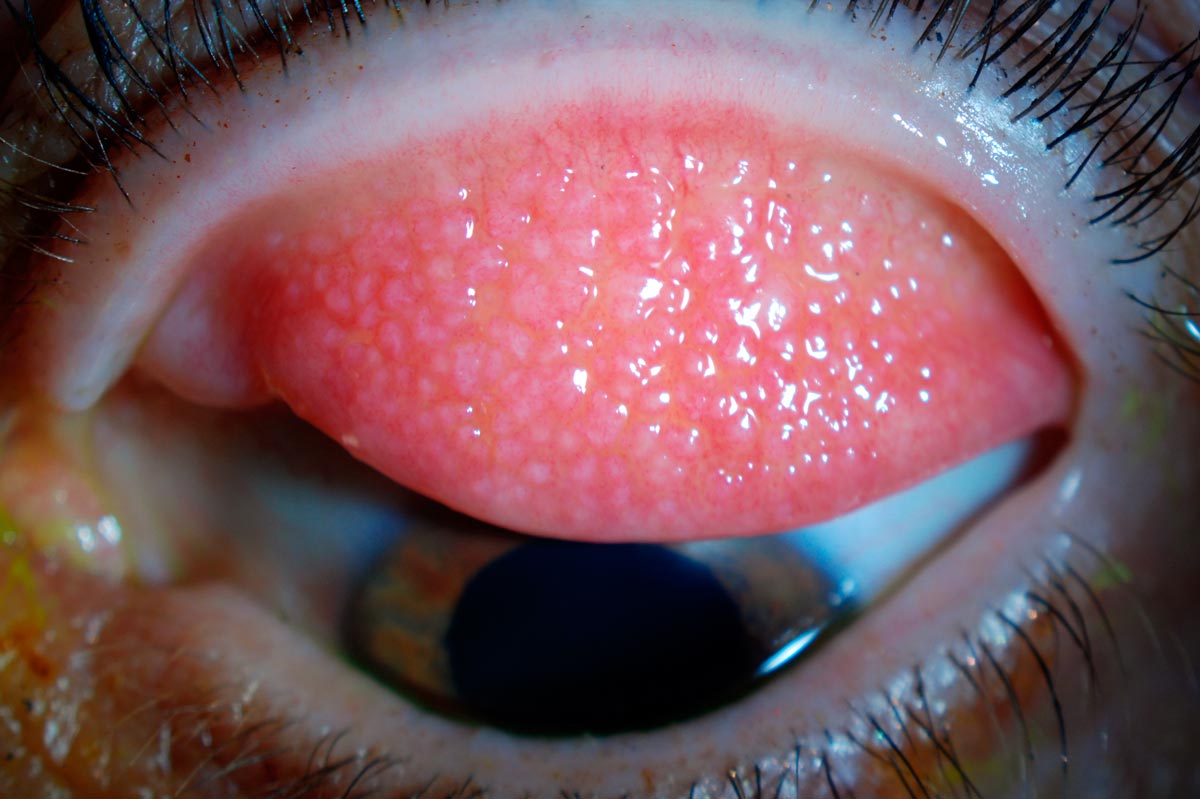
Отличительный признак кератоконъюнктивита, представляющий главную опасность при запущенном течении — помутнение роговичных тканей. Это происходит из-за скопления инфильтратов в поверхностных, конъюнктивальных слоях. При этом рассасываться данные образования могут довольно длительный период, иногда до года и более. В это время острота зрения заметно снижается, так, что порой человек вынужден временно оставить привычную деятельность.
При своевременном обращении к специалисту и начале лечения таких негативных последствий для глаз можно избежать. В целом же остальные симптомы кератоконъюнктивита проходят примерно за месяц при грамотной терапии.
Конъюнктивит на фоне гриппа
Еще одно острое заболевание верхних дыхательных путей, вызываемое вирусом гриппа. Он также относится к группе ОРВИ, часто распространяется в виде эпидемий и пандемий.
Вирус гриппа имеет особенность постоянно мутировать. Каждый год появляются его новые серотипы. В настоящее время выявлено около 2000 разновидностей этого заболевания. Признаки гриппа часто схожи с проявлениями ОРВИ: кашель, температура, слизь из носа. Однако различие все же есть. Именно правильно определенные симптомы гриппозной инфекции помогут быстрее ее вылечить.
- При ОРВИ температура редко поднимается выше 38°С и обычно проходит через 2 дня, а вот при гриппе может достигать 39-40°С и держаться до недели, особенно у детей.
- Вялость, слабость и ломота в мышцах, лихорадка, обильное потоотделение, боль в глазах, головная боль, неприятие дневного или искусственного света.

- Отек носовой полости. При ОРВИ насморк держится на протяжении всего периода заболевания, сопровождаясь обильным выделениями из носа, а при гриппе обычно бывает лишь небольшая заложенность носовых пазух.
- Слизистые оболочки при простуде и гриппе воспаляются по-разному: при ОРВИ краснеет горло и нос, при гриппе — задняя стенка глотки и мягкое небо.
- Выраженный кашель, сначала сухой, потом с отделением мокроты, характерен для обоих заболеваний.
- Воспаление и покраснение слизистой оболочки глаз в большей степени характерно как осложнение при ОРВИ, однако и при гриппе это частое явление. Насморк и кашель наряду с конъюнктивитом — три основных признака вирусных заболеваний.
Вирусный конъюнктивит при гриппе — довольно опасное состояние, так как могут возникнуть осложнения в виде неврита зрительного нерва или кератита. Воспалительный процесс на глазах может развиться и в течение нескольких дней после выздоровления.
Лечение вирусного конъюнктивита при ОРВИ и гриппе
Процедуры следует проводить предварительно вымытыми руками, чтобы не занести грязь. В день нужно промывать глаза примерно 5-6 раз, а после этого вводить капли или мази.
Конъюнктивит — заболевание, которое при неправильной терапии может привести ко множеству неприятных последствий для органов зрения. Не следует в этом случае заниматься самолечением, а точно следовать указаниям врача. Если видимое улучшение состояния глаз не происходит в течение 2-3 дней, не стоит продолжать принимать лекарство. Обратитесь снова к специалисту — он выпишет другое средство. Итак, чем лечить вирусный конъюнктивит?
Противовирусные препараты: капли
Лечение конъюнктивита с помощью мазей
Читайте также:

